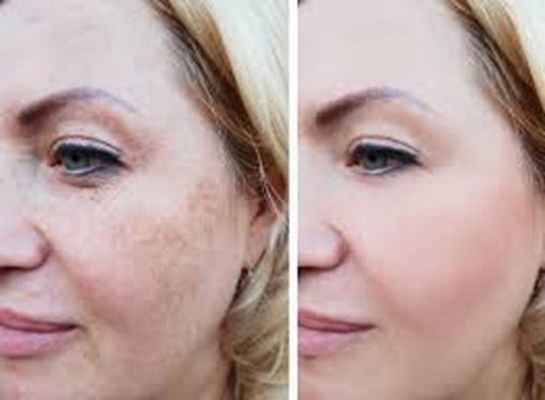
Гиперпигментации (меланозы) постинфекционные
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
4 Новые косметические препараты и лечение заболеваний и косметических недостатков, под ред. А.Ф. Ахабадзе и др. – М., 1988. – с. 58;
5 Патогенез, лечение и профилактика косметических заболеваний и недостатков, под ред. А.Ф. Ахабадзе и А.П. Хруновой, – М., 1982, – с. 89;
С наступлением весенне-летнего периода, многие сталкиваются с проблемами нарушения пигментации кожи, поэтому, чтобы освежить в памяти некоторые особенности этой патологии и способы борьбы с ней, вашему вниманию представляется данный реферат.
Дисхромии - это группа заболеваний кожи, при которой происходят изменения окраски. Цвет кожи определяют четыре пигмента. Коричневый - меланин, накапливающийся в базальном слое эпидермиса. Желтый - каротин, выявляемый в кератиноцитах эпидермиса. Красный - оксигемоглобин, который содержится в капиллярах кожи, и синий - дезоксигемоглобин, находящийся в кожных венулах. Так же некоторыми специалистами выделяется пятый пигмент- меланоид. Он является продуктом распада меланина. Из всех этих пигментов определяющим является меланин, от количества и насыщенности которого зависит цвет кожи тех или иных человеческих рас.
Синтезируется меланин из аминокислоты тирозина в особых органеллах меланоцитов - меланосомах.
Тирозин гидроксилируется в дигидроксифенилаланин (ДОФА). ДОФА окисляется в ДОФА-хинон. Обе реакции катализируются тирозиназой, активирующейся в присутствии ионов меди и кислорода. Кроме того, тирозиназа является очень чувствительной к ультрафиолетовому излучению (УФИ).
В зависимости от генотипа и клеточного окружения, меланогенез через ряд химических реакций генерирует - пигмент эумеланин, красновато-желтый пигмент -феомеланин или смешанный меланин, содержащий оба компонента.
Следует отметить то, что суть меланогенеза важна для создания эффективных лекарственных средств, используемых для лечения и коррекции пигментаций кожи.
В научной литературе существует следующая классификация дисхромий.
1. Первичные гипермеланозы.
1.1. Врожденные гипермеланозы: невус пигментный, лентиго юношеское, недержание пигмента.
1.2. Наследственные гипермеланозы: веснушки, меланизм, лентигиноз наследственный, лентигиноз периорифициальный.
1.3. Приобретенные гипермеланозы:
1.3.1. Ограниченные гипермеланозы: хлоазма, линейная пигментация лба, мелазма, пигментный около ротовый дерматит, каротинодермит Брока.
1.3.2. Диффузные гиперпигментации: болезнь Аддисона, кахектическая меланодермия.
1.3.3.Токсическая гиперпигментация: меланоз Риля, сетчатая пигментная пойкилодермия лица и шеи, токсическая меланодермия Хофмана-Хабермана, медикаментозные меланодермии.
1.3.4. Артифициальные гипермеланозы: актиническая меланодермия, мраморная пигментация кожи Бушке-Эйхорна, паразитарная меланодермия.
2. Вторичные гипермеланозы.
2.1. Постинфекционная меланодермия: сифилитическая меланодермия, туберкулезная меланодермия.
2.2. Поствоспалительные меланодермии: красный плоский лишай; ограниченный нейродермит, узловатая почесуха; склеродермия; крапивница; экзема; пиодермия; буллезные дерматозы.
1. Первичные гипомеланозы
1.1. Врожденные гипомеланозы:
1.1.1. Отдельные заболевания: беспигментный невус, альбинизм частичный, альбинизм тотальный, альбинизм неполный, пьебалдизм.
1.1.2. Синдромы с депигментацией. Врожденные синдромы: туберозный склероз или Бурневилля, прингля синдром.
1.1.3. Наследственные синдромы: Чедиака-Штейнбринка-Хигаси синдром, Синдром Менде, Титце синдром, Зипрковского-Марголиса синдром.
1.1.4. Идиопатические синдромы: Алеззандрини синдром, Фогта-Коянаги-Харада синдром.
1.2. Приобретенные гипомеланозы: витилиго.
2. Вторичные гипомеланозы.
2.1. Постинфекционные гипохромии: отрубевидный лишай, простой лишай, сифилитическая лейкодерма, лепрозная лейкодермия.
2.2. Поствоспалительные гипохромии: псориаз обыкновенный, склеродермия, красная волчанка, парапсориаз, нейродермит.
Хочется отметить, что в повседневной практике врачи чаще сталкиваются с проблемами гипермеланозов, особенно приобретенного генеза.
В данной работе разобраны наиболее часто встречающиеся в жизни нарушения пигментации кожи.
Эфелиды, или веснушки, относятся к первичным наследственным гипермеланозам. Они появляются у детей, в возрасте 4-6 лет, чаще на лице, груди или конечностях, после 30 лет их количество уменьшается. Решающую роль в их появлении играет наследственный фактор и ультрафиолетовое излучение. Высыпания представлены четко очерченными пятнами диаметром 0,1-0,4 мм. В появлении которых решающую роль играет наследственный фактор и ультрафиолетовое излучение. Интересно, что количество меланоцитов в эфелидах не увеличено, а обнаруживается повышенный синтез меланина и его накопление в кераноцитах. Данное состояние не является патологическим и не требует врачебного вмешательства.
Лентиго относится к первичным гипермеланозам. Пик развития заболевания отмечается в возрасте от 10 до 70 лет. Патологический очаг представлен пятнами коричневого цвета округлой формы, от нескольких миллиметров до сантиметра в диаметре. Располагаются пятна на лице, руках, туловище. Хроническая инсоляция стимулирует активный синтез меланина и пролиферацию меланоцитов. Так же причинами возникновения данной патологии могут являться наследственность и возраст. Патоморфология зависит от клинического типа лентиго. Выделяют юношеское и сенильное (или солнечное) лентиго.
Юношеское (ювенильное или простое) лентиго способно возникать на любом участке кожи, иногда возможно поражение слизистых. Важно отметить, что содержание меланина в базальном слое повышено, но наблюдается локальная пролиферация.
Сенильное лентиго развивается в пожилом возрасте. Патогистологически наблюдается лентигинозная гиперплазия эпидермиса, гиперпигментация кератиноцитов базального слоя, незначительная пролиферация меланоцитов. В дерме - дистрофические изменения коллагеновых волокон, проявляющиеся их базофилией (солнечный эластоз). Стоит обратить внимание, что это состояние относится к предраку и может озлокачествляться. И поэтому таким пациентам требуется особое внимание и аккуратный выбор методов лечения.
Хлоазма относится к первичным приобретенным ограниченным гипермеланозам. Появление пятен чаще отмечается в возрасте от 20 до 50 лет. В патологическом очаге обнаруживаются пятна неправильного очертания, окрашенные в темно-желтый или темно-коричневый цвет. Излюбленной локализацией патологического очага является кожа лица, в области щек, верхней губы, вокруг глаз, на переносице. Хлоазма появляется у беременных, пациентов с хроническими заболеваниями печени, женщин, имеющих воспалительные процессы гинекологической сферы или использующих препараты для оральной контрацепции. Зерна меланина накапливаются в клетках базального и шиповатого слоев эпидермиса, увеличивается количество меланосом в поверхностных слоях дермы.
Отдельно выделяют околоротовой дерматоз Брока. Он появляется в возрасте от 30 до 40 лет. Патологический очаг в виде желтовато-коричневых пятен с четкими или расплывчатыми границами, в области носогубного треугольника. Интенсивность пигментации может меняться до полного ее исчезновения. Наблюдается почти исключительно у женщин, обычно на фоне овариальных дисфункций или нарушении функции пищеварительного тракта.
Перейдем к рассмотрению такой дисхромии кожи как мелазма. При подготовке данного реферата обнаружилось, что во многих источниках мелазму приравнивают к хлоазме. По сути, это одно и тоже, однако мелазма характеризуется более агрессивным течением. Причины возникновения повторяются, как при хлоазме.
Мелазмы могут носить проходящий или хронический характер. При проходящем варианте пигментация проявляется временно в весеннее-летний период или при гормональном всплеске. При хронической мелазме пигментация не исчезает совсем, а лишь бледнеет. Выделяют: эпидермальную, дермальную и смешанную мелазмы. Отличаются они глубиной залегания пигмента, что немаловажно при выборе лечения.
В последнее время, врачами и эндокринологами, и гинекологами констатируется увеличение гормональных дисфункций в женской популяции, поэтому, частота возникновения данных патологий резко возросла.
Поствоспалительные дисхромии являютя вторичными гипермеланозами. Могут быть следствием таких заболеваний, как красный плоский лишай, вульгарное акне, атопический дерматит и васкулиты.
При этом состоянии поражаются различные возрастные категории, играет роль длительность и глубина воспалительного процесса. Патологический очаг может распространяться на любых участках тела (даже на закрытых). Имеет нечеткие границы, причудливую форму, разную степень окрашенности. Гранулы меланина могут откладываться как в эпидермисе, так и в дерме, что важно учитывать при коррекции.
Борьба с гиперпигментаией может проводиться в двух направлениях: полное удаление очага или его осветление. От желаемой цели зависит выбор методики
Витилиго в классификации дисхромий кожи относится к первичным приобретенным гипомеланозам. Возникает в любом возрасте. Патоморфологически наблюдается уменьшение или полное исчезновение меланоцитов и следы их деструкции. Имеет место несколько теорий патогенеза этого недуга, но наибольшее значение специалисты уделяют генетической теории ( 2001 год открытие гена витилиго NALP 1) и аутоиммунной (недостаточность клеточного иммуннитета, приводящая к образованию аутоантител и меланосодержащим формациям). Патологический очаг представлен пятнами от 5 мм молочно-белого цвета с желтоватым оттенком. Могут быть окружены ободком гиперемии и изредка сопровождаются зудом. Форма круглая, овальная, продолговатая. Границы выпуклые, фестончатые.
Альбинизм - это наследственное состояние, возникающее в результате нарушения транспорта тирозина. Кроме отсутствия пигмента, это состояние сопровождается патологией органов зрения (косоглазие, нистагм и др.). Кожа и волосы полностью теряют свою окраску, приобретая бело-розовый цвет. Люди становятся похожи на фарфоровых кукол, часто с красными глазами. К сожалению, не существует метода лечения восполняющего отсутствие меланина.
Остальные варианты нарушения пигментации кожи встречаются реже и часто являются врожденными синдромами.
Дерматологи для диагностики дисхромий часто используют дерматоскопию и гистологию(особенно при подозрении на злокачественный процесс). Так же возможно применение сиаскопии и лампы Вуда.
Ведение больных с нарушениями пигментации проходит в нескольких направлениях ( в зависимости от патоморфологии, этиопатогенеза и пожеланий больного).
1) Осветление или устранение очагов дисхромий, которые производятся хирургическими, физическими и инъекционными методами.
2) Маскировка с использованием наружних средств, выравнивающих цвет кожи, или процедура перманентного макияжа.
3) Профилактика. Профилактика гипермеланозов в первую очередь осуществляется УФ фильтрами(SPF не менее 30), фотодесенсибилизацией (например, таким свойством обладают Витамин В, провитамин А, сорбенты, противомалярийные препараты играют большую роль), устранением провоцирующих факторов. В случае с гипопигментацией применяется фотохимиотерапия местная и общая (аласенс, фотодитазин гель, псорален) и фармакологическим лечением ( витамин А)
В повседневной практике, как врачом, так и пациентом используются наружние депигментирующие препараты в виде сывороток, мазей, кремов, которые делятся на три группы по механизму воздействия, с учетом схемы меланогенеза.
- ингибиторы тирозиназы (койевая кислота, которая сейчас отходит от широкого использования из-за осложнений; аскорбиновая кислота и арбутин, являющийся менее токсичным);
- вещества, обратимо угнетающие синтез меланина (гидрохинон, который является очень токсичным препаратом, в Европе запрещен; и азелаиловая кислота);
- фермент лигнинпероксидаза, ликвидирующий уже сформированный пигмент и не влияющий на процесс меланогенеза.
Считается актуальным применение наружных депигментирующих средств в осенне-зимний период, т.к. под влиянием УФ (солнца) быстро происходит репигментация.
Для более выраженного воздействия на патологический очаг приходится применять достаточно агрессивные методы. На практике используют химические вещесива и физическое воздействие.
Наружное применение кислот ( ТСА, салициловая, ретиноивая ) или процедура химического пилинга вызывает ускоренное отторжение слоев эпидермиса. В зависимости от глубины залегания пигмента и интенсивности окраски патологического очага осуществляют поверхностный, срединный и глубокий вариант.
- Для улучшения воздействия на пигментированную кожу химический пилинг комбинируют с процедурой мезотерапии, заключающейся в обкалывании пигментного участка растворами, содержащими такие активные вещества, как витамин С, экстракт плаценты, линолевую, альфа-линолевую, гликолевую кислоты, поливитаминные комплексы и эмоксипин.
- В некоторых случаях возможно применеие криотерапии. Однако нанесение жидкого азота на область гиперпигментации является наименее эффективным методом.
На настоящее время наибольшим эффектом обладает лазеротерпия. Метод основан на явлении фототермолиза: способности пигментных клеток поглощать энергию лазерного луча, что впоследствии приводит к их деструкции, что обеспечивает хороший отбеливающий эффект. Лазеры различаются по длине волны, чем длиннее волна, тем глубже действие лазера, тем выше эффективность процедуры.
Существует еще способ воздействия на очаг гипепигментации - это фотоомоложение или селективный фототермолиз. В большей степени стимулирует процессы омоложения кожи. Но в том числе приводит к разрушению меланинсодержащих структур.
В случае лечения и коррекции гипомеланозов также возможно использование наружних препаратов (усилители загара), гомеопатических и лекарственных препаратов, содержащих аммифурин, экстракты водорослей. Однако, следует понимать, что при серьезных системных поражениях кожи( например, альбинизме) эти средства не эффективны.
Физическое воздействие, одним из примеров которого может являться как правило фотохимиотерапия.
ПУВА-терапия и узкополостная фототерапия обладают достаточно сильным воздействием на патологический очаг. Эти методики чаще используются для лечения псориаза и атопического дерматита, но в некоторых случаях применяется и для лечения депигментаций(витилиго). Процедура повышает чувствительность кожи к ультрафиолетовому излучению и обладает выраженным побочным цитостачиским эффектом, что в некоторых случаях может приводить к нежелательным последствиям ( например, раку кожи).
В современной медицине для лечения депигментаций стали применять трансплантацию меланоцитов. Метод хирургический. Объем вмешательств зависит от размера и местонахождения депигментированного участка. Меланоциты, получают в виде аутотрансплантата с пигментированного участка кожи. Специалисты отмечают хорошие результаты, однако лечение длительное, дорогостоящее, а эффект отсроченный - репигментация наблюдается лишь через 4-6 месяцев.
Таким образом у пациентов и врачей для борьбы с меланодермиямия в арсенале имеется большое разнообразие врачебных, косметологических и хирургических методик.
Гиперпигментации: причины появления, программы решения проблемы
Гиперпигментация или гипермеланоз (термин ВОЗ) – это одна из наиболее частых разновидностей дисхромий, которая проявляется усилением окраски кожи и связана с нарушением синтеза меланина в эпидермальных меланоцитах.
В зависимости от причин возникновения выделяют следующие виды гипермеланозов:
- по происхождению: врожденные и приобретенные;
- первичные и вторичные;
- по распространенности: локализованные и генерализованные;
В свою очередь, к первичным гипермеланозам относятся:
- врожденные (невус пигментный, лентиго юношеское, недержание пигмента);
- наследственные (веснушки, меланизм, лентигиноз наследственный, лентигиноз периорифициальный);
- приобретенные:
1) ограниченные (хлоазма или мелазма), линейная пигментация лба, пигментный околоротовый дерматит Брока);
2) диффузные (болезнь Аддисона, эндокринные меланодермии, кахектическая меланодермия);
3) токсические (сетчатая пигментная пойкилодермия лица и тела, медикаментозные меланодермии);
4) артифициальные (актиническая, паразитарная меланодермия).
1) постинфекционные (сифилитическая меланодермия, туберкулезная меланодермия);
2) поствоспалительные (острые и хронические дерматозы).
Учитывая многообразие видов гиперпигментации, дифференциальная диагностика необходима для установления причины, когда речь идет о первичных меланозах. Так как всем вторичным предшествуют типичные элементы хронических дерматозов.
Наиболее частой причиной обращения к косметологу являются первичные ограниченные гипермеланозы, к которым относятся: мелазма (хлоазма), веснушки, лентиго.
Веснушки – генетически обусловленные участки гиперпигментации, имеющие вид мелких светло-коричневых пятен, возникают с детства на коже лица, плеч, разгибательных поверхностях конечностей. Существуют постоянно, однако более выражены в весенне-летний период.
Этот вид гипермеланоза обычно не требует проведения дифференциальной диагностики и специфической терапии. Однако, важно предупредить пациента о необходимости использования косметики с высоким SPF (не менее 30) в период повышенной солнечной активности.
Мелазма (хлоазма), маска беременности от греч. Melas-черный) – ограниченный приобретенный гипермеланоз кожи лица и шеи, который проявляется в виде пятен темно-коричневого цвета, неправильной формы, разного размера. Точная причина возникновения неизвестна, однако большое значение имеет генетическая предрасположенность и воздействие ультрафиолета. Проявление мелазмы зачастую наблюдается после бесконтрольного пребывания на солнце, употребления ряда лекарственных и фотосенсибилизирующих препаратов, некачественной косметики. Также считается, что определенную роль играют гормоны эстроген и прогестерон, что объясняет ассоциацию этого гипермеланоза с беременностью, приемом контрацептивов, патологией яичников. Болеют преимущественно женщины с темными фототипами, которые подвергаются активной инсоляции.
Различают три клинические формы мелазмы в зависимости от локализации:
- Центрофациальная;
- Назолабиальная;
- Мандибулярная (область подбородка).
Также выделяют три гистологических варианта меланоза, которые можно определить с помощью лампы Вуда:
- эпидермальный тип (интенсивный контраст между здоровой кожей и участками мелазмы);
- дермальный (контраст между очагами и здоровой кожей не очевидный);
- смешанный тип (контрастные участки мелазмы чередуются с менее выраженными).
В зависимости от гистологического типа можно предположить эффект от лечения депигментирующими средствами, который будет гораздо лучше при эпидермальном варианте, слабее выражен при смешанном типе, и будет отсутствовать при дермальном типе мелазмы.
Учитывая многообразие этиологических факторов, терапевтические мероприятия имеют симптоматичекий характер и направлены на коррекцию синтеза меланина.
Современные подходы в эстетической коррекции мелазмы:
- мелазма во время беременности лечения не требует и может пройти самопроизвольно после родов;
- в ряде случаев требуется отмена оральных контрацептивов;
- необходимо обязательное ежедневное использование широких солнцезащитных экранов, избегать воздействия ультрафиолетового излучения, так как минимальный загар может свести на нет длительное лечение мелазмы;
- в качестве эффективного терапевтического средства используют 4% гидрохинон в сочетании со стабилизированной формой витамина С или с третиноином;
- хорошие и отличные результаты получены при лечении топическими средствами на основе азелаиновой кислоты 20%, которые применяли 2 раза в день на протяжении 6 месяцев в сочетании с солнцезащитными экранами широкого спектра;
- применение лазеров как монотерапия не принесло стойких результатов и требует дальнейшего изучения методики;
- в некоторых случаях хорошие эффекты дают химические пилинги самостоятельно и в сочетании с депигментирующими веществами.
Несмотря на многообразие современных методик эстетической коррекции гиперпигментаций, достигнутые результаты очень часто являются не стойкими, особенно под воздействием УФ-излучения! В связи с этим большое значение имеют мероприятия по защите от солнца, исключение косметических средств и лекарственных препаратов с фотосенсибилизирующими свойствами, грамотное проведение травматичных процедур (лазерные шлифовки,химические пилинги и др.)со строгим соблюдением мер по профилактики осложнений.
Автор
Олеся Чеверда, врач дермато-косметолог Центра дерматологии и косметологии профессора Святенко
Пигментные пятна на лице

Статьи по косметологии
В настоящее время актуальной проблемой косметологии является лечение заболеваний, сопровождающихся нарушениями пигментообразования. Избыточный синтез пигмента меланина в коже может быть обусловлен различными факторами:
- наследственной предрасположенностью;
- эндокринными патологиями;
- нарушениями обменных процессов в организме;
- физическими и химическими воздействиями (УФ излучение, химические или термические ожоги и т.д.);
- приемом некоторых лекарственных средств;
- воспалительными процессами.
Гиперпигментации подразделяются на первичные (врожденные) и вторичные (также называемые постинфекционными или поствоспалительными). По степени распространения они бывают локализованными и генерализованными.
Формы гиперпигментации
Чаще всего к нам в клинику обращаются люди с вторичной гиперпигментацией (ВПГ) – посттравматической или вызванной воздействием ультрафиолетового излучения. Наиболее часто у пациентов отмечаются лентиго (25,5%), хлоазма (15,3%) и посттравматическая ВПГ (29,5 %).
Рассмотрим распространенные виды гиперпигментации подробнее.
- Хлоазма – это приобретенная гиперпигментация, имеющая неравномерный темно-коричневый оттенок и четкие границы. Чаще всего она проявляется в на щеках, лбу, реже – в области подбородка. Основными провоцирующими факторами для заболевания являются генетически обусловленная гиперчувствительность меланоцитов к эстрогенам и ультрафиолетовое воздействие. Поэтому чаще хлоазмы появляются в период беременности, а также при длительном приеме оральных контрацептивов. После отмены гормональных препаратов такая гиперпигментация не исчезает самостоятельно и может сохраняться длительное время.
- Веснушки (эфелиды) – наследственная гиперпигментация, которая встречается у светлокожих людей с I (кельтским) или II (нордическим) фототипом. Это мелкие светло-коричневые пятна, покрывающие лицо, грудь и плечи человека. Их проявления усиливаются в весенне-летний период с ростом солнечной активности. С возрастом количество веснушек уменьшается самостоятельно, но если они доставляют дискомфорт, визуально старят кожу, можно корректировать этот эффект, используя лазерные технологии.
- Гормонально обусловленная меланодермия (меланоз) локализуется на лице. Это доброкачественное проявление, которое безопасно для жизни, но весьма неэстетично выглядит. Чаще наблюдается у брюнеток с кожей IV фототипа, что связано с изменениями уровня прогестерона и эстрогенов в организме.Пятна имеют неправильную форму и локализуются обычно в области лба, щек, висков, на верхней губе и подбородке. Иногда на фоне сплошного пигментного пятна можно выделить мелкие высыпания более темного оттенка. Проявления могут усиливаться под действием ультрафиолетового излучения.
- В практике косметолога часто диагностируется поствоспалительная гиперпигментация после разрешения воспалительных элементов – так называемое постакне.
- Довольно распространены вторичные гиперпигментации, которые являются осложнением при проведении химических (срединных) пилингов, лазерных шлифовок, дермабразии, возникают вследствие воспаления или избыточного УФ-излучения, несоблюдения рекомендованного режима после травмирующих процедур. Применение некоторых лекарств и косметических средств, оказывающих фотосенсибилизирующее действие, также может стать причиной данной проблемы.
- Вторичная гиперпигментация (ВПГ) может наступить в результате такого процесса, как фотостарение кожи с возрастом. Оно определяется не только дистрофическими изменениями в клетках, но и влиянием внешней среды, которое ускоряет процессы увядания кожи.
По мере старения человека наблюдаются утолщение, пожелтение кожи, ее микротекстура становится более грубой, а на поверхности появляются лентигиозные высыпания – характерная крапчатая пигментация. Начиная с 30-летнего возраста, количество меланоцитов в коже каждые 10 лет падает на 6–8%, но абсолютная плотность меланоцитов в областях, постоянно подверженных солнечному излучению, оказывается вдвое больше, чем в участках, защищенных от воздействия ультрафиолета. Увеличение количества меланоцитов в УФ-облученной коже и параллельное нарушение транспортировки меланосом к кератиноцитам способствует появлению крапчатой пигментации – маркера фотостарения.
Механизм регуляции деятельности пигментных клеток, как и синтеза меланина, до конца не ясен, но четко установлено, что пусковым механизмом служат ультрафиолетовые лучи. По данным современных авторов, предрасполагающими факторами являются:
- избыточное ультрафиолетовое излучение;
- гормональные нарушения;
- беременность.
Влияние гормонов на пигментацию кожи
Согласно свободнорадикальной теории меланогенеза, на фоне недостатка антиоксидантов митохондриальные ДНК некоторых участков оказываются поврежденными. Кожа является гормонозависимой, то есть даже незначительные нарушения гормонального фона отражаются на ее состоянии. Многие функции кожного покрова – митотическая активность эпидермиса, деятельность сально-волосяных фолликулов, рост волос и т.д. – испытывают непосредственное влияние гормонов, в частности половых. Поэтому около 30% женщин, использующих комбинированные оральные контрацептивы, оказываются поражены меланозом. При этом прекращение приема препаратов не всегда влечет за собой исчезновение гиперпигментации.
Такие гормоны, как адренокортикотропный, соматотропный и тиреотропный, тоже влияют на меланогенез. Ученые отмечают, что гормонально обусловленная дисхромия поддается терапевтическому воздействию хуже, чем пигментация, возникающая вследствие воздействия солнечного света или воспалительных процессов.
Лечение вторичных гиперпигментаций
Мероприятия, направленные на борьбу с гиперпигментацией кожных покровов, делятся на следующие группы:
- направленные на уменьшение выработки меланина (применение отбеливающих препаратов, мезотерапия);
- отшелушивающие процедуры (пилинги, лазерная шлифовка кожи, селективный фототермолиз (IPL терапия)).
Отбеливающие средства
К веществам с отбеливающим эффектом относят аскорбиновую и азелаиновую кислоты, арбутин, экстракт солодки, гидрохинон, койевую кислоту, ретиноиды.
Ингибиторами фермента тирозиназы являются койевая и аскорбиновая кислота, арбутин и обратимо угнетающие синтез меланина гидрохинон, азелаиновая кислота. Длительное время гидрохинон считался наиболее эффективным, однако его эфиры вызывают гибель меланоцитов и необратимую депигментацию, в связи с чем в настоящее время применение этого вещества ограничено, а в Европе он запрещен в составе косметических средств.
Сегодня выпускается множество косметических, лечебных препаратов для применения в домашних условиях, однако по эффективности они значительно уступают аппаратным методикам и профессиональным средствам.
Отшелушивающие процедуры
Одним из методов борьбы с гиперпигментацией являются разнообразные пилинги:
- фитиновый;
- миндальной кислотой;
- альфа-гидроксикислотами;
- ретиноловый и др.
При фотостарении наиболее эффективным будет срединный пилинг ТСА (трихлоруксусной кислотой), при постакне – салициловый, а при мелазме – пировиноградный.
Одним из востребованных методов инъекционной косметологии является биоревитализация с помощью компонентов, осветляющих меланин.
Лазерная терапия
Современным высокоэффективным методом удаления пигментации являются лазерные технологии. Метод лазеротерапии ВПГ основан на явлении фототермолиза – способности пигментных клеток поглощать энергию лазерного луча, что впоследствии приводит к их деструкции. Лазер нацелен на содержащийся в них хромофор-меланин, находящийся в меланоцитах, кератиноцитах или макрофагах.
По данным научных исследований, более чем у 45% пациентов проявления ВГП после лазерной терапии исчезли, в 35% случаев отмечалось осветление пятен.
Хотя в большинстве случаев эффективность лазеротерапии ВГП довольно высокая и бывает достаточно 1–3 сеансов для полного удаления пятен, постоянное воздействие УФО на кожу лица приводит к рецидиву ВГП спустя 3–4 года после успешного лечения. Поэтому в терапевтический комплекс входит:
- ежедневное использование лекарственных средств или средств лечебной космецевтики с отбеливающим эффектом на протяжении длительного времени;
- регулярное использование фотозащитных средств, даже в условиях городского пасмурного дня;
- профессиональные манипуляции, направленные на усиление десквамации (отшелушивания) эпидермиса, деструкцию меланинсодержащих клеток.
Универсальная методика лечения гиперпигментаций кожи пока еще не разработана, но за многолетнюю историю исследования и терапии нарушений пигментации был накоплен опыт применения разнообразных методов коррекции, включающих спектр средств от наружных аппликаций и мазей до высокотехнологичных инвазивных процедур с использованием хирургических методов дермабразии и высокоинтенсивного лазерного излучения.
Специалисты нашей клиники владеют различными методиками удаления гиперпигментации кожи и помогут подобрать комплекс препаратов и процедур, наиболее подходящий к типу кожи и индивидуальным особенностям каждого пациента.
Виды гиперпигментации кожных покровов

Пигментные пятна или полосы, отличающиеся более тёмным оттенком, возникают на коже незаметно. Располагаются они неравномерно и могут иметь различную форму и цвет. Единственное, что их объединяет – неприглядность. Пигментные пятна портят внешний вид и настроение. Кожная гиперпигментация не только представляет собой эстетический изъян, но и указывает на патологию, поэтому изучить её характер и причины должен врач-дерматолог.
Природа и причины гиперпигментации
Тёмные пятна на коже – это скопление пигмента меланина. В ответ на интенсивное воздействие солнечного света меланоциты выделяют этот пигмент для защиты структур кожи от разрушения. Ультрафиолетовое излучение губительно действует на клетки кожи, поэтому организм как может защищает их: выделяется меланин, утолщается эпидермис. Лучи ультрафиолетового спектра В активизируют размножение меланоцитов и увеличение количества ими производимого пигмента. Меланин – мощный антиоксидант и нейтрализатор солнечной радиации. Его гранулы распределяются в слое эпидермиса неравномерно. Избыточное облучение солнечным светом вызывает повреждение меланоцитов, вследствие чего они производят повышенное количество пигмента, который накапливается в тех местах, где кожа уязвима более всего. Так образуются пигментные пятна.
Дополнительными причинами кожных гиперпигментаций являются:
- Колебания уровня гормонов и ферментов в организме.
- Приём лекарств, повышающих светочувствительность.
- Генетическая предрасположенность.
- Расстройства нервной системы и стрессы.
- Болезни внутренних органов.
Какой бы ни была причина гиперпигментации кожи , всегда необходима консультация врача-дерматолога для исключения онкологического заболевания кожи на ранней стадии. Современные диагностические комплексы, такие как дерматоскоп FotoFinder, позволяют на выявить даже минимальные мутации тканей кожи и предупредить развитие онкологии.
Виды гиперпигментации кожных покровов
В зависимости от причины гиперпигментации подразделяют на наследственные (первичные) и приобретённые (вторичные). С наследственными пигментациями человек рождается, даже если проявляться они начинают в определённом возрасте. Например, веснушки (афалиды) становятся заметными примерно после 3-х лет, и проявляются ярче с началом весны. Приобретённых гиперпигментаций больше, и они могут быть сопутствующим симптомом болезней обмена веществ, гипер- или гиповитаминозов, различных состояний, например, беременности.
Виды вторичных гиперпигментаций
Название гиперпигментации
Локализация
Характеристики
На лице и теле. Часто у женщин во время беременности – на животе.
Пятна неправильной формы с чёткими границами светлого или тёмного коричневого цвета, симметрично расположенные.
Располагается в основном на руках, груди, предплечьях.
Мелкие плоские гиперпигментированные пятна. Часто встречается у людей пожилого возраста. Является признаком возрастного старения кожи.
На лице, теле, слизистых оболочках внутренних органов. На голове в области ушей.
Накопление пигмента в органах или тканях в виде очагов или диффузно.
На лице, шее и теле.
Общее название гиперпигментаций при хроническом ультрафиолетовом облучении у женщин и мужчин.
Поствоспалительная (посттравматическая) гиперпигментация
В месте локализации повреждения целостности кожи.
Обусловлена затяжным воспалением и частым травмированием, когда пигмент накапливается эпидермально и дермально.
По глубине залегания пигмента различают следующие гиперпигментации:
- Поверхностные (эпидермальные)
- Глубокозалегающие (дермальные)
- Смешанные (дермальные и эпидермальные).
Комментирует врач-дерматолог, косметолог, тренер Академии косметологии Premium Aesthetics, Елена Олиниченко:
«Гиперпигментация (гипермеланоз) обусловлена, прежде всего, избыточным воздействием ультрафиолетовых лучей. Мелазмы, хлоазмы, лентиго, поствоспалительные гиперпигментации могут появиться у человека в любом возрасте. Их лечение в Академии косметологии начинается с дерматоскопии кожи системой FotoFinder. Для удаления гиперпигментаций кожных покровов в клинике применяются сочетанные протоколы с использованием аппаратных, инъекционных и косметических методов, направленных на восстановление защитных свойств кожи и разрушение пигментированных клеток».
Удаление пигментации

Современная дерматокосметология уделяет большое внимание вопросам коррекции различных видов гиперпигментаций. В основе патологии лежит изменение активности меланоцитов – пигментосинтезирующих клеток. В дерматологической практике меланозы сгруппированы по следующим признакам:
- По этиологии: первичные (врожденные и приобретенные), вторичные (постинфекционные и поствоспалительные).
- По распространенности: локальные и генерализованные.
Практика показывает, что наиболее часто к врачу дерматокосметологу обращаются пациенты со следующими видами пигментных пятен
1. Хлоазма – приобретенная неравномерная гиперпигментация темно-коричневого цвета с четкими границами в области лба, щек, реже подбородка. Основными факторами, способствующими развитию хлоазмы, являются ультрофиолетовое облучение и генетически обусловленная повышенная чувствительность меланоцитов к эстрогенам. В связи с этим появляется хлоазма в период беременности, при приеме оральных контрацептив. После прекращения приема препаратов гиперпигментация не всегда исчезает, остаточные явления могут сохраняться довольно длительное время.
2. Веснушки (эфелиды ) – наследственные гиперпигментации, встречаются у людей с I, II фототипами. Это мелкие обильные светло-коричневые пятна на лице, плечах, груди. Они усиливаются в весенне-летний период, с возрастом их количество уменьшается.
3. Патологическая гиперпигментация рассматривается как осложнение при проведении химических пилингов, лазерных шлифовок, дермабразии и других травмирующих кожи процедур. Это возникает вследствие воспаления и/или избыточного воздействия УФ-излучения. Именно поэтому необходимо избегать проведения срединных пилингов и шлифовок в летний период пациентам с IV – V фототипами. Поствоспалительную гиперпигментацию можно избежать при условии проведения предпилиноговой подготовки кожи и грамотного ведения пациентов в реабилитационном периоде. Также проблему может спровоцировать использование косметических и лекарственных средств, обладающих фотосенсибилизирующим действием, т.е. усиливающим действие УФ-излучения. Поствоспалительная гиперпигментация может развиться в результате разрешения высыпаний при акне.
4. Возрастное лентиго – основное нарушение пигментации, связанное с избыточным ультрофиолетовым излучением, является одним из симптомов фотостарения кожи. Его появление наблюдается у пациентов после 50 лет на открытых участках тела. Солнечное лентиго может развиться после одного «обгорания ». Спина, плечи, декольте покрываются множественными лентигиозными очагами овальной или круглой формы около 3-10 мм в диаметре.
Консультация врача косметолога
Выбор тактики ведения пациентов с гиперпигментацией зависит от первоначального состояния кожи и фототипа, глубины залегания пигмента, длительности ее существования, предыдущего косметологического анамнеза. Необходимо выяснить у пациента, продолжают ли действовать факторы, вызвавшие пигментацию, и можно ли их устранить. При составлении плана удаления пигментных пятен необходимо учитывать не только причину их возникновения, но и сопутствующие косметические недостатки пациента, возраст, тип кожи, наличие противопоказаний к определенным методам коррекции.
Отбеливающая терапия – это длительный поэтапный процесс, предполагающий проведение косметологических процедур в условиях клиники и обязательного домашнего ухода за кожей. Обязательным условием эффективности терапии является исключение избыточной инсоляции и применение солнцезащитных препаратов в соответствие с типом кожи, сезоном. Следует иметь в виду, что любое повреждение кожи, в том числе связанное с отбеливанием, может стимулировать процесс пигментообразования, поэтому соответствующие процедуры следует проводить строго в осенне-зимний период. Опыт показывает, что удалить пигментные пятна позволяет только комплексный подход, который включает в себя отшелушивание слоя пигментных клеток, применение косметических средств, снижающих секрецию меланина, и надежную защиту кожи от действия УФ-излучения.
Методы удаления пигментации
1. Фотоомоложение — селективный фототермолиз широкополосным импульсным светом (IPL ) — позволяет с успехом удалить пигментные пятна на лице различного генеза. В нашем центре удаление пигментных пятен проводится на аппарате последнего поколения Ellipse Multi Flex. В основе метода лежит принцип избирательного поглощения света пигментом с последующим его нагреванием и разрушением. Во время процедуры пигмент темнеет и через несколько дней происходит постепенное его отшелушивание. Благодаря системе двойной фильтрации и технологии квадратного импульса, процедура практически безболезненна. Особенно эффективна фототерапия у пациентов с I-II фототипами. Курс составляет 3-5 процедур 1 раз в 2-3 недели.
До и после 1 процедуры
2. При большой площади гиперпигментации и/или дермальном залегании пигмента процедурой выбора является лазерное омоложение Genesis. Данной процедуре следует отдать предпочтение при наличии возрастных изменений кожи в сочетании с гиперпигментациями различного генеза. После процедуры наблюдается незначительное покраснение кожи, которое самостоятельно проходит через час. Процедура хорошо переносится, анестезия не требуется. Для достижения оптимального результата необходимо пройти 3-5 процедур с интервалом 2-4 недели. При поверхностном залегании пигмента и наличии возрастных изменений кожи лица и шеи процедурой выбора будет лазерный пилинг Pearl на аппарате Cutera. Реабилитация после процедуры составляет 3-5 дней. Длительность реабилитации зависит от параметров проводимой процедуры, возраста пациента и типа кожи.
3. Химические пилинги широко используются для удаления пигментных пятен. Они действуют за счет отшелушивания накопившегося пигмента в поверхностных слоях кожи. Для этого используют ретиноевый пилинг, феноловый и различные виды поверхностных химических пилингов (гликолевые , фитиновые, миндальные, полигидроксикислотные). Ретиноевый пилинг – один из наиболее эффективных, так как ретиноевая кислота не только вызывает выраженную десквамацию, но и угнетает активность тирозиназы. Также ретиноиды влияют на размножение и дифференцировку клеток, ускоряя процесс обновления эпидермиса. Феноловый пилинг воздействует на все основные этапы синтеза меланина. В профессиональных косметических средствах концентрация фенола составляет от 1 до 3%.
4. Мезотерапия лица. Для удаления пигментации используют коктейли с 10-20% аскорбиновой кислотой. Она угнетает тирозиназу, стимулирует неоколлагенез, укрепляет сосудистую стенку. Хорошо зарекомендовали себя комбинированные препараты для мезотерапии. Например, Dermaheal SB (Ю . Корея), в его состав входят помимо аскорбиновой кислоты и арбутина, регуляторные пептиды (пентапептид -13 (CG -ASP), олигопептид-34 (CG -TGP2)).
Активные компоненты отбеливающих кремов
Гидрохинон является наиболее сильным отбеливающим средством. В косметических препаратах его концентрация колеблется от 1 до 4%. Его назначают один раз в день на ночь сроком на 5 — 7недель. Не рекомендуется назначать препараты, содержащие гидрохинон, более 2 месяцев из-за риска развития контактного дерматита, особенно на участках с тонкой кожей. Также они противопоказаны во время беременности и кормления грудью. Довольно популярны комбинированные препараты, содержащие помимо гидрохинона, топические ретиноиды и различные кислоты.
Арбутин представляет собой гликозилированный гидрохинон. Он в большом количестве содержится в листьях толокнянки и не оказывает токсического действия на меланоциты. По своей активности он уступает гидрохинону, но не вызывает раздражения кожи даже при длительном применении. Именно поэтому его очень часто включают в состав отбеливающих кремов.
Азелаиновая кислота является наружным препаратом для лечения акне. Ее депигментирующее свойство связано с уменьшением активности тирозиназы. В составе косметических и лекарственных средств концентрация может колебаться от 5 до 20%, например, скинорен крем. Отбеливающий эффект выражен умеренно. Назначают 1-2 раза в день на продолжительное время. Является препаратом выбора для коррекции и профилактики поствоспалительной гиперпигментации при акне.
Бензоилпероксид также применяется для наружного лечения акне, особенно пустулезных высыпаний. Используют от 2,5 до 10% бензоилпероксид в форме геля, эмульсии, раствора, например, базирон АС гель.
Ретиноевая кислота ингибирует тирозиназу и ускоряет обновление эпидермиса. Традиционно ретиноиды использует для наружной терапии акне, например, 0,1% адапален (дифферин крем, гель). Назначают 1 раз в день на ночь длительно. Не применяется при беременности и кормления грудью. При применении возможны побочные эффекты: появление красно-кирпичной эритемы и шелушения, так называемого ретиноевого дерматита.
Койевая кислота используется в концентрации 3-5%, особенно эффективно ее сочетание с гликолевыми и другими АНА – кислотами.
Экстракт корня солодки содержит активное вещество глабридин, ингибирующее тирозиназу. Не обладает раздражающим действием, что позволяет использовать его у пациентов с тонкой чувствительной кожей и в постпилинговый период.
Подбор препаратов для удаления пигментных пятен на лице
Подбор отбеливающих препаратов для домашнего ухода осуществляется на консультации врачом косметологом после диагностики кожи. Для удаления пигментации применяются препараты следующих косметических линий:
1. Препараты для домашнего ухода Danne (США ).
2. Препараты для домашнего ухода Renophase (Франция ).
3. Препараты для домашнего ухода Dermaheal (Ю . Корея).
Несмотря на желание получить более быстрый результат, а также наличие широкого спектра необходимых методов и средств, важно помнить об основном принципе медицины: «не навреди». Поэтому лечение гиперпигментаций должно быть комплексным, неагрессивным, результативным и предсказуемым.
Читайте также:
