Гипогликемия при диабете. Особенности
Добавил пользователь Евгений Кузнецов Обновлено: 30.01.2026
Под гипогликемией понимают снижение уровня глюкозы в крови до критических значений. Это опасное состояние, которое приводит к нарушению работы головного мозга внутренних органов, а на тяжелой стадии – к непоправимым последствиям или летальному исходу из-за гипогликемической комы.
Симптомы этого состояния разнообразны и зависят от причины патологии и особенностей конкретного пациента. Своевременная диагностика и контроль концентрации сахара позволяют не допустить тяжелых осложнений и сохранить привычный уклад жизни.
Причины гипогликемии
Снижение уровня сахара в крови – это не заболевание, а состояние, возникающее при ряде нарушений углеводного обмена в организме.
Глюкоза, как источник энергии, определяет работу внутренних органов и состояние человека в целом. К падению концентрации сахара особенно чувствителен головной мозг. Он работает интенсивнее всех остальных органов, потребляет повышенное количество «топлива», не способен делать его запасы и поэтому полностью зависим от непрерывного поступления глюкозы с током крови.
В организме здорового человека излишки глюкозы из поступивших с пищей углеводов хранятся в печени в виде гликогена – молекулы, состоящей из множества связанных между собой молекул глюкозы, которая при необходимости расщепляется и всасывается в кровь. Так обеспечивается бесперебойная работа органов. Таким образом, любые патологии печени могут привести к гипогликемии.
- поджелудочной железы: инсулин (отвечает за накопление глюкозы в виде гликогена и снижение ее уровня в крови) и глюкагон (стимулирует распад гликогена, что вызывает повышение уровня сахара);
- надпочечников: адреналин, кортизол, гормон роста (повышают сахар);
- щитовидной железы: тироксин и трийодтиронин (повышают сахар).
Также это состояние возникает в результате заболеваний желудочно-кишечного тракта с нарушением всасывания глюкозы, почечной недостаточности (усиленное выведение сахара с мочой), онкологических заболеваний поджелудочной железы и некоторых врожденных патологий.
Гипогликемия, возникающая вследствие болезней, называется патологической. В отличие от нее, физиологическая гипогликемия развивается у здоровых людей при голодании, обезвоживании, эмоциональных стрессах или чрезмерной физической нагрузке, приеме некоторых препаратов и алкоголя.
У женщин гипогликемия иногда отмечается при беременности в связи с тем, что часть глюкозы матери тратится на развитие плода. Гипогликемия у детей развивается в первые часы или дни после рождения и бывает временной и постоянной. Факторы риска включают недоношенность, наличие диабета у матери, асфиксию при рождении, врожденные аномалии поджелудочной железы.
Симптомы и типы гипогликемии
Гипогликемия характеризуется различными признаками, характер и тяжесть которых зависят от конкретного пациента и причины, вызвавшей патологию.
К основным признакам этого состояния относятся навязчивое чувство голода, повышенная потливость, тошнота и рвота, слабость, дрожь в конечностях, учащенное сердцебиение, снижение концентрации, сонливость, зрительные расстройства (затуманенность зрения, двоение и «мошки» в глазах), паника и беспокойство, бледность лица.
- Легкая (человек в состоянии самостоятельно оказать себе помощь за счет употребления сладких напитков и сахаросодержащих продуктов).
- Средней тяжести (человек остается в сознании, но нуждается в помощи сторонних лиц для нормализации уровня сахара в крови).
- Тяжелая (наступает гипогликемическая кома, человек находится без сознания и нуждается в срочной госпитализации).
Диагностика гипогликемии
Признаки этого состояния достаточно характерны, и первичный диагноз с высокой вероятностью ставится после беседы с пациентом и его осмотра. Сложность представляет только выяснение истинной причины, вызвавшей эту патологию. Поэтому для диагностики применяют широкий спектр лабораторных и инструментальных методов обследования.
В первую очередь при подозрении на гипогликемию проводят анализ крови на уровень сахара, который при этом состоянии опускается ниже 3,5 ммоль/л. Этот тест может давать необъективные результаты, поскольку на концентрацию сахара влияют многие факторы, а также время суток.
Важное диагностическое значение имеет определение показателя гликозилированного гемоглобина (HBA1c). Это устойчивое соединение гемоглобина А с глюкозой в эритроцитах крови: чем больше в крови глюкозы, тем выше уровень HBA1c. На протяжении жизни эритроцита (120 дней) это соединение продолжает циркулировать в крови, и определение концентрации HBA1c позволяет выявить истинную концентрацию глюкозы в течение последних двух-трех месяцев.
С целью установить причину гипогликемии проводят анализ крови на гормоны (в частности, щитовидной железы и надпочечников), присутствие избытков алкоголя и медикаментов, анализ мочи, биопсию печени и поджелудочной железы для подтверждения недостаточной выработки ферментов, УЗИ, МРТ и КТ внутренних органов.
Лечение гипогликемии
Прежде всего, при появлении признаков этого состояния необходимо обеспечить организм глюкозой. Пациентам в сознании следует дать быстро усваиваемые углеводы: сладкие напитки (фруктовый сок, компот, чай, подслащенную воду) и сладости (конфеты, мармелад, мед, сахар в чистом виде).
При состоянии средней тяжести вводят раствор глюкозы/декстрозы внутривенно и/или подкожно, глюкагон подкожно или внутримышечно.
При гипогликемической коме применяют капельницы с физраствором, инсулином и электролитами.
В первую очередь медицинская помощь при гипогликемии направлена на лечение основного заболевания, вызвавшего патологию.
Гипогликемическая кома
Гипогликемическая кома – это острое патологическое состояние, спровоцированное внезапным быстрым снижением количества глюкозы в плазме. Проявляется нарастанием беспокойства, усилением голода, головокружением, слюнотечением, дрожью, учащенным сердцебиением, болью в животе, тремором, ощущением жжения и покалывания в конечностях. В последующем возникает астения, страх, паника, галлюцинации, дезориентация, помрачение сознания и кома. Диагностика базируется на сборе клинической информации и результатах исследования сахара в крови. Лечение сводится к введению раствора глюкозы, реанимационным мероприятиям.
МКБ-10

Общие сведения
Гипогликемия является обменно-эндокринным синдромом, сопровождается адренергическими и нейрогликопеническими проявлениями. Первая группа симптомов обусловлена усилением синтеза норадреналина, вторая определяется ответом ЦНС. Прогрессивное нарастание клинических признаков гипогликемии, отсутствие неотложной помощи приводит к коме. Патология обычно развивается у больных с сахарным диабетом первого и второго типа, изредка – у лиц без нарушений обмена глюкозы. По различным данным, распространенность гипогликемии среди пациентов с диабетом составляет 45-65%. Летальный исход наблюдается в 2-4% случаев гипогликемической комы.
Причины
Внезапная гипогликемия обусловлена высокой скоростью распада и выведения глюкозы, превышающей скорость ее всасывания в кишечнике и/или производства в печени. В клинической эндокринологии тяжелое состояние чаще выявляется при декомпенсированном течении инсулинозависимого диабета, в подобных случаях установить причину комы практически невозможно. При иных вариантах заболевания внешними провоцирующими факторами становятся:
- Неправильная дозировка инсулина. Гипогликемическое состояние провоцируется несоответствием количества вводимого препарата объему сахара, всасываемого из ЖКТ. Подобная ситуация возможна, например, при ошибке в выборе объема шприца.
- Ошибка введения инсулина. Пусковым фактором может стать нарушение техники проведения инъекции. Усиление действия инсулина происходит при случайном или умышленном внутримышечном введении препарата, растирании места укола.
- Несоблюдение правил питания. Дефицит глюкозы может быть вызван пропуском приема пищи, особенно если пациент использует инсулин короткого действия. Аналогичное состояние возможно при выполнении высокой физической нагрузки, увеличении энергетических затрат.
- Прием алкоголя. Обычно больные учитывают содержание сахара в спиртных напитках, но забывают об их сахароснижающем эффекте. Этиловый спирт подавляет процессы производства глюкозы из неуглеводных соединений в клетках печени. Количество выпитого алкоголя пропорционально продолжительности угнетения глюконеогенеза, кома может развиться спустя некоторое время после опьянения.
- Стадия компенсации СД. Когда чувствительность клеток к инсулину повышается, требуется сокращение дозировки гормонов. Если коррекция лечения не произведена, дозировка препарата становится избыточной.
- Органные заболевания. Кома вызывается сопутствующими сахарному диабету патологиями внутренних органов и систем. Сниженная концентрация глюкозы обнаруживается при дистрофических изменениях печени, нарушении всасывания питательных веществ из кишечника, хронической недостаточности функции почек, гормональном дисбалансе.
Патогенез
Развитие состояния гипогликемии провоцируется снижением уровня сахара крови до 4 ммоль/л и ниже. У больных сахарным диабетом, организм которых адаптируется к состоянию гипергликемии, учитывается не абсолютный показатель глюкозы, а быстрое уменьшение ее концентрации на 5 ммоль/л или больше. Риск гипогликемической комы у данной группы лиц существует даже при нормальном и незначительно сниженном сахаре, потому что для функционирования ЦНС важна не абсолютная величина гликемии, а ее относительная стабильность.
При резком снижении сахара нервные ткани не могут быстро перестроиться на усвоение менее концентрированной глюкозы. Отмечается угнетение метаболических процессов в тканях мозговых структур. Сначала на гипогликемию реагирует кора больших полушарий, что проявляется аурой. По мере усугубления дефицита сахара нарушаются обменные процессы в мозжечке, затем – в подкорково-диэнцефальных структурах. Переход в кому провоцируется развитием патологических процессов в жизненно важных центрах дыхания и сердцебиения в продолговатом мозге. Если гипогликемия нарастает постепенно, определяются симптомы, связанные с поэтапным нарушением работы ЦНС. На быстрое падение сахара организм реагирует усиленной выработкой катехоламинов и гормонов, стимулирующих процесс глюконеогенеза. При этом доминируют адренергические проявления и признаки активации симпатического отдела нервной системы.
Симптомы гипогликемической комы
Состояние комы на фоне гипогликемии подразделяется на прекому и собственно кому. Прекома разворачивается на протяжении 20-30 минут. Ее основными проявлениями считаются необъяснимое чувство голода, выделение холодного пота, слабость, головокружение, возбудимость, сменяющаяся апатией. При отсутствии специализированной помощи развивается кома – сознание отсутствует, кожные покровы остаются мокрыми, бледнеют и холодеют, дыхание становится поверхностным, его частота снижается. В ночное время эти стадии менее различимы. Сон поверхностный, тревожный, нередко возникают кошмарные сновидения. Пациенты кричат и плачут во сне, после пробуждения ощущают спутанность сознания, весь день чувствуют вялость и сонливость. При поступлении в организм глюкозы их состояние приходит в норму.
С учетом этапов угнетения метаболизма в тканях головного мозга выделяют 5 стадий комы, различающихся по своим клиническим проявлениям. На первой стадии (корковой) отмечается необъяснимая раздражительность, головная боль, голод. Сердечный ритм учащенный, кожа влажная. Симптомы слабовыраженные, не всегда трактуются как ухудшение самочувствия. Вторая стадия (подкорково-диэнцефальная) характеризуется формированием вегетативных реакций и поведенческими изменениями. Наблюдается усиленное потоотделение без видимой причины, повышение слюноотделения, появление мелкой дрожи в руках, двоение предметов. Поведение возбужденное, гиперактивное, настроение приподнятое, иногда с элементами агрессии.
На третьей стадии в патологический процесс вовлекается средний мозг. Резко повышается мышечный тонус, возникают тонико-клонические судороги как при эпилепсии. Кожа остается влажной, частота сердечных сокращений превышает 100 ударов в минуту. При нарушении процессов обмена в верхних отделах продолговатого мозга развивается собственно кома. Пациент теряет сознание, рефлексы патологически усиливаются, сердцебиение и пульс остаются учащенными, дыхание сохранено. В стадии глубокой комы весь продолговатый мозг вовлечен в метаболические нарушения. Кожа мокрая, бледная, холодная. Потоотделение прекращается, рефлексы полностью угасают, замедляется сердечный и дыхательный ритм, снижается кровяное давление.
Осложнения
Частые приступы гипогликемии способствуют формированию необратимых изменений в работе мозга. Для детей характерны осложнения в виде снижения когнитивных процессов: хуже усваиваются новые знания, затрудняется решение абстрактно-логических задач, процессы ориентировки и адаптации в новых условиях. У взрослых формируются изменения личности по органическому типу с преобладанием эмоциональной неустойчивости, вспыльчивости. В пожилом возрасте и при сердечно-сосудистых патологиях существует риск развития инсульта, инфаркта миокарда. При отсутствии экстренной помощи гипогликемическая кома способна привести к летальному исходу.
Диагностика
Обследование пациентов выполняет врач-эндокринолог или терапевт. Ключевыми критерием диагностики является сочетание свойственных гипогликемической коме симптомов с объективно определяемым низким уровнем глюкозы (согласно данным исследования крови). Это позволяет дифференцировать данный вид комы с диабетическими комами – кетоацидотической, лактацидемической и гиперосмолярной. Полный диагностический комплекс включает:
- Опрос. В беседе с больным или его родственниками, при изучении медицинской документации уточняется наличие сахарного диабета, его тип, характер течения, выясняются условия, способствовавшие развитию комы. Типичными жалобами являются внезапное ощущение голода, возбуждение, головокружение, усиление потоотделения, головные боли, тремор.
- Осмотр. Выявляется профузный пот, бледность и похолодание кожных покровов. В зависимости от стадии комы регистрируется учащение или урежение ЧСС и пульса, повышение или понижение кровяного давления, усиление или угасание рефлексов.
- Анализ на глюкозу (кровь). У людей с изначально нормальной концентрацией сахара первые симптомы гипогликемии обнаруживаются при показателях 2,77-3,33 ммоль/л, развернутая клиническая картина – при 1,66-2,76 ммоль/л. Для коматозного состояния характерны значения менее 1,65 ммоль/л. При декомпенсации диабета интерпретация показателей осуществляется индивидуально.
Лечение гипогликемической комы
Кома развивается стремительно, поэтому мероприятия проводятся самим пациентом, членами его семьи, специалистами службы скорой медицинской помощи, персоналом отделений интенсивной терапии и реанимации. Основные задачи лечения – восстановление нормального (привычного) количества сахара, процессов жизнедеятельности и способности клеток усваивать глюкозу. Терапия производится на трех уровнях:
- Догоспитальная помощь. На стадии прекомы иногда достаточно восполнить недостаток глюкозы приемом сладкой пищи. Если больной способен есть, ему предлагают продукты, содержащие легкие углеводы – конфеты, батончики и другие сладости. Если остается сохранным только глотательный рефлекс, чайной ложкой дают чай с сахаром или фруктовый сок, не содержащий мякоти. В коматозном состоянии капают раствор сахара под язык.
- Скорая врачебная помощь. Врачи однократно вводят 40% раствор глюкозы внутривенно, а затем организуют капельное введение 5% раствора. Такая схема позволяет привести больного в сознание и избежать повторного развития комы. При тяжелом состоянии и отсутствии положительного результата используют глюкокортикоиды, глюкагон либо адреналин внутривенно или внутримышечно.
- Интенсивная терапия в отделении. При неэффективности вышеописанных мероприятий и исключении других патологий, способных спровоцировать кому, проводятся процедуры, стимулирующие транспорт электролитов сквозь стенки мембран нервных клеток. Пациента подключают к аппарату ИВЛ, назначают препараты, поддерживающие активность сердечной мышцы и тонус кровеносных сосудов. Внутривенно вводят поляризующую смесь, в состав которой входят растворы инсулина, глюкозы и калия хлорида.
Прогноз и профилактика
Прогноз для подавляющего большинства больных благоприятный. Адекватная своевременная медицинская помощь сводит риск летального исхода к минимуму, гипогликемия успешно устраняется. Профилактика заключается в правильном поддерживающем лечении СД: соблюдении диеты и схемы использования инсулина, умеренных физических нагрузках без периодов гиподинамии или интенсивных энергозатрат. Пациентам необходимо регулярно отслеживать показатели глюкозы, при отклонении от нормы обращаться к диабетологу для выяснения причины и коррекции дозы инсулина.
4. Неотложные состояния при сахарном диабете на догоспитальном этапе/ Торшхоева Х.М., Городецкий В.В., Верткин А.Л.// Русский медицинский журнал. – 2003 - №6.
Гипогликемия
Гипогликемия – это снижение плазменной концентрации глюкозы менее 2,8 ммоль/л. Причины включают несоблюдение режима инсулинотерапии при диабете (пропуск приема пищи, физическая нагрузка, употребление алкоголя), различные эндокринные и метаболические расстройства, онкологические заболевания. Клинический симптомокомплекс представлен вегетативными и нервно-психическими расстройствами разной степени выраженности. Диагноз устанавливается на основании обнаружения низкого содержания глюкозы в плазме натощак либо после приема пищи. Для купирования гипогликемии применяются пероральные быстроусваиваемые углеводы, введение глюкозы или глюкагона.
Гипогликемия – это не самостоятельное заболевание, а клинико-лабораторный синдром. При диабете данное состояние встречается примерно у 40-60% пациентов. Среди людей с сахарным диабетом 1 типа процент случаев гипогликемии несколько выше, однако, ввиду гораздо большей распространенности сахарного диабета 2 типа, преобладающее число эпизодов гипогликемии приходится на эту форму СД. Причем при диабете у больных с длительной гипергликемией (декомпенсация) симптомы начинают возникать уже при уровне глюкозы 5-6 ммоль/л. Находящаяся в процессе созревания нервная система детей (особенно новорожденных) расходует большее количество глюкозы и поэтому более остро реагирует на гипогликемию.
Состояние имеет множество этиологических факторов. У здорового человека причинами снижения глюкозы меньше нормальных значений могут быть беременность, интенсивные физические нагрузки, длительное голодание. Однако такие случаи крайне редки. Чаще всего гипогликемия развивается при различных заболеваниях и патологических состояниях:
- Погрешности инсулинотерапии при диабете. Считаются наиболее частой причиной гипогликемии. В основном она развивается, если пациент, регулярно выполняющий себе инъекции инсулина, пропускает прием пищи, употребляет алкоголь, начинает заниматься физическими упражнениями. Иногда причиной становится нарушение техники инъекции, случайная или преднамеренная передозировка инсулина.
- Гиперинсулинизм. Секреция в кровь неадекватно большого количества инсулина бета-клетками поджелудочной железы встречается при инсулиноме, гиперплазии островков Лангерганса (незидиобластозе). Также причинами избыточной продукции инсулина и инсулиноподобного фактора роста являются некоторые злокачественные опухоли (карцинома, мезотелиома). Гипогликемия может возникнуть при наличии аутоантител к инсулину, связывающихся с инсулиновыми рецепторами (болезнь Хирата).
- Эндокринные расстройства. Дефицит так называемых контринсулярных гормонов, т.е. гормонов с антагонистическим действием по отношению к инсулину (кортизол, тироксин, соматотропин) наблюдается при гипотиреозе, надпочечниковой недостаточности, гипофизарном нанизме.
- Прием лекарств. Кроме инсулина причиной снижения концентрации глюкозы могут быть другие лекарственные препараты. В первую очередь к ним относятся медикаменты, использующиеся при диабете 2 типа (сахароснижающие средства), которые стимулируют выработку инсулина поджелудочной железой – производные сульфонилмочевины (глибенкламид), глиниды (репаглинид).
- Операции на органах ЖКТ. Такие оперативные вмешательства на органах пищеварения, как резекция желудка или начального отдела тонкой кишки, приводят к демпинг-синдрому, обусловленному ускоренным попаданием в кишечник непереваренной пищи. В результате этого происходит недостаточное расщепление и всасывание углеводов.
- Наследственные заболевания. Это тяжелые метаболические заболевания (гликогенозы, галактоземия, фруктоземия), характеризующиеся генетически детерминированным дефектом ферментов, участвующих в обмене углеводов (гликогена, фруктозы, галактозы). В результате дефицита энзимов происходит нарушение превращения глюкозы из других углеводов или затруднение ее высвобождения из гликогена, что становится причиной падения уровня гликемии.
К развитию гипогликемии предрасполагают хронические заболевания, при которых замедляется клиренс сахароснижающих препаратов, регулирующих уровень глюкозы в крови – почечная, печеночная недостаточность. Гипогликемический эффект производных сульфонилмочевины усиливается при их одновременном приеме с сульфаниламидами, салицилатами, синтетическими противомалярийными средствами. Также гипогликемии способствует замедление опорожнения желудка (диабетический гастропарез).
Глюкоза – это основной энергетический субстрат для центральной нервной системы. Поэтому ЦНС очень чувствительна к гипогликемии. Сначала в качестве компенсаторной реакции в кровь выбрасываются контринсулярные гормоны, в том числе катехоламины (адреналин, норадреналин), которые выступают причиной вегетативной симптоматики. Если глюкоза продолжает находиться на низком уровне, возникает нейрогликопения.
Клетки головного мозга (главным образом, кора больших полушарий, диэнцефальные структуры) начинают испытывать энергетическое голодание, в них тормозятся все обменные процессы, окислительно-восстановительные реакции и т.д. Сохраняющаяся гипогликемия поражает продолговатый мозг, верхние отделы спинного мозга, что приводит к угнетению рефлексов, судорожной готовности головного мозга, нарушению сознания, коме. Патоморфологические изменения включают отек, некроз отдельных участков головного мозга.
Классификация
Выявление гипогликемии в анализе крови не всегда соответствует действительности. Ложная, или псевдогипогликемия, может встречаться при лейкоцитозе, эритроцитозе. Отдельно выделяют транзиторную гипогликемию новорожденных, родившихся от матерей, страдающих сахарным диабетом. По степени тяжести гипогликемию разделяют на легкую, среднюю, тяжелую, по течению – на острую, подострую, хроническую. По этиопатогенезу различают следующие виды гипогликемии:
- Тощаковая (спонтанная). Развивается при избыточной секреции инсулина, инсулиноподобного фактора и заболеваниях, сопровождающихся дефицитом контринсулярных гормонов.
- Реактивная (постпрандиальная). Возникает через 2-4 часа после еды. Причиной является ранняя стадия СД, наследственные метаболические расстройства, пострезекционные синдромы, аутоиммунный инсулиновый синдром.
- Индуцированная. Развивается при диабете, вызывается приемом алкоголя, лекарственных средств.

Симптомы гипогликемии
Наличие симптоматики и ее выраженность могут не коррелировать с уровнем гликемии. Первые симптомы обусловлены активацией симпато-адреналовой системы (выбросом адреналина, норадреналина). Возникает резкое и сильное чувство голода, мышечная дрожь, потливость. Сердечно-сосудистая система реагирует учащением сердцебиения, повышением артериального давления, стенокардическими болями в сердце. Присоединяются нервно-психические симптомы: беспокойство, двигательное возбуждение, подавленное настроение или, наоборот, чувство эйфории.
Характерны парестезии (ощущение покалывания губ, языка, кончиков пальцев). Это так называемый адренергический или вегетативный синдром. Если гипогликемия продолжается, развивается нейрогликопения. Ухудшается концентрация внимания, координация движений (атаксия), речь становится невнятной, смазанной. Больного начинает клонить в сон, он плохо реагирует на внешние раздражители, иногда появляются фотопсии (вспышки молний перед глазами), зрительные галлюцинации.
Тонико-клонические судорожные припадки, напоминающие эпилепсию, свидетельствуют о глубоком угнетении нервной системы и крайне тяжелом состоянии пациента. Развитие судорог предшествует гипогликемической коме. У лиц с хронической гипогликемией (при инсулиноме) единственным клиническим проявлением может быть периодически возникающая головная боль, которая быстро прекращается после приема углеводной пищи. При снижении концентрации глюкозы в ночное время некоторых пациентов беспокоит тревожный сон или кошмарные сновидения. Существуют также атипичные гипогликемические симптомы – тошнота, рвота, брадикардия.
Гипогликемия тяжелой степени характеризуется широким спектром неблагоприятных последствий с высокой частотой летального исхода. К наиболее частым из них относятся сердечно-сосудистые осложнения (гипертонический криз, инфаркт миокарда, инсульт), обусловленные выбросом большого количества катехоламинов в кровь. Гипогликемия также может вызвать жизнеугрожающие нарушения ритма сердца, например, пароксизмальную желудочковую тахикардию, причиной которой становится удлинение интервала QT. Осложнения глубокой гипогликемии включают отек мозга, кому, остановку дыхания и сердцебиения.
Курацией пациентов с гипогликемией занимаются врачи-эндокринологи. На первичном приеме врач опрашивает пациента, какие лекарства он принимает, проводились ли ему какие-либо операции. При общем осмотре больного обращается внимание на влажность кожных покровов, расширение зрачков (мидриаз), угнетение физиологических рефлексов (сухожильных, кожных) и появление патологических (рефлекс Бабинского).
Для органического гиперинсулинизма (инсулинома, незидиобластоз) характерна триада Уиппла: приступы спонтанной гипогликемии, снижение уровня глюкозы во время приступа ниже 2,8, быстрое прекращение приступа введением глюкозы или приемом углеводов. Наиболее сложную задачу представляет собой установление причины гипогликемии. Для этого назначается дополнительное обследование, включающее:
- Лабораторные исследования. В анализах крови измеряется С-пептид, глюкозо-инсулиновое соотношение. При диабете проводится глюкозотолерантный тест, анализ на гликированный гемоглобин. Проверяется наличие антиинсулиновых антител, антител к инсулиновым рецепторам. Изучается концентрация контринсулярных гормонов (тиреотропного гормона, свободного тироксина, соматотропина, выполняется проба с АКТГ). Исследуется активность ферментов углеводного метаболизма (глюкозо-6-фосфатазы, фосфофруктокиназы, гликогенсинтетазы).
- Провокационные пробы. Диагностика инсулином крайне трудна, поэтому очень часто выполняются различные провокационные тесты. Наиболее информативной является проба с 72-часовым голоданием. Также проводятся стимуляционные тесты на подавление С-пептида после введения глюкагона, лейцина, толбутамида.
- ЭКГ. На электрокардиограмме обнаруживаются синусовая тахикардия, предсердные, желудочковые экстрасистолии, удлинение QT-интервала, иногда может регистрироваться пароксизмальная желудочковая тахикардия. При развитии ишемии миокарда вследствие избытка катехоламинов отмечается депрессия сегмента ST, отрицательный зубец Т.
- Визуализация инсулиномы. Примерно у 50% пациентов инсулиному удается визуализировать с помощью УЗИ и КТ органов брюшной полости. Большей чувствительностью обладают мультиспиральная томография, интраоперационное УЗИ. Очень эффективным способом диагностики признана селективная панкреатическая артериография с введением глюконата кальция и последующим забором крови для измерения уровня инсулина, глюкозы.
Гипогликемию следует дифференцировать с алкогольным опьянением, эпилепсией, вегетативным кризом (панические атаки). Также необходимо исключить ОНМК. Возбужденное психическое состояние, выраженное двигательное беспокойство нужно отличать от психических расстройств (истерии, психозы). При диабете по клиническим признакам бывает достаточно сложно отдифференцировать гипогликемическую кому от гипергликемической.
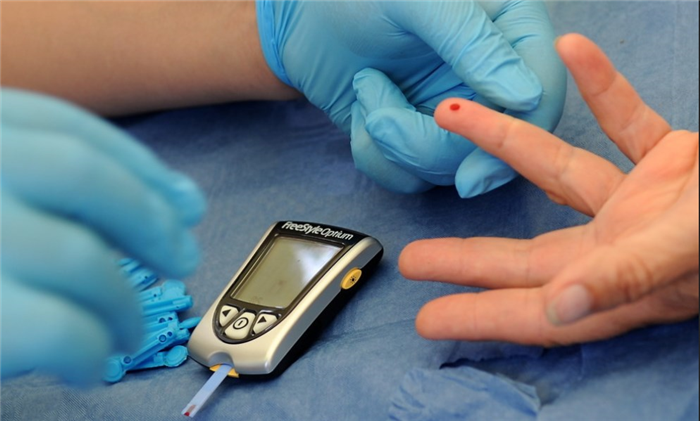
Консервативная терапия
Для лечения легкой гипогликемии достаточно принять легкоусвояемые углеводы – фруктовый сок, сладкий чай, несколько кусочков рафинированного сахара. При средней и тяжелой степени необходима госпитализация больного в отделение эндокринологии, а при угнетенном сознании и коме – в отделение реанимации и интенсивной терапии, где проводится:
- Купирование гипогликемии. Внутривенно вводится раствор глюкозы, если больной не приходит в сознание, продолжается ее капельное введение. Также эффективно внутримышечное введение глюкагона (кроме гипогликемий, вызванных алкоголем и производными сульфонилмочевины). Для улучшения утилизации глюкозы нейронами применяется аскорбиновая кислота. С целью профилактики отека головного мозга у тяжелых пациентов используется сернокислая магнезия, дексаметазон, диуретики (маннитол или фуросемид).
- Лечение основного заболевания. Если причиной гипогликемии стал дефицит контринсулярных гормонов, проводится заместительная гормональная терапия (гидрокортизон, флудрокортизон, L-тироксин). При аутоиммунном инсулиновом синдроме применяются глюкокортикостероиды, иммуносупрессанты, сеансы плазмафереза. Для лечения злокачественных инсулином при наличии противопоказаний к операции назначается препарат стрептозоцин, вызывающий гибель бета-клеток ПЖЖ. Для улучшения моторно-эвакуационной функции желудка при диабете применяются прокинетики (итоприд).
Хирургическое лечение
Наиболее эффективным способом лечения инсулином и незидиобластоза является хирургическая операция. В 90% случаев операцией удается добиться полного излечения от заболевания. Методом выбора считается энуклеация опухоли. Иногда производится резекция головки, тела или хвоста поджелудочной железы. В качестве предоперационной подготовки назначается мощный ингибитор секреции инсулина диазоксид. В течение 72 часов после операции возможна гипергликемия. Для ее предотвращения вводится инсулин короткого действия. После удаления внепанкреатических опухолей уровень гликемии очень быстро нормализуется.
Несмотря на значительное количество осложнений, в большинстве случаев гипогликемия имеет легкую или среднюю тяжесть течения. При диабете она занимает лишь 3-4% в структуре смертности. Основной причиной летального исхода выступают сердечно-сосудистые катастрофы (инфаркт, инсульт). Для профилактики гипогликемии при диабете пациент должен строго соблюдать дозировку, технику и частоту введения инсулина, не пропускать прием пищи, избегать употребления алкоголя.
При проведении инсулинотерапии нужно регулярно контролировать уровень глюкозы крови глюкометром, иметь при себе быстроусваиваемые углеводы для самостоятельного купирования гипогликемии. Также необходим грамотный подбор дозы сахароснижающих препаратов с учетом функции печени и почек больного, возможных лекарственных взаимодействий. Пациентам с метаболическими расстройствами (гликогенозами, галактоземией) рекомендуется частое дробное питание с большим количеством углеводов.
1. Дифференциальная диагностика и лечение эндокринных заболеваний/ Балаболкин М.И., Клебанова Е.Н., Креминская В.М. – 2002.
2. Алгоритмы специализированной медицинской помощибольным сахарным диабетом/ под. ред Дедова И.И., Шестаковой М.В. – 2013.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гипогликемия – это состояние, характеризуемое пониженной концентрацией глюкозы в крови. Известно, что стойкое повышение концентрации глюкозы в крови является признаком сахарного диабета. Однако недостаток глюкозы (состояние гипогликемии) не менее опасен. Почему? Об этом пойдет речь в данной статье.
Глюкоза служит основным энергетическим субстратом в нашем организме. Основной ее источник – углеводы пищи. Глюкоза поступает в кровь из тонкого кишечника в процессе пищеварения. Избыток глюкозы выводится из организма с мочой. Считается, что более половины всей глюкозы, поступившей в организм, потребляет головной мозг, причем глюкоза является основным источником энергии для центральной нервной системы.
Именно поэтому в случае гипогликемии развивается энергетическое голодание головного мозга, и появляются такие симптомы, как слабость, повышенная утомляемость, головокружение, а в тяжелых случаях –потеря сознания и судороги.

Регуляция углеводного обмена осуществляется под контролем нервной и эндокринной систем. На клеточном уровне этот процесс осуществляется с участием гормонов. Так, инсулин, вырабатываемый поджелудочной железой, снижает концентрацию глюкозы в крови, а такие гормоны, как адреналин, глюкагон, кортизол, гормоны щитовидной железы, наоборот, повышают. Критическое снижение уровня глюкозы в крови – это опасное состояние для организма, т. к. головной мозг перестает получать достаточное количество энергии. В такой ситуации незамедлительно активируются надпочечники и выбрасывают в кровь большое количество адреналина. Именно этот гормон способствует повышению уровня глюкозы за счет расщепления гликогена в печени.
Однако действие адреналина связано с рядом побочных эффектов, среди которых стоит отметить беспокойство, повышенную потливость, бледность, мышечную дрожь, учащенное сердцебиение. По мере снижения реакции возникает чувство голода.
Гипогликемия – это не заболевание, а состояние, характерное для многих заболеваний. Степень гипогликемии может варьировать в широких пределах, и именно она будет определять порядок оказания первой помощи больному и необходимость экстренной врачебной помощи.
- легкая гипогликемия – состояние, при котором человек может оказать себе первую помощь и восполнить недостаток глюкозы в крови;
- гипогликемия средней степени тяжести – состояние, при котором человек не может самостоятельно оказать себе помощь, и требуется помощь других людей;
- тяжелая гипогликемия – гипогликемическая кома, самая тяжелая стадия гипогликемического синдрома, которая сопровождается потерей сознания и требует срочной врачебной помощи.
Наиболее часто гипогликемия развивается у людей, страдающих сахарным диабетом и получающих инсулин или другие препараты, снижающие концентрацию глюкозы.
Чрезмерное снижение уровня данного показателя происходит из-за несоответствия дозы препарата и исходной концентрации глюкозы в крови на момент приема лекарства. Когда же это происходит? Например, если после приема назначенной дозы сахароснижающего препарата пациент съел меньше углеводсодержащих продуктов, чем требуется, или перенапрягся физически. Зачастую гипогликемия возникает у больных сахарным диабетом при употреблении алкогольных напитков. Чтобы предупредить развитие гипогликемии, врачи рекомендуют пациентам с сахарным диабетом поддерживать уровень глюкозы в крови не ниже 4 ммоль/л.
Состояние гипогликемии может развиться и у здорового человека в случае голодания, сильного эмоционального стресса, длительной физической или умственной нагрузки без восполнения запасов глюкозы.
Гипогликемия может возникнуть после приема алкоголя, особенно натощак или сразу после интенсивной физической нагрузки. Также развитие этого состояния возможно спустя некоторое время после приема избыточного количества сладкого: в ответ на резкое повышение концентрации глюкозы в крови происходит выработка слишком большого количества инсулина поджелудочной железой, что приводит к резкому падению уровня глюкозы и развитию гипогликемического состояния.
- Сахарный диабет в случае передозировки сахароснижающих средств.
- Заболевания кишечника и поджелудочной железы, сопровождающиеся нарушением переваривания и всасывания углеводов: инфекционный энтерит, выраженная пищевая аллергия, хронический панкреатит.
- Эндокринные заболевания: недостаточность выработки соматотропного гормона гипофизом, надпочечниковая недостаточность, гипотиреоз, недостаточность выработки глюкагона, врожденный гиперинсулинизм, опухоли, продуцирующие инсулин (инсулиномы).
- Заболевания почек, при которых нарушается обратный захват глюкозы из мочи в кровь (почечная глюкозурия).
- Заболевания печени: цирроз, хронический гепатит, жировая болезнь печени.
- Тяжелое течение инфекционных заболеваний, при которых энергия, источником которой служит глюкоза, расходуется на борьбу с возбудителем инфекции.
- Наследственные заболевания, в основе которых лежит нарушение обмена углеводов: гликогенозы, агликогенозы, недостаточность ферментов фруктозо-1,6-дифосфатазы, глюкозо-6-фосфатазы и др.
Если вы впервые столкнулись с проблемой гипогликемии, то вам, безусловно, стоит обратиться к терапевту . Именно этот врач после подробного опроса, тщательного и всестороннего осмотра сможет диагностировать или, как минимум, предположить причину развития гипогликемии и направит на дополнительные лабораторно-инструментальные обследования и консультацию к врачам-специалистам, например, эндокринологу , гастроэнтерологу , нефрологу. В случае, если вы уже наблюдаетесь у этих врачей, например, по поводу сахарного диабета или хронического панкреатита, можно напрямую обратиться к лечащему врачу с возникшей проблемой.
Диагностика гипогликемии не вызывает трудностей. Значительно сложнее разобраться в истинной причине данного состояния. Для этого проводят широкий спектр лабораторно-инструментальных обследований:
- определение концентрации глюкозы в крови и суточный мониторинг уровня глюкозы;
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм.
Читайте также:
