Гипопаратиреоз. Гипопаратиреоидная катаракта
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
Гипопаратиреоз - это дефицит паратиреоидного гормона, часто вызванный аутоиммунным заболеванием или ятрогенным повреждением или удалением желез во время тиреоидэктомии или паратиреоидэктомии. Симптомы гипопаратиреоза обусловлены гипокальциемией и включают покалывание в руках или вокруг рта и мышечные судороги. В тяжелых случаях развивается тетания. Также могут присутствовать симптомы и признаки основного заболевания Для установления диагноза необходимо измерить уровень паратиреоидного гормона. В качестве лечения назначают добавки кальция и витамина D.
Этиология гипопаратиреоза
Гипопаратиреоз возникает в результате дефицита паратиреоидного гормона (ПТГ), который может возникать при
Полном или частичном удалении нескольких околощитовидных желез во время тиреоидэктомии или паратиреоидэктомии
Наследственных и аутоиммунных заболеваниях
Послеоперационный гипопаратиреоз
Транзиторный гипопаратиреоз после тиреоидэктомии встречается часто, но постоянный (если операция выполняется опытным хирургом) – меньше, чем в 3% случаев. Симптомы гипокальциемии возникают обычно через 24–48 часов после операции, но могут проявляться и спустя месяцы и годы. Недостаточность ПТГ чаще развивается после тотальной тиреоидэктомии по поводу рака или в результате операций на околощитовидных железах (субтотальной или тотальной паратиреоидэктомии). К факторам риска развития тяжелой гипокальциемии после субтотальной паратиреоидэктомии относятся:
Тяжелая гиперкальциемия до операции
Удаление крупной аденомы
Повышенный уровень щелочной фосфатазы
Идирпатический гипопаратиреоз
Идиопатический гипопаратиреоз встречается редко Это редкое спорадическое или наследуемое состояние, характеризующееся отсутствием или атрофией околощитовидных желез. Оно проявляется в детском возрасте. Иногда отсутствие околощитовидных желез сочетается с аплазией тимуса и аномалиями тканей, образующихся из брахиальных дуг ( синдром Ди Джорджи Синдром Ди Джорджи Синдром Ди Джорджи связан с гипо- или аплазией тимуса и паращитовидных желез, приводящей к Т-клеточному иммунодефициту и гипопаратиреозу. У младенцев с синдрома Ди Джорджи наблюдается низкое. Прочитайте дополнительные сведения ).
Другие наследственные формы включают аутоиммунный полигландулярный синдром Синдромы полигландулярной недостаточности Синдромы полигландулярной недостаточности (СПН) характеризуются последовательным или одновременным снижением функции нескольких эндокринных желез, в основе которого лежит общая причина. Этиология. Прочитайте дополнительные сведения , аутоиммунный гипопаратиреоз в сочетании с кандидозом кожи и слизистых Кандидоз (слизисто-кожный) Кандидоз – это инфекционное заболевание кожи и слизистых оболочек, вызванное видами Candida, чаще всего Candida albicans. Инфекция может поражать любые участки кожного покрова. Прочитайте дополнительные сведенияПсевдогипопаратиреоз
Псевдогипопаратиреозом называют редко встречающуюся группу расстройств, для которых характерна не недостаточность ПТГ, а резистентность органов-мишеней к нему. Эти расстройства передаются по наследству.
Псевдогипопаратиреоз типа Iа (наследственная остеодистрофия Олбрайта) вызывается мутацией в гене, кодирующем белок Gs-альфа1 аденилатциклазного комплекса (GNAS1). В результате почки не реагируют на ПТГ усилением экскреции фосфата и цАМФ (циклического аденозина монофосфата). У пациентов, как правило, наблюдается гипокальциемия и гиперфосфатемия. Может иметь место вторичный гиперпаратиреоз с соответствующим поражением костей. Сопутствующие аномалии включают низкорослость, округлое лицо, умственную отсталость с кальцинозом базальных ганглиев, укорочение костей пясти и плюсны, легкий гипотиреоз и слабо выраженные другие эндокринные нарушения. Это состояние иногда называют псевдопсевдогипопаратиреозом. Поскольку в почках экспрессируется только материнский аллель GNAS1, у пациентов с аномальным отцовским геном гипокальциемия, гиперфосфатемия и вторичный гиперпаратиреоз отсутствуют, хотя многие соматические признаки заболевания сохраняются.
Псевдогипопаратиреоз типа Ib менее изучен. У больных определяется гипокальциемия, гиперфосатемия и вторичный гиперпаратиреоз, но отсутствуют сопутствующие аномалии.
Псевдогипопаратиреоз II типа встречается еще реже. У таких больных введение экзогенного ПТГ сопровождается нормальным повышением уровня цАМФ в моче, но концентрация кальция в сыворотке или содержание фосфата в моче не возрастает. Предполагают, что в этих случаях имеет место резистентность внутриклеточных процессов к цАМФ.
Симптомы и признаки гипопаратиреоза
Гипопаратиреоз можно заподозрить при наличии симптомов гипокальциемии, включая покалывание в руках или вокруг рта и мышечные спазмы. В тяжелых случаях развивается тетания.
Могут присутствовать клинические проявления любого основного заболевания. При псевдогипопаратиреозе Iа типа часто присутствуют аномалии скелета, в том числе низкорослость и укорочение 1, 4 и 5 пястных костей, круглое лицо, умственная отсталость, обызвествление базальных ганглиев и иногда витилиго. Пациенты с болезнью Ib типа имеют почечные проявления гипокальциемии и гиперфосфатемии без скелетных аномалий, которые встречаются при типе Ia. Пациенты с псевдогипопаратиреозом II типа также имеют почечные аномалии. Пациенты с мутациями, включающими каталитическую субъединицу цАМФ, также имеют множественную гормональную резистентность, умственную отсталость и короткопалость.
Диагностика гипопаратиреоза
Определение уровней ПТГ и кальция
Концентрацию ПТГ нужно измерять методом, определяющим интактную молекулу гормона. Поскольку гипокальциемия является главным стимулятором секреции ПТГ, его концентрация в норме должна быть повышенной вследствие ответа на гипокалиемию. Таким образом,
Низкие или даже низконормальные концентрации ПТГ у пациентов с гипокальциемией являются не являються нормой и указывают на гипопаратиреоз.
Неопределимые концентрации ПТГ свидетельствуют об идиопатическом гипопаратиреозе.
Высокая концентрация ПТГ предполагает псевдогипопаратиреоз или нарушение метаболизма витамина D.
Наличие гипопаратиреоза доказывается дальше высоким уровнем фосфата и нормальным уровнем щелочной фосфатазы в сыворотке.
При псевдогипотиреозе I типа, несмотря на высокую концентрацию ПТГ в крови, в моче отсутствуют цАМФ и фосфаты. Инъекции экстракта околощитовидных желез или рекомбинантного человеческого ПТГ не повышают уровня цАМФ в сыворотке или моче.
Лечение гипопаратиреоза
Кальций и витамин D
При транзиторном гипопаратиреозе, развивающемся после тиреоидэктомии или частичной паратиреоидэктомии, часто достаточно назначить пероральные добавки кальция: 1-2 г элементарного кальция/день в виде глюконата кальция (90 мг элементарного кальция/1г) или карбоната кальция (400 мг элементарного кальция/1 г).
Промежуточная паратиреоидэктомия может вызвать гипокальциемию, которая является особенно тяжелой и длительной, особенно у пациентов с хронической болезнью почек или у пациентов, у которых удалена большая опухоль. Длительное парентеральное введение кальция может быть необходимо в послеоперационном периоде; внутривенное добавление до 1 г/день элементарного кальция (например, 111 мл/день глюконата кальция, который содержит 90 мг элементарного кальция/10 мл) может потребоваться в течение 5-10 дней до того, как станет достаточно перорального приема кальция и витамина D. Повышенный уровень щелочной фосфатазы в сыворотке в таких случаях может быть признаком быстрого поглощения кальция костной тканью. Необходимость парентерального введения большого количества кальция обычно сохраняется до начала снижения уровня щелочной фосфатазы.
При гипопаратиреозе, не реагирующем адекватно на препараты кальция и витамина D, может потребоваться лечение рекомбинантным паратиреоидным гормоном (rhPTH), который также может снизить риск долгосрочных осложнений гипопаратиреоза (например, гиперкальциурии, снижения минеральной плотности кости) и снизить необходимые дозы кальция и витамина D. Дозирование rhPTH начинается с 50 мкг подкожно 1 раз в день, одновременно вместе со снижением дозы витамина D на 50%. При этом тщательно контролируются сывороточные кальций и фосфаты, а доза rhPTH по мере необходимости увеличивается или уменьшается с интервалами в несколько недель: до максимума 100 мкг 1 раз в день или до минимума 25 мкг 1 раз в день.
Основные положения
Гипопаратиреоз - это дефицит паратиреоидного гормона, часто вызванный аутоиммунным заболеванием или удалением желез во время тиреоидэктомии.
Гипопаратиреоз вызывает гипокальциемию и связанные с ней симптомы покалывания в руках или вокруг рта и мышечные спазмы. В тяжелых случаях развивается тетания.
Диагноз ставится при выявлении низких или даже пониженных концентраций паратгормона у пациентов с гипокальциемией.
В качестве лечения назначают кальций, иногда с витамином D. Некоторым пациентам требуется рекомбинантный паратиреоидный гормон (rhPTH).
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Гипопаратиреоз
Гипопаратиреоз (гипопаратиреоидная тетания) — это синдром недостаточности околощитовидных желез, протекающий с повышенной возбудимостью нервной системы и наклонностью к судорогам. Различают скрытую форму тетании с ненормально повышенной возбудимостью нервов и выраженную форму с болезненными самопроизвольными тоническими спазмами и судорогами групп мышц или даже всех мышц тела (без потерн сознания), парестезиями, тяжелыми расстройствами трофики и т. д. Гипопаратиреоз может возникнуть после операции удаления околощитовидных желез. При явной форме судороги наступают самопроизвольно, носят тонический характер, сопровождаются болезненными ощущениями.
Легкие формы скрытой тетании могут протекать без видимых внешних проявлений и выражаются в парестезиях, спазмах, похолоданиях, ползаниях мурашек. Инфекция, беременность, интоксикация, менструации, раздражения механическое, болевое, термическое могут перевести скрытую форму в явную. Судороги носят избирательный характер, поражая симметричные группы мышц, чаще верхних конечностей, реже нижних, еще реже мышц лица и др. Чаще поражаются сгибательные мышцы. Ноги обычно вытянуты с искривлением стопы внутрь, пальцы — в подошвенном сгибании, подошва желобообразна, ноги прижаты одна к другой, рот «рыбий», губы «хоботовидно» выпячены. Веки полуопущены, набухают, как и подкожная клетчатка вокруг них (признак Зенгмана), брови сдвинуты. Во время судорог произвольные движения пораженными мышцами невозможны. Приступы судорог могут наступать самопроизвольно или в связи с ушибом, мускульным напряжением, вытягиванием конечностей, перегреванием тела.
Реже отмечается ригидность позвоночника, ларингоспазм (чаще у детей). При ларингоспазме наблюдаются одышка, шумное дыхание, цианоз лица, потеря сознания, иногда асфиксия.
Отмечается повышение возбудимости двигательных нервных стволов, что позволяет выявлять скрытые и внеприступные формы заболевания. Постукивание по месту выхода лицевого нерва у наружного слухового прохода (феномен или симптом Хвостека) вызывает сокращение в области лицевого нерва при поколачивании или даже при поглаживании перед ухом (I степень симптома); при поколачивании в области ниже скуловой дуги могут сокращаться крылья носа и углы рта (II степень симптома); если же сокращаются только углы рта (что, возможно, обусловливается повышением механической возбудимости не нерва, а мускула, поднимающего рот), то речь идет о III степени симптома. Но симптом Хвостека может быть и при других заболеваниях: астении, неврастении, туберкулезе, кахексиях, обезвоживании организма.
Симптом Вейса при тетании заключается в том, что при постукивании веточки лицевого нерва у наружного края глаза на 2 см кнаружи сокращаются лобная мышца и мышцы века.
При поколачивании мышц грудной клетки обнаруживается признак клавиш (Виленкина), при перетягивании жгутом плеча спустя 2—3 минуты, а иногда и сразу наступает контрактура пальцев (симптом Труссо). Симптом Труссо вызывается за счет рефлекса со стороны центральной нервной системы или за счет давления на нервные стволы двуглавой бороздки. Контрактура пальцев кисти по типу «руки акушера» может наступить также, если сильно потянуть в сторону поднятую кверху руку или ногу (признак Пула). Сокращение мышц нижней конечности может вызвать поколачивание малоберцовой кости ниже лодыжки (признак Люста) или прикладывание холодного или горячего предмета к ноге. При быстром пассивном сгибании в тазобедренном суставе ноги, выпрямленной в колене, появляется судорога разгибателей бедра с супинацией бедра (признак Шлезингера). При раздражении предплечья гальваническим током наступает сокращение мышц, переходящее в тетанус (признак Эрба). При поколачивании молотком языка можно изменять его форму (признак Шульце, характерен также и для миотонии). При надавливании на нерв возникают парестезии, распространяющиеся в область разветвления данного нерва (признак Хофмана).
Вегетативная нервная система у больных гиперпаратиреозом находится в состоянии повышенной возбудимости, за, счет чего появляются тахикардия и вазомоторные явления. На введение пилокарпина и адреналина отмечается повышенная реакция. Могут наступать гиперхлоргидрия, гастросукорея, пилороспазм, поносы. Иногда они первичны, и тетания развивается на почве этих расстройств.
У детей могут наблюдаться изменения рахитического характера. На ЭКГ находят повышение зубца Т и понижение зубца Р. — Изредка отмечаются маниакальное состояние и повышенная психическая возбудимость. Может наблюдаться сочетание тетании с эпилепсией. В крови отмечаются эритремия, лейкоцитоз с некоторым увеличением числа лимфоцитов и эозинофилов, а также гиперглобулия, в особенности после тяжелых приступов и у больных с желудочно-кишечной формой тетании. Уровень кальция в крови понижается с 9—12 до 7—8 или даже 4—6 мг%. В первую Очередь уменьшается фракция кальция, связанная с белком, а общий кальций крови может оставаться в норме. Отсюда вытекает кажущееся несоответствие между кальцием крови и тяжестью проявления тетании при гипопаратиреозе.
При гипопаратиреозе нарушается усвояемость кальция в пищеварительном тракте, задержка его в крови и некоторых тканях, что не сопровождается обеднением кальцием организма. Выделение кальция с мочой понижено. Уровень калия в крови не изменен либо несколько повышен, уровень фосфора повышен, особенно после приступа. Уровень магния понижен до 1,5—1,8 мг%. Кальция и фосфора с мочой выделяется меньше, чем в норме. Содержание фосфатазы в сыворотке нормальное. Отмечается сдвиг общей реакции организма в щелочную сторону.
В связи с нарушением функции печени расстраивается межуточное расщепление белка, в крови и моче повышается содержание азота и мочевины, аминокислот и креатина, в моче появляются протеиногенные амины — гистамин, тирамин, метилгуанидин. Истончаются и выпадают волосы и ногти, отмечаются дефекты эмали зубов, дентин недостаточно обызвествляется и становится ломким. Развивается катаракта. Часто отмечаются головные боли. Между приступами отмечается сонливость, слабость. В острых случаях может быть повышена температура.
Клинические формы. В половине случаев гипопаратиреоз развивается после хирургического удаления околощитовидных желез или их травмы. Это так называемая паратиреопривная форма гипопаратиреоза. Она может быть скрытой и острой. Иногда отмечается прекращение острых приступов гипопаратиреоза или бесследное исчезновение всех явлений тетании в результате восстановления травмированных желез или компенсаторной гиперплазии оставшихся околощитовидных желез.
Близкими к этой форме являются форму гипопаратиреоза, развившиеся вследствие вовлечения околощитовидных желез в рубец после струмэктомии, либо в результате вовлечения их в туберкулезный или сифилитический процесс, а также при хроническом тиреоидите. В таких случаях уровень кальция в крови снижен.
Детская тетания связана с условиями питания. Она развивается у лишенных витаминов детей, редко бывающих на свежем воздухе, сочетается нередко с рахитом и бывает следствием Д-гиповитаминоза. В этих случаях приступы тетании более продолжительны. Часто возникает ларингоспазм, который может сочетаться с судорогами мышц конечностей. Приступ начинается шумным вдыханием, после чего ребенок задыхается вследствие прерывания дыхания. Ранее смертность при этой форме заболевания достигала 40%. Вне приступов у ребенка обнаруживаются только признаки Хвостека, Труссо и Эрба. Обострение обычно отмечается в январе — апреле. С улучшением питания явления тетании стихают.
Идиопатическая тетании. Чаще болеют этой формой гипопаратиреоза мужчины. Обострения заболевания отмечаются весной и осенью. При этом понижен уровень кальция в крови. Этиология не ясна. Вероятно, при идиопатической тетании известную роль играет неполноценность околощитовидных желез, которую могут провоцировать неблагоприятные гигиенические условия (ранее этой формой болели сапожники, слесари, портные в Австро-Венгрии, которые работали в темных, сырых подвалах). Часто развиваются катаракта, выпадение зубов, волос.
Респираторная тетания может наблюдаться при повышенной вентиляции легких и алкалозе вследствие этого (например, спазм икроножных мышц при длительном беге или плавании в море в результате усиленного дыхания).
Желудочно-кишечная форма тетании развивается в связи с желудочно-кишечными заболеваниями (стеноз привратника, гастроэктазия, новообразования желудка). К этой форме примыкает и тетаноидный синдром при алиментарной дистрофии, осложненной нарушениями функции органов пищеварения.
Иногда тетания развивается у беременных женщин и кормящих матерей в результате повышенных требований во время беременности и лактации к околощитовидным железам.
Гипопаратиреоз может развиться и при инфекционных заболеваниях (брюшной тиф, малярия, ревматизм, грипп) и при интоксикациях. Но обычно он проявляется у лиц со скрытой неполноценностью околощитовидных желез. Обычно после излечения гипопаратиреоз проходит.
Предсказание тяжелое при остром начале заболевания, детской тетании, тетании беременных и стенозах желудка.
Идиопатические формы более благоприятны. В отношении выздоровления прогноз неблагоприятен (за исключением инфекций и интоксикаций), особенно при послеоперационных и идиопатических формах.
Диагноз ставится на основании наличия тонических болезненных судорог без прикусывания языка, непроизвольного мочеиспускания и потери сознания (в отличие от эпилепсии). Против эпилепсии говорят также благоприятные результаты после введения кальция.
В отличие от истерии при гипопаратиреозе нет головных болей, рвоты, неправильного, медленного пульса, возникновение приступов не связано обычно с эмоциями.
От бешенства можно отличить гипопаратиреоз по отсутствию поражения глотательных мышц и наличию тетанических спазмов.
При отравлении стрихнином первоначально возникают нехарактерные для гипопаратиреоза клонические судороги, которые только
Позже переходят в топические судороги, уровень электролитов в крови не изменен, не выражен признак Труссо.
При свинцовой энцефалопатии отмечаются отсутствующие при гипопаратиреозе базофильная точечность эритроцитов, положительная реакция Панди, свинцовая кайма на деснах, повышенное кровяное давление, наличие свинца в моче и крови, обилие белка в спинномозговой жидкости.
При менингите, от которого следует отличать гипопаратиреоз, отмечаются нехарактерные для последнего продромальные явления: рвоты, головные боли, повышенная ригидность мышц, отсутствие симптома Эрба.
Следует отличать гипопаратиреоз также от уремии, при которой имеются заболевание почек, гипертония, атеросклероз, ретинит; от мозгового кровоизлияния, при котором судороги бывают односторонними; от местных профессиональных спазмов, для которых характерны утомляемость мышц определенной области; от тиков и привычных спазмов, характеризующихся своей кратковременностью.
Лечение заключается во введении паратгормона под кожу или в мышцы. Для устранения острого приступа гипопаратиреоза вводят по 2 мл (40 ЕД) каждые 2—3 часа до полного прекращения приступа. Грудным детям на 1 кг веса ребенка и на каждый недостающий до нормы мг% кальция назначают 5 ЕД. Например, при весе ребенка в 5 кг и наличии в крови 6 мг% кальция назначают 5x3 (т. е. 9— 6 мг%)Х5 ЕД, т. е. 75 ЕД паратгормона в течение первых суток. Затем дозу постепенно снижают.
Одновременно с заместительной терапией назначают хлорид или глюконат кальция, действие которых, к сожалению, кратковременно. Приступ тетании купируют введением 5—10 мл 10%-ного хлористого кальция в вену.
Помогают временно пересадки околощитовидной железы в мышцу или бульонной кости по Оппелю под кожу в брюшную область. Назначают также витамин Д2 по 10—20 капель два раза в день. Необходимо улучшать питание больных, во избежание развития алкалоза назначают хлористый аммоний (по 3—7 г в день), при ахилии — соляную кислоту.
При приступах рекомендуют вводить хлоралгидрат, омнопон, папаверин, при ларингоспазме у детей приходится прибегать к интубации и даже трахеотомии. При тетании беременных рекомендуют прерывание беременности.
Гипопаратиреоз. Гипопаратиреоидная катаракта
Гипопаратиреоз. Гипопаратиреоидная катаракта
Гипопаратиреоз, обусловленный недостаточным образованием паратгормона, характеризуется снижением содержания кальция и повышением содержания фосфора в крови. Существует врожденный и приобретенный гипопаратиреоз.
Причиной приобретенного гипопаратиреоза могут быть различные инфекции и интоксикации, а также повреждение или удаление паращитовидных желез во время операций на щитовидной железе.
Основные проявления гипопаратиреоза: тонические судороги, приступам которых предшествуют онемение, похолодание конечностей, чувство ползания мурашек, нарушение костной чувствительности. Провоцирующими моментами могут быть различные раздражители — тепловые, болевые, физическое напряжение. Сначала развиваются судороги рук и ног, затем туловища и лица. В области верхних конечностей судороги охватывают сгибательные мышцы, и руки принимают характерное положение: они прижаты к туловищу и согнуты в локтях, кисть находится в положении «руки акушера».
Нижние конечности во время судорог прижаты друг к другу, вытянуты, пальцы на стопах согнуты. В тяжелых случаях развиваются судорожные сокращения мышц лица — жевательных мышц (тризм) и мышц рта. При судорогах мышц смеха на лице появляется так называемая сардоническая улыбка. Судороги мышц сопровождаются сильной болью. Мышцы становятся очень твердыми. При этом опасен спазм голосовой щели, чаще наблюдаемый у детей. Иногда имеет место изолированный спазм гладкой мускулатуры, в частности спазм привратника желудка, сопровождаемый обильной рвотой; спазм артерий сердца, проявляющийся стенокардией.
К характерным признакам острого гипопаратиреоза относится симптом Хвостека I (сокращение мышц верхнего века наряду с сокращением круговой мускулатуры рта и мышц лба при постукивании молоточком или пальцем кпереди от козелка в области верхнего лицевого нерва). Показательны для острого гипопаратиреоза симптом Вейсса — сокращение лобной и круговой мышц век при постукивании пальцем или перкуссионным молоточком у наружного края орбиты, где проходит верхняя ветвь тройничного нерва, а также диплопия, появляющаяся в результате нарушения конвергенции или преходящего косоглазия.
При хроническом течении гипопаратиреоза часто возникают нарушения трофики кожи, ногтей, волос, развивается мышечная слабость, более выраженная в проксимальных отделах конечностей.
Наиболее характерным офтальмологическим проявлением гипопаратиреоза является тетаническая гипокальциемическая катаракта, имеющая некоторые особенности в начальной стадии своего развития. Гипопаратиреоидная катаракта, как правило, двусторонняя, хотя помутнение хрусталиков на обоих глазах не всегда параллельно, она обладает способностью быстрого возникновения и созревания (на фоне тетании помутнение хрусталика может развиться в течение нескольких часов). Со временем катаракта профессирует в направлении центральных отделов хрусталика. В поздней стадии развития и при полном помутнении хрусталика гипопаратиреоидная катаракта не имеет каких-либо специфических черт.
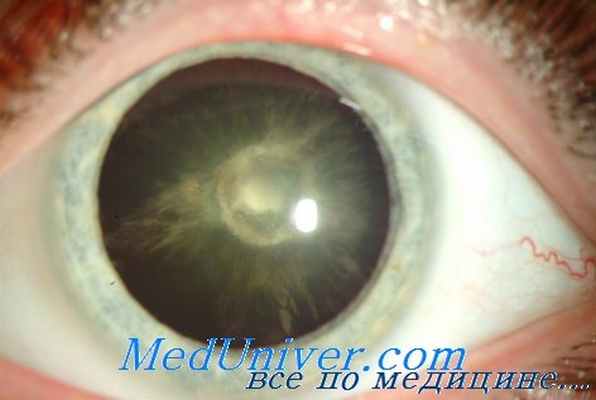
Ранняя постановка диагноза гипопаратиреоза и назначение соответствующего лечения предупреждают развитие тетании и тетанической катаракты. Полная гипопаратиреоидная катаракта подлежит хирургическому удалению, производимому на фоне заместительной терапии гипопаратиреоза паратиреоидином. Прогноз тетанической катаракты при врожденном гипопаратиреозе наиболее серьезен [Нурманбетов Д.Н., Можеренков В.П., Калинин А.П., Нурманбетов Д.Н., Можеренков В.П., Калинин А.П., Калюжный И.Т., Нурманбетов Д.Н.].
При лечении гипопаратиреоза, лечении его осложнений, в частности поражений органа зрения, основное значение имеет нормализация кальциевого и фосфорного обмена. С этой целью в межприступном периоде под контролем концентрации кальция в крови проводится заместительная терапия паратиреоидином — препаратом паратгормона, содержащегося в экстракте из паращитовидных желез крупного рогатого скота, вводимого внутримышечно или подкожно по 1—2 мл 1—2 раза в день ежедневно или через день, а также приемом внутрь препаратов кальция (5 % раствора хлористого кальция по 1 столовой ложке 3—6 раз в день или лактата кальция по 0,5 г 3—4 раза в день).
Определенное место в лечении гипопаратиреоза в межприступный период занимают кальциферол и дигидротахистерол, улучшающие всасывание кальция в кишечнике и поддерживающие его нормальную концентрацию в крови. Дозы и длительность применения их строго индивидуальны и устанавливаются на основании общего состояния больного и содержания кальция и фосфора в крови. При остром приступе тетании лучшим средством, купирующим судороги, является внутривенное введение 10 % раствора хлористого кальция (5—10 мл) или внутрь по 1 столовой ложке 5 % раствора 5—6 раз в день. Кроме того, внутримышечно вводят паратиреоидин (2—4 мл), действие которого проявляется через 2—3 ч [Жуковский М.А., Калинин А.П., Можеренков В.П., Прокофьева Г.Л.].
Касаясь развития тетании (судорог) при гипопаратиреозе и ее дифференциальной диагностики, нельзя не помнить о том, что мышечные судороги — не столь редкое явление. Они могут развиться и у здоровых после достаточно длительной физической нагрузки из-за снижения количества необходимых для питания мышц веществ. Тетания иногда отмечается при рахите, варикозном расширении вен или тромбофлебите, остеохондрозе позвоночника, облитерирующем эндартериите или облитерирующем атеросклерозе. Судорожные приступы в мышцах могут быть обусловлены гиперальдостеронизмом, дыхательным или метаболическим алкалозом, а также длительной невротической гипервентиляцией легких или длительной рвотой (при сужении привратника).
Судороги могут быть симптомом надпочечниковой или хронической почечной недостаточности. С другой стороны, нарушение функции почек — один из характерных признаков первичного гиперпаратиреоза. Во время паратиреотоксического криза это нарушение может быть критическим. Нетрудно понять, насколько усугубляются трудности при проведении лечебных мероприятий, направленных на купирование гиперкальциемического (паратиреотоксического) криза, если развивается острая почечная недостаточность. Экстракорпоральный или перитонеальный диализ или интенсивный лечебный плазмаферез иногда оказывается в таких случаях единственным средством, обеспечивающим сохранение жизни.
Острая почечная недостаточность в свою очередь может явиться причиной развития отека легких, что создает дополнительные трудности в лечении таких больных. Назначение в этих случаях фуросемида особенно важно.
Острая почечная недостаточность нередко развивается после удаления аденомы паращитовидных желез или гиперплазированных (всех или трех с половиной) паращитовидных желез, поэтому она может сочетаться и с острым гипокальциемическим кризом. При этом более показан интенсивный лечебный плазмаферез, но в ряде случаев производится и гемодиализ. С целью сорбционной детоксикации также возможно применение гемосорбции, значение которой в оказании интегральной помощи таким больным обосновано специальными исследованиями. Об этом мы сообщаем потому, что различные методы детоксикационной терапии с каждым годом становятся более доступными. Имеется немало центров гемодиализа и гемосорбции.
С показаниями к ним достаточно хорошо знакомы практические врачи. Но при проведении указанных методов гипокальциемия может усугубляться, поэтому ее коррекция должна находиться в центре их особого внимания [Калинин А.П., Калюжный И.Т., Нурманбетов Д.Н.].
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гипопаратиреоз
Гипопаратиреоз — заболевание, обусловленное недостаточной секрецией паратгормона околощитовидными железами или резистентностью клеток и тканей к действию ПТГ. Наблюдается у 0,2— 0,3 % населения.
Этиология. Удаление или повреждение околощитовидных желез при операции на щитовидной железе; вовлечение их в воспалительный процесс при тиреоидитах; травма области желез; последствия лечения радиоактивным йодом; инфекционное повреждение (корь, грипп, туберкулез); сосудистые повреждения (кровоизлияния в око- лощитовидные железы); периферическая резистентность к парат- гормону; поражения желез метастазами; врожденная неполноценность паращитовидных желез при синдроме Ди Джорджи.
Патогенез. Абсолютный или относительный дефицит паратгормона приводит к гипокальциемии и гиперфосфатемии, развитие которых связано с уменьшением всасывания кальция в кишечнике, снижением его мобилизации из костей, снижением его реабсорбции в почечных канальцах. Кроме этого, недостаток паратгормона приводит к снижению кальция в крови и опосредованно, путем угнетения в почках синтеза активной формы витамина D3 — l,25(OH)2D3 — холекальциферола.
Увеличивается всасывание фосфора с развитием гиперфосфатемии, изменяются соотношения кальций / фосфор и натрий / калий. Нарушенное электролитное равновесие приводит к изменению проницаемости клеточных мембран (в том числе в нервных клетках). В результате возникает повышение нервно-мышечной возбудимости и общей вегетативной реактивности, что приводит к судорожной готовности. Появлению судорог способствует также развивающаяся гипомагниемия (возрастает процесс проникновения ионов натрия в клетку и выхода из клетки ионов калия).
С развитием электролитных нарушений связаны и значительные трофические нарушения, которые проявляются изменениями кожи и ее придатков, хрусталика, замедлением роста у детей.
Развернутая картина гипопаратиреоидного криза возникает при снижении содержания уровня кальция в крови до 1,9—2,0 ммоль/л.
Клиническая картина. В зависимости от течения и характера клинических особенностей выделяют следующие клинические формы гипопаратиреоза:
- 1) явный (манифестный):
- • с острыми проявлениями,
- • с хроническими проявлениями;
Клинические синдромы гипопаратиреоза. Основные клинические проявления гипопаратиреоза обусловлены развитием гипокальциемии и гиперфасфатемии.
1. Судорожный синдром. Встречается у 90 % больных. В период предвестников больные предъявляют жалобы на чувство ползанья мурашек, жжения, онемения, покалывания, отмечают скованность в мышцах конечностей, судорожные подергивания в мышцах. Затем появляются тонические и клонические судороги отдельных симметричных групп мышц, которые сопровождаются сильными болями. Судороги могут быть генерализованными.
Судороги мышц конечностей придают характерную позу больному. Во время приступа судорог (тетания) руки согнуты в суставах, плечо приведено к туловищу, кисть принимает характерную форму «руки акушера». Ноги вытянуты и сжаты между собой, стопа находится в состоянии подошвенного сгибания, большой палец покрыт остальными пальцами («конская стопа»).
Судороги лицевой мускулатуры придают ему характерное выражение: углы рта опускаются и рот приобретает своеобразную форму — «рыбий рот» («сардоническая улыбка»). Наблюдается спазм жевательной мускулатуры — тризм, жевательные мышцы очень напряжены. Брови сдвинуты, веки полуопущены, наблюдаются судороги век.
Судороги дыхательных мышц могут вызывать затруднение дыхания. У детей иногда возникает ларинго- и бронхоспазм. При ларин- госпазме развивается инспираторная одышка, шумное стенотиче- ское дыхание, цианоз. В тяжелых случаях может наступить смерть от асфиксии.
Спазм пищевода сопровождается нарушением глотания, при пи- лороспазме развивается тошнота, рвота кислым содержимым, могут быть боли в эпигастрии.
Из-за спазма гладкой мускулатуры кишечника и мочевого пузыря развиваются поносы или запоры, боли в животе, анурия.
Иногда возникают тонические судороги всего туловища с разгибанием кзади (опистотонус).
Приступы очень болезненны, длятся от нескольких минут до нескольких часов, возникают с разной частотой. Провоцируются такими раздражителями, как инфекция, переохлаждение, перегревание, психические травмы, менструация, интенсивная физическая нагрузка, резкое выпрямление конечности и др.
Возможны эпилептиформные приступы, клинически и электро- энцефалографически сходные с генуинной эпилепсией. Однако при гипопаратиреозе сознание у больных обычно сохранено, приступ купируется внутривенным введением препаратов кальция, положительная динамика ЭЭГ достигается при нормализации уровня кальция в крови.
2. Синдром повышения нервно-мышечной проводимости (судорожной готовности). Для выявления этого синдрома используют пробы, характеризующие повышенную электрическую и механическую возбудимость нервно-мышечного аппарата.
Симптом Вейса: сокращение круглой мышцы века и лобной мышцы при постукивании у наружного края глазницы вдоль верхней веточки тройничного нерва.
Симптом Труссо: судороги в области кисти («рука акушера», «пишущая рука») через 2—3 мин после перетягивания плеча жгутом или манжетой аппарата для измерения артериального давления.
Симптом Хвостека: сокращение мышц лица при постукивании в месте выхода лицевого нерва впереди наружного слухового прохода. Различают симптом Хвостека I степени, когда сокращаются все мышцы лица на стороне постукивания; II степени — сокращаются мышцы в области крыльев носа и угла рта; III степени — только в области угла рта. Несомненное диагностическое значение имеет только симптом Хвостека I степени.
Симптом Гофмана: появление парестезий при надавливании или постукивании в области разветвления тройничного нерва.
Симптом Шлезингера: судороги в разгибательных мышцах бедра и стопы при быстром пассивном сгибании ноги в тазобедренном суставе при выпрямленном коленном суставе.
Проба с гипервентиляцией: усиление судорожной готовности или развитие приступа тетании при глубоком форсированном дыхании (развивается алкалоз и снижается уровень ионизированного кальция в крови). Эти пробы используют для диагностики латентных форм гипопаратиреоза.
3. Синдром висцерально-вегетативных нарушений. Вне приступов тетании вегетативные нарушения проявляются ощущением похолодания или жара, потливостью, стойким дермографизмом, головокружениями, обмороками, косоглазием, нарушениями зрительной аккомодации, диплопией, мигренью, звоном в ушах, ощущением «закладывания ушей».
Во время приступа тетании с преобладанием активности симпатической нервной системы развивается бледность кожи из-за спазма периферических сосудов, тахикардия, повышается АД. При преобладании парасимпатической нервной системы выявляются брадикардия, снижение АД, рвота, понос, полиурия.
4. Синдром нервно-психических нарушений. При длительном течении гипокальциемии возможны неврозы, психозы, зрительные и голосовые галлюцинации, депрессия, приступы тоски, бессоница.
Поражение нервной системы при гипопаратиреозе может протекать в виде синдрома Фара, который проявляется обызвествлением базальных ганглиев мозга, эпилепсией, деменцией, головными болями, экстрапирамидными знаками.
- 5. Сердечно-сосудистый синдром. Возможны приступы сжимающих болей в области сердца и за грудиной вследствие спазма венечных артерий («псевдоагинозная форма»). На ЭКГ в результате гипокальциемии развивается удлинение интервала Q-T при неизмененном зубце Т.
- 6. Синдром трофических изменений. Характерны сухость, шелушение кожи, нередко развивается экзема, эксфолиативный дерматит, возможны очаги пигментации и депигментации. Часто развивается кандидомикоз.
Ногти обычно ломкие, тусклые, исчерчены, часто поражаются грибком. Волосы становятся тонкими, наблюдается обильное их выпадение и раннее поседение; нередко развивается гнездная и тотальная плешивость. Зубы легко выкрашиваются вследствие гипокальциемии, часто формируется кариес.
Характерное проявление гипопаратиреоза у детей — задержка роста.
7. Синдром офталъмопатии. Проявляется катарактой, как правило, двухсторонней, иногда бывает врожденной. При гипопарати- реозе имеют место и такие глазные проявления, как отек дисков зрительных нервов, иридоциклит.
Лабораторные и инструментальные данные.
Лабораторные данные:
- • гипокальциемия (снижение общего кальция ниже 1,87 ммоль/л (7,5 мг%), а ионизированного кальция — ниже 1,07 ммоль/л (4,3 мг%);
- • гиперфосфатемия — 8—10 мг % (при норме 3—4 мг%);
- • в моче: гипокальциурия (в норме выделяется 200—400 мг/сут) и гипофосфатурия (менее 2,8 г/сут);
- • снижение уровня паратгормона в крови ниже нормы.
Инструментальные данные:
- • ЭКГ-признак гипокальциемии — удлинение интервала Q-T;
- • при рентгенографическом исследовании выявляются признаки остеосклероза, периостоза длинных трубчатых костей, лентовидные уплотнения метафизов, преждевременное обызвествление реберных хрящей.
Определяется также патологическое обызвествление в мышцах, связках, сухожилиях, подкожной клетчатке, головном мозге, стенках периферических артерий.
Дифференциальный диагноз. Дифференциальный диагноз приходится проводить обычно по ведущему клиническому синдрому гипопаратиреоза — судорожному.
ГИПОПАРАТИРЕОЗ
Гипопаратиреоз — заболевание, характеризующееся абсолютным или относительным дефицитом паратгормона, что приводит к нарушению всасывания кальция в кишечнике, снижению его мобилизации из костей, относительному уменьшению его канальцевой реабсорбции в почках, развитию гипокальциемии и гипер- фосфатемии, повышению нервно-мышечной возбудимости (тетании).
1. Повреждение паращитовидных желез или нарушение кровообращения в них при операциях на щитовидной железе. В послеоперационном периоде возможно развитие спаечного процесса, рубцов, фиброза в паращитовидных железах.
2. Удаление паращитовидных желез в случае атипичного их расположения в толще щитовидной железы при струмэктомии.
3. Травма области щитовидной и паращитовидных желез с отеком и кровоизлиянием в паращитовидные железы.
4. Вовлечение в воспалительный процесс паращитовидных желез при тиреоидитах.
5. Лучевое повреждение паращитовидных желез при лечении диффузного токсического зоба с использованием 1311.
6. Аутоиммунное поражение паращитовидных желез с образованием антител к паратгормону; при этом речь может идти о самостоятельном заболевании (идиопатический, первичный аутоиммунный гипопаратиреоз) или гипопаратиреоз является отражением аутоиммунного полиэндокринного синдрома, при котором имеется также аутоиммунное поражение коры надпочечников, инсулярного аппарата и других эндокринных желез.
7. Врожденная неполноценность паращитовидных желез при синдроме Ди Джорджа (агенезия паращитовидных желез в сочетании с аплазией вилочковой железы, иммунологической недостаточностью и врожденными уродствами).
8. Ослабление деятельности паращитовидных желез при инфекциях и интоксикациях.
9. Поражение паращитовидных желез метастатическим опухолевым процессом. По данным \УоосШоше (1974), при распространенном метастазировании злокачественных опухолей в
5-12% случаев выявляются метастазы в околощитовидные железы.
Недостаток паратгормона приводит к снижению уровня кальция и повышению уровня фосфатов в крови. Отрицательный кальциевый и положительный фосфорный баланс нарушают электролитное равновесие, изменяются соотношения кальций/фосфор и натрий/калий. Это ведет к нарушению проницаемости клеточных мембран, в частности, нервных клеток, изменению процессов поляризации в области синапсов, повышению нервно-мышечной возбудимости и общей вегетативной реактивности, развитию судорог.
Появлению судорог способствует также характерное для гипо- паратиреоза нарушение метаболизма магния и гипомагниемия. В этих условиях усиливается проникновение натрия в клетку и выход из клетки ионов калия, что значительно повышает нервномышечную возбудимость.
Нарушения обмена кальция, фосфора, магния способствуют развитию при хронических формах гипопаратиреоза значительных трофических нарушений, что проявляется замедлением роста у детей, изменениями кожи и ее придатков, хрусталика.
Относительная гипопаратиреоидная недостаточность имеет место при псевдогипопаратиреозе.
Псевдогипопаратиреоз — группа редких наследственных заболеваний с клинико-лабораторными признаками недостаточности паращитовидных желез (тетания, гипокальциемия, гиперфосфат- емия), но с повышенным или нормальным содержанием паратгормона в крови.
Развитие заболевания связано с нечувствительностью тканей (почек и костей) к экзогенному и эндогенному паратгормону при повышенной или нормальной его секреции и гиперплазии паращитовидных желез.
Патоморфология. Анатомическим субстратом гипопаратиреоза является отсутствие паращитовидных желез (врожденное или в связи с хирургическим удалением), недоразвитие и атрофические процессы в них в связи с аутоиммунным повреждением, нарушением кровообращения, кровоснабжения или иннервации, лучевым или токсическим воздействием. Во внутренних органах и стенках крупных сосудов при гипопаратиреозе возможно отложение солей кальция.
Клинические формы гипопаратиреоза, выделяемые в зависимости от течения и характера клинических особенностей, представлены на рис.
Острые Хронические
Рис. 16. Клинические формы гипопаратиреоза.
В клинической картине гипопаратиреоза выделяют 4 группы синдромов:
1. Тетанический, судорожный синдром (повышенная нервномышечная возбудимость).
2. Синдром изменений чувствительной сферы и вегетативных функций.
3. Синдром поражения центральной нервной системы, мозговых нарушений.
4. Изменения кожи и трофические нарушения.
Манифестная (явная) форма гипопаратиреоза проявляется обычно всеми четырьмя синдромами.
Тетанический, судорожный синдром
Этот синдром является ведущим при гипопаратиреозе. Судорогам предшествуют предвестники — парестезии (чувство онемения, ползания мурашек по рукам, ногам), жжение, покалывание, напряжение, скованность в мышцах рук и ног. После предвестников развиваются вначале тонические и затем клонические судороги отдельных групп мышц.
Для судорог характерен избирательный характер, они распространяются на отдельные группы мышц, симметрично с той и другой стороны. Возможны генерализованные судороги.
Чаще всего вовлекаются мышцы верхних конечностей, потом судороги распространяются на мышцы нижних конечностей. Нередко вовлекаются мышцы лица, реже — диафрагмы, туловища, внутренних органов, гортани.
Судороги мышц конечностей. Вовлекаются преимущественно симметричные группы сгибательных мышц.
При судорогах верхних конечностей плечо приведено к туловищу, предплечье согнуто в локтевом суставе, кисть согнута в локтевом, лучезапястном и пястно-запястном суставах, пальцы сжаты и склонены к ладони («рука акушера»).
При судорогах мышц нижних конечностей стопа изогнута внутрь, пальцы в положении подошвенного сгибания, большой палец покрыт остальными и подошва вдавлена в виде желоба. Ноги тесно прижаты одна к другой в вытянутом положении.
Судороги мышц лица придают ему характерное выражение: углы рта опускаются, рот приобретает форму «рыбьего» («сардоническая улыбка»), наблюдается спазм жевательной мускулатуры (тризм, жевательные мышцы очень напряжены), брови сдвинуты, веки полуопущены, наблюдаются судороги век.
Судороги мышц туловища вызывают судорожное разгибание туловища кзади (опистотонус).
Судороги межреберных мышц и диафрагмы приводят к затруднению дыхания.
Судороги мышц гортани (ларингоспазм) — наиболее опасное проявление тетании. Чаще встречается у детей и проявляется ин- спираторной одышкой, шумным стенотическим дыханием, цианозом, на губах появляется пена. В тяжелых случаях больной теряет сознание и наступает смерть от асфиксии, если не сделаны срочная трахеотомия или интубация.
Судороги мышц пищевода приводят к нарушению глотания.
Судороги мышц привратника (пилороспазм) обусловливают тошноту, рвоту кислым содержимым, боли в эпигастрии.
Спазм мускулатуры кишечника вызывает запоры, часто кишечную колику.
Спазм мышц мочевого пузыря приводит к анурии.
При спазме венечных артерий появляются резкие боли в области сердца, напоминающие стенокардию.
Судороги при гипопаратиреозе очень болезненны. Сознание при тетании сохранено, однако при особенно тяжелых приступах может нарушаться. Приступы судорог бывают разной длительности: от минут до нескольких часов, возникают с разной частотой, могут возникать как спонтанно, так и под влиянием различных раздражителей: механических, термических, электрических, болевых. Иногда судороги могут провоцироваться мышечным напряжением при интенсивной физической нагрузке, нервным потрясением, горячей ванной, выпрямлением конечностей.
Если во время приступа преобладает тонус симпатической нервной системы, приступ протекает с бледностью из-за спазма периферических артерий, тахикардией, повышением АД. Если преобладает тонус парасимпатической вегетативной нервной системы, типичны рвота, поносы, полиурия, брадикардия, гипотония.
Как правило, судорожные явления и развернутая картина ги- попаратиреоидного криза возникают при снижении содержания кальция в крови до 1.9-2.0 ммоль/л.
Синдром вегетативных дисфункций и изменений чувствительной сферы
Вне приступов тетании вегетативные нарушения у больных проявляются ощущением похолодания или жара, потливостью, головокружением, обмороками, нарушением зрительной аккомодации, диплопией, мигренью, звоном в ушах, ощущением «закладывания» ушей, стойким дермографизмом, чувством обмирания, иногда болями, перебоями в области сердца, уменьшением сумеречного зрения.
Изменения чувствительной сферы характеризуются повышенной чувствительностью к шуму, резким звукам, громкой музыке, изменением восприятия температуры окружающей среды (когда всем тепло, больному холодно и наоборот), уменьшением чувствительности к кислому, повышением чувствительности к горькому, сладкому.
Синдром поражения центральной нервной системы, мозговых нарушений
При длительной гипокальциемии развиваются изменения психики, неврозы, эмоциональные нарушения (депрессия, тоска), бессонница.
Во время тяжелых приступов тетании возможно развитие отека мозга со стволовыми и экстрапирамидными симптомами.
Мозговые нарушения при гипотиреозе могут проявляться эпи- лептиформными приступами, клинически и элекгроэнцефалогра- фически сходными с генуинной эпилепсией; отличием служит быстрая благоприятная динамика ЭЭГ при достижении стойкой нор- мокальциемии, чего не бывает при классической эпилепсии. Характерен также купирующий эффект внутривенного введения препаратов кальция. В отличие от истинной эпилепсии, сознание не теряется. Нередко эпилепсия вообще является единственным симптомом гипопаратиреоза, поэтому следует взять за правило проверять содержание кальция в крови у каждого больного с эпилепсией. Но следует помнить, что при гипопаратиреозе возможно развитие и настоящей эпилепсии.
Наиболее тяжелые неврологические изменения наблюдаются у больных с внутричерепной кальцификацией, в частности, в области базальных ганглиев, а также над турецким седлом, иногда — в области мозжечка. Проявления, связанные с внутричерепной кальцификацией, полиморфны и зависят от локализации кальци- фикатов и степени повышения внутричерепного давления. Чаще других наблюдаются явления эпилептиформного типа и паркинсонизм.
Поражение нервной системы при гипопаратиреозе может протекать в виде синдрома Фара, который проявляется:
• обызвествлением в области базальных ганглиев мозга;
Изменения кожи и трофические нарушения
Изменения кожи и трофические нарушения развиваются при длительном хроническом течении гипопаратиреоза. При этом характерны сухость, шелушение, экзема, эксфолиативный дерматит, возможны пигментации, очаги депигментации кожи (витилиго), очень часто развивается кандидомикоз. Возможно появление на коже пузырей с жидким содержимым.
Поражаются также придатки кожи: наблюдаются нарушения роста волос, раннее поседение и поредение волос (иногда наблюдается их выпадение вплоть до полной алопеции), ломкость, бледность, тусклость ногтей, частое их грибковое поражение.
Изменения кожи могут быть моносимптомом гипопаратиреоза.
К трофическим нарушениям относятся также изменения зубочелюстной системы: у детей — нарушения формирования зубов, дефекты эмали; у больных всех возрастных групп — кариес, дефекты эмали зубов.
Характерное проявление гипопаратиреоза у детей — задержка роста.
Одно из важнейших нарушений трофики у больных гипопара- тиреозом — гипокальциемическая катаракта. Возможна врожденная катаракта (при тетании матери или врожденном гипопарати- реозе).
Хронический гипопаратиреоз характеризуется тем, что приступы судорог возникают не часто, причем провоцируются физической нагрузкой, инфекцией, психической травмой, нервным перенапряжением, менструацией, гипервентиляцией (возникает алкалоз, при этом снижается количество ионизированного кальция).
Обострения хронического гипопаратиреоза чаше бывают весной, осенью.
Хроническая тетания реже характеризуется приступами, а чаще
— вышеизложенным синдромом трофических нарушений и поражением центральной нервной системы.
Скрытые (латентные формы) гипопаратиреоза характеризуются отсутствием судорог, трофических нарушений (или очень небольшими их проявлениями), отсутствием значительных изменений центральной нервной системы.
Для диагностики латентных форм гипопаратиреоза используют следующие пробы (симптомы):
Симптом Хвостека — сокращение мышц лица при постукивании в месте выхода лицевого нерва впереди наружного слухового прохода. Различают симптом Хвостека I степени, когда сокращаются все мышцы лица на стороне постукивания; II степени — сокращаются мышцы в области крыльев носа и угла рта; III степени
— только в области угла рта.
Несомненное диагностическое значение имеет только симптом Хвостека I степени, П-Ш степени могут наблюдаться при неврозах, истерии, кахексии, астении.
Симптом Труссо — судороги в области кисти («рука акушера», «пишущая рука») через 2-3 мин сдавления плеча манжетой тонометра (воздух нагнетается в манжету до исчезновения пульса на лучевой артерии — т.е. уровеня чуть выше систолического АД).
Симптом Вейса — сокращение круглой мышцы век и лобной мышцы при поколачивании у наружного края глазницы.
Симптом Гофмана — появление парестезии при надавливании в участках разветвления нервов, в частности, в месте выхода I ветви тройничного нерва (у внутреннего края брови).
Симптом Шлезингера — судороги в разгибательных мышцах бедра и стопы при быстром пассивном сгибании ноги в тазобедренном суставе при выпрямленном коленном суставе.
Симптом Эрба — повышенная электровозбудимость нервов конечностей при раздражении слабым гальваническим током (менее
0. 5 мА), что выражается в судорогах.
Электровозбудимость считается повышенной при катодзамыка- тельных сокращениях при силе тока
Читайте также:
