Глаза при болезни Иценко-Кушинга
Добавил пользователь Skiper Обновлено: 28.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синдром Кушинга: причины появления, симптомы, диагностика и способы лечения.
Синдром Иценко-Кушинга – это сочетание клинических симптомов, вызванных хроническим повышением уровня кортизола или родственных ему кортикостероидов в крови. Болезнь Иценко-Кушинга – это синдром Кушинга, причиной которого служит избыточная гипофизарная продукция адренокортикотропного гормона (АКТГ), как правило, обусловленная небольшой доброкачественной опухолью гипофиза – аденомой. Иногда АКТГ производится опухолью, которая не связана с гипофизом, она может находиться где угодно, чаще - в легких и грудной клетке. Порой злокачественные опухоли хорошо маскируются под железы и начинают вырабатывать гормоны альдостерон и кортизол, что, в свою очередь, приводит к повышению их концентраций в человеческом организме. При этом собственные железы понемногу начинают атрофироваться - таким образом организм старается бороться с избытком гормонов.
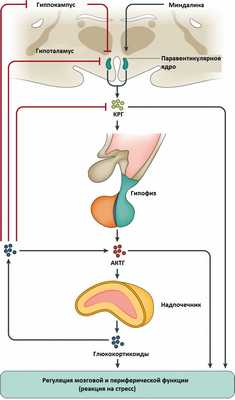
Синдром Иценко-Кушинга также возникает из-за перепроизводства кортизола надпочечниками или употребления больших доз глюкокортикоидных препаратов таких как преднизолон или дексаметазон при лечении ряда болезней (астмы, ревматоидного артрита и некоторых других аутоиммунных патологических состояний). Заболевание может возникнуть в любом возрасте, но чаще всего в 20-40 лет, оно может быть врожденным или приобретенным. Женщины поражаются в 10 раз чаще, чем мужчины.
У пациентов, страдающих алкоголизмом или тяжелыми депрессивными расстройствами, а также во время беременности, иногда наблюдается небольшое повышение уровня гормонов надпочечников и развивается псевдо-синдром Иценко-Кушинга.
Классификация заболевания. Кодирование по МКБ-10
Синдром Иценко-Кушинга (E24):
E24.0. Болезнь Иценко-Кушинга гипофизарного происхождения (гиперсекреция АКТГ гипофизом, гиперадренокортицизм гипофизарного происхождения);
E24.1. Синдром Нельсона;
E24.3. Эктопический АКТГ-синдром;
E24.4. Кушингоидный синдром, вызванный алкоголем;
E24.8. Другие состояния, характеризующиеся кушингоидным синдромом;
E24.9. Синдром Иценко-Кушинга неуточненный.
Симптомы синдрома Иценко-Кушинга
У большинства больных с различными формами гиперкортицизма: АКТГ-зависимыми (болезнь Иценко-Кушинга, аденома гипофиза, АКТГ эктопический синдром) и АКТГ-независимыми формами (аденома коры надпочечника и/или двусторонняя микро-, макроузелковая гиперплазия) клинические проявления заболевания постоянны и зависят от скорости секреции кортизола надпочечниками.
К классическим признакам синдрома Иценко-Кушинга у взрослых относятся «лунообразное» лицо багрово-красного цвета, часто возникают многочисленные угревидные высыпания, центральное ожирение с одновременной потерей жировой ткани на бедрах, ягодицах и руках, истончение кожи и ломкость капилляров, приводящие к легкому и часто спонтанному образованию синяков. За счет неправильного и неравномерного жироотложения происходит необратимая деформация позвоночника, больные сутулятся, происходит нарушение осанки (кифоз, сколиоз). На бедрах, предплечьях, животе можно увидеть растяжки ярко-красного или даже фиолетового цвета, надключичные жировые подушечки и периферические отеки. Часто происходит разрушение костной ткани, отмечается склонность к переломам. У женщин по причине избытка половых гормонов возникают признаки излишнего оволосения по мужскому типу, появляются существенные перебои менструального цикла. У детей самым ранним признаком служит избыточная масса тела при задержке роста.
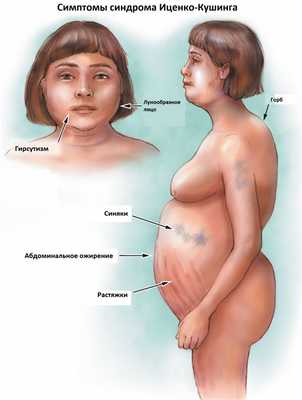
За счет повышенного уровня кортизола могут возникать гипертония, аритмия, поражение сердца и сосудов, высокий уровень глюкозы в крови, снижение зрения, приступы агрессивности, депрессия, нарушения терморегуляции (именно такие больные очень часто потеют, а также могут мерзнуть в жаркую погоду).
Диагностика синдрома Иценко-Кушинга
Ярко выраженный синдром Иценко-Кушинга не представляет особых диагностических трудностей. Достаточно лишь оценить внешний облик человека и провести с ним беседу. Но заболевание с умеренными проявлениями может вызвать у врача ряд проблем. Всегда следует исключать предварительный прием глюкокортикостероидов пациентом (экзогенный синдром Кушинга). Диагноз ставится клинически, а подтверждается данными лабораторных и визуализирующих методов исследований для установления стадии болезни и выяснения первопричины патологии.
Подтверждение избытка кортизола выполняется строго по показаниям врача одним из четырех методов:
- оценка количества кортизола - определение свободного кортизола мочи в двукратных суточных пробах;
Синонимы: Анализ мочи на кортизол; Анализ суточной мочи на свободный кортизол; Кортизол мочи. Hydrocortisone; Urine cortisol; Free Cortisol Urine Test; Urine Cortisaol Test. Краткое описание теста .
Глаза при болезни Иценко-Кушинга
При болезни Иценко—Кушинга очень часто отмечаются половые расстройства, мышечная слабость (преимущественно проксимальных отделов ног и тазового пояса), резкий остеопороз, в ряде случаев — экзофтальм, обусловленный миопатией глазодвигательных мышц. Ранним и почти постоянным признаком болезни является повышение артериального давления, ведущее к изменению кровеносных сосудов сетчатки.
При офтальмоскопии при этом обнаруживаются сужение артерий и кровоизлияния на глазном дне, что проявляется появлением пелены перед глазами, мельканием «мушек», снижением остроты зрения. В отличие от гипертонической болезни при болезни Ищенко—Кушинга изменения сосудов сетчатки характеризуются отсутствием выраженных склеротических поражений. При биомикроскопии выявляются выраженные изменения микрососудистой сети конъюнктивы глазного яблока: спазм артериол и артериальных колен капилляров, микроаневризмы.
Часто наблюдают нарушения регуляции внутриглазного давления. Симптоматическая гипертензия глаз с повышенным офтальмотонусом без снижения остроты и сужения поля зрения выявляется в 25 %, глаукома — в 5 % случаев. Причиной повышения внутриглазного давления при этом заболевании является гиперсекреция водянистой влаги. При длительном течении симптоматическая гипертензия глаз может перейти в глаукому с характерными для нее гидродинамическими показателями, нарушениями зрительных функций и состояния глазного дна (глаукоматозная экскавация диска зрительного нерва).

Особенностью глаукомы при болезни Иценко—Кушинга является симметричность показателей гидродинамики и дистрофических изменений в тканях глаза, а также длительная сохранность зрительных функций. Нередко развивается осложненная катаракта.
Лечениеболезни Иценко-Кушинга зависит от тяжести и течения заболевания. На ранних стадиях болезни используются лекарственные средства, блокирующие функцию гипофиза: бромкриптин (0,005 г в сутки), антагонист серотонина ципрогептадин (0,025 г в сутки) и др. При отсутствии стойкого эффекта эти препараты комбинируют с блокаторами биосинтеза кортикостероидных гормонов: метопироном (2,0—4,2 г в сутки), хлодитаном (8—10 г в сутки), мамомитом (по специальной схеме) и др.
При заболевании средней тяжести применяют лучевую терапию, телегамматерапию на гипоталамо-гипофизарную область с целью снижения продукции АКГГ или протонотерапию на область гипофиза. При тяжелом течении болезни Иценко—Кушинга обычно производят одностороннюю адреналэктомию в комбинации с использованием блокаторов биосинтеза кортикостероидных гормонов или лучевой терапии. В очень тяжелых случаях проводят двустороннюю тотальную адреналэктомию. Тотальная двусторонняя адреналэктомия требует последующего систематического приема глюкокортикоидов (кортизон — по 25— 50 мг/сут, преднизолон — по 5—10 мг/сут). В последние годы все большее применение находит транссфеноидальное селективное удаление аденомы гипофиза.
При ремиссии болезни Иценко—Кушинга вне зависимости от характера проведенного лечения симптоматическая гипертензия глаз и внутриглазное давление, как правило, нормализуются. Для снижения продукции водянистой влаги при гипертензии глаз и глаукоме показаны инсталляции препаратов адреналина, бета-адреноблокаторов. Если офтальмотонус при симптоматической глаукоме не нормализуется, производят антиглаукомные операции. В начальной стадии катаракты назначают инсталляции в глаз антикатарактальных препаратов (катахрома, каталина, сэнкаталина, медовых капель и др.), при ее созревании показано хирургическое лечение [Потемкин В.В., Ченцова О.Б., Калинин А.П., Можеренков В.П., Прокофьева Г.Л., Можеренков В.П., Калинин А.П., Прокофьева Г.Л., Кирпатовская Л.Е., Марова Е.И., Кузнецова Э.С., Бурая Т.П., Панкова С.С.].
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гиперальдостеронизм. Поражение глаз и зрения при гиперальдостеронизме - синдроме Конна
Гиперальдостеронизм — это патологическое состояние, обусловленное гиперсекрецией альдостерона корой надпочечников. Первичный гиперальдостеронизм опухолевого или неопухолевого генеза сопровождается низкой активностью ренина в плазме крови, вторичный гиперальдостеронизм характеризуется нормальной или несколько повышенной активностью ренина в плазме крови.
Гиперальдостеронизм развивается чаще всего у лиц в возрасте 30—50 лет, преимущественно у женщин.
У больных наблюдаются приступы резкой мышечной слабости, судороги, парестезии, артериальная-гипертензия, жажда, полиурия, боль в области сердца, гипокалиемия и гиперхлоремия крови. Приблизительно у 50 % больных первичным гиперальдостеронизмом регистрируются ангиопатии сетчатки и ретинопатии, в ряде случаев сопровождающиеся нарушением зрения, амблиопией. Поражения глазного дна при хроническом течении заболевания имеют, как правило, доброкачественный характер.
Резкая гипокалиемия и в меньшей степени значительное повышение артериального давления у больных первичным гиперальдостеронизмом могут быть причиной развития криза вплоть до гипокалиемического паралича сердца. Могут развиваться параличи нижних конечностей, ощущение онемения ног. При резко выраженной гипокалиемии тяжело поражаются почки и печень, нередко развивается очаговое нарушение мозгового кровообращения, острая левожелудочковая и острая коронарная недостаточность, ретинопатия с кровоизлияниями на глазном дне, дистрофическими изменениями и отеком сетчатки, отеком диска зрительного нерва со снижением зрения вплоть до полной слепоты [Потемкин В.В., Калинин А.П., Калюжный И.Т., Нурманбетов Д.Н., Можеренков В.П., Калинин А.П., Прокофьева Г.Л.].
В диагностике первичного гиперальдостеронизма важное значение имеют специальные лабораторные, радиоизотопные, рентгеновские и ультразвуковые методы исследования, компьютерная томография.

Вторичный гиперальдостеронизм в отличие от первичного сопровождается отеками, при нем не отмечается высокой артериальной гипертензии и выраженной гипокалиемии. При синдроме Бартера в отличие от первичного гиперальдостеронизма заболевание развивается у детей до 14 лет, артериальная гипертензия отсутствует, в плазме крови повышено содержание ренина при относительно невысокой концентрации альдостерона.
Более трудными для дифференциальной диагностики являются случаи, в которых имеет место сочетание первичного и вторичного гиперальдостеронизма, когда происходит нивелировка активности ренина в плазме крови, и этот важнейший дифференциально-диагностический вышеуказанный тест обесценивается. Следует помнить и о возможности изменений, сходных с наблюдаемыми при первичном гиперальдостеронизме, которые развиваются в результате длительного приема минералокортикоидов.
Важное значение при проведении дифференциального диагноза следует придавать определению объема внутрисосудистой жидкости. Он увеличивается при первичном гиперальдостеронизме, не изменяется или несколько снижается при злокачественном течении гипертонической болезни или при повышении артериального давления вследствие поражения почечных артерий. Еще труднее ставить диагноз, когда вторичный гипер-альдостеронизм обусловливается сердечно-сосудистой недостаточностью, при которой образовалась «застойная печень». Наконец, возникает вопрос: не развился ли гиперальдостеронизм вследствие первичной артериальной гипертензии? В связи с этим вопросом можно было бы говорить о значении альдостерона в патогенезе гипертонической болезни, о состоянии при ней ренин-ангиотензин-альдостероновой системы.
Радикальным методом лечения первичного гиперальдостеронизма, обусловленного альдостеромой, является тотальная адреналэктомия. При первичном гиперальдостеронизме, развившемся вследствие гиперплазии коры надпочечников, проводят длительную терапию верошпироном и лишь при ее неэффективности рекомендуют оперативное лечение — одностороннюю тотальную адреналэктомию, а иногда и субтотальную резекцию другого надпочечника.
После односторонней адреналэктомии при первичном гиперальдостеронизме, обусловленном двусторонней диффузно-узелковой гиперплазией коры надпочечников, отмечается временное (нередко значительное) улучшение, что не исключает необходимости постоянного приема верошпирона.
Целенаправленное лечение первичного гиперальдостеронизма, как правило, ведет к регрессу изменений на глазном дне и полному или частичному восстановлению зрения, что зависит от тяжести поражения зрительного анализатора [Потемкин В.В., Калинин А.П., Можеренков В.П., Калинин А.П.].
Болезнь Иценко — Кушинга - симптомы и лечение
Что такое болезнь Иценко — Кушинга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ворожцова Е. И., эндокринолога со стажем в 12 лет.
Над статьей доктора Ворожцова Е. И. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
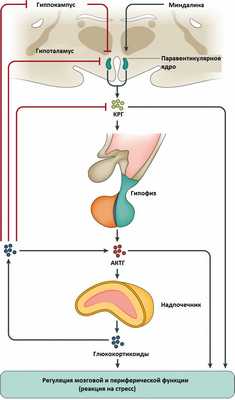
Болезнь Иценко — Кушинга (БИК) — тяжёлое многосистемное заболевание гипоталомо-гипофизарного происхождения, клинические проявления которого обусловлены гиперсекрецией гормонов коры надпочечников. [1] Является АКТГ-зависимой формой гиперкортицизма (заболевания, связанного с избыточным выделением гормонов корой надпочечников).
Основная причина заболевания — кортикотрофная микроаденома (доброкачественная опухоль) гипофиза. Возникновение последней может быть связано со множеством факторов. Часто заболевание развивается после травмы головного мозга, беременности, родов, нейроинфекции.
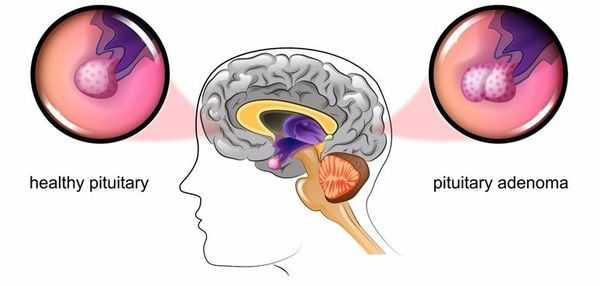
Болезнь Иценко — Кушинга является редким заболеванием, частота встречаемости которого составляет 2-3 новых случая в год на один миллион населения. [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы болезни Иценко — Кушинга
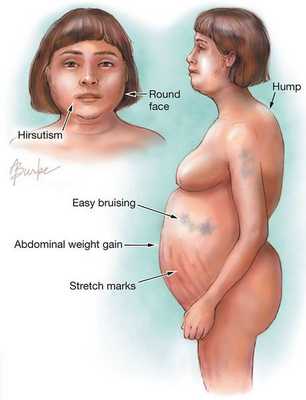
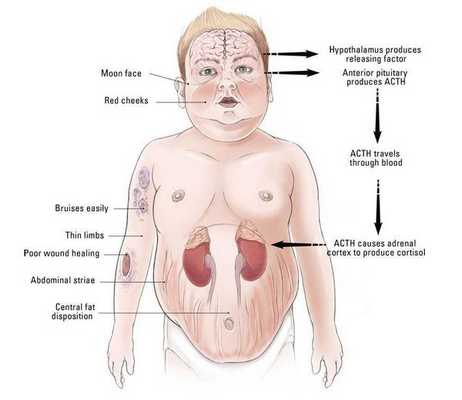
Клинические признаки данной болезни обусловлены гиперсекрецией кортикостероидов. В большинстве случаев первым клиническим признаком является ожирение, которое развивается на лице, шее, туловище и животе, при этом конечности становятся тонкими. Позднее проявляются кожные изменения — истончение кожи, трудно заживающие раны, яркие стрии (растяжки), гиперпигментация кожи, гирсутизм (избыточное появление волос на лице и теле).
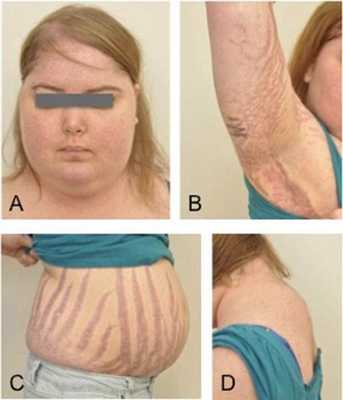
Также важным и частым симптомом является мышечная слабость, развитие остеопороза.
Артериальная гипертензия при БИК носит постоянный и умеренный характер, в редких случаях артериальное давление остаётся в норме. Это связано с тем, что глюкокортикоиды (гормоны, вырабатываемые корой надпочечников) повышают сосудистый тонус и чувствительность адренорецепторов к катехоламинам (природным веществам, контролирующим межклеточное взаимодействие в организме).
Более чем у половины больных возникают нарушения психики. Наиболее частые из них: эмоциональная неустойчивость, депрессия, раздражительность, панические атаки, расстройство сна.
Нарушения менструального цикла (редкие, скудные менструации или их отсутствие) встречается у 70-80% пациенток, также довольно часто встречается бесплодие. У мужчин при БИК снижается половое влечение и возникает эректильная дисфункция.
Болезнь Иценко — Кушинга сопровождается иммунодефицитом, который проявляется в виде рецидивирующей инфекции (чаще всего возникает хронический пиелонефрит).
Частота клинических проявлений БИК: [3]
- лунообразное лицо — 90%;
- нарушенная толерантность к глюкозе — 85%;
- абдоминальный тип ожирения и гипертензия — 80%;
- гипогонадизм (недостаток тестостерона) — 75%;
- гирсутизм — 70%;
- остеопороз и мышечная слабость — 65%;
- стрии — 60%;
- отёк суставов, акне и отложение жира в области VII шейного позвонка — 55%;
- боли в спине — 50%;
- нарушения психики — 45%;
- ухудшение заживления ран — 35%;
- полиурия (избыточное мочеобразование), полидипсия (чрезмерная жажда) — 30%;
- кифоз (искривление позвоночника) — 25%; и полицитемия (увеличение концентрации эритроцитов в крови) — 20%.
Патогенез болезни Иценко — Кушинга
Патогенез данного заболевания носит многоступенчатый характер.
В кортикотрофах гипофиза возникают характерные рецепторно-пострецепторные дефекты, в дальнейшем приводящие к трансформации нормальных кортикотрофов в опухолевые с гиперпродукцией адрено-кортикотропного гормона и последующим развитием гиперкортицизма. [4]
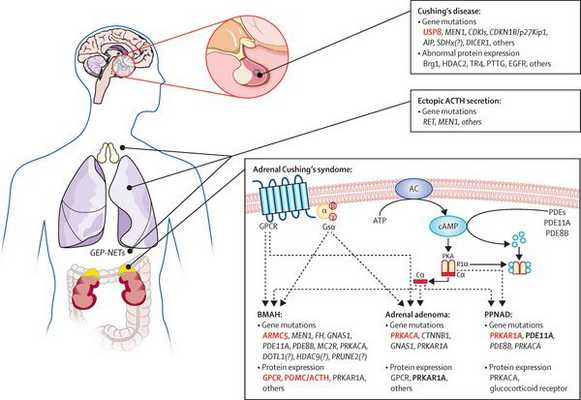
На трансформацию нормальных кортикотрофов в опухолевые влияют гормоны гипоталамуса и местные ростовые факторы:
- эпидермальный фактор роста (стимулирует рост клеток эпителия);
- цитокины (отвечают за межклеточное взаимодействие);
- грелин (нарушает углеводный обмен); [14]
- сосудистый эндотелиальный фактор роста (способствует росту клеток эндотелия).
Хронически повышенная концентрация АКТГ приводит к повышенной секреции кортизола, который и обуславливает характерную клиническую картину БИК.
Классификация и стадии развития болезни Иценко — Кушинга
Классификация БИК по степени тяжести: [5]
- лёгкая форма — симптомы выражены в умеренной степени;
- средняя форма — симптомы явно выражены, осложнения отсутствуют;
- тяжёлая форма — при наличии всех симптомов БИК возникают различные осложнения.
Классификация БИК по течению:
- торпидное (патологические изменения формируются постепенно, на протяжении 3-10 лет);
- прогрессирующее (нарастание симптомов и осложнений заболевания происходит в течение 6-12 месяцев от начала заболевания);
- циклическое (клинические проявления возникают периодически, непостоянно).
Осложнения болезни Иценко — Кушинга
- Сосудистая исердечная недостаточность. Данное осложнение развивается у половины пациентов после 40 лет. Данная патология может привести к смерти. В большинстве случаев это происходит по причине тромбоэмболии лёгочной артерии, острой сердечной недостаточности и отёка легких.
- Патологические остеопоретические переломы. Наиболее часто встречаются переломы позвоночника, рёбер, трубчатых костей.
- Хроническая почечная недостаточность. У 25-30% больных снижается клубочковая фильтрация и канальцевая реабсорбция (обратное поглощение жидкости).
- Стероидный сахарный диабет. Данное осложнение наблюдается у 10-15% пациентов с данным заболеванием.
- Атрофия мыщц, в результате которой появляется выраженная слабость. У больных возникают трудности не только при передвижении, но и в момент вставания.
- Нарушения зрения (катаракта, экзофтальм, нарушение полей зрения).
- Психические расстройства. Наиболее часто встречается бессонница, депрессия, панические атаки, параноидальные состояния, истерия.
Диагностика болезни Иценко — Кушинга
Диагноз «Болезнь Иценко — Кушинга» можно установить на основании характерных жалоб, клинических проявлений, гормонально-биохимических изменений и данных инструментальных исследований.
Исключительно важными гормональными показателями для данной патологии будут АКТГ и кортизол. Уровень АКТГ повышается и колеблется в пределах от 80 до 150 пг/мл. [7] Повышение уровня кортизола в крови не всегда является информативным, так как увеличение данного показателя может быть обусловлено рядом других причин (стрессы, алкоголизм, беременность, эндогенная депрессия, семейная резистентность (споротивляемость) к глюкокортикоидам и т. д.). В связи с этим разработаны методы исследования уровня свободного кортизола в суточной моче или слюне. Наиболее информативным является исследование свободного кортизола в слюне в 23:00. [6]
Для доказательства гиперкортицизма используется малый дексаметазоновый тест. При БИК данная проба будет отрицательной, так как подавление кортизола при приёме 1 мг дексаметазона не происходит. [7]
Биохимический анализ крови способен выявить многочиселнные измения:
- повышение в сыворотке крови уровня холестерина, хлора, натрия и глобулинов;
- снижение в крови концентрации калия, фосфатов и альбуминов;
- снижение активности щелочной фосфатазы.
После подтверждённого гиперкортицизма необходимо проведение инструментальных методов исследования (МРТ гипофиза, КТ надпочечников).
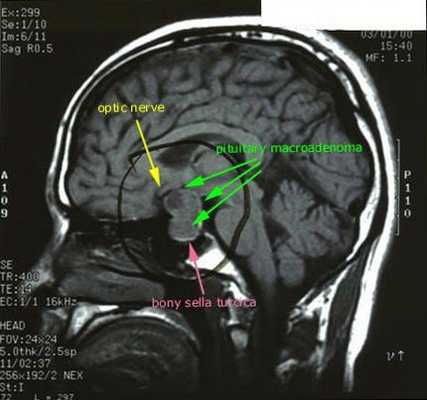
При БИК в 80-85% случаев выявляют микроаденому гипофиза (опухоль до 10 мм), у остальных 15-20% — макроаденому (доброкачественное новообразование от 10 мм). [7]
Лечение болезни Иценко — Кушинга
Медикаментозная терапия
В настоящее время эффективных лекарственных препаратов для лечения данной патологии не существует. В связи этим они используются либо при наличии противопоказаний для оперативного лечения, либо как вспомогательная терапия. Применяются следующие медикаменты:
- нейромодуляторы — блокируют образование АКТГ аденомой гипофиза (каберголин, бромкриптин, соматостатин); [8]
- препараты, блокирующие синтез стероидов в надпочечниках (кетоконазол, аминоглютетимид, митотан, метирапон);
- антагонисты глюкокортикоидов (мифепристон). [9]
Кроме препаратов данных групп пациентам назначается симптоматическая терапия для снижения симптомов гиперкортицизма и улучшения качества жизни пациента:
- гипотензивная терапия (ингибиторы АПФ, антагонисты кальция, диуретики, бета-адреноблокаторы);
- антирезорбтивная терапия при развитии стероидного остеопороза;
- препараты, корректирующие нарушения углеводного обмена (метформин, препараты сульфанилмочевины, инсулин);
- терапия, направленная на коррекцию дислипидемии;
- антиангинальная терапия.
Оперативная терапия
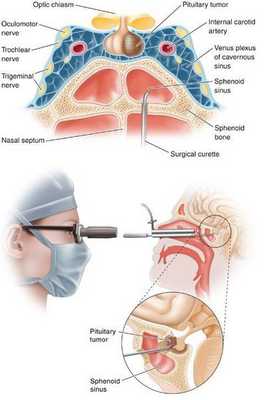
- Транссфеноидальная аденомэктомия в настоящее время считается наиболее эффективным и безопасным способом лечения БИК. [7] Противопоказаниями для данного вида лечения служат супраселлярный рост аденомы с прорастанием в боковые желудочки, тяжёлые сопутствующие заболевания, определяющие общий плохой послеоперационный прогноз. К осложнениям транссфеноидальной аденомэктомии относятся: ликворея (потеря спиномозговой жидкости), пансинусит (воспаление всех пазух носовой полости), несахарный диабет, приходящий гипокортицизм.
- Двусторонняя адреналэктомия используется при неэффективности аденомэктомии и радиохирургии. [10]
Радиохирургия
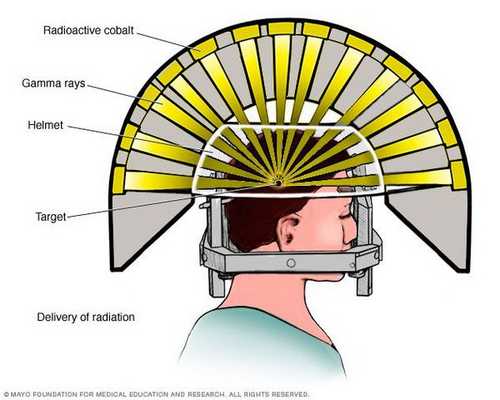
- Операция с помощью гамма-ножа. Во время проведения хирургического вмешательства луч радиации, направленный непосредственно в аденому гипофиза, разрушает её клетки. Данный метод лечения предотвращает рост опухоли при помощи однократной дозы радиации. Процедура длится около двух-трёх часов. Она не затрагивает окружающие структуры мозга, производится с точностью до 0,5 мм. Осложнения данной терапии — гиперемия (увеличение притока крови) в зоне облучения, алопеция (выпадение волос).
- Протонотерапия. [11] Данный вид лечения использует протонную энергию, которая генерируется в ядерных ускорителях. Протоны повреждают ДНК клеток, вследствие чего они погибают. Протоновый пучок фокусируют непосредственно на аденому, не повреждая окружающие ткани. Голова пациента фиксируется в специальной маске, которая изготавливается для каждого индивидуально. Во время процедуры облучения врач контролирует состояние больного, а операторы дистанционно наблюдают за пучком. Данный вид лечения обычно хорошо переносится пациентами. Улучшение самочувствия наблюдается уже через 1-1,5 месяца.
- Мегавольтное тормозное излучение медицинских ускорителей позволяет проникать электронам на большие расстояния. Данный вид терапии часто даёт хорошие результаты, но, одновременно с этим, усложняет дозиметрию (расчёты ионизирующих излучений), что может привести к опасным радиационным авариям.
Прогноз. Профилактика
Прогноз БИК зависит от нескольких показателей: формы и длительности заболевания, наличия осложнений, состояния иммунитета и других факторов.
Полное выздоровление и восстановление трудоспособности возможно при лёгкой форме болезни и небольшом стаже заболевания.
При средней и тяжёлой формах БИК трудоспособность крайне снижена или отсутствует. После проведённой двусторонней адреналэктомии развивается хроническая надпочечниковая недостаточность, которая диктует пожизненный приём глюко- и минералкортикоидов.
В целом любое лечение, как правило, приводит к улучшению качества жизни больного, однако она остаётся ниже, чем у лиц без данной патологии.
Болезнь Иценко — Кушинга — тяжёлое хроническое заболевание, которое при отсутствии своевременного лечения может стать причиной летального исхода. Смертность при данной патологии составляет 0,7%.
Пятилетняя выживаемость при БИК без проведения лечения составляет 50%, но заметно улучшается даже если проводить только паллиативное лечение (при двухсторонней адреналэктомии выживаемость увеличивается до 86%). [13]
Первичной профилактики БИК не существует. Вторичная профилактика заболевания направлена на предотвращение рецидива болезни.
Синдром Иценко-Кушинга (Синдром Кушинга, Сushing's syndrome)
Читайте также:
- Показания и методика трансоральной роботизированной хирургии (TORS)
- Сирингомиелия - клиника, диагностика
- Симптомы синдрома Пламмера-Винсона и его лечение
- Гиперкалиемия у онкологических больных - диагностика, лечение
- Подготовительный период. Прелиминарный период. Патологический прелиминарный период. Предвестники родов.
