Хирургическое лечение внутриглазных опухолей
Добавил пользователь Skiper Обновлено: 27.01.2026
Опухоли глаза – группа онкологических заболеваний, возникающих и развивающихся в различных тканях глаза. Опухоли глаза могут быть доброкачественными, злокачественными, местнодеструирующими.
Среди злокачественных новообразований, рак глаза встречается реже остальных онкологических опухолей, такие новообразования составляют не более 5% от всех.
Больше половины раковых опухолей органов зрения – это опухоли век и конъюнктивы. На втором месте – внутриглазные опухоли и опухоли орбиты.
Лечение опухолей органов глаза
Существует два подхода к лечению опухолей глаза: хирургический и органосохранный. Мы отдаем предпочтение органосохранному методу, предлагая пациентам современное радиохирургическое лечение опухолей глаза на системе КиберНож (СyberKnife).
Клиника Спиженко одной из первых в мире провела уникальную операцию на системе КиберНож при увеальной меланоме глаза, в результате которой пациенту удалось сохранить не только сам орган (до этого единственным вариантом лечения данного заболевания являлось удаление глазного яблока), но и зрение.
Радиохирургия с помощью КиберНожа позволяет удалить опухоль без остатка за один-три сеанса, при этом не повреждаются здоровые ткани вблизи новообразования, не требуется введения наркоза, стационарного лечения и восстановительного периода.
Заведующая департаментом радиохирургии Татьяна Ильинична Чеботарева
«Лечение опухолей глаза с помощью КиберНожа, которое предусматривает сохранение глаза, является перспективным и эффективным. Это безболезненное, безинвазивное лечение, при котором возможно осуществить лечебное мероприятие как при малых проминенциях, так и при больших. Мы проводим курс лечения за один сеанс и добиваемся гибели раковых клеток. По нашим наблюдениям пятилетняя выживаемость после лечения составляет более 95%, а выживаемость после всех методов лечения без КиберНожа – от 56 до 90%»
В чем заключается радиохирургическое лечение рака глаза?
Радиохирургическое лечение на системе КиберНож состоит из двух этапов: подготовки к лечению и непосредственно самой радиохирургии. На основании снимков КТ и МРТ-диагностики создается компьютерное планирование подачи множественных микропучков излучения в опухоль с учетом расположения здоровых тканей и критических структур (зрительный нерв, слюнные железы, головной мозг и т.д.).
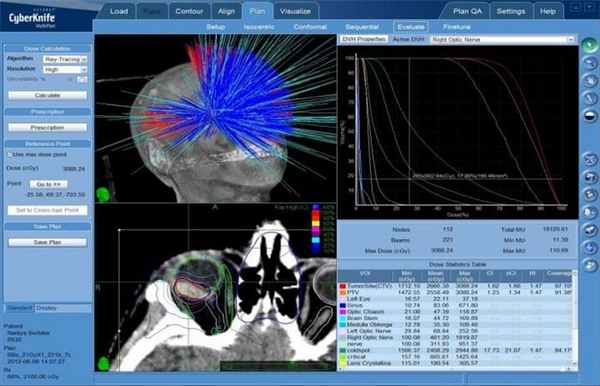
Меланома хориоидеи. План радиохирургического лечения на системе КиберНож
Лечение проводится всего в одну фракцию (сеанс), после чего пациент самостоятельно покидает клинику. Во время радиохирургии пациент удобно располагается на процедурном столе КиберНожа, в то время, как компактный линейный ускоритель перемещается вокруг него, подавая высокие дозы ионизирующего излучения точно в объем опухоли глаза.
Однократная абляционная доза на КиберНожа в 22-27 Гр и гипофракционное облучение 3-5 фр. (30 Гр) вызывает разрушение опухолевой ткани.
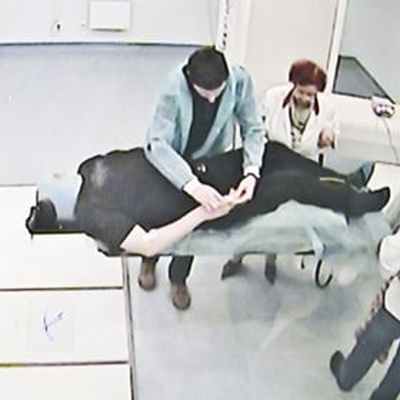
Укладка пациента перед лечением на КиберНоже

Контроль процесса лечения на
КиберНоже
Опухоль глаза. Результаты органосохранного лечения
Радиохирургия на системе КиберНож сегодня является «золотым стандартом» лечения опухолевых процессов органов зрения, поскольку позволяет вылечить заболевания, не прибегая к хирургическому вмешательству (лечение проводится дистанционно) — без удаления глазного яблока, без потери зрения.
Диагностика онкологических опухолей глаза
Предварительный диагноз – «рак органов глаза» могут поставить после проведения офтальмоскопии.
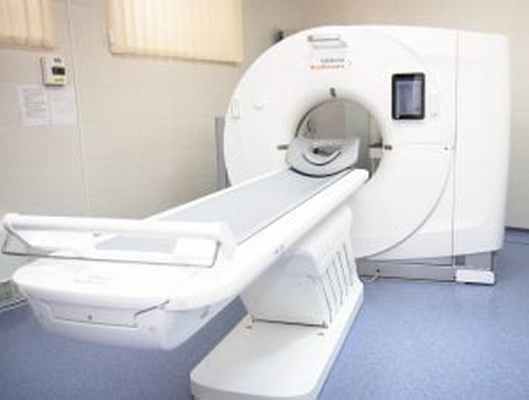
Компьютерная томография проводится на высокоточном 32-срезовом спиральном томографе Siemens SOMATOM go.Up
Для подтверждения онкологической опухоли пациенту будет необходимо пройти ряд процедур, которые дадут представление о характере новообразования. Пациенты проходят УЗИ глазного яблока, КТ, МРТ и флуоресцентную ангиографию. Также в случае необходимости, назначают биопсию новообразования для гистологического исследования тканей. Все методы диагностики и лабораторные анализы доступны.
Симптомы рака органов зрения
Опухоли глаза имеют ряд симптомов, которые расцениваются как потенциально переходящие в онкологические. Это:
- падает зрение
- появляются пятна на радужке глаза
- в глазу появляются размытые видения, пятна, световые вспышки
- явно смещается глазное яблоко
- проявляется косоглазие
- в глазу или области вокруг него появляются сильные боли
- на веке образовываются наросты, утолщения
- при опухолях конъюнктивы появляются ярко выраженные узелки, также возможна плотная белесая пленка с ярким сосудистым рисунком
- если появляется опухоль в слезной железе, то начинаются боли и обильное слезотечение
- при ретинобластоме проявляется светобоязнь, возможно выраженное косоглазие.
Появление каждого из вышеперечисленных симптомов является поводом обратится к специалистам, а лучше онкологического профиля.
Причины возникновения рака глаза
Установить точные причины возникновения онкологических опухолей органов зрения ученые пока не могут. Результаты исследований указывают, на существование ряда факторов, провоцирующих рак.
Метастазы других онкологических опухолей также часто провоцируют рак органов зрения.
Распространенные факторы появления рака органов зрения:
- одним из важных факторов является наследственность;
- болезнь может проявится у тех, кто живет в плохих экологических условиях либо работает на вредных производствах.
- опасными для органов зрения являются ультрафиолетовые лучи.
- среди распространенных причин рака глаза называют невусы (пигментные пятна) на радужной оболочке глаза.
- причиной онкологической опухоли глаза может быть ВИЧ-инфекция.
Классификация опухолей глаза
В зависимости от места локации принята следующая классификация онкологических опухолей глаза:
- опухоли века – карцинома, плоскоклеточная карцинома, базалиома.
- опухоли глазницы и слезной железы — аденокистозная карцинома, рабдомиосаркома, ретинобластома, опухоль сосудистой оболочки.
- опухоли конъюнктивы — папилломатозные опухоли и птеригоидные опухоли.
Карцинома — одна из самых распространенных раковых опухолей органов глаза, ее доля соответствует практически 90%. Локализируется на конъюнктиве нижнего века и границе кожи верхнего века. Бывают случаи роста опухоли во внутреннем углу глаза. Выглядит как узелок. С развитием опухоли первичный узелок разрастается, центр покрывается коркой, которая кровоточит при отделении. В редких, запущенных случаях может перейти на щеки и конъюнктиву.
Саркома поражает орбиту глаза. Основная особенность саркомы в том, что этот вид онкологической опухоли быстро разрастается. Саркому принято дифференцировать как фибросаркому, ангиосаркому Капоши, рабдомиосаркому, хондросаркому. При саркоме развивается экзофтальм – смещается глазное яблоко, что в свою очередь вызывает болезненные ощущения, чувство жжения и распирания глаза. Также одним из проявления саркомы является отек века и атрофия зрительного нерва.
Меланома развивается на радужной оболочке глаза, цилиарном теле, сосудистой оболочке. Основная опасность меланомы заключается в том, что она быстро развивается и дает метастазы в органы, которые находятся рядом с опухолью.
Меланома разрастается у заднего полюса глаза, потом распространяется по его сосудистой оболочке. Если меланомой поражена только сосудистая оболочка, то онкологическое заболевание зачастую протекает вообще без симптомов. Тревожить пациентов начинает нарушение зрения. Обнаружить меланому в цилиарном теле и хориоидее намного сложнее, так как диагностировать эти новообразования можно только специализированной техникой.
Ретинобластома. Среди онкологических опухолей глаза ретинобластома встречает значительно реже остальных. Этот вид опухоли передается только по наследству и диагностируют его у детей младшего и дошкольного возраста. Признаки: гипертрофированные зрачки, глаукома, явно выраженное косоглазие, слепота.
Опухоли хориоидеи
В отделении проводят лечение пациентов как с доброкачественными (гемангиомы, вазопролиферативные), так и со злокачественными (меланомы) новообразованиями сосудистой оболочки глаза.
Диагностика опухолей хориоидеи
1. Клинический осмотр – комплексный осмотр органа зрения на специальном приборе - щелевой лампе.
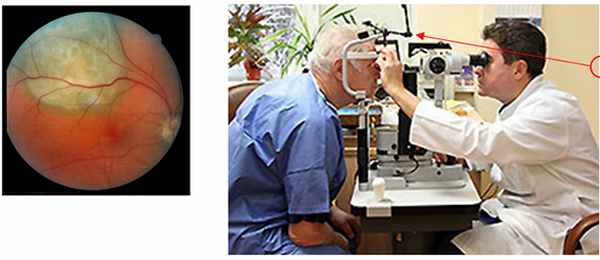
2. Ультразвуковое исследование – ведущий метод диагностики опухолей глаза. Методика проведения контактная и безболезненная. Сканирование позволяет «увидеть» опухоль при непрозрачных средах глаза, установить ее размеры.
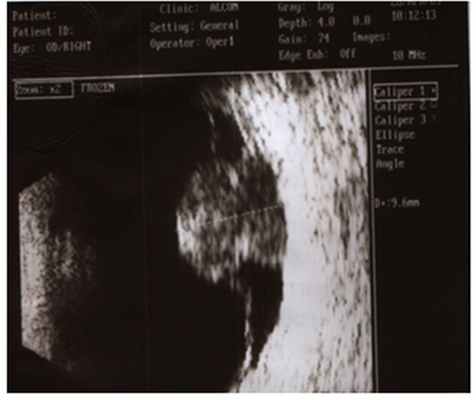
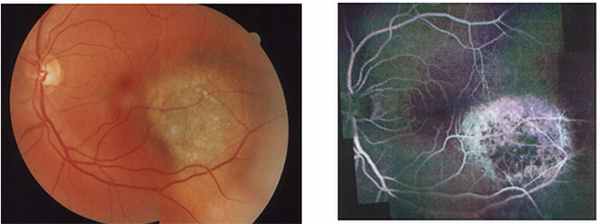
3. Флюоресцентная ангиография – метод позволяет исследовать сосуды глазного дна и выявить характерные признаки для опухолей. При этом проводится введение специального вещества (например, флюоресцеин) в вену пациента. Метод противопоказан при аллергических реакциях в анамнезе (на йод и другие медикаменты).
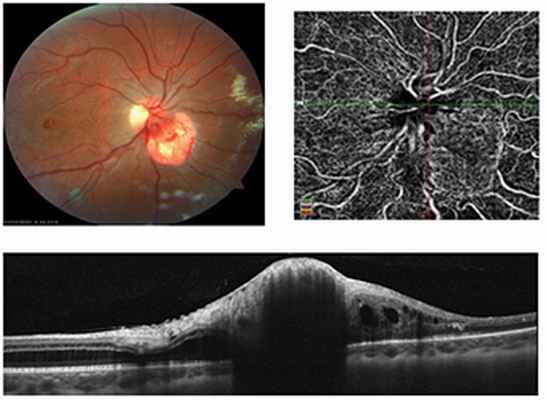
4. Оптическая когерентная томография – бесконтактный метод диагностики, который позволяет определить состояние сетчатки и зрительного нерва и выявлять их изменения на ранних стадиях заболевания. Ангио-ОКТ – метод количественной и качественной оценки микрососудистого русла заднего сегмента глаза.
5. Биопсия внутриглазной опухоли – инвазивный метод диагностики, сопряжен с риском развития хирургических осложнений (чаще всего – геморрагических). Применяется относительно редко. В последнее время используется с целью получения биологического материала для проведения генетического исследования.
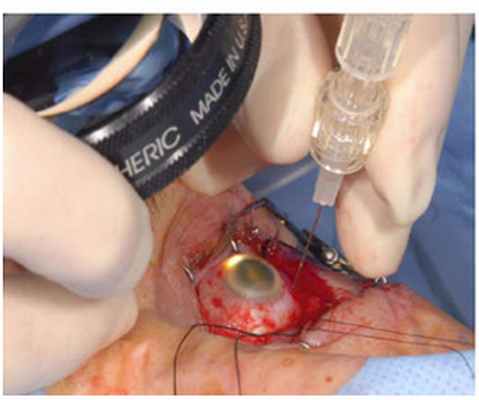
6. КТ\МРТ орбит – бесконтактный метод диагностики, позволяющий в ряде случаев выявить внутриглазное образование, вторичную отслойку сетчатки.
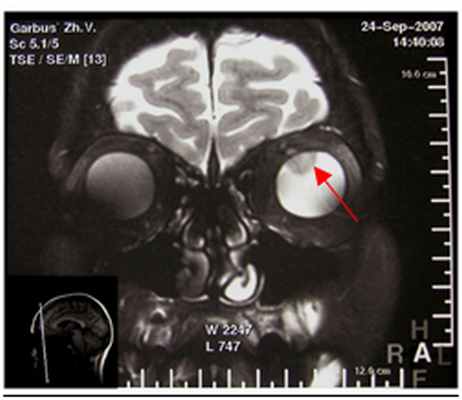
Лечение внутриглазных опухолей
Органосохраняющее лечение при опухолях хориоидеи, проводимые в отделении:
1. Брахитерапия (контактное облучение опухоли с использованием радиоактивных офтальмоаппликаторов с радиоизотопами Ru-106 и Sr-90)
БТ является методом выбора лечения пациентов с большинством внутриглазных опухолей.

Как проводится лечение: метод обезболивания – комбинированный (внутривенный+местное обезболивание), в условиях операционной врач подшивает аппликатор к поверхности глазного яблока в проекции опухоли. В течение 3-7дн (рассчитывается индивидуально), пока осуществляется лечебное воздействие, пациент находится в стационаре. После получения опухолью необходимой дозы облучения аппликатор снимают (вторая операция). Пациента выписывают на следующий день либо через день.
Оценка результатов лечения: проводится лечащим врачом-офтальмологом через 3-4 мес после лечения на основании осмотра и обследования пациента. Наблюдение проводится с различной периодичностью в течение всей жизни пациента.
2. Диод-лазерная транспупиллярная термотерапия - метод лазерного воздействия на опухоль, суть которого состоит в ее нагревании и последующем разрушении опухоли.

Лечение проводится под местной анестезией в условиях лазерной операционной и длится в среднем 20мин. Кратность воздействия: 1-5 раз с перерывом 2-6 мес.
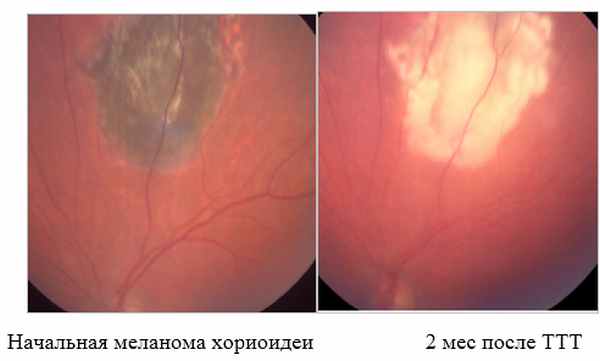
Ограничения метода: опухоли высотой более 3,5мм и основанием более 10мм, расположенные на периферии глазного дна, беспигментные опухоли, выраженный экссудативный процесс в зоне образования.
3. Хирургическое удаление опухоли (эндовитреальное, транссклеральное)
Эндовитреальное удаление внутриглазной опухоли (эндорезекция)
Транссклеральное удаление проводится при (иридо)цилиохориоидальных опухолях высотой более 5-6 мм и небольшом диаметре основания (до 15-17 мм), при высоком риске осложнений со стороны переднего отрезка глаза при проведении лучевой терапии (БТ, ГН и пр.).
4. Криодеструкция
Метод имеет значительные ограничения, в связи с чем применяется достаточно редко.
5. Стереотаксическое облучение на аппарате "Гамма-нож"
6. Комбинированное лечение (брахитерапия + термотерапия, хирургическое удаление + брахитерапия)
Виды ликвидационного лечения при опухолях хориоидеи, проводимые в отделении:
1. Энуклеация с последующим наружным протезированием
Лечение проводится в условиях комбинированного обезболивания, в осложненных случаях – под наркозом. Длительность лечения – 40-60мин. Подбор первичного (временного) наружного протеза проводится уже при выписке пациента из стационара (на 4-7 день после операции). Памятка для пациентов по уходу за глазным протезом. Подбор постоянного наружного протеза проводится через 3-4 мес (после полного рассасывания отека) при самостоятельном обращении пациента на фабрику глазного протезирования в г. Москве либо по месту жительства.
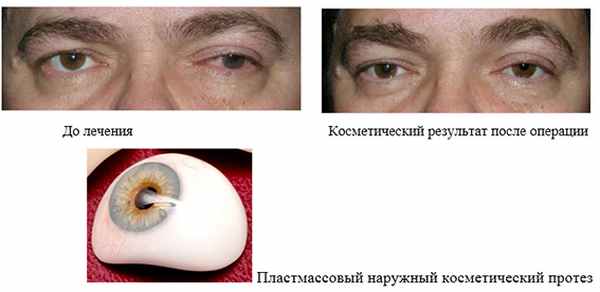
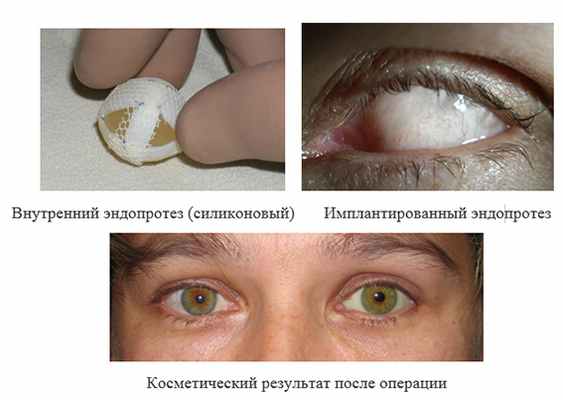
2. Энуклеация с пластикой культи и имплантацией внутреннего протеза и с последующим наружным протезированием. Используемые импланты: силиконовый эндопротез, вкладыш-имплантат орбитальный ВИО-«Экофлон»
Лечение проводится в условиях комбинированного обезболивания, в осложненных случаях – под наркозом. Длительность операции – 60-90 мин. Подбор первичного наружного протеза проводится уже при выписке пациента из стационара (на 7-10 день после операции).
3. Экзентерация орбит
Лечение проводится под наркозом. Длительность операции – около 2 часов. Госпитализация длится 3-4 недели. Подбор и изготовление экзопротеза проводится примерно через 6-12 мес после операции.
Памятка для пациентов с меланомой сосудистой оболочки:
1. Проведение МРТ органов брюшной полости 2 раза в год (по показаниям - каждые 3 месяца).
2. Проведение КТ легких 1 раз в год
3. При выявлении метастазов опухоли необходимо проинформировать об этом лечащего врача-офтальмоонколога для получения соответствующих рекомендаций.
4. Динамическое пожизненное наблюдение у офтальмоонколога с периодичностью, установленной врачом.
5. Противопоказано: резкая смена климата, применение физиотерапевтического лечения, особенно на область головы и шеи, применение витаминных и сосудорасширяющих препаратов, чрезмерные физические нагрузки.
6. Группа инвалидности по общему заболеванию (Приказ Минтруда России № 664н от 29.09.2014г, методического письма ФБ МСЭ от 17.04.2015 № 2720/2015 по актуальным вопросам практики применения приказа Минтруда от 29.09.2014 года N 664н).
Витреоретинальная хирургия в лечении внутриглазных опухолей. Обзор.
На научно- практической конференции с международным участием «Федоровские чтения 2014» состоялась секция « Витреоретинальная хирургия в лечении внутриглазных опухолей».
Открыл секцию доклад проф. Гришиной Е.Е. на тему: «Может ли витреит быть особой формой внутриглазной лимфомы?» Для повышения информативности диагностических методов забор стекловидного тела должен производиться из задних его отделов, максимально близких к сетчатке. Докладчик считает, что «наиболее информативным методом выявления ретинальной лимфомы является ПЦР исследование пунктата стекловидного тела. Чувствительность метода определяется: 1 опухолевая клетка на 10000 нормальных. С помощью ПЦР определяют клональную перестройку генов иммуноглобулинов и Т-клеток рецепторов».
Янченко Т.В. изучала частоту и распространенность ретинобластомы на территории Кемеровской области. Автором доклада был проведен анализ обследования и лечения 58 детей (77 глаз) с ретинобластомой за период с 1984 по 2013 годы. Ранняя диагностика опухоли дает шанс пациенту к органосохранному лечению; снижение частоты энуклеации возможно только при своевременной диагностике ретинобластомы (рис. 1).
Профессор Саакян С.В. в своем выступлении дала историческую справку о ретинобластоме, рассказала о системной и локальной химиотерапии, определила место интравитреальной химиотерапии в составе комбинированного лечения ретинобластомы, доложила о результатах и осложнениях после проведения ИВХТ. Докладчик считает, что, несмотря на выявленные побочные эффекты, ИВХТ является ценным методом лечения запущенных форм ретинобластомы с эндофитным характером роста и массивной диссеминацией опухолевых клеток по сетчатке в составе комбинированного лечения ретинобластомы групп D и E (рис. 2).
Отсутствие единой программы ранней диагностики ретинобластомы и онкологической настороженности среди детских офтальмологов является основной причиной запущенности заболевания. Запущенность опухолевого процесса не позволяет большинству пациентов провести органосохраняющее лечение. Ушакова Т.Л. считает, что необходимо разработать оптимальную тактику ведения пациентов, подвергшихся витрэктомии при нераспознанной ретинобластоме. Если при выполнении витрэктомии неожиданно выявляется ретинобластома, рекомендуется незамедлительная энуклеация с последующей химиотерапией в сочетании с ДЛТ орбиты для предотвращения системного распространения опухоли.
Кривовяз О.С. в своем докладе осветила вопрос о частоте возникновения витреоретинальных осложнений после комбинированного органосохраняющего лечения ретинобластомы. Среди осложнений были выделены следующие: нейроретинопатия с экссудативной отслойкой сетчатки, гемофтальм, окклюзия сосудов сетчатки с картиной тромбоза ЦВС, фиброваскулярная пролиферация, эпиретинальный фиброз. Частота витреоретинальных осложнений составила 14%, что обусловлено преобладанием среди пациентов данной группы детей с далекозашедшими и рецидивными формами РБ.
Горшков И.М. представил результаты комбинированной схемы лечения пациентов с меланомой хориоидеи после эндорезекции опухоли, предложив собственный подход. Эндорезекция в ряде случаев может быть альтернативой энуклеации при лечении «больших» меланом хориоидеи (Рис.3). Несмотря на то, что данный способ лечения предполагает, как правило, повторные хирургические вмешательства, несомненным его преимуществом является реальная возможность сохранения глаза и зрительных функций.
Амирян А.Г. считает, что анти-VEGF терапия лучевых осложнений после брахитерапии увеальных меланом может быть использована с целью уменьшения постлучевой экссудативной реакции (рис. 5), а также в комплексном лечении постлучевых осложнений неоваскулярного генеза (рис. 6), что в ряде случаев позволит избежать удаления глаза. Анти-VEGF терапию следует проводить в случаях стабилизации опухолевого процесса на глазном дне с формированием плотного аваскулярного очага.
О возможностях и первых результатах применения стереотаксической радиохирургии «Гамма-нож» при лечении пациентов с меланомой сосудистой оболочки большого размера рассказала Голубева О.В. (рис. 7).
Исходя из литературных данных, показатели выживаемости и метастазирования сопоставимы с результатами после традиционных органосохраняющих методов лечения и энуклеации. Все пролеченные пациенты находятся под наблюдением, по результатам общего обследования признаков дессеминации процесса не выявлено.
По предварительным данным, стереотаксическая радиохирургия с помощью Гамма-ножа позволяет провести органосохраняющее лечение у пациентов с большими увеальными меланомами, при этом удается сохранить зрительные функции. Развившиеся радиоиндуцированные осложнения выражены умеренно. Необходимо дальнейшее изучение метода для объективной оценки его возможностей и определения места в системе органосохраняющего лечения пациентов с меланомой хориодеи.
Профессор Белый Ю.А. представил методику интраокулярной фотодинамической терапии в лечении ангиоматоза сетчатки. Данная технология является перспективной, дозированной, щадящей и малотравматичной, что позволяет достичь положительного клинического эффекта, выражающегося в восстановлении прозрачности оптических сред, анатомическом прилежании сетчатки и уменьшении ангиоматозного узла (рис. 8, 9).
Уманец Н.Н. в своем выступлении дал оценку возможности применения высокочастотной электросварки биологических тканей для гемостаза при эндорезекции гемангиомы сетчатки в ходе витрэктомии у пациентов с синдромом Гиппель-Линдау. Применение высокочастотной электросварки биологических тканей во время эндорезекции ангиоматозных узлов позволяет избежать кровотечения из приводящих сосудов во всех случаях (рис. 10). Эндовитреальная резекция ангиом является эффективной альтернативой в лечении больных с синдромом Гиппель-Линдау при больших ангиоматозных узлах (более 1,5 диаметра ДЗН).
Яровой А.А. считает, что после удаления опухолей иридоцилиарной зоны количество витреоретинальных осложнений, требующих хирургического лечения, невелико, около 5% (рис. 11). Комплексный подход к лечению данной патологии позволяет повысить функциональные исходы операций по удалению внутриглазных опухолей переднего отрезка глаза.
Хирургическое лечение внутриглазных опухолей
Хирургическое лечение внутриглазных опухолей
Хирургическое лечение внутриглазных опухолей описывалось в различных разделах настоящего руководства, но отдельные шаги не иллюстрировались. Ниже проиллюстрированы следующие методики: тонкоигольная аспирационная биопсия, установка радиоактивного аппликатора, хирургическое удаление опухоли такими методами, как иридэктомия и частичная послойная склероувеоэктомия, энуклеация и экзентерация (1-16). Лазерокоагуляция и криотерапия обсуждаются в соответствующей литературе, мы проиллюстрировали эти методики выше, когда рассказывали о лечении конкретных опухолей.
Интраокулярная тонкоигольная аспирационная биопсия - метод, применяемый для диагностики опухолей в случаях, когда точная диагностика другими менее инвазивными методами невозможна (1,2). Это достаточно сложная хирургическая манипуляция, требующая от онколога навыка забора клеточного материала, а также тесного взаимодействия с опытным цитологом. К этому методу диагностики следует прибегать лишь в отдельных случаях, когда точный диагноз определяет тактику лечения.
Во время этой манипуляции тонкая игла вводится в патологическую ткань, производится забор клеток для приготовления препаратов и цитологического анализа. При новообразованиях радужки под визуальным контролем с помощью операционного микроскопа игла проводится через лимб непосредственно в ткань опухоли (2). При новообразованиях, локализующихся в заднем отрезке, игла вводится через плоскую часть цилиарного тела и стекловидное тело в верхушку опухоли, обычно под контролем непрямой офтальмоскопии (1). В некоторых случаях игла проводится под визуальным контролем при помощи операционного микроскопа. Хотя иногда метод дает ложные результаты, в большинстве случаев он позволяет поставить точный диагноз.
В некоторых случаях опухоль радужки можно удалить методом частичной иридэктомии. Иногда опухоли цилиарного тела или хориоидеи удаляются методом частичной послойной склероувеоэктомии. Эти методики используются в основном при лечении меланомы, лейомиомы и опухолей пигментного и беспигментного эпителия цилиарного тела (3-5). При развитых злокачественных опухолях, таких как ретинобластома или меланома сосудистой оболочки, не поддающихся лечению другими методами, показана энуклеация (6-14).
Во всех случаях должна применяться щадящая техника, методики операции могут различаться при вмешательствах по поводу меланомы и ретинобластомы. Часто после энуклеации выполняется забор свежих тканей для генетического анализа (15). Экзентерация глазницы, особенно с сохранением век, выполняется в некоторых случаях далекозашедших опухолей, особенно при обширном экстраокулярном распространении меланомы сосудистой оболочки (16).
Методики операций проиллюстрированы ниже, детально они обсуждаются в соответствующей литературе, список которой также представлен ниже.
Клинические примеры лечения внутриглазных опухолей:
Редактор: Искандер Милевски. Дата публикации: 6.7.2020
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Внутриглазная опухоль: диагностика в лучших клиниках мира

Отделение взрослой и детской офтальмологии предлагает полный спектр современных диагностических и терапевтических услуг в сфере своей компетенции. Здесь проводится лечение всех патологий переднего и заднего отрезка глаза. Особое внимание уделяется операциям на сетчатке, стекловидном теле, хрусталике и лечению заболеваний роговицы. Для проведения эффективного лечения отделение располагает тремя современными операционными залами и двумя процедурными кабинетами, оснащенными по последнему слову техники. Коечный фонд отделения насчитывает 24 койко-места. Большинство диагностических и терапевтических процедур проводятся амбулаторно, без обязательной госпитализации. Ежегодно медицинская команда отделения принимает на стационарное лечение более 2 500 пациентов, а также около 25 000 пациентов проходят амбулаторную диагностику и лечение. Специалисты отделения имеют за плечами многолетний и успешный опыт, они берутся за самые сложные клинические случаи и обеспечивают эффективное лечение, соответствующее высочайшим европейским стандартам.


Проф. Доктор мед. Михаэль Форстер
Клиника Гелиос Берлин-Бух
Отделение взрослой и детской офтальмологии
Отделение взрослой и детской офтальмологии предлагает полный спектр диагностических и терапевтических услуг для пациентов с заболеваниями глаза и его придатков. Маленьким пациентам предлагается комплексное лечение косоглазия. Специалисты отделения применяют в своей работе новейшие лазерные системы, позволяющие улучшить или сохранить зрение даже в самых сложных клинических ситуациях. Диагностический и терапевтический процесс проводится в строгом соответствии с протоколами Немецкого и Европейского обществ офтальмологии.


Проф. Доктор мед. Герхард Ланг
Университетская клиника Ульма
Отделение взрослой и детской офтальмологии
Отделение взрослой и детской офтальмологии предлагает полный спектр услуг в данном направлении. Здесь осуществляется диагностика и лечение всех заболеваний переднего (веки, роговица, хрусталик) и заднего (сетчатка, сосудистая оболочка, диск зрительного нерва) отрезка глаза, патологий придатков глаз. Отделение располагает передовыми методиками лечения, которые обеспечивают эффективные результаты и избавляют от проблем со зрением. Особый интерес представляет трансплантация роговицы (кератопластика) на базе собственного банка роговицы.


Проф. Доктор мед. Томас Конен
Университетская клиника им. Гёте Франкфурт на Майне
Отделение взрослой и детской офтальмологии
Отделение взрослой и детской офтальмологии предлагает полный спектр современной диагностики и эффективных методик лечения заболеваний глаз. Специализация отделения охватывает хирургию катаракты, глаукомы, рефракционную хирургию, хирургическое лечение патологий роговицы, сетчатки и стекловидного тела, коррекцию косоглазия, хирургическое лечение заболеваний век и слезных протоков. Неотъемлемой частью работы врачей отделения является лечение детей с офтальмологическими проблемами. Отделение гордится столетней историей и исключительным опытом в области своей компетенции. Здесь ежегодно проходят лечение более 30000 амбулаторных и стационарных пациентов, что свидетельствует об отличной репутации медучреждения.


Проф. Доктор мед. Антониа Юссен
Университетская клиника Шарите Берлин
Отделение взрослой и детской офтальмологии
Согласно версии журнала Focus отделение взрослой и детской офтальмологии входит в рейтинг лучших медучреждений Германии в области своей специализации! Здесь предлагается полный спектр точной диагностики и эффективного лечения заболеваний глаз у пациентов всех возрастных групп. Являясь одним из крупнейших и наиболее успешных офтальмологических центров Германии, отделение занимается лечением не только распространенных патологий глаза, таких как глаукома, катаракта, конъюнктивит, но и специализируется на терапии редких, крайне сложных патологий, включая наследственные заболевания, угрожающие зрению инфекции, опухоли глазного яблока и глазницы.


Проф. Доктор мед. Фридрих Крузе
Университетская клиника Эрлангена
Отделение взрослой и детской офтальмологии
Отделение взрослой и детской офтальмологии предлагает все возможности современной медицины для диагностики и лечения заболеваний глаза и его придатков. Команда офтальмологов отделения проводит эффективное лечение простых и сложных офтальмологических заболеваний у пациентов всех возрастных категорий – от маленьких детей до взрослых и пожилых людей. Ключевое внимание в клинической практике отделения уделяется терапии катаракты, глаукомы, заболеваний сетчатки, хирургии слёзных протоков и век, а также трансплантации роговицы. В отделении также можно круглосуточно получить неотложную медицинскую помощь. В распоряжении отделения имеются 80 койко-мест и семь ультрасовременных операционных залов, включая амбулаторную операционную, что делает его одним из крупнейших специализированных медучреждений такого рода. Медицинское учреждение ежегодно принимает на лечение около 38000 амбулаторных и 6000 стационарных пациентов. Высокая компетенция врачей позволяет им достигать успешных результатов лечения и дарить людям возможность видеть мир в ярких красках.
Читайте также:
- Пароксизмальная тахикардия. Предсердная пароксизмальная тахикардия.
- Лучевая диагностика трансъюгулярного внутрипеченочного портосистемного шунтирования (ТВПШ)
- Анатомия: Шейное сплетение, plexus cervicalis. Кожные ветви шейного сплетения.
- Перикардит при инфаркте миокарда. Синдром Дресслера.
- Электрокардиографические ( ЭКГ ) признаки гипертрофии миокарда
