Хроническая боль
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
Острая боль возникает внезапно. Время ее действия, как правило, ограничено.
Хроническая боль продолжается в течение длительного времени. Человек, долгое время испытывающий боль, ведет себя иначе, чем тот, для которого боль - новое ощущение. Люди, долгое время терпящие боль, могут не стонать, не проявлять двигательного беспокойства, частота пульса и дыхания у них может быть обычной, однако сдержанное поведение больного не означает, что он не испытывает боли.
Пути распространения и проявления боли имеют сложный характер. В формировании ощущения боли принимают участие многие составляющие. Ослабление систем организма, при хроническом заболевании, может быть вызвано такими факторами как депрессия или пессимистический настрой, недостаточный сон, длительное применение без достаточных показаний наркотических средств.
Чувствуя боль, ожидая ее усиления, человек испытывает не только неприятные физические ощущения, но и страдает душевно. Страдание является психической реакцией на боль или психологической составляющей боли, и эта составляющая часто может преобладать над истинной (физической) болью.
Когда человек испытывает хроническую боль, он вынужден постоянно себя в чем-то ограничивать. Некоторые привычные ему действия становятся затруднительными или недоступными.
От сильной боли не всегда получается избавиться полностью, но можно научиться уменьшать ее до терпимого уровня.
При регулировании боли надо стремиться ввести ее в разумные пределы и избегать чрезвычайных ситуаций, когда она становится невыносимой.
Действительно, многие заболевания на разных стадиях сопровождаются болью. Но боль вовсе не обязательный спутник Вашей болезни.
Многие люди не испытывают болей. Помните об этом!
В большинстве случаев причиной хронических болей у пациентов являются объемные образования, которые изменяют структуру и функцию вовлеченных в болезненный процесс органов и тканей.
Но боль может вызываться и другими причинами. Например, дискомфорт в животе может быть следствием длительной задержки стула; суставная боль иметь причиной хронический артрит; боль за грудиной - быть проявлением заболеваний сердца и т. д. Говоря иными словами, пациент "имеет право" на обострение своих хронических и "приобретение" новых заболеваний, одним из симптомов которых может быть боль.
Часто боль является следствием перенесенной лучевой терапии или хирургического лечения. Это связано с травматизацией нервных волокон, их вовлечением в рубцовый процесс, сдавлением при развившемся лимфостазе конечности и т. д.
Из сказанного следует, что пациенты могут иметь несколько видов боли с различной их локализацией, и наши специалисты стремятся выявить причину каждой и принять необходимые меры.
Лечение хронической боли будет всегда успешным, если придерживаться нескольких обязательных правил:
- Если при хронической боли врач назначает обезболивающие препараты, то они должны применяться по рекомендуемой схеме.
- Хроническая боль требует регулярного, "по часам" употребления анальгетиков. Прием препаратов должен "опережать" усиление боли.
- Доза обезболивающего лекарства и интервалы между приемами подбираются таким образом, чтобы поддерживать устойчивую концентрацию в крови и избегать усиления болей в эти промежутки. При этом допустимая суточная доза лекарственных препаратов, конечно, не превышается.
Если появилась боль, а время очередного приема лекарственного препарата еще не наступило, надо срочно принять внеочередную дозу обезболивающего, а в положенное время принять лекарство по схеме и потом придерживаться ее. При повторении случаев «прорыва» боли схема обезболивания корректируется врачом.
Не надо будить пациента, если наступило время приема обезболивающего лекарства, а он спит. Пропущенная доза дается сразу после пробуждения; схема при этом может несколько сдвинуться.
Ряд препаратов в первые дни от начала приема могут вызывать усиление общей слабости, сонливость. В течение первых 4-5 дней от начала приема препаратов 3-й ступени могут развиться галлюцинации, некоторая спутанность сознания, появиться тошнота. Все эти симптомы кратковременны и с успехом подвергаются медикаментозной коррекции. В случае, если побочные эффекты не исчезают, врач может заменить анальгетик на другой из той же группы, пересчитав эквивалентную дозу.
При приеме некоторых препаратов обезболивания появляются или усугубляются запоры. Это, к сожалению, не является кратковременной проблемой. Для предотвращения и лечения запоров рекомендуется следующее:
- употреблять жидкость в количестве не менее 1,5-2 л. в день, предпочтительно минеральную воду, чай, соки, последние лучше в виде нектаров. Употребления кофе и спиртных напитков по возможности следует сократить;
- принимать пищу, богатую растительными волокнами (зерновой хлеб, сырые и вареные овощи, фрукты(из последних особенно хорош чернослив);
- двигаться как можно больше, стараться, по возможности, выходить на прогулки;
- при необходимости принимать слабительные, рекомендованные врачом.
Выводы об эффективности схемы обезболивания делаются не раньше, чем через 1-2 суток от начала ее применения. Для облегчения анализа эффективности обезболивания пациенту или Вам желательно регулярно вести дневниковые записи по схеме, где необходимо отмечать дату и время приема препарата, эффективность принятого средства. Такие записи помогают проводить коррекцию схемы обезболивания.
Иногда наши пациенты говорят нам: "Прием обезболивающих не лечит причину, вызывающую боль, а только приносит облегчение". Это так, но это не вся правда. Если боль захватывает всю территорию жизни, мешая есть и спать, думать и действовать, то организм лишается сил для собственной борьбы с болезнью. Точнее говоря, мы можем лишить его этой возможности, пренебрегая обезболиванием.
Адекватная схема обезболивания достигается применением анальгетика той или иной группы или комбинацией препаратов разных групп.
Во время визитов врач задает пациенту вопросы относительно испытываемых им болей. Интенсивность боли определяет сам больной, а не кто-либо из окружающих, потому что каждый человек имеет свой порог болевой чувствительности. Очень важно, чтобы пациент откровенно говорил о своей боли. Некоторые пациенты склонны в рассказе преуменьшать степень боли.
Не стоит опасаться, что больной, испытывающий сильные боли, попадет в зависимость от применяемых в течение длительного времени наркотических препаратов. Ведь здесь он принимает лекарство с целью обезболивания, а не для того, чтобы вызвать новые ощущения. Применяемые опиаты используются организмом преимущественно в области болевых рецепторов, и это означает, что пациент даже при длительном приеме не становится зависимым от них.
В зависимости от степени выраженности болевого синдрома врач назначает в качестве основного препарат одной из трех ступеней лестницы обезболивания, разработанной Всемирной Организацией Здравоохранения, дополняя его, в случае необходимости, препаратами предыдущей ступени и/или ко-анальгетиками - лекарственными средствами, усиливающими действие основных анальгетиков.
Существуют и другие способы облегчения боли, которые можно и нужно применять наряду с медикаментозным обезболиванием. К ним относятся:
Хроническая боль
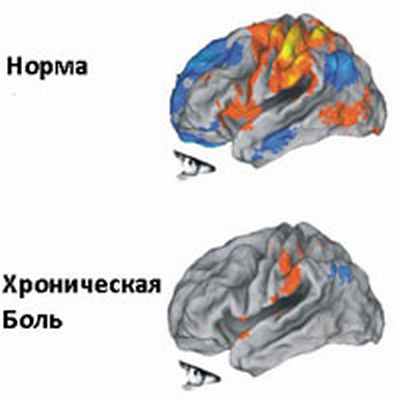
Боль всегда даст о себе знать. Боль может быть жгучей как после ожога или в виде укола иглой, так и тупой, как боли в области лба после рабочего дня. Боль может также резко ограничить движения, например боль в пояснице после подъема тяжести. Боль в норме является защитной функцией организма и помогает предотвратить повреждение организма. Но в некоторых случаях боль теряет защитную функцию и значительно ухудшает качество жизни. Боль это чувство, которое имеет сложную структуру, и восприятие боли очень различается у разных людей, даже при одинаковых повреждениях или состояниях.
В 1931 году французский медик Альберт Швейцер писал: «Боль является более страшным наказанием человечества, чем даже сама смерть». На сегодняшний день, боль (особенно хроническая) стала универсальным состоянием и серьезной проблемой, как для самого человека, так и для семьи, друзей, и дорогостоящей проблемой здравоохранения, которое должно оказывать поддержку человеку, страдающему как от физических, так и эмоциональных последствий боли.
Древние цивилизации, которые оставили о себе информацию надписями на камнях свидетельствуют о том, что для лечения боли люди использовали тепло, воду, давление и солнечный свет. Боль древние люди объясняли силами зла (демонами, магией) и поэтому лечением боли занимались шаманы, жрецы, колдуны, которые использовали травы, обряды и церемонии для купирования боли.
Жители Греции и Рима были первыми, кто начал связывать восприятие боли с мозгом и нервной системой. Но наибольший расцвет эта идея получила только в средневековье в эпоху Ренессанса-1400-1500 г. Леонардо, да Винчи и его современники пришли к выводу, что мозг это главный орган, ответственный за ощущения. Да Винчи также разработал теорию, что спинной мозг передает ощущения в мозг.
В 17 и 18 веках, изучение организма человека и чувств по-прежнему является источником непознанного для ученых людей. В 1664 году французский философ Рене Декарт описал то, что по сей день еще иногда называют "болевой путь ". Декарт показал, что болевые ощущения в ногах доходят до мозга и производят эффект сопоставимый со звоном колокола.
В 19 веке, изучение боли становится научным, и появились более четкие способы лечения болей. Врач обнаружили, что такие препараты как морфин, кодеин, кокаин могут быть использованы для лечения боли. Со временем изучение наркотиков привело к созданию такого препарата как аспирин, который не имеет такого побочного эффекта как привыкание, характерного для наркотиков. Через некоторое время были разработаны как препараты для общей, так и местной анестезии, что позволило проводить операции безболезненно. Только в 21 веке стали появляться системные объяснения болевых проявлений.
Что такое боль? Международная ассоциация по изучению боли определяет ее как: неприятное сенсорное и эмоциональное переживание, связанное с реальным или потенциальным повреждением ткани или описанием в терминах такого повреждения.
Как правило, различают два основных типа болей, острые боли и хронические боли, и они сильно отличаются друг от друга
- Острая боль, чаще всего, является результатом заболеваний, воспаления или повреждения тканей. Этот тип боли обычно возникает внезапно, например, после травмы или операции, и может сопровождаться беспокойством или эмоциональным истощением. Причину острой боли, как правило, удается диагностировать и лечить, и боль регрессирует в течение определенного периода времени. В некоторых случаях, боль может стать хронической.
- Хроническая боль как полагают, представляет саму болезнь. Боль может усугубляться окружающими и психологическими факторами. Хроническая боль сохраняется в течение более длительного периода времени, чем острая боль и устойчива к большинству медицинских назначений. Как правило, хроническая боль создает серьезные проблемы для пациента. У человека может быть два или более одновременно существующих хронических болевых синдрома. Такие синдромы могут включать в себя: синдром хронической усталости, эндометриоз, фибромиалгия, воспалительные заболевания кишечника, интерстициальный цистит, дисфункция височно-нижнечелюстного сустава. Не исключено что эти синдромы общую причину.
Сотни болевых синдромов составляют спектр болей. Существуют самые безвредные, мимолетные ощущения боли, такие как укол иголкой. В тоже время существуют интенсивные боли как, например, при родах или сердечном приступе или при трамве. Кроме того, боли могут сопровождать раковые заболевания или последствия тяжелой травмы головы или спинного мозга.
Чаще всего болевые синдромы обусловлены следующими заболеваниями.
Арахноидиты это состояние, при котором происходит воспаление паутинной оболочки головного мозга. Причиной развития арахноидита могут быть инфекции или травмы. Арахноидит может приводить к развитию головных болей, которые могут быть как эпизодическими, так и постоянными.
Артриты. Миллионы людей страдают от воспалительных заболеваний, таких как остеоартрит, ревматоидный артрит, анкилозирующий спондилит, и подагра. Эти заболевания характеризуются болями в суставах.
Многие другие воспалительные заболевания мягких тканей вызывают развитие болевых проявлений, например тендиниты, бурситы, миозиты.
Боль в спине (в том числе хроническая) является наиболее частым болевым синдромом и является своеобразной платой за блага цивилизации и малоподвижный образ жизни. Боль в спине, которая иррадиирует в ногу называется люмбоишалгией. Как правило, боли в спине обусловлены проблемами в межпозвонковых дисках. Изменения в дисках (грыжи, протрузии дисков) приводят к воздействию на нервные структуры и появлению болей. Спондилолистез также может быть причиной болевого синдрома, так как при этом состоянии происходит смещение одного позвонка по отношению к другому и воздействие на нервные структуры, что приводит к развитию болей.
Радикулопатия также является одной из причин болей и обусловлена компрессией нервного корешка.
Спинальный стеноз представляет собой сужение спинномозгового канала. Чаще всего стеноз спинномозгового канала обусловлен возрастными изменениями и проявляется болями в ногах и слабостью в ногах.
Боль при ожогах может быть очень интенсивной и создавать большие проблемы для медицинских работников, так как иногда очень сложно купировать такие болевые проявления. Ожоги 1 степени являются наименее тяжелыми; при ожогах третьей степени боль может быть мучительной и сохраняться даже после заживления ожога и стать хронической болью.
Боль при онкологических заболеваниях (рак, саркома) может быть обусловлена как непосредственным воздействием на ткани (по мере роста опухоли, или метастазов), так и интоксикацией организма, связанной с опухолевым процессом. В большинстве случаев боли обусловленные опухолями можно значительно уменьшить.
Головные боли беспокоят миллионы людей. Существует три наиболее часто встречающихся типа хронической головной боли: мигрени, кластерные головные боли и головные боли напряжения.
- Мигрень характеризуется головной болью с ощущением пульсации, а также сопровождаться другими симптомами, такими как тошнота и зрительные нарушения. Мигрень встречается у женщин чаще, чем мужчин. Стресс может провоцировать приступ мигрени и вероятность развития инсульта у этих пациентов.
- Головные боли кластерного типа характеризуются мучительными прокалывающими болями в половине головы, и они встречаются чаще у мужчин, чем женщин.
- Головная боль напряжения характеризуется нередко пациентами как стягивающий обруч вокруг головы.
Боль в голове или лице может быть также обусловлена проблемами в зубах или повреждением периферических нервов, вследствие травмы или воспалительных явлений (например, невралгия тройничного нерва). Боли в области виска могут быть связаны с нарушениями в височно-нижнечелюстном суставе.
Мышечные боли могут варьировать от болей в мышцах, обусловленных спазмом или напряжением, к болям при спастическом сокращении мышц при параличах. Другим источником болей в мышцах может быть такое заболевание, как фибромиалгия. Для фибромиалгии характерно наличие таких симптомов, как хроническая усталость скованность, болезненность в суставах и широко разлитая боль в мышцах. Такие заболевания как полимиозит, дерматомиозит и миозит могут также быть причиной болей в мышцах и обусловлены воспалением мышечной ткани. Воспалительный процесс в мышцах может быть вызван инфекцией или аутоиммунными процессами, связанными с такими заболеваниями соединительной ткани как СКВ или ревматоидный артрит. Для миофасциальных болевых синдромов характерно наличие триггерных точек, расположенных в мышцах. Миофасциальные болевые синдромы, иногда неправильно диагностируется и могут доставлять длительный дискомфорт пациенту и ухудшать качество жизни. Фибромиалгия считается одной из разновидностей миофасциального болевого синдрома.
Нейропатические боли являются одним из видов боли, которые могут возникать в результате повреждения нервов (в периферической или центральной нервной системе). Нейропатические боли могут возникать в любой части тела и часто проявляются ощущениями жжения. Такие боли могут быть результатом заболеваний, которые приводят к повреждению нервных волокон (например, сахарный диабет, травмы, или, токсическое действие химиотерапии при лечении онкологических заболеваний). Наиболее распространена диабетическая нейропатия, обусловленная повреждением нервных волокон вследствие вторичных сосудистых изменений, возникающих при диабете.
Фантомные боли это специфический болевой синдром, когда пациент чувствует боли в конечностях, которые ампутированы.
Постгерпетическая невралгия может давать хронические болевой синдром вследствие повреждения вирусом опоясывающего лишая чувствительных нервных волокон.
Центральный болевой синдром, который может возникнуть в результате травмы головного или спинного мозга.
Рефлекторный симпатический дистрофический синдром сопровождается жгучими болями и повышенной чувствительностью к температуре. Синдром часто обусловлен травмой или повреждением нерва и нередко кожа в области поражения становится неестественно блестящей. В последние годы РСДС стали называть региональным болевым синдромом, а в прошлом называли каузалгией.
Боли в мышцах могут быть обусловлены стрессовым повреждением мышц, возникающим в результате повторяющихся движений, совершаемых в процессе работы или другой повседневной деятельности. Такие мышечные боли включают в себя:
- Писчий спазм, который возникает у писателей или музыкантов.
- Туннельные синдромы (например, синдром запястного канала, обусловленный хроническим перенапряжением запястья).
- Тендинит или тендовагинит с поражением одного или несколько сухожилий.
Кроме того, существуют другие заболевания приводящие к болевым проявлениям в кожных покровах:
- Васкулиты (воспаление кровеносных сосудов);
- Инфекции (в том числе простой герпес)
- Опухоли, связанные с неврофиброматозом
Спортивные травмы являются частыми источниками хронических болей. Растяжение связок, сухожилий, ушибы, вывихи и переломы это достаточно частые термины в спорте. Как правило, травмы в спорте и болевые проявления имеют острый характер и после адекватного лечения исчезают. Хронические болевые проявления, как правило, обусловлены серьезными травмами (например, травмы головы или позвоночника).
Центральный болевой синдром, который может возникнуть в результате травмы головного или спинного мозга.
Травма может произойти как в дома, так и на рабочем месте или во время спортивных мероприятий, или в результате ДТП. Любая из этих травм может привести к тяжелой инвалидности и болям. Некоторые пациенты, у которых были травма спинного мозга, испытывают сильные боли в виде покалывания или жжения. Такие пациенты как правило очень чувствительны к температурным воздействиям на кожу. У этих людей небольшое прикосновение может восприниматься как сильное жжение, так как передача сигналов в мозг и из мозга нарушена. Это состояние называется центральным болевым синдромом или, если повреждение в таламусе (в центре мозга отвечающий за телесные ощущения) таламическим болевым синдромом. Такой болевой синдром встречается у пациентов с рассеянным склерозом, болезнью Паркинсона, травмах спинного мозга или инсультах. Центральный болевой синдром очень тяжело поддается лечению и приходится использовать комплекс мероприятий включающих анальгетики, антидепрессанты, противосудорожные препараты, электростимуляцию.
Сосудистые заболевания или травмы - например, заскулит, ишемическая болезнь сердца, нарушение кровообращения также нередко являются источником болевых проявлений. Сосудистая боль беспокоит миллионы человек и происходит, когда связь между кровеносными сосудами и нервами нарушается. Разрывы, судороги, сужение или закупорка кровеносных сосудов, а также состояние при которых происходит нарушение кровообращения (ишемия) органов,тканей или конечностей могут приводить к возникновению болей.
Диагностика
В настоящее время не существует объективных методов измерения боли, нет способов измерения силы боли и нет также способов визуализации болевых проявлений. Поэтому, оценка болей имеет субъективный характер и основана на описание ощущений болей и описаний ее характеристик самим пациентом. Подробное описание болей позволяет в большинстве случаев определить (предположить) причину болевых проявлений. Но, тем не менее, инструментальные методы и объективные методы исследования позволяют определить морфологический источник боли.
В первую очередь к ним относятся:
- ЭМГ и ЭНМГ позволяют определить проводимость импульса по нервным волокнам и мышцам и таким образом обнаружить наличие повреждений нервных волокон. .
Физикальное обследование, включая определение неврологического статуса, при котором врач определяет состояние рефлекторных функций, чувствительность, координацию движений, равновесия позволяет выявить клинические проявления заболеваний.
- Рентгенография позволяет получить изображение костных тканей, и наиболее часто применятся при диагностике травм.
- УЗИ исследование позволяет определить изменения в мягких тканях сосудах
- Лабораторные исследования позволяют определить наличие воспалительных процессов
Лечение
Медикаментозное лечение
НПВС и анальгетики (включая опиоды) назначаются при лечении болей чаще всего. Препараты группы НПВС позволяют снизить воспалительный процесс и таким образом уменьшить (ликвидировать) болевые проявления, особенно когда боль обусловлена воспалительным процессом (например, при артритах). На протяжении многих лет ученые трудились над созданием лекарства, которое действует так же, как морфин, но без негативных побочных эффектов. Нестероидные противовоспалительные средства оказывают действие за счет того, что блокируют два фермента циклооксигеназу-1 и циклооксигеназу-2, оба эти фермента участвуют в синтезе гормонов, которые называются простагландинами, которые в свою очередь ответственны за воспаление, повышение температуры и боли. Новые ингибиторы ЦОГ-2,в первую очередь, блокируют циклооксигеназу-2 и в меньшей степени, чем НПВС имеют побочные действия на желудочно-кишечный тракт. Тем не менее, прием этих препаратов не должен быть длительным, так как существуют определенные данные, что эти препараты увеличивают риск развития инфаркта.
Противосудорожные препараты. Эта группа препаратов в основном предназначена для лечения эпилепсии и судорожных состояний, но показало свою эффективность при некоторых болевых синдромах (например, при неврите тройничного нерва). Это такие препараты как карбамазепин или габапентин. Применение габапентин возможно и при нейропатической боли.
Антидепрессанты довольно часто назначаются при лечении хронических болевых синдромов так же, как и транквилизаторы или нейролептики. Эффект этих препаратов обусловлен воздействием на центральные механизмы боли. Кроме того, транквилизаторы (бензодиазепины) оказывают релаксирующее действие и уменьшают мышечный спазм.
Миорелаксанты (мидокалм, сердалуд, баклофен) оказывают определенное обезболивающее действие при наличии мышечного спазма.
Препараты для лечения мигрени включают триптаны - суматриптан (Imitrex), наратриптан (Amerge) и золмитриптан (Zomig) – и используются специально для лечения мигрени. Они могут иметь серьезные побочные эффекты у некоторых людей, и поэтому должны применяться только под наблюдением врача.
Возможно также использование мазей с содержанием как НПВС так таких веществ как капсицаин.
Мануальная терапия позволяет уменьшить боли в спине, восстановить мобильность двигательных сегментов.
Физиотерапия. Существует достаточно много различных физиотерапевтических методик, позволяющих уменьшить болевые проявления и снять воспалительный процесс в различных тканях или суставах. Из современных методов получили широкое распространением такие методики, как чрескожная электронейростимуляция, воздействие лазером (как низкоинтенсивным так высокоэнергетическим, таким как ХИЛТ).
Стимуляция спинного мозга проводится в некоторых случаях. Электроды хирургическим способом вводятся в эпидуральное пространство и на электроды подаются электрически импульсы, которые поступают из электронного устройства, размещенного на теле пациента.
Стимуляция головного мозга применятся крайне редко и, как правило, включает стимуляцию таламуса. Симуляция головного мозга используется при ограниченном числе состояний, например при центральном болевом синдроме, болям при раке, фантомной боли.
ЛФК. Доказано, что существует четкая связь между хронической болью в спине и напряженными слабыми мышцами. В таких случаях даже умеренные физические нагрузки позволяют улучшить кровообращение в мышцах и снизить болевые проявления. Физические упражнения также увеличивают выработку таких веществ как эндорфины, которые обладают обезболивающими свойствами.
Хирургическое лечение
Хирургическое вмешательство может потребоваться для купирования болей, особенно болей, связанных с позвоночником или при серьезных травмах опорно-двигательного аппарата. Хирургические методы лечения направлены на декомпрессию нервных корешков и в последнее время получили развитие малоинвазивные методы оперативного вмешательства (например, микродискэктомия). При сильном болевом синдроме, обусловленном онкологическим процессом возможно проведение операции ризотомии, при которой проводится разрез нерва ближе к спинному мозгу или кордотомия. Возможно также селективное повреждение нервных клеток в целевой области мозга.
При периферических болевых синдромах проводится такая операция как нейроэктомия, при которой проводится разрушение поврежденного нерва. Кроме того, возможно введение специальных препаратов (например, гуанетидина) в симпатические узлы, такая манипуляция называется симпатэктомия, в тех случаях, когда необходимо снять избыточный сосудистый спазм (например, при симпатическом дистрофическом синдроме)
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Хроническая боль
Хроническая боль – это боль, сохраняющаяся или возобновляющаяся в течение > 3 месяцев, персистирующая > 1 месяц после разрешения острого повреждения ткани или сопровождающая незаживающие повреждения. Причинами ее возникновения являются хронические заболевания (например, рак, артрит, диабет), повреждения (например, грыжа межпозвонкового диска, порванная связка), а также большое количество первичных болевых синдромов (например, нейропатическая боль, фибромиалгия, хроническая головная боль). Для лечения применяются препараты из различных групп и психотерапия.
Хроническая боль обусловлена продолжительными ноцицептивными или нейропатическими импульсами, возникающими при наличии длительно текущих и неразрешающихся заболеваний (например, рака, ревматоидного артрита, грыжи межпозвонкового диска). В некоторых случаях даже небольшое повреждение может приводить к долговременным изменениям (сенситизации) в нервной системе – от периферических рецепторов до коры головного мозга, что может приводить к генерации устойчивого восприятия боли в отсутствие продолжающегося болевого раздражителя. Вследствие сенситизации незначительная боль при уже почти разрешившемся заболевании воспринимается как выраженная боль.
Постоянная боль может усугубляться психологическими факторами. Таким образом, хроническая боль может проявляться непропорционально идентифицируемым физическим процессам. Хроническая боль часто приводит к психологическим проблемам или усугубляет их (например, депрессию, чувство тревожности). Часто бывает трудно отличить психологическую причину от следствия, но если боль, депрессия и тревога сосуществуют, они обычно усиливают общее ощущение боли..
Различные факторы в окружении пациента (например, отношение членов семьи, друзей) также могут закреплять модели поведения, приводящие к персистенции хронической боли.
Фибромиалгии
Фибромиалгия Фибромиалгии Фибромиалгия – это распространенное не полностью понятное внесуставное заболевание, характеризующееся генерализованными болями (иногда тяжелыми), распространенной болезненностью мышц, мест прикрепления. Прочитайте дополнительные сведения - наиболее частый распространенный хронический болевой синдром. Распространенность составляет 2–3%. Патология более распространена среди женщин; однако с появлением более новых диагностических критериев, в которых не подчеркивается необходимость наличия определенного количества локальных чувствительных точек, в настоящее время фибромиалгия диагностируется у большего числа мужчин, чем в прошлом, и гендерный разрыв уменьшился.
Патофизиология неизвестна, но может быть задействован синдром центральной сенсибилизации с нарушением регуляции боли, а ноцицептивные пути и центры обработки информации активируются и чрезмерно реагируют на раздражители.
Справочные материалы по фибромиалгии
1. Galvez-Sánchez CM, A. Reyes del Paso GA: Diagnostic criteria for fibromyalgia: Critical review and future perspectives. J Clin Med 9 (4): 1219, 2020. Published online 2020 Apr 23. doi: 10.3390/jcm9041219
2. Häuser W, Brähler E, Ablin J, Wolfe F: Modified 2016 American College of Rheumatology fibromyalgia criteria, the analgesic, anesthetic, and addiction clinical trial translations innovations opportunities and networks–American Pain Society Pain Taxonomy, and the Prevalence of Fibromyalgia. Arthritis Care & Research 73 (5): 617–625, 2021.
Симптомы и признаки хронической боли
Хронической боли часто сопутствуют вегетативные нарушения (например, усталость, расстройство сна, снижение аппетита, нарушение вкусовых ощущений, снижение массы тела, либидо, запор), которые развиваются постепенно. Постоянная, упорная боль может вызвать депрессию и тревогу, влияя практически на все виды деятельности больного. Характерны снижение активности, социальная дезадаптация, внимание больного полностью захвачено проблемами физического здоровья. Психологические и социальные нарушения могут быть очень серьезными, еще более усугубляя уже имеющуюся функциональную недостаточность.
Диагностика хронической боли
Первоначально оценка физической причины и если симптомы изменяют
Этиология хронической боли должна быть надлежащим образом оценена и охарактеризована, чтобы, по возможности, натолкнуть на диагноз. Однако после тщательного первичного обследования назначать повторные исследования без особых показаний не имеет смысла. Лучшим решением часто оказывается отказ от бесконечных диагностических процедур и сосредоточение на облегчении боли и восстановлении функционального состояния.
Лечение хронической боли
Лечение часто имеет мультидисциплинарный характер (например, применение анальгетиков, физических методов, психологической помощи)
Необходимо лечить первопричину хронической боли. Раннее интенсивное лечение острой боли может ограничить или предотвратить сенситизацию и ремоделирование и, следовательно, предотвратить ее переход в хроническую. Однако, как только хроническая боль установлена и персистирует, необходимы мультимодальные стратегии лечения. Могут использоваться лекарственные препараты или физические методы; как правило, полезны психотерапия и поведенческая терапия.
Если пациенты имеют выраженные функциональные нарушения или не реагируют на разумную попытку лечения со стороны своего врача, они могут извлечь пользу из междисциплинарного подхода, доступного в клиниках, специализирующихся на лечении боли. Цели смещаются с полного устранения боли к ограничению ее последствий и оптимизации функции и качества жизни.
Лекарственные препараты
Вспомогательные анальгетики Адъювантные болеутоляющие лекарственные средства Неопиоидные и опиоидные анальгетики являются основными препаратами, применяемыми для лечения боли. Антидепрессанты, противосудорожные средства и иные препараты, влияющие на центральную нервную. Прочитайте дополнительные сведения (например, антидепрессанты, противосудорожные препараты—см. таблицу Препараты от нейропатических болей [Drugs for Neuropathic Pain] Лекарственные препараты, применяющиеся при нейропатической боли )
При хронической боли часто необходимо применение одного или нескольких препаратов с различными механизмами действия (основная причина полипрагмазии). Вспомогательные анальгетики обычно назначаются при нейропатической боли.
Опиоидные анальгетики полезны при снятии хронической боли, вызванной раком или другими терминальными расстройствами. Существует недостаточно доказательств в поддержку опиоидной терапии для долгосрочного лечения хронической боли при нетерминальных заболеваниях; более предпочтительными являются, как правило, немедикаментозные лечение и неопиоидные лекарственные препараты. Тем не менее при постоянной, умеренной или сильной боли, вследствие которой нарушаются функции организма, в качестве дополнительной терапии можно рассматривать применение опиоидов в случаях, когда потенциальная польза превышает возможный риск. Опиоиды не должны использоваться для лечения фибромиалгии.
Центр по контролю и профилактике заболеваний (ЦКЗ) опубликовал рекомендации по назначению наркотических анальгетиков для лечения хронической боли (guidelines for prescribing opioids for chronic pain).
Перед назначением опиоидов необходимо учитывать следующие факторы:
Что является обычной практикой лечения?
Являются ли адекватными другие методы лечения?
Есть ли у пациента повышенный риск развития нежелательных реакций от применения опиоидов?
Если опиоиды назначают при хронической боли, врачи должны предпринять следующие шаги:
Обеспечить информирование и консультирование: пациентов следует проконсультировать о рисках сочетания опиоидов с алкоголем и анксиолитиками, а также рисках самостоятельной коррекции дозы. Пациентов следует информировать о необходимости безопасного и надежного хранения и способах правильной утилизации неиспользованных препаратов. Они должны быть проинструктированы о том, что запрещено распространять опиоидные препараты, и о необходимости связаться с врачом при появлении седативного эффекта.
Оценить факторы риска применения не по назначению, ошибочного применения и злоупотребления: факторы риска включают предыдущее или текущее злоупотребления алкоголем или наркотиками, семейный анамнез злоупотребления алкоголем или наркотиками и предыдущие или текущие большие психические расстройства. Наличие факторов риска не всегда ведет к противопоказаниям к использованию опиоидов. Однако, если у пациентов есть факторы риска, то они должны быть переданы специалисту по лечению болевых синдромов, или врач должен принимать особые меры предосторожности для предотвращения немедицинских потреблений, использования не по назначению и неправильного или ошибочного употребления; эти меры могут включать в себя выписывание рецептов только для небольших количеств лекарственных средств (требующих частых посещений для повторного получения рецепта), анализ мочи на наличие запрещённых препаратов после первого назначения препарата и периодически (как минимум, ежегодно) для контроля соблюдения режима лечения, чтобы подтвердить, что принимаются предписанные опиоиды, и нет переключения на другие.
Проверьте данные в программах мониторинга потребления веществ, подлежащих предметно-количественному учету: историю употребления пациентом веществ, подлежащих предметно-количественному учету можно просмотреть с помощью государственных программ мониторинга рецептурных препаратов (ПМРП). В настоящее время рекомендуется проводить скрининг с помощью ГПМЛС при первичном назначении опиоидов, при повторном назначении каждого рецепта или, по крайней мере, каждые 3 месяца.
Попросите пациента подписать опиоидный контракт и дать информированное согласие: опиоидный контракт включает в себя меры предосторожности при назначении опиоидов, обязанности пациента по обеспечению безопасного использования и меры по предотвращению аберрантного употребления (т.е., постепенного снижения дозы опиоидов). Если это возможно, получают информированное согласие, чтобы помочь прояснить цели, ожидания и риски лечения, а также возможное использование альтернативных неопиоидных методов лечения.
В современных руководствах подчеркивается, что в начале опиоидной терапии при хронических болях клиницисты должны назначать опиоиды с немедленным высвобождением вместо препаратов длительного действия ( 1 Справочные материалы по лечению Хроническая боль – это боль, сохраняющаяся или возобновляющаяся в течение > 3 месяцев, персистирующая > 1 месяц после разрешения острого повреждения ткани или сопровождающая незаживающие повреждения. Прочитайте дополнительные сведения ). Кроме того, применение самой низкой эффективной дозы (в случае опиоидов немедленного высвобождения) является предпочтительнее, чем переход на опиоид длительного действия (см. таблицы Опиоидные анальгетики [ Opioid Analgesics Опиоидные анальгетики ], а также Эквианалгетические дозы для опиоидных аналгетиков [ Equianalgesic Doses of Opioid Analgesics Эквианальгетические дозы опиоидных анальгетиков*,† ]). Ранее опиоидам длительного действия при лечении хронической боли долгое время отдавалось большее предпочтение по сравнению с опиоидами немедленного высвобождения; однако дозы опиоидов длительного действия часто выше, и они могут иметь большее количество побочных эффектов и больший потенциал неправильного использования.
При возможности сокращение общей суточной дозы перорального препарата морфина до < 50 миллиграмм-эквивалент ( OMME Эквианальгетические дозы опиоидных анальгетиков*,† ).
Учитывать соотношение вреда и пользы в каждом отдельном случае при назначении суточных доз > 50 OMME
По возможности необходимо избегать назначения суточных доз > 90 мЭкв морфина орально (OMME)
Взвешивание потребностей в обезболивании и функциональном улучшении в сравнении с рисками терапии более высокими дозами до обоснования суточной дозы > 90 ЭПММ [OMME]
Снижение интенсивности, а затем прекращение опиоидной терапии в случае, если установленные цели по облегчению боли и повышению функциональных возможностей не достигнуты, или в случае, если для их поддержания необходимо повышение дозы.
Бупренорфин или метадон должны назначать только врачи, которые изучили их уникальные свойства и риски при применении этих препаратов.
Последующее наблюдение включает в себя регулярную переоценку степени уменьшения боли, функционального улучшения и побочных эффектов, а также проверку на признаки, указывающие на неправильное использование, отклонение или злоупотребление. Например, пациенты должны быть повторно обследованы в течение 4 недель после начала приема опиоидов, при увеличении дозы, и, по крайней мере, каждые 3 месяца терапии.
Потенциальные преимущества и риски при приеме дозы опиоидов следует пересмотреть, если доза опиоидов превышает 50 мг (ЭПММ [OMME])/день. По возможности следует избегать доз, превышающих 90 мг ЭПММ [OMME]/день.
Следует рассмотреть применение налоксона, если пациенты подвержены риску передозировки, но все еще нуждаются в опиоидной терапии: клиницисты должны обсудить риски передозировки и угнетения дыхательной функции с пациентом и членами его семьи. К факторам риска передозировки относятся сопутствующие заболевания, вынужденное совместное применение лекарственных препаратов (например, бензодиазепинов), предыдущие случаи передозировки или случаи нарушения, вызванного употреблением психоактивных лекарственных препаратов, а также с применением высоких доз опиоидов (доз в объеме ≥ 50 миллиграмм-эквивалентов морфина ежедневно [OMME]) Пациента и членов его семьи следует научить применять налоксон.
Опиоиды обладают различной активностью в зависимости от их способности связываться с опиоидными рецепторами и эффективности пероральной абсорбции опиоида по сравнению с прямой инъекцией в сосудистую сеть. Понимание взаимосвязи этих активностей имеет важное значение, если пациентов нужно перевести с одного опиоида на другой или с пероральной формы на внутривенную. Например, 30 мг перорального морфина эквивалентно
10 мг внутривенного морфина (соотношение перорального к внутривенному равно 3:1)
20 мг перорального оксикодона
7,5 мг перорального гидроморфона
Чтобы можно было сравнивать употребление опиоидов и риск, врачи должны рассматривать общую дозировку различных форм как единую переменную. Центры по контролю и профилактике заболеваний (ЦКЗ) [Centers for Disease Control and Prevention (CDC)] структурировали свои рекомендации по употреблению опиоидов и рискам исходя из суточной дозы, принимаемой пациентом, в эквиваленте перорального морфина в миллиграммах (ЭПММ [OMME]). Например, пациент, принимающий 10 мг перорального оксикодона 4 раза в день, принимает 40 мг перорального оксикодона в день. На основании пересчета эквианальгезирующей дозы в таблице ниже (20 мг перорального оксикодона равняется 30 мг перорального морфина), 40 мг перорального оксикодона эквивалентны 60 мг перорального морфина в день (60 мг ЭПММ [OMME]). Пациент, принимающий 4 мг перорального гидроморфона 4 раза в день (16 мг в день), принимает 64 мг ЭПММ [OMME] (из таблицы ниже); 7,5 мг перорального гидроморфона равняется 30 мг перорального морфина (для упрощения 1 мг перорального гидроморфона равняется 4 мг перорального морфина).
Хроническая боль

Способность человека преодолевать боль считается важнейшим защитным механизмом, который обеспечивает выживание и адаптацию живых организмов к меняющимся условиям внешней среды. Международная ассоциация по изучению хронической боли определила боль таким образом: «Боль — это неприятное сенсорное и эмоциональное переживание, связанное с существующими или возможными повреждениями ткани или описываемое в терминах такого повреждения».
Острая боль представляет собой боль, которая связана с активацией болевых рецепторов после тканевого повреждения, и, которая полностью проходит после заживления.
Однако неприятные сенсорные ощущения могут сохраняться или появляться после заживления, при этом, уже не являясь защитной функцией организма, оказывают отрицательное влияние на организм, причиняя ему страдания. Появление таких болей обычно связано с поражением периферической или центральной нервной системы, и они относятся к хроническим. Международная ассоциация по изучению боли определяет хроническую боль как «боль, которая продолжается сверх нормального периода заживления» и о ней следует говорить в тех случаях, когда срок ее существования составляет не менее 3 мес.
Однако, важно отметить, что главным отличием хронической боли от острой является не временной фактор, а качественно иные нейрофизиологические, психофизиологические и клинические соотношения.
По данным Российской ассоциации по изучению боли распространенность хронических болевых синдромов в России варьируется от 13,8% до 56,7%, составляя в среднем 34,3 случая на 100 человек. Более чем 40% людей, страдающих хронической болью, указывают на то, что боль серьезно снижает их качество жизни.
Причины возникновения хронических болей разнообразны. Среди них:
- заболевания костно-мышечной системы;
- малоподвижный образ жизни;
- фантомные боли (после ампутации конечности).
Длительная боль ухудшает качество жизни пациента, вызывает формирование тревожности, раздражительности, склонности к депрессивным состояниям.
Своевременно установленная причина возникновения хронической боли, назначение необходимого лечения улучшает прогноз и качество жизни больных.
Депрессия при болевом синдроме
Пациенты с хронической болью часто страдают от психопатологических расстройств. Самым распространенным вариантом патологических состояний такого рода при хронических болевых синдромах (ХБС) являются депрессивные расстройства. Некоторые ученые считают, что любой ХБС сопровождается депрессией разной степени выраженности.
Многие исследователи придерживаются мнения, что частота появления депрессии при хронической боли зависит от нозологической формы ХБС и его локализации. Депрессия значительно чаще отмечается на фоне таких заболеваний, как фибромиалгии и хронические головные боли напряжения. Также, важно отметить, что депрессия в большинстве случаев является следствием хронической боли и естественным ответом на инвалидизацию пациентов, а не собственно причиной ХБС.
Появление депрессии на фоне болевого синдрома является объяснимым фактом, потому как ХБС приводит к появлению отрицательных эмоций, приводит к нарушениям сна, аппетита, ограничивает возможности больного, снижает качество его жизни. Депрессия на фоне болевого синдрома чаще развивается у пациентов, которые предрасположены к развитию расстройств такого рода или имеют в анамнезе депрессивные эпизоды. При присоединении к боли депрессивного синдрома происходит ухудшение ее переносимости, усиление ее интенсивности, и трансформация ее в хроническую форму.
Кроме того, в возникновении депрессии при ХБС может играть роль и лекарственная терапия. Например, длительный прием медикаментов с анальгетическим эффектом, в частности нестероидных противовоспалительных средств, может приводить к формированию депрессивного расстройства.
Боль и депрессия, ко всему прочему, могут иметь различное происхождение и не быть связанными друг с другом.
В любом из перечисленных случаев сосуществующие боль и депрессия всегда усугубляют друг друга, формируя типичный порочный круг “боль–депрессия–боль–депрессия”.
Чаще всего при ХБС развивается скрытая, соматизированная депрессия.
Для ее определения можно руководствоваться следующими клиническими симптомами:
* повышенная раздражительность;
* затруднения при принятии решений;
* постоянная усталость, повышенная утомляемость;
* сниженная работоспособность;
* снижение аппетита и массы тела;
* нарушения сна (ранние утренние пробуждения);
* ухудшение самочувствия по утрам с небольшим улучшением его к вечеру.
Важно также отметить, что на фоне ХБС депрессивные расстройства часто сочетаются с тревожными синдромами.
На сегодняшний момент разработаны специальные шкалы для диагностики депрессии. Для уменьшения количества времени оценки наличия данного патологического состояния разработали метод двух вопросов: «В последний месяц испытывали ли вы чувства опустошенности, подавленности, безнадежности?» и «За последний месяц отмечалось ли у вас снижение интереса и удовольствия к привычным событиям и действиям?». Эти вопросы помогают заподозрить депрессию, однако в дальнейшем необходимо более углубленное обследование заболевания для уточнения диагноза и установления непосредственной причины. Патологическое состояние такого рода, особенно при наличии болевого синдрома требует незамедлительного обращения к врачу.
Хронический болевой синдром признали отдельным недугом
Каждый пятый человек на земле страдает хронической болью - таковы данные исследований, проведенных в Европе. Это и боли в спине, и головная боль, и последствия травм, и многое другое. Причем зачастую недостаточно устранить первопричину боли, чтобы победить ее.

Подход к этой проблеме у современной медицины изменился с принятием новой Международной классификации болезней 11-го пересмотра (МКБ-11), которая была одобрена в этом году и начнет действовать с 1 января 2022 года. Этот документ принимает Всемирная организация здравоохранения, над ним эксперты работали больше 10 лет и приняли больше 10 тысяч изменения по сравнению с МКБ-10.
- Хроническая боль включена в МКБ-11 как самостоятельное заболевание, поясняет врач-алголог (специалист по изучению и лечению боли. - Ред.) Междисциплинарного центра реабилитации Антон Лобода. Боль бывает трех типов. Первый тип - ноцицептивная, или реакция нервных окончаний на повреждение - ушиб, рану, ожог и т.д.
Второй тип - нейропатическая боль. Она начинается, когда поврежден сам нерв. Обычно это сильная боль, идущая от места повреждения по ходу нерва, если травма, например, в районе плеча, то боль может распространиться до кончиков пальцев. Третий тип - дисфункциональная боль, или классическая хроническая боль, когда сама травма уже зажила, а проблема находится в области ее восприятия. И если у первых двух типов боли есть предупреждающая либо защитная функция, то у третьего типа боли функций нет, поэтому ее и называют дисфункциональной.
- Этот тип боли отличается тем, что причины для нее как бы нет, но мозг неправильно воспринимает то, что происходит, между телом и воспринимающей структурой появляется диссонанс, - продолжает Антон Лобода. - Например, вы оступились, у вас растянулась связка, возникла сильная боль - это мозг подает сигнал: не делай так, иначе будет травма.
Подход к проблеме хронической боли изменился с принятием новой Международной классификации болезней 11-го пересмотра
К хронизации боли, констатирует алголог, склонны тревожные и страдающие депрессией люди, а также те, кто употребляет психоактивные вещества - алкоголь, наркотики. Боль меняет восприятие себя и мира вокруг. Обычного человека с его интересами, работой, семьей она понемногу отстраняет от него самого: раньше он ходил с друзьями танцевать, а теперь не может; любил рисовать, а теперь неспособен долго сидеть; боль начинает доминировать над человеком и отнимает у него жизнь. Такой человек социально отчужден, он меньше двигается, нервничает, не высыпается, не восстанавливается и не может нормально работать. У него возникают негативные мысли, которые только усиливают боль. Поэтому, считает алголог, один врач не решит проблему боли, поскольку она имеет комплексный характер. Для борьбы с ней требуется междисциплинарный подход.
- Тема междисциплинарного подхода к лечению боли появилась недавно и только набирает обороты. Сейчас такие люди обычно ходят к одному врачу, но часто их меняют, - говорит Антон Лобода.
Междисциплинарная команда невозможна без невролога, незаменимого в диагностике и способного разобраться, где именно находится проблема - в подсознании, в повреждении нервов или в чем-то еще. Нужен в команде и анестезиолог, который может провести блокаду боли, особенно необходимую, если у пациента возникает вторичная боль. Она возникает из-за того, что человек, измученный постоянной болью, старается максимально обездвижить страдающий орган или участок. Но если поза при движении и в покое неправильна, происходит травматизация мышц, точек крепления их к суставам, связок, сухожилий - так к хронической боли присоединится ноцицептивная. Поможет в таких случаях врач ЛФК, иногда для этого достаточно вернуть правильную позу, заново научить человека двигаться. Кроме того, команде нужен психотерапевт или психиатр. Многие считают, что именно за этой профессией будущее лечения хронической боли - только этот специалист может разобраться в изменениях в мышлении пациента, которые привели к заболеванию, и разработать дорожную карту, как выбраться из этой ситуации. То есть восстановить сон, преодолеть депрессию, сместить фокус с боли на позитивные моменты жизни и научить методикам расслабления.
Такого больного нередко считают просто невротиком, ипохондриком, который преувеличивает свою проблему, в лучшем случае назначают ему болеутоляющие препараты
- Мы работаем в диалоге: например, приходит девушка, жалуется: давление падает, от кофе мутит, нет сна, голова кружится, на работе ничего не соображаю, болит шея. Что из этого самое важное - шея? Нет, скорее всего, это психосоматика, нарушение адаптации. Такие вещи лечит психиатр, - приводит пример невролог-реабилитолог Марина Аникина.
В мире уделяют большое внимание лечению ХБС: например, в США работает 15 тысяч центров по лечению боли. В нашей стране их всего 39.
Читайте также:
