Инфаркты передней стенки левого желудочка. Переднебоковой инфаркт на ЭКГ
Добавил пользователь Владимир З. Обновлено: 09.01.2026
Инфаркт миокарда – одно из самых опасных заболеваний сердечно-сосудистой системы, имеющее летальность до 35%. Я убежден в том, что статистические показатели можно заметно улучшить, если больные будут владеть простыми навыками распознавания признаков патологии и оказания первой помощи. Здесь я хочу рассказать о ведущих клинических симптомах болезни, диагностике и лечении. Эти знания однажды могут спасти жизнь.
Что это такое
Начнём с определения. Инфаркт миокарда представляет собой некроз сердечной мышцы, возникший в результате острого нарушения кровоснабжения органа. Главным фактором является длительность ишемии. Если боль, обусловленная недостатком питания сердца, превышает 15-20 минут, то необратимых изменений не избежать. В 99,9% случаев развивается инфаркт левого желудочка, так как именно он берёт на себя всю основную нагрузку.
По объёму вовлечённых тканей выделяют:
- крупноочаговый или инфаркт миокарда с зубцом q;
- мелкоочаговый или инфаркт миокарда без зубца q.
При наличии зубца Q на электрокардиограмме патологию называют Q-инфарктом миокарда.
Причины
В норме сердце получает кровь посредством коронарных сосудов.
Выделяют целый ряд факторов, из-за которых гемодинамика может быть нарушена:
- Атеросклеротическое поражение венечных артерий, питающих сердце. Кроме сужения просвета сосудов наблюдается изъязвление бляшек и наложение в данных очагах тромботических масс, которые ещё больше усугубляют ситуацию, приводя практически к полной окклюзии.
- Острый тромбоз артерий. Тромбы чаще всего образуются в венах нижних конечностей на фоне длительной гиподинамии или варикозной болезни.
- Длительный спазм коронарного русла, который возникает на фоне целого спектра патологий центральной нервной системы (черепно-мозговые травмы, систематические стрессы, невроза и т.п.)
Врачи так же выделяют целый ряд факторов риска, способствующих развитию сосудистой катастрофы:
- сахарный диабет;
- гипертоническая болезнь или симптоматическая артериальная гипертензия;
- вредные привычки (курение, злоупотребление алкоголем и наркотиками);
- ожирение (индекс массы тела выше 30);
- малоподвижный образ жизни;
- дислипидемия (повышение общего холестерина и ЛПНП);
- мужской пол;
- возраст более 45 лет.
Больше информации о факторах рисках и том, как с ними бороться, читайте по ссылке.
Я уверен, что у вас имеется минимум несколько подобных критериев. Если их вовремя не устранить (большинство из них корригируемые), то в будущем не избежать такого грозного осложнения, как инфаркт миокарда. Пожалуйста, не забывайте, что чем раньше начата профилактика, тем меньше риск развития серьезной патологии.
Классификация
Принципов систематики данного заболевания множество и они различаются в разных странах. Остановимся на основных типах, которые имеют практическое значение.
В зависимости от этапа развития некроза выделяют следующие стадии:
- Острейшая – до 6 часов от начала развития. Именно в этот период можно попытаться устранить причину окклюзии коронарных артерий, что приведёт к полному восстановлению жизнедеятельности кардиомиоцитов.
- Острая – от 6 часов до 2 недель.
- Подострая – от 14 дней до 2 месяцев.
- Период рубцевания. Продолжается до 5-10 лет, в ряде случаев может наблюдаться пожизненно.
Классификация заболевания по стадиям основана на ЭКГ-признаках. С тонкостями диагностики мы разберёмся позднее.
К сожалению, статистика показывает, что второй вариант встречается лишь в 20% случаев. При мелком очаге поражения функции миокарда практически не нарушаются, а вероятность развития фатальных осложнений (аневризма с тампонадой сердца, острая сердечная недостаточность) близка к нулю. Все больные быстро возвращаются к привычной жизни. Бывали случаи, когда они самостоятельно сбегали из отделения.
Клиническая картина
Симптоматика заболевания крайне разнообразная.
В продромальном периоде (несколько часов до сосудистого осложнения) больных может беспокоить:
- гипертонический криз;
- приступ нестабильной стенокардии (при наличии ИБС в анамнезе);
- эпизоды аритмий;
- изменение общего состояния (взволнованность, резкие головные боли, повышенная потливость).
Любые изменения состояния организма (особенно в возрасте от 45 лет и при наличии серьёзных сердечно-сосудистых заболеваний) должны насторожить. Всегда рекомендую своим больным в таких ситуациях бросить все дела, присесть или прилечь на кровать, а затем измерить артериальное давление и пульс. При наличии нарушений – принять соответствующие медикаменты, заранее рекомендованные лечащим врачом, или вызвать бригаду скорой помощи.
Типичная клиническая картина сходна практически у всех пациентов.
Болевой синдром носит интенсивный характер и всегда локализуется за грудиной. Может наблюдаться иррадиация в левое плечо и предплечье, лопатку. Реже развивается дискомфорт в горле и эпигастральной области.
Важный признак – длительность болей свыше 15 минут и полное или частичное отсутствие эффекта от приёма «Нитроглицерина». Если у вас наблюдаются подобные симптомы – срочно вызывайте скорую помощь. Ни в коем случае нельзя принимать анальгетики. Они могут смазать картину боли и обеспечить мнимое благополучие, при котором некроз будет продолжать бессимптомно прогрессировать.
Нарушение функций сердца
При q-образующем инфаркте миокарда могут иметь место признаки сердечной недостаточности со стороны малого (одышка до 40 дыхательных движений в минуту, малопродуктивный кашель с прожилками крови) или большого (отёки ног, бледность кожных покровов, акроцианоз, эпизоды потери сознания) кругов кровообращения.
В зоне некроза часто оказываются зоны проведения импульсов, которые обеспечивают сокращение и расслабление органа.
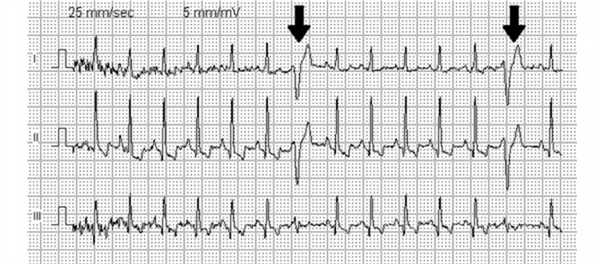
ЭКГ при инфаркте миокарда
При этом чаще всего наблюдаются:
- экстрасистолия; ;
- АВ-блокады любой степени; .
Практика показывает, что при развитии таких осложнений вероятность смертельного исхода возрастает в несколько раз, так как значительно нарушается местная и общая гемодинамика.
Большую опасность представляют собой атипичные формы инфаркта миокарда:
- – боли в верхних отделах живота, тошнота, рвота,вздутие. Признаки напоминают обострение гастрита или панкреатита.
- Астматическая. При таком варианте быстро нарастает одышка, напоминая симптоматику бронхиальной астмы.
- Безболевая. У больных имеется только слабость и различные проявления осложнений (изменение окраса кожных покровов, угнетение сознания). Типична для лиц с сахарным диабетом.
- Церебральная – головокружения, нарушения сознания, бред, галлюцинации.
- Периферическая. При данной форме боли в области сердца отсутствуют полностью, но могут наблюдаться в прочих участках тела: левый мизинец, нижняя челюсть, шейно-грудной отдел позвоночника.
- Отёчная. В течение нескольких минут нарастают отёки ног и внутренних полостей с развитием асцита, гепатомегалии.
При наличии патологий со стороны сердечно-сосудистой системы любое изменение поведения организма должно насторожить вас. Хоть частота развития подобных форм низкая (за последний год встречал около 20 таких больных, что составляет 1-2% от общего потока поступающих), не обращать внимания на них нельзя.
Диагностика
Ведущим методом распознавания заболевания является ЭКГ, который может быть выполнен после приезда скорой помощи.
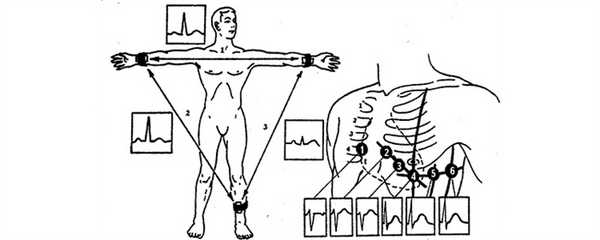
Точки наложения электродов при снятии электрокардиограммы
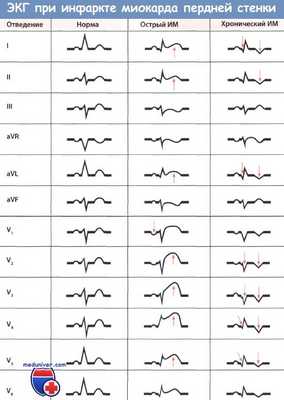
Изменения кривой отличаются в зависимости от стадии инфаркта миокарда.
Подъём сегмента ST, зубец Q остаётся положительным.
Появление патологического Q, уменьшение амплитуды зубца R, замедление подъёма сегмента ST по сравнению с предыдущей стадией. Tлибо сглажен (располагается на изолинии), либо отрицательный.
Подострый (время начала рубцовых изменений)
Зубец Q остаётся, ST приходит в нормативное расположение (на линии), T–резко отрицательный.
Наличие Q, зубец T постепенно возвращается на изолинию.
Совет специалиста
Сейчас существует множество электронных браслетов, которые кроме показа времени и подсчёта шагов позволяют регистрировать ЭКГ в нескольких отведениях (как правило, в двух). Точки приложения электродов представлены на фото.
Если вы хотите самостоятельно распознать инфаркт миокарда, то просто сравните, похожа ли линия на электрокардиограмме на кошачью спинку, где зубец R является головой кота, сегмент ST – спиной, а правая часть контура T – опущенным хвостом. Посмотрите на изображения. Всё крайне просто, не так ли? Q-инфаркт миокарда будет отличаться лишь наличием патологического зубца.
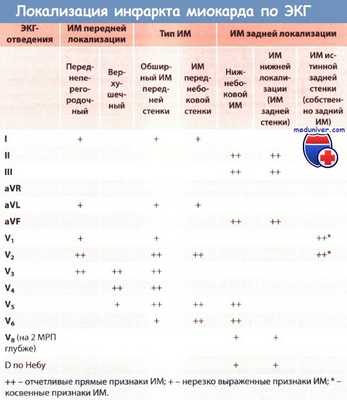
Большое значение имеет выявление локализации очага некроза. Его легко обнаружить, зарегистрировав вышеописанные изменения в определённых отведениях:
- боковая стенка – I, aVL,V5, V6;
- перегородка – V3;
- передняя область – I, V1 и V2;
- нижняя стенка – II,III, avF;
- верхушка – V
Попутно, при изучении электрокардиограммы, определяются различные нарушения ритма.
Следует отметить, что инфаркт без зубца q имеет некоторые отличия. Вольтаж (дистанция подъёма или опущения) элементов ЭКГ значительно менее выражены, а главный признак крупноочагового поражения (Q) отсутствует.
Лабораторная диагностика
Существуют и другие методы, подтверждающие наличие диагноза. К ним относят:
- Общий анализ крови (наблюдается лейкоцитоз, повышение СОЭ); – маркёр некроза поперечно-полосатой мускулатуры. Однако он так же будет положительным, при поражении любой скелетной мышцы.
Оба метода могут подтвердить наличие инфаркта миокарда лишь спустя 6-8 часов и выполняются на стационарном уровне после госпитализации больного.
Инструментальная диагностика
Обычно одними лабораторными тестами дело не ограничивается. Дополнительную помощь может оказать коронография – введение контрастного вещества в коронарные артерии, которое визуализируется на рентгенограмме. Метод позволяет оценить локализацию очага поражения, степень окклюзии, а так же принять решение относительно дальнейшего лечения.
Первая помощь
Если у Вас или ваших близких случилась подобная неприятная ситуация – не паникуйте.
Можно предпринять определённый ряд действий, которые помогут облегчить общее состояние:
- Вызвать бригаду скорой медицинской помощи.
- Уложить больного на кровать с приподнятым изголовьем или подложить под спину и шею подушки.
- Обнажить грудную клетку, открыть окна. Нужно как можно больше свежего воздуха.
- Каждые 5 минут давать под язык «Нитроглицерин» или «Нитроспрей». Важно обязательно контролировать давление перед новой дозой нитропрепаратов. Если оно ниже 100/60 мм. рт. ст. или близко к этим цифрам, то оказание медикаментозной помощи следует прекратить. Нужно так же следить за ЧСС, чтобы она не превышало 100 ударов/мин.
- Дать «Аспирин» в дозе 300 мг.
Ни в коем случае не следует употреблять обезболивающие средства и прочие медикаменты. Они могут исказить картину боли и привести к более тяжёлым последствиям.
Лечение
Если специалисты после осмотра и проведения ЭКГ установили диагноз: «Инфаркт миокарда», то они экстренно госпитализируют больного, оказывая неотложную помощь в медицинской карете:
- «Ацетилсалициловая кислота» 0,3, если она не была дана ранее;
- «Бисопролол» 0,0125;
- «Морфин» 1 мл 1% раствора – для купирования болевого синдрома;
- «Атропин» 0,1% 1 мл – при признаках гипотонии и брадикардии;
- «Клопидогрель» 0.3;
- «Гепарин» — 70 ЕД на каждый килограмм массы тела пациента, но не более 4 000 ЕД;
- кислородотерапия – при одышке или других признаках дыхательной недостаточности.
Больной доставляется в реанимационное отделение кардиохирургического стационара. Если с момента инфаркта прошло менее 6 часов – проводится системный или локальный тромболизис. На более поздних сроках – аорто-коронарное шунтирование или постановка стенка.
В больнице назначается симптоматическая терапия.
Методы лечения:
- Предупреждение развития аритмий. Используются b-блокаторы («Метопролол», «Атенолол», «Карведилол»), антагонисты кальциевых каналов («Верапамил», «Амиодарон», «Нифедепин»).
- Профилактика тромбоэмболических осложнений («Гепарин», «Ксарелто», «Клексан»).
- Обезболивание («Фентанил» и «Дроперидол»).
- Предотвращение повторной ишемии миокарда («Нитроглицерин», «Изосорбида динитрат»).
После выхода из реанимации (2-3 сутки) назначается строгая диета с уменьшением пищи по объёму и её калорийности. Исключаются острые, жареные, жирные блюда. Приёмы еды должны быть частыми – до 6-8 раз в день.
Личный опыт показал, что больные, которые не пытались купировать ангинозные боли самостоятельно, а срочно обратились за медицинской помощью, имеют более хорошие шансы на благоприятный исход. В 10% случаев наблюдается полное восстановление сердечной мышцы.
Клинический пример
Встречаются ситуации, когда клиническая картина инфаркта миокарда настолько слабо выражена, что больные не придают ей должного значения и не обращаются за помощью к специалистам.
Больная Д. 59 лет. Пришла ко мне на приём с жалобами на частые загрудинные боли, появление отёков ног и увеличение живота в объёме, одышку при ходьбе на маленькие дистанции.
При физикальном обследовании выявлено повышение артериального давления (165/105 мм.рт.ст.), акроцианоз, отёки ног и асцит. Выслушиваются влажные хрипы в лёгких (нижние отделы), акцент IIтона над аортой. Левая граница сердца смещена влево (на 2 см кнаружи от среднеключичной линии).
В ходе обследования был поставлен диагноз: «ИБС. Стабильная стенокардия напряжения. 3ФК. Состояние после инфаркта миокарда. ГБ 3 ст. АГ 2 ст. Р4. Н2б. ДЛЖ, микроальбуминурия».
Основополагающими методами диагностики были:
- ЭКГ (перегрузка правых отделов сердца, ГЛЖ, рубцовые изменения после ИМ);
- Эхо-КГ (гипокинезия передней и боковой стенки левого желудочка, ДЛЖ и ГЛЖ);
- ОАМ (микроальбуминурия – 0.03 г/л);
- обзорная рентгенография ОГК (застойные явления в лёгких, повышение КТИ).
Получается, что больная в прошлом (около 4-5 лет назад) перенесла инфаркт миокарда с поражением переднебокового отдела левого желудочка. Терапия назначена не была, участки сердца перестали адекватно работать, что привело к застою в малом и большом кругах кровообращения за счёт массивного ремоделирования миокарда. Рекомендованы препараты: «Эналаприл», «Гидрохлортиазид», «Нитроглицерин – при болях за грудиной», «Изосорбида динитрат», «Месидол», «Курантил». Подобная терапия замедлит патологические изменения и продлит жизнь пациентке.
Таким образом, патология представляет серьёзную проблему, способную забрать человеческую жизнь. При инфаркте миокарда, особенно подтверждённом обилием клинических признаков, следует срочно начать оказание первой помощи, предварительно вызвав бригаду врачей. Только уверенные действия и полное спокойствие дают надежду на успех.
Для подготовки материала использовались следующие источники информации.
Инфаркты передней стенки левого желудочка. Переднебоковой инфаркт на ЭКГ
Переднебоковой инфаркт миокарда. ЭКГ при переднебоковом инфаркте миокарда
На ЭКГ регистрируется увеличенный зубец Q в отведениях I,aVL,V4,V5,V6. В этих же отведениях отмечается смещение сегмента RS - Т вниз (или вверх) от изолинии и отрицательный коронарный зубец Т.
Больной С, 55 лет. Клинический диагноз: ИБС, инфаркт миокарда переднебоковой стенки левого желудочка 27/IV 1972 г. На ЭКГ 11/VI: ритм синусовый правильный, 75 в 1 мин., Р - Q = 0,21 сек. Р = 0,13сек. QRS = 0,11 сек. Q - Т= 0,41 сек. Aqrs=+ 82°. RII> RIII> RI. Зубец RII,III,aVF расщеплен на нисходящем колене. Sr выражен. РI,II двугорбый с увеличенной второй фазой. Рш с уплощенной вершиной. Амплитуда РII = 3,5 мм. PV1 двухфазньш (+ -) с увеличенной отрицательной фазой. Зубец QI,aVL,V4-V6 увеличен (Q, = 0,035 сек., QaVL = 0,045 сек., QV4-V6 = 0,03 — 0,035 сек.). Зубец ТI,V6 слабо отрицательный, TaVL отрицательный. TV3,V4,V5 сглажен.
Векторный анализ. Отклонение Aqrs вниз, конечных векторов QRS вправо (SI и rIII) и уширение комплекса QRS указывают на наличие неполной блокады левой задней ветви пучка Гиса. Увеличение зубца Q в отведениях I,aVL,V4 - V6 связано с преобладанием начальной ЭДС задней и перегородочной области левого желудочка, ориентированной вправо и несколько назад, вследствие выключения ЭДС переднебоковых отделов левого желудочка из-за их некроза. Наличие неглубоких отрицательных зубцов Tl,aVL,V5,V6 указывает на подострую или рубцовую стадию инфаркта (конец подострой стадии).
Уширение зубца Р, вероятно, связано с замедлением внутрипредсердной проводимости. Его двугорбый вид с увеличением левопредсердной (второй) части указывает на перегрузку левого предсердия.
Заключение. Замедление предсердно-желудочковой и внутрипредсердной проводимости. Неполная блокада левой задней ветви пучка Гиса. Инфаркт миокарда переднебоковой стенки левого желудочка в подострой стадии. Перегрузка левого предсердия.
Переднеперегородочный инфаркт. Переднеперегородочный инфаркт часто сочетается с инфарктом передневерхушечным или базальным передним. Далее представлены такие случаи.
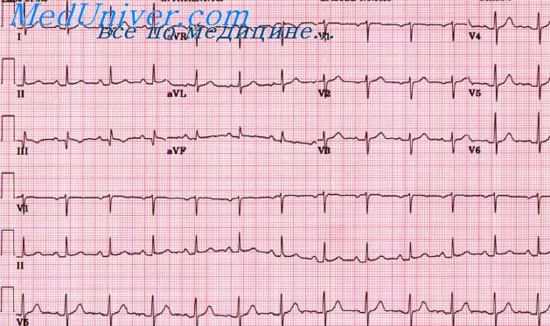
Больной С, 53 лет. Клинический диагноз: ИБС, переднеперегородочный инфаркт миокарда 28/IV 1974 г., хроническая коронарная недостаточность. На ЭКГ 22/IV (до развития инфаркта миокарда): ритм синусовый правильный, 50 в 1 мин. Р - Q = 0,20 сек. Р = 0,12 сек. QRS = 0,09 сек. Q-T =0,41 сек. RI>rII
Заключение. Синусовая брадикардия. Блокада левой передней ветви пучка Гиса. Гипертрофия левого предсердия.
На ЭКГ 8/V (11-й день инфаркта миокарда): ритм синусовый правильный, 66 в 1 мин. Р - Q = 0,18 сек. P = 0,12 ceк.QRS = 0,09 сек. Q-T= 0,39 сек. По сравнению с ЭКГ 22/IV RI снизился, AQRS = - 43°. Образовался QSV1V2. RV3,V4 снизился (rS). RS -TV1,V2,V3,V4 дугообразный, несколько больше приподнят, чем на ЭКГ до инфаркта, переходит в отрицательный «коронарный» зубец Т. Зубец TV5 двухфазный (+-). TaVL отрицательный.
Векторный анализ. Исчезновение RV1-V2 и снижение RV3 связаны с отклонением начального вектора QRS назад и влево к отрицательному полюсу отведений V1 - V3, что указывает на развитие крупноочагового инфаркта в переднеперегородочной области и выпадение из суммарной ЭДС сердца направленных вперед ЭДС этой области. Снижение R1,V4,V5 указывает на распространение некроза на переднюю стенку и верхушку левого желудочка. Смещение вверх сегмента RS - TV1-V4 указывает на острую фазу переднего инфаркта. Отрицательный зубец TV2 обусловлен уменьшением ЭДС в период угасания возбуждения в переднеперегородочной области и передней стенке левого желудочка вследствие развития трифокального воспаления. Это привело к отклонению вектора Т назад. Описанные изменения произошли на фоне увеличения отклонения электрической оси сердца и переходной зоны влево, вероятно, вследствие увеличения блокады левой передней ветви пучка Гиса.
Заключение. Инфаркт миокарда переднеперегородочной области и передней стенки (в области верхушки) левого желудочка, острая стадия. Блокада ЛПВ пучка Гиса. ГЛП.
Инфаркты передней стенки левого желудочка. При обширном переднем инфаркте в связи с отсутствием электродвижущей силы некротизированных передней и переднебоковой стенок левого желудочка и переднего отдела межжелудочковой перегородки векторы электродвижущей силы возбуждения (QRS) направлены в сторону, противоположную очагу некроза, то есть назад несколько вправо.
Во фронтальной плоскости они отклонены вправо, вследствие чего на ЭКГ в отведениях I и aVL регистрируется и широкий зубец Q и небольшой зубец Р. В этих отведениях отмечаются значительное смещение сегмента S—Т вверх от изолинии и коронарный отрицательный зубец Т. В острой стадии могут быть кратковременно коронарный положительный зубец ТIII, aVF, aVR и смещенный вниз сегмент S—ТIII, aVF, aVR. В горизонтальной плоскости векторы QRS отклонены назад и слегка вправо, вследствии чего на ЭКГ в грудных отведениях регистрируются глубокие зубцы Qv1-6 или невысокие зубцы R v,-е. Сегмент S—Т смещен вверх от изолинии, определяются отрицательные коронарные зубцы Т.
Переднебоковой инфаркт. Векторы электродвижущей силы сердца в продолжении первой половины QRS отклоняются вправо и назад, так как очаг некроза расположен в переднем отделе боковой стенки левого желудочка. На ЭКГ — увеличенный зубец Q в отведениях I, aVL, V4-6. В этих же отведениях отмечаются смещение сегмента S—Т вверх от изолинии и отрицательный коронарный зубец Т.
Переднеперегородочный инфаркт. Очаг некроза расположен в правой части передней стенки левого желудочка и в переднем отделе межжелудочковой перегородки, которая также является правой стенкой левого желудочка. Вследствие этого векторы электродвижущей силы возбуждения сердца отклоняются назад и влево, что обусловливает характерные для инфаркта изменения на ЭКГ только в правых грудных отведениях.
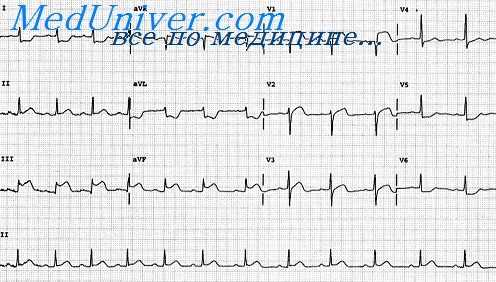
Обычно в этих отведениях регистрируются глубокий и широкий зубец QV1-3(QS или QR), смещение сегмента S—Т вверх от изолинии и отрицательный коронарный зубец Т. Иногда в отведениях I и V4 в острой и подострой стадиях также определяется отрицательный зубец Т, так как область ишемии обширнее некротической зоны. В рубцовой стадии и нередко в острой и подострой стадиях в стандартных отведениях и V4 изменений, указывающих на инфаркт, не обнаруживается.
Верхушечный инфаркт. Очаг инфаркта располагается преимущественно в передненижнеи части левого желудочка, поэтому патологические векторы, образующие увеличенный зубец Q, отклоняются назад и вверх и слегка направо. На ЭКГ — в отведении V4 (обычно и в V3 и V5) регистрируются увеличенный зубец Q, приподнятый сегмент S—Т и отрицательный зубец Т. Иногда отрицательный зубец Т обнаруживается и в отведениях III, aVF.
Высокий передний инфаркт ведет к отклонению патологических суммарных векторов вниз и лишь слегка назад, так как противолежащая неповрежденная заднедиафрагмальная стенка левого желудочка располагается преимущественно внизу сердца, а не сзади. Оси грудных отведений V2, V3, V4, V5, в которых обычно отражаются изменения на ЭКГ при передних инфарктах, отрицательной своей половиной направлены вверх и вниз. Вследствие этого проекции патологических векторов на оси этих отведений вначале будут направлены к плюсу и дадут зубец Р.
Однако, этот зубец будет снижен и расщеплен, так как векторы вскоре отклоняются назад к минусу V2-4. Таким образом, при высоком переднем инфаркте в грудных отведениях патологический зубец Q не определяется. Такая же нивелировка возможна и в отношении зубца Т. В части случаев высоких передних инфарктов регистрируются отрицательные зубцы Т или регресс зубца R с расщеплением его в одном-двух грудных отведениях. Патологические изменения могут быть в отведении aVL. Эти изменения на ЭКГ дают некоторое представление о процессе. Для уточнения диагноза необходимо снять грудные отведения на 2 ребра выше общепринятого уровня — отведения V1-6.
Признаки инфаркта миокарда передней стенки на ЭКГ
Инфаркт миокарда с подъемом сегмента ST (ИМпST) в зависимости от локализации можно отнести к одному из двух типов: ИМ передней локализации и ИМ задней локализации.
• ИМ передней локализации развивается вследствие окклюзии левой коронарной артерии и/или ее ветвей
• При ИМ передней локализации в грудных отведениях регистрируются более отчетливые изменения ЭКГ, чем в отведениях от конечностей
• При остром, или «свежем» инфаркте миокарда (ИМ) передней локализации регистрируется отчетливый подъем сегмента ST и положительный зубец Т (монофазная деформация), особенно отчетливые в грудных отведениях V1-V6 в зависимости от размеров зоны инфаркта. Зубец Q может быть большим.
• При «старом» инфаркте миокарда (ИМ) передней локализации монофазная деформация сегмента ST уже отсутствует. Регистрируются большой зубец Q, депрессия сегмента ST и отрицательный зубец Т во всех или некоторых грудных отведениях V1-V6 в зависимости от размера зоны инфаркта.
• Результат исследования крови на маркеры некроза миокарда положительный.
При инфаркте миокарда (ИМ) передней локализации зона некроза располагается в передней стенке ЛЖ. Инфаркт ПЖ встречается крайне редко. Причиной ИМ передней локализации бывает окклюзия левой коронарной артерии или ее ветвей.
ЭКГ-признаки инфаркта миокарда (ИМ) передней стенки в грудных отведениях и отведениях от конечностей разные. Прежде всего, необходимо оценить изменения ЭКГ в отведениях от конечностей. В отведениях I, II, III, aVR, aVL и aVF признаки ИМ выражены не столь отчетливо. В острой фазе ИМ возможен только небольшой подъем сегмента ST в I, а иногда во II и aVL отведениях; зубец Т в этих отведениях положительный. Итак, в указанных отведениях может регистрироваться монофазная деформация сегмента ST, но выраженная в меньшей степени, чем в грудных отведениях.
Отчетливые изменения ЭКГ при инфаркте миокарда (ИМ) передней локализации регистрируются в грудных отведениях. В отведениях V1-V4 или V4-V6, а при обширном ИМ передней локализации в отведениях V1-V6 регистрируются отчетливые признаки ИМ. В зависимости от размера зоны ИМ эти изменения могут быть над всей передней стенкой, т.е. чем больше зона инфаркта, тем больше отведений, в которых имеются характерные изменения.
В грудных отведениях V1-V6 при обширном инфаркте миокарда (ИМ) передней локализации регистрируются значительный подъем сегмента ST и положительный зубец Т (монофазная деформация). Такая монофазная деформация в грудных отведениях является важнейшим диагностическим признаком острого ИМ передней стенки. Поскольку эти отведения располагаются непосредственно над пораженным миокардом, подъем сегмента ST во многих случаях ИМ передней стенки по сравнению с ИМ задней стенки выражен более отчетливо и не может быть пропущен.

При этом исходят из того, что чем меньше времени прошло после развития инфаркта, тем больше подъем сегмента ST и положительный зубец Т. Таким образом, зубец Т положительный и может быть очень высоким. Иногда может регистрироваться асфиксический зубец Т.
Большой зубец Q необязателен, хотя может появиться уже в острой стадии заболевания. Большой зубец Q характеризуется тем, что он очень глубокий или уширен либо сочетает в себе оба этих признака. Зубец R в большинстве случаев маленький или едва различим.
По прошествии острой фазы или при «старом» инфаркте миокарда (ИМ) передней стенки подъем сегмента ST не определяется, но в отведениях I и aVL регистрируется глубокий зубец Q. В этих отведениях зубец Т часто бывает отрицательным. Однако в отведениях от конечностей описанные изменения, как и в случае острой стадии ИМ, бывают выражены не столь отчетливо.
В грудных отведениях характерные признаки «старого» инфаркта миокарда (ИМ), как и «свежего» инфаркта миокарда (ИМ), выражены более отчетливо. Так, в отведениях V1-V4, а при обширном ИМ в отведениях V1-V6 регистрируется уширенный и глубокий зубец Q (признак некроза). Эти изменения зубца Q при инфаркте передней локализации более отчетливые, чем при ИМ нижней локализации.
Особенно характерным для инфаркта миокарда (ИМ) передней локализации является уменьшение амплитуды зубца R, т.е. небольшие зубцы R, которые в норме имеются в отведениях V1-V3, исчезают и появляется комплекс QS. Это важный признак ИМ, бросающийся в глаза. Если зубец Q очень большой, после него иногда может следовать очень маленький зубец R, который, однако, может и полностью отсутствовать. Позднее зубец R может вновь появиться, постепенно увеличиваясь по амплитуде.
Наряду с большим зубцом Q в диагностике «старого» инфаркта миокарда (ИМ) важную роль играет также изменение интервала ST. Так в типичных случаях появляется глубокий остроконечный отрицательный зубец Т (коронарный зубец Т) в отведениях V1-V6. Кроме того, отмечается также депрессия сегмента ST. Чем больше времени прошло после начала ИМ передней локализации, тем меньше глубина отрицательного зубца Т и меньше депрессия сегмента ST в грудных отведениях.
При инфаркте миокарда (ИМ) как передней, так и задней локализации в тяжелых случаях в острой стадии может появиться левопредсердный зубец Р.
Возможны также нарушения ритма сердца в виде синусовой тахикардии, желудочковой экстрасистолии и желудочковой тахикардии.
Особенности ЭКГ при инфаркте миокарда передней стенки:
• Окклюзия левой коронарной артерии или ее ветвей
• Некроз миокарда передней стенки
• В острой стадии: подъем сегмента ST и положительный зубец Т (во всех отведениях V1-V6 или в некоторых из них в зависимости от размеров зоны некроза)
• В хронической стадии: глубокий отрицательный зубец Т и большой зубец Q
• Положительный результат анализа крови на креатинкиназу и тропонины
Инфаркт миокарда (ИМ) передней стенки с подъемом сегмента ST (I стадия) (острый ИМ передней стенки).
Значительный подъем сегмента ST и положительный зубец Т, регистрируемые, прежде всего, в отведениях V1-V4, говорят об острой стадии ИМ передней стенки.
Дополнительные данные: поворот электрической оси сердца влево (S > R во II отведении, левый тип ЭКГ), короткий интервал PQ (0,11 -0,12 с), например, во II отведении. «Старый» инфаркт миокарда (ИМ) передней стенки. Большой зубец Q в отведениях V1-V3.
Зубец Т в отведениях I, aVL, а также V2-V6 отрицательный.
Отсутствие отчетливого подъема сегмента ST позволяет в данном случае диагностировать «старый» инфаркт миокарда (ИМ) передней локализации. ЭКГ и коронароангиограмма больного через 4 года после инфаркта миокарда (ИМ).
«Старый» обширный ИМ передней стенки, осложнившийся образованием аневризмы.
Маленький зубец Q, небольшой подъем сегмента ST и наметившийся отрицательный зубец Т в отведениях I и aVL.
Большой зубец Q, длительный подъем сегмента ST и положительный зубецТ в отведениях V2-V5 (признаки аневризмы ЛЖ).
Учебное видео ЭКГ при инфаркте миокарда
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Признаки и последствия инфаркта передней стенки левого желудочка
Заболевания сердечно-сосудистой системы в XXI веке занимают лидирующую позицию среди причин смерти населения. Инфаркт передней стенки левого желудочка — самый встречаемый вариант локализации повреждения. Он ежегодно инвалидизирует миллионы людей и при отсутствии своевременного лечения может закончиться летальным исходом. Но нужно ли паниковать? Обсудим этот вопрос ниже.
Причины, факторы риска и механизм развития
Для начала постараюсь вкратце изложить суть проблемы. Острый инфаркт миокарда – один из вариантов ишемической болезни сердца (ИБС). Основой патологии остается критическое несоответствие потребности сердечной мышцы в кислороде и питательных веществах. Проще говоря, отдельные участки миокарда попросту не снабжаются кровью, что ведет к гибели сначала изолированных клеток (кардиомиоцитов), а потом уже целых зон мышечной ткани.
Мои пациенты часто спрашивают меня о том, что же может такого произойти, чтоб сосуд, который питает сердце кровью, закрылся. В 70-80% случаев основой проблемы является атеросклероз. Болезнь сопровождается отложением жиров на поверхности сосудистой стенки и воспалением клеток ее внутреннего слоя. С течением времени эти элементы образуют бугорок, после чего происходит сужение просвета артерии. Результатом может стать их разрыв бляшки с образованием тромба и полной закупоркой сосуда. Острый инфаркт миокарда передней стенки левого желудочка встречается в моей практике чаще остальных форм. Это обусловлено анатомическими особенностями кровоснабжения сердца.
Согласно современным взглядам кардиологов на причины развития инфаркта миокарда, стоит выделить следующие ключевые факторы, способствующие прогрессированию патологии:
- Неправильное питание. Я имею в виду чрезмерное употребление продуктов, богатых быстрыми углеводами и жирами (фаст-фуд, различные сладости, энергетические напитки, алкоголь).
- Ожирение. Избыточная масса тела свидетельствует об активном процессе отложения жиров в стенке сосудов. Определить свой индекс массы тела можно перейдя по ссылке.
- Курение. Никотин способствует дополнительному спазму коронарных артерий.
- Гиподинамия. Чем меньше вы двигаетесь, тем выше шанс развития ожирения с дальнейшим прогрессированием атеросклероза.
- Повышенное артериальное давление (АД). Шанс развития переднего, бокового или нижнего инфаркта миокарда у гипертоников выше, чем у пациентов с нормальным АД.
- Стресс. Эмоциональное перенапряжение ведет к спазму сосудов, что на фоне наличия бляшек повышает риск их разрыва с развитием острого тромбоза и закупорки артерии.
- Возраст, пол. Мужчины после 50 занимают лидирующее место среди пациентов с инфарктами разной локализации.
Генетическая предрасположенность также играет определенную роль в развитии болезни. При наличии близких родственников, перенесших или умерших от инфаркта, стоит более внимательно относиться к факторам риска и чаще посещать врача.
Симптомы
Инфаркт передней стенки сердца (также, как и другой локализации) сопровождается возникновением характерных клинических признаков, которые позволяют сразу же заподозрить болезнь.
Типичные признаки
При беседе с пациентами, страдающими от гипертензии или других сердечных болезней, я всегда обращаю внимание на признаки, которые могут свидетельствовать о начале развития острого инфаркта передней стенки левого желудочка:
- Жгучая, давящая боль в области сердца. Многие мои пациенты описывали симптом, как «сжатие в тисках» или «слон наступил на грудь». Особенностью инфаркта является иррадиация (распространение) боли на левую руку, шею, челюсть или под лопатку.
- Длительность приступа может превышать 30 минут.
- Неэффективность применяемых таблеток. Мои пациенты всегда хранят дома антигипертензивные лекарства, «Нитроглицерин» и «Валидол». При инфаркте указанные препараты не принесут облегчения.
В большинстве мои больные четко могут указать момент возникновения боли. Приступ часто оказывается связанным со стрессовой ситуацией или чрезмерной физической нагрузкой. Однако в моей практике неоднократно были и такие пациенты, у которых инфаркт развился при отсутствии каких-либо провоцирующих факторов.
Атипичные проявления
Описанная выше клиническая картина остается классической. Она характерна преимущественно для переднего инфаркта. Тем не менее, разрыв бляшки с тромбозом может возникать и в артериях, которые снабжают кровью другие отделы сердца.
При инфаркте миокарда нижней стенки левого желудочка на первый план выходят следующие атипичные признаки:
- Тошнота, рвота. Мне один больной рассказывал, как он плотно поел и у него резко начал нарастать дискомфорт в животе. До момента обращения за помощью он выпил 4 таблетки препаратов для улучшения пищеварения. Бригада «скорой помощи» диагностировала нижний инфаркт.
- Изолированная одышка с тенденцией к нарастанию интенсивности симптома. В данном случае речь идет об астматической «маске» болезни.
- Слабость с эпизодами головокружения. Сознание пациенты теряют крайне редко. . Относительно редкий вариант развития болезни. Пациент может отмечать исключительно слабость и желание отдохнуть.
Я всегда говорю своим больным, что при возникновении хотя бы одного из описанных выше симптомов стоит обратиться к специалисту. Пропустить инфаркт, который развивается в нижней стенке левого желудочка, довольно просто. Однако лечить его после потери драгоценного времени нелегко.
Нижний, задний или передний инфаркт миокарда диагностируется одинаково. Сначала я всегда собираю анамнез болезни и оцениваю жалобы пациента. Чаще всего одной боли в груди достаточно для возникновения соответствующих подозрений.
Для подтверждения догадки я пользуюсь вспомогательными инструментальными и лабораторными обследованиями.
Инструментальные методы
Основа диагностики любого инфаркта миокарда – это ЭКГ. Переоценить значение электрокардиограммы при ИБС невозможно. Методика позволяет на бумаге или экране увидеть малейшие отклонения в электрической функции сердца, которые всегда возникают при нарушении снабжения отдельных участков миокарда кровью.
Возможные изменения на пленке:
- элевация (подъем) или депрессия (проседание) сегмента ST относительно изолинии;
- инверсия (смена полярности на противоположную) зубца T;
- формирование глубокого и широкого (патологического) зубца Q.
Существуют косвенные признаки на ЭКГ, которые могут указывать на передний инфаркт или поражения другой стенки левого желудочка.
Для уточнения локализации и степени повреждения сердечной мышцы я всегда дополнительно назначаю следующие исследования:
- . После введения в венечные артерии контраста я на экране монитора вижу место закупорки, что позволяет быстро провести восстановление проходимости сосуда методом стентирования. . Ультразвуковое исследование сердца позволяет увидеть снижение или полное отсутствие сокращений пораженного участка миокарда (гипо- или акинезия).
В 98% случаев описанных выше инструментальных методик хватает для постановки окончательного диагноза.
Лабораторные методы
Лабораторные тесты являются отличными помощниками на раннем этапе верификации заболевания. Наиболее достоверным остается анализ крови на тропонин I. Последний являет собой белок, содержащийся в кардиомиоцитах. При гибели клеток миокарда тропонин попадет в кровь, где его можно зафиксировать. Подробнее о том, как его делают, читайте в статье по ссылке.
Дополнительные лабораторные тесты:
- Общий анализ крови. При инфаркте может возрастать количество лейкоцитов, увеличиваться скорость осаждения эритроцитов (СОЭ).
- Биохимический анализ крови. Может возрастать количество C-реактивного пептида, АсАТ, АлАТ.
- Коагулограмма. Анализ демонстрирует функцию свертываемости крови. У инфарктных больных она часто выражена слишком сильно.
Среди лабораторных тестов я, как и превалирующее большинство кардиологов, в первую очередь делаю анализ на тропонин. Другие тесты носят второстепенный характер.
Последствия и возможные осложнения
Прогноз для больного с инфарктом всегда зависит от своевременного обращения к врачу. При оказании квалифицированной помощи пациенту в течение первых 2 часов после начала приступа вполне вероятно предотвращение развитие некроза сердечной мышцы. Подобный прогноз доступен благодаря проведению быстрого тромболизиса и стентирования. Однако люди нередко терпят боль, надеются, что «само пройдет», тем самым теряя драгоценные минуты и увеличивая площадь поражения.
Наиболее частые осложнения болезни, с которыми я часто встречаюсь:
- Ухудшение сократительной функции сердца с развитием недостаточности.
- Различного рода нарушения ритма и проводимости.
- Хроническая аневризма сердца. Из-за истончения пораженного миокарда в стенке формируется выпячивание, в котором могут образовываться тромбы.
Наиболее тяжелым последствием инфаркта остается летальный исход. Однако при условии адекватной терапии и удачного стечения обстоятельств больные могут прекрасно жить десятилетиями даже после перенесенного сердечного удара. О том, какие медикаменты и как долго нужно принимать после выписки с больницы, можно прочесть тут.
Мои советы больным достаточно просты:
- бросить курить;
- меньше нервничать по пустякам;
- рационализировать питание: отказываться от любимых блюд не нужно, главное – умеренность;
- регулярно проходить профилактические медицинские осмотры;
- больше двигаться и заниматься посильной физкультурой.
Полностью обезопасить себя от инфаркта практически невозможно. Однако благодаря базовым моментам, указанным выше, можно не только улучшить самочувствие, но и предотвратить прогрессирование более двух десятков внутренних болезней.
Клинический случай
К нам в клинику поступил мужчина 49 лет с выраженной давящей болью за грудиной, которая отдавала в левую руку. Пациент связывает симптомы со стрессом из-за ссоры с женой. От момента появления признака до обращения за помощью прошло 2 часа. На кардиограмме элевация сегмента ST в V1-V4 и формирование патологического зубца Q в I, aVL, V1-V4. При проведении прикроватного Эхо-КГ зон гипокинезии не выявлено. Анализ на тропонин положительный. АД – 130/90 мм рт. ст.
Больной направлен на ургентную коронарную ангиографию. Была обнаружена тотальная окклюзия передней нисходящей ветви левой коронарной артерии. Проведено стентирование с постановкой металлического стента. В итоге установлен диагноз: передне-перегородочный инфаркт миокарда. На третьи сутки после стентирования и приема соответствующей медикаментозной терапии пациент отмечает практически полную нормализацию состояния.
Читайте также:
