Классификация неходжкинских лимфом - лимфосарком
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
Лимфома неходжкенская — гетерогенная группа заболеваний, характеризующаяся неопластической пролиферацией незрелых лимфоидных клеток, накапливающихся вне костного мозга.
Лимфосаркоматоз (Кундрата болезнь) — генерализованная форма неходжкенской лимфомы, характеризующаяся множественным поражением лимфатических узлов, а в последующем — поражением печени и селезёнки.
Частота. Ежегодно в США диагноз неходжкенской лимфомы устанавливают примерно у 35000 больных.
Патогистологическая классификация. Известно множество гистологических классификаций заболевания. Для устранения противоречий между ними в 1982 г. принята классификация Национального Института Рака: • Лимфома низкой степени злокачественности •• Мелкоклеточная лимфоцитарная •• Преимущественно фолликулярная (мелкие клетки с расщеплёнными ядрами) •• Фолликулярная — смешанного типа (мелкие клетки с расщеплёнными ядрами и крупные клетки) • Лимфома средней степени злокачественности •• Преимущественно фолликулярная крупноклеточная •• Диффузная мелкоклеточная с расщеплёнными ядрами •• Диффузная смешанная (мелко- и крупноклеточная) •• Диффузная крупноклеточная • Лимфома высокой степени злокачественности •• Крупноклеточная •• Лимфобластная с изогнутыми ядрами •• Мелкоклеточная с нерасщеплёнными ядрами (Беркетта).
Этиология • Иммунодефициты • Длительный приём иммунодепрессантов (например, после пересадки почки или сердца) • Вирус Эпстайна–Барр связан с развитием лимфом Беркетта • Цитогенетические аномалии (например, хромосомные транслокации).
Клиническая картина • Пролиферативный синдром: лимфаденопатия (увеличение поражённых лимфатических узлов); опухолевый синдром: увеличение печени, селезёнки • Интоксикационный синдром: лихорадка, повышенная утомляемость, снижение массы тела и ночные поты • Клинические проявления зависят от локализации лимфосаркомы (кишечная непроходимость при абдоминальной локализации; синдром сдавления трахеи при поражении внутригрудных лимфатических узлов).
Стадии заболевания и диагностика • Принципы стадирования аналогичны таковым при лимфогранулематозе. 4-я стадия заболевания выставляется при вовлечении в патологический процесс костного мозга (лейкемизация) и ЦНС • Установление стадии •• Биопсия лимфатического узла и анализ биопсийного материала •• Гематологическое исследование, в т.ч. подсчёт лейкоцитарной формулы, тромбоцитов, определение содержания мочевой кислоты. Электрофорез белков крови позволяет исключить гипогаммаглобулинемию и/или болезнь тяжёлых цепей •• Сбор полного анамнеза и врачебный осмотр с акцентом на все группы лимфатических узлов (в первую очередь, кольцо фон Вальдейера–Пирогова), а также на размеры печени и селезёнки •• Двусторонняя биопсия и аспирация костного мозга •• Радиологические исследования — рентгенография органов грудной клетки, брюшной полости и таза, реже — двусторонняя лимфангиография нижних конечностей и таза •• Другие процедуры — диагностическая лапаротомия, сцинтиграфия или рентгенография костей, эндоскопия и биопсия печени.
ЛЕЧЕНИЕ обычно комбинированное. Как и при лечении лейкозов используют различные протоколы химиотерапии.
• Химиотерапия •• Лимфомы I и II стадии промежуточной и высокой степени злокачественности часто хорошо реагируют на комбинированную химиотерапию (большие дозы циклофосфамида с метотрексатом, винкристином и часто с доксорубицином) с облучением или без лучевой терапии (излечение наблюдают в 80–90% случаев) •• При поражении ЦНС цитостатики вводят эндолюмбально или в желудочки головного мозга.
• Облучение. Неходжкенские лимфомы чрезвычайно радиочувствительны •• При локализованном процессе облучение должно быть направлено на поражённую область (в дозе 40 Гр) •• При диссеминированной лимфоме облучение имеет паллиативный эффект, а также усиливает лечебный эффект химиотерапии •• I стадия вялотекущих лимфом. Длительное наблюдение за больными с локализованными I и II стадиями лимфомы низкой степени злокачественности, получившими общее облучение лимфатических узлов, выявило наличие 10-летнего безрецидивного периода в 50% случаев (особенно у молодых пациентов).
Особенности у детей
• Преобладающий возраст — 5–9 лет, соотношение мальчики/девочки — 2–2,5/1.
• Особенности течения •• Быстрое прогрессирование опухоли •• Преобладание экстранодальной локализации •• Первично-генерализованная опухоль.
• Локализация •• В-клеточные лимфомы — кишечник (35%), носоглотка (20%) •• Т-клеточные лимфомы — средостение (25%), периферические лимфатические узлы (15%).
• Лечение •• Основной метод — комбинированная полихимиотерапия •• Лучевую терапию применяют только при поражении ЦНС (местно).
• Течение и прогноз. 5-летняя выживаемость при лечении достигает 80%.
Синонимы • Лимфосаркома • Лимфобластома • Лимфома злокачественная.
МКБ-10 • C82 Фолликулярная [нодулярная] неходжкинская лимфома • C83 Диффузная неходжкинская лимфома
Примечание. Повышение заболеваемости у пожилых людей происходит за счёт диффузной крупноклеточной лимфомы.
Код вставки на сайт
Лимфома неходжкенская
Лимфома неходжкенская — гетерогенная группа заболеваний, характеризующаяся неопластической пролиферацией незрелых лимфоидных клеток, накапливающихся вне костного мозга.
Лимфосаркоматоз (Кундрата болезнь) — генерализованная форма неходжкенской лимфомы, характеризующаяся множественным поражением лимфатических узлов, а в последующем — поражением печени и селезёнки.
Частота. Ежегодно в США диагноз неходжкенской лимфомы устанавливают примерно у 35000 больных.
Патогистологическая классификация. Известно множество гистологических классификаций заболевания. Для устранения противоречий между ними в 1982 г. принята классификация Национального Института Рака: • Лимфома низкой степени злокачественности •• Мелкоклеточная лимфоцитарная •• Преимущественно фолликулярная (мелкие клетки с расщеплёнными ядрами) •• Фолликулярная — смешанного типа (мелкие клетки с расщеплёнными ядрами и крупные клетки) • Лимфома средней степени злокачественности •• Преимущественно фолликулярная крупноклеточная •• Диффузная мелкоклеточная с расщеплёнными ядрами •• Диффузная смешанная (мелко- и крупноклеточная) •• Диффузная крупноклеточная • Лимфома высокой степени злокачественности •• Крупноклеточная •• Лимфобластная с изогнутыми ядрами •• Мелкоклеточная с нерасщеплёнными ядрами (Беркетта).
Этиология • Иммунодефициты • Длительный приём иммунодепрессантов (например, после пересадки почки или сердца) • Вирус Эпстайна–Барр связан с развитием лимфом Беркетта • Цитогенетические аномалии (например, хромосомные транслокации).
Клиническая картина • Пролиферативный синдром: лимфаденопатия (увеличение поражённых лимфатических узлов); опухолевый синдром: увеличение печени, селезёнки • Интоксикационный синдром: лихорадка, повышенная утомляемость, снижение массы тела и ночные поты • Клинические проявления зависят от локализации лимфосаркомы (кишечная непроходимость при абдоминальной локализации; синдром сдавления трахеи при поражении внутригрудных лимфатических узлов).
Стадии заболевания и диагностика • Принципы стадирования аналогичны таковым при лимфогранулематозе. 4-я стадия заболевания выставляется при вовлечении в патологический процесс костного мозга (лейкемизация) и ЦНС • Установление стадии •• Биопсия лимфатического узла и анализ биопсийного материала •• Гематологическое исследование, в т.ч. подсчёт лейкоцитарной формулы, тромбоцитов, определение содержания мочевой кислоты. Электрофорез белков крови позволяет исключить гипогаммаглобулинемию и/или болезнь тяжёлых цепей •• Сбор полного анамнеза и врачебный осмотр с акцентом на все группы лимфатических узлов (в первую очередь, кольцо фон Вальдейера–Пирогова), а также на размеры печени и селезёнки •• Двусторонняя биопсия и аспирация костного мозга •• Радиологические исследования — рентгенография органов грудной клетки, брюшной полости и таза, реже — двусторонняя лимфангиография нижних конечностей и таза •• Другие процедуры — диагностическая лапаротомия, сцинтиграфия или рентгенография костей, эндоскопия и биопсия печени.
ЛЕЧЕНИЕ обычно комбинированное. Как и при лечении лейкозов используют различные протоколы химиотерапии.
• Химиотерапия •• Лимфомы I и II стадии промежуточной и высокой степени злокачественности часто хорошо реагируют на комбинированную химиотерапию (большие дозы циклофосфамида с метотрексатом, винкристином и часто с доксорубицином) с облучением или без лучевой терапии (излечение наблюдают в 80–90% случаев) •• При поражении ЦНС цитостатики вводят эндолюмбально или в желудочки головного мозга.
• Облучение. Неходжкенские лимфомы чрезвычайно радиочувствительны •• При локализованном процессе облучение должно быть направлено на поражённую область (в дозе 40 Гр) •• При диссеминированной лимфоме облучение имеет паллиативный эффект, а также усиливает лечебный эффект химиотерапии •• I стадия вялотекущих лимфом. Длительное наблюдение за больными с локализованными I и II стадиями лимфомы низкой степени злокачественности, получившими общее облучение лимфатических узлов, выявило наличие 10-летнего безрецидивного периода в 50% случаев (особенно у молодых пациентов).
Особенности у детей
• Преобладающий возраст — 5–9 лет, соотношение мальчики/девочки — 2–2,5/1.
• Особенности течения •• Быстрое прогрессирование опухоли •• Преобладание экстранодальной локализации •• Первично-генерализованная опухоль.
• Локализация •• В-клеточные лимфомы — кишечник (35%), носоглотка (20%) •• Т-клеточные лимфомы — средостение (25%), периферические лимфатические узлы (15%).
• Лечение •• Основной метод — комбинированная полихимиотерапия •• Лучевую терапию применяют только при поражении ЦНС (местно).
• Течение и прогноз. 5-летняя выживаемость при лечении достигает 80%.
Синонимы • Лимфосаркома • Лимфобластома • Лимфома злокачественная.
МКБ-10 • C82 Фолликулярная [нодулярная] неходжкинская лимфома • C83 Диффузная неходжкинская лимфома
Примечание. Повышение заболеваемости у пожилых людей происходит за счёт диффузной крупноклеточной лимфомы.
Лимфомы
Неходжкинские лимфомы являются гетерогенной группой неопластических заболеваний, происходящих из клеток лимфатической (иммунной) системы. Традиционно в нашей стране для определения этой патологии использовался предложенный Р. Вирховым в середине XIX века термин «лимфосаркомы». Основными моментами, определяющими клинические черты заболевания и прогноз, являются стадия дифференцировки клеток, из которых состоит опухоль, и характер роста опухоли внутри вовлеченного в процесс лимфатического узла.
Достижения иммунологии, цитогенетики и молекулярной биологии позволяют выделять специфические субтипы лимфом, различающиеся клиническим течением, ответом на терапию и прогнозом. Так, в зависимости от субтипа лимфомы прогноз может варьироваться от благополучного (выживаемость 10-20 лет) до крайне неблагоприятного (выживаемость менее 1 года).
Причина возникновения лимфом остается неизвестной. Среди факторов риска традиционно рассматриваются такие общие для всех неопластических заболеваний факторы, как ионизирующая радиация, химические канцерогены, неблагоприятные условия окружающей среды. В ряде случаев развития лимфом прослеживается взаимосвязь между воздействием вируса и опухолевым ростом.
Так, было продемонстрировано, что у детей, больных эндемической африканской лимфомой Беркитта, в 95% случаев имеет место инфицирование вирусом Эпштейн-Барр. Часто при лимфомах выявляют различные аномалии хромосомного аппарата клетки (генетического материала). Чаще всего опухоль развивается при сочетании нескольких причинных факторов. В настоящее время увеличивается количество неходжкинских лимфом у больных СПИДом.
Часто опухолевые клетки подавляют развитие аналогичных нормальных клеток и вызывают иммунодефицитное состояние. У больных лимфомой часто отмечается повышенная склонность к инфекциям различного рода. Поражение костного мозга при лимфоме (лейкемизация) влечет за собой развитие недостаточности костномозгового кроветворения с развитием снижения всех показателей периферической крови, так называемой цитопении.
Неходжкинские лимфомы имеют много подвидов, которые отличаются по гистологической картине, клиническим проявлениям и подходам к их лечению. Одни виды лимфом имеют медленное и благоприятное течение, порой длительное время не требуют специального лечения. Такие лимфомы называют индолентными.
Ряд других лимфом, напротив, характеризуется быстрым прогрессированием, большим количеством симптомов и требует немедленного начала лечения. Такие лимфомы называют агрессивными. Встречаются лимфомы с промежуточными характеристиками. Лимфомы, при которых поражаются органы и ткани без поражения лимфатических узлов, называются экстранодальными.
Долгое время во многих странах существовали различные классификации, включающие разные названия и термины для обозначения одного и того же вида неходжкинских лимфом, что создавало большие трудности как для врачей, так и для пациентов. В 2001 г. международное сообщество выработало единые подходы к классификации лимфом, и была принята единая, так называемая классификация Всемирной организации здравоохранения (ВОЗ), которой сегодня пользуются в большинстве стран мира.
Диагноз «лимфомы» основывается на исследовании морфологического субстрата, полученного при биопсии опухоли. Как правило, симптомы лимфомы – это значительное увеличение размеров лимфатических узлов на шее, в подмышечных впадинах или в паху. При этом в отличие от инфекционных заболеваний увеличенные лимфатические узлы безболезненны, их размеры не уменьшаются со временем и при лечении антибиотиками. Иногда, вследствие давления со стороны увеличенных печени, селезенки и лимфатических узлов, возникает чувство переполнения в животе, затруднения дыхания, распирающие боли в нижней части спины, ощущение давления в лице или на шее.
Другими симптомами лимфомы являются слабость, повышение температуры тела, потливость, потеря веса, нарушения пищеварения. Иногда лимфома проявляется ограниченным или распространенным поражением кожи. Увеличение лимфатического узла без видимых причин до размера более 1 см и существование такого увеличенного узла более 1 месяца является основанием для выполнения биопсии лимфоузла. По распространенности пораженных лимфатических узлов определяют стадию заболевания.
Неходжкинские лимфомы подразделяются на стадии:
| I | Поражение одной группы лимфатических узлов или локализованное поражение одного экстралимфатического органа или ткани |
| II | Поражение двух и более групп лимфатических узлов под одну сторону диафрагмы |
| III | Поражение двух и более групп лимфатических узлов по обе стороны диафрагмы |
| III1 | Поражение отдельных лимфатических структур в верхней части брюшной полости (селезенки, лимфатических узлов ворот печени, чревных узлов) |
| III2 | Поражение лимфатических узлов нижней половины брюшной полости (парааортальных, подвздошных и брыжеечных узлов) |
| IV | Диффузное поражение различных внутренних органов |
| Все стадии подразделяются на: | |
| А | Бессимптомное течение, нет признаков интоксикации |
| В | Необъяснимая потеря веса на 10%, беспричинная лихорадка свыше 38 градусов, ночные поты |
Современная диагностика лимфом представляет собой комплексный процесс, сочетающий сразу несколько методов исследования, включая гистологическое, иммуногистохимическое и комплекс клинических методов обследования. Только такой подход может обеспечить точную верификацию диагноза, являющего основой выбора максимально эффективного лечения для больного.
В зависимости от нозологического диагноза и стадии заболевания лечение лимфомы строится на использовании программ полихимиотерапии и лучевой терапии. В качестве цитостатических агентов чаще всего используются циклофосфан, рубомицин, винкристин, преднизолон (программа CHOP) и некоторые другие препараты.
При отсутствии лейкемизации (поражения костного мозга) заболевания имеется хорошая возможность проведения интенсивной химиотерапии с последующей трансплантацией аутологичного костного мозга, заготовленного у больного до проведения интенсивного лечения. Кроме аутотрансплантации, при наличии соответствующих условий, для лечения лимфомы применяется аллогенная трансплантация костного мозга.
Выбор программы лечения зависит от вида лимфомы и состояния больного. Индолентные лимфомы в отдельных случаях могут не требовать лечения, достаточным является наблюдение врача (гематолога или онколога). Однако появление первых признаков прогрессирования лимфомы (увеличение лимфатических узлов, усиление слабости, повышение температуры тела и др.) являются сигналом для начала лечения. При местно-распространенных стадиях часто используют лучевую терапию – облучение пораженных опухолью лимфатических узлов. При генерализованных стадиях предпочтение отдают химиотерапии, лучевая терапия применяется для закрепления эффекта химиотерапии. Спектр возможных препаратов для лечения индолентных лимфом достаточно велик: хлорбутин, флударабин, циклофосфан, винкристин, ритуксимаб (мабтера) и др. Индолентные лимфомы относятся к заболеваниям, полное излечение которых сегодня представляется маловероятным. Основной целью лечения индолентных лимфом считают увеличение продолжительности и улучшение качества жизни больного.
Агрессивные лимфомы, как правило, требуют немедленного начала лечения. Одной из наиболее распространенных программ химиотерапии является программа CHOP в сочетании с применением моноклонального антитела Ритуксимаб. Высокоагрессивные лимфомы лечатся по программам химиотерапии для острых лимфобластных лейкозов или сходных с ними. Целью лечения агрессивных и высокоагрессивных лимфом является излечение, однако это возможно не во всех случаях.
Пятилетняя выживаемость при неходжкинских лимфомах широко варьируется в зависимости от морфологического варианта: при В-клеточных лимфомах маргинальной зоны, MALT-лимфомах, фолликулярных лимфомах, она превышает 70%, что трактуется как хороший прогноз. Тогда как при Т-лимфобластных, периферических Т-клеточных неходжкинских лимфомах этот показатель ниже 30%. Кроме того, опухоли весьма разнообразны по прогнозу: к благоприятным вариантам (5-летняя выживаемость выше 60%) относятся первичные лимфомы орбиты, желудочно-кишечного тракта, кольца Пирогова-Вальдейера, слюнных желез, легких. В противоположность этому, высокой злокачественностью течения отличаются первичные лимфомы яичка и яичников, костей, молочной железы, центральной нервной системы.
Продолжительность жизни больных лимфомами высокой степени злокачественности находится в прямой зависимости от результатов лечения: 5-летняя выживаемость при достижении полной ремиссии составляет 50%, в то время как при частичной ремиссии она равна лишь 15%. Это обуславливает необходимость проведения активной интенсивной терапии при лимфомах высокой степени злокачественности сразу с момента установления диагноза с целью достижения максимального эффекта – полной ремиссии. При лимфомах низкой степени злокачественности менее выражена зависимость продолжительности жизни от эффективности лечения: 5-летняя выживаемость превышает 80%, независимо от достижения полных или частичных ремиссий.
Неходжкинские лимфомы
Неходжкинские лимфомы являются гетерогенной группой неопластических заболеваний, происходящих из клеток лимфатической (иммунной) системы. Традиционно в нашей стране для определения этой патологии использовался предложенный Р. Вирховым в середине XIX века термин "лимфосаркомы". Основными моментами, определяющими клинические черты заболевания и прогноз, являются стадия дифференцировки клеток, из которых состоит опухоль, и характер роста опухоли внутри вовлеченного в процесс лимфатического узла.
Достижения иммунологии, цитогенетики и молекулярной биологии позволяют выделять специфические субтипы лимфом, различающиеся клиническим течением, ответом на терапию и прогнозом. Так, в зависимости от субтипа лимфомы, прогноз может варьироваться от благополучного (выживаемость 10-20 лет) до крайне неблагоприятного (выживаемость менее 1 года).
Причина возникновения лимфом остается неизвестной. Среди факторов риска традиционно рассматриваются такие общие для всех неопластических заболеваний факторы как ионизирующая радиация, химические канцерогены, неблагоприятные условия окружающей среды. В ряде случаев развития лимфом прослеживается взаимосвязь между воздействием вируса и опухолевым ростом.
Так, было продемонстрировано, что у детей, больных эндемической африканской лимфомой Беркитта, в 95% случаев имеет место инфицирование вирусом Эпштейн-Барр. Часто при лимфомах выявляют различные аномалии хромосомного аппарата клетки (генетического материала). Чаще всего опухоль развивается при сочетании нескольких причинных факторов. В настоящее время увеличивается количество неходжкинских лимфом у больных СПИДом.
Часто опухолевые клетки подавляют развитие аналогичных нормальных клеток и вызывают иммунодефицитное состояние. У больных лимфомой часто отмечается повышенная склонность к инфекциям различного рода. Поражение костного мозга при лимфоме (лейкемизация) влечет за собой развитие недостаточности костномозгового кроветворения с развитием снижения всех показателей периферической крови – так называемой цитопении.
Неходжкинские лимфомы имеют много подвидов, которые отличаются по гистологической картине, клиническим проявлениям и подходам к их лечению. Одни виды лимфом имеют медленное и благоприятное течение, порой длительное время не требуют специального лечения. Такие лимфомы называют индолентными.
Ряд других лимфом, напротив, характеризуется быстрым прогрессированием, большим количеством симптомов и требует немедленного начала лечения. Такие лимфомы называют агрессивными. Встречаются лимфомы с промежуточными характеристиками. Лимфомы при которых поражаются органы и ткани без поражения лимфатических узлов называются экстранодальными.
Долгое время во многих странах существовали различные классификации, включающие разные названия и термины для обозначения одного и того же вида неходжкинских лимфом, что создавало большие трудности, как для врачей, так и для пациентов. В 2001 г. международное сообщество выработало единые подходы к классификации лимфом, была принята единая так называемая классификация Всемирной организации здравоохранения (ВОЗ), которой сегодня пользуются в большинстве стран мира.
Клиническая картина и диагностика
Диагноз лимфомы основывается на исследовании морфологического субстрата, полученного при биопсии опухоли. Как правило, симптомы лимфомы – это значительное увеличение размеров лимфатических узлов на шее, в подмышечных впадинах или в паху. При этом, в отличие от инфекционных заболеваний, увеличенные лимфатические узлы безболезненны, их размеры не уменьшаются со временем и при лечении антибиотиками. Иногда, вследствие давления со стороны увеличенных печени, селезенки и лимфатических узлов, возникает чувство переполнения в животе, затруднения дыхания, распирающие боли в нижней части спины, ощущение давления в лице или на шее.
Другими симптомами лимфомы являются: слабость, повышение температуры тела, потливость, потеря веса, нарушения пищеварения. Иногда лимфома проявляется ограниченным или распространенным поражением кожи. Увеличение лимфатического узла без видимых причин до размера более 1 см и существование такого увеличенного узла более 1 месяца является основанием для выполнения биопсии лимфоузла. По распространенности пораженных лимфатических узлов определяют стадию заболевания. Неходжкинские лимфомы подразделяются на стадии так же, как и лимфома Ходжкина.
Современная диагностика лимфом представляет собой комплексный процесс, сочетающий сразу несколько методов исследования, включая гистологическое, иммуногистохимическое и комплекс клинических методов обследования. Только такой подход может обеспечить точную верификацию диагноза, являющего основой выбора максимально эффективного лечения для больного.
В зависимости от нозологического диагноза и стадии заболевания лечение лимфомы строится на использовании программ полихимиотерапии и лучевой терапии. В качестве цитостатических агентов чаще всего используются циклофосфан, рубомицин, винкристин, преднизолон (программа CHOP) и некоторые другие препараты.
При отсутствии лейкемизации (поражения костного мозга) заболевания имеется хорошая возможность проведения интенсивной химиотерапии с последующей трансплантацией аутологичного костного мозга, заготовленного у больного до проведения интенсивного лечения. Кроме аутотрансплантации, при наличии соответствующих условий, для лечения лимфомы применяется аллогенная трансплантация костного мозга.
Выбор программы лечения зависит от вида лимфомы и состояния больного. Индолентные лимфомы в отдельных случаях могут не требовать лечения, достаточным является наблюдение врача (гематолога или онколога). Однако появление первых признаков прогрессирования лимфомы: увеличение лимфатических узлов, усиление слабости, повышение температуры тела и др. – является сигналом для начала лечения. При местнораспространенных стадиях часто используют лучевую терапию – облучение пораженных опухолью лимфатических узлов. При генерализованных стадиях предпочтение отдают химиотерапии, лучевая терапия применяется для закрепления эффекта химиотерапии. Спектр возможных препаратов для лечения индолентных лимфом достаточно велик: хлорбутин, флударабин, циклофосфан, винкристин, ритуксимаб (мабтера) и др. Индолентные лимфомы относятся к заболеваниям, полное излечение которых сегодня представляется маловероятным. Основной целью лечения индолентных лимфом считают увеличение продолжительности и улучшение качества жизни больного.
Агрессивные лимфомы, как правило, требуют немедленного начала лечения. Одной из наиболее распространенных программ химиотерапии является программа CHOP в сочетании с применением моноклонального антитела Ритуксимаб. Высокоагрессивные лимфомы лечатся по программам химиотерапии для острых лимфобластных лейкозов или сходных с ними. Целью лечения агрессивных и высокоагрессивных лимфом является излечение, однако это возможно не во всех случаях.
Пятилетняя выживаемость при неходжкинских лимфомах широко варьируется в зависимости от морфологического варианта: при В-клеточных лимфомах маргинальной зоны, MALT-лимфомах, фолликулярных лимфомах она превышает 70%, что трактуется как хороший прогноз. Тогда как при Т-лимфобластных, периферических Т-клеточных неходжкинских лимфомах этот показатель ниже 30%. Кроме того, опухоли весьма разнообразны по прогнозу: к благоприятным вариантам (5-летняя выживаемость выше 60%) относятся первичные лимфомы орбиты, желудочно-кишечного тракта, кольца Пирогова-Вальдейера, слюнных желез, легких. В противоположность этому высокой злокачественностью течения отличаются первичные лимфомы яичка и яичников, костей, молочной железы, центральной нервной системы.
Продолжительность жизни больных лимфомами высокой степени злокачественности находится в прямой зависимости от результатов лечения: 5-летняя выживаемость при достижении полной ремиссии составляет 50%, в то время как при частичной ремиссии она равна лишь 15%. Это обуславливает необходимость проведения активной интенсивной терапии при лимфомах высокой степени злокачественности сразу с момента установления диагноза с целью достижения максимального эффекта – полной ремиссии. При лимфомах низкой степени злокачественности менее выражена зависимость продолжительности жизни от эффективности лечения: 5-летняя выживаемость превышает 80%, независимо от достижения полных или частичных ремиссий.
Неходжкинские лимфомы
Неходжкинские лимфомы лечение, симптомы, признаки, прогноз.
Содержание:
Лимфомы – это вид злокачественных опухолей, которые поражают лимфатическую систему. Неходжкинские лимфомы включают в себя все лимфомы, кроме лимфомы Ходжкина. Эта группа заболеваний очень неоднородна и включает в себя очень разные по характеру течения, по своему строению и характеристикам.

В структуре онкологической заболеваемости доля неходжкинских лимфом (лимфосарком) составляет примерно 3 %. В Беларуси этот показатель несколько ниже.
Стоит отметить, что за последние 10 лет наблюдается увеличение заболеваемости НХЛ во многих странах мира, в том числе и в Беларуси. Если в 2001 год наблюдалось 470 случаев, то в 2010 году уже 638, т.е. заболеваемость выросла в 1,4 раза.
Как возникает неходжкинская лимфома?
В настоящее время считается, что лимфома возникает, когда здоровые лимфатические клетки по разным причинам останавливают свое развитие на различных этапах. Из них формируются опухолевые клетки различных типов лимфом.
Лимфомы, возникающие из Т- и В-линий лимфоцитов, а также из клеток различной степени дифференцировки, имеют уникальный набор антигенов (иммунофенотип). Определение иммунофенотипа наряду с определением морфологических характеристик широко используется в диагностике. Эта процедура осуществляется при помощи панели диагностических моноклональных антител.
Причины возникновения неходжкинских лимфом
На данный момент причины возникновения большинства видов неходжкинских лимфом остаются неясными, но для некоторых форм лимфом установлена связь с различными факторами.
1. Снижение иммунитета (иммунодефицит)
Значительно повышен риск развития заболевания при иммунодефицитных состояниях различной природы (включая ВИЧ-инфекцию, ряд аутоиммунных заболеваний и наследственных синдромов с иммунодефицитной составляющей и др.).
2. Вирусные заболевания
В ряде случаев доказана роль вирусов в развитии лимфосарком – вируса Эпштейн-Барр для эпидемической лимфомы Беркитта, а также вируса Т-клеточной лейкемии/лимфомы в развитии ряда Т-клеточных лимфом с эндемическим характером распространения.
3. Некоторые бактериальные инфекции
Важным фактором риска развития MALT-лимфомы желудка в настоящее время считают кампиллобактериоз. Подтверждением этому служит то, что антибактериальное лечение, направленное против Helicobacter pylori, во многих случаях (до 70 %) вызывает регрессию лимфомы желудка.
4. Внешнее воздействие
Ряд физических и химических факторов также может способствовать развитию неходжкинских лимфом.
- факторы окружающей среды (ионизирующая радиация, диоксин);
- лекарственные препараты (цитостатическая терапия);
- лучевая терапия.
Диагностика и симптомы неходжкинской лимфомы
Во время диагностики, прежде всего, исследуется уникальный иммунофенотип злокачественных клеток. Это исследование проводится с помощью имуннологических методов и позволяет установить линейную принадлежность клеток (Т- или В-), а также степень их дифференцировки (предшественники или зрелые клетки).
К сожалению, выявить лимфосаркому на ранней стадии удается редко.
Чаще всего первым симптомом является увеличение лимфатических узлов, но т.к. это заболевание может протекать по-разному и с различными симптомами, оно может выявляться врачами самых разных специальностей.
При индолентных лимфосаркомах отмечается медленное увеличение нескольких групп лимфатических узлов.
Более агрессивные лимфомы (лимфота Беркитта, лимфобластная лимфома) прогрессируют очень быстро и общие симптомы появляются раньше.
Также симптомы зависят от локализации опухоли. Например, первым проявлением лимфомы тонкой кишки может стать кишечная непроходимость или перфорация стенки кишки.
Лимфома может быть диагностирована при:
- биопсии миндалины;
- при гастроскопии;
- исследовании ЦНС;
- дерматологом при биопсии кожи;
- при выполнении общего анализа крови.
Потеря массы тела, лихорадка неясного происхождения, необъяснимое ухудшение общего состояния также могут быть первыми симптомами неходжкинской лимфомы.
Течение заболевания

Прогрессирование лимфомы в значительной мере определяется морфологией и иммунологией клетки, положившей начало опухолевому росту.
Так, если клетка трансформировалась в злокачественную на раннем этапе своего развития и не успела покинуть костный мозг, то в результате имеется картина преимущественно костно-мозговых опухолей (острый лимфобластный лейкоз, лимфобластная лимфома).
В тех случаях, когда родоначальницей опухолевого клона становится более зрелая клетка лимфоидного ряда, в процессе созревания покинувшая костный мозг, поражение исходно локализуется в периферических лимфоидных органах и характеризуется более благоприятным течением.
Виды неходжкинских лимфом
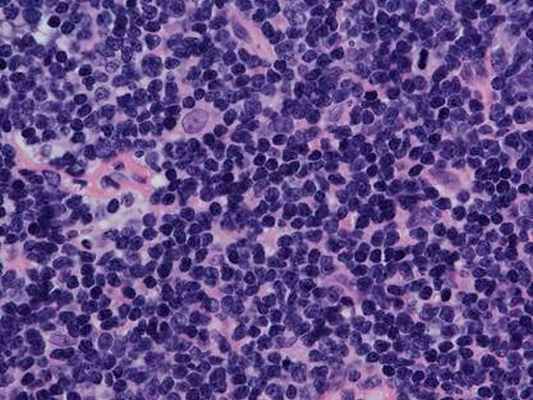

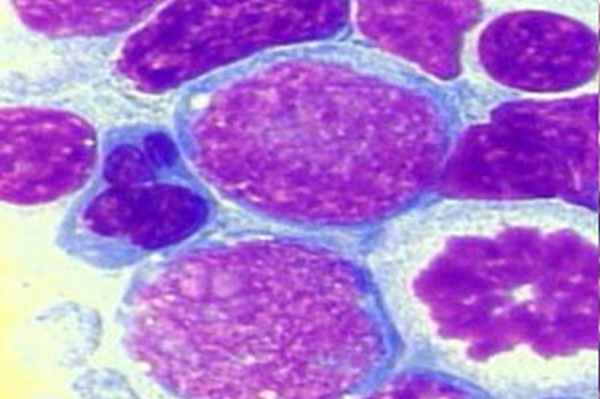
Индолентные лимфомы отличаются, как правило, медленным ростом, длительным течением (годами), а также тем, что излечение больных практически невозможно даже в случаях достижения полной регрессии опухоли.
Агрессивные лимфомы (промежуточной и высокой степени злокачественности) характеризуются быстрым ростом, низкой выживаемостью в отсутствие лечения (месяцы и даже недели), высокой чувствительностью к химиолучевым воздействиям и возможностью излечения у значительного числа больных.
Неходжкинская лимфома лечение

Тактика лечения больных НХЛ зависит от вида опухоли, ее локализации.
Основным методом лечения неходжкинских лимфом является химиотерапия и лучевая терапия.
Лечение проводится короткими курсами с интервалом 2-3 недели.
В ходе лечения наблюдают реакцию опухоли на препараты, оценивают ее регрессию и при необходимости корректируют режим лечения.
Хирургическое лечение применяют очень ограниченно и только при определенных типах лимфом (например, при лимфомах желудочно-кишечного тракта), но даже в этих ситуациях его дополняют другими методами.
Развитие молекулярной биологии, революционно расширившее наши представления о развитии лимфом и наши диагностические возможности, в значительно меньшей мере повлияли на терапевтические подходы.
В настоящее широко применяяется лишь один ритуксимаб (антиCD20) в лечении В-клеточных лимфом.
Длительное течение индолентных лимфом и отсутствие симптомов (исключая лимфаденопатию) у большинства больных на момент постановки диагноза делают возможной выжидательную тактику.
Лечение начинают при появлении клинической симптоматики (симптомов интоксикации или симптомов, связанных с локальным ростом/инвазией опухолевых узлов).
Лечение химиотерапией требует обязательной реабилитации, соблюдения диеты и режима отдыха.
В случаях, когда имела место быть высокодозная химиотерапия проводят трансплантацию стволовых гемопоэтических клеток.
Классификация неходжкинских лимфом - лимфосарком
Классификация неходжкинских лимфом - лимфосарком
Гетерогенность клинических, иммуноморфологических, цитогенетических, молекулярно-генетических данных при лимфоидных неоплазиях обусловила появление классификации ВОЗ, которая насчитывает около 30 нозологических форм.
Существует также клиническое разделение неходжкинских лимфом на три типа: индолентные, агрессивные и высокоагрессивные.

Наиболее частые варианты неходжкинских лимфом в соответствии с клинической классификацией
I. Индолентные В-клеточные лимфомы:
— В-клеточный хронический лимфоцитарный лейкоз/лимфома из малых лимфоцитов
— Лимфоплазмоцитоидная лимфома/иммуноцитома/макроглобулинемия Вальденстрема
— Волосатоклеточный лейкоз
— Лимфома маргинальной зоны
— Экстранодальная лимфома MALT-типа
— Фолликулярная лимфома (градации I и II)
— Лимфома из клеток мантийной зоны (классическая)
II. Агрессивные В-клеточные лимфомы (промежуточный риск):
— Пролимфоцитарный лейкоз
— Лимфома из клеток мантийной зоны
— Фолликулярная лимфома (градация III)
— Диффузная крупноклеточная В-клеточная лимфома
— Плазмоцитома/плазмоклеточный лейкоз
III. Высокоагрессивные В-клеточные лимфомы:
— В-лимфобластная лимфома/лейкоз из клеток-предшественников
— Лимфома Беркитта
— Плазмоклеточный лейкоз
IV. Индолентные Т- и НК-клеточные опухоли:
— Т-клеточный крупногранулярный лимфоцитарный лейкоз
— Грибовидный микоз/синдром Сезари
— Хронический Т-клеточный лейкоз/лимфома взрослых (HTLV-1 ассоциированный)
V. Агрессивные T/NK-клеточные лимфомы (промежуточный риск):
— Т-клеточный пролимфоцитарный лейкоз
— Периферическая Т-клеточная лимфома, неуточненная
— Анапластическая крупноклеточная лимфома (Т/О-клеточная)
VI. Высокоагрессивные T/NK-клеточные лимфомы:
— Т-клеточная лимфома/лейкоз взрослых (HTLV-1 ассоциированная)
— Т-лимфобластная лимфома/лейкоз из клеток-предшественников
— Агрессивная NK-клеточная лимфома

Индолентные неходжкинские лимфомы характеризуются постепенным началом, относительно медленным течением, которое длительное время не изменяет самочувствие и качество жизни больных. В ряде случаев больных после установления диагноза можно наблюдать, не проводя лечение (доказано, что раннее начало терапии не увеличивает медиану выживаемости).
Большинство индолентных неходжкинских лимфом в настоящее время неизлечимо.
Агрессивные неходжкинские лимфомы характеризуются относительно быстрым течением с ранним появлением В-симптомов и требуют проведения лечения сразу же после установления диагноза. В 30-40% случаев больные агрессивными неходжкинскими лимфомами могут быть излечены.
Высокоагрессивные неходжкинские лимфомы характеризуются быстрым прогрессированием и при отсутствии адекватного лечения за короткое время приводят к летальному исходу. При правильной терапии больные высокоагрессивными неходжкинскими лимфомами в ряде случаев также могут быть излечены.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:
