Классификация травм. Укусы ядовитыми змеями
Добавил пользователь Morpheus Обновлено: 30.01.2026
Укусы змей. Признаки, диагностика
Укусы змей являются серьезной, но редкой проблемой, более характерной для юга США и Мексики, чем для остальных территорий Северной Америки. Как и большинство травматических заболеваний, эта проблема более свойственна мужчинам, чем женщинам. Примерно 50% больных получают укусы в ходе рекреационных мероприятий и работы в полевых условиях. Остальные 50% получают укусы от змей, содержащихся в неволе или по иным причинам.
В нашей стране укусы змей являются причиной лишь 12 смертельных случаев в год, причем основной причиной тяжелых отравлений служат укусы гремучих змей. Ядовитые змеи, характерные для континентальной части США представлены кроталидами, а именно гремучими змеями, медноголовыми змеями и водяными щитомордниками, и элапидами, которые представлены лишь коралловыми змеями.
Поскольку по лечению змеиных укусов нет конструктивных рекомендаций, оно основывается на опыте клинических случаев, экспериментов на животных и просто здравом смысле. В то время как клинические данные противоречивы, данные экспериментов на животных весьма отчетливы. В данной главе предлагается схема лечения змеиных укусов, обсуждается известные противоречия и также представлено обоснование изложенной схемы.
Идентификация змей. Поскольку большинство змеиных укусов в нашей стране наносятся неядовитыми особями, следует попытаться идентифицировать укусившую пострадавшего змею. Это можно сделать как на основании рассказа о происшествии, так и непосредственным наблюдением. Однако для этого пациент должен доставить укусившую его змею в стационар. Если есть возможность, это следует доверить специалисту, сведущему в герпетологии.
Такие попытки не следует предпринимать медицинскому персоналу, они допустимы только если змея мертва или надежно изолирована. Если пациент по долгу службы работает со змеями или был укушен змеей, содержащейся у него дома, то он сам наилучшим образом решит эту задачу. Тремя важнейшими родами Кроталид в США являются Crotalus, Sistrurus (гремучие змеи) и Agkistrodon (медноголовая змея и водяной щитомордник).
Для этих змей характерна широкая треугольная голова, относительно толстое тело, эллиптические зрачки и ямки на голове. Трещотки имеют все виды гремучих змей за исключением одного, что отличает их от медноголовых змей и водяных щитомордников. Другими обитающими в континентальной части США и имеющими клиническое значение змеями являются коралловые змеи. На территории США распространены два вида: Micrurus fulvius fulvius (восточная коралловая змея) и Micrurus fulvius tenere (техасская коралловая змея).
Соноранская коралловая змея (Micrurus euryxanthus) распространена на небольшой территории на юге Аризоны, но более характерна для Мексики. Эти змеи имеют яркую окраску с чередованием красных, желтых, белых и черных колец. У них относительно небольшое тело и маленькая конусовидная голова без ямок. Их тело опоясывают цветные кольца, ротовая область окрашена в черный цвет.
Характерным для них типом окраса является чередование красных и желтых полос, что отмечает коралловую змею от других ярко окрашенных змей, при этом неядовитых. Это отражено в поговорке: «Красное на желтое — смерти подобное, черное на красное — безопасное». Коралловые змеи принадлежат к семейству элапид, в которое входят кобры, крайты, мамбы и ядовитые змеи Австралии.
Коралловые змеи в высокой степени скрытны, роют норы и неагрессивны, судя по редкости их нападений. Они не имеют длинных клыков и при укусе склонны к «зажевыванию» области укуса.
Отравления ядами кроталид. В случае укусов ядовитых змей необходимо оценить тяжесть интоксикации. При отсутствии следов укуса отравление исключается и даже в случае их наличия в 20-25% случаев отравление может не развиться. Согласно оценкам другие 50% укушенных имеют минимальную степень отравления, не угрожающую жизни и сохранности конечностей. Укусы Agkistrodon (медноголовая змея и водяной щитомордник) влекут менее тяжелые последствия нежели укусы гремучников, редко требуют введения сыворотки или инвазивного лечения.
При укусах гремучих змей диагностика отравления труда обычно не составляет. Яд кроталид представляет собой смесь ферментов, полипептидов и гликозилированных пептидов, имеющих широкий спектр биологических воздействий. Вместе с тем данные ядов характеризуются местным деструктивным воздействием на ткани. Данное локальное деструктивное воздействие является точным маркером тяжести отравления. Интоксикация характеризуется наличием выраженных болей, отека и обесцвечиванием покровов или образованием булл. Последние данные указывают на наличие в яде кроталид металлопротеиназ, являющихся главным источником местного и системного воздействия яда.
Поскольку симптомы интоксикации возникают остро, то значительная интоксикация сомнительна, если при поступлении не отмечается отека или боли. Также возможно, что пострадавший был укушен мокасиновой или медноголовой змеей. Эти моменты выделены особо, поскольку лечение укусов гремучей змеи сопряжено с риском, и в основном высоким. Также при отсутствии отравления или его мягкой форме можно ограничиться лишь симптоматическим лечением. Данный момент затрудняет оценку имеющихся источников по проблеме змеиных укусов. В большинстве случаев при укусах Agkistrodon и у пациентов с легким отравлением исход практически всегда благоприятен вне зависимости от проводимого лечения.
Вопрос лечения стоит остро при наличии тяжелых отравлений, в картине которых представлена обширная местная деструкция тканей или признаки системной интоксикации. На основании имеющихся данных в данной группе укушенных труднее прогнозировать исход.
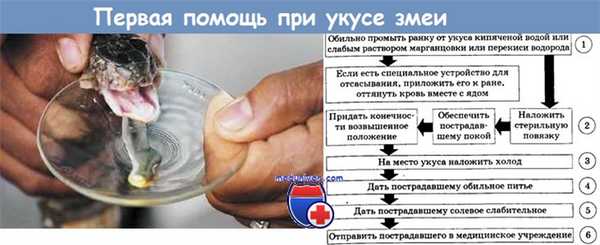
Учебное видео первой и неотложной помощи при укусе змеи

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Классификация травм. Укусы ядовитыми змеями
Физические травмы вызываются термическими, электрическими и лучевыми травмирующими факторами.
Термическая травма встречается реже механической. Она связана с воздействием на кожу животных высоких (ожоги) или низких (отморожение) температур.
Электрическая травма сопряжена с прохождением через организм технического электротока или молнии.
Лучевая травма обусловлена более или менее длительным воздействием на организм лучистой энергии (альфа- и бета-частиц) и ионизирующей радиации (гамма-излучения). Эта травма в отличие от предыдущих в большинстве случаев не вызывает у животных моментальной защитной реакции и не распознается непосредственно после ее нанесения, за исключением воздействия на организм больших доз.
Химические травмы — следствие воздействия на ткани чаще всего кислот, щелочей, солей тяжелых металлов, боевых отравляющих веществ, сильнодействующих ядовитых веществ, а также некоторых химических средств, например серного ангидрида, применяемого для обработки животных, пораженных макропаразитами и кровососущими насекомыми. Одни из химических веществ вызывают преимущественно местные повреждения, другие, такие как фосфор и боевые отравляющие вещества, всасываясь через кожу и слизистые оболочки, действуют токсически на весь организм.
Биологические травмы вызывают вирусы, микробы, грибы, макропаразиты, токсины и другие продукты их жизнедеятельности, а также яды и аллергены животного и растительного происхождения.

Укусы ядовитыми змеями
В нашей стране обитает 11 видов ядовитых змей. Их околоушные железы продуцируют яд. Выводные каналы желез проходят через два самых крупных зуба и открываются наружу через специальные отверстия. При вонзании зубов в тело животного происходит сдавливание желез, из которых выпрыскивается в рану яд.
Смерть от укуса змеи наступает от паралича дыхательного центра. Кроме того, змеиный яд действует на клетки и ткани цитолитически, чем и обусловливает развитие местной реакции. В большинстве случаев змеи наносят укусы животным в области конечностей, вымени, мошонки и лицевой части головы. Лошади гибнут через 12 ч или через несколько суток, овцы и ягнята — в течение нескольких минут. Крупный рогатый скот и свиньи наиболее устойчивы к змеиному яду.
Лечение. При укусе конечности ее следует немедленно туго перетянуть вблизи и выше укуса, затем иссечь либо прижечь зону укуса раскаленным железом. Вокруг места укуса инъецируют 0,25—1%-ный свежеприготовленный раствор калия перманганата или 2%-ный раствор хлорной извести. Наиболее эффективна про-тивозмеиная сыворотка, которую инъецируют под кожу мелким животным при тяжелом отравлении 60—90 мл, при среднем — 40—70, при легком—15—30мл; крупным животным соответственно - 500—800, 300—400 и 150—200 мл.
Профилактика. Укусы змей чаще наблюдаются ранней весной и в начале лета. В это время не следует использовать пастбища, где водятся змеи. Для уничтожения змей пастбища выжигают или перепахивают с последующим боронованием и укатыванием почвы, проводят лугомелиоративные работы.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Укусы змей. Отравления при укусе змеями. Яды змей.
Яды змей, попадающие при укусе в организм человека, подразделяются на две группы: нейротоксические (кобра, семейство аспидов) и влияющие на свертывающую систему (гадюка, гюрза, щитомордник).
Поражения нейротоксическими ядами.
На месте укуса отмечается боль, чувство онемения и парестезии, быстро распространяющиеся на всю пораженную конечность, затем развивается головокружение, артериальная гипотензия, чувство онемения в области лица, языка, нарушение речи и глотания (особенно жидкости), неустойчивая походка, невозможность стоять и ходить. Дыхание вначале учащается, затем частота дыхания прогрессивно снижается (паралич дыхательной мускулатуры и угнетение активности дыхательного центра). На ЭКГ регистрируются экстрасистолия, атриовентрикулярная блокада различной степени, инверсия зубца Т (проявление кардиотоксического эффекта).
Попадание яда в кровеносный сосуд может привести к летальному исходу в течение 10-20 минут после укуса.
При внутрикожном укусе выраженная интоксикация развивается через 1-4 часа и длится 24-36 часов.
Поражение ядами, влияющими на свертывающую систему крови.

Сразу после укуса возбуждение у больных сменяется резкой слабостью, бледностью кожных покровов, головокружением, тахикардией, артериальной гипотензией.
В месте укуса обнаруживаются две глубокие колотые ранки. В первые минуты локально развивается гиперемия, затем отечность и петехиальные геморрагии. При легкой форме отравления общетоксические явления выражены слабо, преобладают местная отечно-геморрагическая реакция.
Постепенно укушенная конечность становится все более и более отечной, кожа начинает лосниться, приобретает багрово-синюшный цвет, покрыта петехиями и пятнистыми кровоподтеками с образованием пузырей с серозно-геморрагическим содержимым, а в месте укуса образуются некротические язвы. В пораженной конечности возникают лимфангит и флеботромбоз, увеличиваются регионарные лимфатические узлы. Мягкие ткани в области укуса подвергаются массивному геморрагическому пропитыванию (объем крови иногда достигает 2-3 литров).
Нарушение свертывающей системы крови проявляется кровоизлияниями в серозные оболочки, носовыми, желудочно-кишечными кровотечениями, развитием глубокой гипокоагуляции.
Состояние больного значительно ухудшается, развивается клиническая картина тяжелого шока, сопровождающегося синдромом ДВС и выраженной постгеморрагической анемией.
Интенсивная терапия укусов змей.
В первую очередь пострадавшему необходимо обеспечить покой и иммобилизацию пораженной конечности (наложение лонгеты или фиксирующей повязки). Следует избегать движении пораженной конечностью, так как в этом случае усиление лимфотока способствует ускорению поступления яда в общую циркуляцию. Противопоказано прижигание места укуса, обкалывание любыми препаратами, нанесение разрезов. Нецелесообразным является и наложение жгута выше места укуса, так как эта манипуляция приводит к усилению деструктивных и геморрагических нарушений, а также существенно увеличивает риск "турникетного" шока.
Специфическим методом терапии укусов змей является использование сьюороток типа "анти-гюрза" и "анти-гадюка".
Сыворотку вводят подкожно (по Безредко): вначале 0,1 мл, при отсутствии реакции через 10-15 минут - 0,25 мл, затем всю оставшуюся дозу. При интоксикации легкой степени вводят 1-2 дозы, при тяжелой -4-5 доз, при крайне тяжелой степени интоксикации сыворотка вводится внутривенно, разведенной на изотоническом растворе хлорида натрия.
Во избежание аллергических реакций предварительно необходимо назначение 60-90 мг преднизолона.
Укусы ядовитых змей
Укусы ядовитых змей – это сочетанное поражение биологическими ксенобиотиками и инфекционными агентами, содержащимися на клыках животного. Проявления включают боль, отечность, некроз, выделение кровянистой жидкости. Системные признаки – гиперкоагуляция или геморрагический синдром, тахикардия, рвота, головокружение, параличи или парезы, нарушение сознания. Комплекс симптомов зависит от вида змеи. Диагностика производится на основании признаков (характерных ранок), анамнеза. Лабораторные методы имеют вспомогательное значение. Первая помощь предусматривает иммобилизацию конечности, удаление токсиканта, асептическую повязку. Специфическая терапия – поливалентная сыворотка.
МКБ-10
Общие сведения
По информации ВОЗ, ежегодно в мире регистрируется около 5 миллионов случаев интоксикации змеиным ядом. Количество смертей варьируется от 94 до 125 тысяч. Число людей, которые после нападения пресмыкающегося подверглись ампутации конечности или имеют другие неустранимые последствия, достигает 400 тысяч. Укусы ядовитых змей встречаются во всем мире, кроме зон вечной мерзлоты. Они максимально распространены в странах Юго-Восточной Азии и Африки, где обитает наибольшее количество видов животного. На территории государств бывшего СНГ насчитывается 10 опасных для человека видов. В группу риска по отравлению биологическими токсикантами входят охотники, рыболовы, сборщики ягод, маленькие дети, земледельцы, жители деревень.
Причины
Укусы ядовитых змей возникают преимущественно при случайном контакте, когда человек наступает на животное или ставит ногу в непосредственной близости от него. Пресмыкающееся воспринимает это как попытку нападения и предпринимает меры к собственной защите. Прокусить толстый ботинок или сапог оно неспособно, поэтому травмы происходят только у людей, передвигающихся в легкой обуви или делающих это босиком. Другие возможные причины:
- Отлов. Высокому риску подвергаются специалисты, отлавливающие пресмыкающихся для получения от них яда или с гастрономической целью. Нападение становится возможным при нарушении техники безопасности, неправильной технологии поимки животного. Подобные случаи наиболее распространены в африканских странах, где змей ловят даже голыми руками.
- Уход. Поражение змеиным ядом возникает при содержании опасных пресмыкающихся в террариумах. Укус обычно случается во время уборки, когда владелец вынужден перемещать животное, иным образом контактировать с ним. Опасны представители животного мира, у которых не были удалены клыки и ядовитые железы.
- Самолечение. Змеиный яд в минимальных дозировках используется для терапии некоторых заболеваний. Субстанцию употребляют местно, для растираний. Неграмотные попытки самостоятельного применения животных ксенобиотиков иногда становятся причиной отравления. Это особенно касается приема вещества внутрь или его парентерального введения.
- Дрессировка. Известны ситуации, когда нападению змеи подвергались неопытные дрессировщики, пытающиеся подготовить ее к выступлению. Неосторожное обращение становилось причиной гибели или тяжелых травм.
К числу факторов риска относится проживание в теплых и влажных районах, которые являются оптимальными для размножения пресмыкающихся. Особой опасности подвергаются люди, занятые в сельскохозяйственной промышленности, на сборе лесных ягод, заготовке древесины. Нередко укусы ядовитых змей происходят во время рыбалки или охоты, а также при отдыхе на природе. Рыболовы, отлавливающие добычу сетями, подвергаются риску быть укушенными морской змеей подсемейства аспидов. Подобное происходит редко, так как животные этого вида не слишком агрессивны.
Патогенез
С учетом особенностей действия яда патогенез змеиных укусов можно разделить на две большие группы. Секрет желез гадюк, щитомордников, гремучих змей обладает гемовазотоксическим влиянием. Основной действующий компонент – виперотоксин или кротатоксин. Фермент усиливает свертываемость крови, становится причиной развития дефибринационно-фибринолитических явлений. Формируется ДВС-синдром, которые вначале характеризуется гиперкоагуляцией. Далее происходит резкое снижение свертывающей способности, возникают внутренние кровотечения.
Яд обладает цитолитическим и некротизирующим влиянием. В области повреждения появляются очаги отмерших клеток, происходит пролиферация жидкости из сосудистого русла в клетчатку и мышцы, в кровь поступают продукты деструкции тканей. Уменьшение ОЦК сопровождается нарушениями со стороны сердечно-сосудистого аппарата. Снижается активность детоксицирующих ферментов печени, как ответ на проникновение чужеродных белков развивается сенсибилизация.
Нейротоксическим влиянием обладает токсин кобры. Он действует подобно яду кураре, нарушает нервно-мышечную проводимость, приводит к параличам и парезам. Особенно опасным считается поражения дыхательной мускулатуры, нередко оканчивающееся гибелью пострадавшего. После нападения змеи снижается действенность сразу нескольких факторов свертывания, что приводит к повышенной кровоточивости. Непосредственно в зоне укуса кожа отслаивается лоскутами из-за трофических нарушений.
Классификация
Укусы ядовитых змей подразделяются по виду животного (гадюковые, вальковатые, аспидовые, узкоротые и т. д.) или особенностям воздействия токсина (нейротропный, гемовазотоксический). Поскольку установить вид пресмыкающегося возможно лишь иногда, клинического значения этот принцип классификации не имеет. Терапия и первая помощь оказываются в зависимости от выраженности признаков. По степени тяжести отравление может быть следующим:
- Легкое. Опасность для жизни отсутствует, симптоматика преимущественно местная: отек, боль, покраснение. Медицинское пособие требуется, чтобы сократить время реконвалесценции, без помощи врача человек выздоравливает через 7-10 дней. К числу хищников, укусы которых вызывают легкие интоксикации, относится щитомордник, тигровый уж.
- Средней тяжести. Местные признаки яркие, присутствуют системные реакции различного уровня выраженности. Без введения специфической сыворотки возможна гибель пострадавшего. Среднетяжелые травмы возникают после нападения степной, обыкновенной или кавказской гадюки.
- Тяжелые. Отмечается развернутая картина интоксикации животным ксенобиотиком. Присутствуют резко выраженные общие и местные симптомы. Угроза жизни максимальна. Спасти человека не всегда удается, даже если первая помощь была оказана своевременно и правильно. К таким последствиям приводит яд гюрзы, кобры.
Симптомы
Симптоматика различается в прямой зависимости от вида отравляющего вещества. При попадании в кровоток виперотоксина на месте повреждения сразу возникает резкая боль, которая усиливается на протяжении нескольких часов. На пораженном участке развивается геморрагический отек, который прогрессирует, может смещаться с конечностей на туловище. Кожа вокруг синюшная или серая, покрытая пузырями. Позднее могут образовываться абсцессы, которые преобразуются в долго заживающие язвы.
Пострадавшие жалуются на головокружение, нарастающую общую слабость, сонливость. Возможны синкопальные состояния. Возникает чувство рези в глазах, нарушения зрения, рвота, тошнота. Во рту появляется горький привкус. При объективном осмотре – птоз век, кровоточивость слизистых, тахикардия, одышка, психомоторное возбуждение. Иногда присутствует незначительная гипертермия, которая через несколько часов сменяется гипотермией. Обнаруживается гипотония. Если яд попадает непосредственно в кровеносный сосуд, смерть наступает спустя несколько минут.
Укусы ядовитых змей, яд которых обладает нейротропным влиянием, проявляются иначе. Боль стихает спустя 2-4 часа после получения травмы. Интоксикация развивается молниеносно. Уже через 3-5 минут пациент испытывает слабость, тошноту. Отмечается слюнотечение, ухудшение зрения, шаткость походки. Паралич мышц начинает развиваться с места укуса, быстро захватывая новые области. Речь становится невнятной, возникает птоз век, самопроизвольная дефекация, мочеиспускание. Смерть наступает через 2-7 часов от остановки дыхания.
Осложнения
Наиболее распространенное осложнение – формирование трофических язв на месте укуса или около него. Развивается через неделю и более со времени получения травмы. Диагностируется у 35-40% пострадавших. В тяжелых случаях образуется гангрена, которая требует ампутации конечности. Правильно оказанная первая помощь позволяет снизить процент отсроченных трофических нарушений до 20-22%. Вторым по частоте встречаемости является инфицирование места укуса с образованием абсцессов. Возможно заражение столбнячной палочкой.
Диагностика
Предварительный диагноз ставит медицинский сотрудник, первым осматривающий пострадавшего. Им же должна быть оказана первая помощь. Обычно это член бригады СМП, однако на его месте может оказаться терапевт, врач общей практики, фельдшер ФАП. Окончательную диагностику проводят узкие специалисты токсикологического стационара. Назначаются следующие виды обследования:
- Физикальное. Включает в себя осмотр с применением простейших методов объективной диагностики. У пациента обнаруживаются характерные клинические признаки укуса змеи – двойная ранка с явлениями отека и воспаления. Пострадавший сообщает о факте контакта с хищником. АД выше 139/89 или ниже 100/60, пульс более 80-90 ударов/минуту. Накожная температура на начальной стадии 37°C, далее ниже 36,5°C.
- Лабораторное. При проведении клинического анализа крови обнаруживается уменьшенное количество эритроцитов и гемоглобина. Наличествует эозинофилия, сдвиг лейкоцитарной формулы влево, рост СОЭ. В моче присутствует белок, цилиндры, элементы крови. Фибринолитическая активность повышена, снижено содержание V, VII, IX, X факторов свертывания.
- Аппаратное. При проведении УЗИ могут выявляться диссеминированные очаговые или диффузные изменения паренхиматозных органов. При развитии геморрагического инсульта возникает соответствующая картина на КТ (плотные осветленные очаги). При существенном поражении печени в брюшной полости присутствует уровень свободной жидкости.
Лечение укусов ядовитых змей
Терапия змеиных укусов подразделяется на несколько этапов: догоспитальные мероприятия, плановое стационарное лечение, реабилитация. Тяжелые отеки и некрозы требуют оперативного вмешательства. Госпитализация пострадавших производится в токсикологическое отделение, при значимом нарушении витальных функций – в ближайшую реанимацию, где состояние больного стабилизируют, после чего переводят в профильное подразделение ЛПУ.
Первая помощь
Укусы ядовитых змей требуют немедленного оказания первой помощи. Большинство источников рекомендуют предпринять попытку высасывания яда из ранки. С помощью этой методики можно удалить не более 20% токсиканта, что позволяет некоторым авторам заявлять о ее недостаточной эффективности. Процедуру проводят на протяжении 5-7 минут исключительно ртом. Манипуляцию не должны осуществлять люди, имеющие травмы и повреждения слизистых оболочек. Предварительные разрезы пораженной области недопустимы.
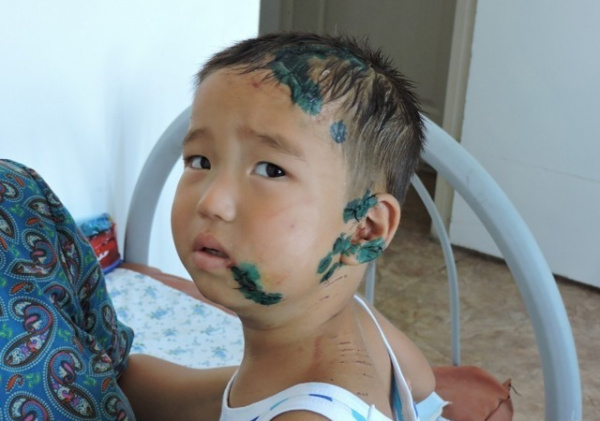
После очистки раны от яда место повреждения следует обработать антисептическим раствором на водной основе, по краям – фукорцином, бриллиантовой зеленью или метиленовым синим, закрыть повязкой. Конечность необходимо иммобилизировать. Для этого используются шины как при переломе. Допустимо прикладывание холода к травмированному участку. Если предполагается длительная транспортировка, на конечность накладывают жгут, тщательно соблюдая технику процедуры.
Стационарное лечение
Как на этапе СМП, так и в стационаре проводится симптоматическое лечение. Больному назначают инфузии солевых растворов и коллоидов. Контроль водного баланса обязателен. Для коррекции коагулопатии используется хлористый кальций, аскорбиновая кислота. Рекомендованы вливания глюкокортикостероидов, антигистаминных препаратов, профилактический прием антибиотиков, противостолбнячной сыворотки. Показан гемодиализ, обменное переливание крови. Осуществляется перевод на искусственную респираторную поддержку, мониторинг сердечного ритма, АД, частоты дыхания, сатурации.
Специфический способ коррекции состояния – введение поливалентной противозмеиной сыворотки в дозе до 1 000 МЕ внутримышечно. Современные препараты действуют практически на все типы змеиного яда, не требуют точной идентификации вида пресмыкающегося. Наилучший эффект достигается, если сыворотку используют в первые сутки с момента происшествия. При тяжелых поражениях допускается медленное внутривенное вливание средства. Необходимо учитывать крайне высокий риск анафилактоидных реакций.
Хирургическое вмешательство
Оперативное лечение применяется с целью удаления яда. Разрезы продольные, продолжают рану, оставшуюся от укуса. Затем производится тщательный гемостаз, накладывается асептическая повязка. Вмешательство может потребоваться при массивных отеках конечности и инфицировании пораженного участка анаэробной микрофлорой. В таком случае используют широкие лампасные разрезы. При распространенной гангрене требуется ампутация конечности с последующим протезированием.
Реабилитация
Укусы ядовитых змей заживают на протяжении 6-30 суток. Срок зависит от вида хищника и от того, насколько быстро была реализована первая помощь и введена противозмеиная сыворотка. Все это время пациент получает средства, улучшающие микроциркуляцию. При отравлении нейротропными токсинами требуются препараты, стимулирующие проведение нервного импульса. Для своевременного обнаружения и коррекции отдаленных последствий (формирование трофических дефектов, нейропатии) рекомендуются ежемесячные посещения врача на протяжении 1 года.
Прогноз и профилактика
Прогноз для жизни благоприятный при легких и среднетяжелых интоксикациях. Летальность при тяжелых травмах без своевременной помощи крайне велика. Ранние и отсроченные последствия для здоровья обнаруживаются у одного из 24 пострадавших. Как правило, это происходит при позднем обращении в медицинские учреждения. Наибольшее количество случаев ампутации конечностей регистрируется среди жителей стран с низкой доступностью медицинского пособия, которые длительное время пытались лечиться самостоятельно с применением средств народной медицины.
Профилактика заключается в использовании плотной высокой обуви при походах в лес, на озера и болота. Во время отлова хищных пресмыкающихся или работы с ними необходимо придерживаться требований техники безопасности: надевать плотные перчатки, иметь поблизости телефон для вызова врача. Животные, содержащиеся в террариумах, должны проходить процедуру удаления ядовитых желез. Это не делает их полностью безопасными, однако позволяет существенно уменьшить тяжесть последствий укуса.
2. Руководство по скорой медицинской помощи/ Хубутия М.Ш., Верткин А.Л., Багненко С.Ф., Мирошниченко А.Г. — 2007.
Укушенная рана
Укушенная рана – это рана, нанесенная зубами животного или человека. Чаще страдают голень и предплечье. Характер поражения зависит от размеров и вида животного, колеблется от небольших колотых ранок до обширных травм с переломами, дефектами мягких тканей. Общими особенностями являются ушиб, разрыв, размозжение тканей, а также обильное обсеменение микробной микрофлорой, содержащейся в слюне. Возможно заражение бешенством. Диагноз выставляется на основании анамнеза и данных объективного осмотра, при переломах выполняется рентгенография. Лечение включает ПХО, перевязки, антибиотикотерапию, введение антирабической вакцины. По показаниям в отдаленные сроки проводятся пластические операции.

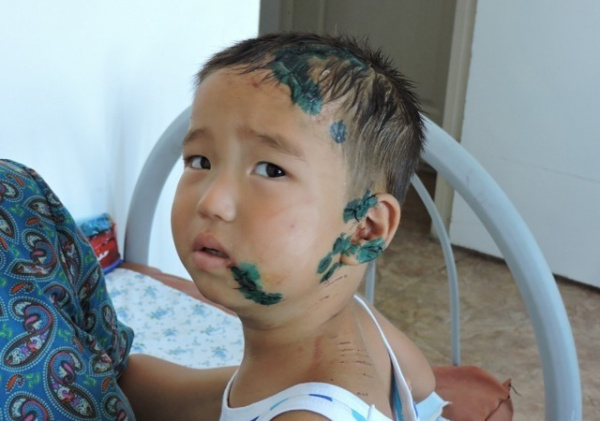
Укушенная рана – достаточно распространенное повреждение. Первое место по частоте укусов занимают собаки. Страдают люди всех возрастов. Повреждение нередко встречается в детском возрасте, что обусловлено недостаточной осторожностью детей при контакте со своими или чужими животными. Значительная часть ран не сопровождается поражением жизненно важных структур, не представляет опасности для жизни, однако возможны тяжелые повреждения с инвалидизацией и смертельным исходом.
Подавляющее большинство ранений наносятся домашними и бродячими животными, нередко встречаются укусы человека. В отдаленных районах возможны нападения диких хищников. С учетом распространенности различают следующие причины возникновения укушенных ран:
- укусы собак;
- травмы, нанесенные кошками;
- повреждения при укусах мелких грызунов: мышей, крыс, морских свинок, белок;
- укусы человека;
- травмы при контакте с зубами лошадей;
- укусы волков, медведей, рысей, других хищников.
Большинство укусов собак располагаются на голени и предплечье. При нападении людей, кошек, грызунов, лошадей чаще страдают руки. Дикие хищники наносят раны корпуса и конечностей. Все теплокровные животные, за исключением привитых, могут быть переносчиками бешенства. В отдельных случаях встречаются укусы рептилий: черепах, ужей. Такие укушенные раны также сопряжены с повышенным риском развития банальных гнойных инфекций, но бешенство хладнокровными животными не передается.

Укушенная рана может выглядеть как колотая или рваная. В первом случае в ткани проникают только клыки, образуется узкий глубокий раневой канал, в котором практически всегда развивается инфекция из-за обильного обсеменения и затруднения оттока отделяемого. Во втором случае в тело погружаются не только клыки, но и другие зубы. Крепкий захват сопровождается попыткой вырвать кусок тканей. Кожа, подкожная клетчатка, мышцы, а в тяжелом случае и кости раздавливаются и разрываются под давлением зубов и из-за движения челюстей.
В результате образуется рана с неровными раздавленными краями, с торчащими фрагментами мышц, лоскутами кожи. На дне раны могут быть видны отломки костей. Может наблюдаться повреждение крупных сосудов и нервов с развитием обильного кровотечения, неврологических расстройств. В последующем рваные раны воспаляются. Возможен некроз кожи и подлежащих тканей.
Симптомы укушенной раны
Внешний вид повреждения определяется видом и размером животного, обстоятельствами травмы. Укусы собак представляют собой поверхностные следы на коже или выглядят как глубокие рваные раны с разрывами тканей и следами клыков. Размер укусов сильно варьируется – от небольших ранок, нанесенных мелкими породами, до тяжелых повреждений при атаке крупного животного. Мелкие собаки чаще кусают за нижнюю часть голени и кисти рук, средние и крупные – за голени и предплечья.
Собаки бойцовых пород иногда перекусывают кости, вырывают большие куски мягких тканей, откусывают мелкие части тела. Укусы кошек представляют собой небольшие, но болезненные колотые ранки, окруженные царапинами. Для грызунов типичны множественные поверхностные повреждения, которые они очень быстро наносят своими мелкими зубами. При укусе лошади на коже остаются следы резцов.
Укус человека характеризуется наличием ровного следа, состоящего из двух полуокружностей, дефект мягких тканей выявляется редко, как правило – при драках, сочетается с другими травмами. Наиболее тяжелые повреждения наносят дикие животные. Возможны крупные дефекты мягких тканей, переломы, частичные либо полные отрывы конечностей, сочетание укушенных ран с глубокими следами когтей, повреждения внутренних органов.
При исследовании в укушенных ранах обнаруживаются сгустки крови, инородные предметы (кусочки одежды). Края рваных ран неровные, раздавленные, размозженные, синюшные, со свисающими кожными лоскутами. На дне обнаруживаются куски костей и мышц. Мягкие ткани раздавлены, порваны. Возможно обильное кровотечение. При повреждении магистральных сосудов отмечается отсутствие пульса на дистальных артериях, при разрыве нервов наблюдаются двигательные и чувствительные расстройства. В тяжелых случаях развивается травматический либо геморрагический шок.
Основным осложнением укушенных ран считается инфицирование. Воспалительный процесс возникает практически в 100% случаев подобных повреждений. Может наблюдаться распространение инфекции на окружающие ткани с образованием гнойных затеков, абсцессов, флегмон. Опасность для жизни представляет генерализация инфекции с развитием сепсиса.
Другими возможными осложнениями являются парезы вследствие травм нервов, обезображивание, грубое рубцевание с ограничением функций поврежденного сегмента. Укушенные раны лица часто заживают с формированием значительного косметического дефекта. Возможна потеря глаза, части уха или носа. При инфицировании рабивирусом и отсутствии профилактики наблюдается бешенство со смертельным исходом.
Постановку диагноза и лечение осуществляет врач-травматолог. При повреждении нервов к обследованию привлекают неврологов, при травмах лица назначают консультацию лицевого хирурга. Из-за характерного внешнего вида укушенных ран диагностика не представляет затруднений, даже если пациент находится в бессознательном сознании или не может пояснить обстоятельства травмы.
Дополнительные методы обследования при небольших ранах не требуются. При обильном кровотечении назначают срочные анализы крови для оценки кровопотери. При переломах производят рентгенографию голени, предплечья, других сегментов. При двигательных и чувствительных расстройствах осуществляют неврологический осмотр.

Лечение укушенной раны
Помощь на догоспитальном этапе
Рану обильно промывают, обрабатывают антисептиком, закрывают стерильной повязкой. При быстром промокании салфетки используют давящую повязку. При обильном артериальном кровотечении накладывают жгут на плечо либо бедро. При переломе предплечья или голени конечность фиксируют с помощью шины с захватом двух соседних суставов. Если пострадавшего покусало чужое домашнее животное, хозяина просят показать ветеринарный паспорт с отметками о прививках. Действительна прививка от бешенства, сделанная не более 1 года назад.
Специализированное лечение
Небольшие ранки при поступлении обрабатывают, перевязывают. При средних и крупных повреждениях проводят ПХО под местной анестезией или общим наркозом. Рану промывают, удаляют сгустки и инородные тела, иссекают нежизнеспособные ткани, устанавливают дренажи. Ушивание не показано из-за высокой вероятности нагноения. При значительном зиянии возможно наложение первичных одиночных стягивающих швов либо первично-отсроченных швов. Большинство ран заживают вторичным натяжением.
Характер микробных ассоциаций в пасти разных животных различается, поэтому схема антибиотикотерапии зависит от вида укусившего животного:
- Собаки: в слюне присутствуют золотистый и зеленый стафилококки, пастерелла, фузобактерии, бактероиды. Эффективны линкомицин, ципрофлоксацин.
- Кошки: в пасти преобладают пастереллы и золотистый стафилококк. Показано лечение ципрофлоксацином и аналогами.
- Грызуны: слюна содержит стрептобациллы. Рекомендован амоксициллин.
- Человек: в слюне обнаруживаются стафилококки, стрептококки, коринебактерии, бактероиды. Применяют ципрофлоксацин, амоксициллин или клиндамицин.
Из-за риска образования ассоциаций с анаэробными микроорганизмами перечисленные антибиотики назначают в сочетании с метронидазолом. Пациентам проводят перевязки. Если укушенная рана нанесена диким, бродячим или непривитым животным, выполняют прививки от бешенства по специальной схеме: в день укуса, на 3, 7, 14, 30 и 90 день. После заживления ран по показаниям осуществляют остеосинтез, пластические операции.
Прогноз
Прогноз в большинстве случаев благоприятный, заживление укушенной раны завершается полным выздоровлением. При укусах крупных животных в отдаленном периоде могут выявляться грубые рубцы, нарушения функции, обусловленные значительным повреждением тканей. Особенно опасны укусы диких хищников, бойцовых, крупных сторожевых собак. Отмечается высокая вероятность развития осложнений, иногда наблюдается летальный исход.
Профилактика
Профилактика предусматривает соблюдение мер предосторожности при контактах с домашними животными, правил поведения в лесу. Детям необходимо разъяснять, как правильно вести себя со своими и чужими собаками и кошками. К числу общественных мероприятий относится отлов бродячих собак.
Читайте также:
- Врожденный вывих коленного сустава: атлас фотографий
- Надъядерное расстройство саккад глаз (саккадических движений)
- Лечение тринитротолуоловой катаракты. Профилактика ТНТ-катаракты
- Влияние бактерий кишечника на ее воспалительную реакцию
- Миокардиопатические, органические шумы сердца. Функциональные шумы сердца
