Клиника хантавирусной инфекции. Диагностика хантавирусного синдрома
Добавил пользователь Владимир З. Обновлено: 10.01.2026
Bunyaviridae содержит род Hantavirus, который состоит по крайней мере из 4 серологических групп с 9 вирусами, вызывающими 2 основных, иногда перекрывающих друг друга клинических синдрома:
Вирусами, вызывающими геморрагическую лихорадку с почечным синдромом, являются Хантаан, Сеул, Добрава (Белград), Сааремаа, Амур и Пуумала.
Аргентина: вирусы Андес, Араракуара, Бермехо, Жукитиба, Лечигуана, Лагуна Негра, Масиэль и Оран
Бразилия: вирусы Араракуара и Жукитиба
Чили и восточная Боливия: вирус Андес
Северная Америка: вирус Син Номбре, канала Блэк-Крик, Байу и Мононгахела
Панама: вирус Чокло
Парагвай и Боливия: вирус Чёрной Лагуны
Хантавирусы выявляются по всему миру у диких грызунов, у которых вирус выделяется вместе со слюной, мочой и экскрементами в течение всей жизни. Передача происходит между грызунами. Передача инфекции к человеку происходит через вдыхание пыли, содержащей частицы экскрементов грызунов или через их укусы (редко). Последние данные свидетельствуют о том, что от человека к человеку может возникать передача вируса Андес. Инфекции, приобретаемые естественным образом и в лаборатории, регистрируются всё чаще.
Лабораторный диагноз хантавирусной инфекции устанавливается с помощью серологических тестов и полимеразной цепной реакции с обратной транскрипцией (ОТ-ПЦР). Серологические анализы включают иммуноферментный анализ (ИФА) и Вестерн-блоттинг, а также стрип-блоттинг. Серологическая диагностика в Северной Америке должна быть способной дифференцировать инфекции, вызванные вирусами Сеул (Seoul) и Син Номбре (Sin Nombre) из-за потенциальной перекрестной реактивности. Культивирование вируса является технически трудным, и требуется лаборатория с 3 уровнем биологической безопасности.
Общие справочные материалы
1. Milholland MT, Castro-Arellano I, Suzán G, et al: Global diversity and distribution of hantaviruses and their hosts. EcoHealth 15 (1):163-208, 2018. doi:10.1007/s10393-017-1305-2.
Геморрагическая лихорадка с почечным синдромом
Геморрагическая лихорадка с почечным синдромом начинается как похожее на грипп заболевание и может прогрессировать до шока, кровотечения и почечной недостаточности. Диагноз ставится с помощью серологического анализа и полимеразной цепной реакции (ПЦР). Смертность составляет 6–15%. Лечение включает рибавирин внутривенно.
Некоторые формы геморрагической лихорадки с почечным синдромом имеют легкую форму (например, эпидемическая нефропатия, вызываемая вирусом Пуумала, которая встречается в Скандинавии, западной части бывшего Советского Союза и Европе). Некоторые из них, как правило, протекают легко, но иногда течение болезни может быть тяжелым (например, вирус Сеул, который имеет повсеместное распространение у диких бурых и домашних крыс). Другие формы лихорадки – тяжелые (например, вызванные вирусом Хантаан, как это происходит в Корее, Китае и России, или вирусом Добрава (Белград), как это происходит на Балканах).
Инфекция передается людям при вдыхании пыли, инфицированной выделениями грызунов.
Клинические проявления
Инкубация – приблизительно 2 недели.
При легких формах инфекция часто бессимптомна.
При манифестных формах ГЛПС начало заболевания внезапное, с высокой температурой тела, головной болью, болью в спине и животе.
Характерна относительная брадикардия, преходящая умеренная гипотония наблюдается приблизительно у половины пациентов, шок – реже. После 4-го дня развивается почечная недостаточность.
У приблизительно 20% пациентов наблюдается притупление чувствительности. Припадки или тяжелые фокальные неврологические симптомы проявляются у 1%. У пациентов развивается полиурия, и они выздоравливают через несколько недель. Протеинурия, гематурия и пиурия также могут наблюдаться; возможно возникновение почечной недостаточности.
Диагностика
Серологический анализ или полимеразная цепная реакция (ПЦР)
Геморрагическая лихорадка с почечным синдромом может быть заподозрена у пациентов с возможным заражением вирусом, если у них есть лихорадка, склонность к кровоизлияниям и кровотечениям и почечная недостаточность.
В таких случаях проводят общий анализ крови, тест уровня электролита, анализы функции почек, анализы коагуляции и анализ мочи. Предположительный диагноз хантавирусной инфекции можно быстро подтвердить сочетанием тромбоцитопении, протеинурии и микрогематурии в анализах. Во время гипотензивной фазы продолжается увеличение гематокритного числа и лейкоцитоза и развивается тромбоцитопения. Альбуминурия, гематурия и выбросы красных и белых кровяных телец могут наблюдаться обычно между 2 и 5 днями. Во время полиурической фазы часто наблюдаются отклонения в электролитном составе крови.
Диагноз геморрагической лихорадки с почечным синдромом в конечном счете основывается на серологическом анализе или ПЦР.
Прогноз
Смерть может наступить во время полиурической фазы вследствие нарушений водно-электролитного баланса или вторичных инфекций. Восстановление обычно занимает 3–6 недель, но может понадобиться до 6 месяцев.
В целом летальность составляет 6–15%, как правило, у пациентов с более тяжелыми формами. Остаточная почечная дисфункция нехарактерна, кроме случаев болезни в тяжелой форме, которая выявляется на Балканах.
Лечение
Лечение геморрагической лихорадки с почечным синдромом проводится рибавирином внутривенно: ударная доза 33 мг/кг (максимум 2,64 г), затем 16 мг/кг каждые 6 часов (максимум 1,28 г каждые 6 часов) в течение 4 дней, затем 8 мг/кг каждые 8 часов (максимум 0,64 г каждые 8 часов) в течение 3 дней.
Поддерживающий уход, который может включать гемодиализ, важен, особенно во время полиурической фазы.
Хантавирусный легочный синдром
Хантавирусный легочный синдром (ХТС) регистрируется в США (главным образом, в юго-западных штатах), Канаде (главным образом, в западных провинциях) и в Южной Америке и Панаме. Начинается как грипп и в течение нескольких дней вызывает некардиогенный легочный отек. Диагноз ставится с помощью серологического анализа и полимеразной цепной реакции с обратной транскрипцией (ОТ-ПЦР). При более тяжелых случаях заболевания смертность достигает 50%. Лечение носит поддерживающий характер.
Большинство случаев ХЛС вызваны
Хантавирусом Син Номбре, вирусом Анд и хантавирусом Choclo
Вирусами Black Creek Canal, Muleshoe или вирусом Bayou в юго-восточной части США и в Мексике
Вирусом New York (вариантом вируса Sin Nombre) на Восточном побережье США
Хантавирусы Convict Creek и Isla Vista распространены на территории западного побережья Северной Америки
Вирусы Черной лагуны (и его вариант вирус Рио Маморе), Андес-подобный вирус Hu39694, Лехигуанаса, Орана, Централ Плата, Буэнос-Айрес, Рио-Мерим, Юквитиба, Юквитиба-подобный, Апе Айме-Итапуа, Араукария, Хабора, Неембуку, Анахатуба, Кастело ду Соньос, Марипо, а также хантавирусы Бермехо в Южной Америке.
Инфекция передается человеку через вдыхание пыли, содержащей частицы выделений американских грызунов семейства хомяковых (особенно оленьей мыши, при передаче вируса Син Номбре). Большинство случаев регистрируются на западе реки Миссисипи весной или летом, как правило, после проливных дождей, что вызывает рост растительности, являющейся источником пищи для грызунов и, таким образом, способствующей росту их популяции.
Симптомы и признаки хантавирусного пульмонального синдрома
Хантавирусный легочный синдром вначале развивается как гриппоподобный синдром с острой лихорадкой, миалгией, головной болью и симптоматикой со стороны желудочно-кишечного тракта. 2–15 дней спустя (в среднем 4 дня) у пациентов быстро появляются признаки некардиогенного легочного отека и гипотония.
У нескольких пациентов были случаи комбинации геморрагической лихорадки с почечным синдромом и легочным синдромом, вызванные хантавирусом. Могут встречаться и легкие формы заболевания.
Диагностика хантавирусного легочного синдрома
Хантавирусный легочный синдром можно заподозрить у пациентов с возможным заражением вирусом, если у них есть необъяснимый клинически или рентгенологически легочный отек. Рентген грудной клетки может показать усиленный сосудистый рисунок, линии Kerley B, двусторонние инфильтраты или плевральные выпоты.
Если данное заболевание заподозрено, то должна быть сделана эхокардио-графия, чтобы исключить кардиогенный легочный отек.
Также обычно выполняют общий анализ крови, анализ на печеночные пробы и анализ мочи. Характерны умеренный нейтрофильный лейкоцитоз, гемоконцентрация и тромбоцитопения. Типично небольшое повышение уровней лактатдегидрогеназы, аспартатаминотрансферазы и аланинаминотрансферазы на фоне уменьшения уровня альбумина в сыворотке. Анализ мочи показывает минимальные отклонения.
Диагноз ГСП ставится по серологическому анализу или обратной транскриптазой-ПЦР.
Прогноз при хантавирусном легочном синдроме
Пациенты с ГСП, которые переживают первые несколько дней, быстро идут на поправку и полностью выздоравливают через 2–3 недели, часто без осложнений. При более тяжелых формах хантавирусного легочного синдрома смертность достигает 50%.
Лечение хантавирусного легочного синдрома
Лечение легочного синдрома, вызванного хантавирусом, поддерживающее. Могут потребоваться механическая вентиляция, тщательный контроль за показателями и сосудосуживающие препараты. При тяжелой сердечно-легочной недостаточности может помочь экстркорпоральная гемооксигенация (см. также Centers for Disease Control and Prevention: Hantavirus Virus: Treatment).
Дополнительная информация
Следующий англоязычный ресурс может оказаться информативным. Обратите внимание, что The manual не несет ответственности за содержание этого ресурса.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Клиника хантавирусной инфекции. Диагностика хантавирусного синдрома
Мало изучен. В отличие от вируса геморрагической лихорадки с почечным синдромом возбудитель обладает тропностью к эндотелию капилляров легких, вызывая системное поражение мелких кровеносных сосудов (капилляров, артериол и венул). Повреждение микроциркуляторного русла сопровождается выработкой эндогенных медиаторов, которые усиливают развитие ДВС-синдрома.
Вследствие этого наблюдается выход плазмы крови за пределы стенки сосудов; развиваются периваскулярныи отек, гемоконцентрация, нарушение микроциркуляции, гиповолемия. В микроциркуляторном русле легких нарастают сосудистые повреждения и развивается быстро прогрессирующий отек легких (дистресс-синдром). При патогистологическом исследовании находят типичные хантавирусные включения в эндотелиальных клетках сосудов не только легких, но и миокарда, лимфатических узлов, селезенки и других органов. Сочетанное поражение легких и миокарда приводит к выраженным нарушениям его сократительной функции, развитию сердечно-сосудистых осложнений, вплоть до кардиогенного шока.
Инкубационный период от 3 дней до 6 недель. В развитии болезни наблюдается три периода: 1) продромальный; 2) кардиопульмональный (собственно разгар болезни); 3) период реконвалесценции.
Продромальный период длится 3-5 суток (иногда до 7-10 дней). Появляются общие симптомы интоксикации, как и при других вирусных инфекциях (недомогание, слабость, ломящая боль в пояснице, мышечная боль), наблюдаются также озноб, повышение температуры тела, сухой кашель; возможны рвота и диарея, боль в животе, артралгии.

Кардиопульмональный период продолжается от 1 до 5 дней. Типичными признаками этого периода болезни является сухой кашель, затем - с гнойной мокротой. Появляются и усиливаются одышка, чувство нехватки воздуха. Нарастает тахикардия, снижается АД. Прогрессируют общая слабость, головокружение, возникает обильное потоотделение и появляется боль в груди. При аускультации и рентгенологически выявляется отек легких, быстро нарастающий. Возникающая боль в животе сочетается с появлением периферических отеков, олиго- и анурии, катаральных явлений в верхних дыхательных путях, а также сыпи геморрагического характера.
Усиливаются симптомы интоксикации, выявляется ригидность затылочных мышц и другие менингеальные знаки. Быстро нарастает отек легких, острая дыхательная недостаточность. В этот период часто наступает летальный исход. Летальность раньше достигала 80%; в последнее время снизилась до 40%.
Реконвалесценция в случае благоприятного течения болезни медленная (до 1,5-2 недель), но довольно быстро (за 1-2 дня) уменьшается дыхательная недостаточность, восстанавливаются нарушения гемодинамики и диурез. Восстановление нарушенных функций легких идет медленно. Для полного их восстановления требуются месяцы (иногда до 6 мес).
Быстро прогрессирующий отек легких и острая дыхательная недостаточность (ОДН) могут быть и при других клинических ситуациях, но они, как правило, в отличие от ХКПС сопровождаются выраженным поражением других органов и систем. Решающее значение в установлении диагноза имеют данные эпиданамнеза: наличие большого количества грызунов в жилых помещениях, их экскрементов, сезон года.
Из специфических методов обнаружения вируса и антител к нему применяют ПЦР, твердофазный метод ИФА и реакцию иммуноблота; проводят определение специфических lgM-антител в острой стадии болезни и IgG в позднем периоде с целью ретроспективной диагностики случаев заболеваний с остро развивающейся картиной кардиопульмонального синдрома. В периферической крови -лейкоцитоз с нейтрофильным сдвигом влево, тромбоцитопения.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Хантавирусная инфекция. Геморрагическая лихорадка с почечным синдромом (ГЛПС)
Хантавирусная инфекция — группа широко распространенных нетрансмиссивных зоонозных болезней человека, протекающих в виде геморрагической лихорадки со специфическим поражением почек в странах Старого Света или в виде прогрессирующей легочной недостаточности вследствие респираторного дистресс-синдрома в странах Нового Света.
Возбудители этой группы болезней — вирусы рода Hantavirus семейства Bunyaviridae, адаптированы к паразитированию у различных видов грызунов семейства Muridae порядка Rodentia. В отличие от арбовирусов хантавирусы передаются человеку от грызунов с помощью аэрозоля из экскретов инфицированных животных, реже при употреблении зараженных воды и продуктов или при контакте кожи и слизистых оболочек с инфицированными объектами внешней среды и тканями грызунов. Естественная передача вирусов человеку от грызунов через укус кровососущих членистоногих не установлена.
Из 14 известных хантавирусов 4 вида являются возбудителями геморрагической лихорадки с почечным синдромом (ГЛПС) в Европе, Азии и Африке и 6 видов—возбудителями хантавирусного легочного синдрома (ХЛС) в странах Америки.
Геморрагическая лихорадка с почечным синдромом (ГЛПС) — природно-очаговая хантавирусная болезнь с разнообразными нетрансмиссивными путями заражения, протекающая в виде остролихорадочного заболевания с развитием геморрагического синдрома и нефрозонефрита.
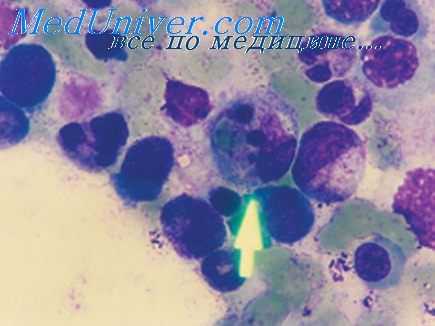
Заболевание впервые описано в 1913 г. на Дальнем Востоке («манчжурий гастрит»), в последующие годы очаги ГЛПС выявлены на Урале, в Поволжье, Дентальных и Северо-Западных районах России, в странах Скандинавии (эпидемическая нефропатия, G. Myhrman, 1951 г.), Восточной и Центральной Европы, на Балканском полуострове, в Корее («корейская геморрагическая лихорадка») и на севере Китая. Активное изучение инфекции стало проводиться после крупной эпидемии болезни в 1951-1953 гг. в Корее среди американских военнослужащих (около 3000 больных).
Вирусная природа болезни установлена А.А. Смородинцевым в 1940-1944 гг. и подтверждена МЛ. Чумаковым в 1956 г. В 1976-1977 гг. H.W. Lee, P.W. Lee в легких полевки Apodemus aerarius, отловленной в Корее вблизи реки Хантаан, выявили вирус, получивший название Hantaan virus. Изучению инфекции способствовала разработка в 1981 г. методов клеточного культивирования вируса, выделенного в самостоятельный род Hantavirus. В последующем были выявлены другие виды вирусов, вызывающие сходные с ГЛПС заболевания в Европе, Азии и Африке.
Возбудители — 4 вида вирусов рода Hantavirus семейства Bunyaviridae, различающиеся по антигенным свойствам, адаптации к разным видам грызунов и вызывающие различные нозогеографические варианты заболеваний: Hantaan virus, распространенный в Восточной Европе и Азии; Seoul virus с повсеместным распространением; Dobrava-Belgrade virus, распространенный в Западной и Южной Европе, Средиземноморье и европейской части России, и Puumala virus, распространенный в странах Европы, в европейской части России, в Западной, Северной и Центральной Азии.
Хантавирусы являются сферическими частицами диаметром 90-110 нм, имеют липидную оболочку, содержащую гликопротеины (Gl, G2), и нуклеокапсид, заключающий односпиральную (-) РНК. Вирусы инактивируются в течение получаса при нагревании до 50 °С, сохраняются при температуре холодильника в течение 12 час, разрушаются многими дезинфектантами. В отличие от других буньявирусов хантавирусы не патогенны для лабораторных животных, с трудом культивируются на клеточных линиях позвоночных животных.
Инфекция, вызываемая хантавирусом
Клиника и признаки ГЛПС. Начальная стадия ГЛПС
Выраженность проявлений ГЛПС может заметно варьировать в зависимости от вида возбудителя, однако, в отличие от других буньявирусных инфекций, бессимптомные варианты хантавирусной инфекции наблюдаются редко. Наиболее характерная картина ГЛПС развивается при инфекции Hantaan virus.
В клинической картине ГЛПС отечественные и зарубежные исследователи выделяют ряд периодов. Общепринятой классификации не существует. Согласно клинической классификации Б.З. Сиротина (1977), различают начальный (доолигурический) период, олигурический, полиурический, восстановительный периоды и различные клинические варианты болезни — гипотензивный (коллаптоидный), геморрагический, абдоминальный, псевдоменингоэнцефалический и смешанный и разнообразные осложнения.
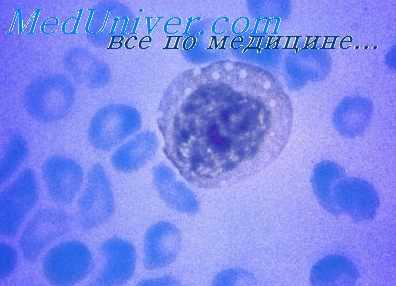
При тяжелом течении болезни на 3-5-й дни заболевания развивается гиповолемический шок (гипотензивный период), характеризующийся нарастанием тахикардии в сочетании с падением АД и кожной гипотермией, тахипноэ, распространенным цианозом, преренальной олигоанурией. При лабораторном обследовании в этот период обнаруживают нейтрофильный лейкоцитоз, часто с увеличением количества молодых клеток, выраженную тромбоцитопению, увеличение СОЭ (30-40 мм/ч), значительное повышение показателей гематокрита и относительной плотности плазмы крови, ацидоз, признаки гипокоагуляции с уменьшением содержания фибриногена и плазменных факторов свертывания крови, часто повышается активность трансфераз. Шок является причиной 1/3 летальных исходов ГЛПС.
На 6-9-й день болезни температура обычно понижается до субфебрильного или нормального уровня, однако состояние больного, как правило, резко ухудшается в связи с развитием острой почечной недостаточности (олигоанурический период). Больные отмечают усиление болей в поясничной области, которые часто становятся нестерпимыми, заставляют больного принимать вынужденное положение в постели.
Прогрессивно снижается диурез вплоть до полной анурии. При осмотре больных выявляется бледность кожных покровов, отечность и геморрагичесюе пропитывание кожи век сочетающиеся с цианозом дистальных отделов конечностей, определяются выраженная кровоточивость слизистых оболочек, кровоизлияния в месте инъекций, кровахарканье, нередко наблюдаются кровавая рвота, дегтеобразный стул. Пульс земедлен, АД часто повышено, может определяться набухание шейных и других периферических вен. Развиваются клинические и рентгенологические признаки отека легких. Может развиваться уремическая эклампсия, являющаяся причиной половины летальных исходов ГЛПС.
Патогномоничным лабораторным признаком ГЛПС в этот период является массивная протеинурия на фоне резкого уменьшения диуреза. Выведение белка может достигать 33-85 г/л мочи, при этом интенсивность протеинурии может значительно изменяться в течение суток («альтернирующая протеинурия»). В осадке мочи закономерно обнаруживаются зернистые и «фибринные» цилиндры, инкрустированные эпителиальными клетками. Прогрессируют азотемия, гиперкалиемия, значительно уменьшаются показатели гематокрита и относительной плотности плазмы крови.
Олигурический период нередко осложняется разрывом почечной капсулы и надрывом коркового слоя почек, часто обусловленными неправильной тактикой ведения, особенно транспортировкой больного. Возможны кровоизлияния в миокард, легкие, головной мозг, гипофиз, надпочечники и в другие органы. Нередко больные ГЛПС в этот период подвергаются операции по поводу болей в животе, при этом обычно обнаруживается забрюшинная гематома. Может присоединяться вторичная инфекция, усугубляющая прогноз.
Читайте также:
- Поражение глаз от хлорохина. Глаза при лечении малярии
- Механический раздражитель вестибулярного аппарата. Фистула вестибулярного аппарата
- Пути метастазирования мезотелиомы в лимфатические узлы
- ВИЧ-миелопатия. Диагностика вич миелопатии. Лечение вич миелопатии.
- Пальпация запястья и кисти с медиальной (локтевой) стороны
