Клиника опухолей двенадцатиперстной кишки. Рак тощей, подвздошной, слепой кишки
Добавил пользователь Алексей Ф. Обновлено: 10.01.2026
Опухоли тонкого кишечника и двенадцатиперстной кишки представлены довольно разнородной группой доброкачественных и злокачественных новообразований. Лимфома тонкой кишки относится к злокачественным новообразованиям. Рак тонкой кишки развивается медленно. Начало его проявляется неспецифическими и маловыраженными симптомами, которые присущи многим заболеваниям пищеварительного тракта.
В Юсуповской больнице в процессе лечения больных раком тонкого кишечника и двенадцатиперстной кишки принимают лечение хирурги-онкологи, химиотерапевты, радиологи, психологи. Мультидисциплинарный подход, использование современных химиотерапевтических препаратов и новейших методик лучевой терапии, виртуозное выполнение хирургами операций позволяет улучшить прогноз пятилетней выживаемости. Пациенты клиники онкологии обеспечены индивидуальными средствами личной гигиены, диетическим питанием. Медицинский персонал осуществляет профессиональный уход за пациентами до и после операции. Пациенты в терминальной стадии заболевания получают паллиативную медицинскую помощь.
Причины рака тонкого кишечника
Рак тонкого кишечника – злокачественное новообразование отделов тонкого кишечника: двенадцатиперстной, тощей или подвздошной кишки. В большинстве случаев рак тонкого кишечника развивается на фоне хронических ферментативных или воспалительных заболеваний органов пищеварения:
- Язвенной болезни;
- Целиакии;
- Дуоденита;
- Энтерита;
- Дивертикулита;
- Неспецифического язвенного колита;
- Болезни Крона.
В раковую опухоль могут трансформироваться эпителиальные доброкачественные новообразования кишечника. Преобладающее поражение двенадцатиперстной кишки врачи объясняют раздражающим действием желчи и сока поджелудочной железы на начальный отдел тонкого кишечника, его активным контактом с канцерогенами, которые поступают в пищеварительный тракт с пищей.
Факторами повышенного риска развития рака тонкого кишечника является спорадический или семейный аденоматозный полипоз. Вероятность возникновения рака тонкого кишечника выше лиц, подвергшихся радиационному облучению или страдающих алкогольной зависимостью, курильщиков, людей, в чьём рационе преобладают консервированные продукты, животные жиры, жареная пища. Существует взаимосвязь ь между раком толстой кишки и злокачественными новообразованиями тонкого кишечника.
Факторы риска
Случаи спорадического или семейного аденоматозного полипоза являются факторами повышенного риска развития рака тонкого кишечника. Вероятность возникновения рака тонкого кишечника выше у:
- Курильщиков;
- Лиц, подвергшихся радиационному облучению;
- Страдающих алкогольной зависимостью;
- Людей, в чьем рационе преобладают животные жиры, консервированные продукты, жареная пища.
По характеру роста опухолевой ткани различают экзофитный и эндофитный рак тонкого кишечника.
- Экзофитные опухоли растут в просвет кишки, вызывая ее сужение и развитие кишечной непроходимости; макроскопически могут напоминать полип или цветную капусту;
- Эндофитные формы рака инфильтрируют стенку тонкого кишечника в глубину, сопровождаясь кишечным кровотечением, перфорацией и перитонитом.
По гистологической структуре злокачественные опухоли тонкого кишечника чаще представлены аденокарциномой, реже в онкологической практике встречаются саркомы, карциноид, лимфома кишечника.
Виды рака тонкого кишечника
В зависимости от характера роста опухолевой ткани онкологи выделяют экзофитный и эндофитный рак тонкого кишечника. Экзофитные новообразования растут в просвет кишки, вызывают её сужение и развитие кишечной непроходимости.
Внешне они напоминают цветную капусту или полип. Эндофитные формы опухолей инфильтрируют стенку тонкого кишечника в глубину. Они сопровождаются кишечным кровотечением, прободением и перитонитом.
Симптомы и признаки рака тонкого кишечника
Рак тонкого кишечника характеризуется полиморфизмом проявлений. Это связано с вариабельностью локализации, гистологической структуры и размеров новообразования. В начальных стадиях болезни пациенты предъявляют следующие жалобы:
- Периодически повторяющиеся спастические боли в животе;
- Неустойчивость стула (поносы сменяются запорами);
- Тошнота и рвота;
- Метеоризм.
Если опухолевый процесс прогрессирует отмечается интоксикация, снижение массы тела. При деструкции злокачественной опухоли тонкого кишечника возникают симптомы кишечного кровотечения, перфорации кишечной стенки. Содержимое кишки попадает в брюшную полость и приводит к перитониту.
Экзофитный рост опухолей может сопровождаться симптомами обструктивной кишечной непроходимости. Если новообразование сдавливает соседние органы, развивается ишемия кишечника, панкреатит, желтуха, асцит.
Иногда происходит сращение опухоли с мочевым пузырём, соседними кишечными петлями, толстым кишечником, сальником с образованием единого малоподвижного конгломерата. При изъязвлении и распаде рака тонкого кишечника возникают кишечные свищи.
Кинические проявления рака подвздошной кишки развиваются постепенно. Первыми симптомами являются диспептические явления:
- Тошнота;
- Рвота;
- Нарушение;
- Моторики;
- Сильные спастические колики.
У пациентов быстро снижается аппетит, появляется отвращение к еде и уменьшается масса тела. При множественных опухолях возникает кишечная непроходимость. Она характеризуется болями в животе, рвотой сначала желудочным содержимым, а затем и кишечным, вздутием живота, сухой кожей и обезвоживанием. При саркомах тонкого кишечника часто наблюдаются кишечные кровотечения.
Симптомы рака двенадцатиперстной кишки
Наиболее характерным и первым симптомом рака 12 перстной кишки является боль. На ранних стадиях заболевания болевой синдром с вовлечением в патологический процесс нервных элементов кишечной стенки. В этот период боль постоянная, ноющая, не связана с приёмом пищи. При местно распространённом процессе и прорастании раковой опухоли в брыжейку толстой и тонкой кишки, поджелудочную железу, боли становятся жгучими. Возрастает их интенсивность и продолжительность, появляется постоянное чувство тяжести в подложечной области.
Развитие непроходимости проявляется нарастающими признаками сужения двенадцатиперстной кишки. Боль при раке 12-перстной кишки отдаёт в спину. Это обусловлено общностью иннервации двенадцатиперстной кишки с поджелудочной железой, привратником, печенью и желчным пузырём, желчными протоками. Тонкокишечная высокая непроходимость возможно развивается при распространении карциноида тонкой кишки на брыжейку. При экзофитном росте раковые опухоли часто подвергаются распаду. В этом случае первым признаком заболевания может быть внутрикишечное кровотечение.
Рак большого дуоденального сосочка (код по МКБ-10 С24) вызывает повышение давления в билиарной зоне и развитие механической желтухи. Для карциноида тонкой кишки характерно развитие паранеопластических синдромов, которые связаны с выработкой гормонов. Их симптомами являются приливы, аритмии и бронхоспазм.
Первым симптомом злокачественной опухоли большого дуоденального сосочка часто становится механическая желтуха, которая возникает на фоне соматического благополучия. Вначале желтуха перемежающаяся. Нормализация биохимических показателей крови обусловлена уменьшением отёка в области стенозированного желчного протока. При прогрессировании рака фатерова сосочка желтуха становится более стойкой. После интенсивных болей, сопровождающихся ознобами и проливными потами, у пациентов изменяется цвет кожи. Больные жалуются на выраженный зуд. Преходящий характер желтухи на поздних стадиях заболевания обусловлен распадом рака большого дуоденального сосочка, который сопровождается временным восстановлением проходимости желчного протока.

При пальпации живота врачи определяют увеличенную печень. У 60% пациентов под нижним краем печени прощупывают увеличенный желчный пузырь. При продолжительном нарушении проходимости желчевыводящих путей возникают цирроз печени и хронический панкреатит. Если рак большого дуоденального сосочка прорастает в стенку кишечника, при последующем распаде опухоли возможны кровотечения. При региональном метастазировании отмечается болевой синдром изменяется.
Характерной особенностью рака большого дуоденального сосочка является ранняя потеря веса. Причиной похудания становятся сужение или перекрытие просвета протоков поджелудочной железы, из-за которых в пищеварительный тракт перестают поступать ферменты, так необходимые для расщепления жиров и белков. Снижение веса и авитаминоз становятся причиной мышечной слабости.
У больных раком большого дуоденального сосочка часто наблюдаются поносы. Они сопровождаются вздутием и болями в животе. Каловые массы глинисто-серые, зловонные. В запущенных случаях может выявляться жировой кал. При появлении регионарных метастазов отмечается характера болевого синдрома изменяется. На поздних стадиях определяются истощение и расстройства функций органов, которые поражены отдалёнными метастазами.
Диагностика рака тонкого кишечника
При злокачественной опухоли двенадцатиперстной кишки врачи Юсуповской больницы выполняют фиброгастродуоденоскопию и контрастную рентгеноскопию. Для диагностики рака терминального отдела подвздошной кишки информативными являются колоноскопия и ирригоскопия.
Рентгенография пассажа бария позволяет выявить препятствия на пути продвижения контрастного препарата, участки сужений и супрастенотического расширения кишки. Во время эндоскопического исследования врач производит биопсию для последующей морфологической верификации диагноза. В сложных для диагностики случаях проводят селективную ангиографию брюшной полости.
Для того чтобы выявить метастазы и прорастание рака тонкого кишечника в органы брюшной полости, в Юсуповской больнице проводят комплексное обследование пациентов:
- Ультразвуковое исследование печени, поджелудочной железы, почек, надпочечников;
- Мультиспиральную компьютерную томографию органов брюшной полости;
- Рентгенографию грудной клетки;
- Сцинтиграфию костей.
Рак тонкого кишечника дифференцируют от доброкачественных опухолей, туберкулёза кишечника, окклюзии мезентериальных сосудов, болезни Крона. У женщин проводят дифференциальную диагностику с новообразованиями матки и придатков.
Пациентам с подозрением на рак тонкой кишки назначаются следующие исследования:
Клиника опухолей двенадцатиперстной кишки. Рак тощей, подвздошной, слепой кишки
Карциноид. Лейомиосаркома, лимфосаркома кишечника
Является наиболее частой злокачественной опухолью тонкой кишки и червеобразного отростка слепой кишки. В тонкой кишке локализуется преимущественно в дистальных петлях подвздошной (80% случаев). Мужчины поражаются в 2 раза чаще, чем женщины.
В отличие от других злокачественных опухолей карциноид редко метастазирует и в 2/3 случаев протекает без клинических симптомов, поэтому чаще обнаруживается при вскрытии [Carlson, Good, 1973]. Почти в 7з случаев карциноиды сочетаются со злокачественными опухолями другой локализации. Они возникают из либеркюновых желез, затем распространяются на подслизистую мышечную и серозную оболочки, далее — на брыжейку, вызывая ее сморщивание и локальную деформацию стенки, а также фиксацию и изгиб пораженного сегмента кишки, придавая ему вид садового шланга. При этом слизистая оболочка может оставаться нормальной. Опухоль состоит из одного или нескольких внутристеночных узлов и заметного сужения просвета кишки обычно не вызывает, однако может быть причиной инвагинации кишки. Метастазируют лишь опухоли, диаметр которых превышает 2 см.
Рентгенодиагностика карциноидных опухолей трудна. Она базируется в основном на сочетании указанных выше признаков и типичной локализации процесса. При селективной ангиографии выявляют сужение сосудов брыжейки, их звездчатую деформацию и минимальное накопление контрастного вещества в опухоли. В отличие от регионарного энтерита (болезнь Крона) при карциноиде вены не выявляются.
Лейомиосаркома чаще располагается в проксимальном отделе двенадцатиперстной и в тощей кишке, составляя 10% злокачественных опухолей тонкой кишки [Carlson, Good, 1973]. Лейомиосаркомы, как правило, изъязвляются (иногда с образованием свища), кровоточат, обусловливая развитие анемии. Диаметр опухоли обычно превышает 5 см. Опухоль может достигать очень больших размеров (диаметр до 20 см) и вызывать непроходимость кишки или обтурационную желтуху. Лейомиосаркомы очень рано и обильно метастазируют. В 2/3 случаев они растут преимущественно в сторону брюшной полости, смещая соседние органы. Обычно пальпируются.
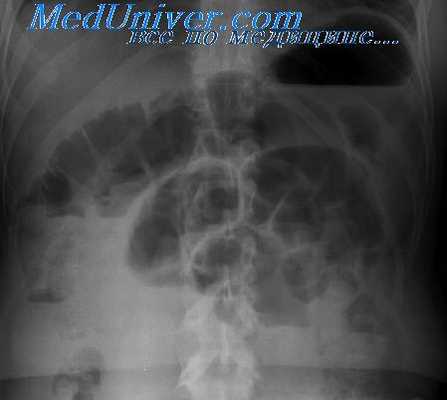
В случае преимущественно внекишечного роста опухоли наблюдается оттеснение прилежащих петель кишки с наличием на рентгенограмме брюшной полости «свободной» зоны. Иногда рентгенологически отличить лейомиосаркому от лейомиомы и рака кишки очень трудно. В подобных случаях установлению правильного диагноза способствуют ангиография и эндоскопия с биопсией.
Лимфосаркома составляет примерно 20% злокачественных опухолей тонкой кишки. В отличие от аденокарциномы она одинаково часто локализуется как в тощей, так и в подвздошной кишке. Лимфосаркома может прорастать в смежные органы и ткани. В толстой кишке она встречается реже, обычно в виде ограниченного (опухолевидного) или диффузного (инфильтративного) поражения. Наиболее часто процесс локализуется в слепой кишке и ректосигмоидальном отделе.
Лимфосаркома распространяется преимущественно вдоль кишки, инфильтрируя на ранних стадиях развития главным образом подслизистую и мышечную оболочки. Однако рост опухоли сопровождается утолщением складок и перестройкой рельефа слизистой оболочки, неровностью контуров кишки, наличием неправильной формы узелков и бляшковидных инфильтратов. С увеличением опухоли в центральном ее отделе наступает некроз с изъязвлением слизистой оболочки и образованием в ряде случаев свищей. Вследствие некроза опухоли просвет пораженного участка кишки кажется нормальным или даже расширенным. При этом отчетливо выражены ригидность стенки и разрушение слизистой оболочки в зоне расположения опухоли и на границе с ней.
Макроскопическая картина отличается большим многообразием форм: опухоль может иметь вид одиночных или множественных узелковых или полипоподобных образований, циркулярной инфильтрации без изъязвления или с изъязвлением слизистой оболочки, сужением или расширением просвета пораженного сегмента кишки и, наконец, крупного инфильтрата с преимущественно внекишечным распространением, склонного к некрозу и образованию большой полости. В связи со столь выраженной вариабельностью форм дифференцировать лимфосаркому и другие опухоли кишечника нередко очень трудно.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Клинические проявления первичных и вторичных злокачественных опухолей двенадцатиперстной кишки идентичны. Они во многом определяются быстротой и характером роста опухоли, а также ее локализацией и размерами. Больные жалуются на чувство тяжести и тупые боли, потерю аппетита, тошноту, рвоту, похудание. При локализации опухоли в области большого соска двенадцатиперстной кишки рано появляется и постепенно нарастает безболевая желтуха, а также увеличивается желчный пузырь (симптом Курвуазье). При этом опухоль может расти экзофитно или иметь вид ригидной, выступающей в просвет кишки язвы с подрытыми краями и широким дном. Опухоли любого отдела кишки могут быть причиной кровотечения и кишечной непроходимости.
Рак тощей и подвздошной кишки встречается редко. Поражаются чаще начальный отдел тощей и терминальная петля подвздошной кишки. Характерен инфильтративный рост с циркулярным распространением опухоли по окружности кишки и стено-зированием ее просвета. Часто изъязвляется, может быть причиной кишечного кровотечения. Клинически проявляется нарастающей кишечной непроходимостью, анемией.
Во время рентгенологического исследования с применением зондовой энтерографии при экзофитном раке обычно обнаруживают небольших размеров, неправильной формы дефект наполнения с нечеткими и неровными очертаниями, а при циркулярной инфильтрации кишки — неравномерное сужение ее просвета на ограниченном участке, соответствующее пальпируемому уплотнению. Рельеф внутренней поверхности кишки в зоне поражения имеет атипичный вид, эластичность стенки нарушена. Супрастенотическое расширение кишки отсутствует или выражено весьма умеренно.
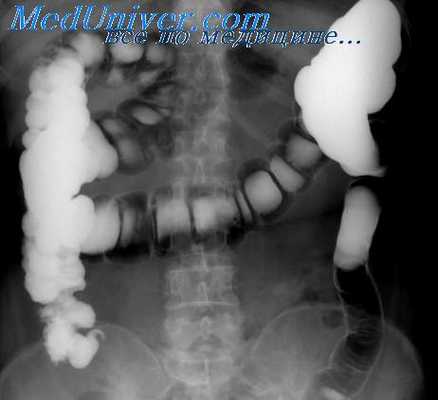
Рак слепой кишки встречается часто, растет, как правило, экзофитно, легко изъязвляется. Долго не нарушает проходимости кишки, имеющей широкий просвет и жидкое содержимое. Хорошо пальпируется. Клинически проявляется поздно, вызывая боли, похудание, анемию. Лишь при локализации опухоли в области подвздошно-слепокишечной заслонки возникают признаки частичной кишечной непроходимости. При рентгенологическом исследовании на одной из стенок кишки обычно выявляется крупный различной формы дефект наполнения с неровными, нечеткими контурами и бугристой поверхностью. Иногда опухоль циркулярно охватывает всю кишку. В центре опухоли нередко обнаруживается изъязвление. Стенка кишки в зоне поражения ригидна, складки слизистой оболочки на границе с опухолью разрушены.
Опухоли больших размеров могут выполнить весь просвет слепой кишки и обусловить симптом ее «ампутации»: подвздошная кишка, которая, как правило, в процесс при этом не вовлекается, непосредственно переходит в высокорасположенный «конец» толстой кишки. Истинная причина этой рентгенологической картины легко устанавливается при раздувании кишки газом, особенно при исследовании в латеропозиции на левом боку. Редко встречающиеся в слепой кишке эндофитные опухоли вызывают циркулярное сужение ее просвета и ригидность стенок, что отчетливо видно при исследовании в условиях двойного контрастирования.
Ворсинчатые опухоли кишечника. Злокачественные опухоли кишечника
В группе доброкачественных эпителиальных опухолей кишечника рядом особенностей выделяются ворсинчатые опухоли. Встречаются они в любом отделе толстой кишки, но наиболее часто — в прямой. Растут обычно экзофитно, но могут распространяться («стелиться») вдоль слизистой оболочки кишки. Имеют мягкую консистенцию, часто озлокачествляются. Проявляются болями внизу живота, поносом с выделением большого количества слизи, крови.
Контуры образуемого экзофитной ворсинчатой опухолью дефекта наполнения нечеткие, а рельеф его поверхности имеет сетчатый рисунок. При дозированной компрессии и раздувании кишки воздухом форма и размеры дефекта наполнения меняются. При «стелющихся» ворсинчатых опухолях определяется различных размеров краевой дефект наполнения, форма которого в процессе исследования также меняется.
Наибольшую информацию для диагностики доброкачественных опухолей получают при рентгенологическом исследовании кишки в условиях двойного контрастирования и искусственной ее гипотонии. Контрастную взвесь и газ целесообразно вводить в тонкую кишку через дуоденальный зонд, а в толстую — с помощью клизмы. Однако рентгенологически определить вид доброкачественной опухоли, как правило, не удается.
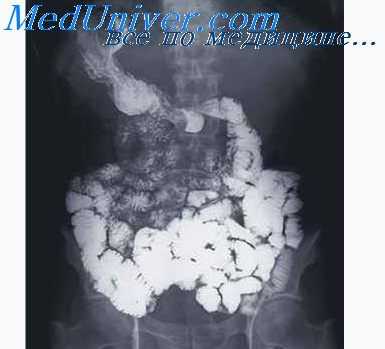
Только обнаружение при обычном исследовании множественных полипов, особенно при одновременном наличии их в желудке или других отделах кишечника, может служить достаточным основанием для вывода об аденоматозном характере опухоли. Применяя же ангиографию, можно легко отличить липому, не имеющую сосудов, от лейомиомы, невриномы и гемангиомы. В других случаях при непроходимости (соответствующей клинической картине) прибегают к эндоскопии с обязательным взятием кусочка опухоли для гистологического исследования и установления точного диагноза. Срочная прицельная эндоскопия с биопсией показана также в тех случаях, когда обнаруживаются рентгенологические признаки возможного озлокачествления доброкачественной опухоли: большая (диаметром более 5 см) опухоль, увеличение ее размеров и изменение формы и втяжения стенки кишки у основания опухоли или ее ножки.
Однако необходимо иметь в виду, что нечеткость контуров не всегда свидетельствует о малигнизации: она, например, может наблюдаться при наличии мягких полипов, близко прилежащих друг к другу [Антонович В. Б., 1976].
Злокачественные опухоли. В кишечнике встречаются злокачественные опухоли в основном двух видов — рак и саркома. Двенадцатиперстная и тощая кишка поражается значительно чаще, чем подвздошная. В толстой кишке опухоли наиболее часто локализуются в сигмовидной, ободочной и прямой, затем — в слепой кишке. В 15% случаев рак толстой кишки сочетается с другой патологией [Spjut, Navarrete, 1973], в том числе со второй опухолью (5%). Почти в 4% случаев раку ректосигмоиднои области сопутствует злокачественный процесс внекишечной локализации.
Среди злокачественных опухолей двенадцатиперстной кишки наиболее часто встречается аденокарцинома (80% случаев), значительно реже — лейомиосаркома и лимфосаркома. Злокачественные опухоли этой локализации отличаются высокой агрессивностью, склонны к метастазированию и преимущественно инфильтративному росту, приводящему к сужению просвета кишки и нарушению ее проходимости. Лишь в небольшом проценте случаев они имеют вид бугристого образования на широком основании и еще реже — на ножке.
Рак слепой кишки
Слепая кишка – начальный отдел толстого кишечника. Она расположена в правой подвздошной области (справа внизу в брюшной полости) и благодаря своему строению сравнивается с вертикальным мешком. В нижней части слепой кишки находится червеобразный отросток.
В Юсуповской больнице созданы все условия для лечения больных раком слепой кишки:
Пациенты в рамках научных исследований, которые проводятся в клинике, имеют возможность получать новейшие лекарственные средства. Рост злокачественного новообразования может начаться в любом отделе желудочно-кишечного тракта. Рак слепой кишки составляет примерно пятую часть всех онкологических заболеваний толстого кишечника.

Причины
Непосредственная причина рака слепой кишки – не распознанная иммунной системой и вовремя не уничтоженная клеточная мутация, вследствие чего запускается бесконечный цикл деления и роста опухолевых клеток. Злокачественные новообразования слепой кишки, по мнению экспертов Всемирной организации здравоохранения, могут развиваться под воздействием следующих провоцирующих факторов:
- Излишнего употребления красного мяса, прошедшего кулинарную обработку;
- Возрастных изменений в тканях и ослабления кишечной перистальтики;
- Наследственной предрасположенности;
- Хронических заболеваний и патологических состояний желудочно-кишечного тракта (воспалительных, язвенных, дискинетических, доброкачественных неопластических процессов);
- Экологических факторов;
- Присутствия и активности в организме онкогенных вирусов (папилломавируса человека и некоторых подтипов вируса герпеса);
- Курения.
Единой причины, по которой развивается опухоль слепой кишки, учёными до сегодняшнего дня не установлено.
Для рака слепой кишки применяется TNM классификация. В ней T обозначает размер опухоли, N – наличие поражения лимфатических узлов, M – наличие отдалённых метастазов. Заболевание протекает в 4 стадии:
- Стадия 0 характеризуется очень маленькими размерами опухоли, поражением только верхнего слоя стенки слепой кишки, отсутствием метастазов в регионарных лимфатических узлах;
- При первой стадии рака слепой кишки патологический процесс распространяется на второй и третий слой толстой кишки, однако не прорастает на внешнюю сторону кишечника, отсутствуют метастазы в лимфатических узлах;
- На II стадии злокачественная опухоль прорастает на внешнюю стенку слепой кишки, лимфоузлы не поражаются и метастазов не наблюдается;
- На третьей стадии заболевания опухоль начинает прорастать на близлежащие органы и ткани, поражаются лимфатические узлы, но отдалённых метастазов врачи не выявляют;
- На терминальной, четвёртой, стадии рака слепой кишки злокачественная опухоль начинает прорастать в прилегающие ткани и органы, при этом поражаются лимфатические узлы и выявляются отдалённые метастазы.
Выделяют следующие гистологические типы рака слепой кишки:
- Аденокарцинома развивается из эпителиальных клеток слизистой оболочки кишки;
- Перстневидноклеточный рак имеет вид пузырьков;
- Недифференцированный рак считается наиболее агрессивной формой злокачественного новообразования;
- Неклассифицируемый рак является злокачественной опухолью, которая не относится ни к одной из гистологических форм;
- Плоскоклеточный рак – опухоль слепой кишки, которая состоит из клеток плоского эпителия;
- Железисто-плоскоклеточный рак – новообразование, состоящее их плоского и железистого эпителия.
Аденокарцинома слепой кишки бывает экзофитной или эндофитной опухолью. Она может расти в просвет слепой кишки или прорастать все слои кишечной стенки. Опухоль часто прорастает в мочевой пузырь, матку, придатки, предстательную железу у мужчин, тонкий кишечник, брюшную стенку. Аденокарцинома дает метастазы наиболее часто в печень, редко в легкие, костную систему, мозг. Аденокарцинома бывает высокодифференцированная и низкодифференцированная. Клетки высокодифференцированной опухоли близки к здоровым клеткам, способны выполнять свои функции. Низкодифференцированная опухоль состоит из переродившихся клеток, неспособных выполнять свои функции. Благоприятный прогноз у пациентов с высокодифференцированными опухолями. Онкологи Юсуповской больницы устанавливают диагноз и назначают лечение, учитывая результаты гистологического исследования биологического материала, полученного во время биопсии.
Симптомы и признаки
Злокачественные опухоли, локализованные в слепой кишке, характеризуются длительным бессимптомным течением. Быстро прогрессирующий субъективный дискомфорт отмечается на поздних этапах заболевания и не обладает патогномоничной спецификой, которая указывала бы именно на локализацию опухоли в слепой кишке. Пациенты предъявляют следующие жалобы:
- Тошнота, плохой аппетит, отрыжка;
- Метеоризм, внешне необъяснимое чередование поносов и запоров;
- Боль в правой части живота.
По мере увеличения опухоли в размерах и её повреждения каловыми массами прогрессирует кровоточивость. Она в течение определённого периода может оставаться скрытой, проявляться нарастающими симптомами анемии и астении:
- Апатией;
- Шаткостью;
- Слабостью, быстрой утомляемостью;
- Бледноземлистым цветом кожи;
- Исхуданием.
Частое или регулярное истечение алой крови при дефекации – один из типичных симптомов колоректального рака любой локализации. В терминальной стадии болезни обычно присоединяются следующие признаки рака слепой кишки:
- Интенсивный болевой синдром, обусловленный прорастанием опухоли в окружающие структуры и давлением на соседние органы;
- Явления частичной кишечной непроходимости или полного перекрытия просвета кишки;
- Желтуха и печеночная недостаточность, поскольку строение кишечной системы циркуляции лимфы и кровоснабжения обусловливает метастазирование опухолевого процесса в печень.
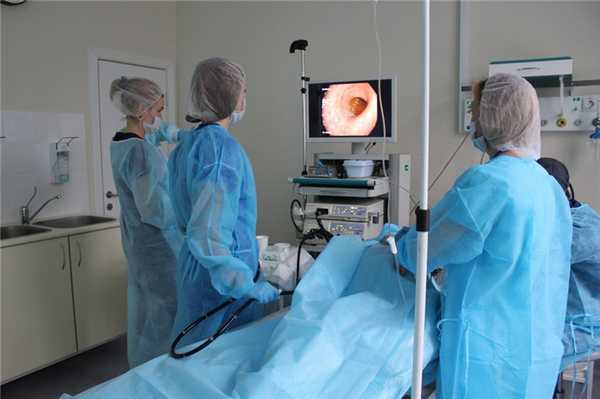
Диагностика
Предварительный диагноз «рак слепой кишки» специалисты клиники онкологии устанавливают в ходе сбора жалоб и анамнеза, клинического осмотра. Опухоль большого размера можно выявить во время пальпации живота. В целях дифференциальной диагностики, для уточнения расположения, формы и размеров опухоли, выявления метастазов проводят дополнительные методы исследования:
- Колоноскопию;
- Ирригоскопию;
- Компьютерную томографию;
- Ультразвуковой скрининг;
- Диагностическую лапароскопию.
В ходе эндоскопического или лапароскопического исследования врачи обязательно отбирают материал для гистологического анализа, который позволяет прийти к однозначным диагностическим выводам. Наиболее информативным методом диагностики рака сигмовидной кишки является ректоскопия. При сигмоидоскопии обследуют до 25 см дистального отдела толстой кишки.
Использование гибкого сигмоидоскопа и колоноскопа позволяет провести более точную предоперационную диагностику рака слепой кишки. Большой чувствительностью обладает рентгенологический метод с использованием двойной контрастной клизмы. Он позволяет выявлять небольшие по размеру опухоли. Злокачественное новообразование проявляется в виде характерного сужения или уплотнения, которое находится в контрастной зоне. В сомнительных случаях врачи Юсуповской больницы повторяют обследование или проводят колоноскопию.
Все более широкое распространение приобретает сканирующая компьютерная томография с контрастированием воздухом. Этот метод используют при принятии окончательного решения о необходимости оперативного вмешательства. В Юсуповской больнице для выявления рака слепой кишки широко используют спиральную компьютерную томографию с малой толщиной среза, так называемую «виртуальную колоноскопию».
Клетками карциномы кишки продуцируется раковоэмбриональный антиген (РЭА) – онкомаркер рака. Однако он недостаточно специфичен для того, чтобы служить надёжным индикатором существования опухоли. Раковоэмбриональный антиген обнаруживают и при панкреатите, воспалительных процессах кишечника, у курильщиков и у лиц, которые злоупотребляют алкоголем. Тест на РЭА используют у больных с исходно высоким уровнем этого онкомаркера после проведения хирургической операции. Его уровень после успешной операции снижается, а увеличение концентрации РЭА в послеоперационном периоде может быть первым признаком рецидива новообразования.
Врачи Юсуповской больницы проводят дифференциальную диагностику рака слепой кишки со следующими заболеваниями:
- Дивертикулезом толстой кишки;
- Язвенным и ишемическим колитом;
- Синдромом раздражённой кишки.
Другие заболевания, проявляющиеся ректальными кровотечениями (геморрой, полипоз) затрудняют постановку диагноза. Боли в области правой половины живота могут свидетельствовать о развитии острого аппендицита. Если у пациента определяются положительные симптомы «острого живота», ему выполняют ургентную операцию, во время которой устанавливают истинную причину болевого синдрома.
Тубулярная аденома слепой кишки относится к доброкачественным новообразованиям. Она может проявляться симптомами, напоминающими признаки раковой опухоли.
Лечение
Одной из ключевых особенностей рака слепой кишки является то, что он полностью и безрецидивно излечим почти 93-97% случаев. Это относится лишь к начальным стадиям заболевания. Ранняя диагностика злокачественной опухоли – жизненно важный вопрос. По этой причине врачи Юсуповской больницы при наличии симптомов заболеваний кишечника исключают прежде всего рак.
Лечение опухоли слепой кишки всегда носит интенсивный комбинированный характер. Онкологи Юсуповской больницы задействуют все три основных направления современной онкологии – хирургическое вмешательство, лучевое лечение и химиотерапию.
Приоритетным способом лечения данного вида рака считается хирургическое удаление опухоли. С помощью лапароскопии проводятся операции на начальных стадиях опухолей. Во время эндоскопических операций минимально повреждаются окружающие ткани.
При растущих опухолях выполняется широкая резекция участка пораженной слепой кишки и брыжейки, удаляется лимфатический аппарат. Проводится правосторонняя гемиколэктомия: хирург удаляет до 20 см терминального отдела подвздошной кишки, правую половину толстой кишки, в том числе восходящую, слепую, правую треть поперечно-ободочной кишки и печеночную кривизну.
При множественном поражении органов и тканей метастазами операция по удалению опухолей не проводится, выполняется устранение тяжелых симптомов – непроходимости кишечника, назначается антибактериальная терапия, химиотерапия и паллиативное лечение. Хороший прогноз у больных с отсутствием метастазов в регионарных лимфатических узлах.
Консервативную терапию рака слепой кишки в Юсуповской больнице проводят в случае невозможности проведения оперативного вмешательства. Врачи клиники онкологии применяют новейшее оборудование ведущих мировых производителей для лучевой терапии и противоопухолевые препараты последнего поколения. Они оказывают эффективное действие и обладают минимальным спектром побочных эффектов.
Воздействие цитостатических лекарственных средств позволяет уменьшить размер новообразования, что повышает шансы его успешного удаления. Системная химиотерапия уничтожает малейшие раковые очаги и предотвращает развитие рецидива опухоли после операции. В зависимости от гистологической природы новообразования, реакции пациента на химиотерапевтические лекарства, врачи Юсуповской больницы используют монохимиотерапию (назначают 1 цитостатический препарат, который эффективно поражает данный вид раковых клеток) или полихимиотерапию – комбинацию нескольких различных видов лекарственных средств, деструктивно влияющих на опухоль.
Лучевые методы используются при подготовке к операции в качестве способа уменьшения массы опухоли. В Юсуповской больнице радиотерапия проводится на современном оборудовании. Линейные ускорители генерируют облучение, которое с предельной точностью поражает только мутированные ткани, не задевая здоровых клеток. Мощность оборудования позволяет сократить время проведения сеанса, тем самым, воздействие на весь организм является более щадящим.
Лечение рака слепой кишки включает проведение радиохирургических методов, в частности, использование кибер-ножа (Cyber Knife). Установка позволяет сфокусировать в одной точке 150-300 тонких лучей. Они попадают в нужную цель под разными углами, не оказывая губительного воздействия на здоровые ткани. Там, где лучи пересекаются (в опухоли слепой кишки) создаётся высокий уровень радиации. Благодаря высокодозному точному облучению количество сеансов может быть сокращено до 2-5.
В некоторых случаях врачи применяют специализированные методы лучевой терапии: интраоперационную лучевую терапию или брахитерапию. Эти виды лучевого лечения помогают избавиться от небольших опухолей, которые невозможно удалить оперативным путём. Интраоперационная лучевая терапия выполняется во время операции. В данном случае используют высокую однократную дозу лучевой терапии для уничтожения труднодоступной опухоли слепой кишки.
Брахитерапия проводится крошечными SIR-сферами с радиоактивным веществом под названием иттрий-90. Её используют при вторичном раке печени, возникшем на фоне злокачественной опухоли слепой кишки, когда операция не является вариантом выбора. Метод позволяет замедлить рост раковых клеток.
Если рак слепой кишки находится на первой стадии развития, отсутствует прорастание опухоли в соседние органы и метастазы, в Юсуповской больнице проводят лапароскопическое удаление опухоли. Этот малоинвазивный способ, наиболее щадящий для пациента. Хирургу не требуется делать обширных разрезов. Оперативное вмешательство осуществляется через несколько проколов передней стенки живота.
При более обширных поражениях онкологи иссекают повреждённый участок кишки с прилегающими тканями и накладывают анастомоз – восстанавливают целостность кишечника, создают обходной путь для пищи, сшивая два участка кишки. В некоторых случаях рака слепой кишки, чтобы избежать распространения опухоли на соседние органы, хирурги производят резекцию региональных лимфатических сосудов и узлов вместе с новообразованием, единым блоком. Если сохранить орган не представляется возможным, хирурги удаляют не только слепую кишку, но и участок тонкого или толстого кишечника. Далее формируют колостому – отверстие для вывода содержимого кишечника. Через него каловые массы попадают в калоприёмник, который носит пациент.
В некоторых случаях колостома накладывается на непродолжительное время, чтобы оптимизировать процесс лечения кишечника. Она может быть и постоянной. При современных хирургических методах, которые применяют онкологи Юсуповской больницы, и использовании лучевой терапии, лечении современными химиотерапевтическими препаратами до операции, большинству пациентов с раком слепой кишки, не требуется постоянная колостома. Грамотное применение хирургами клиники онкологии приёмов антибластики, очищения места удаления опухоли от малейших оставшихся атипичных клеток, значительно снижает риски появления рецидива у пациентов Юсуповской больницы.
Прогноз при раке слепой кишки
Прогноз при злокачественных новообразованиях слепой кишки зависит от глубины прорастания первичной опухоли, наличия регионарных и отдалённых метастазов. Показатель пятилетней выживаемости напрямую зависит от стадии рака слепой кишки. В последние несколько десятилетий этот показатель вырос. Это связано с тщательной диагностикой и современными методами лечения, которые применяют онкологи Юсуповской больницы.
Прогноз у пациента после иссечения опухоли зависит не просто от наличия или отсутствия метастазов в регионарные лимфоузлы, а от числа поражённых лимфатических узлов. К неблагоприятным факторам, ухудшающим прогноз при раке слепой кишки, относится прорастание новообразования в жировую клетчатку, перфорация толстой кишки, низкая степень дифференцировки раковых клеток, переход рака на соседние ткани и органы, переход опухоли в просвет крупных вен.
Пятилетняя выживаемость при II стадии рака слепой кишки составляет 85%. Если установлен диагноз «рак слепой кишки 3 стадия», прогноз для пятилетней выживаемости 74%, а при четвёртой стадии опухолевого процесса до пяти лет доживает 6% пациентов. По этой причине онкологи Юсуповской больницы не рекомендуют откладывать визит к врачу при появлении признаков кишечного дискомфорта. Звоните в любое время суток. Контакт-центр Юсуповской больницы работает без выходных и обеденного перерыва.
Читайте также:
