Лучевая диагностика рака носоглотки
Добавил пользователь Skiper Обновлено: 28.01.2026
Рак носоглотки - лучевая диагностика
а) Терминология:
• Рак носоглотки
• Опухоль слизистой оболочки бокового кармана глотки (ямки Розенмюллера), в значительной степени связанная с вирусом Эпштейна-Барр
б) Визуализация:
• МРТ лучше всего позволяет обнаружить инфильтрацию окологлоточного жира, основания черепа, а также опухоли внутри черепа
• В 90% случаев на момент обнаружения имеет место метастатическое поражение заглоточных лимфоузлов, чаще всего II и V уровня
• Вторично измененные лимфоузлы часто достигают большого размера ± некроз
• Опухоль интенсивно накапливает ФДГ
(Слева) При корональной КТ придаточных пазух носа без контрастного усиления, выполненной мужчине 62 лет из Азии с жалобами на заложенность носа и носовые кровотечения, в носоглотке визуализируется массивное асимметричное объемное образование; структура ската неоднородна за счет множественных менее плотных включений.
(Справа) При МРТ Т1ВИ в сагиттальной проекции у этого же пациента в носоглотке визуализируется большое мягкотканное объемное образование, распространяющееся краниально в клиновидную кость и турецкое седло. Скат не вздут, однако в нем не определяется «жировой» гиперинтенсивный сигнал от костного мозга, как это должно быть в норме. (Слева) При МРТ Т1ВИ С+ FS в корональной проекции визуализируется массивное объемное образование, заполняющее носоглотку, умеренно накапливающее контраст. Правый боковой край нечеткий. Опухоль распространяется краниально, инфильтрируя клиновидную кость. Кавернозные синусы не изменены.
(Справа) При МРТ Т1ВИ С+ FS в аксиальной проекции определяется инфильтрация окологлоточного жира. В теле клиновидной кости определяется патологическое накопление контраста, сопоставимое с инфильтрацией костного мозга. Более заметно, тем не менее, патологическое накопление контраста в правом подъязычном нерве. В этом случае стадия опухоли соответствует Т4.
в) Дифференциальная диагностика:
• Доброкачественная лимфоидная гиперплазия аденоидов
• Неходжкинская лимфома носоглотки
• Злокачественная опухоль малой слюнной железы носоглотки
• Макроаденома гипофиза
г) Патология:
• 25%: кератинизирующий рак носоглотки (ранее тип I)
• 75%: некератинизирующий рак носоглотки:
о Связан с вирусом Эпштейна-Барр
о В 15% случаев дифференцированный (ранее тип II)
о В 60% случаев недифференцированный (ранее тип III)
• Редко встречается базалоидный плоскоклеточный рак
д) Клинические особенности:
• Пик заболеваемости: 40-60 лет
• Рак носоглотки (чаще всего недифференцированный и некератинизирующий) у детей возникает редко
• Клинические проявления:
о Кровянистые выделения из носа или носовое кровотечение
о 50-70%: объемное образование (вторично измененные лимфоузлы)
о Серозный отит вследствие обструкции евстахиевой трубы
• Пятилетняя выживаемость при некератинизирующем раке носоглотки - 75%
• При кератинизирующем раке носоглотки пятилетняя выживаемость 20-40%
Лучевая диагностика рака носоглотки
а) Терминология:
1. Аббревиатура:
• Рак носоглотки (РНГ)
2. Определение:
• Первичная злокачественная опухоль слизистой оболочки носоглотки, наиболее строго связанная с ВЭБ инфекцией
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Объемное образование бокового кармана глотки с распространением в глубокие ткани и шейной лимфаденопатией
• Локализация:
о Боковой карман глотки (ямка Розенмюллера)
• Морфология:
о Плохо отграниченное объемное образование слизистой оболочки с глубоким распространением и инвазией
о Лимфаденопатия в 90% при обнаружении
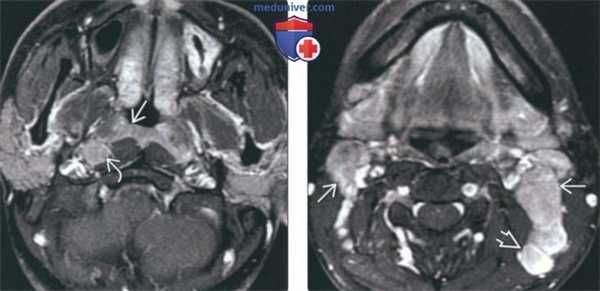
(Слева) На аксиальной МРТ (Т1 ВИ С+ FS) у мужчины 26 лет из Азии с объемными образованиями шеи определяется слегка асимметричное мягкотканое включение в слизистой оболочке носоглотки без признаков инфильтрации превертебральных мышц. Визуализируется увеличенный заглоточный лимфоузел.
(Справа) На аксиальной МРТ (Т1 ВИ С+ FS) у этого же пациента визуализируются увеличенные лимфоузлы II и V уровня, в которых были выявлены метастазы недифференцированного неороговевающего рака, ВЭБ(+). Т1N2, III стадия заболевания.
2. КТ при раке носоглотки:
• КТ с КУ:
о Слабо накапливающая контраст опухоль носоглотки, пересекающая срединную линию
о Часто сочетается с увеличением ± некрозом лимфоузлов
о Заглоточные лимфоузлы часто неотчетливо визуализируются на изображениях, т.к. выглядят изоденсными мышцам
• КТ в костном окне:
о Может обнаруживаться деструкция кортикальной пластинки ската или крыловидных пластинок
3. МРТ при раке носоглотки:
• Т1 ВИ:
о Асимметричное объемное образование, гипо- или интенсивное мышцам; инфильтрация окологлоточного жира и вовлечение костного мозга
• Т2 ВИ:
о РНГ умеренно гиперинтенсивен по сравнению с мышцами
• Т1 ВИ С+FS:
о Лучше всего позволяет оценить инфильтрацию глубоких тканей лица, интракраниальное распространение и поражение кавернозного синуса:
- Наиболее информативны корональные изображения
о Легкое равномерное контрастирование опухоли
4. Сцинтиграфия:
• ПЭТ/КТ:
о Выраженное накопление ФДГ в опухоли, лимфоузлах, метастазах
о Маленькую первичную опухоль можно пропустить на толстых срезах, поскольку головной мозг также накапливает ФДГ
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о МРТ рекомендована Американским Объединенным Комитетом по Раку (АОКР) для стадирования опухоли:
- Наиболее чувствительный метод оценки поражения основания черепа и интракраниальной опухоли
- Более чувствительный, чем клиническое исследование/УЗИ/КТ, метод для выявления заглоточных лимфоузлов
- КТ с КУ-альтернативный метод
о ПЭТ/КТ часто выполняется при N2/3 для стадирования или оценки рецидива опухоли
• Выбор протокола:
о Т1 МРТ наиболее подходит для оценки инфильтрации основания черепа (отсутствие сигнала, характерного для жира) о Постконтрастные аксиальные и корональные изображения позволяют оценить интракраниальное распространение
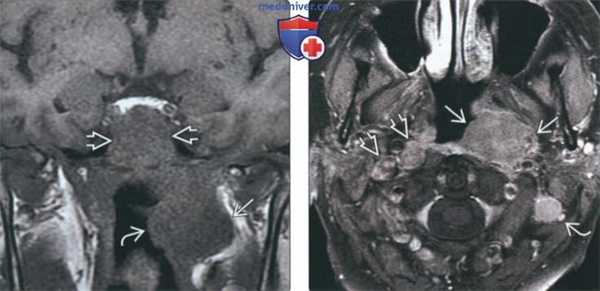
(Слева) На корональной МРТ (Т1) в верхних латеральных отделах носоглотки визуализируется гипоинтенсивное объемное образование, распространяющееся в скат и окологлоточное пространство слева. При эндоскопической биопсии подтвердился неороговевающий рак носоглотки (РНГ).
(Справа) На аксиальной МРТ (Т1 С+ FS) у этого же пациента определяется РНГ в левом боковом кармане носоглотки с распространением в окологлоточное пространство. Хорошо визуализируются вторично измененные контралатеральные заглоточные лимфоузлы и ипсилатеральные лимфоузлы IIВ уровня. T3N2, III стадия.
в) Дифференциальная диагностика рака носоглотки:
1. Доброкачественная гиперплазия лимфоидной ткани миндалин:
• Увеличение аденоидов наблюдается у детей, подростков, ВИЧ-инфицированных
• Симметричное увеличение без инфильтрации соседних тканей
2. Неходжкинская лимфома носоглотки:
• Симметричное срединное объемное образование ± глубокая инфильтрация превертебральных мышц
• Тенденция к вздутию ската в отсутствие инфильтрации
3. Злокачественная опухоль малой слюнной железы полости рта:
• Редкая первичная опухоль; метастатическая лимфаденопатия нетипична
• Маленькая первичная опухоль с обширной инфильтрацией
4. Макроаденома гипофиза:
• Большая опухоль турецкого седла, распространяющаяся через клиновидную кость в носоглотку
• Расширение турецкого седла - ключевой диагностический признак
5. Саркома слизистой оболочки глотки:
• Редкая опухоль; более частый дифференциальный вариант у детей
• Агрессивное подслизистое объемное образование
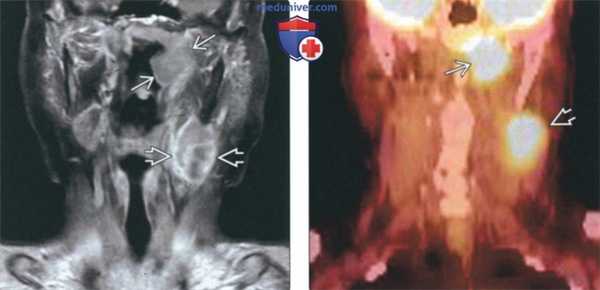
(Слева) На корональной МРТ (Т1 ВИ С+ FS) у женщины 65 лет с впервые выявленным РНГ в носоглотке слева определяется изъязвленное контрастирующееся объемное образование в сочетании с некрозом ипсилатеральных лимфоузлов II уровня. Выявлены также контралатеральные лимфоузлы. При биопсии подтвердился низкодифференцированный ороговевающий рак.
(Справа) На корональном изображении (комбинированная ПЭТ/КТ) определяется интенсивное накопление ФДГ в РНГ слева и в лимфоузле II уровня. Отдаленные метастазы не обнаружены. Стадия РНГ T2N2M0, III стадия заболевания.
г) Патология:
1. Общая характеристика:
• Этиология:
о Неороговевающий (НО) рак строго связан с первичной инфекцией (ВЭБ):
- ДНК ВЭБ обнаружен в опухолевых клетках предзлокаче-ственных (диспластических, in situ) очагов
о Другие предполагаемые факторы:
- Канцерогены (нитрозамины) в пище у детей
- Генетическая предрасположенность: риск выше у родственников 1-й степени родства; HLA-A2 + HLA-BSin2 → выше риск РНГ
- Лучевая терапия (ЛТ) в анамнезе
- Табак и алкоголь преимущественно связаны с базалоидным плоскоклеточным раком (БПКР) и ороговевающим РНГ

2. Стадирование, классификация рака носоглотки:
• Классификация AKOR 2010:
о Стадирование: TNM; стадия N уникальна для РНГ
3. Макроскопические и хирургические особенности:
• Классификация патологических типов по ВОЗ
• Ороговевающий РНГ (ранеетип I):
о Низко-, умеренно-, высокодифференцированный
• НОРНГ:
о ПЦР ВЭБ(+) в 75-100%:
- Дифференцированный (ранее тип II)
- Недифференцированный (ранее тип III)
• БПКР:
о Обычно ВЭБ(-) и ВПЧ(-)
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Кондуктивная тугоухость вследствие обструкции среднего уха:
- Обструкция или инфильтрация евстахиевой трубы
о Кровянистые выделения из носа или носовое кровотечение
о В 50-70% увеличение лимфатических узлов
• Другие признаки/симптомы:
о Редко признаки нейропатии черепно-мозговых нервов
2. Демография:
• Возраст:
о Пик заболеваемости: 40-60 лет
о РНГ редко встречается у детей; в основном недифференцированный НО
• Пол:
о М: Ж = 2,5:1
• Этническая принадлежность:
о Неороговевающий РНГ эндемичен для Южного Китая:
- 800 случаев на миллион
- В остальном в мире заболеваемость о Риск ↓ у китайцев во 2-м и 3-м поколении, рожденных в США
о В США ↑ риску детей афроамериканцев
• Эпидемиология:
о Весь мир, самая частая злокачественная опухоль НГ у взрослых людей:
- Самый распространенный рак у азиатов (мужчин)
о НО РНГ 75% > ороговевающий РНГ 25% > БПКР (редкий)
3. Течение и прогноз:
• Ороговевающий РНГ: наихудший прогноз, пятилетняя выживаемость 20-40%
• НО РНГ: чувствителен к облучению, прогноз лучше, пятилетняя выживаемость - 75%
• БПКР: прогноз в целом неблагоприятный
• В большинстве случаев РНГ проявляется на III стадии (ТЗ и/или N2), IVA стадии (Т4) или IVB стадии (N3)
• В > 90% вторичное поражение лимфоузлов, часто двухстороннее:
о Вначале поражаются заглоточные лимфатические узлы
о Затем лимфоузлы II и V уровня
• В 5% на момент обнаружения имеются отдаленные метастазы (прогноз хуже)
• о Кости: склеротические или литические поражения
о Часто метастазирование в легкие и печень
4. Лечение:
• РНГ в целом чувствителен к облучению, особенно НО РНГ:
о Т1: только ЛТ
о Т2-Т4: ЛТ + химиотерапия
о М1: химиотерапия; ЛТ только при хорошем ответе
• Шейная лимфодиссекция при остаточной опухоли после лечения
е) Диагностическая памятка:
1. Следует учесть:
• В случаях обструкции среднего уха у взрослых тщательно исследуйте носоглотку
• Объемное образование НГ ± лимфаденопатия: вначале исключайте лимфому:
о Чаще располагается срединно и приводит к вздутию ската
2. Советы по интерпретации изображений:
• МРТ (Т1 ВИ) чувствительный метод обнаружения инвазии окологлоточного пространства и костного мозга
• Т1 ВИ С+ключевой метод при интракраниальном, периневральном распространении, инвазии кавернозного синуса
3. Заключение:
• Ищите признаки опухолевой инвазии:
о Инфильтрация окологлоточного жира (Т2)
о Инвазия основания черепа (ТЗ)
о Поражение интракраниальных структур или ЧМН (Т4)
• Типична метастатическая лимфаденопатия; лимфоузлы часто увеличены:
о Преимущественно заглоточные, II и V уровня
о Надключичные лимфоузлы = N3b:
- Вследствие этого важно описать наиболее каудальные лимфоузлы шеи (IV или VB) как возможные надключичные
ж) Список использованной литературы:
1. King AD et al: Detection of nasopharyngeal carcinoma by MR imaging: diagnostic accuracy of MRI compared with endoscopy and endoscopic biopsy based on long-term follow-up. AJNR AmJ Neuroradiol. 36(12):2380-5, 2015
2. Lan M et al: Prognostic value of cervical nodal necrosis in nasopharyngeal carcinoma: analysis of 1800 patients with positive cervical nodal metastasis at MR imaging. Radiology. 276(2):536-44, 2015
3. Lee AW et al: Management of nasopharyngeal carcinoma: current practice and future perspective. J Clin Oncol. 33(29):3356-64, 2015
4. Zhang GY et al: Prognostic value of grading masticator space involvement in nasopharyngeal carcinoma according to MR imaging findings. Radiology. 273(1):136-43, 2014
5. Chan AT: Current treatment of nasopharyngeal carcinoma. Eur J Cancer. 47 Suppl 3:S302-3, 2011
Рак носоглотки - симптомы и лечение
Что такое рак носоглотки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Опря Анны Николаевны, онколога со стажем в 12 лет.
Над статьей доктора Опря Анны Николаевны работали литературный редактор Вера Васина , научный редактор Татьяна Остринская и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Рак носоглотки (Nasopharyngeal cancer) — это злокачественная опухоль верхней части глотки. На ранних стадиях болезнь протекает бессимптомно или маскируется под другие заболевания, например под острые респираторные инфекции. Одним из первых проявлений рака носоглотки могут стать увеличенные шейные лимфоузлы.
В 70 % случаев в носоглотке развивается плоскоклеточный рак — опухоль, исходящая из клеток эпителия слизистой оболочки [3] .
Но могут встречаться и другие злокачественные новообразования:
- исходящие из малых слюнных желёз (аденокарцинома);
- из мягких тканей (саркома);
- из лимфоидной ткани (лимфома);
- из нейроэпителия (эстезионейробластома) [1] .
Распространённость рака носоглотки
В России на рак носоглотки приходится 0,1–0,2 % от всех онкологических болезней. Самая высокая заболеваемость в двух возрастных группах: в 15–25 и 40–60 лет. Мужчины болеют раком носоглотки примерно в пять раз чаще, чем женщины [2] [3] .
Причины рака носоглотки
Причины заболевания до конца не изучены, но известно, что основным фактором развития болезни является вирус Эпштейна — Барр [6] . Этим вирусом заражено более 90 % населения планеты, зачастую заболевание протекает без симптомов и не вызывает осложнений. Лишь у немногих заражённых инфекция становится хронической, что впоследствии может привести к раку [15] .
К другим факторам развития рака носоглотки относятся:
- Хронические воспалительные процессы, вызывающие гиперплазию и метаплазию слизистой оболочки носоглотки, т. е. разрастание и преобразование тканей.
- Анатомические особенности некоторых рас. Рак носоглотки чаще встречается среди народов Юго-Восточной Азии, Африки и Индокитая.
- Профессиональные факторы. Риск развития заболевания выше при работе, связанной с воздействием тепла, пара и пыли. Чаще заболевают сварщики, печники, пекари, кочегары, кузнецы, операторы кузнечных прессов, работники деревообрабатывающей и текстильной промышленности [6] .
- Частое потребление солёной консервированной рыбы. Предположительно, если есть её ежедневно, риск развития рака повышается в несколько раз. Потребление других консервированных продуктов также может повышать риск развития болезни [6] .
В исследовании, проведённом в США, две трети случаев рака носоглотки I типа были связаны с курением, но для II и III типа такую взаимосвязь не выявили [6] . Также не доказано, что рак носоглотки чаще возникает при употреблении алкоголя.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы рака носоглотки
На ранних стадиях рак носоглотки протекает бессимптомно или скрывается под маской острых респираторных инфекций, ринофарингита и аденоидных вегетаций. Кроме того, опухоль не видна и не прощупывается, поэтому часто её выявляют только на поздних стадиях.
Симптомы рака носоглотки зависят от расположения опухоли и направления её роста.
Можно выделить следующие проявления болезни:
- Со стороны полости носа — периодические носовые кровотечения, примесь крови в слюне и прогрессирующая заложенность носа.
- Ушные — пощёлкивание и боли, заложенность уха, ухудшение слуха, односторонний рецидивирующий средний отит.
- Офтальмологические — выпячивание и смещение глазного яблока, опущение верхнего века, косоглазие, снижение остроты зрения и двоение в глазах.
- Расстройство глотания и произношения звуков, провисание мягкого нёба, гнусавость.
- Неврологические — поражение черепно-мозговых нервов может привести к онемению лица, неподвижности половины гортани, отклонению языка в сторону и другим симптомам, связанным с параличом черепно-мозговых нервов. Чаще всего поражаются 3, 5, 6 и 12-й черепные нервы [1][16] .
Боль и затруднения при глотании, возникающие при других видах рака головы и шеи, редко встречаются на ранней стадии рака носоглотки, поскольку очаг находится выше ротоглотки.
Для рака носоглотки характерны метастазы, поражающие шейные лимфоузлы. Нередко первым и единственным симптомом становится их увеличение с одной или обеих сторон шеи, по поводу таких лимфоузлов пациент и обращается к врачу.
Неврологические, офтальмологические и другие симптомы, как правило, возникают на III–IV стадиях. К поздним проявлениям также относят спазм жевательной мускулатуры и головную боль [16] .
Патогенез рака носоглотки
Вирус Эпштейна — Барр связан с несколькими злокачественными опухолями: раком носоглотки, лимфомой и карциномой желудка. Инфекция передаётся через жидкости организма, особенно через слюну, а также половым путём.
Считается, что ядерный антиген вируса Эпштейна — Барр, т. е. его специфический белок, может поражать эпителиальную оболочку носоглотки и приводить к злокачественному перерождению тканей [16] .
Раковые опухоли носоглотки, связанные с вирусом Эпштейна — Барр, представляют собой недифференцированные карциномы с выраженной лимфоидной инфильтрацией — это означает, что опухоль содержит много лимфоцитов . Взаимодействие раковых клеток с лимфоцитами приводит к тому, что клетки опухоли распространяются через лимфоток и развиваются метастазы [1] .
Чаще всего ведущая роль в развитии рака носоглотки при вирусе Эпштейна — Барр принадлежит геномным изменениям, при которых активируется сигнальный путь NF-κB [5] . Этот путь связан с развитием воспаления, делением клеток и программируемой клеточной гибелью. Особую роль он играет в развитии B-лимфоцитов: при недостаточной активности NF-κB созревающие лимфоциты гибнут раньше времени, а при повышенной — могут развиваться злокачественные опухоли.
Вирус Эпштейна — Барр способен активировать путь NF-κB, а также механизмы уклонения от иммунитета, что приводит к неконтролируемому делению клеток и развитию рака [5] .
Связь потребления солёной рыбы с развитием рака объясняется тем, что консервирование в соли неэффективно и может приводить к частичному разложению рыбы. В результате в ней накапливаются нитрозамины. Считается, что они вызывают повреждение ДНК и хроническое воспаление в слизистой оболочке носоглотки, что способствует развитию рака [17] . Такая рыба содержит и другие вещества, которые активируют вирус Эптштейна — Барр и могут повышать риск развития рака [6] .
Классификация и стадии развития рака носоглотки
Согласно классификации Всемирной организации здравоохранения, выделяют три подтипа карциномы носоглотки:
- Ороговевающая плоскоклеточная карцинома, или кератинизирующий плоскоклеточный рак. В 85 % этот тип рака связан с вирусом Эпштейна — Барр.
- Неороговевающая плоскоклеточная карцинома. Бывает дифференцированной и недифференцированной, причём второй тип такой карциномы — самая распространённая форма рака носоглотки.
- Базалоидная плоскоклеточная карцинома — редкий тип опухоли [1][16] .
Международная классификация рака носоглотки по системе TNM (2017 г.) [7]
Наглядно это можно показать так:
Осложнения рака носоглотки
Характер осложнений зависит от распространения рака:
- При прорастании опухоли в область глазницы пациент может потерять зрение.
- При опухолях в области ротоглотки возникает спазм жевательных мышц, нарушается жевание и глотание, что способствует истощению и потере веса.
- Распространение опухоли в кости черепа и головной мозг может вызывать сильную головную боль. При сдавливании нервной ткани может нарушиться дыхание и речь.
- Массивная опухоль проявляется интенсивными носовыми кровотечениями. При распаде опухоли появляется неприятный гнилостный запах изо рта.
- При выраженном поражении шейных лимфоузлов затруднена подвижность шеи, возникает боль в ней, из-за чего нарушается сон[4] .
При распространённом онкологическом процессе, наряду с сильной болью в области головы и/или шеи, может развиться кахексия, анорексия и анемия, что проявляется, прежде всего, выраженной слабостью [18] [19] .
Диагностика рака носоглотки
Лабораторная диагностика
При первичной диагностике, а также для дальнейшей оценки эффективности лечения может проводиться анализ крови на вирус Эпштейна — Барр (количественное определение ДНК методом ПЦР) [9] . С помощью этого анализа можно быстро и недорого оценить эффективность лечения.
Инструментальная диагностика
- Эндоскопия носоглотки — для постановки диагноза проводится осмотр первичной опухоли. Наилучший обзор достигается с помощью гибкого или жёсткого носового эндоскопа. При заполнении опухолью всей полости носоглотки наиболее информативен осмотр через полость рта с помощью 30 ° или 70 ° жёсткого гортанного эндоскопа [1] . Если эндоскопа нет, может использоваться носоглоточное зеркало [11] .
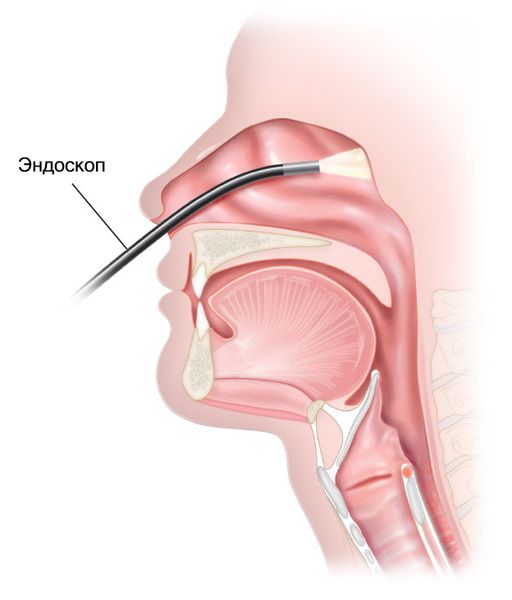
- МРТ (предпочтительно) и/или КТ носоглотки с контрастом — позволяют оценить распространение опухоли и определить стадию болезни.
- УЗИ шейных лимфоузлов — можно выявить изменённые лимфатические узлы. В сочетании с биопсией позволяет подтвердить или исключить метастазы в лимфоузлах.
- УЗИ брюшной полости и забрюшинного пространства — позволяет выявить метастазы в печени и сопутствующие патологии (кисту, мочекаменную болезнь, аденому надпочечников, цирроз печени и др.). Если обнаружены узловые образования, то для уточнения их характера проводится КТ или МРТ брюшной полости с контрастом.
- КТ грудной клетки — позволяет выявить или исключить метастазы в лёгких и сопутствующие болезни (туберкулёз, пневмонию, саркоидоз и др.).
- ПЭТ-КТ — показана при подозрении на распространённый процесс. Также это обследование проводят после лучевой или химиолучевой терапии, чтобы подтвердить полное рассасывание метастазов, выявить возможный рецидив и понять, нужна ли операция по удалению лимфоузлов (лимфаденэктомия) [1][3] .
Биопсия
Для гистологического подтверждения диагноза выполняется биопсия. Образец ткани берут через нос или через рот.
Консультации других врачей
До и после лечения пациентам потребуются консультации смежных специалистов:
- Стоматолог — обучает правильной гигиене полости рта и при необходимости проводит лечение зубов и дёсен. Санация полости рта, проведённая до начала лучевой терапии, позволяет снизить частоту и тяжесть лучевых мукозитов. При выраженном мукозите приходится делать перерыв в лучевой терапии, что плохо влияет на результаты лечения.
- Эндокринолог — консультация проводится после лучевой терапии. Она необходима, потому что после лечения, в среднем через 6–12 месяцев, может развиться постлучевой гипотиреоз. Врач оценивает уровень тиреотропного гормона (ТТГ) через 6, 12,18, 24 месяца после лечения. Также может потребоваться УЗИ щитовидной железы.
- Репродуктолог — консультирует молодых пациентов перед химиотерапией по вопросам фертильности [11] .
По показаниям может потребоваться консультация офтальмолога, оториноларинголога, сурдолога и логопеда.
Оценка нутритивного статуса
Нутритивная поддержка — это лечебное питание, цель которого обеспечить организм всеми необходимыми веществами. Нутритивная поддержка позволяет скорректировать уровень макро- и микронутриентов, улучшить переносимость и ослабить побочные эффекты химио- и лучевой терапии, повысить качество жизни.
Онколог оценивает нутритивный статус как до лечения, так и на всех этапах терапии.
Необходимость нутритивной поддержки определяется по следующим показателям: индекс массы тела (ИМТ) меньше 20, похудение более чем на 5 % за полгода, невозможность есть через рот, среднее или тяжёлое поражение тонкого кишечника, уровень белка в плазме крови менее 60 г/л, уровень альбумина менее 30 г/л. При лечении эти показатели желательно оценивать раз в 7 дней.
Дифференциальная диагностика
Рак носоглотки следует отличать:
- от плоскоклеточной и инвертированной папилломы;
- доброкачественных и злокачественных заболеваний малых слюнных желёз (онкоцитомы, полиморфной аденомы, аденокарциномы, цистаденокарциномы);
- доброкачественных и злокачественных новообразований мягких тканей (юношеской ангиофибромы, нейрофибромы, шванномы, хемодектомы, фибросаркомы, рабдомиосаркомы, нейрофибросаркомы);
- опухолей лимфоидной и кроветворной ткани (лимфосаркомы, ретикулосаркомы, плазмоцитомы, болезни Ходжкина);
- опухолей смешанного происхождения (солидной тератомы, дермоидной кисты, гипофихарной аденомы, менингиомы, хордомы, краниофарингиомы); ;
- эстезионейробластомы;
- метастазов других опухолей в носоглотку, но такие случаи очень редки;
- опухолеподобных состояний (псевдоэпителиальной гиперплазии, онкоцитарной метаплазии и гиперплазии, кисты, гемангиомы, фиброматоза, амилоидоза, инфекционной гранулёмы, гранулёмы Стеварта, гранулематоза Вегенера); и полипозного риносинусита [4] .
Лечение рака носоглотки
Злокачественные опухоли носоглотки высокочувствительны к химио- и лучевой терапии, поэтому эти методы предпочтительны для первичного лечения [11] .
При I стадии рака носоглотки показана лучевая терапия [3] . На этой стадии её проводят без химиотерапии: не доказано, что химиолучевое лечение повышает выживаемость по сравнению с лучевой терапией, но побочных эффектов возникает больше.
При II–IVA стадиях рекомендуется провести химиолучевую терапию с последующей химиотерапией или химио-, а затем химиолучевую терапию [3] . Если после проведённого лечения останутся метастазы в шейных лимфоузлах, потребуется операция. Хирургически удалить опухоль носоглотки очень сложно, поэтому в качестве первичного лечения операция не рассматривается [1] .
При IVB стадии (наличии отдалённых метастазов) назначается химиотерапия с препаратами платины [8] . После химиотерапии может проводиться лучевая и химиолучевая терапия, симптоматическое лечение, операция (при единичном метастазе) [3] .
Основной побочный эффект лучевой терапии в области головы и шеи — это мукозит (эпителиит), который проявляется болью и воспалением слизистой оболочки полости рта. При заболевании затруднён приём пищи, тяжело говорить, иногда трудно открывать рот. Полностью предотвратить это осложнение нельзя, но его течение можно облегчить. Для этого до лечения нужно обратиться к стоматологу, чтобы провести санацию полости рта, а также соблюдать рекомендации врача во время терапии.
Самым грозным осложнением лучевой терапии является остеомиелит. Как правило, заболевание развивается при удалении зуба после лучевой терапии. Удалять плохие зубы нужно за 14 дней до лучевой терапии, в течение двух лет после лечения следует избегать манипуляций, затрагивающих кость челюсти.
Прогноз. Профилактика
Прогноз зависит от времени постановки диагноза, степени распространения опухоли в носоглотке и наличия метастазов [16] . Пятилетняя выживаемость при I стадии составляет 98 %, при II стадии — 92 %, при III стадии — 83 %, при IVA стадии —71 % [12] .
Высокие изначальные или сохраняющиеся к концу лучевой терапии уровни ДНК вируса Эпштейна — Барр являются признаком неблагоприятного прогноза [14] [16] .
Профилактика рака носоглотки
Первичная профилактика. В некоторых исследованиях выявлено, что риск развития рака носоглотки снижается при употреблении фруктов и овощей: моркови, китайской капусты, зелёных листовых овощей, свежих соевых продуктов, апельсинов и мандаринов. Также риск развития болезни был ниже при приёме витаминов Е, С, А по отдельности или в сочетании. Защитное действие фруктов и овощей можно объяснить тем, что они оказывают антиоксидантный эффект и предотвращают образование нитрозаминов [6] .
При наличии профессиональных факторов риска снизить вероятность развития рака носоглотки можно с помощью средств защиты.
Не существует стандартных скрининговых тестов для определения рака носоглотки. Скрининг с тестом на антитела к вирусу Эпштейна — Барр или на ДНК вируса не помог снизить смертность от рака носоглотки [13] .
Вторичная профилактика заключается в знании симптомов, своевременном обращении за медицинской помощью и онконастороженности врачей — повышенной бдительности к симптомам, которыми может проявляться рак.
Во время лечения важно предотвратить развитие побочных эффектов, чтобы не пришлось прерывать цикл терапии. При прохождении химиотерапии рекомендуется заниматься ЛФК, будет полезна психологическая поддержка и курс массажа для уменьшения слабости. Также следует лечить стоматит, гематологические осложнения, ксеростомию и спазм жевательных мышц [3] [10] [20] .
Курильщикам необходимо бросить курить, а бывшим курильщикам воздержаться от курения [11] .
После завершения лечения нужно посещать врача:
- в первый год — раз в 1–3 месяца;
- во 2-й год — раз в 2–6 месяцев;
- на 3–5-й год — каждые 4–8 месяцев, далее раз в год.
При возникновении новых симптомов необходимо сразу же обратиться к врачу.
Рак языка и полости рта - симптомы и лечение
Что такое рак языка и полости рта? Причины возникновения, диагностику и методы лечения разберем в статье доктора Опря Анны Николаевны, онколога со стажем в 12 лет.
Над статьей доктора Опря Анны Николаевны работали литературный редактор Юлия Липовская , научный редактор Татьяна Остринская и шеф-редактор Маргарита Тихонова
Рак языка и полости рта (сancer of the tongue and mouth) — это злокачественная опухоль, развивающаяся на слизистой оболочке передних 2/3 языка, дна полости рта, щёк, нёба и дёсен. Опухоль на корне языка относится уже к группе злокачественных новообразований ротоглотки.
Синонимы: карцинома слизистой оболочки полости рта.
Чаще всего рак слизистой оболочки полости рта проявляется в виде безболезненной незаживающей язвы или уплотнения. Из-за этого опухоль часто путают с травмой слизистой оболочки и не обращают на неё внимания, считая, что всё пройдёт самостоятельно. По статистике, 65 % пациентов обращаются к врачу только на III–IV стадии рака [1] .
Распространённость
97 % злокачественных опухолей полости рта представлены плоскоклеточным ороговевающим раком, происходящим из эпителиальных клеток, которые покрывают слизистую оболочку ротовой полости [3] [17] . В 3 % рак полости рта представлен злокачественными опухолями малых слюнных желёз. Кроме карциномы (рака), есть и другие злокачественные опухоли полости рта: саркома, меланома и лимфома.
Наиболее часто, примерно в 52 % случаев, рак полости рта локализуется на подвижной части языка. Дно полости рта поражается в 20 % случаев, слизистая оболочка щёк — в 7 % случаев. Поражение остальных отделов полости рта встречается реже: частота рака твёрдого нёба — 4 %, альвеолярного отростка нижней и верхней челюсти челюсти — 6 и 4 %, мягкого нёба — 5 %, передних нёбных дужек — 2 % [26] .
Мужчины болеют примерно в 3,5 раза чаще женщин. Средний возраст заболевших составляет 61 год [1] .
Причины рака языка и полости рта
Алкоголь и табак. 75 % всех злокачественных опухолей слизистой оболочки полости рта связаны с употреблением алкоголя и табака, в том числе бездымного (т. е. жевательного) [18] . По данным исследования, курение более 40 сигарет в день в 7 раз повышает риск развития рака полости рта, а потребление более 800 г крепких спиртных напитков в неделю — в 6 раз. У мужчин, которые курят более 40 сигарет в день и выпивают более 800 г крепких спиртных напитков в неделю, риск развития рака полости рта выше в 38 раз по сравнению с некурящими и непьющими людьми [19] . Жевание ореха бетеля, характерное для жителей стран Восточной Азии и Индии, также относится к факторам риска развития рака полости рта [3] [20] .
Хроническое воспаление. При пародонтите риск развития рака полости рта повышается в 2–5 раз. Считается, что это связано с различиями в составе микробиоты (совокупности микроорганизмов) полости рта [3] [5] .
Хронические травмы слизистой оболочки от острых краёв зубов или пломб, неправильно подобранных протезов или имплантов. Также травма может появиться из-за поведенческих привычек, например прикусывания слизистой оболочки [4] .
Эпителиальные поражения полости рта, которые могут стать злокачественными:
- — вероятность озлокачествления от 0 до 12,5 %, по данным разных авторов; — вероятность перехода в рак 2–3 % в год;
- эритроплакия — встречается крайне редко, однако риск озлокачествления доходит до 85 %;
- подслизистый фиброз — злокачественный потенциал 9 % [7][10][11][14] .
Вирус папилломы человека (ВПЧ). Это распространённый вирус, который не причиняет вреда большинству людей и проходит самостоятельно. В то же время он может вызвать изменения, приводящие к раку. Более 90 % опухолей, связанных с ВПЧ, вызваны 16-м типом вируса [6] . ВПЧ-ассоциированный рак более характерен для злокачественных поражений ротоглотки.
Пищевые привычки. К таким привычкам относится недостаток микронутриентов (особенно витамина А) из-за низкого потребления фруктов и овощей, а также употреблением слишком горячей и пряной пищи [8] [12] . Пищевые привычки вызывают рак полости рта в 10–15 % случаев.
Некоторые наследственные заболевания: пигментная ксеродерма, синдром Ли — Фраумени, системная красная волчанка, склеродермия и атаксия-телеангиэктазия. При этих болезнях риск развития рака, в том числе полости рта, выше из-за нарушения механизмов восстановления ДНК [12] .
Кислоты, щёлочи и другие химические вещества в виде паров и аэрозолей, например на химическом предприятии. Они повышают риск развития злокачественных новообразований языка и полости рта.
Симптомы рака языка и полости рта
Слизистую оболочку полости рта можно осмотреть самостоятельного. Это позволяет выявить рак на ранних стадиях без дополнительной диагностики.
Рак слизистой оболочки полости рта имеет три формы роста:
- Экзофитный — больший компонент опухоли растёт над слизистой оболочкой, выглядит как бляшкообразный, грибовидный нарост с чёткими границами.
- Эндофитный — опухоль распространяется вглубь без чётких границ, выглядит как язва или уплотнение.
- Смешанная форма.
![Экзофитный и эндофитный рост опухоли [24, 27]](/pimg3/luchevaya-diagnostika-raka-7B0ABAA.jpeg)
Возможные симптомы рака слизистой оболочки полости рта:
- Непроходящее красное, розовато-красное или белое пятно, язва или узловое образование на слизистой оболочке каменистой плотности. При контакте, например при чистке зубов, эти изменения могут кровоточить.
- Постоянная боль в горле, боль при глотании, не связанная с простудой. Жжение и болезненность в поражённой области. Редко может беспокоить боль в ухе.
- Нарушение подвижности языка, если опухоль располагается в этой области, и связанное с этим изменение речи.
- Проблемы с глотанием, попёрхивание, если опухоль находится рядом с корнем языка.
- Увеличение лимфоузлов на шее.
- Необъяснимые кровотечения из языка вне травм и прикусывания.
- Онемение во рту, которое не проходит (встречается нечасто).
Перечисленные симптомы могут быть вызваны и другими заболеваниями, поэтому нужно проконсультироваться с врачом.
Как заявляет Всемирная организация здравоохранения (ВОЗ), если поражение в полости рта не проходит в течение двух недель после того, как устранили местные причины раздражения, нужно сделать биопсию [5] .
Патогенез рака языка и полости рта
Рак слизистой оболочки полости рта возникает из-за мутаций ДНК, влияющих на несколько различных генов. Часто мутации возникают спонтанно, в то же время факторы риска изменяют соотношение между мутагенными сигналами и врождёнными защитными механизмами.
Есть гены, которые регулируют клеточный цикл от момента её образования путём деления материнской клетки до собственного деления или гибели:
- Протоонкогены — это нормальные гены клеток, которые отвечают за размножение. В зрелых клетках они, как правило, неактивны, но под воздействием разных факторов могут активироваться и превратиться в онкогены, которые вызывают бесконтрольное деление клеток.
- Антионкогены — гены, которые подавляют размножение клеток.
Если соотношение этих генов нарушается, клетки начинают бесконтрольно делиться, что приводит к образованию злокачественного новообразования [13] [15] .
Когда генетические поломки накапливаются, клетки становятся автономными и проникают через базальную мембрану эпителия. Затем опухолевые клетки с током крови и лимфы перемещаются в другие ткани и органы, т. е. дают метастазы. Для рака языка на первом этапе наиболее характерно поражение лимфоузлов шеи, на втором этапе — метастазирование в отдалённые органы (лёгкие и печень, редко кости и др.).
Особенности развития рака полости рта в зависимости от причин
Различные вещества повреждают различные гены. По сути, под раком слизистой оболочки полости рта подразумевают разнородную группу плоскоклеточного рака, развившегося в одной анатомической области по разным причинам. Изучение генетики злокачественных опухолей полости рта позволит предсказывать поведение опухоли и осуществлять таргетную терапию, которая воздействует только на клетки опухоли без повреждения здоровых клеток организма.
Отличительной особенностью опухолей, связанных с курением, является высокая мутационная нагрузка. Это значит, что на ткани регулярно воздействует большое количество канцерогенов, включая специфические для табака нитрозамины, полициклические ароматические углеводороды и летучие органические соединения. Кроме этого, из-за воздействия табачного дыма на организм в целом могут появиться множественные очаги поражения в пределах пищевода, желудка, печени и поджелудочной железы, реже в двенадцатиперстной кишке.
В хроническом воспалении наибольшую роль оказывают бактерии Fusobacterium nucleatum и Porphyromonas gingivalis. Они способствуют тому, что клетка, пройдя весь свой цикл, не умирает, как это должно происходить в норме, а продолжает размножаться [3] [15] .
ВПЧ интегрирует свой геном ДНК в ядро клетки-хозяина, и клетки начинают вырабатывать онкопротеины E6 и E7. В результате нарушается процесс запрограммированной гибели клеток, который необходим для восстановления ДНК хозяина. Клетки, которые вырабатывают E6, становятся генетически нестабильными. Белок E7 нарушает клеточный цикл и приводит к размножению клеток и их злокачественной трансформации [6] .
Классификация и стадии развития рака языка и полости рта
Осложнения рака языка и полости рта
Образование в области языка может нарушать его подвижность. Если у человека не будет двигаться язык, он не сможет нормально сформировать пищевой комок и проглотить его.
Если опухоль распространяется на область височно-нижнечелюстного сустава, человеку труднее открывать рот и сложнее пережёвывать пищу. В запущенных формах человек вообще не может открыть рот, даже чтобы выпить воду. В этом случае потребуется установить гастростому (искусственный вход в полость желудка через переднюю брюшную стенку).
При распространённом процессе, который затрагивает надгортанник, слюна вместо пищевода будет попадать в трахею и приведёт к пневмонии. В этом случае может потребоваться трехеостома (искусственно созданное отверстие в трахее, которое позволяет пациенту дышать).
Злокачественная опухоль способна как прорастать в кровеносные сосуды, так и образовывать новые сосуды. Поэтому при распаде большой опухоли может возникнуть кровотечение.
Неспецифические осложнения рака слизистой оболочки полости рта:
- — отсутствие аппетита. Это состояние часто сопровождает хронические заболевания на поздней стадии. Важно понимать, что отсутствие аппетита может быть вызвано не только самой опухолью, но и сопутствующими состояниями: изменением вкуса, наличием тошноты, сухостью в полости рта, расстройством пищеварения, усталостью, депрессией и хроническим болевым синдромом. Сопутствующие состояния могут быть связаны как с самим раком так и с его лечением. Для коррекции анорексии важно понимать, почему она возникла. Например, если причина в депрессии, то нужна будет помощь психолога или психиатра [21] . — общее похудание и истощение. Основная роль в развитии кахексии принадлежит полипептидам и цитокинам. Они запускают в организме различные изменения, приводящие к гиперметаболизму (повышенному расходу энергии в состоянии покоя), который характерен для онкологического процесса. При кахесии, кроме общего истощения, иногда наблюдается депрессия и расстройство пищеварения, вызванное снижением сократительной активности мышц желудка. — низкий уровень гемоглобина (меньше 120 г/л) или его снижение более чем на 20 г/л от исходного значения. Может быть обусловлена как наличием самой опухоли, так и её лечением [22] .
В запущенном периоде опухоль разрушает окружающие ткани: преддверие рта, кости, кожу и мышцы с последующим некрозом (омертвением) тканей.
Диагностика рака языка и полости рта
При обнаружении незаживающей язвы или уплотнения на слизистой оболочке полости рта нужно обратиться к стоматологу, парадонтологу, специалисту по патологии слизистой оболочки полости рта или оториноларингологу. Если жалобы беспокоят белее двух недель, лучше сразу идти к онкологу, который специализируется на опухолях головы и шеи.
Осмотр
Диагностика начинается с клинического осмотра полости рта, который состоит из визуального осмотра и пальпации (прощупывания). Тщательное клиническое обследование позволяет выявить до 99 % случаев рака языка и полости рта [23] .
- Фиброларингоскопия (ФЛС). Это обследование гортани и глотки с помощью гибкого эндоскопа с видеокамерой на конце. Обычно проводится, если опухоль распространяется на корень языка. Но, в зависимости от выраженности рвотного рефлекса у пациента и его анатомических особенностей, опытный ЛОР-онколог в большинстве случаев может рассмотреть опухоль и без ФЛС.
- Биопсия. При этом исследовании берут небольшие образцы ткани опухоли, чтобы установить её морфологическую структуру. Биопсию нужно проводить при всех подозрительных поражениях. Это наиболее информативный метод диагностики рака любой локализации.
- УЗИ языка. Позволяет определить, насколько глубоко проникла опухоль. Если есть техническая возможность, это исследование нужно выполнять всем пациентам со злокачественными новообразованиями языка.
- КТ и/или МРТ поражённой области с внутривенным контрастированием. Выполняется, чтобы оценить первичную распространённость опухоли, глубину её проникновения, наличие инвазии в кости нижней или верхней челюсти, основание черепа или в окружающие мягкие ткани. Если нет противопоказаний, МРТ рекомендуется при планировании лучевой или химиолучевой терапии.
- УЗИ лимфоузлов шеи с пункцией изменённых лимфоузлов. Исследование показывает, затрагивает ли опухолевый процесс регионарные лимфоузлы.
- УЗИ органов брюшной полости и забрюшинного пространства. Позволяет исключить метастазы в этих областях.
- Рентгенография органов грудной клетки или КТ. Проводится, чтобы выявить отдалённые метастазы и заболевания, которые могут повлиять на тактику лечения: туберкулёз, саркоидоз, пневмонию, рак лёгкого и т. д.
- ПЭТ/КТ с флудезоксиглюкозой. В некоторых случаях это исследование рекомендуется пациентам с III–IV стадиями, чтобы исключить отдалённые метастазы. Также оно может проводиться по индивидуальным показаниям [17][18] .
Иммуногистохимическое исследование белка p16. Повышение его уровня указывает на предраковые изменения, связанные с ВПЧ-инфекцией. Этот анализ позволяет выявить рак на ранней стадии [16] .
Рак полости рта нужно отличать от доброкачественных опухолей языка (фибромы, миомы, липомы, гемангиомы, лимфангиомы), одной из форм первичного сифилиса, туберкулёзной язвы, лейкоплакии и эритроплакии.
![Лейкоплакия языка [29]](/pimg3/luchevaya-diagnostika-raka-B37B82E.jpeg)
Лечение рака языка и полости рта
Основным методом лечения рака слизистой оболочки полости рта остаётся хирургический. Также может применяться лекарственное лечение, лучевая терапия или их комбинация.
Первичный рак рекомендуется удалять единым блоком вместе с лимфоузлами на шее. Это позволяет снизить риск рецидива. Объём лимфодиссекции зависит от размеров опухоли и наличия метастазов в лимфоузлах шеи.
При наличии неблагоприятных факторов прогноза после операции назначается лучевая или химиолучевая терапия. К таким факторам относят:
- III–IV стадию;
- метастазы в одном или нескольких лимфоузлах;
- прорастание опухоли за капсулу лимфоузла;
- периневральную инвазию (распространение опухолевых клеток на нервы);
- опухолевые эмболы в лимфатических сосудах.
Если есть абсолютные противопоказания к оперативному вмешательству или пациент отказывается от операции:
- при I и II стадиях рекомендуется провести дистанционную лучевую терапию или брахитерапию в самостоятельном варианте , при которой источник излучения располагается как можно ближе к опухоли или непосредственно в ней;
- при III и IV стадиях выполняется химиолучевое лечение.
Лечение опухоли, которую нельзя удалить хирургическим путём
Хирургическое лечение не целесообразно в следующих случаях:
- стадия Т4b (опухоль прорастает в крылонёбную ямку, боковую стенку глотки или основание черепа; или затрагивает внутреннюю сонную артерию);
- опухоль распространилась из регионарных лимфоузлов на кожу, такое встречается при запущённых формах;
- опухоль распространилась на структуры средостения, предпозвоночную фасцию или шейные позвонки.
При изначально неоперабельном процессе выбор метода лечения зависит от общего состояния пациента [17] . Может проводиться один из вариантов лечения:
- Химиолучевая терапия или индукционная полихимиотерапия с последующим проведением дистанционной лучевой или химиолучевой терапии. Далее решается вопрос о хирургическом лечении.
- Дистанционная лучевая терапия +/– конкурентная химиотерапия (в зависимости от общего состояния).
- Паллиативная дистанционная лучевая терапия, или монохимиотерапия, или паллиативная помощь [24] .
Прогноз заболевания определяется стадией. Общая 5-летняя выживаемость составляет 85 % для I стадии, 75 % для II стадии, 60 % для III стадии, 30 % для IV стадии. При распространённых стадиях прогноз неблагоприятный [25] .
Профилактика рака языка и полости рта
Чтобы предотвратить развитие рака слизистой полости рта, необходимо:
- отказаться от вредных привычек: курения, приёма алкоголя, жевания бетеля;
- устранить причины, травмирующие слизистую оболочку полости рта: острые края зубов или пломб, неправильно подобранные зубные протезы или импланты;
- соблюдать гигиену полости рта;
- регулярно самостоятельно осматривать ротовую полость;
- проходить профилактические осмотры у стоматолога, своевременно лечить периодонтит.
Когда канцерогенный процесс уже начался, основой вторичной профилактики является своевременное обследование и раннее лечение предраковых заболеваний полости рта и рака на ранних стадиях.
Несмотря на то, что всё больше людей узнают о раке полости рта, процент пациентов, которые обращаются за медицинской помощью с запущенным заболеванием, за последние 40 лет существенно не изменился.
Рак языка и полости рта может возникнуть у любого человека, но чаще он развивается под воздействием факторов риска. Большинство этих факторов возможно устранить, поэтому рак полости рта можно рассматривать как заболевание, которое можно предотвратить [3] [5] .
Рак носоглотки
Рак носоглотки – злокачественная опухоль носовой части глотки. Может проявляться заложенностью носа, беспричинными носовыми кровотечениями, болями в зоне носоглотки и области уха, заложенностью уха, шумом и звоном в ушах, нарушением слуха, головными болями, неврологическими расстройствами, нарушениями жевания и глотания. В процессе диагностики рака носоглотки учитывают жалобы, клиническую симптоматику, данные риноскопии, фарингоскопии, эндоскопии носоглотки, КТ, МРТ, ПЭТ-КТ, рентгенографии черепа, биопсии и других исследований. Лечение – лучевая терапия, химиотерапия, стереотаксическая хирургия, традиционные хирургические вмешательства.
Общие сведения
Рак носоглотки – злокачественная неоплазия, происходящая из эпителиальных клеток верхней части глотки. Характеризуется выраженной неравномерностью распределения среди людей разных рас. В среднем, по данным различных авторов, злокачественные новообразования носоглотки составляют от 0,25 до 3% от общего количества онкологических поражений. При этом на территории Южного Китая рак носоглотки является самой часто диагностируемой формой рака у мужчин и третьей по распространенности у женщин. Уровень заболеваемости лиц, проживающих в странах Африки и Юго-Западной Азии, а также выходцев из этих стран, эмигрировавших в США, составляет около 18%. Обычно симптомы рака носоглотки появляются в возрасте старше 50 лет. Лечение осуществляют специалисты в сфере онкологии и отоларингологии.
Причины
Причины возникновения этой патологии точно не выяснены. Факторами риска, повышающими вероятность развития рака носоглотки, являются курение, злоупотребление алкоголем, пристрастие к острой, пряной, соленой и горячей пище. Определенную роль играют хронические риносинуситы. Установлено, что данным заболеванием чаще страдают пациенты, зараженные вирусом Эпштейна-Барр. Отмечается связь рака носоглотки с ионизирующим излучением (при проживании в экологически неблагоприятных районах, предшествующей лучевой терапии или многократных радиологических исследованиях), избыточной инсоляцией и длительным профессиональным контактом с определенными токсичными веществами. Некоторые исследователи указывают на существование наследственной предрасположенности.
Классификация
С учетом особенностей гистологического строения опухоли выделяют три основных типа рака носоглотки:
- Плоскоклеточная ороговевающая карцинома.
- Дифференцированная и недифференцированная неороговевающая карцинома.
- Базалоидная карцинома.
Наряду с перечисленными новообразованиями в области носоглотки могут возникать саркомы, лимфомы и некоторые другие виды злокачественных неоплазий. Из-за неэпителиального происхождения такие опухоли не включаются в группу раков носоглотки и рассматриваются в других разделах онкологии.
В клинической практике используют четырехстадийную классификацию рака носоглотки:
- 1 стадия – выявляется локальный узел, не выходящий за пределы носоглотки.
- 2А стадия – рак носоглотки распространяется на среднюю часть глотки, в процесс могут вовлекаться полость носа, миндалины, мягкое небо и корень языка.
- 2В стадия – обнаруживаются метастазы в лимфоузлах на стороне поражения.
- 3А стадия – выявляется поражение средней части глотки и двусторонние метастазы в шейных лимфоузлах / рак носоглотки распространяется на околоносовые пазухи, отмечается одно- или двухстороннее поражение шейных лимфоузлов / опухоль прорастает зону вокруг зева, распространяется на ипсилатеральные и контрлатеральные лимфоузлы.
- 4А стадия – рак носоглотки прорастает орбиту, верхнюю челюсть и черепные нервы, обнаруживается двухстороннее поражение регионарных лимфоузлов.
- 4В стадия – выявляются метастазы в надключичных лимфоузлах.
- 4С стадия – наблюдается отдаленное метастазирование.
На ранних стадиях возможно бессимптомное течение. При прогрессировании процесса возникает клиническая картина, включающая в себя три группы симптомов: носовые, ушные и неврологические. В список носовых симптомов, характерных для рака носоглотки, входят заложенность носа, гнусавость, носовые кровотечения, неприятный запах из носа или изо рта, наличие плотного опухолевидного образования и боли в области носоглотки, не связанные с инфекционным заболеванием. В число ушных симптомов включают боли, нарушения слуха, серозный отит, шум или звон в ушах. Неврологические симптомы рака носоглотки проявляются в виде упорных головных болей, нарушений речи, расстройств жевания и глотания, парезов и параличей лицевых мышц.
Возникновение неврологических расстройств при раке носоглотки обусловлено внедрением неоплазии в основание черепа. Прорастание ретросфеноидального пространства сопровождается поражением II-VI черепных нервов. Возможны парез жевательных мышц, невралгия тройничного нерва, птоз и нарушение движений глазного яблока. При распространении рака носоглотки на область, расположенную кзади от околоушной слюнной железы, выявляются признаки поражения IX-XII черепных нервов: расстройства вкуса, дисфагия, сухость во рту или избыточная саливация, нарушения дыхания, синдром Горнера (экзофтальм, миоз, птоз и ангидроз лица) и слабость мышц языка.
Время появления и выраженность перечисленных симптомов рака носоглотки могут различаться в зависимости от расположения, скорости и направления роста новообразования. При достаточном увеличении размеров рака носоглотки выявляется синдром Троттера, включающий в себя одностороннюю боль в ухе, языке и нижней челюсти, одностороннюю тугоухость и нарушение подвижности мягкого неба вследствие сдавления нижнечелюстного нерва. При лимфогенном метастазировании рака носоглотки обнаруживается одно- или двухстороннее увеличение заднешейных и глубоких шейных лимфоузлов, в последующем в процесс вовлекаются надключичные лимфоузлы.
На момент постановки диагноза лимфогенные метастазы выявляются у 80% больных раком носоглотки. В половине случаев поражение лимфоузлов носит двухсторонний характер. У 30-35% пациентов наблюдается отдаленное метастазирование. При размере первичной опухоли более 6 см вероятность обнаружения отдаленных метастазов возрастает до 70%. Обычно при раке носоглотки поражаются кости, легкие и печень. На поздних стадиях возникают истощение, признаки раковой интоксикации и нарушения функций различных органов.
Диагностика
Диагноз рак носоглотки выставляется на основании жалоб, истории заболевания, данных осмотра, пальпации, неврологического исследования и дополнительных диагностических процедур. При пальпации шеи обнаруживают увеличенные лимфоузлы (в случае лимфогенного метастазирования). При проведении риноскопии и фарингоскопии выявляют опухолевидное образование. При преимущественно эндофитном росте рака носоглотки визуальные изменения в области первичного очага могут быть незначительными даже при прорастании соседних анатомических структур, наличии регионарных и отдаленных метастазов, поэтому для оценки распространенности опухоли необходимо углубленное обследование.
Обследование при подозрении на рак носоглотки включает в себя биопсию, рентгенографию черепа, КТ и МРТ головы и шеи. Перечисленные методики позволяют установить тип опухоли, оценить ее распространенность, а также степень вовлеченности твердых и мягкотканных структур головы и шеи. При проведении неврологического осмотра определяют уровень поражения черепных нервов и выявляют общие неврологические расстройства, свидетельствующие о наличии отдаленных метастазов в головном мозге.
Кроме того, для обнаружения вторичных очагов рака носоглотки назначают рентгенографию грудной клетки, УЗИ, КТ или МРТ печени и сцинтиграфию костей скелета. Дифференциальную диагностику рака носоглотки проводят с назофарингитом, гиперплазией лимфатического глоточного кольца и увеличением лимфоузлов, обусловленным другими патологическими состояниями (некоторыми воспалительными поражениями ЛОР-органов, инфекциями волосистой части головы, острым лейкозом, лимфомой и т. д.).
Проведение радикальных оперативных вмешательств при раке носоглотки зачастую невозможно, поскольку при попытке резекции новообразования обычно не удается полностью удалить злокачественные клетки, расположенные у основания черепа. Методом выбора является лучевая терапия. Западные онкологи при раке носоглотки используют сочетание радиотерапии и химиотерапии, однако, согласно результатам исследований, проведенных в странах Азии (зоне наибольшего распространения рака носоглотки) комбинированная терапия первичного очага не имеет преимуществ по сравнению с изолированным использованием лучевой терапии. Наряду с классической лучевой терапией в настоящее время все чаще применяют стереотаксическую хирургию (современный метод высокоточного облучения).
При лимфогенных метастазах рака носоглотки также осуществляют лучевую терапию. При недостаточной эффективности облучения (отсутствии уменьшения или незначительном уменьшении лимфоузлов) выполняют лимфаденэктомию. При наличии отдаленных метастазов радиотерапию сочетают с химиотерапией. Назначение химиопрепаратов позволяет почти вдвое улучшить показатели пятилетней выживаемости на поздних стадиях рака носоглотки, однако многие пациенты не могут получить лечение в достаточном объеме из-за ярко выраженных побочных эффектов. При местных рецидивах достаточно эффективна лучевая терапия, при ограниченном рецидивном поражении лимфоузлов показано хирургическое вмешательство.
Прогноз
Прогноз при раке носоглотки определяется распространенностью первичного онкологического процесса (особое прогностическое значение имеет степень инвазии опухоли в основание черепа), наличием, размером и количеством метастазов в лимфоузлах, возрастом пациента (возраст старше 50 лет рассматривается, как неблагоприятный прогностический фактор) и гистологическим типом неоплазии. Средняя пятилетняя выживаемость при раке носоглотки первой стадии составляет 90%, второй – 80%, третьей – 70%, четвертой – 50%.
Читайте также:
