Клиника растяжения голеностопного сустава. Диагностика
Добавил пользователь Skiper Обновлено: 28.01.2026
Клиника растяжения голеностопного сустава. Диагностика
Многие клинические признаки растяжения связок голеностопного сустава уже были рассмотрены в представленной классификации этих повреждений. Следует дифференцировать повреждения II и III степени. В этом случае помогают нагрузочные пробы.
Нагрузочные пробы, описанные в литературе, прежде всего способствуют выявлению полного разрыва латеральной группы связок голеностопного сустава, поскольку эти связки наиболее подвержены травме. Описаны две пробы: инверсионная нагрузочная проба и определение симптома переднего выдвижного ящика голеностопного сустава. Их можно дополнить рентгенограммами сустава, при необходимости в сравнительных проекциях.
Иногда для адекватного выполнения нагрузочных проб при острой травме голеностопного сустава в полость сустава вводят местный анестетик. Инъекцию делают в место, противоположное стороне повреждения (обычно медиально), вводя от 5 до 10 мл раствора лидокаина. Кроме того, может потребоваться дополнительная инфильтрация связок вокруг латеральной лодыжки.
Симптом переднего выдвижного ящика — это первая нагрузочная проба, которую следует выполнить, поскольку она позволяет выявить разрыв передней таранно-малоберцовой связки. При отрицательной пробе нет необходимости прибегать к инверсионной нагрузочной пробе, так как она бывает положительной только при разрыве двух связок: передней таранно-малоберцовой и пяточно-малоберцовой.
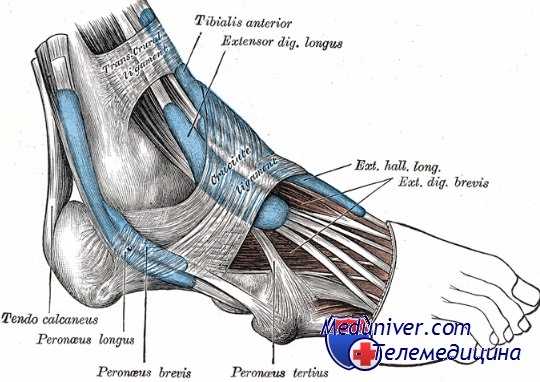
Симптом переднего выдвижного ящика можно проверить в положении больного как сидя, так и лежа на спине. Мышцы передней и задней групп, окружающих голеностопный сустав, должны быть расслаблены. Коленный сустав следует слегка согнуть, чтобы расслабить икроножную мышцу, а голеностопный сустав установить под углом 90° к оси голени, поскольку при подошвенном сгибании нередко невозможно определить даже выраженный положительный симптом.
Врач кладет ладонь на переднюю поверхность голени, охватывая пальцами ее внутреннюю сторону. Другой рукой захватывает пятку и смещает стопу вперед, оказывая этим давление на таранно-малоберцовую связку. Смещение кпереди таранной или большеберцовой кости указывает на разрыв этой связки. Всегда следует проверить этот симптом и на здоровой конечности, проводя при необходимости для подтверждения диагноза рентгенографию последней.
При инверсионных растяжениях связок голеностопного сустава нередко отмечается болезненность по внутренней суставной линии над дельтовидной связкой. Частичный разрыв передних глубоких волокон дельтовидной связки может произойти при крайней степени инверсии или подошвенного сгибания стопы.
Припухлость яйцевидной формы над наружными связками голеностопного сустава, возникшая в течение первых 2 ч с момента повреждения, в большинстве случаев указывает на растяжение III степени.
Хотя большая часть этого раздела была ограничена рассмотрением инверсионного повреждения, то же самое применимо и к эверсион-ному повреждению дельтовидной связки.
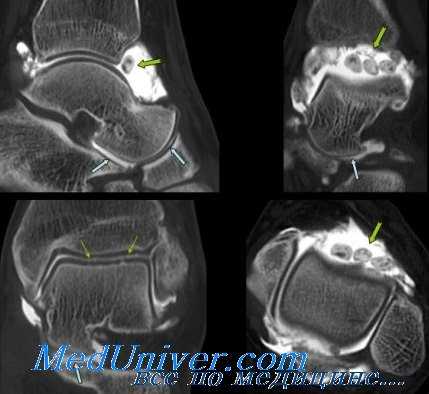
Артрография голеностопного сустава
Артрографию голеностопного сустава многие авторы рекомендуют с целью уточнения степени растяжения его связок. Она весьма информативна при разрывах передней нижней межберцовой связки и, как полагают, помогает отделить повреждения, требующие хирургического вмешательства, от таковых, заживающих при консервативном лечении больного.
Mehrez утверждает, что артрография абсолютно информативна при полных разрывах, когда нагрузочные пробы и функциональная рентгенография непоказательны из-за сопутствующего мышечного спазма. Fordyce на примере 21 больного, получившего хирургическое лечение, установил, что у разных авторов различные представления о нагрузках и что на артрограммы нельзя полагаться при определении протяженности разрыва, поскольку контрастное вещество, вытекая, ищет путь наименьшего сопротивления.
Он согласен с тем, что артрография способствует определению наличия или отсутствия разрыва передней нижней межберцовой связки. Он также утверждает, что мнение о том, что отклонение таранной кости более 6° является патологическим, ошибочно, поскольку у некоторых пациентов с нормальным голеностопным суставом это отклонение достигает 23°. Авторы данной книги согласны с этой концепцией и полагают, что для определения наличия или отсутствия расслабления связочного аппарата необходимы снимки в сравнительных проекциях и сравнительное исследование обоих суставов.
Методика выявления симптома переднего выдвижного ящика голеностопного сустава
Опыт авторов подсказывает, что артрограммы имеют ценность, когда показывают значительное вытекание контрастного средства, и малоинформативны, когда просачивание незначительно или вообще отсутствует. При выполнении артрографии мы рекомендуем способ, опубликованный ранее.
Суть его в том, что после тщательной обработки голеностопного сустава в сторону, противоположную повреждению, вводят иглу 22-го размера, к которой присоединен шприц емкостью 10 мл, наполненный 50% раствором диатризоата меглюмина (контрастное вещество) и диатризоата натрия (гипак), разведенным до 25% концентрации стерильной дистиллированной водой. В полость сустава (в место, противоположное повреждению) вводят 6 мл раствора.
Затем делают рентгенографию. При разрыве связок отмечают просачивание контрастного вещества с наружной стороны голеностопного сустава вдоль латеральной лодыжки.
Рентгенография голеностопного сустава
Рентгенографическое исследование голеностопного сустава следует выполнять во всех случаях, кроме явного повреждения I степени. Снимки в обычных проекциях могут быть дополнены снимками с нагрузкой, сделанными во время инверсионной нагрузки или проверки симптома переднего выдвинутого ящика голеностопного сустава. У некоторых больных с растяжением II степени можно обнаружить небольшой костный фрагмент возле латеральной лодыжки. Это указывает на неполный отрыв и обычно свидетельствует о повреждении II степени латеральных связок голеностопного сустава, называемом переломорастяжением.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Повреждение связок голеностопного сустава
Повреждения связок голеностопного сустава – частичный или полный разрыв связок, расположенных в области данного анатомического образования. Чаще всего травма происходит в зимнее время при подворачивании стопы на льду, обледенелых ступенях и площадках. Клиника зависит от тяжести повреждения (растяжение, надрыв, полный разрыв), включает локальную отечность, боль, различное по объему ограничение движений в суставе и нарушение ходьбы. Диагностика осуществляется на основании жалоб и клинических симптомов, для исключения перелома назначается рентгенография. В лечении могут использоваться физиотерапевтические методы, наложение гипсовой лонгеты, лечебные пункции, теплые ванны и массаж.
МКБ-10
Общие сведения
Повреждения связок голеностопного сустава – достаточно частая травма. Растяжения, надрывы и разрывы связок составляют 10-12% от общего количества повреждений голеностопа. Надрывы, растяжения и разрывы связок этой анатомической зоны – одна из самых распространенных спортивных травм (около 19% всех повреждений у спортсменов). В ряде случаев нарушение целостности связочного аппарата может сочетаться с подвывихом или вывихом голеностопного сустава.
Причины
Чаще всего повреждение связок голеностопного сустава происходит в зимнее время при подворачивании стопы на льду, обледенелых ступенях и площадках. Кроме того, повреждение связок может наступить в результате прыжка с высоты (зачастую – небольшой) или ходьбы по неровной поверхности.
Патанатомия
Существует три группы связок, принимающих участие в фиксации голеностопного сустава. По наружной поверхности сустава расположены пяточно-малоберцовая, передняя и задняя таранно-малоберцовая связки, которые проходят вдоль наружной лодыжки и удерживают таранную кость от бокового смещения.
По внутренней поверхности сустава проходит дельтовидная (внутренняя коллатеральная) связка, состоящая из глубокого и поверхностного слоев. Поверхностный слой крепится к таранной и ладьевидной костям, глубокий – к внутренней части таранной кости. Третья группа связок, представленная межберцовым синдесмозом, задней поперечной, задними и передними межберцовыми связками, соединяет берцовые кости между собой. Чаще всего встречается повреждение наружной группы связок, обычно страдает передняя таранно-малоберцовая связка.
Классификация
Выделяют три типа повреждений связочного аппарата голеностопного сустава:
- Разрыв отдельных волокон. В быту такое повреждение обычно называют растяжением связок голеностопного сустава, однако, это название не соответствует действительному положению вещей, поскольку связки совершенно неэластичны и не могут растягиваться.
- Надрыв связок голеностопного сустава. Разрывается значительная часть волокон, но связки при этом продолжают выполнять свою поддерживающую функцию.
- Полный разрыв связок голеностопного сустава или их отрыв от места прикрепления.
Симптомы повреждения связок
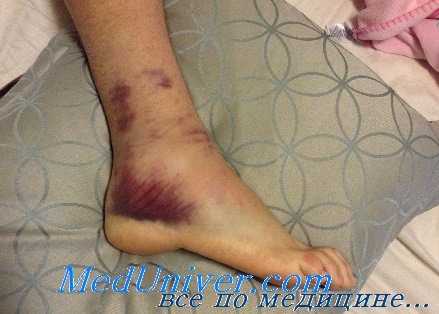
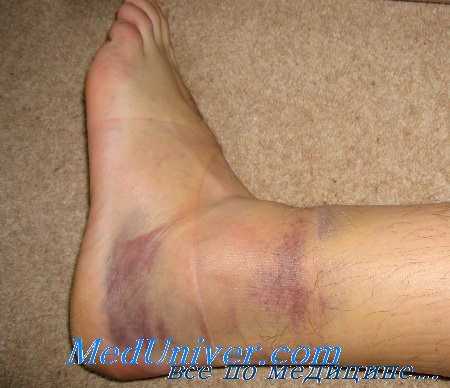
Все три вида повреждений связочного аппарата голеностопного сустава сопровождаются одинаковыми клиническими признаками, однако, выраженность этих признаков напрямую зависит от тяжести повреждения. Пациент жалуется на боли при ходьбе. Визуально выявляется припухлость и кровоподтек в области повреждения. Пальпация травмированных связок болезненна. Возможен гемартроз.
При растяжении связок голеностопного сустава отек локальный, пострадавший испытывает боли, но сохраняет способность ходить. При надрыве связок голеностопного сустава отек распространяется на наружную и переднюю поверхность стопы. Ходьба затруднена из-за боли. Полный разрыв связок голеностопного сустава сопровождается гемартрозом, выраженным отеком, кровоподтеками, распространяющимися на тыльную и подошвенную поверхность стопы. Ходьба резко затруднена, иногда – невозможна из-за боли.
Диагностика
Диагноз устанавливается на основании жалоб, анамнеза и данных объективного осмотра. Несостоятельность связок подтверждается положительным симптомом «выдвижного ящика», для проверки которого врач одной рукой держит голень пациента, а другой – смещает стопу. При разрыве передней порции боковых связок стопа смещается кпереди. При разрыве боковых связок отмечается увеличение боковой подвижности стопы. Исследование проводится травматологом-ортопедом в сравнении со здоровым суставом. Для исключения перелома осуществляют рентгенографию.
Лечение повреждения связок
Лечение первой и второй степени повреждения проводится амбулаторно. Пациенту с растяжением связок голеностопного сустава рекомендуют накладывать на сустав тугую восьмиобразную повязку. В первые двое суток с момента травмы к месту повреждения прикладывают холод, а затем – тепло. Со 2-3 дня назначают физиолечение (массаж, аппликации озокерита и парафина, переменное магнитное поле). Больному разрешают ходить.
Тугая повязка будет максимально эффективной только, если соблюдать технику ее наложения. При повреждении наружной группы связок стопу выводят в положение пронации (подошвенной стороной кнаружи), при травме внутренней группы связок – в положение супинации (подошвенной стороной кнутри), при надрывах и разрывах межберцовых связок – в положение сгибания. Таким образом обеспечивается минимальное натяжение поврежденных связок. Бинт накладывают так, чтобы каждый тур повязки сближал концы травмированных связок.
При растяжениях связок голеностопного сустава трудоспособность восстанавливается в срок от 7 до 14 дней. При надрывах связок голеностопного сустава на голень больного накладывают гипсовую лонгету сроком на 10 дней. Физиолечение назначают со 2-3 дня с момента травмы. На время лечения гипс снимают. Трудоспособность восстанавливается примерно через 3 недели.
Больных с полным разрывом связок голеностопного сустава госпитализируют в отделение травматологии и ортопедии. При выраженном болевом синдроме вводят 1-2% новокаин в область повреждения. При гемартрозе выполняют пункцию для удаления крови и введения в сустав 10-15 мл новокаина. На ногу накладывают гипсовую лонгету сроком на 2-3 недели. Назначают УВЧ на область травмы.
Для улучшения питания поврежденной области пациенту с первых дней рекомендуют двигать пальцами стопы, напрягать мышцы голени, сгибать и разгибать коленный сустав. После снятия повязки назначают ЛФК, массаж и теплые лечебные ванны. В течение двух месяцев с момента повреждения показано ношение тугой повязки для полного восстановления связки и предупреждения ее повторных разрывов в месте заживления.
Лечение растяжений голеностопного сустава. Осложнения
Простое растяжение связано с высокой степенью заболеваемости. Только 20—60% больных не имеют симптоматики в течение от 1 года до 4 лет после травмы. Средняя продолжительность нетрудоспособности при растяжении связок голеностопного сустава варьируется от 4,5 до 26 нед. У больных с растяжениями II—III степени наблюдаются частые рецидивы. При этом больные жалуются на хроническую нестабильность сустава и подворачивание стопы при беге, подтверждая старое изречение — «растяжение — это на всю жизнь». И хотя мнения о лечении повреждений II и III степени противоречивы, достаточно упомянуть о том, что большинство растяжений связок голеностопного сустава лечат неадекватно, что приводит к длительной инвалидизации больного.
Цель лечения двояка: полное восстановление способности выдерживать весовую нагрузку на обе берцовые кости и сохранение целостности вилки голеностопного сустава. Многие врачи полагают, что хирургическое лечение дает наибольшую вероятность достижения этих целей при растяжениях III степени с вовлечением двух связок, однако следует подчеркнуть, что, если повреждены связки только с одной стороны сустава (латеральные), а дельтовидная осталась интактной, больному можно наложить гипсовую повязку, ибо данное повреждение стабильно. В то же время, если повреждены связки с обеих сторон, показано хирургическое лечение.
Ниже излагается мнение авторов о лечении больных с повреждениями связок голеностопного сустава, основанное на обзоре литературы и собственном опыте. При растяжениях I степени они рекомендуют пузырь со льдом, приподнятое положение конечности, тугую повязку и раннее начало движений, поскольку целостность связок не нарушена.
Больных с повреждениями II или III степени делят на две группы: с достоверным и неопределенным диагнозом. Больным с явным нетяжелым растяжением II степени авторы назначают в первые 72 ч с момента повреждения лед и приподнятое положение конечности, а затем тутор на голеностопный сустав (Richards Ankle Support, Richard, New York City), который эффективнее тугого бинтования и обеспечивает более надежную стабильность до полного заживления.

Больным с явным повреждением III степени, установленным с помощью нагрузочных проб или артрографии либо обоими методами, авторы рекомендуют один из трех нижеприведенных способов лечения, причем мнения в любом случае расходятся. Если при разрыве латерального связочного комплекса повреждены пяточно-малоберцовая и передняя таранно-малоберцовая связки и имеется нестабильность таранной кости, некоторые авторы рекомендуют хирургическое лечение, особенно для молодых спортсменов.
При этой травме, как и при других серьезных повреждениях, чреватых осложнениями, рекомендуется консультация ортопеда. Больным, у которых трудно дифференцировать тяжелое растяжение II степени от растяжения III степени, авторы рекомендуют наложить на 72 ч заднюю лонгету, приложить пузырь со льдом, придать конечности приподнятое положение и провести повторное исследование после уменьшения отека и боли. В этом случае определить тяжесть повреждения будет легче, а если врач выбрал хирургическое лечение, сроки для его проведения будут еще достаточно ранними.
Если у пациента выявлено тяжелое растяжение II степени или разрыв только передней таранно-малоберцовой связки, авторы рекомендуют иммобилизацию любым из многочисленных коммерческих туторов для голеностопного сустава, который вкладывается в обувь больного, или же ношение специальной обуви (Unna Boot, Glenwood Inc., Tenafly, N. J.) в течение 2—3 нед и физиотерапию. Если боль сохраняется, рекомендуется иммобилизация еще на 3 нед. Накладывая гипсовую повязку или лонгету, жизненно важно вывести голеностопный сустав из эквинуса и поставить его в нейтральное положение.
Всем спортсменам с наличием в анамнезе рецидивов инверсионных повреждений голеностопного сустава следует порекомендовать при занятиях спортом подкладывать в обувь под пятку обшитую вельветом клиновидную прокладку-пронатор толщиной приблизительно 0,6 см.
Осложнения растяжений голеностопного сустава
Растяжение голеностопного сустава чревато многими осложнениями. Самым частым из них является нестабильность, которую, как считает даже Freeman (сторонник раннего начала движений), лучше всего исключить хирургическим методом. Больные жалуются на ощущение неустойчивости и слабости в суставе. Другим типичным осложнением является рецидив растяжения. В значительной степени его можно предотвратить адекватной иммобилизацией на достаточно продолжительное время, пока не заживут связки.
Некоторые больные жалуются на упорные боли, скованность, рецидивирующий отек сустава и на подворачивание стопы при беге. Нечастым осложнением растяжения латеральной группы связок является подвывих или вывих сухожилия малоберцовой мышцы, при котором возможен разрыв малоберцовой поддерживающей связки, требующий хирургического восстановления. У многих больных с повреждением связок голеностопного сустава имеется повреждение малоберцового нерва.
В одном наблюдении небольшое повреждение малоберцового нерва отмечалось у 17% больных с растяжением II степени. У 86% больных с растяжениями III степени имелось повреждение либо малоберцового нерва, либо заднего большеберцового. Таким образом, у многих больных с нарушением способности ходить в течение 5—6 нед после растяжения причиной этого может быть повреждение малоберцового нерва. Оно, вероятно, возникает вследствие некоторого вытяжения нерва или гематомы в эпиневральном футляре.
Самое частое осложнение — наружную нестабильность таранной кости — можно лечить изометрическими упражнениями для малоберцовых мышц для улучшения стабильности и прокладкой толщиной 13 мм под наружный край пятки. В тяжелых случаях для стабилизации сустава может быть показано хирургическое вмешательство.
Механизмы растяжения голеностопного сустава. Классификация
Растяжение связок — самое частое повреждение голеностопного сустава, с которым больные обращаются в отделение неотложной помощи, при лечении которого, возможно, допускается самое большое число ошибок. Как ни странно, большинство врачей неотложной помощи имеют весьма ограниченное представление о простом растяжении, несмотря на то что эта патология встречается чаще любого другого вида повреждений конечностей. Растяжение является результатом инверсии или эверсии стопы, находящейся в положении подошвенного сгибания.
Инверсионные (варусные) повреждения составляют до 85% всех растяжений связок голеностопного сустава. Существует определенная последовательность повреждения структур в зависимости от нарастания действующей силы. Первой при инверсионном воздействии страдает передняя таранно-малоберцовая связка, затем происходит разрыв пяточно-малоберцовой связки и, наконец, задней таранно-малоберцовой связки. При подошвенном сгибании передняя таранно-малоберцовая связка оказывается в плоскости, перпендикулярной действию инверсионной нагрузки на голеностопный сустав.
Последовательность повреждения структур голеностопного сустава при инверсионной и эверсионной травме
Эверсионные (вальгусные) повреждения голеностопного сустава встречаются значительно реже и, как правило, чаще заканчиваются отрывом медиальной лодыжки, а не разрывом прочной и эластичной дельтовидной связки. При продолжающемся воздействии вслед за вышеуказанными повреждениями происходит разрыв передней таранно-малоберцовой связки и межкостной перепонки.
Самым частым инверсионным повреждением голеностопного сустава является растяжение связок, а самым частым эверсионным — перелом латеральной лодыжки. Таким образом, независимо от направления действующей силы чаще страдает наружный отдел голеностопного сустава.
Классификация растяжений голеностопного сустава
Растяжения связок голеностопного сустава делят на повреждения I, II и III степени в зависимости от клинических проявлений и нестабильности сустава, которую определяют посредством нагрузочных проб. Диагностика степени разрыва связки является основой последующего адекватного лечения простого растяжения. Повреждения I степени диагностировать несложно; трудно разграничить повреждения II и III степени.
При растяжении I степени функция голеностопного сустава не нарушена, больные редко нуждаются во врачебном наблюдении и обычно лечатся сами дома. Припухлость голеностопного сустава у них небольшая или отсутствует вообще, так же как и боль при движениях в обычном объеме, и лишь незначительная боль появляется при нагрузочной пробе в направлении движения повреждающей силы, обычно инверсии.
Классификация растяжений связок голеностопного сустава
I. Растяжение связок голеностопного сустава I степени:
- Функциональных нарушений нет или они минимальные
- Больной способен нагружать конечность
- Отечности нет или она минимальная
- При пальпации поврежденной связки болезненность незначительная
- Нет несвойственных этому суставу движений
- Незначительная боль при нагрузке
II. Растяжение связок голеностопного сустава II степени:
- Умеренная степень функциональных нарушений
- Припухлость или местное кровоизлияние
- Появление боли сразу же после повреждения
- Отрывной перелом, заметный на рентгенограмме
- Боль при нагрузке от умеренной до сильной
- Боль при нормальных движениях
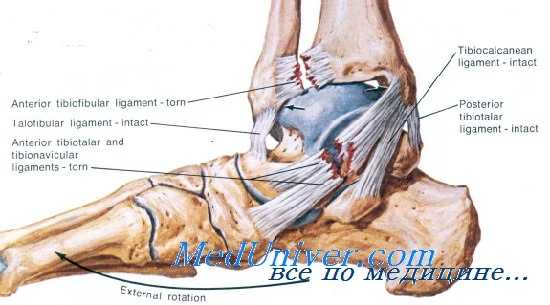
III. Растяжение связок голеностопного сустава III степени:
- Положительная нагрузочная проба
- Значительные функциональные нарушения
- Сопротивление пассивным движениям в стопе
- Разлитая отечность и болезненность при пальпации
- При полном разрыве боли может не быть
- Появление припухлости яйцевидной формы через 2 ч после повреждения
Растяжение II степени обычно трудней поддается диагностике из-за частичного разрыва связки. Степень разрыва может варьироваться от повреждения несколько волокон до разрыва связки почти на всю толщину. Больной отмечает умеренную припухлость, в анамнезе прослеживается боль в суставе в момент травмы, в то время как при повреждении I степени больной может и не подозревать, что у него растяжение до следующего дня или в течение некоторого периода покоя.
Растяжение II степени чревато многими осложнениями, включая вероятность расслабления связочного аппарата с рецидивами растяжения, что в конечном итоге ведет к нестабильности сустава.
Растяжение III степени диагностируется легко, поскольку здесь налицо полный разрыв связки. Часто бывает трудно дифференцировать тяжелое растяжение II степени от растяжения III степени без соответствующих нагрузочных проб и артрографии. Боль в этом случае может быть незначительной или отсутствовать совсем, но пострадавший нередко не может наступать на ногу. При пальпации голеностопного сустава обычно отмечают отечность и болезненность.
Вывих голеностопного сустава
Вывих голеностопного сустава – это патологическое состояние, при котором наблюдается полное смещение суставных поверхностей костей, образующих голеностопный сустав. Полный вывих голеностопного сустава встречается редко и обычно наблюдается в сочетании с переломом лодыжек. В быту вывихом часто называют растяжения, надрывы и разрывы связок голеностопного сустава, при которых может наблюдаться подвывих – частичное смещение суставных поверхностей. Вывих и подвывих сопровождаются болью, отеком, нарушением движений и опоры. Диагноз устанавливается с учетом данных осмотра и рентгенографии. Иногда дополнительно назначается КТ или МРТ. Лечение подвывихов консервативное. При полном вывихе производится попытка закрытого вправления, при невозможности сопоставить суставные поверхности и отломки костей выполняется операция.
Вывих голеностопного сустава – смещение суставных поверхностей большеберцовой, таранной и малоберцовой костей относительно друг друга. Полные вывихи голеностопного сустава наблюдаются редко, являются тяжелой травмой, сочетаются с внутрисуставными и околосуставными переломами.
Неполные вывихи (подвывихи) голеностопного сустава могут возникать при повреждении связок (как изолированных, так с одновременными переломами лодыжек). Обычно причиной травмы становится подворачивание ноги. Реже вывих возникает при несчастных случаях на производстве, автодорожных катастрофах и падениях с высоты. При подворачивании обычно наблюдается изолированное повреждение, при других механизмах травмы возможно сочетание с переломами и вывихами костей скелета, открытыми ранами, повреждением грудной клетки, тупой травмой живота и ЧМТ. Лечение осуществляют травматологи-ортопеды.
Голеностопный сустав – сложный блоковидный сустав, образованный тремя костями: таранной, малоберцовой и большеберцовой. Нижняя поверхность эпифиза большеберцовой кости прилежит к верхней части таранной кости. Наружная лодыжка, являющаяся продолжением малоберцовой кости, а также внутренняя лодыжка, образованная дистальной частью большеберцовой кости, охватывают таранную кость с боков, образуя подобие вилки, ограничивающей подвижность сустава в боковом направлении. Движения в суставе осуществляются, главным образом, во фронтальной оси (разгибание и сгибание стопы). Вместе с тем, несмотря на ограничивающую сустав вилку, существует и незначительная подвижность в сагиттальном направлении (отведение и приведение стопы).
Кости удерживаются суставной капсулой и связками, расположенными по боковым поверхностям г/стопного сустава. На наружной поверхности находится пяточно-малоберцовая, а также задняя и передняя таранно-малоберцовые связки. Повреждение этих связок возникает при подворачивании стопы кнутри. На внутренней поверхности г/стопного сустава располагается дельтовидная связка, которая может повреждаться при подворачивании стопы кнаружи. Механизм повреждения костей аналогичен механизму повреждения связок, однако, для возникновения переломов костей голени и переломовывихов требуется более интенсивное воздействие.
Выделяют четыре вида вывихов и подвывихов голеностопного сустава:
- Наружный. Самый распространенный. Обычно сочетается с переломом наружной лодыжки.
- Внутренний. Как правило, наблюдается в сочетании с переломом внутренней лодыжки.
- Задний. Обычно сочетается с переломом заднего края большеберцовой кости.
- Передний. Наблюдается редко, может сочетаться с различными травмами сустава и переломом нижней трети большеберцовой кости.
Симптомы
Пациент с вывихом голеностопного сустава жалуется на резкую боль. В области сустава выявляется значительная отечность и синюшность мягких тканей. Возможны кровоподтеки. При подвывихах определяется умеренная деформация, при полных вывихах наблюдается грубое нарушение анатомических соотношений. Опора невозможна. Пальпация резко болезненна, при переломах может определяться крепитация и патологическая подвижность. При подвывихах движения резко ограничены из-за боли, при полных вывихах невозможны, при попытке пассивных движений выявляется пружинящее сопротивление.
Осложнения
При подвывихах и особенно при вывихах голеностопного сустава часто возникают тяжелые комбинированные повреждения: двух- и трехлодыжечные переломы, разрыв межберцового синдесмоза, множественные надрывы и разрывы связок, а также разрывы капсулы сустава. При неправильном или несвоевременном лечении такие травмы могут повлечь за собой тяжелые последствия в виде нарушения опоры, постоянных болей при ходьбе и развития артроза голеностопного сустава.
Диагностические мероприятия при подозрении на вывих голеностопного сустава осуществляет травматолог-ортопед. Предварительный диагноз устанавливается на основании данных анамнеза и внешнего осмотра. Для уточнения характера повреждения осуществляют рентгенографию голеностопного сустава. По показаниям назначают МРТ и КТ голеностопного сустава.
Лечение вывиха голеностопного сустава
При подозрении на данное повреждение категорически запрещается производить попытки самостоятельного вправления. Необходимо зафиксировать ногу с помощью шины, приложить к поврежденной области холод и немедленно доставить больного в специализированное мед. учреждение. В отделении травматологии и ортопедии производят закрытое вправление и накладывают гипс с обязательным последующим рентгенконтролем. Через пять дней рентгеновские снимки повторяют, чтобы убедиться в отсутствии вторичного смещения, гипс циркулируют. Срок иммобилизации определяется видом повреждения.
Две неудачных попытки закрытого вправления, а также невозможность удержать отломки в правильном положении являются показанием к хирургическому лечению. В зависимости от характера повреждений наряду с открытым вправлением может проводиться остеосинтез заднего края большеберцовой кости, восстановление дистального межберцового синдесмоза, остеосинтез наружной лодыжки пластиной, остеосинтез наружной и/или внутренней лодыжки винтами, а также трансартикулярная фиксация голеностопного сустава спицами. В послеоперационном периоде назначается ЛФК и тепловые процедуры.
Повреждения связок
Различают три степени повреждения связок:
- 1 степень – растяжение связок. На самом деле, связки являются неэластичным образованием и не могут растягиваться. При 1 степени происходят микроразрывы связки (повреждения отдельных волокон). Однако словосочетание «растяжение связок» настолько плотно прижилось в быту, что иногда используется не только пациентами, но и представителями официальной медицины. При такой травме появляется незначительная отечность и припухлость над поврежденной связкой. Опора сохранена, движения умеренно ограничены. Пальпация болезненна.
- 2 степень – надрыв связок. Проявляется выраженным отеком по наружной или внутренней поверхности сустава. Отек быстро нарастает, в течение нескольких часов или первых суток обычно возникает кровоподтек над поврежденной связкой. Боли сохраняются в состоянии покоя, усиливаются при движениях. Опора и движения затруднены, но возможны.
- 3 степень – разрыв связок. Отечность и кровоподтек распространяются по боковой поверхности голеностопного сустава, охватывают тыльную и подошвенную часть стопы. Отмечаются резкие боли в покое. Опора невозможна, движения резко ограничены.
При появлении подобных симптомов необходимо приложить к пораженной области холод, придать ноге возвышенное положение и немедленно доставить пациента в травмпункт, чтобы травматолог мог провести обследование, исключить более серьезные повреждения (переломы, переломовывихи) и назначить соответствующее лечение. Диагноз выставляется на основании внешних признаков и данных рентгенографии голеностопного сустава. Для уточнения степени повреждения связок больного иногда направляют на МРТ голеностопного сустава. Лечение 1 и 2 степени повреждения связок проводится амбулаторно, при 3 степени необходима госпитализация.
При растяжении связок больному рекомендуют ограничить нагрузку и применять тугое бинтование на время ходьбы. В покое повязку следует снимать. В первые двое суток к пораженной области нужно прикладывать холод, затем показано сухое тепло. Пациенту выдают больничный лист и направляют на УВЧ. При надрыве связок показано наложение гипсовой повязки, ходьба на костылях, а также УВЧ. Полный разрыв связок является показанием к хирургическому лечению в условиях стационара.
Читайте также:
