Когда оперировать острый аппендицит. Операция при остром аппендиците.
Добавил пользователь Валентин П. Обновлено: 30.01.2026
Морфологическая форма: катаральный, флегмонозный, гангренозный.
Осложнения: аппендикулярный инфильтрат, перфорация, аппендикулярный абсцесс, перитонит (отграниченный, распространенный), забрюшинная флегмона, пилефлебит.
Диагностика.
В приемном отделении, после осмотра хирургом, в течение 1 часа со времени поступления, больному должны быть проведены следующие исследования: общий клинический анализ крови, биохимия крови, коагулограмма, общий анализ мочи, группа крови и резус-фактор, ЭКГ, рентгенография грудной клетки и брюшной полости, ультразвуковое исследование брюшной полости.
В случаях неясной клинической картины выполняется компьютерная томография органов брюшной полости и малого таза. Все пациенты женского пола подлежат осмотру гинекологом. При необходимости производятся консультации урологом и терапевтом.
При неясной клинической картине и отсутствии явных признаков другой острой хирургической патологии показано динамическое наблюдение в течение 12 часов с оценкой клинических, лабораторных инструментальных данных в динамике.
При сохраняющейся после 12-часовго наблюдения неясной клинической картине и невозможности исключить острый аппендицит, а также с целью дифференциальной диагностики с другими острыми заболеваниями органов брюшной полости и малого таза, в качестве заключительного этапа диагностики показано проведение диагностической лапароскопии, которая при необходимости может быть трансформирована в лапароскопическую аппендэктомию.
В любых сомнительных случаях, при невозможности исключить острый аппендицит, выбор лечения решается в пользу операции. При установленном диагнозе острого аппендицита оперативное лечение должно быть начато в течение 2 часов с момента установления диагноза.
Анестезия.
Приоритетным вариантом является комбинированный эндотрахеальный наркоз.
Хирургическая тактика.
Приоритетным является выполнение видеолапароскопической аппендэктомии.
Противопоказанием к видеолапароскопической аппендэктомии являются: тяжелая сердечно-сосудистая и дыхательная недостаточность, распространенный перитонит, выраженный спаечный процесс в брюшной полости, грубый рубцовый процесс на передней брюшной стенке вследствие ранее перенесенных операций. При наличии противопоказаний к видеолапароскопической аппендэктомии и отсутствии показаний к выполнению срединной лапаротомии (см. ниже) показано выполнение аппендэктомии из доступа по Волковичу-Дьяконову.
При лапароскопической аппендэктомии брыжейка червеобразного отростка по частям коагулируется с использованием биполярной электрокоагуляции Ligasure и пересекается. Основание отростка перевязывается тремя лигатурами с формированием узлов Редера. Между двумя дистальными лигатурами червеобразный отросток пересекается, культя обрабатывается йодом или спиртом, затем, в зависимости от диаметра, отросток извлекается из брюшной полости через троакар или в эндоконтейнере через троакарный разрез.
При наличии воспалительных изменений в области основания червеобразного отростка его культя, после предварительной перевязки лигатурой, погружается в кисетный и (или) "Z"-образный шов. В случае невозможности надежного укрытия культи червеобразного отростка кисетным и (или) "Z"-образным швом показано выполнение резекция купола слепой кишки с культей червеобразного отростка аппаратами Eshelon или EndoGia. Операция всегда завершается оставлением в полости малого таза как минимум одной дренажной трубки.
При визуальной картине катарального аппендицита и несоответствии клинической картины заболевания морфологическим изменениям, показана дополнительная ревизия подвздошной кишки (не менее 1 метра), придатков матки на предмет патологии этих органов.
При вторичном (поверхностном) аппендиците санируется основной (первичный) патологический процесс; аппендэктомия выполняется только при наличии деструктивной формы воспаления червеобразного отростка (флегмонозная, гангренозная).
Удаленный червеобразный отросток направляется на гистологическое исследование. Выпот и содержимое абсцессов направляется на бактериологическое исследование для идентификации микрофлоры и ее чувствительности к антибиотикам.
В случаях обнаружения во время операции распространенного фибринозного (гнойно-фибринозного) перитонита показано выполнение срединной лапаротомии, аппендэктомии (см. раздел "Перитонит").
Применение антибиотиков при остром аппендиците.
Антибиотикопрофилактика показана во всех случаях операций по поводу острого аппендицита.
Антибиотикопрофилактика проводится цефалоспоринами генерации. Первая доза препарата (2 г) вводится внутривенно за 30 минут до начала операции.
При остром катаральном аппендиците повторно вводится 2г препарата через 12 часов.
При деструктивных формах аппендицита в послеоперационном периоде проводится антибактериальная терапия.
При остром флегмонозном аппендиците проводится терапия цефалоспоринами генерации в дозировке 2г х 2 раза в сутки – 5 суток.
При остром гангренозном аппендиците, при осложнениях в виде перфорации, абсцесса, перитонита показана комбинация из цефалоспаринов III поколения (4 г/сут), аминогликозидов (амикацин 7,5 мг/кг – 2 раза в сутки), метронидазола (2 г/сут).
Хирургическая тактика при аппендикулярном инфильтрате.
Клиническая и инструментальная картина аппендикулярного инфильтрата без признаков абсцедирования является противопоказанием к операции - показана госпитализация, консервативная терапия (антибактериальная, локальная гипотермия), компьютерная томография, УЗИ в динамике с целью исключения его абсцедирования. После рассасывания инфильтрата больные должны быть обследованы (через 3-6 месяцев) и при необходимости оперированы в плановом порядке, В случаях абсцедирования аппендикулярного инфильтрата, подтвержденного данными УЗИ или компьютерной томографии, показано вскрытие и дренирование абсцесса под контролем УЗИ или внебрюшинным доступом по Пирогову.
В случае, когда при лапароскопии обнаруживается плотный аппендикулярный инфильтрат, выполняется дренирование брюшной полости. При обнаружении плотного аппендикулярного инфильтрата в ходе традиционной операции аппендэктомия недопустима - область инфильтрата должна быть отграничена 2-3 марлевыми тампонами, выведенными через рану. В дальнейшем этим больным проводится антибактериальная терапия вплоть до резорбции инфильтрата.
Когда оперировать острый аппендицит. Операция при остром аппендиците.
Не каждого пациента с диагнозом острого аппендицита нужно спешно доставлять в операционную. Конечно, если страдает общее состояние больного и выражены перито-неальные явления (указывающие на перфорацию), оперируйте немедленно. В других случаях вполне допустимо отложить операцию на несколько часов, пока пациент получает антибиотики. Вы ведь не спешите в операционную при остром дивертикулите — в чем же различие?
Мы будем обсуждать только открытую операцию, поскольку пока никто не доказал каких-либо преимуществ лапароскопической аппендэктомии. О значении лапароскопии в случае диагностических затруднений у женщин рассказано в одной из наших статей; аналогичные показания могут быть у больных с патологическим ожирением. И все-таки вам нравится играть с газом, троакарами и степлерами, вы рассчитываете на их помощь? Думается, напрасно. Более подробно об этих спорных вопросах рассказано в соответствующей статье.
Мы убеждены, что свою долю аппендэктомии вы выполнили, еще будучи интерном. Наблюдая, однако, многих хирургов трансформировавших обычную аппендэктомию в замысловатое вмешательство наподобие операции Уиппла, мы советуем вам не мудрствовать лукаво с удалением червеобразного отростка.

• Разрез. Вовсе не нужно выполнять длинный и уродливый косой разрез. Используйте поперечный доступ. Частой ошибкой является слишком медиальное расположение поперечного разреза над влагалищем прямой мышцы; держитесь кнаружи от нее. Начинайте с мини-разреза, который всегда можно расширить.
• Аппендэктомия. Вы можете удалить отросток антероградным или ретроградным путем, но погружать культю нет никакой необходимости (если только вы не зациклены на бесполезных ритуалах). Перевяжите или прошейте аппендикс у основания и отсеките его. Широко распространенные «смазывание» культи бетадином или «прижигание» электрокоагуляцией — тоже не более чем ритуал, и просто смехотворны.
• Перитонеальный туалет. Отсосите жидкость и те несколько капель гноя, которые окружали отросток, и промокните область операции сухими марлевыми тупферами (не забудьте про малый таз). Не пытайтесь сделать перитонеальный лаваж через этот разрез типа замочной скважины — это не нужно, бесполезно и опасно.
• Дренажи. Необходимости в них почти никогда нет. Исключением могут быть только большие аппендикулярные абсцессы. Никогда не выводите дренаж через основной разрез.
• Закрытие раны. В отдельном закрытии брюшины нет резона. Инфильтрация антибиотиками подкожной клетчатки — хорошая защита от раневой инфекции (в добавление к системной антибиотикотерапии). Не накладывайте подкожные швы (это — инородные тела). Мы склонны к первичному зашиванию кожи во всех случаях. Если возникнет раневая инфекция, ее можно контролировать снятием нескольких швов. Разве это не лучше вторичного заживления, которое обрекает больных на дальнейшие манипуляции и безобразный рубец?
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Показания, этапы и техника лапароскопической аппендэктомии
а) Показания для лапароскопической аппендэктомии:
- Плановые - относительные показания: острый аппендицит, выявленный при диагностической лапароскопии (например, по поводу боли неясного происхождения в нижних отделах живота). При чрезвычайном ожирении и подозреваемом, но все же, сомнительном диагнозе аппендицита у молодых женщин (после исключения гинекологического заболевания).
- Противопоказания: неотграниченный перитонит; подозрение на злокачественную опухоль; выраженный спаечный процесс.
- Альтернативные вмешательства: обычная операция.
б) Предоперационная подготовка:
- Предоперационные исследования: ультразвуковое исследование, лабораторные исследования и гинекологическое обследование играют вспомогательную роль и служат для исключения других заболеваний.
- Подготовка пациента: дезинфицируйте пупочную область. Введите назогастральный зонд и мочевой катетер после наступления обезболивания или опорожните мочевой пузырь непосредственно перед операцией.
в) Специфические риски, информированное согласие пациента:
- Повреждение полых органов или сосудов лапароскопическими инструментами
- Неудачное наложение пневмоперитонеума
- Газовая эмболия
- Переход к открытой операции
- Остальное, как при обычной аппендэктомии.
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента:
- Лежа на спине.
- Хирург слева.
- Помощник (и камера) справа.
- Видеостойка у ножного конца.
е) Оперативный доступ при лапароскопической аппендэктомии. Троакар для камеры устанавливается в умбиликальный порт; рабочие троакары - в левый и правый нижний отдел живота.
ж) Этапы лапароскопической аппендэктомии:
- Доступ
- Идентификация червеобразного отростка
- Скелетизация червеобразного отростка
- Кровотечение из брыжеечки червеобразного отростка
- Перевязка червеобразного отростка
- Перевязка основания червеобразного отростка
- Удаление нити
- Коагуляция культи червеобразного отростка
- Пересечение червеобразного отростка
- Дренаж
- Использование Endo-GIA
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Безопасной, хотя и более дорогостоящей альтернативой лигированию основания аппендикса петлей Редера, является его пересечение эндоскопическим сшивающим устройством, одновременно захватывающим и аппендикс, и его брыжеечку.
- Предупреждение: опасайтесь вторичного кровотечения вследствие различий в толщине слоя ткани.
- Остерегайтесь повреждения стенки толстой кишки током утечки или высокой температурой при коагуляции аппендикса близко к толстой кишке.
и) Меры при специфических осложнениях:
- Троакарные травмы: ликвидация при лапаротомии.
- Несостоятельность культи червеобразного отростка вследствие трансмуральной коагуляции или соскакивания петли: лапаротомия.
к) Послеоперационный уход после эндоскопического удаления аппендикса:
- Медицинский уход: удалите назогастральный зонд после прекращения действия обезболивания. Удалите дренаж на 2-4-й день.
- Возобновление питания: разрешите глотки жидкости через 6 часов после обезболивания, обычная легкая диета с 1-го дня.
- Активизация: сразу же.
- Период нетрудоспособности: 3-5 дней.
л) Этапы и техника лапароскопической аппендэктомии:
1. Доступ
2. Идентификация червеобразного отростка
3. Скелетизация червеобразного отростка
4. Кровотечение из брыжеечки червеобразного отростка
5. Перевязка червеобразного отростка
6. Перевязка основания червеобразного отростка
7. Удаление нити
8. Коагуляция культи червеобразного отростка
9. Пересечение червеобразного отростка
10. Дренаж
11. Использование Endo-GIA
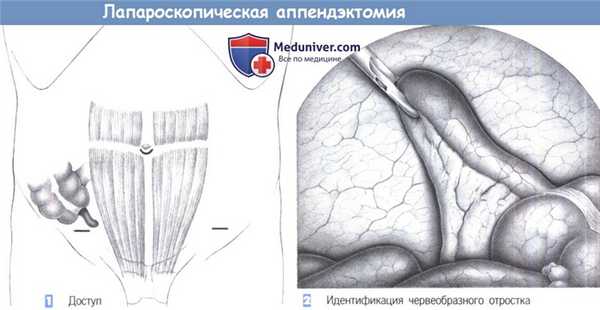
1. Доступ. Лапароскопическая аппендэктомия, предпринятая с целью одновременной диагностики и лечения, оправдана в диагностически сомнительных случаях, особенно у молодых женщин. Она не имеет преимуществ над обычной аппендэктомией, но определенно менее экономична. Доступ через три троакара, один из которых находится под пупком, а два других - в подвздошнопаховых областях с каждой стороны от лонной линии роста волос.
Операция начинается с создания пневмоперитонеума через инфраумбиликальный порт. Рабочие троакары вводятся под визуальным контролем с трансиллюминацией, чтобы избежать повреждения эпигастральных сосудов.
2. Идентификация червеобразного отростка. После ревизии брюшной полости идентифицируется отросток. Он захватывается зажимом из правого троакара и постепенно втягивается в его гильзу.
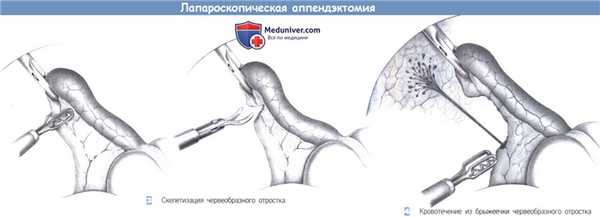
3. Скелетизация червеобразного отростка. Брыжеечка червеобразного отростка коагулируется биполярными диатермическими щипцами и рассекается по частям. Это вмешательство занимает время и может вызвать кровотечение. Использование линейного сшивающего аппарата значительно облегчает скелетизацию аппендикса, но это дороже.
4. Кровотечение из брыжеечки червеобразного отростка. Во время скелетизации аппендикса иногда происходит пульсирующее кровотечение из аппендикулярной артерии. Следует захватить артерию диатермическими щипцами и коагулировать. При значительном кровотечении рекомендуется перевязка петлей Редера.
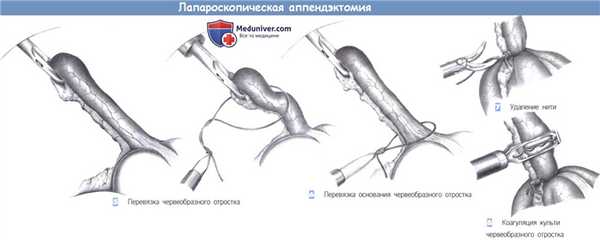
5. Перевязка червеобразного отростка. Аппендикс скелетируется вниз до его основания и постепенно вводится в гильзу троакара. Затем через левый троакар вводится петля Редера, которая продвигается по червеобразному отростку.
6. Перевязка основания червеобразного отростка. Когда петля Редера лежит непосредственно на основании отростка, она затягивается, лигируя его.
7. Удаление нити. Длинная нить петли Редера отсекается ножницами и удаляется.
8. Коагуляция культи червеобразного отростка. Чтобы избежать контаминации, отросток может быть коагулирован биполярными диатермическими щипцами. Край коагуляции должен находиться, по крайней мере, на 1 см дистальнее петли Редера, т.к. блуждающие токи могут вызвать коагуляционный некроз у лигатуры или в куполе слепой кишки.
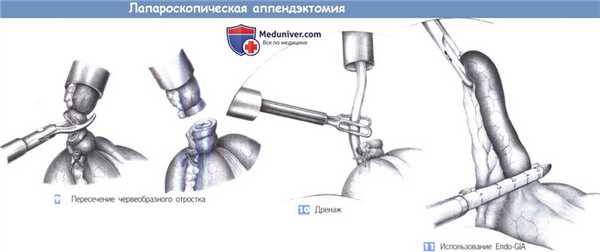
9. Пересечение червеобразного отростка. После дополнительной коагуляции отростка он пересекается ножницами и забирается в правый нижний троакар. Троакар удаляется вместе с отростком, культя которого обрабатывается дезинфицирующим тампоном и переводится в забрюшинное положение.
10. Дренаж. Тяжелое нагноение и формирование периаппендикулярного абсцесса требует введения дренажа в ретроцекальную область или в карман Дугласа через отверстие правого троакара и окончательного правильного размещения трубки с помощью зажима, введенного через левый троакар.
11. Использование Endo-GIA. Также возможно использование сшивающего аппарата Endo-GIA, позволяющего одновременно пересечь отросток и его брыжейку поэтапно или, при очень тонком отростке, одномоментно. Endo-GIA вводится через левый нижний 12-миллиметровый троакар.
Учебное видео по технике лапароскопической аппендэктомии
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Показания, этапы и техника операции при аппендиците
а) Показания для аппендэктомии:
- Плановые/абсолютные показания: клинически несомненная болезненность в правом нижнем отделе живота, воспроизводимая в сомнительных случаях при осмотре через короткие промежутки времени (то есть, каждые несколько часов).
- Противопоказания: нет.
- Альтернативные вмешательства: лапароскопическая операция.
б) Предоперационная подготовка. Предоперационные исследования: ультразвуковое исследование, лабораторные исследования и гинекологическое обследование носят дополнительный характер и служат, главным образом, для исключения других заболеваний.
в) Специфические риски, информированное согласие пациента:
- Лапаротомия - единственно верная операция, чтобы доказать или исключить острый аппендицит при наличии соответствующих симптомов
- Несостоятельность культи червеобразного отростка (менее 2% случаев) с формированием свища или перитонитом
- Наличие болезни Крона или дивертикула Меккеля
- Формирование абсцесса (внутрибрюшной, менее 5% случаев)
- Кишечная непроходимость от спаечного тяжа (менее 4% случаев)
- Повреждение подвздошно-пахового нерва
- Раневая инфекция (до 30% в случае флегмонозного гнойного воспаления)
- Летальность от 0,2% (неосложненный аппендицит) до 10% случаев (перфорация, перитонит)
г) Обезболивание. Общее обезболивание (интубация) (в развитых странах), местная анестезия (в странах третьего мира).
д) Положение пациента. Лежа на спине.
е) Оперативный доступ при аппендиците. Классический разрез по Мак-Бернею, трансректальный или околосрединный доступ, иногда также нижнесрединная лапаротомия.
ж) Этапы операции:
- Доступ
- Рассечение апоневроза наружной косой мышцы
- Разделение мышцы
- Разрез брюшины
- Мобилизация купола слепой кишки
- Выведение купола слепой кишки в рану
- Анатомия червеобразного отростка
- Скелетизация червеобразного отростка
- Раздавливание основания отростка
- Перевязка и удаление - Погружение культи отростка
- Шов брюшины
- Шов мышцы
- Шов апоневроза наружной косой мышцы
- Ретроцекальное расположение отростка
- Отводящие швы
- Антеградная аппендэктомия
- Мобилизация восходящей ободочной кишки
- Выведение ретроцекального отростка вперед
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Диагноз - клинический; отрицательные данные ультразвукового исследования и нормальные лабораторные показатели не исключают острого аппендицита!
- У очень молодых, очень старых пациентов и людей с выраженным ожирением симптомы часто стерты, даже при обширном воспалении.
- Всегда выполняйте разрез ниже линии, соединяющей две передневерхние ости подвздошных костей.
- Немного наклонный разрез обеспечивает лучшую экспозицию в случаях атипичного расположения отростка путем продления разреза криволинейным образом латерально и краниально, с соответствующим разделением внутренней косой мышцы; также возможно медиальное продление разреза с включением влагалища прямой мышцы.
- Ход подвздошно-пахового нерва - по внутренней косой мышце.
- Положение червеобразного отростка чрезвычайно изменчиво; симптомы часто стерты, особенно при ретроцекальном расположении.
- Тении - ориентиры для поиска червеобразного отростка.
- В сомнительных случаях, особенно у женщин, желательно начинать с лапароскопии и только затем выполнять лапароскопическую аппендэктомию.
- Невоспаленный отросток потребует дальнейшей ревизии брюшной полости: брыжеечные лимфатические узлы, терминальный отдел подвздошной кишки, дивертикул Меккеля, яичники и маточные трубы.
- При гангренозном аппендиците кисетный шов должен быть наложен на интактную стену толстой кишки.
- В случаях, когда червеобразный отросток распался в полости абсцесса и не определяется, а также при значительном воспалении стенки толстой кишки достаточно интенсивного дренирования области абсцесса.
- Если стенка толстой кишки очень отечна, будет достаточно простой перевязки культи отростка без ее инвертирования кисетным швом.
- После аппендэктомии при флегмонозном или гангренозном червеобразном отростке, исследование тонкой кишки не предпринимается из-за риска распространения бактерий по брюшной полости.
и) Меры при специфических осложнениях. Абсцесс: повторная операция и адекватный дренаж, возможно пальцевое определение положения абсцесса в кармане Дугласа с последующим трансректальным дренированием.
к) Послеоперационный уход после удаления аппендикса:
- Медицинский уход: удалите назогастральный зонд на 1-й день; антибиотикотерапия, начатая интраоперационно при перфоративном аппендиците, должна быть продолжена. Удалите дренаж на 2-4 день.
- Возобновление питания: разрешите небольшие глотки жидкости вечером 1-го дня, твердая пища - со 2-3-го дня.
- Функция кишечника: возможны клизмы небольшого объема или пероральный прием легкого слабительного средства.
- Активизация: сразу же.
- Период нетрудоспособности: 1-2 недели.
л) Этапы и техника операции при аппендиците:
1. Доступ
2. Рассечение апоневроза наружной косой мышцы
3. Разделение мышцы
4. Разрез брюшины
5. Мобилизация купола слепой кишки
6. Выведение купола слепой кишки в рану
7. Анатомия червеобразного отростка
8. Скелетизация червеобразного отростка
9. Раздавливание основания отростка
10. Перевязка и удаление
11. Погружение культи отростка
12. Шов брюшины
13. Шов мышцы
14. Шов апоневроза наружной косой мышцы
15. Ретроцекальное расположение отростка
16. Отводящие швы
17. Антеградная аппендэктомия
18. Мобилизация восходящей ободочной кишки
19. Выведение ретроцекального отростка вперед
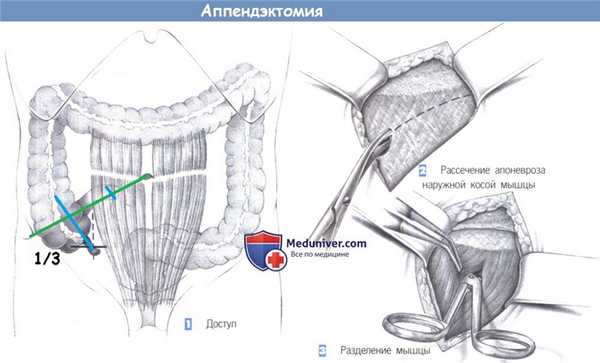
1. Доступ. Выполняется горизонтальный разрез кожи по направлению кожных линий, немного выше линии оволосения над лоном. Линия разреза должна проходить ниже линии, соединяющей передневерхнюю подвздошную ость и пупок. Альтернативный околосрединный разрез дает плохой косметический результат.
2. Рассечение апоневроза наружной косой мышцы. После рассечения кожи, подкожного слоя и подкожной фасции Скарпа, выделяется апоневроз наружной косой мышцы. Он рассекается в направлении от латерокраниального до медиокаудального, по ходу волокон. (На иллюстрации операционное поле показано так, как его видит хирург: слева - верх, справа - низ).
3. Разделение мышцы. Определяются и тупо разделяются ножницами и зажимом внутренняя косая и поперечная мышцы. Обратите должное внимание на промежуточный слой между мышцами, который особенно выражен с латеральной стороны. Мышцы разводятся двумя крючками Ру.
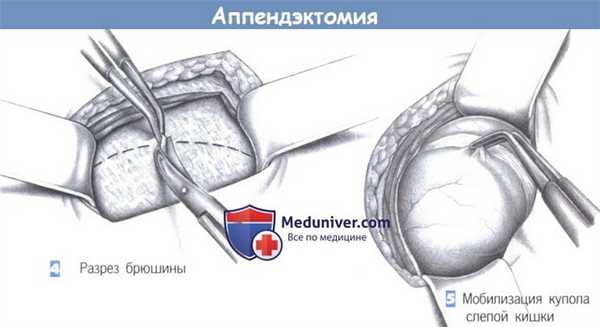
4. Разрез брюшины. После разведения мышц крючками обнажаются поперечная фасция и брюшина. Они рассекаются между зажимами; разрез наклонен к вертикальной оси.
5. Мобилизация купола слепой кишки. После вскрытия брюшины обнаруживается купол слепой кишки, и слепая кишка мобилизуется. Осторожная тракция пинцетом (предупреждение: опасайтесь раздавливания стенки кишки) позволяет обнаружить основание червеобразного отростка.
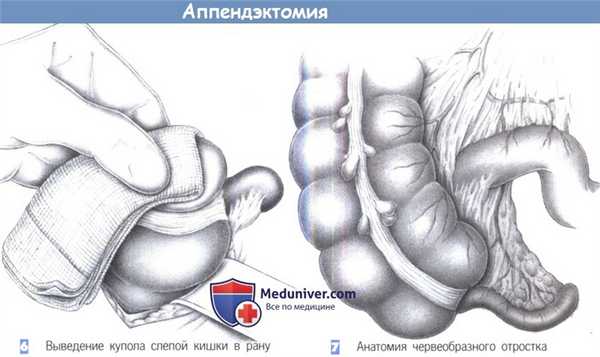
6. Выведение купола слепой кишки в рану. После точной идентификации слепая кишка захватывается через влажную салфетку и выводится вперед в рану. Кишка постепенно поднимается вперед путем попеременной тракции в краниальном и каудальном направлении.
7. Анатомия червеобразного отростка. Червеобразный отросток находится на продолжении taenia libera (передней тении). Брыжеечка червеобразного отростка идет позади подвздошной кишки, поверх краевой аркады подвздошно-ободочной артерии. Поэтому скелетизация брыже-ечки червеобразного отростка проводится по задней поверхности подвздошной кишки.
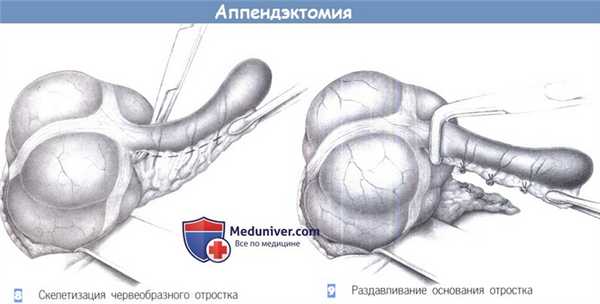
8. Скелетизация червеобразного отростка. После того, как купол слепой кишки полностью выведен в рану, брыжеечка червеобразного отростка захватывается зажимом Пеана. Последовательная скелетизация аппендикса начинается с помощью зажимов Оверхольта близко к стенке кишки. Прилегающая артерия должна быть точно идентифицирована и лигирована.
9. Раздавливание основания отростка. После полной скелетизации отростка его основание раздавливается зажимом. Это раздавливание необходимо для разрушения слизистой оболочки и профилактики последующего формирования мукоцеле. Однако на основании опыта, полученного при лапароскопической аппендэктомии, этот маневр едва ли имеет какое-либо рациональное оправдание. Хотя лигатура, накладываемая на раздавленное место, имеет меньший шанс прорезаться сквозь отросток, отечный вследствие воспаления.
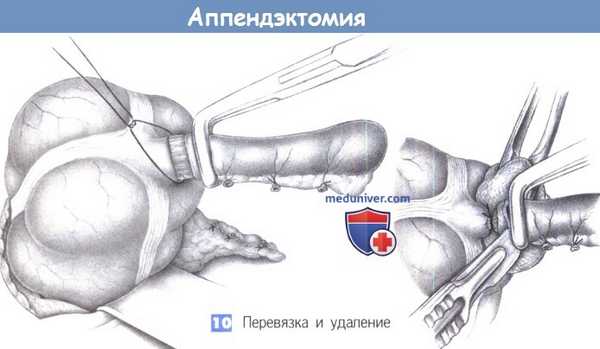
10. Перевязка и удаление. Отросток перевязывается в месте раздавливания и пересекается на тупфере скальпелем на 0,5 см дистальнее места раздавливания. Скальпель, тупфер и отросток теперь загрязнены содержимым кишки и по правилам асептики должны быть отданы операционной сестре для отдельной утилизации.
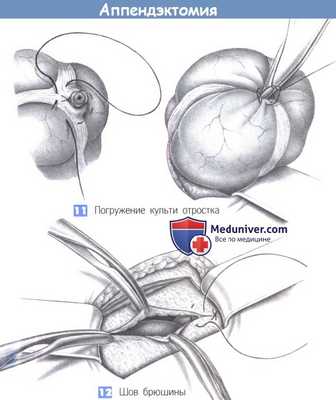
11. Погружение культи отростка. Культя отростка вворачивается в слепую кишку кисетным швом с помощью пинцета. До этого культя обрабатывается дезинфицирующим раствором.
12. Шов брюшины. Края брюшины обозначаются четырьмя зажимами Микулича, и брюшина сводится непрерывным рассасывающимся швом (2-0 PGA).
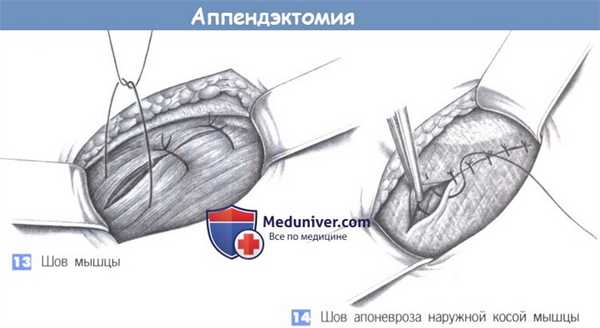
13. Швов мышцы. Закрытие поперечной и внутренней косой мышцы достигается глубокими отдельными швами (2-0 PGA).
14. Шов апоневроза наружной косой мышцы. Апоневроз наружной косой мышцы может быть восстановлен непрерывным швом (2-0 PGA) или, при выраженном воспалении, отдельными швами.
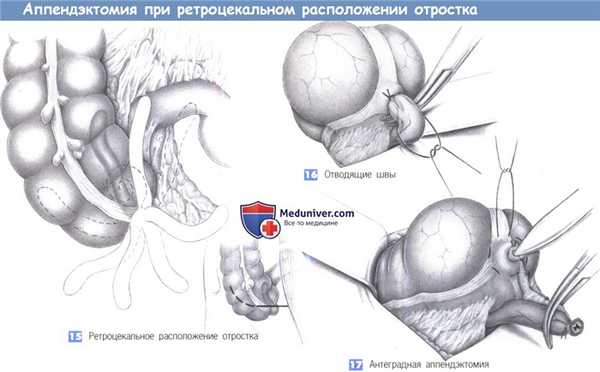
15. Ретроцекальное расположение отростка. Из многочисленных вариаций расположения отростка более всего распространено его ретроцекальное положение, что иногда затрудняет операцию. Для получения лучшего обзора возможно расширение нижней поперечной лапаротомии в медиальном или латеральном направлении до полной правой поперечной нижней лапаротомии.
16. Отводящие швы. Если отросток настолько припаян к забрюшинному пространству, что невозможно вывести его вперед, отведение слепой кишки латерально иногда позволяет расположить ложе отростка таким образом, чтобы его можно было удалить под визуальным контролем. Однако зачастую это невозможно и отросток приходится удалять антеградным способом. С этой целью на аппендикс рекомендуется последовательно наложить несколько швов-держалок («отводящие швы») для его поэтапной мобилизации с шагом в 1-2 см.
17. Антеградная аппендэктомия. После рассечения отростка его культя перевязывается и вворачивается кисетным швом. Следующая стадия - пошаговая мобилизация и отсечение отростка вместе с его брыжейкой. Нужно быть внимательным, чтобы извлечь отросток целиком.
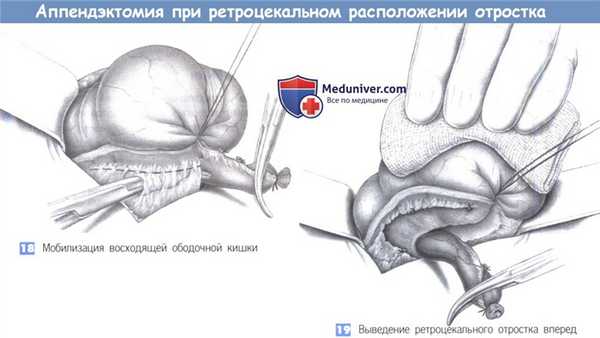
18. Мобилизация восходящей ободочной кишки. При длинном отростке и его выраженной ретроцекальной фиксации иногда приходится освобождать восходящую ободочную кишку от ее прикреплений и смещать ее медиально. Боковые сращения обычно не содержат сосудов, однако при необходимости должны быть наложены зажимы.
19. Выведение ретроцекального отростка вперед. После полной мобилизации купола слепой кишки становится возможна мобилизация отростка под контролем зрения. Этот маневр необходимо выполнять с осторожностью, так как отросток может быть расположен в непосредственной близости от правого мочеточника и двенадцатиперстной кишки.
Учебное видео по технике аппендэктомии (удалению червеобразного отростка)
Аппендэктомия — открытая и лапароскопическая
Аппендэктомия — операция, во время которой удаляют аппендикс, червеобразный отросток, отходящий от слепой кишки. В подавляющем большинстве случаев такую операцию выполняют в экстренном порядке при остром аппендиците.

Существуют две разновидности аппендэктомии:
- Лапароскопическая — через 1–3 проколов в брюшной стенке. В настоящее время хирурги в большинстве случаев отдают предпочтение этой малоинвазивной операции, потому что она сопровождается минимальной травматизацией тканей, низким риском осложнений, после нее пациенты быстро восстанавливаются и возвращаются к привычной жизни.
- Открытая — через разрез длиной 5–10 см в правой подвздошной области. Обычно к такому способу приходится прибегать при перфорации (образовании сквозного отверстия) стенки аппендикса и распространении инфекционного процесса в брюшную полость. Иногда изначально вмешательство начинают лапароскопически, но в процессе хирург принимает решение сделать разрез.
Аппендэктомия — распространенное вмешательство. Его умеет выполнять практически любой хирург. Но лапароскопическая методика требует особых навыков и опыта, соответствующего оборудования. В международной клинике Медика24 работают ведущие хирурги, в наших операционных применяется современная аппаратура от ведущих производителей.
В каких случаях нужно удалять аппендикс?
Более чем в 99% случаев показанием к аппендэктомии является острый аппендицит — воспаление червеобразного отростка. Хирургическое вмешательство выполняют в экстренном порядке, как можно раньше, потому что могут развиться опасные осложнения. Потеря времени может грозить гибелью больного.
В нижней части живота справа — правой подвздошной области — находится место перехода тонкой кишки в толстую. Начальный отдел толстой кишки называется слепой кишкой. Она выглядит как купол, и от нее отходит червеобразный отросток — аппендикс. Чаще всего его длина от 7 до 9 см, но может быть от 0,5 до 23 см. Почему воспаляется аппендикс, до конца не известно. В нем находится лимфоидная ткань. Вероятно, аппендицит возникает, когда она не справляется с болезнетворными микроорганизмами. В качестве фактора риска может выступать обструкция аппендикса гипертрофии лимфоидной ткани, каловых камней, гельминтов.
Чаще всего заболевание развивается у молодых людей и детей. У пожилых аппендицит встречается очень редко, потому что с возрастом лимфоидная ткань атрофируется.
Классические симптомы острого аппендицита:
- Сильная боль в животе. Сначала она разлитая, затем локализуется в правой подвздошной области. Болевые ощущения усиливаются во время резких движений, кашля, чихания.
- Тошнота, рвота.
- Повышение температуры тела, обычно до 37–37,5 градусов. Она может повышаться по мере прогрессирования процесса.
- Потеря аппетита.
- Диарея или запор.
- Вздутие живота (метеоризм).
Но клиническая картина может сильно отличаться в зависимости от длины, анатомического расположения аппендикса, характера течения воспалительного процесса. Зачастую симптомы напоминают другое заболевание и могут сбить с толку даже опытного хирурга. При сомнительном диагнозе пациента оставляют в стационаре под наблюдением. Если симптомы усиливаются, и картина всё больше напоминает острый аппендицит — выполняют операцию.
При любых сильных болях в животе нужно немедленно обратиться за медицинской помощью. До прибытия врача нельзя самостоятельно принимать обезболивающие препараты, это может смазать клиническую картину и помешает установить правильный диагноз. Если воспаленный аппендикс не удалить вовремя, то в его стенке разовьется некроз, она разорвется. Это приводит к опасным осложнениям: перитониту, аппендикулярному абсцессу, пилефлебиту (септическому тромбофлебиту воротной вены и ее ветвей). Международная клиника Медика24 работает круглосуточно, здесь вам готовы помочь в любой день, в любое время.
Читайте также:
- Гиперэластическая кожа или синдром Элерса-Данлоса. Пигментная крапивница
- Причины сухости во рту - ксеростомии
- Отравление уксусной кислотой ( эссенцией ). Патогенез ( механизм ) отравления уксусной кислотой.
- Пренатальная диагностика при многоплодной беременности. Выявление монозиготной многоплодной беременности. Диагностика многоплодия.
- Показания для операции при переломе крестца
