КТ, МРТ при периапикальной (радикулярной) кисте
Добавил пользователь Дмитрий К. Обновлено: 30.01.2026
Категории МКБ: Доброкачественное новообразование соединительной и других мягких тканей головы, лица и шеи (D21.0), Другие кисты челюстей (K09.2), Другие пороки развития жаберной щели (Q18.2), Другие уточненные кисты области рта, не классифицированные в других рубриках (K09.8), Другие уточненные пороки развития лица и шеи (Q18.8), Кисты, образовавшиеся в процессе формирования зубов (K09.0), Корневая киста (K04.8), Мукоцеле слюнной железы (K11.6), Пазуха, фистула и киста жаберной щели (Q18.0), Преаурикулярная пазуха и киста (Q18.1), Эпидермальная киста (L72.0)
Общая информация
Краткое описание
Одобрено Научно-практическим Советом Минздрава РФ
Кисты челюстно-лицевой области и шеи
Киста – это опухолевидное образование, которое представляет собой полость, оболочка которой состоит из наружного соединительнотканного слоя и внутреннего, выстланного преимущественно многослойным плоским эпителием. Полость кисты обычно заполнена жидким или полужидким содержимым (серозная жидкость, гной, продукты жизнедеятельности эпителиальной выстилки - коллоиды и кристаллоиды (кристаллы холестерина)). [1,2.3,4,5,6]
Накопление продуктов жизнедеятельности эпителиальной выстилки, воспалительные процессы приводят к увеличению гидростатического давления в полости кисты. Как следствие увеличивается давление на окружающую кость. Увеличение давления приводит к частичной деформации костных трабекул, а возникшая в следствии гипоксии от давления кислая среда активизирует работу остеокластов. Активность остеобластов снижается. Преимущество лизиса костной ткани над ее образованием приводит к увеличению объема костной полости (росту кисты) и деформации челюсти. [7]
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
Наиболее детальной можно назвать клинико-морфологическую классификацию опухолей и опухолеподобных образований челюстей, в разработке которой принимала участие рабочая группа в составе И.И. Ермолаева, В.В. Паникаровского, А.И. Пачеса, Б.Д. Кабакова, В.М. Бенциановой и С.Я.Бальсевича (1975). [7] Кисты челюстей представлены в разделе «Б – Опухолеподобные образования» и разделены на:
- Первичная киста (кератокиста, примордиальная киста).
- Киста носонёбного канала (резцового отверстия).
- Холестеатомы челюстей.
- Травматичские (простые, геморрагические или однокамерные костные кисты).
- Аневризмальная костная киста.
- Шаровидно-верхнечелюстная киста.
- Носогубная (носоальвеолярная, внекостная киста)
Доброкачественные кистозные образования мягких тканей челюстно-лицевой области не представляют генетически однородную группу. Одни из них относятся к врожденным образованиям, возникающим вследствие нарушения эмбрионального развития, другие — к приобретенным (ретенционные кисты сальных желез (атеромы), травматические кисты, кисты слюнных желез).
– возникающие в результате аномалии в эмбриогенезе (срединные, боковые кисты шеи, околоушной области и корня языка, кисты подъязычной слюнной железы);
– возникающие в результате порока развития эктодермы (дермоидные и эпидермоидные кисты).
Впервые кисты жаберной щели (боковые кисты шеи) классифицированы Bailey H. в 1929 году, в 1955 году его классификацию модифицировал Proctor.
Тип I – располагается наиболее поверхностно вдоль передней поверхности грудино-ключично-сосцевидной мышцы под подкожной мышцей шеи, но не соприкасается с влагалищем сосудисто-нервного пучка шеи.
Тип II - наиболее распространенный «классический» тип, когда киста располагается кпереди от грудино-ключично-сосцевидной мышцы, и кзади от поднижнечелюстной слюнной железы, прилегая латерально к влагалищу сосудисто-нервного пучка шеи.
Тип III – располагается посередине между бифуркацией внутренней и наружной сонных артерий латерально от боковой стенки глотки.
Тип IV – располагается глубже влагалища сосудисто-нервного пучка шеи в окологлоточном пространстве и открывается в глотку, возможно распространение к основанию черепа. [21]
Этиология и патогенез
Корневая (радикулярная) киста возникает при наличии хронического воспалительного процесса в периапикальной ткани зуба. Клинически корневую кисту, как правило, обнаруживают в области разрушенного или леченого зуба, а иногда как бы здорового, но ранее подвергавшегося травме, реже в области удаленного зуба. Другие кисты являются пороком развития одонтогенного эпителия. Среди них выделяют первичную кисту (кератокисту), зубосодержащую (фолликулярную), кисту прорезывания и десневую. [1,2.3]
Кисту, в основе развития которой лежит воспалительный процесс в периапикальной ткани, называют корневой (радикулярной). Она может быть:
- остаточной корневой (резидуальной). Около 30% радикулярных кист являются резидуальными и остаются после удаления или выпадения зуба.
Являются пороком развития (кистовидного перерождения) зубообразовательного эпителия, развивается из эмалевого органа непрорезавшегося зуба. Клинические симптомы зубосодержащей кисты сходны с проявлениями других кист челюстей, однако при осмотре зубов характерно отсутствие одного из них в области локализации кисты, за исключением случая образования ее от сверхкомплектного зуба.
- при прорезывании зубов - формируется из эпителия слизистой альвеолярного отростка челюсти при затрудненном прорезывании жевательной группы зубов у детей. При этом образуется шарообразное образование в месте прорезывания; [4,5,6,7,14]
Ретромолярные кисты возникают в связи с хроническим воспалительным процессом в тканях пародонта, обусловленным затрудненным прорезыванием зубов.
Киста прорезывания и десневая киста встречаются редко. Киста прорезывания проявляется в виде ограниченной небольшой голубоватой припухлости в области, где должен прорезаться зуб, и располагается над его коронкой. [5,6,7,14]
Возникают из одонтогенного эпителия обычно в тех местах, где имеются зубы, но связи с последними не имеют.
Опухолеподобное кистообразное образование, оболочка которой выслана эпидермисом, а содержимое имеет вид кашицееобразной массы, включающей роговые массы и кристаллы холестерина. Холестеатомы в области челюстей встречаются в двух видах:
2. кисты с особым содержимым, окружающей коронку непрорезавшегося зуба.
Встречаются редко. Относятся к неэпителиальным кистам. Патогенез неизвестен. Гистологически стенки кисты покрыты тонкой фиброзной тканью, которая содержит многоядерные гигантские клетки и зёрна гемосидерина. Травматические кисты могут не иметь жидкого содержимого или наполнены геморрагической жидкостью.
Относятся к неэпителиальным кистам. Этиопатогенез практически не изучен. Возникает обычно в области интактных зубов на нижней челюсти в предпубертатном и пубертатном возрасте. Представляет собой полость, иногда многополостное поражение, наполненную кровью, геморрагической жидкостью, или не имеет жидкостного содержимого. Костная полость обычно выстлана оболочкой из фиброзной ткани, лишённой эпителия, и содержит остеобласты и остеокласты.
Возникают из эпителия на месте соединения межчелюстной кости с верхней челюстью. Содержат желтоватую жидкость без холестерина (В. В. Рогинский, 1987). Шаровидно-верхнечелюстная киста расположена в кости верхней челюсти между боковым резцом и клыком. Носогубная или носоальвеолярная киста расположена на передней поверхности верхней челюсти в проекции верхушки корня бокового резца и клыка. [5,6,7,14]
Образуется в результате порока развития и формирования лица в местах сращения у эмбриона лобного, верхнечелюстных и нижнечелюстных бугров. Дермоидная киста представляет собой полостное образование с толстой оболочкой, заполненное кашицеобразной массой грязно-белого цвета с неприятным запахом. Содержимое кисты состоит из слущившегося эпидермиса, продуктов выделения сальных, потовых желез и волосяных фолликулов, иногда с наличием волос.
Встречается в двух видах: не содержащая зуба (подобно околокорневой кисте) и содержащая (окружающая) коронку непрорезавшегося зуба (подобно фолликулярной кисте). Стенки кисты выстланы эпидермисом, а содержимое состоит из кашицеобразной массы, состоящей из распада клеток эпителия, роговых масс, кристаллов холестерина. [5,6,7,14]
Представляет собой инкапсулированную дермальную или подслизистую папулу, исходящую из остатков эпителия, попавших в лимфоидную ткань и подвергшихся кистозному перерождению. При образовании лимфоэпителиальной кисты из дегенерировавшей ткани второй жаберной дуги её называют шейной лимфоэпителиальной кистой, или кистой жаберной щели. При гистологическом исследовании лимфоэпителиальная киста выстлана многослойным плоским эпителием, редко — цилиндрическим или кубическим и окружена фиброзной соединительнотканной капсулой. В центральной части кисты отмечают лимфоидные скопления с выраженным зародышевым центром. Киста заполнена вязкой жёлтой жидкостью, что обусловлено содержащимся в ней сыровидным роговым веществом. [5,6,14]
Морфологически различают дермоидные и эпидермоидные кисты. Стенка дермоидных кист состоит из всех слоев кожи и ее производных (сальные, потовые железы, волосы). Оболочка эпидермоидных кист включает эпидермис и не содержит производных кожи. Клинически их дифференцировать очень сложно. Дермоидные кисты развиваются из эмбриональных щелей, образуемых складками эктодермы, дистопированными в период эмбрионального развития зародыша. Локализация дермоидной кисты может быть различной: на губах, веках, в носогубных складках, на переносице, рядом с ушами, на затылке, в верхних отделах шеи, в области дна рта. Оболочка дермоидной кисты плотная, с выраженным сосочковым слоем и находящимися в нем сальными железами и волосяными луковицами. Внутренняя поверхность оболочки выстлана многослойным плоским эпителием. Содержимое дермоидных кист — кашицеобразная масса серого цвета с неприятным запахом. Стенка эпидермоидной кисты состоит из плотной волокнистой соединительной ткани, не содержит кожных придатков. Внутренняя выстилка — многослойный плоский эпителий. Содержимое кист — роговые чешуйки, местами подвергающиеся дегенерации, особенно при присоединении вторичного воспаления. Секрет — опалесцирующая прозрачная жидкость желтого цвета, содержащая кристаллы холестерина. [5,6]
Срединные кисты шеи относятся к аномалиям развития жаберного аппарата и его производных, а также щитовидной и вилочковой желез. Некоторые авторы считают, что срединные кисты и свищи являются эмбриональной дисплазией, связанной с незаращением щитоязычного протока (Н. А. Груздев, 1965; Л. Р. Епишева, 1972; Бетманн, 1971, и др.). В пользу такого предположения свидетельствует связь срединных кист шеи с подъязычной костью и слепым отверстием корня языка, а также соответствие хода полного срединного свища топографии зачатка щитовидной железы (В. С. Дмитриева с соавт., 1968). Иногда при гистологическом исследовании срединных кист и свищей шеи в их стенке находятся включения тканей щитовидной железы. Это подтверждает их происхождение из тканей нередуцированного щитоязычного протока.
К. И. Черенова (1963), В. М. Безруков (1965) предлагают бранхиогенную теорию происхождения боковых кист и свищей шеи, согласно которой названные образования являют собой второй глоточный карман между наружной и внутренней сонными артериями и открываются внутренним устьем в область небной миндалины. Располагаются боковые кисты на сосудистонервном пучке шеи, чаще на уровне бифуркации общей сонной артерии. Название «бранхиогенные» означает, что эти образования развиваются из остатков глоточных карманов. [8]
В. М. Безруков (1965), В. С. Дмитриева (1968) и др. считают кисты и свищи околоушной области пороком развития первой жаберной щели. Они имеют типичную топографию и расположены над мышцами, прикрепляющимися к шиловидному отростку, латеральнее ствола лицевого нерва. Связаны кисты с наружным слуховым проходом в области перехода его хрящевого отдела в костный. Микроскопически (К. И. Черенова, 1963) стенка кисты состоит из плотной фиброзной и лимфоидной тканей, в толще которых имеются эпителиальные островки. Внутренняя выстилка представлена цилиндрическим и мерцательным эпителием эмбрионального типа.
Кисты корня языка являются аномалией развития щитоязычного протока. Однако чаще их выделяют в отдельную группу, поскольку они имеют особенности в локализации, клинической картине и способах лечения. Эти образования встречаются у новорожденных довольно редко. Большие кисты, расположенные впереди надгортанника, могут препятствовать приему пищи и вызывать нарушение дыхания. Кисты, расположенные между слепым отверстием корня языка и подъязычной костью, клинически трудно диагностируются, а нагноившаяся киста клинически напоминает абсцесс корня языка.
Киста подъязычной слюнной железы (ранула) чаще наблюдаются у лиц молодого возраста. С. Раух (1959) относит эти кисты к дизонтогенетическим и считает, что они развиваются из дивертикулов поднижнечелюстного (вартонова) протока, расположенных вблизи его устья. В период полового созревания, когда чаще всего активируются дизонтогенетические образования, выявляются врожденные ранулы. Так же может быть связана с травмами долек подъязычной слюнной железы или протоковой системы.
Киста сальной железы (атерома) Закупорка протока сальной железы приводит к образованию атеромы, на фоне внешних (травма) и внутренних факторах (эндокринные нарушения).
Этиология связана с травмой протока, ведущей к рубцеванию и задержке слюны. Накапливающийся секрет стесняет железистую паренхиму, в результате чего она истончается и формируется полость, заполненная слюной.
Это редко встречающееся заболевание, локализуется в поверхностном и глубоком слоях железы. Киста увеличивается медленно. Обнаруживают ее часто случайно. Их формирование является следствием дисонтогенетических нарушений паренхимы и развиваются из дивертикулов протоков или аберрированных участков железистой ткани Содержимым кисты является жидкость желтоватого цвета, иногда мутная, с примесью слизи. Гистологически стенка кисты околоушной слюнной железы не отличаются от стенок кист других слюнных желез.[33,38]
КТ, МРТ при периапикальной (радикулярной) кисте
а) Терминология:
1. Синоним:
• Радикулярная киста
2. Определения:
• Ограниченная киста в области корня невитального зуба
• Периапикальный рарефицирующий остеит: более современный термин, включающий приапикальную кисту, гранулему, абсцесс
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Овоидная киста у верхушки корня зуба, пораженного кариесом
• Локализация:
о Верхушка корня зуба
• Размер:
о От нескольких миллиметров до о В отсутствие наблюдения и лечения может увеличиваться в размерах вплоть до нескольких сантиметров
• Форма:
о Овоидная или округлая
2. Рекомендации по визуализации:
• Лучший метод диагностики:
о Рентгенография зубов (начальный метод диагностики)
о КТ в костном окне позволяет лучше отобразить кисту для оценки ее специалистом (радиологом)
• Выбор протокола:
о Тонкосрезовая КТ с реформатированием в 3 плоскостях
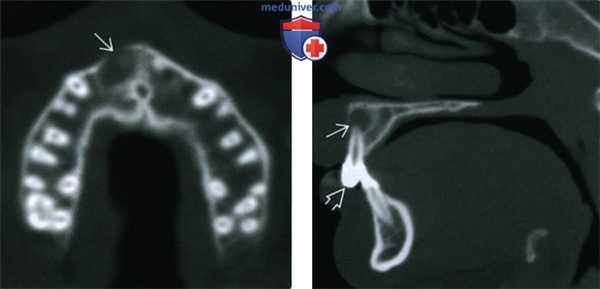
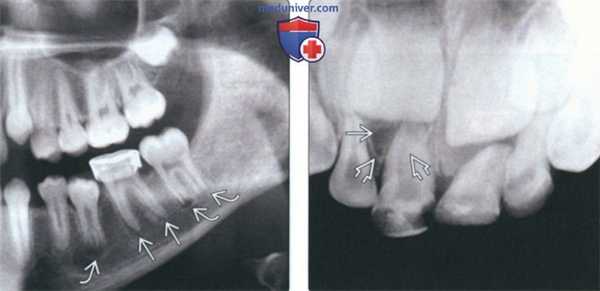
(Слева) При аксиальной КТ в костном окне визуализируется мелкая периапикальная радикулярная киста возле корня центрального резца верхней челюсти справа. Признаков периостальной реакции или наличия объемного образования в мягких тканях за пределами челюсти не определяется.
(Справа) При сагиттальной КТ у этого же пациента визуализируется периапикальная киста и стоматологическая амальгама в этом же зубе.
3. КТ при периапикальной (радикулярной) кисте:
• КТ в костном окне:
о Овоидный или округлый гиподенсный участок, ограниченный плотным кортикальным слоем, связанный с верхушкой корня:
- Повышение «прозрачности» пульпы
- Может обнаруживаться кариес: эрозии эмали ± коронки,
о В случаях множественного поражения зубов могут обнаруживаться многочисленные радикулярные кисты
о Радикулярные кисты верхней челюсти могут сочетаться со снижением пневматизации верхнечелюстной пазухи:
- Верхнечелюстной синусит называется «одонтогенным»
4. Рентгенография:
• На рентгенограммах зубов можно хорошо различить:
о Кисту, отграниченную кортикальным слоем, у верхушки корня о Отсутствие плотной пластинки
о Расширение пространства периодонтальной связки
• Невитальный зуб, пораженный кариесом, с признаками поражения периодонта, резорбцией корня
5. МРТ при периапикальной (радикулярной) кисте:
• Объемное образование у верхушки корня, не накапливающее контраст:
о С гипоинтенсивным сигналом на Т1ВИ и гиперинтенсивным на Т2ВИ
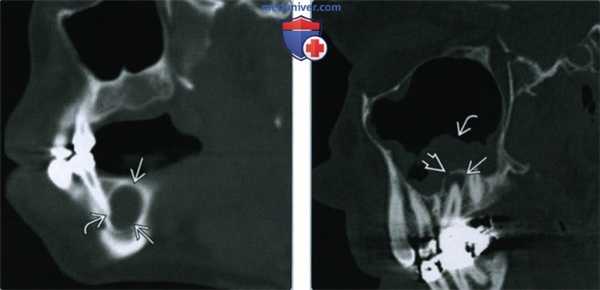
(Слева) При сагиттальной КТ в коаном окне в области апикального отверстия корня первого премоляра нижней челюсти справа визуализируется однокамерная киста, хорошо отграниченная от окружающих тканей кортикальной пластинкой. Киста тесно прилежит к твердой пластинке и пространаву периодонтальной связки, что свидетельствует о ее воспалительной природе.
(Справа) При сагиттальной КТ в костном окне в верхней челюсти визуализируется периапикальная киста среднего размера, целостность ее верхней стенки на ограниченном участке нарушена. Определяются также признаки ассоциированного с кистой верхнечелюстного синусита одонтогенного характера.
в) Дифференциальная диагностика:
1. Латеральная периодонтальная киста:
• Врожденная киста из остатков эпителия дентальной пластинки
• Обычно связана с наружной поверхности корня витального премоляра нижней челюсти
2. Кератокистозная одонтогенная опухоль (одонтогенная кератокиста):
• Крупное экспансивная киста, обычно расположенная в задних альвеолах нижней челюсти
• Небольшая кератокистозная одонтогенная опухоль может вплотную прилежать к верхушке корня
3. Фолликулярная киста:
• Врожденная киста возле коронки непрорезавшегося или импактного зуба
• Является однокамерной и чаще всего возникает рядом с третьими молярами нижней челюсти
г) Патология. Общая характеристика:
• Этиология:
о Возникает после воспаления и некроза пульпы (в «невитальном» зубе):
- Чаще всего в связи с кариесом и заболеваниями периодонта
- Реже в результате травмы
о Некроз пульпы — рост эпителиальных островков Малассе в периодонтальной связке
о Центральный разжижающий некроз эпителиальных островков → формирование кисты
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Течение обычно бессимптомное, если не присоединяется вторичная инфекция
• Другие признаки/симптомы:
о Перемежающаяся интенсивная боль в челюсти, в т.ч. при жевании
2. Демография:
• Возраст:
о Любой, чаще всего на 3-5 десятке лет жизни
• Эпидемиология:
о Самая частая одонтогенная киста
о 15% всех периапикальных образований
3. Течение и прогноз:
• Может прогрессировать вплоть до периапикального абсцесса ± целлюлит
4. Лечение:
• Зависит от степени выраженности воспаления:
о Эндоскопическая терапия (каналы корня)
о Удаление зуба и прием антибиотиков, если деструктивные изменения выражены в значительной степени, а сохранение зуба невозможно
е) Диагностическая памятка. Рекомендации по отчетности:
• Расположение кисты по отношению к важным анатомическим структурам:
о Зубы верхней челюсти: к верхнечелюстной пазухе
о Нижняя челюсть: к каналу нижнего альвеолярного нерва
ж) Список использованной литературы:
1. Chapman MN et al: Periapical lucency around the tooth: radiologic evaluation and differential diagnosis. Radiographics. 33(1):E15-32, 2013
2. Cure JK et al: Radiopaque jaw lesions: an approach to the differential diagnosis. Radiographics. 32(7):1909-25, 2012
а) Терминология:
1. Синонимы:
• Все следующие термины могут попадать под определение периапикального рарефицирующего остеита:
о Периапикальный абсцесс=радикулярный абсцесс = острый апикальный периодонтит
о Периапикальная гранулема = радикулярная гранулема=хронический апикальный периодонтит
о Периапикальная киста = радикулярная киста = апикальная периодонтальная киста
2. Определение:
• Разрежение костной ткани вокруг вершины корня зуба в ответ на девитализацию и некроз пульпы
1. Общая характеристика:
• Лучший диагностический критерий:
о Плохо отграниченная область разрежения костной ткани в области вершины корня зуба, связанная с:
- Большой кариозной полостью
- Крупными корональными реставрированными зонами
- Переломом (травматическим или ятрогенным)
- Неправильным лечением корневого канала (избыточным или недостаточным заполнением, пропуском дополнительного канала, отсутствием заполнения латерального канала)
• Локализация:
о Вершина нежизнеспособного зуба
о Область фуркации временных моляров
о Латеральная поверхность корня, если воспаление связано с латеральным каналом:
- Латеральная радикулярная киста, гранулема или абсцесс
• Размер:
о Варьирует от легкого расширения периапикального пространства периодонтальной связки (ПДС) до нескольких сантиметров в диаметре
о Поражения, ограниченные кортикальной пластинкой, > 1 см в диаметре, вероятнее всего, являются радикулярными кистами
о «Эндо-перио» поражение:
- Вовлечение корня по всей длине и поражение гребня
- Этиология не определена:
Воспаление корневого канала (пульпы) или заболевания периодонта
• Морфология:
о Разрежение костной ткани вокруг вершины корня зуба с постепенным переходом к неизмененной кости
о Разрежение трабекул наиболее выражено возле корня зуба
о Участок разрежения может быть окружен зоной остеосклероза (склерозирующий остеит)
о Радикулярная киста ограничена кортикальной пластинкой
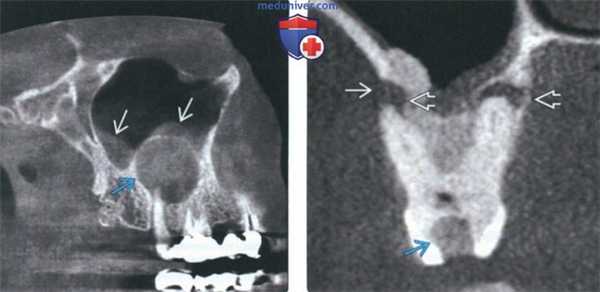
(Слева) На сагиттальной КЛКТ визуализируется крупная радикулярная киста, смещающая дно верхнечелюстной пазухи кверху и занимающая ее нижнюю треть. Обратите внимание на воспалительные изменения пазухи.
(Справа) На профильном срезе (КЛКТ) визуализируется крупная кариозная полостьв нежизнеспособном моляре; также видны два периапикальных абсцесса. Поражение щечного корня приводит к деструкции щечной кортикальной пластинки альвеолярного отростка. Сужение пульповых каналов необходимо отметить как вероятное осложнение эндодонтическою лечения.
2. Рентгенография при периапикальном рарефицирующем остеите зуба:
• Интраоральная рентгенография:
о На ранних стадиях возможно легкое снижение плотности кости
о Легкое периапикальное расширение ПДС с отсутствием четкой визуализации твердой пластинки
о При прогрессировании деструкции кости апикальная твердая пластинка постепенно разрушается
о Вокруг зоны разрежения может обнаруживаться остеосклероз (склерозирующий остеит)
о Если патологический очаг достигает верхнечелюстной пазухи, возможно появление периостальной реакции в области ее дна
• Экстраоральная рентгенография:
о Позволяет оценить верхне-нижний размер участка разрежения, полностью не попавшего на периапикальный снимок
4. Рекомендации по визуализации:
• Лучший метод визуализации:
о Периапикальная рентгенография:
- Обладает наивысшим разрешением, позволяя обнаруживать ранние изменения; показывает легкое расширение пространства ПДС и ранние признаки разрушения твердой пластинки
- Традиционно используется для проведения измерений при вмешательстве на корнях:
КЛКТ лишь недавно была адаптирована для эндодонтического анализа
- КТ и КЛКТ позволяют обнаружить периапикальный рарефицирующий остеит:
Визуализация может быть затруднена из-за артефактов от металла, особенно рядом с имплантами
(Слева) На панорамной рентгенограмме определяются множественные просветления в области вершин корней зубов. Вершины первых моляров закрыты; апикальные просветления обусловлены рарефицирующим остеитом. Вершины корней второго моляра и второго премоляра еще формируются.
(Справа) На периапикаль ной рентгенограмме определяется разрежение вокруг верхушечной трети корня временного центрального резца справа, на ко торое накладывается фолликул постоянногозуба-преемника.
в) Дифференциальная диагностика периапикального рарефицирующего остеита зуба:
1. Периапикальная оссеозная дисплазия:
• Ранние поражения могут напоминать рарефицирующий остеит
• Периапикальная дисплазия цемента: постепенная кальцификация по мере созревания
• Зубы жизнеспособны
2. Периапикальный рубец:
• Связан с зубом, подвергшимся эндодонтическому лечению
• Развитие фиброзной соединительной ткани вместо минерализации по мере заживления зуба при апикальном рарефицирующем остеите
• Также наблюдается после ампутации корня (апикоэктомии):
о Притупление вершины корня с наклоном в лицевую сторону (на сагиттальной КЛКТ или на профильных срезах); корень ретроградно заполнен металлосодержащим материалом
о Наличие постоперационного дефекта с лицевой стороны
о Возможно наличие металлических фрагментов в периапикальных тканях
• Дифференциальная диагностика с периапикальными патологическими изменениями основана на клинических симптомах
3. Острый остеомиелит:
• Ранний острый остеомиелит: легкое разрежение трабекул
• Чаще поражается нижняя челюсть ввиду худшего кровоснабжения
• Клинические симптомы: внезапное начало, боль, отек, лимфаденопатия, лейкоцитоз
4. Одонтогенная кератокиста:
• Отличается от лучше отграниченных радикулярных кист
• Центр может располагаться в любом участке кости, не обязательно вокруг вершины корня
• Зубы жизнеспособны
5. Злокачественная опухоль/метастаз:
• Может расти в пространстве ПДС
• Необходимо искать другие очаги или зоны деструкции в костях
6. Частично сформированная вершина корня:
• Периапикальные просветления зубов на завершающих стадиях развития корня
• Соотносите «зубной» возраст с паспортным
• Полностью сформированный корень имеет закругленную вершину: частично сформированный корень заканчивается заостренным слоем дентина и воронкообразным отверстием пульпового канала
• Соотносите изменения с травматическим анамнезом, исследуйте коронку на предмет кариеса или больших восстановленных участков:
о Формирующиеся зубы могут подвергаться некрозу до закрытия вершины
о Область поражения при рарефицирующем остеите может накладываться на апикальный зубной фолликул
7. Подбородочное отверстие:
• Может накладываться на вершины корней премоляров нижней челюсти на рентгенограммах
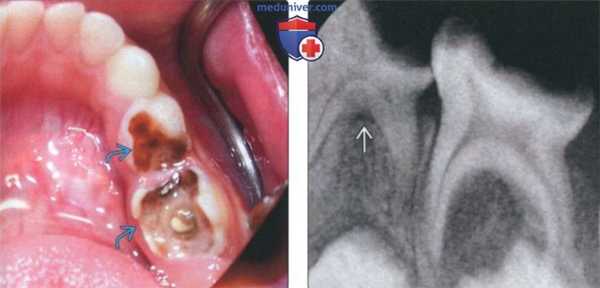
(Слева) На фотографии виден глубокий кариес первого и второго временных моляров.
(Справа) На периапикальной рентгенограмме у этого же пациента определяется расширение области фуркации «мертвого» временного моляра. Рарефицирующий остеит временных моляров возникает в области фуркации вследствие минимального расстояния между пульповой камерой и костной тканью возле фуркации.
г) Патология. Общая характеристика:
• Этиология:
о Причины нежизнеспособности зуба:
- Кариес
- Механическое/химическое/термическое воздействие во время подготовки и реставрации коронки
- Травма
о Бактериальная инвазия и выход токсических продуктов некроза пульпы через пульповый канал в периапикальные ткани о Формирование абсцесса в результате нейтрофильной реакции
о Формирование грануляционной ткани (гранулемы) в процессе заживления
о Эпителиальные островки Малассе могут формировать стенку радикулярной кисты
1. Проявления:
• Типичные признаки/симптомы:
о Острая фаза: локальная боль в области зуба или генерализованная в челюсти:
- Спонтанная боль или боль, провоцируемая холодными и горячими раздражителями, свидетельствует о необратимом пульпите
о Хроническая фаза: отсутствие или притупление боли
• Другие признаки/симптомы:
о Отек
о Тризм
о Боль в пазухе (если очаг находится возле верхнечелюстной пазухи)
о Возможна иррадиация боли в окружающие мышцы и ВНЧС
о Формирование синусного тракта и парулиса (абсцесса десны)
2. Лечение периапикального рарефицирующего остеита зуба:
• Необходимо проведение теста на жизнеспособность пульпы:
о Нежизнеспособные зубы:
- Лечение корневых каналов (эндодонтическое)
- Удаление при тяжелой деструкции зуба, не поддающегося восстановлению
о Жизнеспособные зубы:
- Предполагайте другие невоспалительные поражения
• «Эндо-перио» поражения:
о Многофакторный подход с прицелом на этиологию
• Зубы с ранее лечеными корневыми каналами:
о Повторное лечение корневых каналов
о Апикоэктомия
д) Диагностическая памятка:
1. Следует учесть:
• Если периапикальный рарефицирующий остеит заподозрен, но не подтвержден на КЛКТ ввиду низкого разрешения, рекомендуется периапикальная рентгенография
2. Советы по интерпретации изображений:
• Интерпретация КТ:
о Исследуйте вершины корней зубов в аксиальной плоскости на предмет гиподенсных участков, свидетельствующих о расширении ПДС
о Ищите любые участки изменения ширины ПДС или гиподенсные области вокруг вершин корней зубов
• КТ и КЛКТ не являются первоочередными методами диагностики периапикального рарефицирующего остеита:
о Первоочередной метод диагностики периапикального рарефицирующего остеита - периапикальная рентгенография вследствие значительно меньшей лучевой нагрузки по сравнению с КТ и лучшего качества изображений
о КЛКТ-вспомогательный метод для оценки отношения к витальным структурам, например верхнечелюстной пазухе и нижнечелюстному каналу
3. Заключение:
• Исследуйте проходимость корневых каналов, оцените наличие в них третичного дентина и дентикпей, которые могут осложнять эндодонтическое лечение: вынесите в заключение
Радикулярная киста ( Корневая киста )
Радикулярная киста – это полостное образование в области верхушки корня зуба, выстланное изнутри эпителиальной тканью и заполненное кистозной жидкостью. Является исходом хронического периапикального воспаления. Пациент с радикулярной кистой может не предъявлять никаких явных жалоб, они возникают при нагноении содержимого или прорастании кисты в гайморову пазуху. Длительное существование кисты приводит к деформации костной ткани и повышению риска перелома челюсти. Для диагностики используются данные объективного осмотра, дентальной рентгенографии, электроодонтометрии и пункции с последующим цитологическим исследованием. Лечение радикулярной кисты производится хирургическим путем.
МКБ-10
Общие сведения
Радикулярная, или корневая, киста представляет собой жидкостное образование с фиброзными стенками, формирующееся в апикальной зоне корня зуба и ограничивающее воспалительный очаг от здоровых тканей периодонта. Это самая распространенная форма кистозных заболеваний челюсти (челюстных кист) – она наблюдается в 95% случаев. Кисты корней зубов верхней челюсти встречаются несколько чаще, чем нижней. Развитию образований одинаково подвержены мужчины и женщины, как правило, в возрасте от 20 до 45 лет. Радикулярные кисты могут достигать более 5 см в диаметре.
Причины корневой кисты
Основной причиной появления кисты является наличие воспалительного процесса, в результате чего организм формирует соединительнотканную капсулу для изоляции очага инфекции. Чаще всего кисты образуются у пациентов с длительно существующим кариозным процессом, пульпитом и периодонтитом либо вследствие неграмотного стоматологического вмешательства. Одним из самых частых заболеваний-предшественников радикулярной кисты является гранулематозный периодонтит – хроническое воспалительное заболевание периодонта с образованием специфических соединительнотканных гранулем, постепенно разрастающихся и превращающихся в кисты.
Нередко причиной занесения инфекции становится травма зуба, перенесенное инфекционное заболевание, например, ангина, отит или гайморит или снижение иммунитета. Кистозным процессом также может сопровождаться осложненное прорезывание зубов мудрости, неправильный прикус.
Патанатомия
Корневая киста формируется из эпителиальных клеток под влиянием воспалительного процесса в тканях периодонта. Она имеет тонкие фиброзные стенки, изнутри выстлана многослойным плоским эпителием и заполнена желтой прозрачной жидкостью с кристаллами холестерина. Образование формируется либо непосредственно на верхушке корня зуба - такая киста называется апикальной, либо прилежит к латеральной поверхности корня и тогда классифицируется как латеральная периодонтальная киста.
Симптомы радикулярной кисты
Долгое время кистозное поражение может протекать абсолютно бессимптомно либо сопровождаться малозначительными для пациента признаками, которые чаще всего игнорируются. При кисте крупных размеров может наблюдаться смещение соседних зубов и деформация альвеолярного отростка, а пальпация в этой области сопровождается симптомом «пергаментного хруста» и ощущением податливости стенки под пальцами врача. Деформация лица у пациентов с радикулярной кистой встречается в 36,4% случаев. Вследствие роста образования происходит разрушение костной ткани, и в результате возникает риск перелома челюсти.
Гораздо ярче симптоматика проявляется при нагноении кисты. Спровоцировать данное явление может удар по зубу или другая челюстно-лицевая травма, неудачное стоматологическое вмешательство, гайморит и т. д. Воспаление начинается со стенки кисты, инфицированное содержимое превращается в гной. Возникают жалобы на боль в области причинного зуба и симптомы интоксикации (лихорадка, недомогание, озноб). При объективном осмотре выявляется гиперемия и отечность окружающих тканей.
Осложнения
Отсутствие надлежащей медицинской помощи в таком случае приводит к серьезным осложнениям, таким как свищ, флегмона мягких тканей и остеомиелит челюсти. Инфекционный процесс может распространиться на придаточные пазухи носа и внутреннее ухо, вызывая острые воспалительные заболевания ЛОР-органов. В стоматологии также встречается такое явление, как прорастание кисты в гайморову пазуху. В результате происходит серьезная деформация ее стенок с атрофией губчатого вещества кости и развитием у пациента гайморита.
Диагностика радикулярной кисты
При осмотре врач-стоматолог выявляет потемнение цвета зуба (пораженный зуб может быть под коронкой, в таком случае она значительно светлее, чем сам зуб) или запущенный кариозный процесс. Зондирование корневых каналов при этом безболезненно и сопровождается выделением желтоватой жидкости. Перкуссия, как правило, редко вызывает какие-либо дискомфортные ощущения. Для уточнения диагноза проводится:
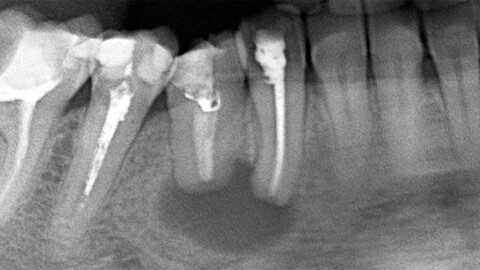
- Дентальная рентгенография. Нередко радикулярная киста выявляется случайно в процессе лечения других зубов. Данное образование на рентгенограмме представляет собой круглую или овальную тень с четкими границами, расположенную у верхушки корня зуба или прилежащую к боковой стенке корня. Костная структура периодонтальной щели разрушена и на снимке не визуализируется. Корни соседних зубов смещены. В ряде случаев идентифицировать кисту не удается даже на рентгеновском снимке, из-за того что корень причинного зуба попадает в зону видимости недостаточно полно.
- ЭОД. С целью уточнения диагноза используется метод электроодонтометрии. Порог возбудимости причинного зуба находится в диапазоне от 100 до 120 мкА, что соответствует некрозу пульпы.
- Диагностическая пункция. Чтобы выяснить, не является ли кистозное образование злокачественным, проводят пункцию толстой иглой. Содержимое ненагноившейся радикулярной кисты представляет собой желтую жидкость со взвесью холестериновых зерен.
- Рентген ППН. Для исключения прорастания образования в полость придаточных пазух носа необходимо дополнительно провести рентгенографию придаточных пазух. Рентгенологическими признаками кисты служат куполообразное выпячивание и деформация костного дна пазухи. В сомнительных случаях рекомендуется проведение контрастной рентгенографии или компьютерной томографии верхнечелюстной кости.

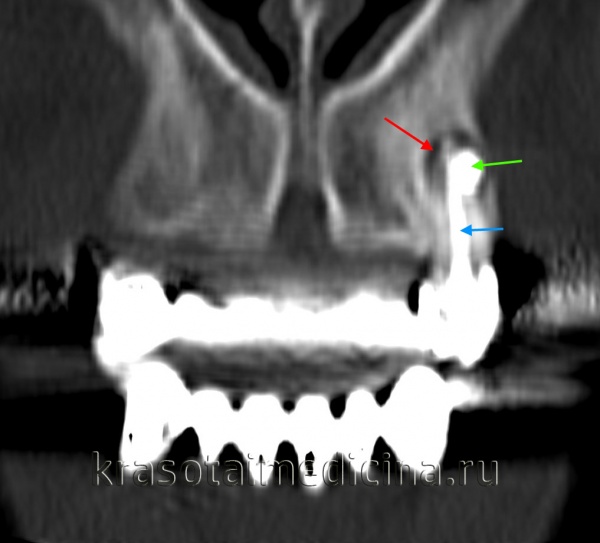
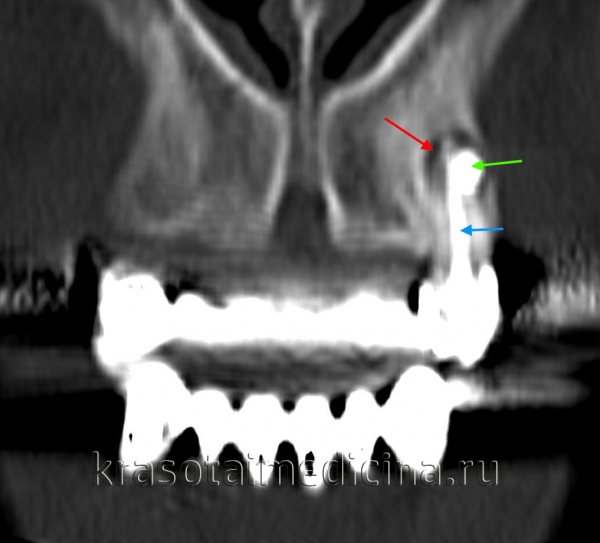
КТ челюстно-лицевой области. Радикулярная киста (красная стрелка) вблизи корня левого клыка верхней челюсти, состояние после эндодонтического лечения (синяя стрелка – филлер в корневом канале), избыток филлера за пределами верхушки зуба (зеленая стрелка).
Дифференциальная диагностика
Дифференциальную диагностику радикулярных кист осуществляют с другими кистозными образованиями челюсти и опухолями (амелобластома и остеобластокластома). Так при фолликулярной кисте отсутствует связь заболевания с воспалительным процессом в причинном зубе, а при рентгенографии в полости кисты визуализируется коронка постоянного зуба. Анализ зубной дуги показывает отсутствие постоянного зуба, или на его месте находится молочный зуб. Фолликулярные кисты обычно встречаются в детском и юношеском возрасте.
Кисты резцового канала формируются четко в области средней линии твердого неба за верхними центральными резцами. Под основанием крыла носа в зоне носогубной бороды располагаются носогубные кисты, а в пространстве между боковым резцом и клыком верхней челюсти – глобуломаксиллярные.
Амелобластома характеризуется расположением в области угла и тела нижней челюсти, при этом ее развитие не связано с воспалительными заболеваниями периодонта. При рентгенологическом исследовании опухоль имеет картину однокамерной кисты или поликистозного образования с непрорезавшимся зубом мудрости внутри. Для уточнения диагноза необходима пункция и цитологическое исследование полученного содержимого.
Остеобластокластома отличается от радикулярной кисты своей ячеистым строением и менее четкими границами на рентгенограмме. Попадая в зону опухоли, корни зубов, как правило, резорбируются. При пункции остеобластокластомы получают небольшое количество бурой жидкости без примеси холестерина.
Лечение радикулярной кисты
Цистотомия
Операция проводится под местной анестезией по следующей схеме: хирург выкраивает полуовальный слизисто-надкостничный лоскут в проекции кистозного образования, обнажает костную стенку и проводит трепанацию, после чего полость кисты промывается и заполняется тампоном с йодоформом. Для профилактики рецидива в ходе операции рекомендуется произвести тщательную ревизию тканей и удалить некротизированные участки. Через 7 дней необходимо сменить тампон и в дальнейшем производить смену повязки 3-4 раза. Данное вмешательство хорошо переносится пациентами, но сопровождается длительным существованием послеоперационного дефекта.
Цистэктомия
При цистэктомии киста удаляется целиком посредством отделения ее фиброзной оболочки от прилегающих тканей. Далее производится тампонада полости или сближение краев поврежденной в ходе операции слизистой оболочки. Данная манипуляция рекомендуется для пациентов с небольшими кистами либо крупными образованиями в зоне отсутствия зубов при сохранении достаточно толстого слоя костной ткани. В ряде случаев хирурги считают целесообразным объединить оба оперативных вмешательства. В послеоперационном периоде нужно внимательно следить за состоянием полости рта, использовать антисептические средства для полоскания и тщательно проводить гигиенические процедуры. При повышении температуры и наличии симптомов интоксикации необходимо как можно скорее обратиться к стоматологу-хирургу.
Прогноз и профилактика
Отсутствие выраженных клинических симптомов приводит к поздней диагностике заболевания, когда, как правило, его течение осложняется присоединением инфекции или деформацией анатомических структур полости рта. Чтобы своевременно диагностировать радикулярную кисту важно регулярно проходить осмотр у стоматолога. Меры профилактики заключаются в поддержании здоровья полости рта и качественном лечении воспалительных заболеваний, таких как кариес, пульпит и периодонтит.
Радикулярная киста
Радикулярной кистой называется полостное образование у верхушки зубного корня. Изнутри оно выстелено эпителиальной тканью и наполнено кистозной жидкостью. Самая распространенная причина появления радикулярной кисты – хроническое периапикальное воспаление. Заболевание часто протекает бессимптомно и обнаруживается только во время стоматологического осмотра или рентгенографии ближайших зубов.
Причины возникновения радикулярной кисты
Развитие радикулярной кисты в большинстве случаев вызвано инфекционно-воспалительным процессом. Организм формирует кистозное образование, чтобы изолировать очаг инфекции. Воспалительный процесс начинается по причине:
- застарелого невылеченного кариеса;
- пульпита;
- гранулематозного периодонтита (через время гранулемы преобразуются в кисты);
- травмы зуба или челюсти;
- перенесенного инфекционного заболевания (ангины, отита, гайморита);
- сниженного иммунитета;
- неправильного прикуса;
- осложнений при прорезывании зубов мудрости.
Симптомы
У заболевания нет ярко выраженных симптомов. Незначительные признаки, которые иногда наблюдаются, пациенты приписывают другим патологиям и оставляют без внимания. Стоматолог при осмотре полости рта может заподозрить кисту, когда обнаружит потемневший зуб или кариес в запущенной форме. Если провести зондирование корневых каналов, на кисту укажут желтоватые жидкие выделения и отсутствие болезненных ощущений во время манипуляции.
Образования могут достигать 5 см в диаметре. При значительных габаритах радикулярной кисты происходит смещение зубов, при пальпации в области поражения ощущается податливость и «пергаментный хруст».
Киста развивается бессимптомно до тех пор, пока не происходит ее нагноение. Его сопровождает боль, локализованная вокруг одного зуба, слабость, повышенная температура.
Иногда инфекция распространяется на внутреннее ухо и носовые пазухи, вызывая острый воспалительный процесс. Крупная киста может деформировать стенки гайморовой пазухи, вызвать атрофию губчатого вещества кости и гайморит.
Диагностика
Часто кисту находят, когда начинают лечить соседние зубы. Радикулярное кистозное образование хорошо просматривается на рентгеновском снимке – это тень округлой формы с четкой границей, прилегающая к верхушке или стенке корня.
Для уточнения диагноза делается электроодонтометрия. Чтобы уточнить характер новообразования назначают пункцию толстой иглой. Для проверки масштабов и распространения дополнительно понадобится рентгенография придаточных пазух носа, иногда контрастная рентгенография и компьютерная томография кости верхней челюсти.
Лечение
Радикулярная киста лечится посредством хирургического вмешательства – цистотомии или цистэктомии.
Цистотомия применяется в случае крупной кисты, которая затрагивает корни нескольких соседних зубов и разрушает стенки гайморовой пазухи. Операция предполагает вычищение полости кисты через небольшое отверстие, проделанное со стороны полости рта, носа или придаточной пазухи. По завершении хирург дезинфицирует полость и вкладывает туда тампон с йодоформом. Спустя неделю тампон заменяют новым, так продолжается до тех пор, пока врач не убедится, что воспалительный процесс прекратился.
Цистэктомия – это удаление кисты, через отделение фиброзной оболочки образования от окружающих тканей. Операция завершается тампонадой полости или сближением краев слизистой оболочки, которые были повреждены. Цистэктомию делают при небольших размерах кисты.
Послеоперационное восстановление пройдет успешно, если пациент будет серьезно относиться к предписаниям по гигиене полости рта: пользоваться антисептическими ополаскивающими средствами, аккуратно чистить зубы. В случае повышения температуры тела, а также при интенсивных и длительных болевых ощущениях нужно немедленно обратиться к врачу.
2019 © Хорошая стоматология — сеть стоматологических клиник.
Стоматологические услуги около м. Верхние Лихоборы, м. Митино, м. Тушинская, м. Речной вокзал, м. Отрадное, м. Щелковская
Данная страница носит информационно-справочный характер и не является публичной офертой.
Читайте также:
- Показания к гемодиализу ( экстракорпоральной операции дезинтоксикации ).
- Патологические реакции вестибулярного анализатора. Периферические вестибулярные синдромы
- Признаки воспаления гайморовых пазух носа на рентгенограмме. Пансинусит
- Желудочковые устройства вспомогательного кровообращения. Показания к имплантации устройств вспомогательного кровообращения
- Отравление тромболитиками (тромболитическими средствами) и его побочные эффекты
