КТ, МРТ солитарной фиброзной опухоли (гемангиоперицитомы) позвоночника
Добавил пользователь Владимир З. Обновлено: 16.01.2026
ФГБУ "НИИ нейрохирургии им. акад. Н.Н. Бурденко" РАМН, Москва
ФГБНУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко», Москва, Россия
ФГУ "НКЦ оториноларингологии" ФМБА России
ФГКУ "Центральный клинический военный госпиталь" ФСБ России, Москва
Редкое наблюдение гигантской гемангиоперицитомы
Приводится пример успешного лечения больного с гигантской интракраниальной гемангиоперицитомой. Гемангиоперицитомы являются агрессивными опухолями с высокой частотой рецидивирования и отдаленного метастазирования. Хотя эти опухоли и относятся к злокачественным новообразованиям, они часто достигают больших размеров при незначительных клинических проявлениях. Хирургический метод лечения до настоящего времени остается основным в лечении данных новообразований.
Менингеальные гемангиоперицитомы (ГП) являются агрессивными опухолями с высокой частотой рецидивирования и отдаленного метастазирования. Хотя эти опухоли и относятся к злокачественным новообразованиям, они часто достигают больших размеров при незначительных клинических проявлениях. Хирургический метод лечения до настоящего времени остается основным в лечении данных новообразований.
ГП является злокачественной опухолью, происходящей из перикапиллярных клеток, или перицитов Циммермана. Эти опухоли обычно возникают в нижних конечностях, тазу и забрюшинном пространстве.
Внутричерепные ГП редки, поскольку они составляют 2-4% всех менингеальных опухолей и менее 1% всех внутричерепных опухолей.
Согласно последней международной классификации опухолей мягких тканей и костей ВОЗ 2013 г. [25, 26], ГП включены в качестве гистологического варианта в единую нозологическую форму - экстраплевральную солитарную фиброзную опухоль под названием «солитарная фиброзная опухоль с преобладанием гемангиоперицитарно подобного сосудистого компонента». Термин «гемангиоперицитома» рассматривается как устаревший синоним.
Несмотря на это, мы, учитывая локализацию процесса и основываясь на ныне действующей классификации опухолей ЦНС ВОЗ от 2007 г., анализируя ретроспективно источники литературы, посвященные опухолям, ранее диагностированным как ГП, оставляем за собой право использования этого термина в настоящей работе.
Больной П., 40 лет, поступил 13.03.09 в ФГКУ «Центральный военный клинический госпиталь» ФСБ России с жалобами на двустороннее снижение зрения, двоение, выраженную постоянную головную боль преимущественно в лобно-теменных областях.
По данным медицинских документов и со слов больного, начало заболевания с декабря 2008 г., когда появилась головная боль. В дальнейшем, в течение 1 мес развились зрительные нарушения - диплопия, концентрическое сужение полей зрения.
В январе 2009 г. при диспансеризации осмотрен офтальмологом, выявлен застой на глазном дне, направлен на стационарное лечение и обследование в лечебное учреждение по месту жительства. При обследовании диагностировано гигантское объемное образование левой гемисферы головного мозга, предположительно менингиома области переднего наклоненного отростка левого крыла основной кости. Для продолжения обследования и лечения госпитализирован в отделение нейрохирургии ЦКВГ ФСБ России, где при дообследовании диагноз подтвержден, начата противоотечная и дегидратационная терапия кортикостероидами.
При обследовании патологии внутренних органов не обнаружено. Больной в сознании, контактен. Критика к своему состоянию и к окружающему снижена. На вопросы отвечает адекватно, но периодически с элементами копролалии. Неврологический статус: не доводит глазные яблоки кнаружи влево, парез взора вверх, аккомодация отсутствует, лицо асимметричное, правый угол рта опущен. Мышечная сила в руках и ногах достаточная - 5 баллов с двух сторон. Сухожильные рефлексы повышены, анизорефлексия с повышением сухожильных рефлексов справа с расширением рефлексогенных зон. Клонусы надколенников и стоп, больше справа. Положительные симптомы Оппенгейма и Пуссепа слева. Симптом Маринеску-Радовичи с обеих сторон. Дистальный гипергидроз. Осмотр окулиста: VIS OS = 0,9, VIS OD = 1,0. Поля зрения: концентрическое сужение полей зрения до 20-30° справа от точки фиксации и до 30-40° слева от точки фиксации, абсолютные парацентральные скотомы обоих глаз. Глазное дно: диски зрительных нервов гиперемированы, отечны, границы смазаны, проминируют в стекловидное тело, перипапиллярно - отек, мелкие кровоизлияния, экссудаты, артерии резко сужены, спазмированы; вены расширены с разрывами, экссудацией. Застойные диски зрительных нервов обоих глаз.
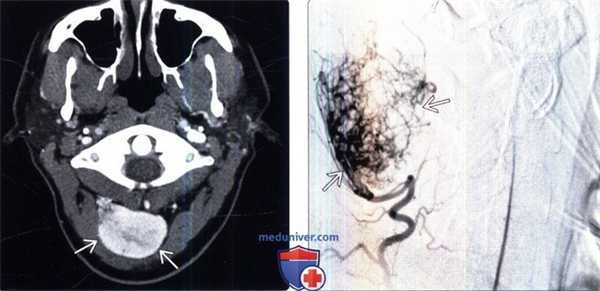
При тотальной селективной каротидной ангиографии (КАГ) выявлено гиперваскуляризированное образование передней и средней черепной ямок слева, размером 7×7 см, питающееся ветвями левых средней мозговой артерии (СМА), наружной сонной артерии (НСА), интракраниального сегмента внутренней сонной артерии (ВСА). Венозные синусы проходимы, без признаков тромбоза (рис. 1).
Рисунок 1. Селективная КАГ(S). Гиперваскуляризированное образование передней и средней черепной ямок слева, размером 7×7 см, питающееся ветвями левых СМА, НСА, интракраниального сегмента ВСА. Венозные синусы проходимы, без признаков тромбоза.
При КТ головного мозга преимущественно в левой лобно-височно-теменной области определяется крупное объемное образование с достаточно четкими бугристыми контурами размером 78×76×64 мм, в базальных отделах прорастающее в правую лобную долю на 10-12 мм. Образование интимно прилежит к сифону левой ВАС, дну передней черепной ямки и к переднему бугорку турецкого седла, кости, образующие дно передней черепной ямки, «изъедены». Образование компримирует передние отделы левого бокового желудочка и, вероятно, распространяется в его просвет. При внутривенном контрастном усилении образование несколько неравномерно накапливает контрастный препарат (до +60 - +85 Ед. Хаунсфильда). К образованию подходит множество артериальных сосудов диаметром до 2-3 мм, преимущественно с медиальной и передней сторон образования. Определяется незначительно выраженный перифокальный отек (максимально до 7 мм у латерального края образования в левой височной области) (рис. 2).
Рисунок 2. КТ с контрастным усилением до операции. а - аксиальная проекция; б - фронтальная проекция. В левой лобно-височно-теменной области определяется крупное объемное образование с достаточно четкими бугристыми контурами размером 78×76×64 мм, в базальных отделах прорастающее в правую лобную долю на 10-12 мм. Образование компримирует передние отделы левого бокового желудочка и, вероятно, распространяется в его просвет, образование неравномерно накапливает контрастный препарат. Определяется незначительно выраженный перифокальный отек.
25.03.09 произведена операция. Осуществлен дугообразный разрез в левой лобно-теменно-височной области. Произведен расширенный птериональный доступ. Экстрадурально осуществлена резекция наружных отделов левого крыла основной кости. Твердая мозговая оболочка (ТМО) резко напряжена, выбухает, пульсация головного мозга не определяется. ТМО вскрыта по наружному краю базальных отделов левой лобной доли. Дальнейший ход операции с использованием операционного микроскопа и микрохирургического инструментария. Отведена от основания черепа лобная доля. Обнаружена ярко-розового цвета отграниченная от вещества головного мозга мелкобугристая опухоль, мягкая, легко кровоточивая - по виду больше похожа на параганглиому, чем на менингиому. Кровотечение интенсивное (алая кровь), гемостаз произведен при помощи придавливания опухоли ватниками с перекисью водорода. Возникло острое набухание и вспучивание мозга с грибовидным выбуханием его в дефект ТМО. Проведены противоотечные мероприятия. После устойчивого уменьшения напряжения и выбухания мозга возобновлены микрохирургические действия. Опухоль довольно легко фрагментировалась и удалялась обычным вакуумным отсосом. Часть опухоли отправлена на срочное гистологическое исследование, предварительный результат - менингиома смешанного строения. В основном опухоль гомогенная, кровоточивая, лишь в медиально-базальных отделах опухоль по строению напоминает бугристую с плотной стромой ячеистую менингиому, где имеет более отчетливо сформированные сосуды в строме и бо`льшую плотность. Кровоснабжение опухоли осуществлялось преимущественно из переходных пиальных сосудов, в связи с чем при удалении опухоли по границе с веществом головного мозга сопровождалось особенно интенсивным кровотечением. Матрикс опухоли обнаружен в медиальных отделах крыла основной кости на границе с передним наклоненным отростком, где стромальная структура опухоли наиболее выражена. ТМО в этой области узурирована, кровоточива, тщательно коагулирована. Опухоль удалена радикально. Визуализирована левая ВСА в супраклиноидном отделе, бифуркация ВСА, начальные сегменты СМА и передней мозговой артерии. Окончательный гемостаз аппликацией кровоостанавливающей ваты Суржицель. Появилась отчетливая пульсация мозга. Мозг расправился, частично запал. Анатомических повреждений мозгового вещества вследствие тракции мозга не произошло. ТМО без натяжения ушита непрерывным швом атравматической нитью. Костный лоскут уложен на место, фиксирован костным швом. Послойное ушивание раны. Интраоперационная кровопотеря около 3500 мл.
Гистологический диагноз: исследование, проведенное в условиях ЦКВГ ФСБ России, - менингиома смешанного строения, отмечается плотное расположение клеток, очаги некрозов и фигуры митозов не определяются.
После иммуногистохимического исследования в лаборатории нейроморфологии НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН: гемангиоперицитома, выраженная экспрессия Vim, CD 34, Factor XIII, ИМ пролиферативного маркера Ki-67 очагово более 5%, Grade III (рис. 3).
Рисунок 3. Микропрепараты опухоли. х400. а - гемангиоперицитома типичного строения с немногочисленными митозами, б - экспрессия CD 34 в клетках гемангиоперицитомы; в - ядерная экспрессия Ki-67 в опухоли. Окраска гематоксилином и эозином.
Послеоперационный период осложнился правосторонней плевропневмонией, формированием эпидуральной гидромы в области операции, сохранялся цефалгический синдром. Получал комплексную терапию: восполнение послеоперационной кровопотери (трансфузия эритроцитной массы - общий объем 1745 мл и свежезамороженной плазмы - 4900 мл), антибактериальную терапию, санационные люмбальные пункции, противоотечную терапию. Посевы ликвора - стерильны, роста нет. Рана зажила первичным натяжением. В ближайшем послеоперационном периоде отмечен регресс общемозговой и очаговой неврологической симптоматики, регресс психических нарушений.
КТ с контрастным усилением в 1-е сутки после операции не выявила участков патологического накопления контраста. Опухоль удалена радикально (рис. 4).
Рисунок 4. КТ с контрастным усилением. 1-е сутки после операции. а - аксиальная проекция; б - фронтальная проекция. Опухоль удалена радикально, геморрагических осложнений в ложе удаленной опухоли нет.
При контрольных КТ и МРТ с контрастным усилением через 5 мес после операции нет признаков рецидива (рис. 5).
Рисунок 5. КТ с контрастным усилением в аксиальной проекции (а) и МРТ с контрастным усилением в аксиальной (б) и фронтальной (в) проекциях. 5 мес после операции (признаков рецидива опухоли нет).
Однако, учитывая гистологию, радиологами НИИ нейрохирургии РАМН рекомендовано проведение по месту жительства лучевой терапии на область удаленной опухоли в суммарной очаговой дозе (СОД) 56 Гр.
Катамнез у больного прослежен в течение 5 лет. Рецидива опухоли нет.
Термин «гемангиоперицитома» впервые применили А. Stout, М. Murray [23] в 1942 г. для описания новообразования, расположенного в забрюшинном пространстве и состоящего преимущественно из пролиферирующих перицитов.
Менингеальные ГП впервые описаны в 1928 г. Р. Bailey и соавт. [2] и считались ангиобластическим вариантом менингиом. Иммуногистохимические, ультраструктурные и генетические исследования впоследствии показали полное отличие ГП от всех других типов менингиом [12, 18]. В последней классификации ВОЗ (2007) опухолей центральной нервной системы ГП отнесены к мезенхимальным неменинготелиальным опухолям и подразделяются на две степени злокачественности: II и III по пролиферативному потенциалу [14]. ГП состоит из мелких овальных клеток с большим количеством тонкостенных сосудов различного калибра, имея характерный сосудистый рисунок в виде «оленьего рога» [18]. Многие авторы указывают на наличие характерных нейрорентгенологических и ангиографических особенностей ГП. В отличие от менингиом большинство ГП имеет многодольчатое строение с нечеткими границами и инфильтрацией окружающей мозговой ткани, без гиперостоза, костных эрозий и кальцификатов. Также отмечается наличие перифокального отека. Кровоснабжение ГП осуществляется преимущественно из ветвей ВСА и задней мозговой артерии в отличие от менингиом, которые питаются в основном из оболочечных артерий НСА. Некоторые авторы [10, 16] отмечают наличие большого количества мелких штопорообразных сосудов в строме и выраженную сосудистую сеть, что является отличительной особенностью ГП.
Предоперационная эмболизация питающих сосудов опухоли, по данным литературы [11], является эффективной в уменьшении кровоснабжения, но, учитывая особенности кровоснабжения ГП, это не всегда возможно.
В настоящее время хирургия расценивается как основной метод лечения менингеальных ГП [10, 13, 15]. Частота «локальных» рецидивов высока даже после радикального удаления ГП, у некоторых авторов [15] данный показатель достигал 50%. Послеоперационная лучевая терапия уменьшает частоту рецидива ГП [19-21, 24]. В случаях труднодоступной локализации опухолей предпочтительна «щадящая» операция в комбинации с послеоперационной лучевой терапией [22]. Наиболее эффективная СОД составляла, по мнению большинства авторов [8, 9, 19, 20], 50-60 Гр.
Химиотерапия была неэффективна в лечении пациентов с менингеальными ГП [8]. По данным Е. Galanis и соавт. [8], только у 1 из 7 больных была положительная динамика при проведении химиотерапии доксорубицином. Однако некоторые авторы [1] сообщают об эффективности использования комбинации ифосфамида и эпирубицина.
Анализ настоящего клинического наблюдения и данных мировой литературы указывает на эффективность хирургического удаления менингеальных ГП как первого и основного метода лечения.
Особенностью данного клинического наблюдения является то, что опухоль достигла гигантских размеров с минимальными клиническими проявлениями. Несмотря на тщательное дообследование, крайне сложно представлялась постановка правильного клинического диагноза до операции.
Учитывая богатую васкуляризацию ГП, основным условием успешного хирургического лечения и исключения послеоперационного геморрагического осложнения является радикальное удаление опухоли. Лучевая терапия является вспомогательным методом лечения после хирургии. В сомнительных случаях установления гистологического диагноза при световой микроскопии необходимым условием для точного диагноза является проведение иммуногистохимического исследования.
Комментарий
Труднодиагностируемые и достаточно редко встречающиеся гемангиоперицитомы (ГП) головного мозга являются злокачественными опухолями, нередко напоминают по своим ocновным характеристикам церебральные менингиомы, но обладают высокой частотой рецидивирования и отдаленного метастазирования.
В данной работе приведено интересное клиническое наблюдение гигантской интракраниальной ГП в нейрохирургическом отделении госпиталя ФСБ: подробно описано клиническое наблюдение, анализированы как жалобы больного, так и динамика развития клинических проявлений, представлены данные объективного неврологического осмотра, причем клинический синдром напоминал таковой, встречающийся при базальных менингиомах с исходным ростом из области наклоненного отростка. Приведены данные объективных нейровизуализованных исследований - КТ с контрастным усилением и тотальной селективной каротидной ангиографии - все хорошо иллюстрировано фотографиями.
Далее подробнейшим образом (и это очень поучительно) представлена по этапам произведенная хирургическая операция по удалению опухоли - выбор адекватного хирургического доступа, его детали и техника выполнения, особенности вскрытия твердой мозговой оболочки (ТМО), визуализационные характеристики обнаруженной опухоли, ее структуры, неоднородной в зависимости от различных отделов опухоли. Детально описаны обнаруживаемые по ходу выполнения операции источники кровоснабжения опухоли и пути успешного гемостаза, который был тем не менее упорным, и кровопотеря составила 3 л, принципиально важно уточнено отношение опухоли к магистральным сосудам, в том числе внутренней сонной артерии (ВСА) в супраклиноидном отделе, бифуркация ВСА, системы средней и передней мозговых артерий. Все убедительно и тщательно описано, но хотелось бы видеть и наглядные интраоперационные снимки этапов проведенной операции - их в работе нет. Послеоперационный период протекал с умеренно выраженными осложнениями, которые удалось своевременно и успешно купировать.
В послеоперационном периоде выполнены контрольные исследования - КТ с контрастным усилением, которые убеждают в успешности произведенной операции. Иммуногистохимическое исследование, проведенное в условиях Института нейрохирургии, уточнило диагноз и степень злокачественности опухоли - Grade III - впоследствии проведена лучевая терапия, катамнез больного прослежен в течение 5 лет, не выявлено рецидивирования опухоли.
В конце работы приведено краткое обсуждение проблемы с анализом данных литературы в историческом аспекте. Подчеркивается, что в отличие от менингиом головного мозга основное кровоснабжение осуществляется из ветвей ВСА и задней мозговой артерии, а не менингеальных артерий. Вследствие выраженной васкуляризации ГП предоперационно по возможности следует выполнять эмболизацию питающих сосудов.
В заключение авторы подчеркивают несомненную значимость хирургического лечения данных опухолей как основы лечебного процесса, и при необходимости выполняется лучевая терапия.
Статья весьма интересная, познавательная, особенно для современных практикующих нейрохирургов. Она отражает актуальные тенденции в поисках оптимальных путей совершенствования техники микрохирургических операций по удалению таких сложных опухолей, как гемангиоперицитомы.
КТ, МРТ солитарной фиброзной опухоли (гемангиоперицитомы) позвоночника
Лучевая диагностика солитарной фиброзной опухоли (гемангиоперицитомы) позвоночника
а) Терминология:
1. Сокращения:
• Гемангиоперицитома (ГПЦ)
• Солитарная фиброзная опухоль (СФО)
2. Определения:
• Гиперваскуляризированная опухоль; на сегодняшний день считается мезенхимальной опухолью неизвестной этиологии
• Гемангиоперицитома считается разновидностью солитарных фиброзных опухолей («клеточная» или «злокачественная» СФО)
б) Визуализация:
1. Общие характеристики солитарной фиброзной опухоли (гемангиоперицитомы) позвоночника:
• Наиболее значимый диагностический признак:
о Ярко контрастирующееся образование, экспансивно раздвига-ющее/прорастающее смежные костные структуры, с крупным мягкотканным компонентом
• Локализация:
о При позвоночной локализации чаще всего связано с твердой мозговой оболочкой, располагается в эпидуральном пространстве или паравертебральных тканях:
- Также описаны интрадуральная/оболочечная и интрамедуллярная локализации
о Могут встречаться костные метастазы экстраспинальных ГПЦ
• Размеры:
о Вариабельны
• Морфология:
о Четко ограниченное, многодольчатое
2. Рентгенологические данные:
• Рентгенография:
о Мягкотканное образование позвоночника или других отделов скелета с признаками эрозии смежных костных структур
3. КТ при солитарной фиброзной опухоли (гемангиоперицитоме) позвоночника:
• Бесконтрастная КТ:
о Эрозии, деструктивные изменения костей
о Расширение спинномозгового канала изоденсной опухолью с четкими границами
о Отсутствие флеболитов или кальцинатов
• КТ с КУ:
о Яркое контрастирование
4. МРТ при солитарной фиброзной опухоли (гемангиоперицитоме) позвоночника:
• Т1-ВИ:
о Гипоинтенсивное многодольчатое объемное образование, экспансивно раздвигающее/разрушающее смежные костные структуры и стенки спинномозгового канала
• Т2-ВИ:
о Минимальная или умеренная гиперинтенсивность сигнала
• STIR:
о Гиперинтенсивность сигнала в зоне костной инвазии опухоли, подавление сигнала нормального костного мозга
• Т1-ВИ с КУ:
о Яркое равномерное контрастное усиление сигнала
5. Ангиография:
• Стандартная ангиография:
о Выраженное контрастирование в артериальную фазу, большое число извитых сосудов
6. Несосудистые интервенционные рентгенологические исследования:
• Миелография:
о Интрадуральное или экстрадуральное объемное образование, характеризующееся изменением формы колонны контраста
о Костно-деструктивные изменения
7. Радиоизотопные исследования:
• Костная сцинтиграфия:
о «Горячий» очаг локального усиления захвата изотопа
8. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Т1-ВИ с КУ и насыщением жировой ткани
• Протокол исследования:
о Исследования позвоночника целиком для диагностики как первичного, так и метастатических очагов, особенно в случаях, когда пациент ранее уже был оперирован

(Слева) Сагиттальный КТ-срез: признаки деструктивного процесса В, распространяющегося из спинномозгового канала в крестец.
(Справа) Сагиттальный срез, Т1-ВИ с КУ, этот же пациент: активно и неоднородно накапливающая контраст ГПЦ- подобная опухоль, заполняющая собой нижние отделы спинномозгового канала пояснично-крестцового отдела позвоночника и прорастающая в тело крестца.
в) Дифференциальная диагностика солитарной фиброзной опухоли (гемангиоперицитомы) позвоночника:
1. Менингиома:
• Обычно четко ограниченное образование, без костно-деструктивных изменений
• Хорошим дифференциально-диагностическим признаком служит обнаружение кальцинатов
• Часто встречается у женщин и на уровне грудного отдела позвоночника
2. Шваннома:
• Ярко контрастирующееся образование в просвете спинномозгового канала и межпозвонкового отверстия
• Гиперинтенсивность сигнала в Т2-режиме
• Ремоделирование костных структур, расширение межпозвонкового отверстия или вдавление стенок тела позвонка
3. Хордома и другие первичные костные злокачественные опухоли:
• Деструктивная опухоль, исходящая из кости
• Хордома чаще всего локализуется в крестце и в области основания черепа
• Экстраоссальный/эпидуральный мягкотканный компонент
4. Высоковаскуляризированные метастазы:
• Почечноклеточная карцинома, карцинома щитовидной железы
• Обычно поражается губчатая кость, нередко поражение задних отделов тел позвонков
• Очаговый характер образования в случаях, когда оно связано с твердой мозговой оболочкой
5. Ангиосаркома:
• Позвоночная локализация встречается очень редко
• Нечеткие и неправильной формы границы опухоли
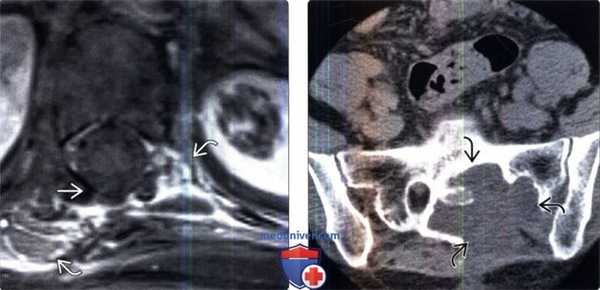
(Слева) Аксиальный КТ-срез: ярко контрастирующееся четко ограниченное объемное образование дорзальных мягких тканей на уровне верхнешейного отдела позвоночника.
(Справа) На цифровой субтракционной ангиограмме в боковой проекции этого же пациента визуализируется гиперваскуляризированная опухоль, представляющая собой гемангиоперицитому.
г) Патология:
1. Общие характеристики:
• Этиология:
о В последней классификации ВОЗ (2002 г.) решено отказаться от традиционной концепции перицитарного происхождения этих опухолей в пользу фибробластного происхождения опухолевых клеток:
- Большинство ГПЦ относятся к клеточному типу семейства СФО
- Меньшая часть этих опухолей имеют признаки перицитарного происхождения: некоторые синоназальные ГПЦ, инфантильные ГПЦ/миофиброматоз, миоперицитома
о Зоны гемангиоперицитоподобного роста могут обнаруживаться при самых различных опухолях
• Иммуногистохимия:
о CD34 (80-90%):
- При клеточных (ГПЦ-подобных) формах СФО встречается реже
о CD99(70%) о Всl-2 (30%)
о SMA (20%)
о S100 обычно отрицателен
2. Макроскопические и хирургические особенности:
• Солитарное хорошо васкуляризированное образование твердой мозговой оболочки, эпидурального пространства и/или перивертебральных мягких тканей
3. Микроскопия:
• Хорошо сформированные, ветвящиеся/напоминающие «оленьи рога» толстостенные сосуды, окруженные соединительнотканными футлярами
• Умеренная или высокая клеточность
• Однородная структура при световой микроскопии
• Округлые или овальные мономорфные ядра клеток
• Минимально выраженный межклеточный фиброз
• Миксоидные изменения, очаги хронического воспаления, интерстициальные тучные клетки
• ГПЦ-подобная гистологическая картина обнаруживается в 15% всех сарком мягких тканей
(Слева) Аксиальный срез, FS Т1-ВИ с КУ: инфильтративное накапливающее контраст мягкотканное образование, разрушающее пластинку дуги грудного позвонка В и представляющее собой местный рецидив гемангиоперицитомы.
(Справа) Аксиальный КТ-срез: крупное мягкотканное образование, врастающее в крестец и крестцовое отверстие и представляющее собой костный метастаз леченной ранее интракраниальной гемангиоперицитомы.
д) Клинические особенности:
1. Клиническая картина:
• Наиболее распространенные симптомы/признаки:
о Боль:
о Другие симптомы/признаки:
- Нейропатия
- Миелопатия
2. Демография:
• Возраст:
о 20-70 лет, средний возраст —пятое десятилетие жизни
• Пол:
о Отсутствие половой предрасположенности
• Эпидемиология:
о Редкая опухоль
3. Течение заболевания и прогноз:
• Прогрессирующий рост
• Местные рецидивы
• Метастазирование:
о Легкие
о Печень
о Кости
4. Лечение солитарной фиброзной опухоли (гемангиоперицитомы) позвоночника:
• Варианты, риски, осложнения:
о Основным методом лечения является хирургический
о Лучевая терапия применяется в качестве адъювантной к хирургическому лечению и как первичный метод лечения нерезектабельных опухолей
о Эффективность химиотерапии ограничена, может иметь значение терапия антиангиогенными препаратами
о Длительный рентгенологический мониторинг для исключения поздних рецидивов опухоли
е) Диагностическая памятка. Следует учесть:
• Ангиография и эмболизация сосудов опухоли перед ее хирургической резекцией
КТ, МРТ, ПЭТ, УЗИ при солитарной фиброзной опухоли (гемангиоперицитоме)
Солитарная фиброзная опухоль (СФО) согласно последней классификации ВОЗ относится к опухолям фибробластного типа. СФО обычно возникает у взрослых людей среднего возраста, одинаково часто у обоих полов. Гистопатологическая картина СФО характеризуется хаотичной гипо- и гиперцеллюлярной пролиферацией веретенообразных клеток, разделенных толстыми перемычками.
В прошлом, при СФО часто выставлялся диагноз гемангиоперицитомы из-за наличия в ней тонкостенных ветвящихся сосудов, напоминающих таковые при гемангиоперицитоме, но в последнее время под гемангиоперицитомой принято понимать гистопатологическую картину опухолевого роста, а не отдельную нозологическую форму (Fletcher 2013; Mills et al., 2010; Shanbhogue et al., 2011). СФО обычно проявляется наличием большого, бессимптомно и медленно растущего объемного образования, которое, тем не менее, может оказывать объемное воздействие на расположенные рядом органы, например, мочевой пузырь (обусловливая задержку мочевыделения), кишечник (обструкцию), либо увеличение живота.
Редко СФО может провоцировать гипогликемию, как проявление паранеопластического синдрома, обусловленную продукцией инсулиноподобных факторов роста, что чаще происходит в случаях, когда опухоль возникает в забрюшинном пространстве и в тазу (Shanbhogue et al., 2011). Гистопатологически в большинстве случаев СФО являются доброкачественными, но иногда могут возникать и злокачественные СФО — de novo или при снижении степени дифференцировки доброкачественной солидной фиброзной опухоли. Приблизительно в 10-20% случаев СФО при гистопатологическом исследовании определяются признаки злокачественности: клеточная атипия, повышение уровня митозов, увеличение целлюлярности, некроз и плеоморфизм (Fletcher 2013; Mills et al., 2010; Shanbhogue et al., 2011). На КТ и MPT СФО выглядит как образование с четко очерченными краями, возможно, в сочетании с центральным некрозом или кистозными изменениями, которые проявляются в виде не усиливающихся после введения контраста участков.
Внутриопухолевые обызвествления встречаются редко, но могут обнаруживаться в образованиях большого размера. На МРТ солитарная фиброзная опухоль характеризуется промежуточным по интенсивности сигналом на Т1 взвешенных томограммах, и неоднородно гиперинтенсивным сигналом на Т2 взвешенных томограммах с наличием эффекта потери МР-сигнала от кровеносных сосудов. Степень контрастного усиления зависит от гистопатологической структуры, наличия компонента, быстро накапливающего контраст. Длительное контрастное усиление может наблюдаться в области, где находятся опухолевые клетки, в то время как для зон фиброза или коллагеноза характерно прогрессирующее отсроченное контрастное усиление (Shanbhogue et al., 2011). Методом выбора в лечении является резекция открытым способом с контролем отсутствия в крае резецированного блока клеток опухоли. Предварительная эмболизация перед оперативным вмешательством способствует уменьшению выраженности кровотечения во время операции.
Согласно результатам исследований, частота возникновения рецидива составляет около 4,3%, а метастазы возникают в 7,6% всех случаев (Shanbhogue et al., 2011). И, хотя, гистопатологические доказательства злокачественности считаются фактором, определяющим неблагоприятный прогноз, характер СФО, тем не менее, не является прогнозируемым. Из-за этого, даже в случаях гистологически доброкачественной СФО, рекомендуется длительное наблюдение и контроль (Fletcher 2013; Shanbhogue et al., 2011).
а) Терминология:
1. Аббревиатуры:
• Солитарная фиброзная опухоль (СФО)
• Гемангиоперицитома (ГП)
2. Определения:
• Солитарная фиброзная опухоль:
о Мезенхимальная опухоль, вероятно, фибробластного типа, в структуре которой определяются ветвящиеся сосуды, как в гемангиоперицитоме
• Гемангиоперицитома:
о Термин ранее использовался для описания целого ряда опухолей, содержащих тонкостенные ветвящиеся сосуды:
- В большинстве случаев по гистологическим особенностям такие опухоли были сходны с солитарной фиброзной опухолью и, возможно, ей и соответствовали
о Этим термином также описывают отдельный вид опухолей, происходящий из перицитов
• В настоящее время термины «солитарная фиброзная опухоль» и «гемангиоперицитома» используются почти взаимозаменяемо
1. Общая характеристика:
• Локализация:
о Солитарная фиброзная опухоль:
- Опухоль может быть обнаружена в различных областях тела
- Чаще всего выявляется в полостях тела, особенно в плевральной полости:
Грудная клетка, средостение и перикард
Глубокие мягкие ткани конечностей, забрюшинное пространство, брюшная полость и малый таз
Глазница, голова и шея
В редких случаях располагается в спинном мозге, мозговых оболочках, солидных и полостных внутренних органах
- В 40% случаев располагается в подкожной клетчатке
о Гемангиоперицитома:
- Нижние конечности > забрюшинное пространство > голова/шея > туловище > верхние конечности:
В конечностях встречается чаще, чем СФО
• Размер:
о СФО:
- Размер варьирует в широком диапазоне (1 -25 см)
- Обычно 5-8 см
о Гемангиоперицитома:
- Обычно 5-15 см
• Морфология:
о Солитарное образование округлой формы с четким контуром
о Образования в плевре могут иметь ножку
о Бляшковидные опухоли встречаются редко
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о Как правило, МРТ
о При локализации образований в грудной клетке предпочтительнее использовать КТ
(Слева) Липоматозная гемангиоперицитома. При нативной КТ в аксиальной плоскости в нижних отделах малого таза определяется очень крупное образование, изоденсное по сравнению с мышцами и содержащее участки жировой плотности.
(Справа) У этого же пациента при МРТ в аксиальной плоскости на Т1ВИ выявленное в малом тазу образование содержит участки с сигнальными характеристиками жировой ткани и зоны, изоинтенсивные по сравнению с мышцами. Наличие жировой ткани и сложная структура образования чаще свидетельствуют в пользу липосаркомы, а не редко встречающейся липоматозной гемангиоперицитомы. (Слева) У этою же пациента при МРТ в аксиальной плоскости на Т2 ВИ в режиме FS выявленное в малом тазу образование характеризуется гетерогенным гиперинтенсивным сигналом и наличием гипоинтенсивных зон, соответствующих жировой ткани. Мочевой пузырь а придавлен опухолью к передней стенке малого таза.
(Справа) Этот же пациент. МРТ с контрастным усилением в аксиальной плоскости на Т1ВИ в режиме FS: выявлено образование в малом тазу с гетерогенным контрастированием. Лучевая картина позволяет заподозрить злокачественную липоматозную опухоль. Гистологический диагноз гемангиоперицитомы позволил выбрать соответствующую тактику хирургического вмешательства. (Слева) При нативной КТ в аксиальной плоскости в нижних отделах правой половины малого таза определяется мягкотканное образование, частично обызвествленное по периферии. Образование локализуется перед крестцом, сдавливая сигмовидную кишку, вследствие чего наблюдается ее расширение.
(Справа) У этого же пациента при нативной КТ в коронарной плоскости визуализируется масштаб распространения образования от сред -ней трети крестца через нижнюю седалищную вырезку до проксимальных отделов бедра. В течение нескольких десятков лет симптомы отсутствовали.
3. Рентгенография при солитарной фиброзной опухоли и гемангиоперицитоме:
• При рентгенографии органов грудной клетки образования могут выявляться в плевре:
о Образование характеризуется четким контуром и связью с плеврой
о Опухоль на ножке может смещаться при изменении положения пациента
• Эрозивные изменения или блюдцеобразное углубление в костях выявляются редко
4. КТ при солитарной фиброзной опухоли и гемангиоперицитоме:
• Образование округлой формы, характеризующееся гомогенным или гетерогенным накоплением контрастного препарата:
о Интенсивное накопление контрастного препарата может быть обусловлено обильной васкуляризацией
• При нативной КТ образование характеризуется гетерогенной структурой, сходной по плотности с мышцами:
о Может содержать гиподенсные зоны, соответствующие миксоидным изменениям, некрозу или кровоизлиянию
• При локализации образований в брюшной полости может возникать кишечная непроходимость или обструкция выходного отверстия мочевого пузыря
• Нередко встречаются кальцификаты
5. МРТ при солитарной фиброзной опухоли и гемангиоперицитоме:
• На Т1 ВИ образование характеризуется гетерогенным сигналом от изоинтенсивного до гипоинтенсивного по сравнению с мышцами:
о Кровоизлияния на Т1 ВИ могут иметь гиперинтенсивный сигнал
• При чувствительных к жидкости последовательностях образование в зависимости от количественного содержания клеток может характеризоваться гетерогенным сигналом от гипоинтенсивного до гиперинтенсивного
• Контрастирование может быть как гомо-, так и гетерогенным:
о В крупных сосудах может выявляться феномен потери сигнала
• Может содержать небольшое количество жировой ткани
6. УЗИ при солитарной фиброзной опухоли и гемангиоперицитоме:
• Образование с четким контуром, характеризующееся гетерогенной эхогенностью
• При допплерографии в опухоли визуализируется кровоток
(Слева) При МРТ в коронарной плоскости на Т1ВИ в нижних отделах левой половины малого таза определяется мягкотканное образование округлой формы. Несмотря на наличие нескольких небольших рассеянных гипо-интенсивных очагов, образование характеризуется преимущественно изоинтенсивным сигналом по сравнению с мышцами.
(Справа) У этого же пациента при МРТ в аксиальной плоскости на Т2ВИ в режиме FS выявленная СФО характеризуется преимущественно гиперинтенсивным сигналом по сравнению с мышцами. При последовательностях, чувствительных к жидкости, в образовании также визуализируются небольшие рассеянные гипоинтенсивные и гиперинтенсивные очаги. (Слева) У этого же пациента при МРТ с контрастным усилением в аксиальной плоскости на Т1ВИ в режиме FS выявлено образование с гетерогенным контрастированием. Наблюдается смещение седалищного нерва, копчиковой мышцы, лобково-прямокишечной мышцы и прямой кишки, однако признаки их инвазии отсутствуют. Гистологически данное образование является злокачественным.
(Справа) Женщина 35 лет. При МРТ в аксиальной плоскости на Т1ВИ в подкожной клетчатке визуализируется образование, изоинтенсивное по сравнению с мышцами. К образованию подходит множество питающих сосудов. (Слева) У этой же пациентки при МРТ в коронарной плоскости на ППВИ в режиме FS выявленное образование характеризуется гиперинтенсивным сигналом. Обратите внимание на питающие сосуды. Локализация в подкожной клетчатке и обильное кровоснабжение являются типичными признаками СФО.
(Справа) При МРТ с контрастным усилением в аксиальной плоскости на Т1ВИ в режиме FS выявлено образование с интенсивным контрастированием. Вокруг образования хорошо видны питающие сосуды. Также следует отметить, что образование связано с общей бедренной веной.
в) Дифференциальная диагностика солитарной фиброзной опухоли и гемангиоперицитомы:
1. Миксоидная липосаркома:
• Как и СФО, может содержать небольшое количество жировой ткани
• Как и в СФО, выражен миксоидный компонент
• В СФО отсутствуют липобласты
2. Липосаркома мягких тканей:
• По гистологическим особенностям высокодифференцированная липосаркома может быть сходна с липоматозной СФО-ГП
• Методы лучевой диагностики, как правило, позволяют выявить жировой компонент
3. Глубоко лежащая доброкачественная фиброзная гистиоцитома:
• Может иметь сходные гистологические особенности, особенно в случае расположения в глазнице
4. Синовиальная саркома:
• Чаще встречается около суставов
• Чаще чем СФО содержит кальцификаты
• В опухоли могут определяться сосуды, сходные с таковыми в гемангиоперицитоме
1. Общая характеристика:
• Этиология:
о Характер роста опухоли может быть как агрессивным, так и неагрессивным
• Генетические особенности:
о СФО:
- Образования размером более 10 см часто характеризуются наличием цитогенетических аберраций:
Часто обнаруживают увеличение или уменьшение количества хромосом
Трисомия по 21 хромосоме
о Гемангиоперицитома:
- Различные хромосомные аберрации:
Точечные разрывы в участках 12q13—15 и 19q13
Сбалансированная мутация t(12;19)(q13; q13)
Почти диплоидный кариотип
2. Макроскопические и хирургические особенности:
• СФО:
о Опухоль с четким дольчатым краем
о Плотная структура, беловатая поверхность на разрезе
о Частично образование заключено в капсулу
о В структуре могут определяться кровоизлияния или миксоид-ные изменения
о Опухоли с агрессивным характером роста могут характеризоваться наличием зон некроза и инфильтрирующими краями
• Гемангиоперицитома:
о Опухоль с четким контуром
о Поверхность на размере может быть как губчатой, так и мясистой, желтовато-коричневого или красно-коричневого цвета ± видны крупные сосуды
о Часто выявляются зоны кровоизлияния
о Признаки некроза обнаруживают редко
3. Микроскопия:
• СФО:
о Клетки опухоли имеют округлую или веретеновидную форму и могут дифференцироваться в фибробласты, миофибробласты или перициты:
- Зоны с высоким содержанием клеток отделены от малоклеточных зон коллагеновыми волокнами и сосудами, сходными с сосудами гемангиоперицитом
Васкуляризация скорее точечная, чем диффузная по сравнению с гемангиоперицитомой
- Выраженная гиалинизация
- В 10 полях зрения, как правило, обнаруживают - Часто выявляют фиброз, тучные клетки и миксоидные изменения
о Злокачественная СФО = атипия клеток, некроз, >4 митозов в 10 полях зрения, большое количество клеток, инфильтрирующий край
о Иммунофенотип:
- 90-95% опухолей иммунореактивны на CD34 и CD99
о Прочие особенности:
- Выявляются гигантские многоядерные стромальные клетки, как в гигантоклеточной ангиофиброме
• Гемангиоперицитома:
о Характерное ветвление тонкостенных сосудов в виде рогов оленя
о Клетки округлой или веретеновидной формы с нечетким контуром:
- Однородная клеточность в отличие от СФО
- Отсутствуют убедительные доказательства дифференци-ровки в перициты
- Гиалинизацию стромы обнаруживают редко в отличие от СФО
- Различная митотическая активность
о В большинстве случаев реакция на CD34 и CD99 положительна
о Реакция на эндотелиальные маркеры, актин и десмин, как правило, отрицательна
о Наличие зрелых адипоцитов свидетельствует в пользу липоматозной гемангиоперицитомы:
- Неясно, является ли такая опухоль отдельной формой или представляет собой обычную опухоль, которая в процессе роста захватила жировую ткань
(Слева) Гемангиоперицитома околопозвоночной локализации. При КТ с контрастным усилением в аксиальной плоскости в подзатылочных мышцах интенсивно контрастируется образование, к которому подходит мощный сосудистый пучок.
(Справа) У этого же пациента при ангиографии в боковой проекции во время введения контрастного препарата в восходящую шейную артерию визуализируется типичное для гемангиоперицитомы обильное кровоснабжение. (Слева) При нативной КТ в аксиальной плоскости определяется очаг деструкции переднего кортикального слоя правой подвздошной кости. Мягкотканное образование в подвздошно-поясничной мышце едва заметно.
(Справа) У этого же пациента при МРТ в аксиальной плоскости на Т2ВИ в режиме FS выявленная СФО с гетерогенным гиперинтенсивным сигналом. Экскавация прилежащего кортикального слоя встречается редко. (Слева) При КТ с контрастным усилением в аксиальной плоскости в левой седалищной вырезке определяется округлое образование гетерогенной структуры, с контрастированием преимущественно периферических отделов.
(Справа) У этого же пациента при МРТ в коронарной плоскости в режиме STIR выявлена СФО с гетерогенным гиперинтенсивным сигналом и наличием гипоинтенсивных сосудов по периферии. При гистологическом исследовании опухоль характеризовалась отсутствием значительной митотической активности и зон некроза, однако вследствие высокого содержания клеток это новообразование была расценена как злокачественное.
1. Проявления:
• Типичные признаки/симптомы:
о Безболезненное, медленно растущее образование
о Симптомы возникают при сдавливании прилежащих структур
- Петли кишки, органы мочевыделительной системы, сосудисто-нервные пучки
• Другие симптомы:
о Возможно развитие паранеопластических синдромов:
- Инсулиноподобный фактор роста = гипогликемия:
Рост ГП часто сопровождается гипогликемией
При СФО гипогликемию обнаруживают в 25% случаев
2. Демография:
• Возраст:
о СФО: от 20 до 70 лет, у детей и подростков встречается редко
о Гемангиоперицитома:
- Чаще выявляется в возрасте 40-50 лет
- Редко встречающийся инфантильный тип опухоли, вероятно, лучше классифицировать, как младенческий миофиброматоз
• Пол: равномерное распределение
• Эпидемиология:
о СФО встречается редко:
- Гемангиоперицитома:
Встречается редко, достоверно оценить частоту выявления невозможно вследствие изменений в терминологии
3. Течение и прогноз:
• В целом прогноз благоприятный:
о Показатель десятилетней выживаемости составляет 54-89%
• СФО:
о Прогнозировать характер роста опухоли невозможно, поскольку он не всегда коррелирует с гистологическим строением:
- Рецидивирование и метастазирование выявляют в 10-15% случаев:
Метастазирует в легкие, печень и кости
Рецидивы наблюдаются >10 лет после резекции
о Опухоли с агрессивным характером роста чаще локализуются в средостении, брюшной полости, малом тазу и забрюшинно
• Гемангиоперицитома:
о В 70% случаев является доброкачественной
• Резекция опухоли позволяет купировать гипогликемию
4. Лечение:
• Радикальная резекция
• Нечувствительна к цитотоксической химиотерапии и облучению:
о Может проводиться антиангиогенная терапия
• Для выявления рецидива и метастазов необходимо длительное динамическое наблюдение
е) Список использованной литературы:
1. Frazier АА: The Yin and Yang of solitary fibrous tumor. Radiographics. 34(2):294, 2014
2. Garda-Bennett J et al: Soft tissue solitary fibrous tumor. Imaging findings in a series of nine cases. Skeletal Radiol. 41(11): 1427-33, 2012
3. Musyoki FN etal: Solitary fibrous tumor: an update on the spectrum of extrapleural manifestations. Skeletal Radiol. 41(1):5-13, 2012
4. Shanbhogue AK et al: Somatic and visceral solitary fibrous tumors in the abdomen and pelvis: cross-sectional imaging spectrum. Radiographics. 31(2):393-408,2011
5. Aftab S et al: Fat-forming solitary fibrous tumour (lipomatous haemangio-pericytoma) of the spine: case report and literature review. Skeletal Radiol. 39(10):1039-42, 2010
6. Wignall OJ etal: Solitary fibrous tumors of the soft tissues: review of the imaging and clinical features with histopathologic correlation. AJR Am J Roentgenol. 195(1):W55-62, 2010
Солитарная фиброзная опухоль (СФО) - веретеноклеточное фибробластическое новообразование мезенхимального происхождения [1]. Впервые сведения о СФО опубликованы P. Klemperer и
C. Rabin в 1931 г. [10], и к настоящему времени описаны наблюдения СФО, локализованной в паренхиме легких, средостении, печени, глазнице, слюнных железах, почках и надпочечниках, мочевом пузыре, коже, влагалище, позвоночном столбе, мягких тканях [3]. Наиболее часто СФО поражает плевру и развивается из ее субмезотелиального слоя. На ее долю приходится менее 5% всех новообразований плевры [1, 10]. Тем не менее, вне зависимости от первичной локализации, СФО остается относительно редким заболеванием и выявляется с частотой 2,8 на 100 000 человек [2, 12]. При этом нет четкой зависимости от возраста (описаны случаи выявления опухоли в возрасте от 5 до 87 лет) и пола. Так, к 2015 г. в литературе описано более 1760 наблюдений СФО плевры (СФОП) [9].
Учитывая относительную редкость СФО, неопределенный потенциал злокачественности, как правило, большие размеры первичной опухоли, до сегодняшнего дня остаются нерешенными подходы к дифференциальной диагностике, возможности и целесообразности дооперационной верификации диагноза, оценке факторов прогноза при разных формах и локализации первичной опухоли. Наряду с клиническими характеристиками в последние годы появились новые иммуногистохимические маркеры СФО, позволяющие более точно определять морфологическую характеристику опухоли. Все это оставляет актуальным описание и анализ отдельных клинических наблюдений. В статье представлены два клинических случая СФО плевры и легкого.
Клиническое наблюдение 1

Пациент Ц., 78 лет, обратился в Институт хирургии им. А.В. Вишневского с жалобами на постоянный сухой кашель, который появился около года назад. При рентгенографии органов грудной клетки выявлена очаговая тень в проекции нижней доли левого легкого. При компьютерной томографии (КТ) органов грудной клетки визуализировано новообразование в проекции нижней доли левого легкого с четкими ровными контурами размером 3,8×1,9×3,4 см, интенсивно накапливающее контрастный препарат (рис. 1 ). При обследовании в объеме мультиспиральной компьютерной томографии (МСКТ) брюшной полости и малого таза, ультразвукового исследования (УЗИ) щитовидной железы, сцинтиграфии костей скелета очаговых новообразований в других органах выявлено не было. Учитывая гиперваскулярный характер новообразования, невозможность исключить первичную принадлежность опухоли к диафрагме, отсутствие возможности его трансторакальной биопсии пациенту выполнена эксцизионная биопсия опухоли.
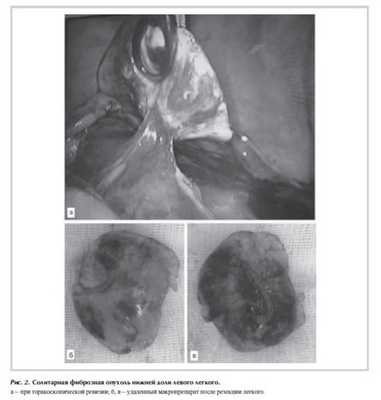
Пациент оперирован торакоскопически. При интраоперационной ревизии выявлено, что опухоль размером 3×3,5 см овоидной формы, с четкими ровными контурами, связи с диафрагмой не имеет, исходит из 9 сегмента нижней доли левого легкого, с которым связана выраженной паренхиматозной ножкой (рис. 2 ). Медиастинальной лимфоаденопатии нет. Выполнена краевая резекция нижней доли левого легкого. При морфологическом исследовании (окраска гематоксилином и эозином, ×400) опухолевый узел вовлекает весь резецированный фрагмент ткани легкого и плевру, имеет веретеноклеточное строение с наличием в периферических участках образования малоклеточных зон со значительно выраженной, местами гиалинизированной стромой, а также, в центральной части узла, - с плотноклеточными полями из пролиферирующих клеток с овальными и веретеновидными ядрами, скудной цитоплазмой, наличием до 2 митозов в 10 полях зрения. Опухоль хорошо васкуляризирована, с многочисленными тонкостенными, частью расширенными капиллярами. По поверхности образования имеются небольшие участки деформации плевры со слабо выраженной гиперплазией мезотелия.
Пациент активизирован в течение первых 24 ч, дренаж удален на 1-е сутки после операции. Выписан в удовлетворительном состоянии на 4-е сутки после операции.
Клиническое наблюдение 2
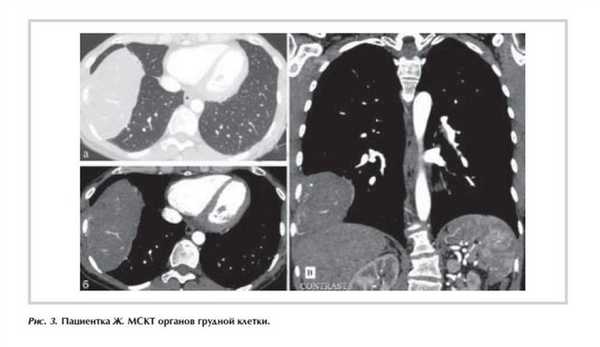
Пациентка Ж., 43 лет, обратилась в Институт хирургии им. А.В. Вишневского в связи тем, что при плановой рентгенографии органов грудной клетки было выявлено новообразование нижней доли правого легкого больших размеров. Больная на момент осмотра жалобы не предъявляла. До обращения в институт пациентка обследована по месту жительства, где при МСКТ органов грудной клетки визуализировано новообразование нижней доли правого легкого (SVIII-IX) с четкими границами, неправильно округлой формы, размером 7,8×6,1 см, плотно прилежащее к костальной плевре и компренирующее нижнюю и среднюю доли правого легкого (рис. 3 ).
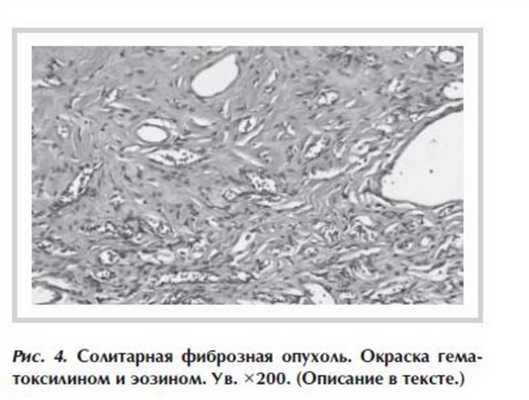
Несмотря на размеры опухоли, клинические проявления заболевания отсутствовали. В связи с гиперваскулярным характером новообразования, хорошо контрастированными сосудами в толще опухоли высказано предположение о сосудистом генезе последней, в связи с чем первично больной отказано в выполнении трансторакальной биопсии. При пересмотре данных МСКТ после обращения в институт отмечена интимная связь опухоли с переднебоковой поверхностью грудной клетки справа, однако убедительно определить органную принадлежность опухоли на дооперационном этапе не представлялось возможным. Выполнена трансторакальная биопсия опухоли под контролем УЗИ. При морфологическом исследовании в биопсийном материале полосовидные столбики опухоли из веретеновидных и частью овоидных клеток со светлыми ядрами, расположенными среди умеренно васкуляризированной, выраженно гиалинизированной стромы. В пределах исследованного материала морфологическая картина наиболее соответствует солитарной фиброзной опухоли (рис. 4 ). Таким образом, на этапе предоперационного обследования был морфологически верифицирован диагноз солитарной фиброзной опухоли.
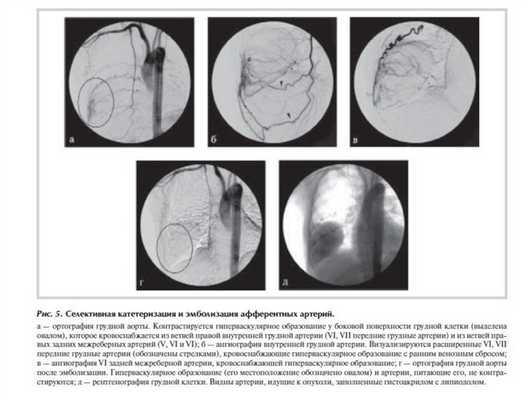
Учитывая характер кровоснабжения и размеры опухоли, с целью уменьшения риска интраоперационного кровотечения первым этапом выполнена ангиография дуги и грудного отдела аорты, селективная ангиография правых внутренней грудной и задних межреберных артерий. Источники кровоснабжения опухоли: ветви правой внутренней грудной артерии (VI, VII передние грудные артерии) и ветви правых задних межреберных артерий (V, VI и VI). Опухоль визуализирована как гиперваскулярное образование со сбросом контраста в вены на 4-6 с. Выполнена селективная катетеризация и эмболизация афферентных артерий, питающих опухоль гистоакрилом с липиодолом (рис. 5 ). Кровоснабжение опухоли полностью прекращено.
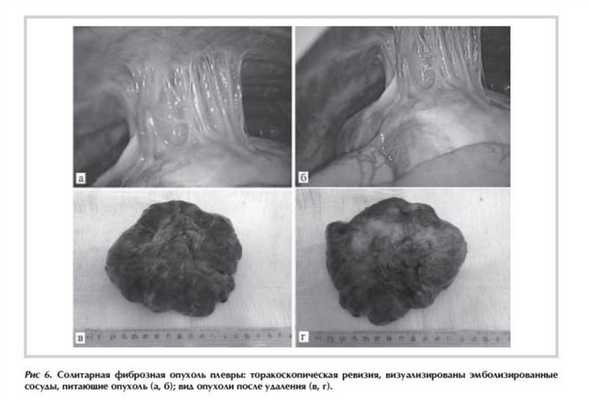
После этапа эндоваскулярной эмболизации пациентка прооперирована. Учитывая отсутствие убедительных данных об органной принадлежности новообразования правого гемиторакса, операция начата с торакоскопической ревизии плевральной полости, при которой выявлено, что опухоль исходит из грудной стенки, соединяясь с последней сосудистой ножкой, отдельными сращениями связана с нижней долей правого легкого. Перифокальных изменений ткани легкого и грудной стенки не выявлено, медиастинальной лимфоаденопатии нет. В пределах здоровых тканей иссечена париетальная плевра. В связи с отсутствием уверенности в инвазии новообразования в паренхиму легкого выполнена краевая резекция нижней доли (рис. 6 ).
При плановом морфологическом исследовании (окраска гематоксилином и эозином, ×400): опухоль почти на всем протяжении представлена малоклеточными широкими пучками коллагеновых волокон, с наличием участков, напоминающих келоид, с многочисленными разнокалиберными тонкостенными кровеносными сосудами. В небольших участках веретеновидные клетки без признаков атипии и митозов формируют короткие разнонаправленные пучки. При иммуногистохимическом исследовании клетки опухоли обнаруживают экспрессию: CD34 (клон QBEnd/10, Cell Marque) - выраженную (+++) мембранно-цитоплазматическую; bcl2 (клон 124, Cell Marque) - диффузную ядерную (++); Vimentin(клон SP20, Cell Marque) - выраженную (+++) цитоплазматическую; CD99 (клон 12E7, DAKO) - слабую/умеренную (+/++) мембранную; PanCytokeratin (клон AE1/AE3, Cell Marque) - очаговую слабую (+) мембранно-цитоплазматическую; Ki67 (клон MIB-1, DAKO) - ядерную (+++), приблизительно в 3%; негативны к: aSMA (клон 1A4, Cell Marque); p63 (клон 4A4,Ventana); S100 (polyclonal, DAKO). Иммунофенотип соответствует солитарной фиброзной опухоли.
Пациентка активизирована в течение первых
24 ч, дренаж удален на 2-е сутки после операции. Выписана в удовлетворительном состоянии на 5-е сутки после операции.
СФО - редкое новообразование мезенхимального происхождения, наиболее часто локализующееся на висцеральной плевре, составляя до 5% от всех первичных опухолей данной локализации [2, 3, 7]. Все публикации, посвященные проблеме СФО торакальной локализации, до сегодняшнего дня носят описательный характер, составляя отдельные или серии клинических наблюдений. Учитывая относительную редкость данной опухоли, отсутствие стандартов диагностики до настоящего времени, описание отдельных наблюдений остается актуальным.
В связи с особенностями кровоснабжения особую проблему представляет сложность дифференциальной диагностики органной принадлежности СФО.
СФОП является доброкачественной опухолью со злокачественным потенциалом (10-20% случаев) [6, 7, 9]. Совершенствование иммуногистохимических методов исследования и электронной микроскопии позволило достоверно дифференцировать СФОП от таких более агрессивных злокачественных новообразований, как мезотелиома и саркома. Несмотря на, как правило, большие размеры опухоли, средний размер которой, по данным литературы, составляет 6-8 см [15], клинические проявления заболевания отсутствуют у большинства пациентов и в 40% новообразование выявляется случайно при рентгенографии органов грудной клетки [7]. Жалобы появляются только на поздних стадиях заболевания, когда опухоль достигает огромных размеров и сдавливает близлежащие органы, отмечается кашель, хрипы, одышка, при вовлечении в процесс париетальной плевры может отмечаться боль в грудной клетке [9, 17]. Опухоль больших размеров может проявляться паранеопластическим синдромом в связи с продукцией инсулиноподобного фактора роста [13].
Выживаемость в течение 5 лет после радикальной операции составляет 79-100% [4], что говорит о недостаточной изученности потенциала злокачественности этих новообразований. Большинством авторов отмечено, что наиболее значимым фактором неблагоприятного прогноза и/или продолженного роста опухоли является ее нерадикальное удаление. В случае малигнизации медиана выживаемости составляет 24-36 мес [4, 7]. По данным C. Park и соавт. [16], рецидив заболевания отмечен в 2-8% случаев при доброкачественных и в 14-63% при злокачественных процессах. Метастазирует СФОП чрезвычайно редко, преимущественно в печень, головной мозг, селезенку, брюшину, надпочечник, почку, кости [3, 4, 7, 9].
Несмотря на то что в течение последних 10 лет в литературе часто появляются отдельные описания СФО плевры, внутрилегочные поражения остаются редкими клиническими наблюдениями. Солитарная фиброзная опухоль легкого (СФОЛ) может произрастать из субплевральной мезенхимы либо непосредственно из субмезотелиальных элементов легочной паренхимы [5]. Опухоль, как правило, имеет выраженную капсулу, тем самым ограничена от окружающих тканей, часто растет на ножке и хорошо кровоснабжается из собственных сосудов. Накопленной клинико-морфологической информации (локализация опухоли, размеры, число митозов и т.д.) недостаточно для формулировки критериев и определения групп потенциально злокачественных опухолей. В то же время, по мнению ряда авторов, предложенный для гемангиоперицитом мягких тканей Enzinger и Smith критерий наличия 4 и более митозов на 10 репрезентативных полей зрения при увеличении 400 позволяет сформировать группы пациентов с повышенным риском прогрессирования. К группе повышенного риска прогрессирования также следует отнести пациентов с наличием опухолей размером более 5 см, а также с наличием клеточной атипии [9].
Описанные наблюдения демонстрируют сложность определения органной принадлежности и определения потенциала злокачественности опухоли на дооперационном этапе. Это диктует целесообразность морфологической верификации диагноза в предоперационном периоде и начало хирургического лечения с торакоскопической ревизии плевральной полости с целью оптимизация доступа и уточнения объема резекции.
Читайте также:
