КТ при инфаркте селезенки
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Лучевая диагностика инфаркта селезенки
а) Терминология:
1. Сокращения:
• Селезеночная артерия (splenic artery — SA); селезеночная вена (splenic vein — SV)
2. Определения:
• Глобальная или сегментарная ишемия паренхимы селезенки и некроз, вызванные сосудистой окклюзией
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о В паренхиме селезенки при УЗИ в черно-белом режиме наблюдаются гипоэхогенные зоны, при цветовой допплерографии - бессосудистые
о Основные признаки:
- Острый инфаркт: гипо- или анэхогенные (в зависимости от стадии), бессосудистые участки; текстура, размер и морфология вариабельны:
Симптом яркой ленты
- Хронический инфаркт: атрофичная, рубцово измененная селезенка
- Необходимо обследование для выявления этиологического фактора:
Наличие спленомегалии
Исследуйте селезеночные артерию и вену на предмет окклюзии и тромбоза
• Локализация:
о Инфаркт: классически локализуется на периферии (т.е., вплотную к капсуле селезенки), но встречаются и не периферические инфаркты
о Окклюзия селезеночной артерии: обычно всей артерии или лишь ее дистального отдела
о Тромбоз селезеночной вены: вся вена или только ее дистальная часть (вблизи ворот)
• Размеры:
о Очаговый (полярная или центральная локализация) или тотальный (вся селезенка)
• Морфология:
о Классический острый инфаркт: периферическая клиновидная зона
о Другие варианты: округлый/сферический участок или периферическая полоса
2. УЗИ при инфаркте селезенки:
• УЗИ в черно-белом режиме:
о Острый инфаркт:
- Классический: гипоэхогенная периферическая клиновидная зона
- При УЗИ в черно-белом режиме изменения развиваются лишь в течение 24-48 часов после прекращения кровотока
- Со временем (зона ишемии) может становиться изо- или гиперэхогенной
- Симптом яркой ленты: параллельные тонкие эхогенные перпендикулярные УЗ-лучу линии в пределах гипоэхогенной пораженной паренхимы
о Хронический инфаркт: атрофия, рубцевание/сморщивание контура селезенки, ± кальциноз
о Острая окклюзия селезеночной артерии: диагностика с помощью УЗИ в черно-белом режиме маловероятна
о Хроническая окклюзия селезеночной артерии: отсутствие селезеночной артерии (зарубцована)
о Тромбоз селезеночной вены: эхогенный материал в просвете селезеночной вены (при хорошей визуализации):
- Следует искать опухоль, окружающую/прорастающую селезеночную вену
• Цветовая допплерография:
о Острый инфаркт: при классической картине - бессосудистая или слабо васкуляризованная зона; для подтверждения выполняется энергетическая допплерография
о Острая окклюзия селезеночной артерии: селезеночная артерия визуализируется, но отсутствует кровоток во всем ее просвете или в его части
о Хроническая окклюзия селезеночной артерии: вся артерия или ее часть не визуализируется, возможно, определяются коллатерали
о Острый тромбоз селезеночной вены: селезеночная вена видна, но при допплерографии кровоток не определяется:
- Опухолевая инвазия: объемное образование, прилегающее/окружающее селезеночную вену; артериальный кровоток в сосудах опухоли характеризуется низким сосудистым сопротивлением
- Обратите внимание: наличие кровотока в сосудах ворот селезенки не исключает тромбоза селезеночной вены
о Хронический тромбоз селезеночной вены: селезеночная вена полностью или частично не визуализируется (рубцевание):
- Классическая картина: массивные венозные коллатерали елевой стороны (селезеночно-желудочные или селезеночно-почечные) при отсутствии признаков портальной гипертензии
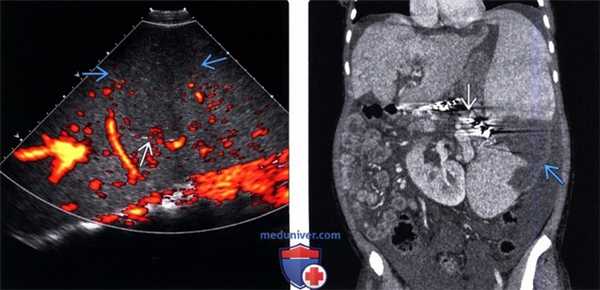
(Левый) При энергетической УЗ-допплерографии селезенки в продольной плоскости определяется центральная четко отграниченная клиновидная область относительной гипоэхогенности . В зоне инфаркта регистрируется ослабленный (но не отсутствующий) сигнал энергетического допплера.
(Правый) Пациент с последней стадией поражения печени и портальной гипертензией, массивным асцитом. КТ с контрастным усилением. На коро-нальной томограмме той же зоны определяется спленомегалия и центральный инфаркт селезенки. Наблюдается полостчатый артефакт, вызванный металлической эмболизирующей спиралью (после терапевтической эмболизации селезеночной артерии).
3. КТ при инфаркте селезенки:
• Острый сегментарный (инфаркт): клиновидная или округлая зона с низким коэффициентом ослабления/бедной сосудистой сетью
• Острый тотальный (инфаркт): селезенка полностью не контрастируется ± симптом кортикального ободка
• Хронический (инфаркт): атрофия, ± кальциноз; отсутствие (селезенки) (полная аутоспленэктомия)
4. МРТ при инфаркте селезенки:
• Т1: острый: ↑ сигнала в зонах геморрагического инфаркта; хронический: ↓ сигнала; не контрастируется
• Т2: ↑ сигнала в зоне ишемии
5. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о При большинстве сосудистых заболеваний селезенки КТ с контрастным усилением или МРТ-более точные методы по сравнению с УЗИ
• Рекомендации по методике проведения исследования:
о При УЗИ-диагностике важную роль играют цветовая и энергетическая УЗ-допплерография; значение только лишь УЗИ в черно-белом режиме невелико
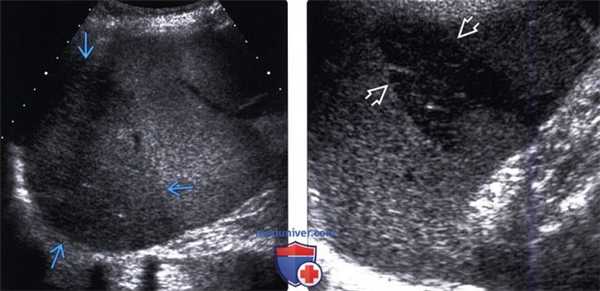
(Левый) При УЗИ в черно-белом режиме видна округлая зона полярного инфаркта селезенки. Гипоэхогенная зона инфаркта имеет четкие края. При цветовой допплерографии (не показана) в зоне инфаркта отмечается отсутствие кровотока.
(Правый) Показан разрыв селезенки, симулирующий инфаркт: четко отграниченная гипоэхогенная лентовидная зона, тянущаяся в субкапсулярную область. При дифференциальной диагностике важнейшее значение имеет факт травмы в анамнезе. У пациентов с тупой травмой живота из интраперитонеальных органов наиболее часто повреждается именно селезенка.
в) Дифференциальная диагностика инфаркта селезенки:
1. Разрыв/гематома селезенки:
• По результатам лучевых исследований на разных стадиях развития гематома может быть неотличима (от инфаркта)
• Крайне важное значение имеет наличие травмы в анамнезе
2. Киста/объемное образование селезенки:
• Абсцесс или сложная киста селезенки при наличии эхогенного содержимого могут симулировать инфаркт
• Могут развиваться как последствия перенесенного инфаркта (т.е., в результате присоединения вторичной инфекции или формирования псевдокисты)
3. Метастазы в селезенке:
• В новообразовании (новообразованиях) может определяться кровоток
• Метастазы в селезенке встречаются нечасто из-за отсутствия афферентных лимфатических сосудов, а также из-за сокращений селезенки, за счет которых опухолевые эмболы могут выноситься за пределы органа
• Метастатическому поражению селезенки, как правило, сопутствуют метастазы в печени
4. Лимфома селезенки:
• Может симулировать выраженную спленомегалию, развиваться в виде множественных гипоэхогенных образований или солитарного крупного новообразования селезенки
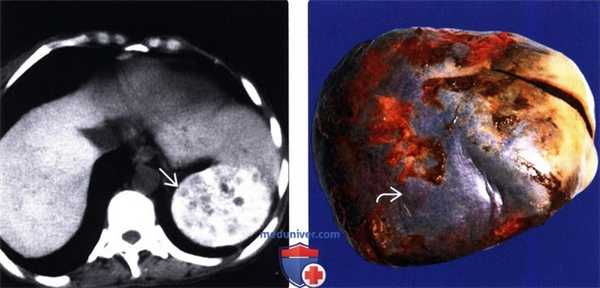
(Левый) При КТ без контрастирования на аксиальной томограмме визуализируется интенсивно кальцинированная гетерогенная селезенка; такие изменения указывают на хронический и, возможно, острый инфаркты.
(Правый) После спленэктомии на макропрепарате наблюдается крапчатость селезенки и диспигментация капсулы, при гистологическом исследовании отмечался тяжелый кальциноз тканей.
г) Патология:
1. Общая характеристика:
• Этиология:
о Инфаркт вследствие эмболии:
- Эмболы мелких интраларенхимальных артерий → мелкие, зачастую множественные инфаркты, могут протекать бессимптомно
- Эмболы селезеночной артерии/главных ветвей → обширный или массивный инфаркт, острая симптоматика
- Кардиоэмболический: инфаркт миокарда, фибрилляция предсердий
- Атероэмболический: аорта, чревный ствол
- Эмболы из аневризм аорты, чревного ствола, селезеночной артерии
о Инфаркт вследствие тяжелой спленомегалии:
- Хронический миелогенный лейкоз, миелофиброз (экстрамедуллярный гематопоэз), лимфома, гемоглобинопатии, инфекции (вирус Эпштейна-Барр, цитомегаловирус, малярия)
- Инфильтративная патология → спленомегалия и повышенный кислородный запрос: застой вследствие внутриселезеночной микрососудистой обструкции и, возможно, анемии; в результате: ишемия, нарастающая до критической → инфаркт
- Гемоглобинопатии → спленомегалия/увеличенный кислородный запрос и непосредственно обструкция микрососудов (например, серповидноклеточный криз)
о Инфаркт вследствие окклюзии селезеночной артерии
- Атеросклероз, васкулит, фибромышечная дисплазия, осложнения трансплантации печени/других хирургических вмешательств, перекрут (плавающая селезенка)
о Инфаркт вследствие тромбоза селезеночной вены или тромбоза мелких сосудов паренхимы
- Тромбоз селезеночной вены на фоне панкреатита:
Хронический панкреатит: 10-40% случаев тромбоза селезеночной вены
Связанный с наличием псевдокист: (1) отек, клеточная инфильтрация, фибринозная воспалительная реакция стенки вены; (2) непосредственное сдавливание селезеночной вены
Острый панкреатит: менее частая причина, нежели хронический панкреатит
- Другие причины: состояния гиперкоагуляции, непосредственная опухолевая инвазия/компрессия (обычно карциномой поджелудочной железы), тромбоз воротной вены > растяжение селезеночной вены, абдоминальный сепсис (тромбофлебит селезеночной вены), тупая травма, осложнение склеротерапии варикозного расширения вен или хирургического вмешательства
2. Макроскопические и хирургические особенности:
• Инфаркт:
о Некроз/кровоизлияние в паренхиму селезенки; при хронизации - псевдокиста селезенки
3. Микроскопия:
• Симптом яркой ленты, как считается, обусловлен наличием сохранных фиброзных трабекул, разделяющих участки коагуляционного некроза
• Инфаркту могут сопутствовать гистологические признаки фонового инфильтративного заболевания
д) Клинические особенности:
1. Проявления инфаркта селезенки:
• Наиболее частые симптомы/жалобы:
о Зачастую протекает бессимптомно и случайно обнаруживается при лучевых исследованиях:
- Только около 10% инфарктов диагностируется клинически
- Бессимптомные инфаркты невелики по объему, но могут быть множественными и рецидивировать
о Боли в левом верхнем квадранте живота; тошнота/рвота/недомогание
о Спленомегалия вследствие застоя, воспаление, кровоизлияние или признаки фонового заболевания
о При хроническом тромбозе селезеночной вены могут наблюдаться вторичные изменения, связанные с варикозным расширением вен (например, кровотечение из верхних отделов желудочно-кишечного тракта)
2. Демография:
• Возраст:
о Определяется фоновым заболеванием
• Пол:
о Определяется фоновым заболеванием
3. Эпидемиология:
о Определяется фоновыми заболеваниями
4. Течение и прогноз:
• Мелкие инфаркты → рубцевание паренхимы:
о Множественные инфаркты могут приводить к нарушению функции селезенки
• Обширные инфаркты:
о Резорбция некротической ткани/гематома → рубец
о Инкапсуляция некротической ткани/гематома → псевдокиста
о Абсцесс селезенки: потенциально возможное осложнение, особенно когда инфаркт вызван септическим эмболом
о Разрыв селезенки
• Острый тромбоз селезеночной вены или селезеночной артерии:
о Могут вызывать инфаркт и другие сопутствующие осложнения, но развитие коллатералей может предотвратить развитие осложнений
• Хронический тромбоз селезеночной вены:
о Возможно желудочно-кишечное кровотечение в зависимости от развития основных коллатералей
о Может рецидивировать, быть некупируемым и угрожать жизни
5. Лечение инфаркта селезенки:
• Инфаркт: лечение определяется объемом поражения:
о Мелкий: купируется самостоятельно, лечения не требуется
о Обширный: наблюдение или спленэктомия; при массивных инфарктах-риск разрыва
• Тромбоз селезеночной вены или селезеночной артерии: лечение определяется объемом инфаркта и интенсивностью пищеводно-желудочного кровотечения:
о Пищеводно-желудочное кровотечение: эндоскопическая склеротерапия, в рецидивирующих/некупируемых случаях -спленэктомия
е) Диагностическая памятка. Советы по интерпретации изображений:
• Классическая картина острого инфаркта селезенки: гипоэхогенный, периферический, клиновидный, бессосудистый:
о Атипичный: зона инфаркта округлой формы или в виде периферического тяжа; тотальный инфаркт; гиперэхогенный
о Симптом яркой ленты
• Хронический инфаркт: атрофичная рубцово сморщенная селезенка, ± кальциноз
• Сопутствующие изменения: спленомегалия, окклюзия селезеночной вены (с крупными околоселезеночными варикозными узлами), тромбоз селезеночной артерии
ж) Список использованной литературы:
1. Llewellyn ME et al: The sonographic "bright band sign" of splenic infarction. J Ultrasound Med. 33(6):929-38, 2014
2. Mackenzie DC et al: Identification of splenic infarction by emergency department ultrasound. J Emerg Med. 44(2):450-2, 2013
3. Benter T et al: Sonography of the spleen. J Ultrasound Med. 30(9): 1281 -93, 2011
4. Kamaya A et al: Multiple lesions of the spleen: differential diagnosis of cystic and solid lesions. Semin Ultrasound CT MR. 27(5):389-403, 2006
5. Madoff DC et al: Splenic arterial interventions: anatomy, indications, technical considerations, and potential complications. Radiographics. 25 Suppl 1:S191-211,2005
6. Goerg C et al: Splenic infarction: sonographic patterns, diagnosis, follow-up, and complications. Radiology. 174(3 Pt 1):803-7, 1990
КТ при инфаркте селезенки
а) Терминология:
• Тотальная либо сегментарная ишемия паренхимы селезенки и ее некроз в результате окклюзии сосудистого русла
б) Визуализация инфаркта селезенки:
• Изменения в острую фазу на КТ с контрастным усилением:
о Инфаркт более очевиден в портально-венозной фазе контрастного усиления, поскольку в артериальную фазу контрастное усиление селезенки происходит неравномерно
о Тотальный инфаркт: отсутствие контрастного усиления всех отделов селезенки:
- Возможно наличие симптома краевого «ободка»: сохранение контрастного усиления в периферических отделах селезенки («ободок») при ее массивном инфаркте
о Сегментарный инфаркт: гиподенсный участок клиновидной или округлой формы в периферических отделах селезенки:
- Инфаркт может быть множественным, особенно, если обусловлен эмболией
• Изменения в хроническую фазу на КТ с контрастированием:
о Рубцовые изменения и уменьшение объема селезенки
о Аутоинфаркт селезенки (уменьшение объема и обызвествление) в результате множественных, периодически повторяющихся инфарктов при серповидноклеточной болезни
о Инфаркт также может привести к возникновению кисты
• Осложнения (менее чем у 20% пациентов):
о Скопление жидкости/гематома около селезенки позволяет заподозрить ее разрыв
о Абсцесс селезенки: скопление жидкости, окруженное «ободком», накапливающим контраст
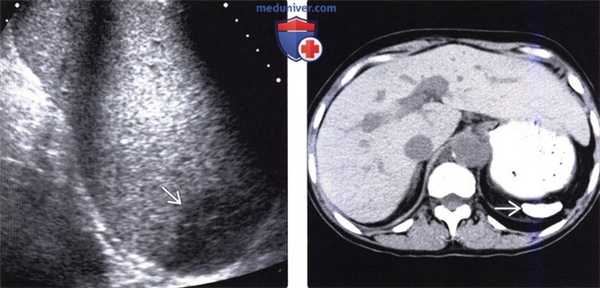
(Слева) На аксиальной КТ с контрастным усилением у пациента, страдающего серповидноклеточной болезнью, определяется увеличение селезенки с наличием в ее структуре множественных клиновидных инфарктных участков. На начальных этапах серповидноклеточной болезни может определяться только спленомегалия, затем возможны аутоинфаркт и обызвествление селезенки.
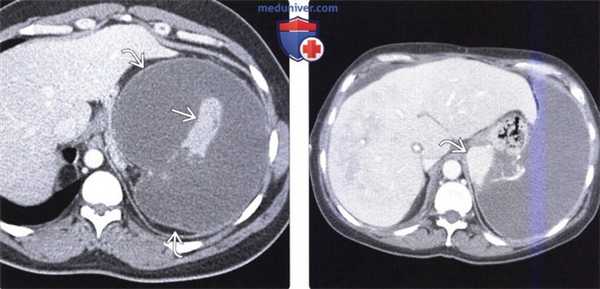
(Справа) На аксиальной КТ с контрастом определяется тотальный инфаркт селезенки с наличием лишь минимального количества ее паренхимы, накапливающего контраст. Обратите внимание на периферическое контрастное усиление органа (симптом «ободка») по краю зоны инфаркта, обусловленное сохраненным кровообращением в сосудах капсулы селезенки. (Слева) На аксиальной КТ с контрастным усилением у мужчины 67 лет с данными о фибрилляции предсердий в анамнезе на протяжении 10 лет, у которого на данный момент возникла боль вверху живота слева, определяется инфаркт селезенки в виде периферически расположенного гиподенсного участка с четкими краями.
(Справа) На аксиальной КТ с контрастным усилением у этого же пациента визуализируется тромб в левом желудочке, который стал причиной эмболии артериального сосуда селезенки. Эмболия у пожилых пациентов является наиболее частой причиной инфаркта селезенки.
в) Дифференциальная диагностика:
• Разрыв селезенки
• Киста или абсцесс селезенки
• Нормальное неравномерное контрастное усиление селезенки в артериальную фазу
• Опухоли селезенки
г) Клинические особенности:
• Существует множество различных причин инфаркта селезенки, из которых две являются наиболее часто встречающимися:
о Заболевания крови (в т. ч. злокачественные опухоли): серповидноклеточная болезнь, миелофиброз, лейкоз и др.
о Эмболия (септическая, кардиогенная - при фибрилляции предсердий, и т.д.)
• Лечение не требуется; редко (при наличии болей/осложнений) необходимо оперативное (интервенционное) вмешательство
Рентгенограмма, КТ, МРТ, УЗИ при инфаркте селезенки
а) Определение:
• Тотальные либо сегментарные ишемические изменения паренхимы селезенки и ее некроз в результате окклюзии сосудистого русла
б) Визуализаци:
1. Общая характеристика:
• Лучший диагностический критерий:
о Наличие клиновидного участка (участков), не накапливающего контраст, в периферических отделах паренхимы селезенки на КТ с контрастным усилением у пациента с жалобами на боль вверху живота слева
• Локализация:
о При инфаркте селезенка может поражаться целиком или, что более типично, изменения могут ограничиваться одним или несколькими сегментами
• Морфология:
о Чаще всего (при сегментарном характере поражения) инфарктные участки имеют клиновидную форму и не усиливаются после введения контраста:
- Прямые края инфарктного участка позволяют сделать вывод о его сосудистой (а не опухолевой или жидкостной) природе
- Крайне редко зона инфаркта может иметь атипичную округлую форму
2. Рентгенологические данные:
• Рентгенография:
о На рентгенограммах органов грудной клетки возможно наличие признаков ателектаза нижней доли левого легкого и левостороннего гидроторакса
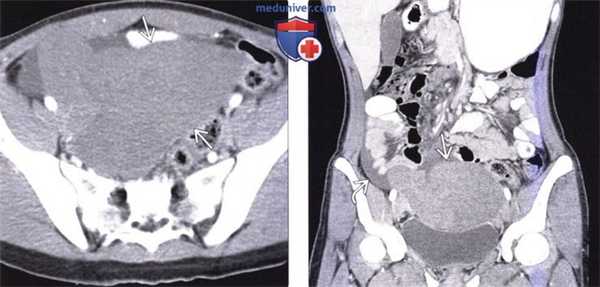
(Слева) На аксиальной КТ с контрастным усилением у ребенка с острой болью в животе определяется большое образование, не накапливающее контраст, в тазу.
(Справа) На корональной КТ с контрастом вновь визуализируется это же образование в тазу, определяется также жидкость возле образования с правой стороны. Обратите внимание, что в брюшной полости селезенка отсутствует. Во время операции обнаружился заворот и инфаркт «блуждающей» селезенки, находящейся в тазу, и сопоставимой с обнаруженным на КТ образованием. Нетипичная локализация селезенки обусловлена слабостью или отсутствием ее связочного аппарата.
3. КТ при инфаркте селезенки:
• КТ без контрастного усиления
о Без внутривенного контрастирования диагностика инфаркта становится весьма сложной (и даже невозможной) задачей
о Участки геморрагической трансформации инфаркта на КТ выглядят гиперденсными
• КТ с контрастным усилением:
о В острую фазу:
- Изображения, полученные в портально-венозную фазу, обладают большей диагностической ценностью, поскольку неравномерное усиление белой и красной пульпы селезенки в артериальную фазу затрудняет обнаружение инфаркта
- При тотальном инфаркте отсутствует контрастное усиление всех отделов селезенки:
Возможно наличие симптома «ободка»: сохранение контрастного усиления периферических отделов селезенки при массивном инфаркте, обусловленное отсутствием нарушения кровообращения в сосудах капсулы
Участки высокой плотности в зоне инфаркта могут быть обусловлены как «островками» сохранной ткани селезенки, так и кровоизлияниями
- При сегментарном инфаркте обнаруживаются клиновидные или округлые участки низкой плотности, располагающиеся обычно в периферических отделах селезенки:
Инфарктные участки могут быть множественными, особенно если инфаркт обусловлен эмболией
В некоторых случаях возможен инфаркт добавочной селезенки (селезенок)
В острую фазу может наблюдаться увеличение размеров селезенки (либо не быть такового)
- Осложнения (менее чем у 20% пациентов):
Жидкость или гематома вокруг селезенки при ее инфаркте (преимущественно тотальном или субтотальном) позволяет заподозрить разрыв
Наличие скопления жидкости, ограниченного «ободком», накапливающим контраст, а также включений газа внутри позволяет заподозрить абсцесс селезенки
о В хроническую фазу:
- Со временем изменения, обусловленные инфарктом, разрешаются, оставляя после себя участки рубцовой ткани и приводя к уменьшению объема селезенки:
В области «старого» инфаркта могут обнаруживаться кальцинаты
Возможно компенсаторное увеличение отделов селезенки, сохранивших жизнеспособность
- Множественные повторяющиеся инфаркты при серповидноклеточной болезни приводят к уменьшению размеров и обызвествлению селезенки (аутоинфаркт)
4. МРТ при инфаркте селезенки:
• Т1 ВИ:
о Для зоны инфаркта типичен гипоинтенсивный сигнал, однако при геморрагической трансформации возможно увеличение интенсивности сигнала
• Т2 ВИ:
о Неоднородный сигнал высокой интенсивности в области инфаркта
• Т1 ВИ с контрастным усилением:
о Участки клиновидной формы, не накапливающие контраст
(Слева) На сагиттальной сонограмме у женщины 48 лет с миелодиспластическим синдромом и жалобами на боль в верхних отделах живота слева на протяжении недели определяется выраженная спленомегалия, в области нижнего полюса селезенки визуализируется гипоэхогенная зона клиновидной формы (инфаркт). Выздоровление на фоне приема анальгетиков произошло без каких-либо осложнений.
(Справа) На аксиальной КТ без контрастного усиления у женщины 55 лет с серповидноклеточной анемией в анамнезе, определяется, что селезенка в значительной степени уменьшена в размерах, имеет высокую плотность за счет включений кальция, при этом функция селезенки отсутствует («аутоспленэктомия»).
5. УЗИ при инфаркте селезенки:
• Серошкальное УЗИ:
о Гипоэхогенные участки клиновидной формы, расположенные в периферических отделах селезенки:
- Редко инфарктные участки могут иметь атипичную округлую или неправильную форму и располагаться в центре селезенки
о Симптом «яркой полоски»: гиперэхогенные тяжи вытянутой формы в зоне инфаркта (специфический признак инфаркта)
• Цветовая допплерография:
о Уменьшение выраженности кровотока либо его отсутствие в зоне инфаркта
6. Ангиография:
• Традиционная ангиография: окклюзия основного ствола селезеночной артерии или эмболия ее ветвей
7. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТ с контрастным усилением (в портально-венозную фазу)
(Слева) На аксиальной КТ определяется большое скопление жидкости, окружающее мелкие очажки неизмененной ткани селезенки. При операции был обнаружен массивный инфаркт селезенки и ее ограниченный разрыв, который и привел к появлению скопления жидкости.
(Справа) На КТ у пациента после эмболизации (селезеночной артерии) по поводу гиперспле-низма, определяется выраженная спленомегалия и отсутствие контрастного усиления селезенки за исключением небольшого участка с медиальной стороны. При эмболизации селезеночной артерии массивный инфаркт селезенки не является желаемым последствием, поскольку некроз ткани селезенки может осложниться инфицированием.
1. Разрыв селезенки:
• Наличие гиподенсного дефекта клиновидной формы в селезенке у пациента со «свежей» травмой
• Практически во всех случаях обнаруживается гематома высокой плотности возле зоны разрыва, возможно, в сочетании с большим количеством геморрагической жидкости в брюшной полости
• Может наблюдаться активная артериальная экстравазация (кровь за пределами сосудистого русла, имеющая высокую плотность)
2. Киста селезенки:
• Неопухолевые кисты подразделяются на первичные «истинные» кисты, выстланные эпителием и вторичные «ложные» кисты без эпителиальной выстилки:
о Первичные кисты чаще всего являются эпидермоидными (составляют 10-25% всех кист селезенки), а также паразитарными (эхинококковыми)
о Вторичные кисты являются результатом первичной инфекции, инфаркта, травмы, гематомы
• Киста представляет собой скопление жидкости округлой формы с четкими контурами, вариабельной внутренней структурой и периферическими обызвествлениями
• Может быть результатом первичного инфаркта; по сравнению с инфарктным участком ткани селезенки киста намного лучше очерчена, имеет округлую форму, и плотность, близкую к плотности воды
3. Абсцесс селезенки:
• Ограниченное скопление жидкости со сложной структурой в паренхиме селезенки либо возле ее края, с контрастным усилением по периферии, наличием внутренних включений/дебриса и, возможно, газа
• В отличие от инфаркта абсцесс селезенки представляет собой дискретное скопление жидкости в сочетании с воспалительными изменениями прилежащей жировой клетчатки
о Может возникать в результате первичного инфаркта
• Может быть множественным; микроабсцессы (возникающие в результате грибковой инфекции у пациентов с иммунодефицитом) выглядят как мелкие множественные поражения
4. Нормальное неоднородное контрастное усиление селезенки в артериальную фазу:
• Неоднородность структуры селезенки, обусловленную различием контрастного усиления красной и белой пульпы, не следует ошибочно трактовать как инфаркт
5. Опухоли селезенки:
• Первичные либо вторичные новообразования селезенки (как доброкачественные, так и злокачественные) выглядят расположенными на ограниченном участке, напоминают опухоль, имеют скругленные края; для них нетипична клиновидная или вытянутая форма
• Лимфома и метастазы некоторых новообразований (меланомы, муцинозных опухолей) могут иметь низкую плотность и не усиливаться при введении контраста, напоминая тем самым инфаркт
г) Патология. Общая характеристика:
• Этиология:
о Существует большое количество различных причин, приводящих к окклюзии артериальных или венозных сосудов селезенки
- Заболевания крови:
Серповидноклеточная гемоглобинопатия: риск инфаркта селезенки во время авиаперелета на большой высоте Миелофиброз
Повышенная свертываемость крови
Лейкоз, лимфома
Любая причина гиперспленизма/спленомегалии (вт.ч. мононуклеоз и другие инфекции)
- Тромбоэмболия:
Фибрилляция предсердий
Атеросклероз аорты (причина эмболии селезеночной артерии)
Подострый бактериальный эндокардит с отрывом вегетаций (эмболов) от клапана аорты
- Нарушение нормальной анатомии:
Заворот селезенки (в т.ч. блуждающей): из-за ослабления (либо отсутствия) связочного аппарата происходит миграция селезенки, что обусловливает повышение вероятности ее заворота и инфаркта
- Иные причины:
Панкреатит и псевдокисты
Портальная гипертензия
Любое хирургическое вмешательство на органах верхнего этажа брюшной полости (в особенности хвоста поджелудочной железы, желудка, левого надпочечника)
Коллагеновые сосудистые заболевания
Опухоли (желудка, поджелудочной железы, надпочечника) с инвазией в ворота селезенки и кровеносные сосуды
1. Проявления инфаркта селезенки:
• Наиболее частые признаки/симптомы:
о У многих пациентов (1/3) инфаркт протекает бессимптомно:
- Чаще всего при небольшом объеме поражения селезенки о Наиболее типичные симптомы: боль в верхних отделах живота слева, лихорадка, озноб, недомогание, тошнота, рвота
о Инфаркт селезенки, обусловленный эмболией, может сочетаться с инфарктами других органов (почек, кишечника)
• Лабораторные данные: анемия (53%), лейкоцитоз (41 %), повышение уровня тромбоцитов (7%)
2. Демография:
• Возраст:
о 2-87 лет (средний возраст: 54 года)
• Пол:
о М = Ж
• Эпидемиология:
о Множество различных причин, из которых наиболее распространенными являются две следующих:
- Заболевания крови (в т. ч. злокачественные опухоли): серповидноклеточная болезнь, миелофиброз, лейкоз и др, (преимущественно у молодых пациентов/детей):
Скорее всего, причиной инфаркта при заболеваниях крови становится повышение вязкости крови и окклюзия сосудов селезенки, обусловленная конгломератами аномальных клеток
В целом заболевания крови являются наиболее частой причиной инфаркта селезенки
- Эмболия (септическая; кардиогенная - в результате фибрилляции предсердий; при отрыве изъязвленных атеросклеротических бляшек) является наиболее распространенной причиной инфаркта селезенки у пациентов старшего возраста
3. Течение и прогноз:
• В большинстве случаев лечение не требуется, а симптоматика разрешается естественным образом
• Редко - при болевой симптоматике или возникновении осложнений - требуется хирургическое (интервенционное) вмешательство:
о Осложнения: абсцесс, разрыв селезенки, подкапсульная гематома, кровоизлияние, формирование псевдокисты
4. Лечение:
• При бессимптомном течении: поддерживающая терапия (купирование боли посредством анальгетиков)
• При наличии симптоматики: спленэктомия при выраженной/усиливающейся боли или разрыве селезенки; дренирование абсцесса под контролем лучевых методов исследования
е) Диагностическая памятка. Советы по интерпретации изображений:
• Наличие не накапливающего контраст участка клиновидной формы на КТ с контрастным усилением в портально-венозную фазу
• Неравномерное контрастное усиление селезенки в артериальную фазу не следует ошибочно принимать за инфаркт
ж) Список использованной литературы:
1. Gaetke-Udager К et al: Multimodality imaging of splenic lesions and the role of non-vascular, image-guided intervention. Abdom Imaging. 39(3):570-87, 2014
2. Llewellyn ME et al: The sonographic "bright band sign" of splenic infarction. J Ultrasound Med. 33(6):929-38, 2014
3. Lawrence YR et al: Splenic infarction: an update on William Osier's observations. Isr Med Assoc J. 12(6):362-5, 2010
Опухоли селезенки
Опухоли селезенки — очаговые разрастания морфологически измененной опухолевой ткани в селезеночной паренхиме. Часто протекают бессимптомно. Могут проявляться тяжестью, распиранием, болезненностью в левом подреберье, абдоминальным дискомфортом, асимметричным увеличением живота, длительным субфебрилитетом. Диагностируются с помощью УЗИ, УЗДГ селезенки, КТ, МРТ брюшной полости, целиакографии, гистологического анализа пунктата. Для лечения опухолей выполняют резекцию органа, спленэктомию, при злокачественных поражениях в послеоперационном периоде проводят химиотерапию.
МКБ-10
Общие сведения
Первичные опухолевые образования селезенки — один из наиболее редких видов онкопатологии, что, вероятнее всего, связано с хорошим развитием ретикулоэндотелия и высокой фагоцитарной активностью лиенальной паренхимы. Распространенность таких опухолей в популяции не превышает 0,003%, поэтому очаговые изменения селезеночной ткани относят к категории медицинской казуистики. В структуре заболеваний селезенки неоплазии составляют 0,5-2%. Масса новообразований колеблется в диапазоне от 20 г до 5 кг. Первичному опухолевому поражению органа более подвержены женщины. Селезеночные неоплазии в большинстве случаев выявляют в молодом и среднем возрасте. Вторичные процессы встречаются чаще первичных, специфические изменения в паренхиме органа определяются у 90% больных лимфомой Ходжкина, в селезенку могут метастазировать до 10% злокачественных объемных образований.
Причины опухолей селезенки
Очаговые неоплазии, выявляемые в лиенальной паренхиме, скорее всего, имеют полиэтиологическое происхождение. Причины первичной опухолевой трансформации тканей селезенки окончательно не установлены. При вторичных новообразованиях процесс провоцируется системным поражением лимфоидной ткани или метастатическим распространением клеток. Убедительных доказательств, свидетельствующих о наследственном характере патологии, не выявлено. По мнению специалистов в сфере онкологии и гастроэнтерологии, возможными этиофакторами первичных и вторичных селезеночных новообразований являются:
- Воздействие повреждающих факторов. Патологическое разрастание лиенальных тканей может потенцироваться ионизирующим излучением, инфекционными агентами, преимущественно вирусами (в том числе возбудителями внутриутробных инфекций — краснухи, цитомегалии, герпеса), полициклическими ароматическими углеводородами, никотином. У части пациентов заболевание связано с ишемией и прямым повреждением паренхимы при травмах, инфарктах селезенки.
- Наличие внеселезеночных опухолей. Вторичное опухолевое изменение лиенальной пульпы характерно для злокачественных лимфопролиферативных процессов — лимфогранулематоза, лимфом, ретикулосарком, лимфолейкоза. В спорадических случаях поражение селезенки является единственным проявлением этих онкологических заболеваний. Метастазы наблюдается редко, преимущественно при меланомах, карциноме легких, раке яичников, хорионэпителиоме.
Патогенез
Основой механизма развития первичных и лимфопролиферативных опухолей селезенки являются неопластическая конверсия клеток и онкогенез. Под действием мутагенных факторов повреждается клеточная ДНК, ткани изменяют антигенный состав, в большей или меньшей мере утрачивают органоспецифическую структуру и функциональность. Из-за нарушения механизмов, контролирующих деление, рост, запрограммированную гибель (апоптоз) клетки селезенки начинают бесконтрольно делиться, формируя узлы патологической ткани. Растущая в объеме опухоль сдавливает, а при злокачественном процессе и прорастает окружающую паренхиму, капсулу, сосудисто-нервную ножку, смежные органы. При метастатическом механизме образования лиенальных неоплазий в формировании структуры патологических очагов участвуют анормальные клетки основного новообразования.
Классификация
Систематизация неоплазий селезенки осуществляется с учетом их морфологического строения, степени агрессивности, расположения основного очага. При развитии опухоли из лиенальных тканей, отсутствии системного поражения лимфоидных образований и костного мозга говорят о первичных селезеночных новообразованиях. Вторичными называются неоплазии, при которых поражение селезенки вызвано системным лимфопролиферативным процессом или метастазированием нелимфоидной опухоли. В зависимости от агрессивности клеточных элементов различают медленный доброкачественный и быстропрогредиентный злокачественный онкопроцесс.
Наиболее полная морфологическая классификация лиенальных неоплазий была предложена в 1985 году американским хирургом Леоном Моргенштерном. Кроме собственно опухолей в категорию объемных новообразований селезенки автор также включил опухолеподобные изменения (непаразитарные кисты, гамартомы). С учетом тканей, из которых происходит узел, различают:
- Васкулярные селезеночные опухоли. Образованы клеточными элементами сосудов селезенки. Наиболее распространенные первичные лиенальные неоплазии. Часто являются одиночными, имеют небольшие размеры (до 20 мм). Бывают доброкачественными (гемангиома, лимфангиома, гемангиоперицитома, гемангиоэндотелиома) и злокачественными (гемангиосаркома, лимфангиосаркома, злокачественная гемангиоперицитома, гемангиэндотелиальная саркома).
- Лимфоидные неоплазии селезенки. Происходят из клеток лимфоидной ткани. Обычно сочетаются с поражением других лимфатических органов. Встречаются при злокачественных лимфопролиферативных процессах (лимфогранулематозе, неходжкинских лимфомах, миеломной болезни) и доброкачественных лимфоподобных заболеваниях (псевдолимфоме Кастлемана, локализованной реактивной лимфоидной гиперплазии, воспалительной псевдоопухоли).
- Нелимфоидные новообразования селезенки. Образуются из других тканей селезенки — жировой, соединительной, гладкой мышечной, реже – из эмбриональных клеток. Представлены доброкачественными неоплазиями (липомой, ангиолипомой, миелолипомой) и злокачественными опухолями (саркомой Капоши, лейомиосаркомой, фибросаркомой, злокачественной фиброзной гистиоцитомой, злокачественной тератомой).
Симптомы опухолей селезенки
Длительное время заболевание протекает латентно с минимальной выраженностью клинических проявлений. У пациента наблюдается синдром «малых признаков»: утомляемость, слабость, ухудшение работоспособности, потеря аппетита, депрессия, снижение массы тела. По мере прогрессирования опухоли возникает тяжесть в области левого подреберья, чувство распирания, асимметрия и увеличение живота, длительная субфебрильная температура, болезненные ощущения в левых отделах брюшной полости. Иногда боль иррадиирует в левое надплечье и плечо. При значительном увеличении размеров селезенки и вовлечении в процесс соседних органов могут наблюдаться расстройства мочеиспускания, не поддающаяся медикаментозной терапии артериальная гипертензия, отеки нижних конечностей.
Осложнения
При росте опухолей в организме изменяется ряд биохимических показателей. Накопление продуктов азотистого обмена может вызывать почечную недостаточность, сочетание гипокальциемии и гипокалиемии провоцирует замедление сердечного ритма вплоть до асистолии. Наиболее тяжелым осложнением опухолей селезенки является распространение малигнизированных клеток лимфогенным, гематогенным, контактным путем с образованием метастазов в других органах. Зачастую при злокачественных неоплазиях наблюдается геморрагический плеврит, асцит, кахексия. Заболевание может осложняться разрывом селезенки с профузным внутренним кровотечением, опасным для жизни больного и требующим неотложной хирургической помощи.
Диагностика
Постановка диагноза селезеночных опухолей зачастую затруднена, что обусловлено скудной клинической картиной заболевания и отсутствием патогномоничных признаков. Новообразования нередко обнаруживаются случайно во время профилактических осмотров. План обследования пациента с подозрением на опухоль селезенки включает следующие инструментальные и лабораторные методы:
- УЗИ селезенки. При проведении ультразвукового исследования визуализируют структуру паренхимы, оценивают размеры и топографию органа. Иногда дополнительно назначают УЗДГ селезенки, по результатам которого можно судить о кровоснабжении подозрительных узлов, скорости кровотока в селезеночных артериях, венах.
- КТ брюшной полости. Рентгенологическое исследование с болюсным внутривенным введением контрастного препарата помогает отграничить неизмененную паренхиму от некротических очагов, которые не накапливают контраст. Компьютерная томография имеет высокую информативность и обеспечивает обнаружение опухолей в 95% случаев.
- Целиакография. Катетеризация чревного ствола, введение контраста с выполнением серии рентгенологических снимков позволяет оценить состояние артерий абдоминальных органов. При наличии опухолей на рентгенограмме обнаруживают бессосудистый участок или новообразованные сосуды в области проекции селезенки, выраженное смещение крупных артерий и вен.
- Гистологический анализ. Морфологическое исследование пунктата селезенки назначается для уточнения характера процесса, проведения дифференциальной диагностики между доброкачественными и злокачественными новообразованиями. Основными признаками опухолевого поражения являются наличие атипичных клеток с патологическими митозами, потеря дифференцировки.
В клиническом анализе крови выявляется значительное повышение СОЭ (более 20 мм/ч), резкое снижение количества эритроцитов и гемоглобина. Иногда наблюдается увеличение процентного содержания нейтрофилов. В биохимическом анализе крови определяется уменьшение количества общего белка за счет альбуминов, повышение показателей мочевины. При оценке результатов коагулограммы обнаруживается повышение свертывающей способности крови со склонностью к тромбозам. При затруднениях в постановке диагноза может выполняться МРТ органов брюшной полости.
Дифференциальная диагностика селезеночных опухолей осуществляется с абсцессом селезенки, паразитарными и непаразитарными кистами, спленомегалией, гемолитической анемией, аутоиммунными заболеваниями, гранулематозными воспалениями, портальной гипертензией, раком желудка, поджелудочной железы. Помимо осмотра гастроэнтеролога и онкогематолога пациенту рекомендованы консультации гематолога, онколога, инфекциониста, иммунолога, абдоминального хирурга.
Лечение опухолей селезенки
При подтвержденном диагнозе лиенальной неоплазии вне зависимости от характера опухолевого процесса показано проведение хирургического вмешательства. Динамический мониторинг за ростом опухолей в настоящее время применяется крайне редко, что позволяет своевременно выполнить иссечение злокачественного новообразования. При выборе метода оперативного лечения учитывают морфологическое строение неоплазии, ее размеры, расположение, взаимоотношение с окружающими органами, тканями. Рекомендованными видами вмешательств являются:
- Резекция селезенки. Органосохраняющие операции производят только для удаления небольших доброкачественных опухолей. Резекцию, как правило, осуществляют атипически, не учитывая сегментарное строение органа, что позволяет сохранить большее количество лиенальной паренхимы. Широко применяют современные хирургические инструменты — ультразвуковые ножницы, биполярные системы лигирования и др.
- Спленэктомия. Удаление селезенки необходимо при массивных доброкачественных неоплазиях, поразивших большую часть пульпы, злокачественных процессах. Предпочтителен менее травматичный лапароскопический метод операции. При вовлечении смежных органов вмешательство обычно проводят с использованием лапаротомного доступа. Пациентам со злокачественными образованиями после операции назначают химиотерапию.
Лечение опухолей, возникших в рамках лимфопролиферативных процессов или метастатического поражения селезенки, производится по соответствующим медицинским протоколам и предполагает назначение лучевой, таргетной, химиотерапии. Вопрос об удалении селезенки в каждом случае решается индивидуально, у некоторых пациентов спленэктомия оказывает положительный эффект на течение основного заболевания.
Прогноз и профилактика
При доброкачественных процессах удаление опухоли обычно позволяет добиться полного излечения пациента. Своевременная диагностика и адекватное комбинированное лечение злокачественных новообразований селезенки на ранних стадиях существенно увеличивает показатели пятилетней выживаемости. При неоперабельных формах опухолевых образований прогноз неблагоприятный, срок жизни больных сокращается до 1 года, что обусловлено высокой агрессивностью неоплазии и ранним образованием отдаленных метастазов. Меры специфической профилактики болезни не разработаны. Важную роль в повышении шансов пациента на выздоровление играет обращение к врачу при появлении первых симптомов.
3. Клинико-диагностические аспекты первичных опухолей селезенки/ Коротких И. Ю., Комов Д. В., Долгушин Б. И., Миронова Г. Т.// Вестник РОНЦ им. Н. Н. Блохина РАМН – 1995 - №3.
Инфаркт селезенки
Инфаркт селезенки — это некроз органа вследствие тромбоза, эмболии или длительного спазма селезеночных сосудов. При небольших инфарктах симптомы болезни могут отсутствовать. При обширных повреждениях появляются боли и тяжесть в левом подреберье, тошнота, рвота, лихорадка, диарея или запор. Диагностика основывается на данных анамнеза заболевания, хирургического осмотра, УЗИ и МРТ селезенки. Дополнительно применяют пункцию и КТ органа. При малых повреждениях показан покой, холод на область подреберья слева. При множественных и генерализованных инфарктах выполняют удаление части или всего органа, назначают антибиотики, обезболивающие, противовоспалительные препараты.
Инфаркт селезенки — патологическое состояние, при котором развивается ишемия паренхимы и гибель участка или всей селезеночной ткани. Селезенка принимает участие в кроветворении, а ее поражение оказывает влияние на иммунные и обменные процессы в организме. Ишемические изменения и некроз паренхимы органа представляют интерес для врачей различных специальностей: абдоминальных хирургов, иммунологов, гематологов. Распространённость заболевания в мире составляет 3%. Инфаркт селезенки в равной степени поражает мужчин и женщин. Патология встречается преимущественно у лиц пожилого возраста (60-70 лет).
Причины
Болезнь развивается при полной или частичной окклюзии селезеночной артерии в результате спазма или закупорки ее основного ствола либо ветвей. К формированию данной патологии могут привести следующие состояния:
- Злокачественные гематологические заболевания. Лимфома, лейкоз, лимфогранулематоз могут провоцировать образование тромбов, эмболизацию магистральных сосудов и развитие инфаркта.
- Изменение свойств крови. Нарушение белкового обмена, продолжительный прием пероральных контрацептивов, лечение эритропоэтином, серповидно-клеточная и гемолитическая анемии, врожденные и приобретенные дефекты свертывающей системы крови изменяют состав и реологические свойства крови, способствуя тромбообразованию.
- Патология сердца. Болезни сердца (инфекционный эндокардит, пороки клапанного аппарата, инфаркт миокарда, нарушение сердечного ритма) влияют на скорость кровотока, приводя к его замедлению и образованию тромбов, которые с током крови попадают в артериальные сосуды селезенки.
- Системные и воспалительные заболевания сосудов. Васкулит, атеросклероз, эндартериит вызывают сужение просвета сосуда и его закупорку, могут способствовать образованию тромбов на поврежденном участке сосуда, их отрыву и эмболизации селезеночных сосудов.
- Травматические поражения. Открытое или закрытое повреждение органов брюшной полости, переломы ребер могут привести к эмболизации лиенальных сосудов различной этиологии (воздушная, жировая эмболии).
- Инфекции и паразитарные заболевания. Тяжелые состояния (сепсис, тиф, малярия) могут повлечь за собой развитие инфекционно-токсического шока, централизацию кровообращения, спазм сосудов селезенки и формирование инфаркта.
- Патология селезенки. Перекрут подвижной селезенки, кисты органа вызывают сдавление сосудов, нарушение питания и ишемию.
Селезенка локализуется в области левого подреберья кзади от желудка. В результате различных факторов (эмболия, тромбоз, спазм) возникает закупорка лиенальной артерии или ее ветвей, нарушается транспорт кислорода с кровью в клетки органа. Длительная ишемия приводит к гибели участка (при закупорке артериальных ветвей) или всей селезенки (при окклюзии основной артерии). Орган выглядит бледно-желтым с воспалительной инфильтрацией.
Инфаркт может возникать в результате разрыва одного из сосудов селезенки. При закупорке артерии кровь по коллатералям продолжает поступать в орган, возникает избыточное давление на стенки сосуда, нарушение целостности оболочек и кровотечение. Паренхиматозная селезеночная ткань красного цвета, пропитана кровью, имеет выраженные границы, инфильтраты и участки некроза. В результате инфаркта нарушается нормальное функционирование селезенки, угнетаются защитные, эндокринные функции, процессы лимфо-, эритро- и лейкопоэза.
Инфаркт селезенки может быть мелкоочаговым и обширным (захватывает весь орган), одиночным и множественным, неинфицированным и септическим. В зависимости от причин возникновения патологии в хирургии выделяют:
- Ишемический (белый) инфаркт. Образуется в результате закупорки основной артерии селезенки или ее артериальных ветвей, кровоснабжающих паренхиму органа. При недостатке анастомозов и коллатералей лиенальное сосудистое русло запустевает. Происходит постепенная гибель паренхимы.
- Геморрагический инфаркт. Развивается вследствие венозного застоя, связанного с нарушением оттока крови по венам, а также переполнением мелких сосудов селезенки кровью, поступающей по коллатералям. Стенка сосуда не справляется с возникшим напряжением и разрывается, в паренхиме органа образуется гематома.
Симптомы инфаркта селезенки
Клиническая картина болезни обусловлена масштабом поражения органа. При одиночном инфаркте небольшого размера симптомы заболевания могут отсутствовать или проявляться легким недомоганием и слабостью. По мере увеличения размеров или количества некротизированных участков возникает тупая боль и чувство тяжести в подреберье слева. Появляются диспепсические расстройства: диарея, метеоризм, тошнота, рвота. Ухудшается общее состояние пациента, развивается одышка, тахикардия, повышается температура тела.
Массивный инфаркт сопровождается острой колющей или режущей болью в зоне левого подреберья, иррадиирущей в левую лопатку, поясничную область, грудную клетку и область эпигастрия. Уменьшается подвижность диафрагмы слева, возникают запоры, нарастают симптомы интоксикации. При осмотре селезенка увеличена в размерах и болезненна при пальпации.
При инфицировании некротизированной части органа образуется один или несколько абсцессов селезенки. Гнойники могут увеличиваться в размерах, прорываться в брюшную полость с возникновением жизнеугрожающих состояний: перитонита и сепсиса. Летальность при инфаркте селезенки составляет 1,8%. К осложнениям обширного геморрагического инфаркта относят кровотечения. Исходом заболевания может стать образование псевдокист больших размеров.
Диагностика инфаркта селезенки вызывает значительные трудности в связи с длительным отсутствием специфической симптоматики и стертой клинической картиной в начале болезни. Для подтверждения диагноза необходимо провести следующие диагностические мероприятия:
- Осмотр хирурга. После изучения анамнеза жизни и заболевания, физикального осмотра пациента специалист ставит предварительный диагноз и назначает дополнительные методы исследования.
- УЗИ селезенки. Распространённый и доступный метод выявления инфаркта. Позволяет оценить размеры, структуру селезенки, определить состояние капсулы и выявить дополнительные включения и образования. Дуплексное сканирование определяет кровоток в лиенальных сосудах и помогает выявить его нарушение.
- МРТ селезенки. Наиболее современный и эффективный метод диагностики. Оценивает состояние паренхимы и выявляет очаги некроза.
- КТ селезенки. Является дополнительным способом исследования, используется для уточнения природы лиенальных образований (абсцесс селезенки, киста, гематома).
- Пункция селезенки. Данный метод ввиду травматичности и инвазивности применяется редко. Специалист в стерильных условиях проводит забор материала для лабораторного исследования.
Лабораторная диагностика малоинформативна на начальной стадии болезни. При присоединении инфекции или массивных очагах некроза в ОАК наблюдается лейкоцитоз, повышение СОЭ, анемия, угнетение ростков кроветворения. Дифференциальная диагностика инфаркта проводится с другими острыми заболеваниями селезенки: абсцессом, кистой. Инструментальные исследования инфаркта позволяют оценить состояние органа и поставить правильный диагноз. Если возникновению симптомов болезни предшествовала травма, инфаркт дифференцируют с подкапсульным разрывом органа.
Лечение инфаркта селезенки
При подтверждении диагноза требуется срочная госпитализация в отделение абдоминальной хирургии. Тактика лечения зависит от размеров некротизированных очагов и общего состояния пациента. Вначале необходимо устранить причину, вызвавшую появление инфаркта, после чего приступают к непосредственному лечению патологии. При небольших некрозах показан строгий постельный режим, холод на область левого подреберья, применение антикоагулянтных и обезболивающих (при необходимости) препаратов.
При генерализованной форме инфаркта осуществляют хирургическое вмешательство. Операция может проводиться открытым доступом или лапароскопическим методом. Производится удаление части пораженного органа (резекция селезенки) или его целиком (спленэктомия). Лапароскопическая операция является наиболее современным и малотравматичным способом, при котором значительно сокращается реабилитационный период.
После вмешательства пациентам проводят антибактериальную, дезинтоксикационную, обезболивающую, антикоагулянтную терапию. В некоторых случаях применяют иммуностимулирующие препараты. В период реабилитации рекомендовано придерживаться специальной щадящей диеты, проводить физиотерапию. После открытой операции несколько недель показано ношение бандажа.
Прогноз болезни зависит от объема поражения, грамотной диагностики и лечения. При небольших размерах инфаркта селезенки, своевременном распознавании болезни и проведении лечебных мероприятий прогноз благоприятный. На месте некроза образуется рубцовая ткань. Массивный инфаркт, осложненный образованием кисты и абсцесса, может привести к распространению инфекции и развитию сепсиса. Профилактика инфаркта направлена на рациональное лечение хронических заболеваний, способных спровоцировать развитие ишемии и некроза, прохождение периодических осмотров необходимых специалистов. При первых симптомах заболевания необходимо обратиться к хирургу.
Читайте также:
- Обзор гемостаза
- Нарушения голоса при ревматизме. Ревматические поражения гортани
- Страхование по долгосрочному уходу
- КТ, МРТ, ангиография при асимметрии крыловидного венозного сплетения
- Диагностика столбняка. Микробиологическая диагностика столбняка. Выявление столбняка. Биологическая проба при столбняке.
