КТ при надпочечниковой недостаточности
Добавил пользователь Дмитрий К. Обновлено: 30.01.2026
Категории МКБ: Аддисонов криз (E27.2), Другая и неуточненная недостаточность коры надпочечников (E27.4), Медикаментозная недостаточность коры надпочечников (E27.3), Первичная недостаточность коры надпочечников (E27.1), Синдром уотерхауса-фридериксена (A39.1+) (E35.1*)
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «18» августа 2017 года
Протокол № 26
Надпочечниковая недостаточность – тяжелое эндокринное заболевание, обусловленное недостаточной секрецией гормонов коры надпочечников, являющееся результатом нарушения функционирования одного или нескольких звеньев гипоталамо-гипофизарно-надпочечниковой системы. [1].
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| Е27.1. | Первичная недостаточность коры надпочечников |
| E27.2 | Аддисонов криз |
| Е27.3 | Медикаментозная недостаточность коры надпочечников |
| Е27.4 | Другая и неуточнённая недостаточность коры надпочечников. |
| A39.1 | синдром Уотерхауса-Фридериксена |
Дата разработки/пересмотра протокола: 2013 год (пересмотрен 2017 г.).
Сокращения, используемые в протоколе:
| 17 ОКС | – | 17 оксикортикостероиды |
| 2-НН | – | вторичная надпочечниковая недостаточность |
| АГПС | – | аутоиммунный полигландулярный синдром |
| АД- | – | артериальное давление |
| АКТГ | – | адренокортикотропный гормон |
| АРП | – | активность ренина плазмы |
| БК | – | бацилла Коха |
| ВОП | – | врачи общей практики |
| ГКС | – | глюкокортистероиды |
| ДОКСА | – | дезоксикортикостерона ацетат |
| ЖКТ | – | желудочно - кишечный тракт |
| КРГ | – | кортикотропин-рилизинг-гормон |
| КТ | – | компьютерная томография |
| КТ | – | компьютерная томография |
| ЛГ | – | лютеинизирующий гормон |
| ЛС | – | лекарственное средство |
| МЗ РК | – | министерство здравоохранения Республики Казахстан |
| МРТ | – | магнитно-резонансная томография |
| МРТ | – | магнитно-резонансная томография |
| НН | – | надпочечниковая недостаточность |
| ОНН | – | острая надпочечниковая недостаточность |
| ССС | – | сердечно-сосудистая система |
| СТГ | – | соматотропный гормон |
| Т3 | – | трийодтиронин |
| Т4 | – | тетрайодтиронин |
| ТТГ | – | тиреотропный гормон |
| ФПН | – | фетоплацентраная недостаточность |
| ФСГ | – | фолликулостимулирующий гормон |
| ХНКН | – | хроническая недостаточность коры надпочечников |
| ХНН | – | хроническая надпочечниковая недостаточность |
| ЭДТА | – | этилендиаминтетрауксусная кислота |
| ЭКГ | – | электрокардиограмма |
| СТГ | – | Соматотропный гормон |
| ЛГ | – | Лютеинизирующий гормон |
| ФСГ | – | Фоликулостимулирующий гормон |
Пользователи протокола: эндокринологи, терапевты, ВОП, акушер - гинекологи.
Категория пациентов: взрослые, беременные женщины.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов |
| GPP | Наилучшая клиническая практика |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
Первичный гипокортицизм/аддисонова болезнь:
· врожденная форма;
· приобретенная форма.
Врожденная форма:
· гипоальдостеронизм;
· адренолейкодистрофия;
· синдром Аллгрова;
· врожденная гипоплазия коры надпочечников;
· семейный изолированный дефицит глюкокортикоидов.
Приобретенная форма:
· аутоиммунный и инфекционный адреналит;
· амилоидоз и опухолевые метастазы.
Вторичный гипокортицизм:
· врожденная форма;
· приобретенная форма.
Третичная недостаточность коры надпочечников:
· врожденная форма;
· приобретенная форма.
Врожденная форма:
· недостаточность выработки кортиколиберина
· множественную недостаточность гипоталамуса,
Приобретенная форма:
· деструкции тканей гипоталамуса.
По тяжести как первичную, так и вторичную надпочечниковую недостаточность делят:
· легкая степень тяжести;
· средняя степень тяжести;
· тяжелая степень тяжести.
По выраженности клинических проявлений ХНН:
· явная форма;
· латентная форма.
На фоне лечения ХНН возможно выделение следующих фаз:
· декомпенсация;
· субкомпенсация;
· компенсация.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
При хронической надпочечниковой недостаточности
Диагностические критерии
Жалобы
:
· судорожный синдром;
· гиперпигментация кожи;
· приступы гипогликемии (потеря сознания, дрожь,потоотделение);
· постоянная слабость;
· повышенная утомляемость;
· снижение аппетита, потеря массы тела;
· повторная рвота, тошнота, диарея на фоне заболеваний, высокая температура, стресс;
· тяга к соленой пище.
Анамнез:
· наличие у пациента заболевания, одним из компонентов которого может быть ХНН;
· наличие близких родственников, страдающих наследственными формами ХНН.
· туберкулез/амилоидоз в анамнезе;
Физикальное обследование:
· гиперпигментация кожных покровов и слизистых оболочек (локальная или диффузная);
· бледность/сероватый оттенок кожи;
· низкое АД;
· дефицит массы тела/резкая потеря массы тела.
NB! Ни одно из клинических проявлений не является строго специфическим критерием диагностики ХНН и требует лабораторного подтверждения (УД-B) [3]
Для острой надпочечниковой недостаточности характерны стадии развития:
1 стадия - усиление слабости и гиперпигментации кожных покровов и слизистых оболочек (при первичной ХНН); головная боль, нарушение аппетита, тошнота и снижение АД. Особенностью гипотензии при ОНН является отсутствие компенсации от гипертензивных лекарственных препаратов – АД повышается только в ответ на введение глюко- и мине-ралокортикоидов.
2 стадия - резкая слабость, озноб, выраженные боли в животе, гипертермия, тошнота и многократная рвота с резкими признаками дегидратации, олигурия, сердцебиение, прогрессирующее падение АД.
3 стадия - коматозное состояние, сосудистый коллапс, анурия и гипотермия.
При хронической надпочечниковой недостаточности (I этап).
Лабораторные исследования (УД–B):
· уровень кортизола в сыворотке (время забора крови с 8.00);
· уровень АКТГ в плазме крови (время забора крови 8.00);
· ОАК;
· ОАМ;
· глюкоза в сыворотке крови;
· уровень калия в сыворотке крови;
· уровень натрия в сыворотке крови;
· ренин в плазме крови (активность ренина плазмы – АРП).
Уровень кортизола в сыворотке:
Таблица – 1. Оценка уровня базального кортизола (УД–B) [2].
| Кортизол, нмоль/л | Вероятность диагноза НН |
| менее 150 | Вероятна НН |
| 150—500 | Сомнительна НН |
| более 500 | Исключается НН |
Уровень АКТГ в плазме крови:
· при значительно повышенном уровне АКТГ (более 150 пг/мл) и уровне кортизола менее 500 нмоль/л диагноз первичной НН может быть установлен.
NB! При уровне АКТГ менее 150 пг/мл и уровнекортизола менее 500 нмоль/л, требуется дополнительный стимуляционный тест с синактеном (УД–B) [2].
NB! Если пациент получает терапию глюкокортикоидами, то исследование уровня базального кортизола и АКТГ не достоверно, рекомендуется переход ко II этапудиагностики с помощью стимуляционных проб.
Анализ суточной мочи, слюны на уровень свободного кортизола:
· повышение уровня свободного кортизола.
NB! Определение метаболитов стероидогенеза в суточной моче (17-ОКС) не является информативным и нe рекомендуется для диагностики НН (УД – E) [2].
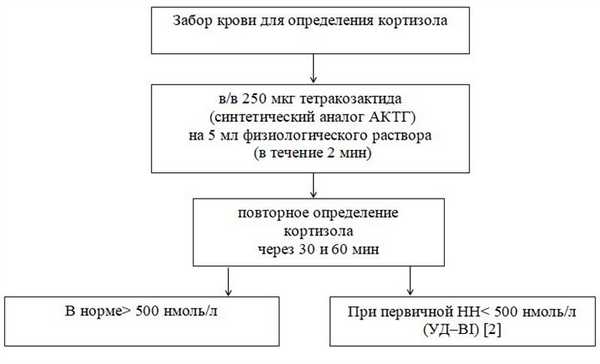
Схема 1. Алгоритм проведения пробы с АКТГ короткого действия (УД – B) [2]:
NB! При отсутствии препаратов АКТГ короткого действия возможно проведение аналогичной пробы с препаратом АКТГ пролонгированного действия (тетракозактид).
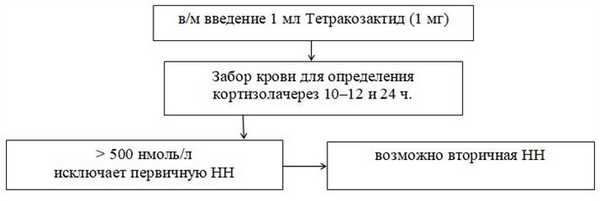
Схема 2. Алгоритм проведения пробы с АКТГ пролонгированного действия
NB! Нормальные показатели калия, натрия, ренина, альдостерона окончательно не исключают наличие минералокортикоидной недостаточности. [2].
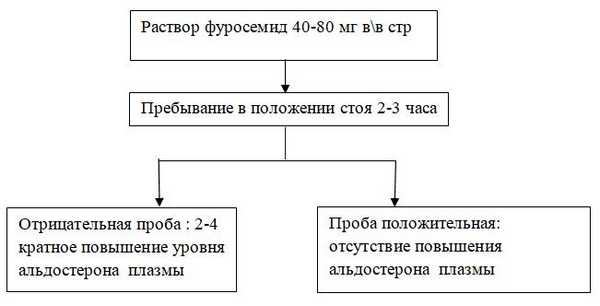
Схема 3. Диагностика минералокортикоидной недостаточности. Проба с фуросемидом
При острой надпочечниковой недостаточности:
Определение электролитов в сыворотке крови:
· резкое снижение содержания натрия (гипонатриемия) и хлоридов. Уровень натрия может быть 130 мэкв и ниже.
· гиперкалиемия до 5-6 мэкв, иногда этот показатель достигает 8 мэкв;
· изменение соотношение Na/K (снижение до 20 и ниже).
Определение глюкозы в сыворотке крови:
· гипогликемия;
Биохимический анализ крови:
· повышение уровня мочевины, остаточного азота.
КЩС крови:
· повышение гематокрита, уменьшение щелочности крови.
ОАМ:
· характерным является снижение выделения натрия с мочой, которое составляет менее 10 г за сутки;
Для диагностики центрального гипокортицизма используются тест с инсулином, тест с метирапоном и стимуляционная проба с КРГ.
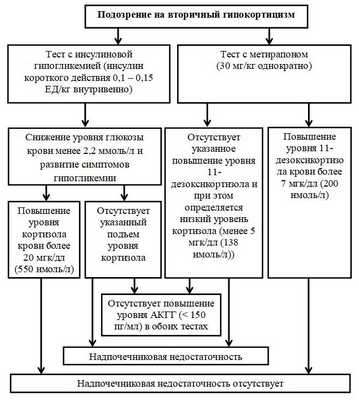
Схема 4. Алгоритм диагностики вторичного гипокортицизма.
Инструментальные исследования:
· ЭКГ (вследствие электролитного дисбаланса) – при острой надпочечниковой недостаточности характерные изменения: высокий заостренный зубец Q; удлинение интервала ST и комплекса; QRT низковольтная ЭКГ ;
· рентгенография органов грудной клетки – для исключения туберкулеза легких, как этиологического фактора первичной ХНН;
· КТ надпочечников – исключение патологии надпочечников, как причины первичной ХНН: уменьшение размеров, инфаркт надпочечников, опухолевые метастазы в надпочечники (чаще из легкого или молочной железы),амилоидоз надпочечников и т.д.;
· МРТ головного мозга с контрастным усилением – исключение патологии гипоталамо-гипофизарной области, как причины вторичной или третичной ХНН:деструктивные или опухолевые процессы, гранулематозные процессы в области гипоталамуса или гипофиза, сосудистых заболеваний: кровоизлияния в гипоталамус или гипофиз.
Показания для консультации специалистов:
· консультация гинеколога – при нарушении репродуктивной функции у женщин;
· консультация уролога – при нарушении репродуктивной функции у мужчин;
· консультация акушер–гинеколога–при планировании беременности и наблюдение беременной, роженицы, родильницы;
· консультация фтизиатра – дляисключение специфического процесса (туберкулезной этиологии);
· консультация генетика – медико – генетические консультации врожденной патологии;
· консультация онколога – исключение онкологической патологии;
· консультация кардиолога – при нарушениях ритма сердца, патологии ССС.
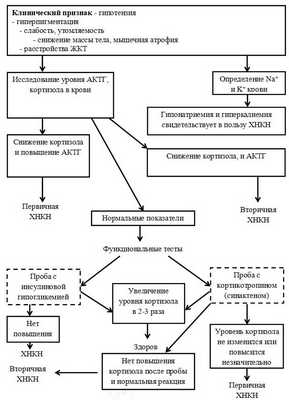
Диагностический алгоритм:
Схема 5
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований
Таблица – 1. Дифференциальный диагноз первичной и вторичной ХНН
КТ при надпочечниковой недостаточности
Лучевая диагностика надпочечниковой недостаточности
а) Терминология:
1. Синонимы:
• Болезнь Аддисона
2.Определение:
• Недостаточная секреция глюкокортикоидов в результате частичной или полной деструкции надпочечников
б) Визуализация:
1. Общие характеристики:
• Локализация:
о Двусторонняя
• Другие общие признаки:
о Результаты визуализации зависят от стадии:
- Острая, подострая (менее двух лет), хроническая
2. КТ при надпочечниковой недостаточности:
• Острая стадия: аддисонов криз, апоплексия надпочечников:
о Гетерогенные гиперденсные увеличенные (геморрагические) надпочечники
• Подострая стадия:
о Увеличенные надпочечники с пониженной плотностью (казеозный некроз или некроз)
• Хроническая стадия:
о Небольшие атрофичные надпочечники (аутоиммунный процесс)
о Плотные крупные кальцификаты (инфекция)
3. Советы по визуализации:
• Лучший метод визуализации:
о КТ
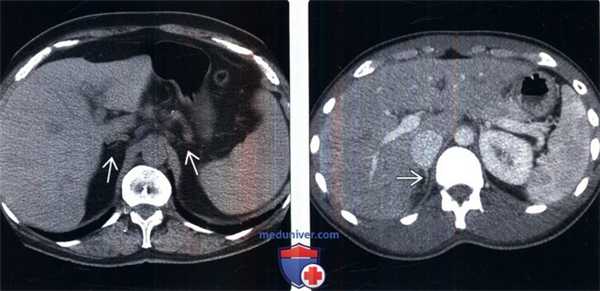
(Слева) У женщины 71 года с аутоиммунным полиэндокринным синдромом (недостаточность надпочечников, гипотиреоз) на бесконтрастной КТ выявлено уменьшение надпочечников Интересно, что данная пациентка также имела в анамнезе длительное течение саркоидоза, что служит дополнительной причиной первичной и вторичной (гипофизарной, гипоталамической) надпочечниковой недостаточности.
(Справа) Молодой мужчина с острой надпочечниковой недостаточностью, контрастная КТ: едва заметный правый надпочечник. После стимуляции козинтропином сывороточный кортизол не обнаружен.
в) Дифференциальная диагностика надпочечниковой недостаточности:
1. Метастазы в надпочечниках и лимфома:
• Очаговые образования, как правило, без диффузного увеличения
2. Кровоизлияние в надпочечники:
• Гетерогенные контрастируемые образования (40-80 HU)
3. Туберкулез и грибковая инфекция надпочечников:
• Одностороннее или двустороннее увеличение надпочечников (острая стадия)
4. Аденома надпочечника:
• Может быть с обеих сторон
г) Патология. Общие характеристики:
• Первичная недостаточность коры надпочечников (болезнь, свойственная коре надпочечника):
о Идиопатические аутоиммунные заболевания (80% случаев в развитых странах)
о Гранулематозные заболевания: туберкулез (основная причина в наименее развитых странах), саркоидоз
о Кровоизлияние в надпочечники, некроз или тромбоз: стрессовая реакция на оперативное лечение, шок, антикоагулянты, сепсис (например, синдром Уотерхауса-Фридериксена), коагулопатии, антифосфолипидный синдром
о Системные грибковые инфекции: гистоплазмоз (наиболее распространен на юго-востоке и в юго-центральной части США), криптококкоз, бластомикоз
о Синдром приобретенного иммунодефицита (СПИД): оппортунистические инфекции (например, цитомегаловирус), новообразования
• Центральная недостаточность надпочечников вследствие снижения секреции/действия АКТГ (в результате патологии гипофиза или гипоталамуса)
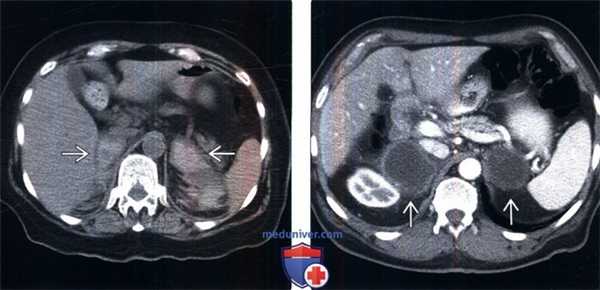
(Слева) У пожилой женщины на бесконтрастной КТ, выполненной для поиска причин артериальной гипотензии, гипонатриемии, гипогликемии и сепсиса, развившихся после артропластики коленного сустава, выявлено двустороннее кровоизлияние в надпочечники, что служит редкой причиной острой надпочечниковой недостаточности.
(Справа) У пожилого мужчины с раком легкого на КТ с контрастным усилением выявлены крупные некротизированные метастазы в надпочечниках. Данные лабораторных исследований (снижение уровня Na, повышение уровня К) и тест с АКТГ -стимуляцией подтвердили выраженную надпочечниковую недостаточность, которая была купирована поддерживающей терапией глюкокортикоидами.
д) Клинические особенности надпочечниковой недостаточности:
1. Клиническая картина:
• Наиболее распространенные признаки/симптомы:
о Острая стадия: лихорадка, боли в животе или спине, артериальная гипотензия, общая слабость
о Хроническая стадия: нарастающие вялость, слабость, кожная пигментация, потеря веса
• Данные лабораторных исследований:
о Биохимический анализ: гипонатриемия, гиперкалиемия, азотемия, гиперкальциемия, гипогликемия
о Проба со стимуляцией АКТГ: уровень кортизола не увеличивается
2. Демография:
• Пол:
о Аутоиммунный тип в два раза чаще встречают у женщин
• Эпидемиология:
о 50 на 1 млн. человек
3. Течение и прогноз:
• Осложнения: шок, смерть (острая)
• Прогноз: благоприятный в случае выявления и лечения
4. Лечение надпочечниковой недостаточности:
• Острая стадия:
о Терапия глюкокортикоидами
о Восполнение объема и электролитов
о Этиотропная терапия (например, антибиотики при инфекциях)
• Хроническая стадия:
о Заместительная терапия глюкокортикоидами и минералокортикоидами
е) Диагностическая памятка:
1. Следует учесть:
• Двусторонние образования надпочечников могут возникать вследствие инфекции, кровоизлияния, метастазов опухоли
2. Советы по интерпретации изображений:
• Диагностировать гипер- или гипофункцию надпочечников только лишь с помощью визуализации невозможно
Надпочечниковая недостаточность
Надпочечниковая недостаточность – заболевание, возникающее вследствие недостаточной гормональной секреции коры надпочечников (первичная) или регулирующей их гипоталамо-гипофизарной системы (вторичная надпочечниковая недостаточность). Проявляется характерной бронзовой пигментацией кожных покровов и слизистых оболочек, резкой слабостью, рвотой, поносами, склонностью к обморокам. Ведет к расстройству водно-электролитного обмена и нарушению сердечной деятельности. Лечение надпочечниковой недостаточности включает устранение ее причин, заместительную терапию кортикостероидными препаратами, симптоматическую терапию.
Общие сведения
Надпочечниковая недостаточность – заболевание, возникающее вследствие недостаточной гормональной секреции коры надпочечников (первичная) или регулирующей их гипоталамо-гипофизарной системы (вторичная надпочечниковая недостаточность). Проявляется характерной бронзовой пигментацией кожных покровов и слизистых оболочек, резкой слабостью, рвотой, поносами, склонностью к обморокам. Ведет к расстройству водно-электролитного обмена и нарушению сердечной деятельности. Крайним проявлением надпочечниковой недостаточности является надпочечниковый криз.
Корковое вещество надпочечников вырабатывает глюкокортикостероидные (кортизол и кортикостерон) и минералокортикоидные (альдостерон) гормоны, регулирующие основные виды обмена в тканях (белковый, углеводный, водно-солевой) и адаптационные процессы организма. Секреторная регуляция деятельности коры надпочечников осуществляется гипофизом и гипоталамусом посредством секреции гормонов АКТГ и кортиколиберина.
Надпочечниковая недостаточность объединяет различные этиологические и патогенетические варианты гипокортицизма - состояния, развивающегося в результате гипофункции коры надпочечников и дефицита вырабатываемых ею гормонов.
Причины
Первичная надпочечниковая недостаточность развивается при поражении 85-90% ткани надпочечников.
В 98% случаев причиной первичного гипокортицизма служит идиопатическая (аутоиммунная) атрофия коркового слоя надпочечников. При этом по неизвестным причинам в организме образуются аутоиммунные антитела к ферменту 21-гидроксилазе, разрушающие здоровые ткани и клетки надпочечников. Также у 60% пациентов с первичной идиопатической формой надпочечниковой недостаточности отмечаются аутоиммунные поражения других органов, чаще – аутоиммунный тиреоидит. Туберкулезное поражение надпочечников встречается у 1-2% пациентов и в большинстве случаев сочетается с туберкулезом легких.
Редкое генетическое заболевание – адренолейкодистрофия служит причиной первичной надпочечниковой недостаточности в 1-2% случаев. В результате генетического дефекта Х-хромосомы возникает недостаток фермента, расщепляющего жирные кислоты. Преимущественное накопление жирных кислот в тканях нервной системы и коры надпочечников вызывает их дистрофические изменения.
Крайне редко к развитию первичной надпочечниковой недостаточности приводят коагулопатии, опухолевые метастазы в надпочечники (чаще из легкого или молочной железы), двусторонний инфаркт надпочечников, ВИЧ-ассоциированные инфекции, двустороннее удаление надпочечника.
Предрасполагают к развитию атрофии коры надпочечников тяжелые нагноительные заболевания, сифилис, грибковые поражения и амилоидоз надпочечников, злокачественные опухоли, пороки сердца, использование некоторых лекарственных препаратов (антикоагулянтов, блокаторов стероидгенеза, кетоконазола, хлодитана, спиронолактона, барбитуратов) и т. д.
Вторичная надпочечниковая недостаточность вызывается деструктивными или опухолевыми процессами гипоталамо-гипофизарной области, приводящими к нарушению кортикотропной функции, в результате:
- опухолей гипоталамуса и гипофиза: краниофарингиомы, аденомы и др.;
- сосудистых заболеваний: кровоизлияния в гипоталамус или гипофиз, аневризма сонной артерии;
- гранулематозных процессов в области гипоталамуса или гипофиза: сифилис, саркоидоз, гранулематозный или аутоиммунный гипофизит;
- деструктивнотравматических вмешательств: лучевая терапия гипоталамуса и гипофиза, операции, длительное лечение глюкокортикоидами и т. д.
Первичный гипокортицизм сопровождается снижением секреции гормонов коры надпочечников (кортизола и альдоатерона), что приводит к нарушению обмена веществ и баланса воды и солей в организме. При дефиците альдостерона развивается прогрессирующее обезвоживание, обусловленное потерей натрия и задержкой калия (гиперкалиемия) в организме. Водно-электролитные расстройства вызывают нарушения со стороны пищеварительной и сердечно-сосудистой систем.
Уменьшение уровня кортизола снижает синтез гликогена, приводя к развитию гипогликемии. В условиях дефицита кортизола гипофиз начинает повышенно вырабатывать АКТГ и меланоцитостимулирующий гормон, вызывающий усиление пигментации кожи и слизистых. Различные физиологические стрессы (травмы, инфекции, декомпенсация сопутствующих заболеваний) вызывают прогрессирование первичной надпочечниковой недостаточности.
Вторичный гипокортицизм характеризуется только дефицитом кортизола (в результате недостатка АКТГ) и сохранением продукции альдостерона. Поэтому вторичная надпочечниковая недостаточность, по сравнению с первичной, протекает относительно легко.
Недостаточность коры надпочечников может носить острое и хроническое течение.
Острая форма надпочечниковой недостаточности проявляется развитием тяжелого состояния - аддисонического криза, обычно представляющего собой декомпенсацию хронической формы заболевания. Течение хронической формы надпочечниковой недостаточности может быть компенсированным, субкомпенсированным или декомпенсированный.
Согласно начальному нарушению гормональной функции хроническую надпочечниковую недостаточность разделяют на первичную и центральную (вторичную и третичную).
- Первичная недостаточность коры надпочечников (1-НН, первичный гипокортицизм, аддисонова или бронзовая болезнь) развивается в результате двустороннего поражения самих надпочечников, встречается более чем в 90% случаев, не зависимо от пола, чаще в зрелом и пожилом возрасте.
- Вторичная и третичная надпочечниковая недостаточность встречаются гораздо реже и возникают вследствие недостатка секреции АКТГ гипофизом или кортиколиберина гипоталамусом, приводящих к атрофии коры надпочечников.
Симптомы надпочечниковой недостаточности
Ведущим критерием первичной хронической надпочечниковой недостаточности является гиперпигментация кожных покровов и слизистых оболочек, интенсивность которой зависит от давности и тяжести гипокортицизма. Вначале более темную окраску приобретают открытые участки тела, подверженные солнечному облучению, - кожа лица, шеи, рук, а также участки, имеющие в норме более темную пигментацию, - ареолы сосков, наружные половые органы, мошонка, промежность, подмышечные области. Характерным признаком является гиперпигментация ладонных складок, заметная на фоне более светлой кожи, потемнение участков кожи, в большей степени соприкасающихся с одеждой. Цвет кожи варьирует от легкого оттенка загара, бронзового, дымчатого, грязной кожи до диффузно-темного. Пигментация слизистых оболочек (внутренней поверхности щек, языка, неба, десен, влагалища, прямой кишки) синевато-черной окраски.
Реже встречается надпочечниковая недостаточность с мало выраженной гиперпигментацией - «белый аддисонизм». Нередко на фоне участков гиперпигментации у пациентов обнаруживаются беспигментные светлые пятна – витилиго, размером от мелких до крупных, неправильной формы, выделяющиеся на более темной коже. Витилиго встречается исключительно при аутоиммунном первичном хроническом гипокортицизме.
У пациентов с хронической надпочечниковой недостаточностью снижается масса тела от умеренного похудания (на 3-5 кг) до значительной гипотрофии (на 15-25 кг). Отмечаются астения, раздражительность, депрессия, слабость, вялость, вплоть до потери трудоспособности, снижение полового влечения. Наблюдается ортостатическая (при резком изменении положения тела) артериальная гипотензия, обморочные состояния, вызываемые психологическими потрясениями и стрессами. Если до развития надпочечниковой недостаточности у пациента в анамнезе присутствовала артериальная гипертензия, АД может быть в пределах нормы. Практически всегда развиваются расстройства пищеварения - тошнота, понижение аппетита, рвота, боль в эпигастрии, жидкий стул или запоры, анорексия.
На биохимическом уровне происходит нарушение белкового (снижение синтеза белка), углеводного (снижение уровня глюкозы натощак и плоская сахарная кривая после глюкозной нагрузки), водно-солевого (гипонатриемия, гиперкалиемия) обменов. У пациентов отмечается выраженное пристрастие к употреблению соленой пищи, вплоть до употребления чистой соли, связанное с нарастающей потерей солей натрия.
Вторичная надпочечниковая недостаточность протекает без гиперпигментации и явлений недостаточности альдостерона (артериальной гипотонии, пристрастия к соленому, диспепсии). Для нее характерны неспецифические симптомы: явления общей слабости и приступов гипогликемии, развивающихся через несколько часов после еды.
Осложнения
Наиболее грозным осложнением хронического гипокортицизма при не проводимом или неправильном лечении является надпочечниковый (аддисонический) криз – резкая декомпенсация хронической надпочечниковой недостаточности с развитием коматозного состояния. Аддисонический криз характеризуется резчайшей слабостью (вплоть до состояния прострации), падением артериального давления (вплоть до коллапса и потери сознания), неукротимой рвотой и жидким стулом с быстрым нарастанием обезвоживания организма, запахом ацетона изо рта, клоническими судорогами, сердечной недостаточностью, еще большей пигментацией кожных покровов.
Острая надпочечниковая недостаточность (аддисонический криз) по преобладанию симптомов может протекать в трех клинических формах:
- сердечно-сосудистой, при которой доминируют нарушения кровообращения: бледность кожи, акроцианоз, похолодание конечностей, тахикардия, артериальная гипотония, нитевидный пульс, коллапс, анурия;
- желудочно-кишечной, напоминающей по симптоматике признаки пищевой токсикоинфекции или клинику острого живота. Возникают спастические боли в животе, тошнота с неукротимой рвотой, жидкий стул с кровью, метеоризм.
- нервно-психической, с преобладанием головной боли, менингеальных симптомов, судорог, очаговой симптоматики, бреда, заторможенности, ступора.
Аддисонический криз трудно поддается купированию и может вызвать гибель пациента.
Диагностику надпочечниковой недостаточности начинают с оценки анамнеза, жалоб, физикальных данных, выяснения причины гипокортицизма. Проводят УЗИ надпочечников. О первичной надпочечниковой недостаточности туберкулезного генеза свидетельствует наличие кальцинатов или очагов туберкулеза в надпочечниках; при аутоиммунной природе гипокортицизма в крови присутствуют аутоантитела к надпочечниковому антигену21-гидроксилазе. Дополнительно для выявления причин первичной надпочечниковой недостаточности может потребоваться МРТ или КТ надпочечников. С целью установления причин вторичной недостаточности коры надпочечник КТ и МРТ головного мозга.
При первичной и вторичной надпочечниковой недостаточности наблюдается снижение в крови кортизола и уменьшение суточного выделения свободного кортизола и 17-ОКС с мочой. Для первичного гипокортицизма характерно повышение концентрации АКТГ, для вторичного – его уменьшение. При сомнительных данных за надпочечниковую недостаточность проводят стимуляционный тест с АКТГ, определяя содержание кортизола в крови через полчаса и час после введения адренокортикотропного гормона. Повышение уровня кортизола менее чем на 550 нмоль/л (20 мкг/дл) свидетельствует о недостаточности надпочечников.
Для подтверждения вторичной недостаточности коры надпочечников применяют пробу инсулиновой гипогликемии, вызывающей в норме значительный выброс АКТГ и последующее повышение секреции кортизола. При первичной надпочечниковой недостаточности в крови определяются гипонатриемия, гиперкалиемия, лимфоцитоз, эозинофилия и лейкопения.
Лечение надпочечниковой недостаточности
Современная эндокринология обладает эффективными методами лечения надпочечниковой недостаточности. Выбор метода лечения зависит прежде всего от причины возникновения заболевания и преследует две цели: ликвидацию причины надпочечниковой недостаточности и замещение гормонального дефицита.
Устранение причины надпочечниковой недостаточности включает медикаментозное лечение туберкулеза, грибковых заболеваний, сифилиса; противоопухолевую лучевую терапию на область гипоталамуса и гипофиза; оперативное удаление опухолей, аневризм. Однако при наличии необратимых процессов в надпочечниках, гипокортицизм сохраняется и требует пожизненного проведения заместительной терапии гормонами коры надпочечников.
Лечение первичной надпочечниковой недостаточности проводят глюкокортикоидными и минералокортикоидными препаратами. При легких проявлениях гипокортицизма назначаются кортизон или гидрокортизон, при более выраженных - комбинация преднизолона, кортизона ацетата или гидрокортизон с минералокортикоидами (дезоксикортикостерона триметилацетат, ДОКСА - дезоксикортикостерона ацетат). Эффективность терапии оценивается по показателям артериального давления, постепенному регрессу гиперпигментации, прибавке массы тела, улучшению самочувствия, исчезновению диспепсии, анорексии, мышечной слабости и т. д.
Гормональная терапия у пациентов с вторичной надпочечниковой недостаточностью проводится только глюкокортикоидами, т. к. секреция альдостерона сохранена. При различных стрессовых факторах (травмах, операциях, инфекциях и др.) дозы кортикостероидов увеличивают в 3-5 раз, при беременности незначительное увеличение дозы гормонов возможно лишь во втором триместре.
Назначение анаболических стероидов (нандролон) при хронической надпочечниковой недостаточности показано и мужчинам, и женщинам курсами до 3-х раз в год. Пациентам с гипокортицизмом рекомендовано соблюдение диеты, обогащенной белком, углеводами, жирами, солями натрия, витаминами В и С, но с ограничением солей калия. Для купирование явлений аддисонического криза проводят:
- регидратационную терапию изотоническим раствором NaCl в объеме 1,5-2,5 л в сутки в сочетании с 20 % р-ром глюкозы;
- внутривенную заместительную терапию гидрокортизоном или преднизолоном с постепенным снижением дозы по мере стихания явлений острой надпочечниковой недостаточности;
- симптоматическую терапию заболеваний, приведших к декомпенсации хронической надпочечниковой недостаточности (чаще антибактериальную терапию инфекций).
Прогноз и профилактика
В случае своевременного назначения адекватной гормонально-заместительной терапии течение надпочечниковой недостаточности относительно благоприятное. Прогноз у пациентов с хроническим гипокортицизмом во многом определяется профилактикой и лечением надпочечниковых кризов. При сопутствующих заболеванию инфекциях, травмах, хирургических операциях, стрессах, желудочно-кишечных расстройствах необходимо немедленное увеличение дозы назначенного гормона.
Необходимо активное выявление и постановка на диспансерный учет у эндокринолога пациентов с надпочечниковой недостаточностью и лиц группы риска (длительно принимающих кортикостероиды при различных хронических заболеваниях).
Надпочечниковая недостаточность у детей ( Гипокортицизм у детей )
Надпочечниковая недостаточность у детей (гипокортицизм) возникает при поражении паренхимы надпочечников либо при нарушениях в гипофизарно-гипоталамическом звене, которое регулирует производство гормонов периферическими эндокринными железами. Основные симптомы: гиперпигментация кожи, снижение веса, повышенная утомляемость. При гипокортицизме также отмечаются сердечно-сосудистые и неврологические нарушения. Диагностика основана на определении гормонального уровня, рентгенологической визуализации надпочечников и центральных эндокринных органов. Лечение предполагает длительную (пожизненную) заместительную терапию гормонами.
МКБ-10
Заболевание встречается с частотой около 1 случая на 10 тыс. населения, в 2 раза чаще у мальчиков. У 74-86% недоношенных новорожденных и младенцев с врожденными пороками развития наблюдается относительный гипокортицизм, который обычно протекает в субклинической форме. Надпочечниковая недостаточность характеризуется длительным бессимптомным течением и появлением клинических симптомов только при тотальном поражении эндокринных желез. Поэтому ее максимально ранняя диагностика и лечение составляют актуальную проблему в педиатрической практике.
До 60% случаев надпочечниковой недостаточности в детской эндокринологии связывают с первичной атрофией коркового вещества на фоне аутоиммунного адреналита. Болезнь появляется у детей при сочетании наследственной предрасположенности и экзогенных триггеров (стрессы, вирусные инфекции). Зачастую заболевание сопровождается аутоиммунным тиреоидитом или полигландулярным синдромом типа 2. Кроме аутоиммунного поражения, выделяют следующие причины надпочечниковой недостаточности:
- Кровоизлияния. Геморрагии в паренхиму надпочечников — типичный фактор гипофункции органа у новорожденных. Патология возникает как проявление геморрагического диатеза, наблюдается в первые дни после рождения ребенка. В раннем детстве надпочечниковая недостаточность часто связана с синдромом Уотерхауса-Фридериксена.
- Адренолейкодистрофия. Врожденное заболевание с Х-сцепленным типом наследования вызывает до 1-2% всех случаев гипокортицизма у детей. В паренхиме органа накапливаются жировые отложения и нарастают дистрофические изменения, поэтому синтез гормонов снижается.
- Гипоталамо-гипофизарные патологии. Эта группа включает большой перечень этиологических факторов, наиболее значимые из которых — опухоли, кровоизлияния, гранулематозные процессы (саркоидоз, аутоиммунный гипофизит). Изредка причиной становится лучевое повреждение гипофизарно-гипоталамической системы.
- Ятрогенные факторы. Нарушения синтеза гормонов встречаются при резкой отмене кортикостероидов, длительной терапии антикоагулянтами и противогрибковыми препаратами. Надпочечниковая недостаточность может наблюдаться после интубационного наркоза, электронаркоза. Заболевание является закономерным осложнением адреналэктомии.
Патогенез
При гипокортицизме в организме ребенка определяется абсолютный недостаток как глюкокортикоидов, так и минералокортикоидов, что сопровождается характерными симптомами. О нехватке кортизола свидетельствуют нарушение всех видов обмена веществ, задержка роста и развития. Дефицит альдостерона вызывает электролитный дисбаланс и вторичные сердечно-сосудистые расстройства.
При первичной форме болезни у детей компенсаторно активируется гипоталамо-гипофизарное звено регуляции, что проявляется повышенным синтезом АКТГ. Гормон не может повлиять на надпочечниковую кору, поскольку в ней происходят дистрофические процессы, но вместе с ним начинает вырабатываться меланоцитстимулирующее вещество, которое обуславливает специфическую пигментацию кожи пациентов.
В зависимости от клинической картины надпочечниковая недостаточность бывает острой, возникающей при травмах и кровоизлияниях в эндокринные железы, и хронической (болезнь Аддисона), которая встречается в практике эндокринологов намного чаще. По степени тяжести выделяют стадии компенсации, субкомпенсации и декомпенсации. По локализации патологического процесса гипокортицизм классифицируют на:
- Первичный. Отмечается при повреждении коркового вещества и нормальной работе гипоталамо-гипофизарного звена эндокринной регуляции.
- Вторичный. Наблюдается при болезнях гипофиза и снижении выработки тропного гормона АКТГ.
- Третичный. Развивается при заболеваниях гипоталамуса и уменьшении синтеза кортиколиберина.
Симптомы
Хроническая надпочечниковая недостаточность
ХНН у детей длительное время протекает малосимптомно, а выраженные клинические проявления возникают, когда поражено более 95% паренхимы органа. При врожденных формах болезни признаки появляются в первые месяцы жизни младенца, но они не всегда корректно диагностируются. У малышей основными симптомами ХНН называют плохую прибавку в весе, частую рвоту и срыгивание, нарушения стула.
У детей старшего возраста первым проявлением болезни служит слабость и сильная усталость в конце дня, которая не соответствует степени умственной и физической нагрузки. Симптомы уменьшаются после ночного отдыха, а затем возникают снова. Характерна потеря веса и изменение вкусовых пристрастий, при этом патогномоничным признаком считается тяга к соленой пище. При выраженной недостаточности минералокортикоидов ребенок может есть чистую соль.
Постепенно присоединяются другие признаки: диспепсические расстройства, снижение артериального давления, которое проявляется головными болями и головокружениями. Из-за нарушений работы сердца заметна одышка при физической нагрузке. Патогномоничный симптом: золотисто-коричневая окраска кожи и слизистых оболочек с максимальной интенсивностью пигментации в области грудных желез, половых органов, кожных складок и типичных мест трения одеждой.
Острая надпочечниковая недостаточность
ОНН (аддисонический криз) имеет 3 стадии. Сначала ребенка беспокоят тошнота и головная боль, пропадает аппетит, снижается давление. Затем появляется резкая слабость, боли в животе, многократная рвота, вследствие чего наступает дегидратация. О третьей стадии свидетельствуют развитие сосудистого коллапса, почечной недостаточности и коматозного состояния.
Основное негативное последствие гипокортицизма — надпочечниковый криз. Наиболее опасна ОНН для детей до 2 лет, у которых риск смертельного исхода при этой болезни в 10 раз выше, чем в других возрастных группах. Иногда надпочечниковая недостаточность развивается молниеносно в течение нескольких часов, поэтому врачи не во всех случаях успевают оказать младенцу комплексную медицинскую помощь, если ситуация произошла за пределами стационара.
Осложнение может протекать в 3 формах. Для сердечно-сосудистой формы характерно коллаптоидное состояние, резкое усиление пигментации, снижение температуры тела. При желудочно-кишечном варианте ОНН на первый план выходит неукротимая рвота и диарея, поэтому смерть ребенка может наступить от эксикоза. При нервно-психической форме наблюдается судорожный синдром и нарушения сознания, которые без лечения заканчиваются комой и отеком мозга.
Дефицит надпочечниковых гормонов у детей имеет специфические внешние признаки, поэтому опытный детский эндокринолог может поставить предварительный диагноз уже при физикальном осмотре ребенка. Врач обращает внимание на цвет кожных покровов, симптомы истощения, изменение пульса и артериального давления. Специалист тщательно собирает анамнез, чтобы установить возможные причины гипокортицизма. Для уточнения диагноза назначаются следующие методы:
- КТ надпочечников. Рентгенологическая визуализация рекомендована для обнаружения кровоизлияний, очагов дистрофии и других патологических признаков, которыми проявляется первичная надпочечниковая недостаточность. Для оценки структуры гипофиза показана рентгенография турецкого седла, КТ головного мозга.
- ЭКГ. Исследование применяется для подтверждения признаков гиперкалиемии у детей: высокого и заостренного зубца Т, замедления внутрисердечной проводимости, расширения комплекса QRS. При длительном существовании патологии снижается систолический выброс и уменьшаются размеры сердца, что подтверждается с помощью эхокардиографии.
- Гормональные исследования. При первичном варианте болезни кортизол и альдостерон в утренней пробе крови будут снижены, а АКТГ в пределах нормы или повышен. При вторичном и третичном гипокортицизме уменьшены концентрации всех гормонов. Для дифференциальной диагностики проводятся нагрузочные пробы с синактеном. Гормоны также определяют в слюне и моче.
- Анализы крови. В гемограмме эндокринолог видит относительный лимфоцитоз, умеренную эозинофилию, повышение гематокрита. При ХНН показатели могут быть в норме. При биохимическом исследовании выявляется гипонатриемия, гипохлоремия и гиперкалиемия. Реже диагностируется гипогликемия, гипопротеинемия и гиперкетонемия.
Лечение надпочечниковой недостаточности у детей
При остром надпочечниковом кризе ребенку требуется неотложная медицинская помощь. Лечение начинается с введения инфузионных растворов, терапии препаратами глюко- и минералокортикоидов, которые вводятся внутривенно болюсно до стабилизации состояния. Медикаменты назначаются под контролем электролитного состава крови. После нормализации лабораторных показателей переходят на поддерживающий прием препаратов.
Основной принцип терапии при хронической форме гипокортицизма — подбор адекватных доз надпочечниковых гормонов для постоянной заместительной терапии. Детские эндокринологи отдают предпочтение гидрокортизону, поскольку он обладает и глюкокортикоидной, и минералокортикоидной активностью. Дозировки и кратность приема подбираются с учетом физиологического ритма работы надпочечников.
Гормонотерапию проводят под постоянным наблюдением врача, дозировки препаратов увеличивают в периоды нарушений функционального состояния организма. При стрессах, травмах, операциях суточную норму повышают в 2-3 раза, иногда показан переход с пероральной на парентеральную форму введения. Перед небольшими медицинскими манипуляциями рекомендовано разовое введение дополнительной дозы.
При правильном подборе гормональной терапии удается устранить неприятные симптомы и стабилизировать состояние ребенка. Критериями адекватности лечения являются: нормализация АД, физиологические прибавки веса, отсутствие гиперпигментации кожи. При хронических формах недостаточности прогноз в основном благоприятный, а острый гипокортицизм без экстренной терапии чреват летальным исходом.
Учитывая многообразие причин и частый аутоиммунный характер патологии, специфические профилактические меры не разработаны. Врачи рекомендуют ограничить стрессовые воздействия, соблюдать противоэпидемические меры для предупреждения вирусных инфекций. Вторичная профилактика осложнений гипокортицизма включает постановку ребенка на диспансерный учет и динамическое наблюдение у эндокринолога (1 раз в квартал).
1. Детская эндокринология: учебник/ И.И. Дедов, В.А. Петеркова, О.А. Малиевский, Т.Ю. Ширяева. — 2016.
3. Клинические рекомендации по ведению и терапии новорожденных с заболеваниями надпочечников/ Д.О. Иванов, Т.К. Мавропуло. — 2016.
Альдостерома ( Первичный альдостеронизм , Синдром Конна )
Альдостерома – это гормонально активная опухоль клубочкового эпителия коры надпочечников, приводящая к развитию клинического синдрома Конна - первичного альдостеронизма. Среди симптомов альдостеромы выделяют сердечно-сосудистые (артериальную гипертензию, головные боли, кардиалгию, нарушение зрения), нервно-мышечные (миопатию, миалгию, парестезии, судороги), почечные (полиурию, полидипсию, изостенурию). Диагноз альдостеромы устанавливают по характерной клинической картине заболевания, результатам лабораторных анализов и инструментальных исследований: УЗИ, сцинтиграфии, КТ (МРТ), ангиографии и селективной венографии надпочечников. При альдостероме показано радикальное удаление опухоли с пораженным надпочечником (адреналэктомия).
Симптомокомплекс, обусловленный повышенной продукцией минералокортикоидного гормона альдостерона, был впервые описан Д. Конном, и получил название «первичного альдостеронизма» или синдрома Конна. В 70-85 % случаев причиной первичного гиперальдостеронизма являются аденомы надпочечников, в остальных случаях – гиперплазия коры надпочечников, опухоли щитовидной железы или яичников, обладающие гормональной активностью.
Под альдостеромой в клинической эндокринологии понимают альдостеронсекретирующую аденому надпочечников, развитие которой сопровождается признаками первичного альдостеронизма. Альдостеромы в большинстве случаев имеют доброкачественный характер, менее чем в 5% случаев – злокачественный. Альдостерома, как правило, выявляется в возрасте от 30 до 50 лет, причем у женщин в 3 раза чаще, чем у мужчин. Описаны случаи развития альдостеромы в детском возрасте.
Причины альдостеромы
Причины возникновения альдостеромы, как и многих других опухолевых образований коры надпочечников, достоверно неизвестны. Предположительно определенную роль в ее развитии играет наследственность.
Альдостерома проявляется автономной избыточной (увеличенной в 40-100 раз) секрецией минералокортикоидного гормона – альдостерона, регулирующего водно-электролитный обмен в организме. Высокий уровень альдостерона приводит к усилению реабсорбции ионов натрия в почечных канальцах и повышенной экскреции ионов калия, магния и водорода с мочой, что способствует задержке жидкости, гиперволемии, гипокалиемии и метаболическому алкалозу, патологическим изменениям в различных органах и системах. Особенностью первичного альдостеронизма при альдостероме является низкая активность ренина в плазме крови.
Доброкачественная альдостерома представляет собой небольшую (не более 1-3 см) опухоль надпочечника желто-коричневого цвета, окруженную тонкой соединительнотканной капсулой. Доброкачественная альдостерома может сочетаться с атрофией или гиперплазией окружающих ее зон коры надпочечников. Первичная злокачественная альдостерома, развивающаяся из собственных элементов коры надпочечников, характеризуется быстрым ростом, большим размером и массой; иногда при небольших размерах образования уже могут быть признаки метастазирования.
Альдостеромы чаще бывают одиночные (до 70-90% случаев), в 6% случаев – множественные с двусторонней локализацией. Морфологически альдостеромы имеют неоднородное строение: могут состоять из клеток, сходных с клетками пучковой или сетчатой зоны.
Симптомы альдостеромы
Клинические проявления альдостеромы обусловлены нарушениями, связанными с первичным альдостеронизмом, и представлены тремя основными синдромами - сердечно-сосудистым, нервно-мышечным и почечным.
Сердечно-сосудистый синдром при альдостероме вызван, главным образом, задержкой натрия и воды, гиперволемией, развитием отека внутренней оболочки сосудистой стенки (интимы) и сужением просвета сосудов, увеличением периферического сопротивления, повышением реактивности сосудов на действие прессорных факторов, в частности, альдостерона. Клиническая картина альдостеромы характеризуется постоянной умеренной или выраженной артериальной гипертензией, головной болью, развитием изменений глазного дна (гипертонической ангиопатией, ангиосклерозом, ретинопатией и нейроретинопатией), кардиалгией, гипертрофией, а в дальнейшем - дистрофией миокарда левого желудочка.
Нервно-мышечный синдром связан с дефицитом калия и магния, гиперхлоремическим ацидозом, дистрофическими изменениями мышечной и нервной ткани. При альдостероме это проявляется утомляемостью, мышечной слабостью различной степени выраженности, запорами, болями в пальцах рук и стоп, икроножных мышцах, нередко - парестезиями и судорогами. При альдостероме могут наблюдаться гипокалиемические кризы, сопровождающиеся острой головной болью, рвотой, одышкой, снижением (потерей) зрения, миоплегией, иногда наступлением вялого паралича или судорожными приступами, осложняющиеся развитием острой коронарной недостаточности, острого нарушения мозгового кровообращения (инсульта).
При злокачественных альдостеромах наряду с основными симптомами могут появляться боли в животе, повышение температуры тела и другие признаки интоксикации. Около 10% альдостером протекают бессимптомно.
При альдостероме развивается калиепеническая нефропатия, проявляющаяся нарушением концентрационной способностью почек, жаждой, обильным и частым мочеиспусканием (суточный диурез до 10 литров), никтурией, изостенурией. Периферические отеки для альдостеромы не характерны. При выраженной хронической гипокалиемии нарушаются возбудимость миокарда, секреция инсулина b-клетками поджелудочной железы и толерантность к глюкозе.
Диагностика альдостеромы основана на характерных клинических проявлениях синдрома, результатах лабораторных анализов, функциональных проб, инструментальных исследований. За 2 недели до обследования пациенту желательно прекратить прием гипотензивных препаратов.
- Инструментальная визуализация. УЗИ надпочечников и радиоизотопное сканирование (сцинтиграфию) надпочечников используют для выявления имеющихся патологических изменений и уточнения их характера (гиперплазия, опухоль), КТ надпочечников и МРТ надпочечников - для определения локализации и величины альдостеромы.
- Ангиография. Рентгенологические методы диагностики альдостеромы - пневмосупраренография и ангиография надпочечников могут давать неточные результаты из-за малых размеров опухоли и ее плохой васкуляризации. Селективная венография надпочечников с одновременным определением уровней альдостерона и кортизола в крови надпочечниковых вен является наиболее информативной, хотя ее проведение технически сложно и чревато осложнениями. Для альдостеромы характерно многократное увеличение соотношения альдостерон/кортизол.
- Лабораторная диагностика. В общем анализе мочи при альдостероме выявляется низкая относительная плотность и щелочная реакция, протеинурия, повышение суточной экскреции калия и альдостерона. Биохимический анализ крови обнаруживает гипернатриемию, гипокалиемию, высокий базальный уровень альдостерона в сыворотке, снижение активности ренина плазмы, гипохлоремический алкалоз.
- Специальные пробы. С целью диагностики первичного альдостеронизма при альдостероме проводят пробу с спиронолактоном, пробу с нагрузкой гидрохлоротиазидом, «маршевую» пробу.
Дифференциальная диагностика
Дифференциальная диагностика альдостеромы проводится с диффузной мелкоузелковой гиперплазией коры надпочечников, артериальной гипертонией, обусловленной другими синдромами (синдромом Иценко-Кушинга, злокачественной АГ, реноваскулярной АГ, синдромом мнимого избытка минералокортикоидов и др.), нефритом с потерей калия, несахарным диабетом, гиперпаратериозом, тетанией, вторичным альдостеронизмом.
Лечение альдостеромы
Лечение больных с альдостеромой заключается в проведении радикального удаления опухоли вместе с пораженным надпочечником – адреналэктомии. Если локализация альдостеромы известна, при оперативном вмешательстве применяется поясничный или торако-люмбальный доступы на соответствующей стороне, если локализация не определена - используется чрезбрюшинный доступ к обоим надпочечникам.
В предоперационном периоде (в течение 7-10 дней) назначают диету с ограничением содержания натрия, прием препаратов калия и антагонистов альдостерона. Для профилактики развития острой недостаточности коры надпочечников вследствие хирургического вмешательства по поводу альдостеромы показана терапия глюкокортикоидами. После операции необходим контроль уровня электролитов и показателей ЭКГ.
Прогноз
Удаление альдостеромы в 50–70% случаев способствует нормализации или значительному снижению артериального давления, в случае сохранения умеренной гипертензии проводится корректирующая консервативная терапия. При доброкачественной альдостероме и отсутствии необратимых изменений со стороны почек прогноз благоприятный. Злокачественные альдостеромы имеют неблагоприятное течение и прогноз.
2. Случай из клинической практики: Альдостерома надпочечника/ Жансеитова Д.П.// Вестник Казахского Национального медицинского университета. - 2013.
4. Первичный гиперальдостеронизм в терапевтической практике/ Киселева Е.Р. и др.// Сибирский медицинский журнал. - 2016.
Читайте также:
