Латерализация внутренней сонной артерии (лат-ВСА) - лучевая диагностика
Добавил пользователь Владимир З. Обновлено: 08.01.2026
Над описанием клинического случая, представленного доктором Мурасовым Тимуром Мансафовичем, работали литературный редактор Елизавета Цыганок , научный редактор Сергей Федосов и шеф-редактор Маргарита Тихонова
Вступление
22 июля 2017 года в больницу Уфы обратилась пациентка по направлению от невролога по месту жительства.
Жалобы
Женщина жаловалась на частые головные боли разлитого характера, шум в ушах и слабость в правой и левой руке. Иногда у женщины кружилась голова.
Как правило, боль появлялась после физической нагрузки. Обезболивающие, например Анальгин, Цитрамон и Парацетамол, практически не помогали. Интенсивность слабости в руке и ноге не менялась и не зависела от времени суток.
Анамнез
На фоне повышенного давления женщина перенесла три ишемических инсульта. Первые два произошли около 3 и 5 лет назад и проявились в виде общей слабости и нарушения речи. Третий инсульт случился в апреле 2021 года. После него женщина с трудом произносила слова и двигала правой рукой и ногой. Через две недели после инсульта речь восстановилась, но незначительная слабость в руке и ноге осталась.
- атеросклеротическая бляшка на разветвлении сонной артерии по задней стенке — сужение просвета до 35 % слева и до 31 % справа;
- расширенная яремная вена в правой надключичной области;
- непрямолинейность (искривление) правой и левой позвоночной артерии в области шеи — на уровне позвонков С5–С6;
- диаметр артерий между поперечными отростками шейных позвонков — 5,4 мм справа и 2,1 мм слева;
- линейная скорость кровотока по артериям в интравертебральном (межпозвоночном) отделе — 42 см/с справа и 20 см/с слева (асимметричный кровоток);
- диаметр брахиоцефальных сосудов, которые обеспечивают кровоснабжение головного мозга и рук, — 1,4 см;
- атеросклеротическая бляшка в центральном отделе правой коронарной артерии по задней стенке — сужение просвета до 46 %.
Заключение: атеросклероз внечерепных отделов магистральных артерий. Расширение внутренней яремной вены справа. Неравномерность хода обеих позвоночных артерий.
Чтобы уточнить диагноз и принять решение о дальнейшей тактике лечения, пациентку госпитализировали для дообследования.
Обследование
При осмотре отмечалась лёгкое отклонение языка вправо. Несмотря на умеренную слабость в правой руке и ноге, женщина чувствовала все прикосновения. В положении стоя со сдвинутыми ногами, закрытыми глазами и вытянутыми вперёд руками не могла удержать равновесие. Также не могла коснуться правой рукой носа, когда закрывала глаза.
Результаты лабораторных исследований в пределах нормы. Ангиография сонных артерий подтвердила диагноз.
Диагноз
Атеросклероз брахиоцефальных артерий. Кинкинг внутренней сонной артерии с обеих сторон (аномальное удлинение, извитость и перегибы при патологическом строении стенки). Стеноз общей сонной артерии до 30 % слева. Сосудистая мозговая недостаточность IV степени (перенесённый инсульт).
Лечение
После диагностической ангиографии было принято решение провести хирургическое вмешательство. Операция проходила под общим наркозом, в ходе которой из спаек выделили артерию и удалили её часть, потом распрямили все изгибы и прикрепили к окружающим тканям. Женщине также удалили атеросклеротическую бляшку слева. В течение всего вмешательства у пациентки контролировалиуровень кислорода в крови сосудов головного мозга.
Сутки после операции женщину наблюдали в отделении реанимации, после чего перевели в отделение хирургии сосудов. Послеоперационный период прошёл стандартно. На 7-е сутки после операции пациентке сняли швы.
На следующий день после операции у женщины прошли головные боли и исчез шум в ушах. Во 2-й и последующие дни головокружение также перестало беспокоить пациентку.
Заключение
Этот случай подтверждает, как важно индивидуально подходить к каждому случаю болезни и проводить дополнительную диагностику в случае недостаточных данных по другим методам обследования.
Особенность данного клинического случая — это сочетание стеноза сонной артерии с её патологической извитостью, что усугубляло течение каждой патологии по отдельности. Стоит отметить, как быстро после операции у пациентки исчезли головная боль, шум в ушах и головокружение, что говорит об эффективности выбранной тактики лечения.
Латерализация внутренней сонной артерии (лат-ВСА) - лучевая диагностика
а) Терминология:
1. Аббревиатура:
• Врожденная мастоидальная холестеатома (ВМХ)
2. Синонимы:
• Первичная мастоидальная холестеатома или эпидермоид
3. Определение:
• Врожденная мастоидальная холестеатома из эпителиальных «островков»
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Костная КТ: легкая эрозия сосцевидной части височной кости
о MPT: Т1 ↓, Т2 ↑; Т1 ВИ С+: нет контрастного усиления, ДВИ: ↑
• Локализация:
о В любых отделах сосцевидной части:
- Внутренние отделы сосцевидной части ± ИСК + вершина пирамиды
- Затылочно-сосцевидный шов
• Размер:
о Обычно большой (>3 см), т.к. клинически «немая»
• Морфология:
о Дольчатая, овоидная
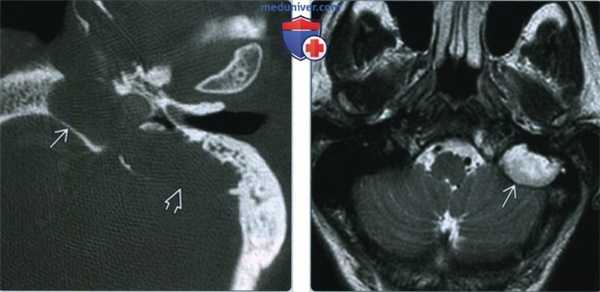
(Слева) При аксиальной КТ височной кости визуализируется врожденная холестеатома, поражающая наружные отделы ската и внутренние отделы сосцевидной части. Экспансивное воздействие на кость подтверждает этот диагноз.
(Справа) При аксиальной МРТ Т2 ВИ у этого же пациента визуализируется гигантская холестеатома сосцевидной части височной кости - хорошо отграниченное гиперинтенсивное объемное образование.
2. КТ при врожденной мастоидальной холестеатоме:
• Костная КТ:
о Дольчатое мягкотканное образование сосцевидной части, приводящее к эрозии трабекул, истончению или дефекту кортикального слоя:
- Может выходить из сосцевидной части в НСК, паротидное пространство, сонное пространство
3. МРТ при врожденной мастоидальной холестеатоме:
• Т1 ВИ:
о Изо- или гиперинтенсивное образование сосцевидной части
• Т2 ВИ:
о Промежуточный или гиперинтенсивный сигнал
• ДВИ:
о Гиперинтенсивный сигнал (ограничение диффузии)
• Т1 ВИ С+ FS:
о Легкое контрастное усиление («ободок»)
о ВМХ не накапливает контраст
4. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ височных костей = метод выбора
о МРТ: оценка экстрамастоидального распространения:
- Состояние поперечного и сигмовидного синуса
- Экстракраниальное распространение
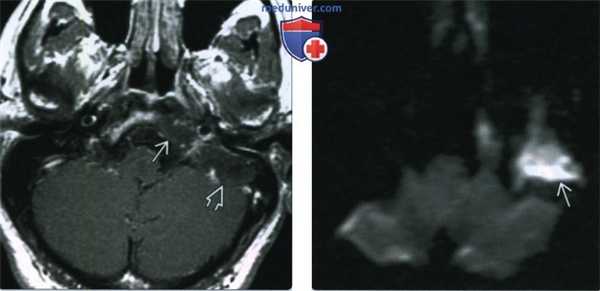
(Слева) При аксиальной МРТ Т1 ВИ С+ у этого же пациента визуализируются оба компонента (латеральный компонент ската и сосцевидный компонент) большой врожденной холестеатомы височной кости. Холестеатома ожидаемо не накапливает контраст.
(Справа) При аксиальной МРТ ДВИ у этого же пациента определяется гиперинтенсивный сигнал в области гигантской врожденной холестеатомы височной кости. Ограничение диффузии - высокоспецифичный признак холестеатомы.
в) Дифференциальная диагностика врожденной мастоидальной холестеатомы:
1. Большая приобретенная холестеатома ненатянутой части БП:
• Эрозивное поражение среднего уха и сосцевидной части
• МРТ Т1 гипо-,Т2 гиперинтенсивный сигнал
2. Мастоидальная холестериновая гранулема:
• Эрозивное поражение среднего уха и сосцевидной части
• МРТ: Т1 и Т2 гиперинтенсивный сигнал
3. Фиброзная дисплазия височной кости:
• Экспансивный процесс в кости
• МРТ: различный сигнал, обычно гипоинтенсивный (Т1 и Т2)
4. Лангергансоклеточный гистиоцитоз височной кости:
• Деструктивный процесс в кости
• МРТ: Т1 ↓, Т2 ↑; контрастное усиление
г) Патология:
1. Общая характеристика:
• Этиология:
о Врожденный эктодермальный остаток в сосцевидном отростке или затылочно-сосцевидном шве
2. Микроскопия:
• Изменения схожи с эпидермоидной инклюзионной кистой
• Многослойный плоский эпителий с прогрессирующей эксфолиацией кератина
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Отек тканей за ушной раковиной и боль:
- ± головная боль
о Может выявляться случайно при МРТ головы
• Другие признаки/симптомы:
о Большие холестеатомы с поражением медиальных отделов сосцевидного отростка, ВСК могут проявляться менингитом
о Заушный абсцесс
2. Демография:
• Возраст:
о Пациенты старше, чем при врожденной холестеатоме среднего уха:
- 20-40 лет
3. Течение и прогноз:
• При отсутствии лечения: накопление кератинового дебриса и рост холестеатомы
4. Лечение:
• Хирургическое (удаление) - метод выбора
• Мастоидэкгомия
е) Диагностическая памятка:
1. Следует учесть:
• Шаровидное неконтрастирующееся образование сосцевидной области - вероятно, ВМХ:
о Ограничение диффузии на ДВИ подтверждает диагноз
2. Рекомендации по отчетности:
• Как и для всех объемных образований сосцевидной области, необходимо указать состояние поперечного и сигмовидного синусов
ж) Список использованной литературы:
1. Cvorovic L et al: Congenital cholesteatoma of mastoid origin--a multicenter case series. Vojnosanit Pregl. 71 (7):619-22, 2014
2. Mas-Estell& Fetal: Contemporary non-echo-planar diffusion-weighted imaging of middle ear cholesteatomas. Radiographics. 32(4):1197-213, 2012
3. Giannuzzi ALet al: Congenital mastoid cholesteatoma: case series, definition, surgical key points, and literature review. Ann Otol Rhinol Laryngol. 120(11):700-6, 2011
1. Аббревиатура:
• Латерализация внутренней сонной артерии (лат-ВСА)
1. Общая характеристика:
• Лучший диагностический критерий:
о КТ височных костей/КТА: наружная локализация ВСА в мезотимпанум
• Локализация:
о ВСА лежит в передневнутренней части полости среднего уха (поворачивая, и переходя в каменистый сегмент)
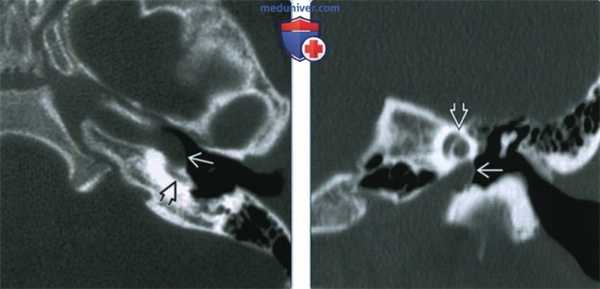
(Слева) При аксиальной КТ левой височной кости определяется латерализация каменистой части внутренней сонной артерии (ВСА); колено расположено снаружи от линии, проведенной перпендикулярно средней части базального завитка улитки. Положение среднего уха типично. Нижний барабанный каналец не изменен (не показан), что помогает в дифференциальной диагностике с аберрантной ВСА.
(Справа) При корональной КТ височной кости визуализируется левая ВСА, проходящая латеральнее к улитке, чем это ожидалось, в переднем гипо- и мезотимпанум.
2. КТ при латерализации внутренней сонной артерии:
• Костная КТ:
о Протрузия ВСА в передние отделы среднего уха:
- Зияние обычно наблюдается возле базального завитка улитки
о Корональная КТ височных костей: латеральное смещение ВСА на уровне мыса улитки
• КТА:
о Промежуточное значение окна/уровня позволяет увидеть курс и контуры лат-ВСА, выбухающей в среднее ухо
о Костное окно: зияние латеральной стенки
3. МРТ при латерализации внутренней сонной артерии:
• МРА:
о Проекция максимальной интенсивности: имитирует аберрантную ВСА
о Исходные изображения: латеральное расположение колена вертикального и горизонтального субсегмента каменистого сегмента ВСА
о Базилярная проекция: фокально «вздутый» каменистый сегмент ВСА сзади и снаружи
• Рутинные МР-последовательности:
о Лат-ВСА может быть неразличимой на фоне гипоинтенсивного сигнала (газ в сосцевидной части и кость)
4. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ височных костей/КТА лучше всего для визуализации курса и дифференциальной диагностики с аберрантной ВСА
о МРА (исходные изображения): основа для визуализации отклонений курса
• Выбор протокола:
о КТА: наилучший метод диагностики
о Тщательно оценивайте корональные и аксиальные изображения
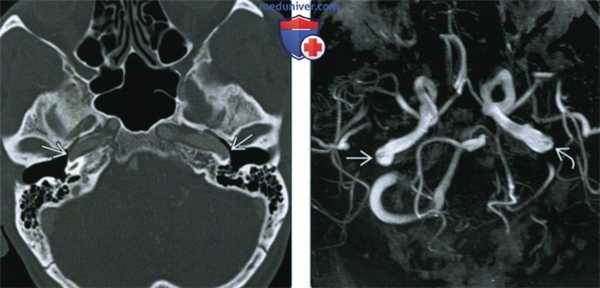
(Слева) При КТА в костном окне визуализируется колено ВСА (каменистая часть), пролабирующее кнаружи в полость среднего уха с обеих сторон. Определяется также зияние латеральной стенки, частая находка при латерализации ВСА.
(Справа) При МРА (проекция максимальной интенсивности) определяется асимметрия контуров ВСА. Заднее колено (где восходящий сегмент поворачивает, переходя в каменистый) справа выглядит больше, чем слева, смещено кзади и слегка - кнаружи.
в) Дифференциальная диагностика:
1. Аберрантная внутренняя сонная артерия:
• ВСА входит в гипотимпанум через расширенный барабанный каналец
• Затем аберрантная ВСА проходит через среднее ухо поперек мыса улитки
2. Гломусная тимпаническая параганглиома:
• Фокальное объемное образование на мысе улитки
• Не вытянутой формы; МРА/КТА: нормальная ВСА
3. Гломусная яремная параганглиома:
• Объемное образование, возникающее в яремном отверстии и выбухающее кверху и кнаружи в среднее ухо
• КТ: пермеативно-деструктивные изменения костей
4. Аневризма внутренней сонной артерии на вершине пирамиды:
• Фокальное или веретеновидное расширение канала каменистого сегмента ВСА
• МРА/КТА: фокальное сосудистое образование
г) Патология. Общая характеристика:
• Этиология:
о Вариант развития:
- Этиология неизвестна
• Сопутствующие патологические изменения:
о Лат-ВСА, по-видимому, изолированная находка
о Не связана с персистирующей стременной артерией
1. Проявления:
• Типичные признаки/симптомы:
о Часто бессимптомная, случайная находка при КТ или при отоскопии
о Поводом для назначения КТ/МРТ становится объективный или субъективный пульсирующий шум в ушах
2. Демография:
• Пол:
о Нет известной половой предрасположенности
• Эпидемиология:
о Редкая сосудистая патология височной кости
3. Течение и прогноз:
• Аномалия развития
• Не сообщается об отдаленных последствиях
4. Лечение:
• Не требуется; случайно обнаруживаемая аномалия развития
• Важное рентгенологическое наблюдение
• Случайное повреждение сосуда во время операции может привести к значительному неврологическому дефициту
1. Следует учесть:
• Обязательно необходимо дифференцировать с аберрантной ВСА:
о Лат-ВСА не входит в среднее ухо через расширенный нижний барабанный каналец
о ВСА не проходит поперек мыса улитки
• Важный вариант нормы, который необходимо увидеть и описать, чтобы избежать повреждения ВСА при операции
2. Советы по интерпретации изображений:
• Всегда следует принимать во внимание ход ВСА при КТ височных костей или КТА
• Всегда нужно оценивать целостность латеральной стенки канала ВСА в височной кости
ж) Список использованной литературы:
1. Glastonbury CM et al.: Lateralized petrous internal carotid artery: imaging features and distinction from the aberrant internal carotid artery. Neuroradiology. 54(9):1007-13, 2012
Диагностика аберрантной внутренней сонной артерии по КТ, МРТ, ангиограмме
а) Терминология:
1. Сокращения:
• Аберрантная внутренняя сонная артерия (АбВСА)
2. Синонимы:
• Аберрантная сонная артерия
3. Определения:
• Аберрантная внутренняя сонная артерия (АбВСА) - врожденная сосудистая аномалия, обусловленная нарушением развития экстракраниального отдела ВСА с формированием коллатерального артериального пути кровоснабжения головного мозга
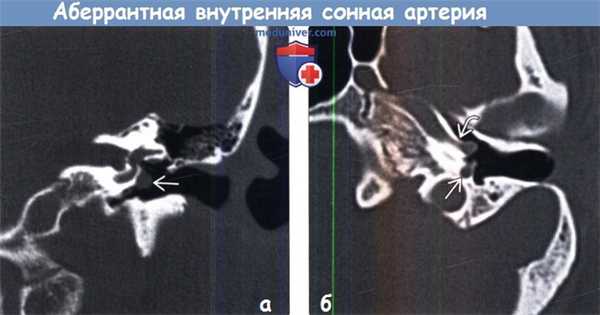
(а) КТ височной кости, корональный срез на уровне овального окна: определяется аберантная внутренняя сонная артерия (АбВСА) как «новообразование», локализованное на мысе барабанной полости (имитирует параганглиому барабанного гломуса). Биопсия аберантной внутренней сонной артерии (АбВСА) может иметь катастрофические последствия.
(б) КТ височной кости, аксиальный срез: аберрантная внутренняя сонная артерия (АбВСА) малого калибра, входящая в полость среднего уха через расширенный нижний барабанный каналец, направляющаяся через среднее ухо к мысу барабанной полости и соединяющаяся с горизонтальным сегментом каменистого отдела ВСА.
2. КТ при аберрантной внутренней сонной артерии (АбВСА):
• КТ с контрастированием:
о Характер контрастирования эквивалентен другим артериям
- Обратите внимание: для параганглиомы барабанного гломуса также характерно контрастное усиление, используйте морфологический критерий для дифференцирования аберрантной внутренней сонной артерии (АбВСА) трубчатой формы от параганглиомы овоидной формы
• КТ, костное окно:
о Выявление аберрантной внутренней сонной артерии (АбВСА) на тонкосрезовой (< 1 мм) КТ височной кости
о КТ, костное окно, аксиальные срезы
- Аберрантная внутренняя сонная артерия (АбВСА) выглядит, кактрубчатая структура пересекающая среднее ухо от задних отделов к передним
- Увеличение нижнего барабанного канальца является важным признаком:
Располагается кпереди и медиально от шилососцевид ного отверстия и сосцевидного сегмента лицевого нерва
- Аберрантная внутренняя сонная артерия (АбВСА) часто стенозирована в участке соединения ее с горизонтальным сегментом каменистой части ВСА
- Сонное отверстие и вертикальный сегмент каменистого отдела ВСА часто отсутствуют
о КТ, костное окно, корональный срезы:
- Аберрантная внутренняя сонная артерия (АбВСА) выглядит как округлое мягкотканное образование, локализующееся в области мыса барабанной полости:
На одиночном срезе вызывает беспокойство и выглядит, как параганглиома барабанного гломуса
Обратите внимание: не путайте аберрантную внутреннею сонную артерию (АбВСА) с параганглиомой барабанного гломуса
Трубчатая морфология аберрантной внутренней сонной артерии (АбВСА) является ключевым признаком
- Нижний барабанный каналец-вертикально идущий каналец, расположенный кзади и латеральнее вертикального сегмента каменистого отдела ВСА:
Начинается на корональном уровне ниши круглого окна
о При наличии персистирующей стремянной артерии имеют место:
- Отсутствие остистого отверстия
- Расширение переднего барабанного сегмента канала ЧН VII
• КТ-ангиография:
о Позволяет диагностировать АбВСА
о Обычно не требуется, поскольку бесконтрастная КТ изолированно позволяет поставить диагноз
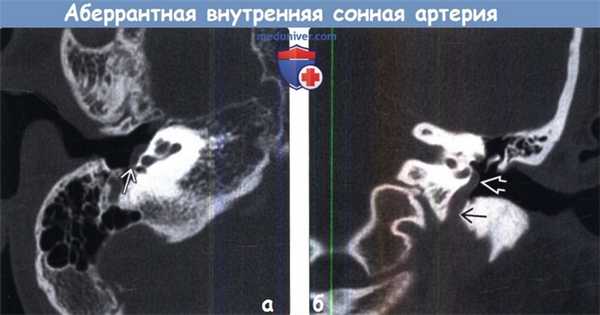
(а) КТ правой височной кости, аксиальный срез: у молодого взрослого с выявленным поданным отоскопии образованием, расположенным позади барабанной перепонки, определяется аберрантная внутренняя сонная артерия (АбВСА), входящая в заднемедиальный отдел полости среднего уха и петлеобразно огибающая низкий мыс барабанной полости. Трубчатая форма может помочь избежать постановки ошибочного диагноза.
(б) КТ левой височной кости, корональный срез: задний отдел аберрантной внутренней сонной артерии (АбВСА), проходящей в расширенном нижнем барабанном канальце и петлеобразно уходящей вверх на мыс барабанной полости. Трубчатая форма сосуда является диагностическим критерием АбВСА.
3. МРТ при аберрантной внутренней сонной артерии (АбВСА):
• Рутинная МРТ не позволяет достоверно идентифицировать АбВСА
• Исходные и реформатированные МР-ангиографические изображения позволяют выявить аберрантную природу сосуда:
о АбВСА входит в основание черепа сзади и латерально по сравнению с нормальной контрлатеральной стороной
о Фронтальная реформация: латеральный ход каменистого отдела ВСА вместо медиального:
- В левой височной кости АбВСА выглядит, как цифра «7»
- В правой височной кости АбВСА выглядит, как перевернутая цифра «7»
4. Ангиография при аберрантной внутренней сонной артерии (АбВСА):
• Передняя прямая проекция: латеральный ход каменистого отдела ВСА вместо медиального
• Боковая проекция: отсутствие экстракраниального хода супрабифуркационного отдела ВСА (С1 сегмент):
о Сосуд меньшего калибра берет свое начало от бифуркации и направляется кзади, делает петлю и возвращается обратно к горизонтальному сегменту каменистого отдела ВСА:
- Возможен стеноз участка воссоединения АбВСА с горизонтальным сегментом каменистого отдела ВСА
• Рутинная ангиография больше не требуется для подтверждения диагноза, поставленного с помощью других методов визуализации:
о При появлении сомнений при КТ височной кости для подтверждения диагноза достаточно проведения КТ- или МР-ангиографии
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о КТ височной кости: трубчатая морфология и постеролатеральное расположение являются диагностическими критериями:
- КТ с контрастированием или КТ-ангиография не являются необходимыми в постановке диагноза
• Советы по протоколу исследования:
о КТ, костное окно: < 1 мм, аксиальные и корональные срезы
о При использовании МРТ МР-ангиография является критически важным компонентом исследования
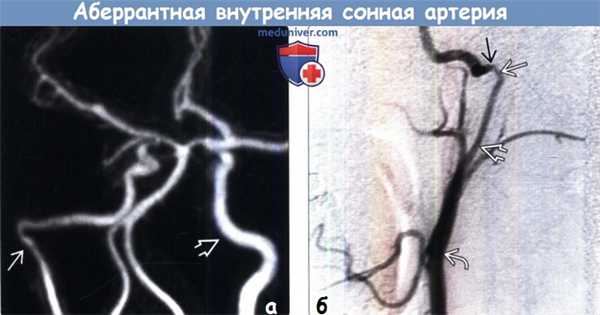
(а) МР-ангиография, передняя косая проекция: правая АбВСА с характерной формой перевернутой цифры «7». Обратите внимание на типичный вид контрлатеральной нормальной ВСА.
(б) Ангиография внутренней сонной артерии, боковая проекция: выявляется, что нормальный внечерепной отдел ВСА замещен расширенными коллатералями, включающими восходящую глоточную нижнюю барабанную и сонно-барабанную артерии. Обратите внимание на изменение калибра в области перехода АбВСА в горизонтальный сегмент каменистого отдела ВСА.
1. Параганглиома барабанного гломуса:
• Отоскопия: розовое/красное пульсирующее объемное образование, расположенное за барабанной перепонкой
• КТ, костное окно: фокальное овоидное объемное образование, расположенное на мысе барабанной полости
• МРТ: контрастное усиление объемного образования на постконтрастных Т1-ВИ
2. Латерализация внутренней сонной артерии:
• Отоскопия: расположенная глубоко позади барабанной перепонки структура с нечетким сосудистым оттенком
• КТ, костное окно: открытая боковая стенка каменистого колена ВСА
3. Аневризма каменистого отдела внутренней сонной артерии:
• Отоскопия: не выявляется (кроме аневризм крупных размеров)
• КТ, костное окно: фокальное ровное расширение канала, в котором проходит каменистый отдел ВСА:
о ВСА имеет нормальный ход, но имеет фокальное овоидное расширение
• КТ или МР-ангиография позволяют диагностировать нетромбированные аневризмы
4. Обнажение луковицы яремной вены:
• Отоскопия: серо-голубое объемное образование, расположенное за барабанной перепонкой в задненижнем квадранте
• КТ, костное окно: фокальный дефект сигмовидной пластинки:
о Выпячивание верхнелатерального отдела луковицы яремной вены в полость среднего уха по типу «объемного образования»
3. Холестериновая гранулема среднего уха:
• Отоскопия: сине-черное объемное образование, расположенное позади барабанной перепонки
• КТ, костное окно: выглядит идентично приобретенной холестеатоме
• МРТ: высокий уровень сигнала на Т1 - и Т2-ВИ от образования, не накапливающего контраст, позволяет поставить диагноз
4. Врожденная холестеатома среднего уха:
• Отоскопия: бело-желтое образование, расположенное позади барабанной перепонки
• КТ, костное окно: мультилобулярное мягкотканное образование в среднем ухе, расположенное медиально по отношению к слуховым косточкам
• МРТ: гипоинтенсивное на Т1-ВИ и гиперинтенсивное на Т2-ВИ образование; ограничение диффузии на ДВИ
1. Общие характеристики аберрантной внутренней сонной артерии (АбВСА):
• Этиология:
о Этиология АбВСА спорна
о Лучшее объяснение развития изменений: теория «альтернативного кровотока»:
- Персистенция системы глоточной артерии-отсутствие С1 сегмента ВСА
- Зрелые артериальные коллатерали компенсируют отсутствие С1 сегмента и вертикального сегмента каменистого отдела ВСА:
Восходящая глоточная артерия → нижняя барабанная артерия → сонно-барабанная артерия → заднелатеральный отдел горизонтального сегмента каменистого отдела ВСА
о Следствия отсутствия экстракраниального С1 сегмента ВСА:
- Расширение восходящей глоточной, нижней барабанной и сонно-барабанной артерий
- Расширение нижнего барабанного канальца, необходимое для размещения в нем нижней барабанной артерии
- Пенетрация сонно-барабанной артерии в области ее начала у костного края заднелатерального отдела горизонтального канала каменистого сегмента ВСА
• Ассоциированные аномалии:
о При 30% АбВСА отмечается наличие персистирующей стремянной артерии:
- Расширение переднего барабанного сегмента канала ЧН VII
- Отсутствие ипсилатерального остистого отверстия
2. Макроскопические и хирургические особенности:
• В полости среднего уха найдена пульсирующая аберрантная артерия
3. Микроскопия:
• Гистологически нормальная артерия
д) Клиническая картина:
1. Проявления аберрантной внутренней сонной артерии (АбВСА):
• Наиболее частые признаки/симптомы:
о Наиболее часто протекает бессимптомно:
- Обнаруженные во время рутинного медицинского осмотра, во время оперативного вмешательства на среднем ухе или как случайная находка при визуализационном исследовании
о Сопутствующие симптомы:
- Пульсирующий тиннитус (ПТ) (синхронный с пульсом шум в ушах):
Может быть субъективным (слышим только пациентом) или объективным (слышим как врачом, так и пациентом)
Субъективный ПТ: пульсирующий шум может передаваться напрямую через мыс барабанной полости к базальному витку улитки
Объективный ПТ: стеноз в области соединения АбВСА с нормальным горизонтальным сегментом каменистого отдела ВСА
- Кондуктивная тугоухость
- Головокружение, оталгия (редко)
о Отоскопия: розово-красное образование, расположенное позади барабанной перепонки:
- Нижний отдел барабанной перепонки
- Может имитировать параганглиому
2. Демография:
• Возраст:
о Средний возраст обращения: 38 лет
• Пол:
о М < Ж в одном исследовании (N = 16)
• Эпидемиология:
о Очень редкое заболевание
4. Лечение:
• Отсутствие лечения - лучшее лечение
• Наибольший риск-постановка ошибочного диагноза, ведущего к биопсии
• Большинство пациентов имеют незначительные симптомы, которые не требуют лечения
• При наличии персистирующей стремянной артерии лечение не требуется
е) Диагностическая памятка:
1. Советы по интерпретации изображений:
• Рентгенолог должен стойко придерживаться диагноза, которому соответствует визуализационная картина, несмотря на клинические признаки, создающие впечатление наличия параганглиомы:
о Биопсия или попытка резекции неправильно диагностируемой АбВСА может иметь катастрофические последствия:
- Результатом повреждения сосуда могут являться кровоизлияние, ишемический инсульт или смерть пациента
2. Советы по отчетности:
• Сформулируйте диагноз; не предлагайте дифференциального диагноза
• Двусмысленное заключение, такое как «нельзя исключить параганглиому», может привести к хирургическому вмешательству
Возможности эндоваскулярной хирургии при атеросклеротическом поражении внутренних сонных артерий

Введение
В России ежегодно наблюдается 450 тысяч новых инсультов. Летальность при ишемическом инсульте колеблется от 35 до 40%, в течение года после инсульта суммарно умирает до 50% больных. В течение 5 лет 50% больных переносят повторный ишемический инсульт. Наиболее вероятным исходом ишемического инсульта (кроме летального исхода) является инвалидность, частота которой достигает 80%; число пациентов, нуждающихся в посторонней помощи, превышает 30% [3]. Общий риск повторного инсульта в первые два года после перенесенного эпизода составляет от 4 до 14%, причем в течение первого месяца повторный ишемический инсульт развивается у 2-3% выживших пациентов; в течение первого года – у 10-16%, затем – у 5% больных ежегодно [4].
Эта проблема имеет большое социально-экономическое значение, поскольку цереброваскулярная патология (в том числе без клинических проявлений) широко распространена среди населения трудоспособного возраста. По оценкам неврологов, более 100 тысяч случаев инфаркта мозга в год могли бы быть предотвращены c помощью своевременных оперативных вмешательств. По данным МЗСР РФ, в 2007 году проведено 7936 операций на артериях, питающих головной мозг, что на 9,8% больше, чем в 2006 году. В расчете на 1 млн. жителей это составило 56 вмешательств, что существенно меньше, чем в развитых странах Европы еще несколько лет назад [2].
Наиболее частой (в 30-40% случаев) причиной ишемических инсультов являются атеросклеротические стенозы и окклюзии магистральных церебральных артерий. Атеросклероз как системное заболевание часто поражает несколько сосудистых бассейнов. Клинические проявления при сочетанном поражении коронарных и внутренних сонных артерий, как правило, манифестируют в одном из сосудистых бассейнов, в то время как атеросклеротическое поражение другого артериального бассейна протекает до определенного времени бессимптомно.
Материал и методы исследования
В ФГУ “Клиническая больница №1” Управления делами Президента РФ в период с 2004 по 2009 год эндоваскулярные вмешательства выполнялись у 45 пациентов с атеросклеротическими поражениями внутренних сонных артерий. При определении показаний к стентированию внутренних сонных артерий учитывались: клинические проявления сосудисто-мозговой недостаточности, гемодинамическая значимость стеноза, морфология атеросклеротической бляшки, наличие сужений в контралатеральных ВСА и позвоночных артериях, а также наличие атеросклеротических изменений в других артериальных бассейнах.
Помимо общеклинического и неврологического обследования всем больным выполнялась компьютерная томография (КТ) головного мозга, ультразвуковая допплерография (УЗДГ) и дуплексное сканирование брахиоцефальных артерий. Кроме этого, проводилось обследование сердечно-сосудистой системы с применением различных неинвазивных и инвазивных методов диагностики.
Возраст пациентов колебался от 49 до 78 лет, в среднем составив 64,8 года. Тридцать восемь (84,4%) пациентов были мужского пола. Степень сужения ВСА варьировала от 60% до 95%, в среднем составив 72,7 ± 7,2%, а протяженность поражения ВСА - 16,3 ± 1,9мм.
У 28 (62,2%) пациентов в анамнезе отмечались острые нарушения мозгового кровообращения (ОНМК), у 17 (37,7%) больных имели место общемозговые симптомы нарушения кровообращения, в том числе и в вертебробазилярной системе. Девятнадцать (42,2%) пациентов были прооперированы в срок от 4 до 15 дней после ОНМК.
Множественные поражения ветвей дуги аорты были диагностированы у 32 (71,1%) больных. У 16 (35,5%) пациентов было выявлено бикаротидное поражение ВСА, у 2-х (4,4%) – окклюзия контралатеральной ВСА. У 11 (24,4%) больных были выявлены стенозы позвоночных артерий (ПА), у 2-х (4,4%) пациентов диагностирована окклюзия одной позвоночной артерии, у одного (2,2%) - окклюзия обеих позвоночных артерий.
Большинство больных имели тяжелые сопутствующие заболевания, связанные с мультифокальным атеросклерозом. Стенокардия напряжения III функционального класса (ФК) отмечалась у 13 (28,8%) больных, IV ФК - у 4 (8,8%) больных, инфаркт миокарда в анамнезе перенесли 10 (22,2%) пациентов, артериальная гипертензия 3-4 ст. отмечалась у 12 (26,6%) больных, сахарный диабет в стадии субкомпенсации – у 5 (11,1%), атеросклероз артерий нижних конечностей – у 9 (20%) пациентов.
Всем больным за три дня до стентирования назначалась комбинированная антиагрегантная терапия: плавикс (75 мг в день) и аспирин (100 мг в день).
Всего у 45 пациентов было выполнено стентирование 48 внутренних сонных артерий. В 45 (93,7%) случаях были имплантированы стенты “Precise” (“Cordis”), в 3 (6,3%) случаях - стенты “Acculink” (“Abbot”).
Все процедуры выполнялись с применением устройств для защиты головного мозга. В 41 (85,4%) случае нами использовалось устройство “Angioguard” (“Cordis”), в 5 (10,4%) случаях – “Accunet” (“Guidant”) и в 2 (4,1%) случаях – “FilterWire EXтм” (“Boston Scientific”).
Непосредственные результаты
Технический успех процедуры составил 97,7%. В одном (2,3%) случае нам не удалось провести устройство для защиты головного мозга через субтотальное кальцинированное сужение внутренней сонной артерии. Данному пациенту была рекомендована каротидная эндартерэктомия. У 3 больных выполнялась предилатация с помощью коронарного баллона диаметром 3,0 – 3,5 мм в связи с выраженным сужением внутренней сонной артерии (более 95%). Четверым пациентам с бикаротидным поражением было выполнено двухэтапное стентирование обеих ВСА.
У больных с мультифокальным атеросклерозом помимо стентирования ВСА также выполнялись вмешательства на других артериальных бассейнах. Наиболее часто (11 случаев) проводилось стентирование коронарных артерий. Открытые операции выполнены 5-ти пациентам: в 4-х случаях аортокоронарное шунтирование, и в одном случае операция по созданию экстраинтракраниального микроанастомоза у пациента с окклюзией контралатеральной ВСА. Кроме этого, у 3-х пациентов было проведено стентирование артерий нижних конечностей, у 1-го – стентирование почечной и еще у одного – стентирование подключичной артерии. У больных с сочетанным поражением нескольких артериальных бассейнов последовательность проведения эндоваскулярных вмешательств определялась преобладанием клинической картины пораженного сегмента. Следует отметить, что у 3-х пациентов стентирование ВСА и коронарных артерий выполнялось одномоментно.
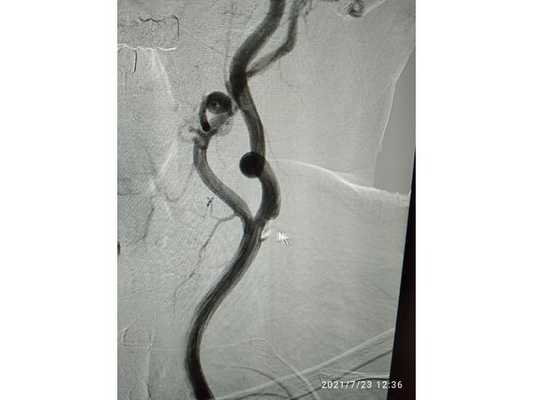
На рис. 1в. представлен клинический пример пациента, поступившего с повторным ОНМК по ишемическому типу и стенокардией напряжения III ФК. При обследовании были выявлены гемодинамически значимый стеноз левой ВСА, окклюзия правой ВСА, выраженное сужение левой позвоночной артерией (ПА) и гипоплазия правой ПА, а также субтотальный стеноз передней межжелудочковой ветви (ПМЖВ) и выраженные изменения правой коронарной артерии. Первым этапом нами было выполнено одномоментное стентирование левой ВСА и ПМЖВ (рис. 1б.). Через неделю пациенту проведено прямое стентирование устья левой позвоночной артерии (рис. 3). Третьим этапом выполнена операция по созданию экстраинтракраниального микроанастомоза в бассейне окклюзированной правой ВСА.
Еще один клинический пример показан на рис. 4. Выполнено этапное эндоваскулярное вмешательство у больного с ОНМК по ишемическому типу, стенокардией напряжения III ФК, гипертонической болезнью III стадии и тяжелым сахарным диабетом II типа.
В анамнезе у этого пациента отмечались два инфаркта миокарда и аортокоронарное шунтирование в 1997г. При ангиографии выявлены выраженное дегенеративное поражение венозного шунта к ветви тупого края (ВТК) и субтотальным стеноз левой ВСА. Первым этапом было выполнено стентирование ВСА, а через несколько дней - стентирование венозного шунта.
Осложнения
После выполнения 48 эндоваскулярных вмешательств неврологические осложнения возникли у 3 (6,2%) пациентов. Транзиторная ишемическая атака развилась у 2 (4,1%) больных, малый инсульт - у 1 (2%) больного.
Причиной ТИА в одном из случаев оказался спазм дистального отдела ВСА, возникший после стентирования, в другом – микроэмболия. У обоих пациентов с ТИА неврологические симптомы регрессировали в ближайшие часы после завершения процедуры.
Еще у одного пациента с окклюзией обеих позвоночных артерий и симптомным стенозом ВСА в первые часы после стентирования развился малый инсульт в результате микроэмболии сосудов головного мозга. Данное осложнение сопровождалось соответственной клинической картиной и возникновением нового ишемического очага при проведении компьютерной томографии. Пациенту была проведена консервативная терапия с хорошим эффектом.
Госпитальная летальность составила 2,2%. Один больной с тяжелым трехсосудистым поражением коронарных артерий, окклюзией левой внутренней сонной артерии и значимым сужением правой внутренней сонной артерии умер от острой сердечной недостаточности через 5 часов после одномоментного стентирования правой сонной артерии и трех коронарных артерий. На вскрытии был выявлен острый тромбоз стентов в ПМЖВ.
Отдаленные результаты
В отдаленном периоде (сроки наблюдения от 6 месяцев до 4 лет) клинические результаты были прослежены у 13 (28,8%) из 45 больных. Обследование в отдаленном периоде включало в себя неврологическое исследование, выполнение ЭКГ, нагрузочных проб, эхокардиографии, дуплексного сканирования брахиоцефальных артерий и ангиографии у большинства пациентов.
У 12 (92,3%) из 13 пациентов, которым выполнялось стентирование внутренних сонных артерий, отсутствовали какие-либо клинические проявления сосудисто-мозговой недостаточности. У одного больного, обследованного через 1 год после стентирования левой внутренней сонной артерии, сохранялись транзиторные ишемические атаки, связанные с окклюзией правой внутренней сонной артерии. В дальнейшем пациенту была выполнена операция по созданию экстраинтракраниального микроанастомоза.
По данным дуплексного сканирования у всех больных отмечалась полная проходимость стентов во внутренних сонных артериях. Восьми пациентам была выполнена контрольная ангиография брахиоцефальных артерий. Во всех случаях гемодинамически значимых рестенозов в стентированных сегментах также не было выявлено (примеры представлены на рис.5,6).
Стентирование сонных артерий в последнее время становится реальной альтернативой каротидной эндартерэктомии, особенно у пациентов с выраженными стенозами сонных артерий в сочетании с сопутствующими заболеваниями, т.е. у больных с высоким хирургическим риском [6,10]. У целого ряда пациентов с сочетанным коронарно-каротидным поражением стентирование сонных артерий может быть выполнено до реваскуляризации миокарда, одновременно со стентированием коронарных артерий, или же, для уменьшения объема последующей операции и снижения частоты осложнений – на одном из этапов лечения больных с мультифокальным атеросклерозом. Очень показательным является случай стентирования ВСА, позвоночной артерии и коронарной артерии у пациента с окклюзией контралатеральной ВСА (рис. 1-3), приведенный в качестве клинического примера. У подобных больных эндоваскулярный метод является наиболее безопасным, а в ряде случаев, единственно возможным методом, позволяющим избавить пациента от недуга или же подготовить его к хирургическому лечению. Различные комбинации методик реваскуляризации миокарда (аортокоронарное шунтирование, эндоваскулярные вмешательства) и стентирования сонных артерий позволяют выработать персональный подход к каждому пациенту. Однако для окончательного определения роли стентирования сонных артерий в лечении пациентов с сочетанным поражением сонных и коронарных артерий необходимо проведение больших рандомизированных исследований.
Таким образом, на сегодняшний день результаты стентирования внутренних сонных артерий сопоставимы с результатами каротидной эндартерэктомии. Миниинвазивность эндоваскулярного метода позволяет применять его у больных высокого риска и в ряде случаев достигать лучших результатов у этой категории пациентов по сравнению с каротидной эндартерэктомией. Применение эндоваскулярного метода позволяет уменьшить объем хирургического вмешательства, что имеет очень большое значение у этой тяжелой группы больных.
Литература
1. Бокерия Л.А., Алекян Б.Г., Миронов Н.П., Бузиашвили Ю.И., Голухова Е.З., Никитина Т.Г, Аракелян В.С, Тер-Акопян А.В., Шумилина М.В. “Эндоваскулярная хирургия в лечении больных ишемической болезнью сердца в сочетании с мультифокальным атеросклерозом”. Руководство по рентгеноэндоваскулярной хирургии сердца и сосудов. Изд. НЦ ССХ им. А.Н. Бакулева. 2008 год. Том 1. Глава 10. С.132-148.
2. Бокерия Л.А., Гудкова Р.Г. Сердечно-сосудистая хирургия – 2007 ”Болезни и врожденные аномалии системы кровообращения”.
3. Покровский А.В. Профилактика ишемического инсульта: хирургия магистральных артерий головы. Труды I Национального Конгресса “Кардионеврология”. 2008г. С. 27-30.
4. Скворцова В.И., Стаховская Л.В., Пряникова Н.А., Мешкова К.С. “Consilium Medicum” Болезни сердца и сосудов Том 01/N 3/2006.
5. Freitag G., Freitag J., Koch R. et al. Percutaneous angioplasty of carotid artery stenoses // Neuroradiology.-1986.-Vol. 28, №2.-P. 126-127.
6. Lopes D.K., Mericle R.A., Lanzino G. et al. Stent placement for the treatment of occlusive atherosclerotic carotid artery disease in patients with concomitant coronary artery disease. // J Neurosurg 2002; 96:490-6.
7. Mathias K., Jaeger M. How much Cerebral Embolization Occurs during C.A.S.? International Symposium on Endovascular Therapy meeting Miami January 21-25 2001.
8. Norris J., Bornstein N. Vascular risk of assimptomatic carotid stenosis Stroke/ 1991; 22:1485-1490.
9. Schofer J. et al. New Focal Ischemia of Brain After Carotid Artery Stenting Despite Distal Protection JACC 2002; 39 (suppl A): 67A.
10. Yadav J.S., Wholey M. H., Kuntz R. E., et al. Protected Carotid-Artery Stenting versus Endarterectomy in High-Risk Patients. // N Engl J Med. - 2004; 351:1493-1501.
Авторы: Миронов Н.П., Витько Н.К., Тер-Акопян А.В., Тагаев Н.Б., Панков А.С., Денисов Д.Б., Калёнова И.Е.
Читайте также:
