Лечение неходжкинских лимфом - принципы
Добавил пользователь Cypher Обновлено: 24.01.2026
Для цитирования: Демина Е.А. Современное лечение лимфомы Ходжкина (лимфогранулематоза). РМЖ. 2002;24:1112.
Российский онкологический научный центр им. Н.Н. Блохина РАМН
К концу ХХ века 10–летняя безрецидивная выживаемость больных лимфомой Ходжкина, по данным крупных исследовательских центров, при ранних стадиях достигла 90%: EORTC (Европейская организация по исследованию и лечению рака), 1993 г. – 92%, Stanford, 1997 г. – 93%, Harvard, 1999 г. – 96%, РОНЦ, 1988 г. – 89%. При распространенных стадиях 5–летняя выживаемость при этом заболевании, по данным NCI (Национальный раковый институт, США), 1999 г. достигает 60% [1,5]. В течение двух последних десятилетий прошлого века проводились многочисленные клинические исследования – велся целенаправленный поиск наилучшей комбинации химиотерапии и оптимального сочетания лучевой и химиотерапии при лечении больных лимфомой Ходжкина (название употребляется в соответствии с классификацией лимфом, принятой ВОЗ в 2001 г.). Анализ этих исследований позволил предложить новую комбинацию факторов риска и иное разделение больных по прогностическим группам при выборе программы лечения. Появились и новая стратегия лечения, и новые терапевтические программы.
С конца 70–х годов в зарубежной литературе вместо терминов «локализованные» и «генерализованные» стадии стали использоваться термины «early» – ранние и «advanced» – распространенные (продвинутые) стадии в значении местно–распространенный/диссеминированный процесс (аналогично терминологии при солидных опухолях). Обоснованием для этих терминов стал анализ результатов радикальной лучевой терапии лимфомы Ходжкина, при котором было показано, что эффективность лечения зависит от общей массы опухоли: при поражении только одной анатомической зоны лимфатических коллекторов 10–летняя безрецидивная выживаемость достигала 80%, в то время как при поражении 4 и более зон – лишь 23% [5]. Кроме того, 10–летняя безрецидивная выживаемость больных с I–II стадиями и массивным поражением средостения оказалась такой же низкой (56%), как у больных с распространенными стадиями (62%) [5]. С онкологической точки зрения этот факт легко объясняется тем, что эффективность лечения всех опухолей, и лимфомы Ходжкина в том числе, зависит от общей массы опухоли. При IIIА стадии с небольшими числом, малыми размерами лимфатических узлов и двумя зонами поражения общая масса опухоли меньше, чем при I или II стадиях с массивным поражением средостения.
В конце 70–х годов на смену радикальной лучевой терапии при I–III А стадиях лимфомы Ходжкина приходит комбинированное химио–лучевое лечение. К этому времени по результатам радикальной лучевой терапии определены прогностические факторы для I–II стадий лимфомы Ходжкина [6,9]. Набор прогностических факторов несколько варьировал у различных исследовательских групп, но в целом к неблагоприятным прогностическим факторам для I и II стадий были отнесены следующие факторы: возраст старше 40 (или 50) лет, поражение 3 и более лимфатических областей (или 4 и более), СОЭ выше 30 мм/час при наличии симптомов интоксикации и выше 50 мм/час при их отсутствии, гистологические варианты смешанноклеточный и лимфоидное истощение, а также массивное (медиастинально–торокальный индекс (МТИ) более 0,33) поражение медиастинальных лимфатических узлов. Эти прогностические факторы разделяли только больных с I и II стадиями лимфомы Ходжкина на две группы, нуждающиеся в различном объеме лечения.
В связи с тем, что понятие «поражение 3 и более лимфатических областей» неоднозначно трактовалось разными исследователями, на V международном симпозиуме по лимфогранулематозу в сентябре 2001 года было обращено особое внимание на различие терминов «area» – область и «region» – зона. Было уточнено, что термином «зона» (region) обозначаются анатомические зоны, по которым устанавливается стадия заболевания в соответствии с классификацией, принятой в Ann–Arbor. Термин «область» (area) – более широкое понятие, область может включать в себя одну или более зон. Так, в одну область были включены шейные, над– и подключичные лимфатические узлы с одной стороны. Также в одну область объединены медиастинальные лимфатические узлы и лимфатические узлы корней легких; одной областью считаются лимфатические узлы «верхнего этажа» брюшной полости (ворота печени, ворота селезенки и корень брыжейки) и одной областью – лимфатические узлы «нижнего этажа» брюшной полости (парааортальные и мезентериальные).
Во второй половине 90–х годов EORTC и Германской группой по изучению лимфомы Ходжкина (GHDG) был проведен многофакторный анализ прогностических факторов. В исследование было включено более 14000 больных [5]. Этот анализ показал, что для всех больных лимфомой Ходжкина при использовании химиотерапии и комбинированного лечения, кроме стадии заболевания и симптомов интоксикации, прогностически значимыми являются только следующие факторы:
1. Массивное поражение средостения (МТИ >0,33).
2. Массивное поражение селезенки (наличие 5 и более очагов или увеличение органа с его диффузной инфильтрацией).
3. Экстранодальное поражение в пределах стадии, обозначаемой символом «Е».
4. Поражение трех или более областей лимфоузлов.
5. Увеличение СОЭ>30 мм/час при стадии Б и >50 мм/час при стадии А [2,3,5].
Эти факторы в совокупности со стадией заболевания и симптомами интоксикации позволили исследователям из GHDG разделить больных лимфомой Ходжкина на прогностические группы. В соответствии с объемом опухолевой массы были выделены три прогностические группы – с благоприятным, промежуточным и неблагоприятным прогнозом (табл. 1), и тем самым выбор программы лечения был поставлен в прямую зависимость от объема опухолевой массы.
Адекватные дозы лучевой терапии на каждое лучевое поле для лимфомы Ходжкина были разработаны H. Kaplan в 60–х годах. Именно он показал, что при дозе облучения в 30 Гр риск рецидива в облученном поле составляет всего 11%, а в интервале доз от 35 до 40 Гр снижается лишь до 4,4%, но 100–процентная эффективность все равно не достигается при дальнейшем повышении дозы облучения. Еще трижды, в середине 70–х годов Fletcher G.H. и Shukovsky L.G., в начале 90–х годов Brincker H. и Bentzen S.M. и в конце 90–х годов M.Loeffler с соавторами проводили анализ эффективности различных доз лучевой терапии для больных с лимфомой Ходжкина [2,3,5,6]. Все три исследования на большом клиническом материале подтвердили выводы, сделанные H. Kaplan, о достижении максимальной тумороцидной дозы в интервале между 30 и 40 Гр и нецелесообразности превышения дозы локального облучения выше 40 Гр, в том числе и на большие опухолевые массы. Brincker H. и Bentzen S.M. при анализе всех опубликованных исследований с 1960 по 1990 гг. показали, что при проведении только радикальной лучевой терапии 95% контроль за лимфомой Ходжкина достигается для лимфатических узлов размером менее 6,0 см при дозе 26,5 Гр, а для лимфатических узлов более 6,0 см при дозе 32,5 Гр [6]. Эти данные были подтверждены клиническим исследованием M.Loeffler с соавторами (1997 г.), которое показало, что при использовании 20 Гр, 30 Гр и 40 Гр на зоны исходно пораженных лимфатических узлов (на большие массивы доза облучения всегда достигала 40 Гр) в рамках комбинированной химио–лучевой терапии не выявлено различия в результатах лечения: 4–летняя выживаемость, свободная от неудач лечения, составила 86%, 80% и 90% соответственно, а общая выживаемость – 93%, 94% и 88% (р=0,5) [5].
До настоящего времени при лечении первичных больных лимфомой Ходжкина использовались две основные схемы полихимиотерапии – схема МОРР (и ее аналоги) и схема ABVD. Длительный, 30–летний спор о преимуществе одной из схем был решен в последнее десятилетие в пользу программы ABVD. В конце 80–х – начале 90–х годов три крупные исследовательские группы опубликовали результаты больших рандомизированных исследований. Эти исследования показали статистически значимое преимущество комбинированных программ, в которых использовалась полихимиотерапия по схеме ABVD, по сравнению с программами со схемой МОРР. В исследовании EORTC (1997 г.) при одинаковой 10–летней общей выживаемости (больные с I–II стадиями лимфомы Ходжкина и неблагоприятным прогнозом, 6 циклов полихимиотерапии и лучевая терапия) риск неудачи лечения к 10 годам составил 24% для больных, получавших химиотерапию МОРР, и 12% для больных, получавших химиотерапию ABVD (p<0,01). В исследовании Миланской группы (1987 г.) выявилось преимущество схемы ABVD перед схемой МОРР как по непосредственным результатам (частота полных ремиссий 92% и 82% соответственно, p<0,02), так и по отдаленным – семилетняя выживаемость до прогрессирования составила 63% и 91% (p<0,02), а общая выживаемость – 68% и 77% (p<0,003) соответственно. В исследовании CALGB (Cancer and Leukemia group B, 1992 г.) также выявилось преимущество в 7–летней общей выживаемости (77% против 68%, p<0,02) и 7–летней выживаемости, свободной от неудач лечения (81% против 63%, p<0,03) [5]. В прошедшем году GHSH также подтвердила преимущество программы ABVD перед программой МОРР. Поэтому на V международном симпозиуме по лимфоме Ходжкина в сентябре 2001 года в Кельне схема ABVD (адриамицин 25 мг/м 2 , блеомицин 10 мг/м 2 , винбластин 6 мг/м 2 , дакарбазин 375 мг/м 2 , все препараты вводятся в 1 и 15–й дни с интервалом в 2 недели) была признана приоритетной для первичных больных с лимфомой Ходжкина.
В последние десятилетия комбинированное химио–лучевое лечение прочно заняло лидирующее положение в лечении всех первичных больных лимфомой Ходжкина.
Для первичных больных лимфомой Ходжкина основной идеологией терапии стало положение: «Объем лечения соответствует объему поражения». Разделение больных на три прогностические группы облегчает выбор адекватной программы лечения.
Лечение больных с благоприятным прогнозом
Лечение больных промежуточной прогностической группы
Лечение больных неблагоприятной прогностической группы
Для лечения этой группы больных всегда использовалась полихимиотерапия. Непосредственная эффективность лечения достигала 60–80% полных ремиссий, но 5–летняя выживаемость редко превышала 60%, а выживаемость, свободная от неудач лечения, достигла лишь 40% [2,3,5]. В начале 80–х годов две группы исследователей (из Ванкувера и из Милана) предложили объединить в одной программе обе схемы полихимиотерапии первой линии (MOPP и ABVD) для повышения эффективности терапии. В 80–х – начале 90–х годов 9 крупных исследовательских групп провели многоцентровые рандомизированные исследования, пытаясь доказать преимущество 7–8–компонентной полихимиотерапии перед 4–компонентной. Только в 3 из 9 исследований было показано незначительное преимущество многокомпонентной химиотерапии перед 4–компонентной по безрецидивной выживаемости, однако остальные 6 исследований не выявили никаких различий [4,5].
В начале 90–х годов две группы исследователей – из Стэнфорда и из Германии (GHSG) – независимо друг от друга предложили новую концепцию для лечения этих больных. Проанализировав предшествовавшие программы лечения в большой группе больных (более 700 человек в группе GHSG), эти исследователи предложили иные принципы интенсификации лечения. Кроме объединения в одной схеме основных препаратов первой линии и эскалации доз, был сокращен интервал между циклами химиотерапии, чем достигалась более высокая еженедельная дозная нагрузка в течение всей программы лечения. Широкое внедрение в лечебную практику гранулоцитарных и макрофагальных колониестимулирующих факторов (граноцит, нейпоген, лейкомакс) позволило проводить всю программу лечения в оптимальном режиме без удлинения интервалов.
Стэнфордская группа предложила программу Stanford V, а GHSG – схемы ВЕАСОРР–базовый и ВЕАСОРР–эскалированный с добавлением лучевой терапии в дозе 30–36 Гр на зоны исходно больших массивов и/или остаточные опухолевые массы. Программа Stanford V состоит из 12–недельной беспрерывной полихимиотерапии и последующей лучевой терапии у больных, не достигших полной ремиссии. Лечение получили 126 больных и при 4,5–летней медиане наблюдения прогнозируемая 8–летняя общая выживаемость составила 96%, а выживаемость, свободная от неудач лечения – 89% [5]. GHSG предложила программу, состоящую из 8 циклов полихимиотерапии ВЕАСОРР базового или эскалированного уровня с последующим облучением. Эта исследовательская группа представила наиболее убедительные доказательства преимущества нового принципа лечения в рандомизированном многоцентровом исследовании. Было проведено сравнение 8 циклов ВЕАСОРР базового (циклофосфамид 650 мг/м 2 в 1–й день, адрибластин 25 мг/м 2 в 1–й день, вепезид 100 мг/м 2 1–3–й дни, прокарбазин 100 мг/м 2 1–7 дни, преднизолон 40 мг/м 2 1–8 дни, блеомицин 10 мг/м 2 в 8–й день и винкристин 1,4 мг/м 2 в 8–й день, курс возобновляется на 21–й день) и эскалированного (по дозам адрибластина, вепезида и циклофосфамида) уровней, со стандартной полихимиотерапией СОРР/ABVD (4 двойных цикла). Облучение зон исходно больших массивов и/или остаточных опухолевых масс проводилось во всех трех сравниваемых программах. Всего в исследование было включено 689 больных. Частота полных ремиссий составила 83%, 88% и 95% в группах больных, получавших полихимиотерапию СОРР/ABVD, ВЕАСОРР–базовый и ВЕАСОРР–эскалированный. Статистически значимо больше было больных с прогрессированием заболевания в группе, получавшей СОРР/ABVD – 13% по сравнению с 9% и 2% соответственно в группах, получавших ВЕАСОРР–базовый и ВЕАСОРР–эскалированный, что и обеспечило лучшую 2–летнюю выживаемость, свободную от неудач лечения в группах, получавших ВЕАСОРР: 72%, 81%, 89% соответственно, р
В РОНЦ с декабря 1998 г. проводится лечение по программе ВЕАСОРР–базовый 67 больных. К январю 2002 г. закончили лечение, после чего прослежены в течение 3 месяцев и оценены 25 больных. Общее число циклов полихимиотерапии составило 192, но в стационаре проведено лишь 40 циклов – 20% от общего числа циклов, что свидетельствует о хорошей переносимости программы. Медиана наблюдения составила 17 месяцев. Острый миелоидный лейкоз М4 развился в полной ремиссии лимфомы Ходжкина у 1 больной. Частота полных ремиссий достигла 88%, выживаемость, свободная от неудач лечения на медиану наблюдения – 75%, а общая выживаемость – 83%.
Таким образом, прошедшее столетие показало возможность излечения большинства больных лимфомой Ходжкина, а на рубеже столетий были сформулированы новые концепции лечения этих больных. Ушли в прошлое радикальная лучевая терапия и широкопольное облучение. Лучевая терапия стала применяться для всех больных только в сочетании с химиотерапией, исключительно на зоны поражения и в дозах не выше 30–40 Гр. Четко определилась тенденция к дальнейшему снижению суммарных очаговых доз облучения.
Основным лечебным принципом стало соответствие объема терапии объему опухолевой массы. Разделение больных на прогностические группы в соответствии с объемом опухолевой массы позволило более адекватно выбирать программу лечения. Так, для благоприятной прогностической группы с минимальным объемом поражения показан минимальный объем лечения – 2–4 цикла химиотерапии + облучение только исходно пораженных лимфатических коллекторов; для промежуточной прогностической группы – 4–6 циклов полихимиотерапии + облучение только исходно пораженных зон; для неблагоприятной прогностической группы с большим объемом опухоли максимальный объем лечения – 8 циклов полихимиотерапии + облучение зон исходно больших массивов и/или зон с остаточными лимфатическими узлами.
1. Клиническая онкогематология.// Ред. Волкова М.А. // Москва, Медицина, 2001.
2. Bailliere’s Clinical Haematology. International Practice and Research. Hodgkin’s Disease. // Guest editor V. Diehl. – 1996.
3. Cancer. Principles & Practice of Oncology. 4th Edition. // Ed. by V.T.DeVita, S. Hellman, S.A. Rosenberg // Philadelphia. – 1993. – V 2. – Р. 1819–1858.
4. Diehl V., Franklin J., Hansenclever D. et al. // Ann. of Oncol. – 1998. – V 9. (Suppl 5). – P. 68 – 71.
5. Hodgkin’s disease. // Ed. by Mauch P.V., Armitage J.O., Diehl V. et al // Philadelphia. – 1999.
6. Brincker H., Bentzen S.M.//Radiotherapy & Oncology, 30 (1994), 227–230.
7. Ruffer J–U., Sieber M., Pfistner B., et al.// Leukemia & Lymphoma –2001. – V 42 (Suppl. 2). – Abstr. P–095.– P.54
8. Zittoun R., Audebert A., Hoerni B. Et al.// J. Clin/ Oncol. – 1985. – V 3. – P. 203–214.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Лечение неходжкинских лимфом - принципы
Подходы к лечению неходжкинских лимфом разнообразны. Наиболее рациональным является выбор лечебной тактики в зависимости от вида неходжкинских лимфом в рамках классификации ВОЗ. Кроме того, учитываются стадия заболевания, возраст больных, прогностические факторы.
Для лечения неходжкинских лимфом используются все известные в онкологии методы лечения.
Хирургическое лечение применяется редко, так как способствует диссеминации опухоли и задерживает использование более эффективных методов. В то же время хирургическое вмешательство может применяться как альтернатива другим видам лечения при первичных экстранодальных неходжкинских лимфом желудочно-кишечного тракта и некоторых экстранодальных неходжкинских лимфом другой локализации (легкое, щитовидная железа, молочная железа, кожа).
При селезеночной неходжкинской лимфоме маргинальной зоны, сопровождающейся цитопенией и появлением клинической симптоматики, ухудшающей качество жизни больных, при отсутствии данных о гепатите С в дебюте заболевания проводится спленэктомия.
Лучевая терапия может использоваться как самостоятельный метод (например, при локализованных стадиях неходжкинских лимфом из малых лимфоцитов или ФЛ), а также в комбинации с химиотерапией или хирургическим лечением. Лучевая терапия может применяться практически при всех видах неходжкинских лимфом.
Химиотерапия является основным методом лечения неходжкинских лимфом, причем используются как монохимиотерапия, так и полихимиотерапия (ПХТ). Выбор препаратов или их комбинации зависит от вида неходжкинских лимфом, стадии заболевания, прогностических факторов, возраста больного, характера сопутствующей патологии, результатов предшествующего лечения и др.

Революционным в лечении неходжкинских лимфом явилось создание так называемых «таргетных» (от англ. «target» — мишень) химиопрепаратов, действующих на определенный клон опухолевых клеток. Первым в этом классе препаратов был ритуксимаб (анти-СD20 моноклональное антитело). В настоящее время наиболее часто используется сочетание традиционной химиотерапии и терапевтических моноклональных антител (химиоиммунотерапия).
Кроме того, началось применение радиоиммунотерапии для лечения неходжкинских лимфом (использование моноклональных антител, меченных радионуклидами).
Высокодозная химиотерапия с трансплантацией аутологичных, реже аллогенных гемопоэтигеских стволовых клеток все шире используется для лечения неходжкинских лимфом, прежде всего при отсутствии полной ремиссии на фоне стандартного лечения, наличии негативных прогностических факторов и при рецидиве заболевания.
Тактика лечения агрессивных и индолентных лимфом существенно различается. Больные индолентными лимфомами после верификации диагноза в ряде случаев могут находиться под наблюдением, и лечение начинается лишь при прогрессировании заболевания. Эта тактика обусловлена тем, что ранняя химиотерапия не увеличивает общую выживаемость пациентов.
Кроме того, большинство больных индолентными лимфомами — люди пожилого и старческого возраста, у которых цитостатическая терапия часто ухудшает течение сопутствующих заболеваний. Лечение больных агрессивными и высокоагрессивными лимфомами, независимо от возраста, необходимо начинать сразу же после установления диагноза. Только такая тактика дает шансы на получение ремиссии и более длительную выживаемость пациентов.
Принципы лечения лимфомы из малых лимфоцитов/хронического лимфолейкоза. Терапевтические подходы сходны с таковыми, представленными в статье «Хронический лимфолейкоз». Кроме того, следует учитывать, что при I—II стадии ЛМЛ как самостоятельный метод может использоваться лучевая терапия, не приводящая к излечению, но позволяющая получать различные по времени ремиссии.
Критерии эффективности лечения
Критерии эффективности лечения неходжкинских лимфом аналогичны использующимся для лечения лимфогранулематоза. В настоящее время внедряются так называемые «Пересмотренные критерии ответа лимфом». В этих критериях учитываются данные, полученные при позитронно-эмиссионной томографии с компьютерной томографией (ПЭТ-КТ), т. е. не только размеры опухолевых образований и динамика их регресса, но и динамика исчезновения активности опухоли. В связи с тем что ПЭТ-КТ пока не является широко доступным методом исследования, могут использоваться и прежние критерии эффективности лечения лимфом.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Мантийноклеточная лимфома ( Лимфомой из клеток мантийной зоны )
Мантийноклеточная лимфома – это зрелая В-клеточная неходжкинская лимфома, которая возникает из мелких и средних клеток с неправильными контурами ядер. Основной причиной заболевания называют генную транслокацию CCND1. Клинические проявления включают малоболезненное увеличение лимфоузлов, гепатоспленомегалию, неспецифический интоксикационный синдром. Диагностика мантийноклеточной опухоли основана на результатах цитологического и иммуногистохимического анализа биоптатов. Лечение болезни предполагает интенсивные схемы химио- и иммунотерапии, трансплантацию костного мозга, симптоматическую терапию.
МКБ-10


Общие сведения
Диагноз «мантийноклеточная лимфома» (МКЛ), которую также называют лимфомой из клеток мантии, впервые появился в 1994 г. в «Пересмотренной Европейско-Американской классификации лимфоидных опухолей». Она составляет 3-10% от всех неходжкинских лимфом. Частота встречаемости заболевания варьирует от 0,5-0,7 случаев на 100 тыс. населения младше 65 лет до 3,9 случая в старшей возрастной группе. В России такой диагноз ежегодно обнаруживают примерно у 2500 пациентов. Чаще всего патологию выявляют у мужчин после 60 лет.
Причины
В 95% случаев развитие МКЛ связывают с транслокацией гена CCND1 в область конституционально гиперэкспресированных на В-лимфоцитах генов IgVH. Молекулярно-генетическое описание классического переноса – (11;14) (q13;q32), реже встречаются варианты t(2;11)(p11;q13) и t(11;22)(q13;q11). Оставшиеся 5% случаев заболевания вызваны перестройкой протоонкогена в гены легких цепей иммуноглобулинов.
Факторы риска
Значимую роль в развитии лимфопролиферативных процессов играют провоцирующие факторы. К наиболее известным из них относятся вирусные агенты: возбудитель гепатита С, вирус иммунодефицита человека, вирус Эпштейна-Барр. Вероятность мантийноклеточной лимфомы повышается среди пациентов с первичными иммунодефицитами и больных, которые длительное время получают иммуносупрессивную терапию в отделениях трансплантологии. Вклад экзогенных канцерогенов пока недостаточно изучен.
Патогенез
Основу заболевания составляет злокачественная трансформация нормальных В-лимфоцитов, которая возникает на фоне транслокации генов и гиперэкспрессии отдельных вариантов циклинов. Современные данные показывают, что повреждение гена CCND1 – не единственное онкогенное событие при МКЛ. В 80% случаев наблюдаются дополнительные цитогенетические поломки и усиление активности комплекса Cyclin D1-CDK4, который стимулирует переход клеток в фазу деления.
Вторым звеном патогенеза при мантийноклеточной лимфоме является усиление синтеза транскрипционного фактора SOX11. Он регулирует деление и рост злокачественных клеток, стимулирует ангиогенез, является прогностически неблагоприятным маркером. Экспрессия SOX11 важна для дифференциальной диагностики различных вариантов неходжкинских лимфом, когда не удается определить типичную для МКЛ транслокацию генов.

Классификация
Изучение молекулярной структуры опухолей позволяет разделить МКЛ на классический и индолентный варианты. Классическая лимфома составляет 80-90% случаев, происходит из В-клеток прегерминального этапа дифференцировки. Индолентный тип имеет мутации генов IGHV и является SOX11-негативным, в отличие от предыдущего варианта. В практической онкогематологии широко применяется модифицированная классификация Ann Arbor, в которой выделяют 4 стадии:
- СтадияI. Характеризуется вовлечением лимфатических узлов одной зоны или единичным поражением экстралимфатической ткани.
- СтадияII. Диагностируется при патологии более двух групп лимфоузлов с одной стороны от диафрагмы, либо при сочетанном поражении одного экстралимфатического органа и соседних лимфатических узлов.
- СтадияIII. Проявляется вовлечением лимфоидной ткани по обе стороны от диафрагмы, в том числе с единичным или множественным поражением экстранодулярных образований.
- СтадияIV. Устанавливается при диссеминированных поражениях экстралимфатических органов, независимо от вовлечения в процесс лимфоузлов.
Большое значение для врача-онколога имеет оценка прогностического индекса мантийноклеточной лимфомы. Для расчета этого показателя учитывают возраст пациента, уровень лактатдегидрогеназы крови, число лейкоцитов и обще состояние здоровья. Низкий риск прогрессирования устанавливается при сумме 0-3 балла, промежуточный – 4-5 баллов, высокий – 6-11 баллов.
Симптомы мантийноклеточной лимфомы
Основным проявлением заболевания является увеличение лимфатических узлов в одной или нескольких зонах тела. Периферическая лимфаденопатия на начальных этапах болезни протекает бессимптомно. Узлы имеют плотноэластическую консистенцию и остаются подвижными, по мере прогрессирования мантийноклеточной лимфомы они сливаются в обширные конгломераты. Кожа над увеличенными лимфоузлами не изменена, болевой синдром встречается редко.
Вторым типичным симптомом МКЛ является интоксикация. Больные жалуются на повышение температуры тела, обильное потоотделение вечером и ночью, слабость и снижение работоспособности. Беспокоит кожный зуд, из-за чего на теле остаются множественные следы расчесов. Опухолевый процесс сопровождается резким снижением массы тела: многие пациенты худеют на 10 кг за 2-3 месяца. Вследствие увеличения печени возможна тяжесть и дискомфорт в правом подреберье.
Осложнения
Основной проблемой мантийноклеточной лимфомы считается ее рецидивирование, которое не всегда удается предупредить даже интенсивными схемами фармакотерапии. Увеличение глубоких лимфоузлов чревато компрессией трахеи, пищевода, кишечника и мочеточников. Сдавление органов вызывает дыхательную недостаточность, кишечную непроходимость, задержку мочи. Иммуносупрессия повышает риск бактериальных, вирусных и грибковых инфекций.
Диагностика
Пациенты с симптомами лимфопролиферативных заболеваний проходят обследование у врача-онкогематолога. При первичном осмотре обращают внимание на количество и размеры увеличенных лимфоузлов, наличие гепатоспленомегалии, антропометрические показатели и внешние признаки белково-энергетической недостаточности. Для постановки диагноза назначаются следующие методы исследования:
- УЗИ лимфатических узлов. С помощью сонографии обнаруживают увеличение периферических и внутрибрюшных лимфоузлов, изменение их структуры. Дополнительно проводится ультразвуковая визуализация печени и селезенки, чтобы определить линейные размеры и структуру паренхимы органов.
- Биопсия лимфоузлов. Инвазивная диагностика показана всем пациентам с подозрением на МКЛ перед назначением противоопухолевого лечения. Для исследования необходим образец ткани увеличенного лимфоидного образования или пораженного экстралимфатического органа.
- Компьютерная томография. Исследование шеи, грудной и брюшной полости рекомендовано для оценки размеров и степени распространения лимфаденопатии. По показаниям выполняется МРТ, ПЭТ-КТ, радиоизотопное сканирование с галлием.
- Гистологическое исследование. При мантийноклеточном типе лимфомы определяется зрелоклеточная опухоль с нодулярным, диффузным или смешанным характером роста. При осмотре под микроскопом клетки имеют ядра неправильной формы и ободок бледной цитоплазмы.
- Иммуногистохимический анализ. Для клеток МКЛ характерна фиксация поверхностных иммуноглобулинов M и D, которые позитивны по CD20, CD79a, CD5, CD43. Наблюдается положительное окрашивание на ядерный циклин D1. По результатам иммуногистохимии верифицируется морфологическая форма опухоли.
- Анализы крови. В гемограмме определяют повышение СОЭ, снижение числа эритроцитов и гемоглобина, умеренный тромбоцитоз. В биохимическом анализе крови особое внимание обращают на показатели ЛДГ, общего белка, электролитов, чтобы выявить синдром опухолевого лизиса и сопутствующие поражения внутренних органов. В коагулограмме наблюдается рост Д-димера.
Дифференциальная диагностика
Мантийноклеточную лимфому дифференцируют с более распространенными причинами лимфаденопатии:
- лимфогранулематозом;
- инфекционным мононуклеозом;
- специфическими инфекционными лимфаденитами при бруцеллезе, сифилисе, туберкулезе.
При локализации опухоли в области средостения необходимо исключить тимому. В рамках иммуногистохимического исследования проводится дифференциальная диагностика разных типов неходжкинских лимфом.

Лечение мантийноклеточной лимфомы
Консервативная терапия
Основу лечения заболевания составляет интенсивная схема иммунохимиотерапии с последующей консолидацией. Выбор терапевтической программы зависит от молекулярно-генетических особенностей опухоли, возраста и соматического статуса пациента, тяжести сопутствующих заболеваний. Учитывая агрессивное течение классической МКЛ, терапию рекомендовано начинать в максимально ранние сроки. При индолентной форме возможна выжидательная тактика.
Оптимальным вариантом признана высокодозная химиотерапия, которая проводится по общепринятым протоколам. Она включает один или несколько противоопухолевых препаратов с разными механизмами действия. У пациентов до 65 лет без значимых коморбидных состояний фармакотерапию дополняют трансплантацией аутологичных гемопоэтических стволовых клеток. ТГСК предшествует кондиционирование, которое требует сочетания лучевой терапии и химиотерапии.
Для облегчения состояния больных во время курса иммунохимиотерапии назначается симптоматическое лечение. Обязательно используют обезболивающую терапию, в том числе с применением опиоидных анальгетиков. Важную роль имеет профилактика тошноты и рвоты препаратами центрального действия. Проводится коррекция уровня форменных элементов крови, устраняются проявления нутритивного дефицита.
Экспериментальное лечение
Особое внимание уделяется терапии пациентов старше 65 лет, когда необходимо найти баланс между противоопухолевым действием препаратов и допустимыми побочными эффектами. Большой интерес представляют режимы «chemo-free», которые включают индукционный этап и поддерживающую терапию. Длительность протоколов не превышает 3 года. В клинических исследованиях схема «chemo-free» показывает общую 5-летнюю выживаемость на уровне 77%.
Стандартные схемы химиотерапии дополняются новыми иммунотерапевтическими препаратами. Хорошие перспективы имеют ингибиторы протеасомы 26S, которая взаимодействует с комплексом Cyclin D1–CDK4. В комплексном лечении применяются ингибиторы В-клеточного рецептора, которые угнетают пролиферацию опухолевых клеток. Для терапии рецидивирующей МКЛ используются препараты из группы ингибиторов mTOR-киназы.
Прогноз и профилактика
Появление новых лекарственных средств позволяет снять «печать фатальности» с мантийноклеточной лимфомы. Однако общая 5-летняя выживаемость составляет не более 71%, выживаемость без прогрессирования – 45%. Более благоприятный прогноз для больных с индолентным вариантом патологии, который отличается невысокой опухолевой нагрузкой и низкой пролиферативной активностью (уровень ядерного белка Ki67 менее 10%). Меры профилактики МКЛ пока не разработаны.
2. Мантийноклеточная лимфома: история, современные принципы диагностики, лечение (обзор литературы)/ Г.С. Тумин// Клиническая онкогематология. – 2020. – №13.
3. Мантийноклеточная лимфома: программное лечение первичных больных в возрасте до 65 лет/ В.И. Воробьев, С.К. Кравченко, Э.Г. Гемджян, Ю.Ю. Лорие// Клиническая онкогематология. – 2013. – №3.
Неходжкинские лимфомы ( Лимфосаркома )
Неходжкинские лимфомы – опухолевые заболевания лимфатической системы, представленные злокачественными B- и T-клеточными лимфомами. Первичный очаг может возникать в лимфатических узлах либо других органах и в дальнейшем метастазировать лимфогенным или гематогенным путем. Клиника лимфом характеризуется лимфаденопатией, симптомами поражения того или иного органа, лихорадочно-интоксикационным синдромом. Диагностика основывается на клинико-рентгенологических данных, результатах исследования гемограммы, биоптата лимфоузлов и костного мозга. Противоопухолевое лечение включает курсы полихимиотерапии и лучевой терапии.

Неходжкинские лимфомы (НХЛ, лимфосаркомы) – различные по морфологии, клиническим признакам и течению злокачественные лимфопролиферативные опухоли, отличные по своим характеристикам от лимфомы Ходжкина (лимфогранулематоза). В зависимости от места возникновения первичного очага гемобластозы делятся на лейкозы (опухолевые поражения костного мозга) и лимфомы (опухоли лимфоидной ткани с первичной внекостномозговой локализацией). На основании отличительных морфологических признаков лимфомы, в свою очередь, подразделяются на ходжкинские и неходжкинские; к числу последних в гематологии относят В- и Т-клеточные лимфомы. Неходжкинские лимфомы встречаются во всех возрастных группах, однако более половины случаев лимфосарком диагностируется у лиц старше 60 лет. Средний показатель заболеваемости среди мужчин составляет 2-7 случая, среди женщин – 1-5 случаев на 100 000 населения. В течение последних лет прослеживается тенденция к прогрессирующему увеличению заболеваемости.
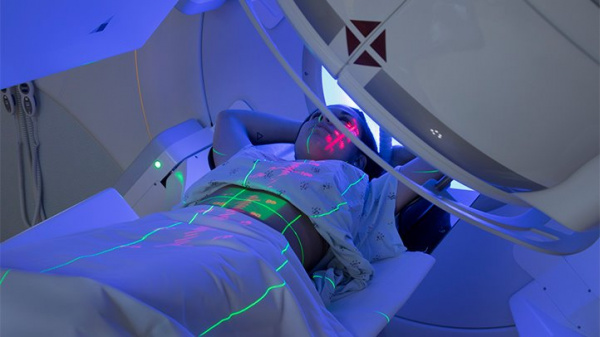
Этиология лимфосарком достоверно неизвестна. Более того, причины лимфом различных гистологических типов и локализаций существенно варьируются. В настоящее время правильнее говорить о факторах риска, повышающих вероятность развития лимфомы, которые на данный момент хорошо изучены. Влияние одних этиофакторов выражено значительно, вклад других в этиологию лимфом весьма несущественен. К такого рода неблагоприятным предпосылкам относятся:
- Инфекции. Наибольшим цитопатогенным эффектом на лимфоидные клетки обладает вирус иммунодефицита человека (ВИЧ), гепатита С, Т-лимфотропный вирус 1 типа. Доказана связь инфицирования вирусом Эпштейна-Барр с развитием лимфомы Беркитта. Известно, что инфекция Helicobacter pylori, ассоциированная с язвенной болезнью желудка, может вызывать развитие лимфомы той же локализации.
- Дефекты иммунитета. Риск возникновения лимфом повышается при врожденных и приобретенных иммунодефицитах (СПИДе, синдроме Вискотта-Олдрича, Луи-Бар, Х-сцепленном лимфопролиферативном синдроме и др.). У пациентов, получающих иммуносупрессивную терапию по поводу трансплантации костного мозга или органов, вероятность развития НХЛ увеличивается в 30-50 раз.
- Сопутствующие заболевания. Повышенный риск заболеваемости НХЛ отмечается среди пациентов с ревматоидным артритом, красной волчанкой, что может быть объяснено как иммунными нарушениями, так и использованием иммуносупрессивных препаратов для лечения данных состояний. Лимфома щитовидной железы обычно развивается на фоне аутоиммунного тиреоидита.
- Токсическое воздействие. Прослеживается причинно-следственная связь между лимфосаркомами и предшествующим контактом с химическими канцерогенами (бензолом, инсектицидами, гербицидами), УФ-излучением, проведением лучевой терапии по поводу онкологического заболевания. Прямое цитопатическое действие оказывают цитостатические препараты, применяемые для химиотерапии.
Патологический лимфогенез инициируется тем или иным онкогенным событием, вызывающим нарушение нормального клеточного цикла. В этом могут быть задействованы два механизма - активация онкогенов либо подавление опухолевых супрессоров (антионкогенов). Опухолевый клон при НХЛ в 90% случаев формируется из В-лимфоцитов, крайне редко – из Т-лимфоцитов, NK- клеток или недифференцированных клеток.
Для различных типов лимфом характерны определенные хромосомные транслокации, которые приводят к подавлению апоптоза, утрате контроля над пролиферацией и дифференцировкой лимфоцитов на любом этапе. Это сопровождается появлением клона бластных клеток в лимфатических органах. Лимфоузлы (периферические, медиастинальные, мезентериальные и др.) увеличиваются в размерах и могут нарушать функцию близлежащих органов. При инфильтрации костного мозга развивается цитопения. Разрастание и метастазирование опухолевой массы сопровождается кахексией.
Лимфосаркомы, первично развивающиеся в лимфоузлах называются нодальными, в других органах (небной и глоточных миндалинах, слюнных железах, желудке, селезенке, кишечнике, головном мозге, легких, коже, щитовидной железе и др.) - экстранодальными. По структуре опухолевой ткани НХЛ делятся на фолликулярные (нодулярные) и диффузные. По темпам прогрессирования лимфомы классифицируются на индолентные (с медленным, относительно благоприятным течением), агрессивные и высоко агрессивные (с бурным развитием и генерализацией). При отсутствии лечения больные с индолентными лимфомами живут в среднем 7 – 10 лет, с агрессивными – от нескольких месяцев до 1,5-2 лет.
Современная классификация насчитывает свыше 30 различных видов лимфосарком. Большая часть опухолей (85%) происходит из В-лимфоцитов (В-клеточные лимфомы), остальные из Т-лимфоцитов (Т-клеточные лимфомы). Внутри этих групп существуют различные подтипы неходжкинских лимфом. Группа В-клеточных опухолей включает:
- диффузную В-крупноклеточную лимфому – самый распространенный гистологический тип лимфосарком (31%). Характеризуется агрессивным ростом, несмотря на это почти в половине случаев поддается полному излечению.
- фолликулярную лимфому – ее частота составляет 22% от числа НХЛ. Течение индолентное, однако возможна трансформация в агрессивную диффузную лимфому. Прогноз 5-летней выживаемости – 60-70%.
- мелкоклеточную лимфоцитарную лимфомуи хронический лимфоцитарный лейкоз – близкие типы НХЛ, на долю которых приходится 7% от их числа. Течение медленное, но плохо поддающееся терапии. Прогноз вариабелен: в одних случаях лимфосаркома развивается в течение 10 лет, в других – на определенном этапе превращается в быстрорастущую лимфому.
- лимфому из мантийных клеток– в структуре НХЛ составляет 6%. Пятилетний рубеж выживаемости преодолевает лишь 20% больных.
- В-клеточные лимфомы из клеток маргинальной зоны – делятся на экстранодальные (могут развиваться в желудке, щитовидной, слюнных, молочных железах), нодальные (развиваются в лимфоузлах), селезеночную (с локализацией в селезенке). Отличаются медленным локальным ростом; на ранних стадиях хорошо поддаются излечению.
- В-клеточную медиастинальную лимфому – встречается редко (в 2% случаев), однако в отличие от других типов поражает преимущественно молодых женщин 30-40 лет. В связи с быстрым ростом вызывает компрессию органов средостения; излечивается в 50% случаев.
- макроглобулинемию Вальденстрема (лимфоплазмоцитарную лимфому) – диагностируется у 1% больных с НХЛ. Характеризуется гиперпродукцией IgM опухолевыми клетками, что приводит к повышению вязкости крови, сосудистым тромбозам, разрывам капилляров. Может иметь как относительно доброкачественное (с выживаемостью до 20 лет), так и скоротечное развитие (с гибелью пациента в течение 1-2 лет).
- волосатоклеточный лейкоз– очень редкий тип лимфомы, встречающийся у лиц пожилого возраста. Течение опухоли медленное, не всегда требующее лечения.
- лимфому Беркитта – на ее долю приходится около 2% НХЛ. В 90% случаев опухоль поражает молодых мужчин до 30 лет. Рост лимфомы Беркитта агрессивный; интенсивная химиотерапия позволяет добиться излечение половины больных.
- лимфому центральной нервной системы – первичное поражение ЦНС может затрагивать головной или спинной мозг. Чаще ассоциируется с ВИЧ-инфекцией. Пятилетняя выживаемость составляет 30%.
Неходжкинские лимфомы Т-клеточного происхождения представлены:
- Т-лимфобластной лимфомой или лейкозом из клеток-предшественников – встречается с частотой 2%. Различаются между собой количеством бластных клеток в костном мозге: при 25% - как лейкоз. Диагностируется преимущественно у молодых людей, средний возраст заболевших – 25 лет. Худший прогноз имеет Т-лимфобластный лейкоз, показатель излечения при котором не превышает 20%.
- периферическими Т-клеточными лимфомами, включающими кожную лимфому (синдром Сезари, грибовидный микоз), ангиоиммунобластную лимфому, экстранодальную лимфому из естественных киллеров, лимфому с энтеропатией, панникулитоподобную лимфому подкожной клетчатки, крупноклеточную анапластическую лимфому. Течение большей части Т-клеточных лимфом быстрое, а исход неблагоприятный.

Симптомы
Варианты клинических проявлений НХЛ сильно варьируются в зависимости от локализации первичного очага, распространенности опухолевого процесса, гистологического типа опухоли и пр. Все проявления лимфосарком укладываются в три синдрома: лимфаденопатии, лихорадки и интоксикации, экстранодального поражения. В большинстве случаев первым признаком НХЛ служит увеличение периферических лимфоузлов. Вначале они остаются эластичными и подвижными, позднее сливаются в обширные конгломераты. Одновременно могут поражаться лимфоузлы одной или многих областей. При образовании свищевых ходов необходимо исключить актиномикоз и туберкулез.
Такие неспецифические симптомы лимфосарком, как лихорадка без очевидных причин, ночная потливость, потеря веса, астения в большинстве случаев указывают на генерализованный характер заболевания. Среди экстранодальных поражений доминируют неходжкинские лимфомы кольца Пирогова-Вальдейера, ЖКТ, головного мозга, реже поражаются молочная железа, кости, паренхима легких и др. органы. Лимфома носоглотки при эндоскопическом исследовании имеет вид опухоли бледно-розового цвета с бугристыми контурами. Часто прорастает верхнечелюстную и решетчатую пазуху, орбиту, вызывая затруднение носового дыхания, ринофонию, снижение слуха, экзофтальм.
Первичная лимфосаркома яичка может иметь гладкую или бугристую поверхность, эластическую или каменистую плотность. В некоторых случаях развивается отек мошонки, изъязвление кожи над опухолью, увеличение пахово-подвздошных лимфоузлов. Лимфомы яичка предрасположены к ранней диссеминации с поражением второго яичка, ЦНС и др.
Лимфома молочной железы при пальпации определяется как четкий опухолевый узел или диффузное уплотнение груди; втяжение соска нехарактерно. При поражении желудка клиническая картина напоминает рак желудка, сопровождаясь болями, тошнотой, потерей аппетита, снижением веса. Абдоминальные лимфосаркомы могут проявлять себя частичной или полной кишечной непроходимостью, перитонитом, синдромом мальабсорбции, болями в животе, асцитом. Лимфома кожи проявляется зудом, узелками и уплотнением красновато-багрового цвета. Первичное поражение ЦНС более характерно для больных СПИДом – течение лимфомы данной локализации сопровождаются очаговой или менингеальной симптоматикой.
Наличие значительной опухолевой массы может вызывать сдавление органов с развитием жизнеугрожащих состояний. При поражении медиастинальных лимфоузлов развивается компрессия пищевода и трахеи, синдром сдавления ВПВ. Увеличенные внутрибрюшные и забрюшинные лимфатические узлы могут вызвать явления кишечной непроходимости, лимфостаза в нижней половине туловища, механической желтухи, компрессии мочеточника. Прорастание стенок желудка или кишечника опасно возникновением кровотечения (в случае аррозии сосудов) или перитонита (при выходе содержимого в брюшную полость). Иммуносупрессия обусловливает подверженность пациентов инфекционным заболеваниям, представляющим угрозу для жизни. Для лимфом высокой степени злокачественности характерно раннее лимфогенное и гематогенное метастазирование в головной и спинной мозг, печень, кости.
Вопросы диагностики неходжкинских лимфом находятся в компетенции онкогематологов. Клиническими критериями лимфосаркомы служат увеличение одной или нескольких групп лимфоузлов, явления интоксикации, экстранодальные поражения. Для подтверждения предполагаемого диагноза необходимо проведение морфологической верификации опухоли и инструментальной диагностики:
- Исследование клеточного субстрата опухоли. Выполняются диагностические операции: пункционная или эксцизионная биопсия лимфоузлов, лапароскопия, торакоскопия, аспирационная пункция костного мозга с последующими иммуногистохимическими, цитологическими, цитогенетическими и другими исследованиями диагностического материала. Кроме диагностики, установление структуры НХЛ важно для выбора тактики лечения и определения прогноза.
- Методы визуализации. Увеличение медиастинальных и внутрибрюшных лимфоузлов обнаруживается с помощью УЗИ средостения, рентгенографии и КТ грудной клетки, брюшной полости. В алгоритм обследования по показаниям входят УЗИ лимфатических узлов, печени, селезенки, молочных желез, щитовидной железы, органов мошонки, гастроскопия. С целью стадирования опухоли проводится МРТ внутренних органов; в выявлении метастазов информативны лимфосцинтиграфия, сцинтиграфия костей.
- Лабораторная диагностика. Направлена на оценку факторов риска и функции внутренних органов при лимфомах различных локализаций. В группе риска производится определение ВИЧ-антигена, анти-HCV. Изменение периферической крови (лимфоцитоз) характерно для лейкемизации. Во всех случаях исследуется биохимический комплекс, включающий печеночные ферменты, ЛДГ, мочевую кислоту, креатинин и др. показатели. Своеобразным онкомаркером НХЛ может служить b2-микроглобулин.
Дифференцировать неходжкинские лимфомы приходится с лимфогранулематозом, метастатическим раком, лимфаденитами, возникающими при туляремии, бруцеллезе, сифилисе, туберкулезе, токсоплазмозе, инфекционном мононуклеозе, гриппе, СКВ и др. При лимфомах конкретных локализаций проводятся консультации профильных специалистов: оториноларинголога, гастроэнтеролога, маммолога и т.д.

Лечение
Варианты лечения неходжкинских лимфом включают оперативный метод, лучевую терапию и химиотерапию. Выбор методики определяется морфологическим типом, распространенностью, локализацией опухоли, сохранностью и возрастом больного. В современной онкогематологии приняты протоколы лечения лимфосарком, базирующиеся на использовании:
- Химиотерапии. Наиболее часто лечение лимфом начинают с курса полихимиотерапии. Этот метод может являться самостоятельным или сочетаться с лучевой терапией. Комбинированная химиолучевая терапия позволяет достичь более длительных ремиссий. Лечение продолжается до достижения полной ремиссии, после чего необходимо проведение еще 2-3 консолидирующих курсов. Возможно включение в циклы лечения гормонотерапии.
- Хирургических вмешательств. Обычно применяется при изолированном поражении какого-либо органа, чаще - ЖКТ. По возможности операции носят радикальный характер – выполняются расширенные и комбинированные резекции. В запущенных случаях, при угрозе перфорации полых органов, кровотечения, непроходимости кишечника могут выполняться циторедуктивные вмешательства. Хирургическое лечение обязательно дополняется химиотерапией.
- Лучевой терапии. В качестве монотерапии лимфом применяется только при локализованных формах и низкой степени злокачественности опухоли. Кроме этого, облучение может быть использовано и в качестве паллиативного метода при невозможности проведения других вариантов лечения.
- Дополнительных схем лечения. Из альтернативных методов хорошо себя зарекомендовала иммунохимиотерапия с применением интерферона, моноклональных антител. С целью консолидации ремиссии применяется трансплантация аутологичного или аллогенного костного мозга и введение периферических стволовых клеток.
Прогноз при неходжкинских лимфомах различен, зависит, главным образом, от гистологического типа опухоли и стадии выявления. При местнораспространенных формах долгосрочная выживаемость в среднем составляет 50-60%, при генерализованных - всего 10-15%. Неблагоприятными прогностическими факторами служат возраст старше 60 лет, III-IV стадии онкопроцесса, вовлечение костного мозга, наличие нескольких экстранодальных очагов. Вместе с тем, современные протоколы ПХТ во многих случаях позволяют добиться долгосрочной ремиссии. Профилактика лимфом коррелирует с известными причинами: рекомендуется избегать инфицирования цитопатогенными вирусами, токсических воздействий, чрезмерной инсоляции. При наличии факторов риска необходимо проходить регулярное обследование.
2. Эпидемиология и биология неходжкинских лимфом/ Хансон К.П., Имянитов Е.Н.// Практическая онкология. – 2004 - Т.5, №3.
4. Современные подходы к терапии неходжкинских лимфом/ Поддубная И. В.// Русский медицинский журнал. – 2011. - №22.
Неходжкинские лимфомы
Неходжкинские лимфомы (НХЛ) – это гетерогенная группа злокачественных лимфопролиферативных опухолей, различающихся по биологическим свойствам, морфологическому строению, клиническим проявлениям, ответу на терапию и прогнозу (ВОЗ, 2001 г.).
С 82.1. Фолликулярная неходжкинская лимфома, смешанная, мелкоклеточная с расщепленными ядрами и крупноклеточная фолликулярная.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Диагноз должен быть установлен согласно Классификации опухолей лимфатической системы (ВОЗ, 2001 г.). В скобках указаны иммунофенотипические характеристики соответствующего гистологического варианта.
(CD5 + CD10- CD19 + CD20 +/- CD21+ CD22-/+ CD23 + CD24+ CD103 – FMC-7– cCD38–; иммуноглобулины: sIg(M+/–D) – слабо; cIg – обычно отсутствуют).
(CD5 – CD10 – CD20 + CD21+ CD22 + CD23 –/+ CD24 + CD103 – FMC-7+ cCD38 –; имуноглобулины sIg+ярко; cIg–отсутствуют).
(CD5 – CD10 – CD19 + CD20 + CD21+ CD22 + CD23 – CD24 + CD103- FMC-7+ cCD38 +; иммуноглобулины: sIgM+; cIg + присутствуют).
(CD5 – CD10 – CD19 + CD20 + CD21 + CD22 + CD23 – CD24+ CD103+ FMC-7+ cCD38 –; иммуноглобулины sIg(M+/–D, реже G или A); cIg–обычно отсутствуют)
(CD5 – CD10 – CD19 – CD20 – CD21 – CD22 – CD23 – CD24 – CD103 – FMC-7 – cCD38++; иммуноглобулины: sIg отсутсвуют; cIG присутсвуют (G, A, редко D, E L-цепи).
Экстранодальные В-клеточные лимфомы маргинальной зоны мукозо-ассоциированной лимфоидной ткани (MALT-ома).
(CD5 – CD10 – Cd19 + CD20 + CD21 – Cd22 + CD23 – CD24 – CD103 – FMC-7 + cCD38 – bcl1 –; иммуноглобулины: sIg(M>G>A), cIg присутсвуют (~40%))
(CD5 – CD10 +/– CD19 + CD20 + CD21 + CD22 + CD23 +/- CD24 + CD103 – FMC-7 + cCD38 –; иммуноглобулины: sIg (A, G), не всегда; cIg. BCL2+)
(CD5 + CD10 – CD19 + CD20 + CD21+ CD22 + C23 – CD24 + CD103 – FMC-7+ cCD38 –; иммуноглобулины: sIg(M+/–D), λ>κ; cIg обычно отсутствуют. BCL1+).
(CD5 – CD10 –/+ CD19 + CD20 + Cd21 + CD22+ Cd23 +/– CD24 + CD103 – FMC-7 + cCd38 – BCL6 + BCL-2 –/+; иммуноглобулины sIg чаще положительные, cIg – чаще отрицательные).
Медиастинальная (тимическая) В-крупноклеточная лимфома.
(CD5 – CD10 + CD19 + CD20 + CD21 +/– CD22 + CD23 – CD24 + CD103 – FMC-7(?) cCD38 – BCL6 + BCL2 –; иммуноглобулины: sIgM+; cIg отсутствуют).
Т-лимфобластная лимфома/лейкоз из клеток-предшественников (острый лимфобластный лейкоз из Т-клеток предшественников).
(CD2 + CD3 + CD4 + CD5 + CD7 + CD8 –/+ CD16 – CD30 – CC56 – CD57 – CD25 – TCRαβ + (CD1a – TdT – CD4 + CD8 + в 25% случаев)).
(CD2 + CD3 + CD4 – CD5 – CD7 – CD8 + CD16 + CD30 – CD56 +/– CD57 +/– CD25 – TCRαβ +/– TCRγδ –; редкие варианты CD4 +; CD4 + CD8 +; TCRγδ +).
(CD2 + CD3ε + CD4 – CD5 – CD7 – CD8 +/– CD16 +/– CD30 – CD56 + CD57 –/+ CD25 – TCRαβ –; присутствуют молекулы цитотоксических гранул: гранзим В, перфорин).
(CD2 +/– CD3 + CD4 – CD5 – CD7 + CD8 –/+ CD16 – CD30 +/– CD56 –/+ CD57 – CD25 +/– CD103 + TCRβγ +; присутствуют молекулы цитотоксических гранул: гранзим В, перфорин).
(CD2 + CD3 + CD4 – CD5 – CD7 – CD8 – CD16 – CD30 – CD56 +/– CD57 – CD25(?)TCRαβ – TCRγδ +; присутствуют молекулы цитотоксических гранул: гранзим В, перфорин).
(CD2 +/– CD3 +/– CD4 + CD5 +/– CD7 –/+ CD8 –/+ CD16 – CD30 – CD56 – CD57 – CD25 +/– TCRαβ +/–; особенность: крупные кластеры ФДК (CD21; CD23) вокруг пролиферирующих венул).
Диагностика специфических вариантов Т-лимфом является в большей степени морфологической, нежели иммунологической.
1. Т-лимфобластная лимфома/лейкоз из клеток-предшественников (острый лимфобластный лейкоз из Т-клеток предшественников).
Распределение НХЛ по стадиям осуществляется по классификации Ann Arbor (1971), разработанной для лимфомы Ходжкина.
Стадия I – поражение одной лимфатической зоны или структуры (I) или локализованное поражение одного экстралимфатического органа или ткани (IE) в пределах одного сегмента.
Стадия II – поражение двух или более лимфатических областей по одну сторону диафрагмы, либо локализованное поражение одного экстралимфатического органа или ткани и их регионарных лимфатических узлов с (или без) поражением других лимфатических областей по ту же сторону диафрагмы или без него (IIE). Для II стадии следует указывать число пораженных лимфатических зон.
Стадия III – поражение лимфатических узлов или структур по обе стороны диафрагмы, которое может сочетаться с локализованным поражением одного экстралимфатического органа или ткани (IIIE) либо с поражением селезенки (IIIS) или с поражением того и другого (III I+S).
Стадия IV – диссеминированное поражение одного или нескольких экстралимфатических органов, с поражением лимфатических узлов или без него, либо изолированное поражение экстралимфатического органа с поражением отдаленных (не регионарных) лимфатических узлов. Метастазы в печень или костный мозг – всегда IV стадия.
Отдельно обозначают симптомы интоксикации:
1. В – наличие одного или нескольких из следующих симптомов: ночной профузный пот, температура тела выше 38 о С не менее трех дней подряд без признаков воспалительного процесса, снижение массы тела на 10% за последние 6 мес.
2. А – отсутствие указанных симптомов.
Диагностические критерии*** (Описание достоверных признаков заболевания в зависимости от степени тяжести процесса)
Жалобы обусловлены расположением опухолевых очагов. При поражении лимфатических узлов шеи и средостения – часто сухой кашель, если есть сдавление крупных сосудов грудной полости – цианоз и отечность верхней половины тела и лица с нарушениями дыхания и тахикардией. При поражении лимфатических узлов брюшной полости и забрюшинного пространства – может быть развитие кишечной непроходимости, отеки нижних конечностей, желтуха, нарушение мочеотделения.
При поражении носоглотки – затруднение носового дыхания. При поражении молочной железы – диффузное уплотнение молочной железы. При поражении ЦНС – резкая головная боль, тошнота, рвота. При поражении ЖКТ – похудание, тошнота, рвота, снижение аппетита.
Детальный сбор анамнеза с особым вниманием к наличию симптомов интоксикации и темпу роста лимфатических узлов.
Тщательное пальпаторное обследование всех групп периферических лимфатических узлов (подчелюстных, шейно-надключичных, подключичных, подмышечных, подвздошных, паховых, бедренных, локтевых, затылочных), печени, селезенки. Осмотр ЛОР-врача (небные миндалины, носоглотка).
1. Клинический анализ крови, включая содержание эритроцитов, гемоглобина, тромбоцитов, лейкоцитарную формулу, СОЭ.
2. Биохимический анализ крови, включая исследование креатинина, мочевины, билирубина, общего белка, трансаминаз, ЛДГ, щелочной фосфатазы.
1. УЗИ:
- всех групп периферических лимфатических узлов, включая шейные, над- и подключичные, подмышечные, паховые, бедренные, парааортальных, подвздошных;
4. Рентгенография костей при наличии жалоб у больного на боли, а также при выявлении изменений на сцинтиграммах.
2. Биохимический анализ крови, включая исследование общего белка, креатинина, мочевины, билирубина, трансаминаз, ЛДГ, щелочной фосфатазы.
Эксцизионная биопсия. Для исследования берется самый ранний из появившихся лимфатических узлов, который удаляется полностью. При удалении узел не должен быть поврежден механически. Нежелательно для гистологического исследования использовать паховые лимфатические узлы, если имеются вовлеченные в процесс другие группы лимфатических узлов. Пункционная биопсия для начальной диагностики недостаточна.
Соскоб с кожи для цитологического исследования, а также гистологическое исследования участка кожного покрова при подозрении на поражение кожи.
Трансторакальная биопсия медиастинальных лимфатических узлов, эновидеоторакоскопическая биопсия медиастинальных лимфатических узлов.
Гистологическое исследование ткани лимфатического узла должно сопровождаться иммуногистохимическим исследованием.
1. УЗИ:
- всех групп периферических лимфатических узлов, включая шейные, над- и подключичные, подмышечные, паховые, бедренные, парааортальных, подвздошных;
3. Рентгенография костей при наличии жалоб у больного на боли, а также при выявлении изменений на сцинтиграммах.
4. Клинический анализ крови, включая содержание эритроцитов, гемоглобина, тромбоцитов, лейкоцитарную формулу, СОЭ.
5. Биохимический анализ крови, включая исследование креатинина, мочевины, билирубина, общего белка, трансаминаз, ЛДГ, щелочной фосфатазы.
6. Биопсия костного мозга (трепанобиопсия крыла подвздошной кости). Цитологического исследования недостаточно.
5. Люмбальная пункция (при лимфобластных лимфомах или при подозрении на поражение ЦНС) для исследования спинномозговой жидкости.
Дифференциальный диагноз
Цели лечения - уменьшение размеров лимфоузлов, печени и селезенки, исчезновение (или уменьшение) симптомов опухолевой интоксикации.
Немедикаментозное лечение: режим и диета в зависимости от тяжести состояния пациента и наличия сопутствующей патологии.
Лечение больных проводится с учетом иммуноморфологического варианта лимфомы (лимфоидное преобладание или нет), стадии заболевания и наличия или отсутствия тех или иных факторов риска.
В I стадии лимфом НСЗ до и после лучевой терапии проводятся 2 цикла ПХТ по схеме флюдарабин 25 мг/м 2 в/в, ежедневно, 5 дней или схема СОР. В случае CD 20+ вариантов, рекомендовано сочетанное применение ритуксимаба (375 мг/м 2 – 6 введений) вместе с ПХТ по схеме R-СОР. Альтернативным вариантом могут быть 3 цикла ПХТ с последующей лучевой терапией без дополнительной химиотерапии после облучения, если к моменту начала лучевой терапии была достигнута полная ремиссия.
Больным с опухолями ВСЗ в I стадии до начала лучевой терапии и после нее требуется провести по 3 цикла ПХТ. В комбинацию препаратов должны быть включены антрациклины (R-CHOP, СНОР).
Во IIА стадии всем больным независимо от степени злокачественности следует проводить 6 курсов ПХТ: 3 до и 3 после лучевой терапии. Облучению подлежат только исходные зоны поражения (традиционный режим гамма-терапии до СОД 32-36 Грей). Профилактическое облучение всех групп лимфатических узлов нецелесообразно.
Для значительной части пациентов с лимфомами НСЗ в III-IV стадии процесса не существует излечивающей терапии.
2. R-FCМ* - ритуксимаб 375 мг/м 2 в 0-й день, флударабин 25 мг/м 2 в/в, в 1-3-й день и циклофосфамид 200 мг/м 2 в 1-3 день, митоксантрон – 8 мг/м 2 в 1-й день.
4. R-FМD* - ритуксимаб 375 мг/м 2 в 0-й день, флударабин 25 мг/м 2 в/в, в 1-3-й день и митоксантрон 10 мг/ м 2 в 1-й день, дексаметазон – 20 мг в сутки, в таблетках, в 1-5-й день.
5. R-CHOP* - ритуксимаб 375 мг/м 2 в 0-й день, циклофосфан 750 мг/м 2 в 1-й день, адриабластин 50 мг/м 2 в 1-й день, винкристин 1,4 мг/м 2 в 1-й день и преднизолон 40 мг/м 2 внутрь, в 1-5-й дни. Курсы повторяются каждый 21-й или 14-й день, всего 6- 8 курсов.
* Добавление к схемам ритуксимаба (375 мг/м 2 – в 0-й день, 6 введений) показано в случае CD 20+ вариантов (также см. таблицу «Рекомендованные схемы лечения с ритуксимабом при В-клеточных лимфомах»).
При достижении полной или частичной ремиссии (в том числе после индукционной терапии с включением ритуксимаба), показано проведение поддерживающей терапии ритуксимабом в течение 2-х лет: по 375 мг/м 2 ритуксимаба в виде в/в инфузии, каждые 2 месяца. Целесообразность поддерживающей терапии ритуксимабом убедительно доказана: использование современных терапевтических подходов позволило впервые продемонстрировать увеличение показателя общей выживаемости больных при фолликулярной лимфоме.
При рецидиве лимфомы мантийной зоны эффективно применение бортезомиба (велкейда) в дозе 1,3 мг/м 2 в/в, в 1, 4, 8 и 11 дни, перерыв 10 дней (с 12 по 21 день), всего 4 введения за цикл. Рекомендуется проводить лечение до достижения полной ремиссии с проведением 2-х консолидирующих циклов после достижения полной ремиссии (в среднем до 17 циклов).
При В-клеточных, CD20+ НХЛ НСЗ, фолликулярных или трансформирующихся НХЛ, в том числе рефрактерные, к ритуксимабу применяют зевалин.
Завершающим этапом лечения у больных с III стадией является лучевая терапия. Облучению подвергаются очаги исходного поражения в суммарной дозе 36 Гр. При IV стадии болезни лучевая терапия не является обязательным компонентом лечения, хотя проведение ее не исключено.
У больных с III-IV стадиями НХЛ при полной ремиссии в результате химиолучевого лечения, целесообразно применять поддерживающую терапию интерфероном α-2β в режиме 3 млн МЕ, подкожно, 3 раза в неделю, на протяжении 18 месяцев.
Основным лечебным подходом при III-IV стадии лимфом ВСЗ является ПХТ. Первой линией является схема R-CHOP - ритуксимаб 375 мг/м 2 в 0-й день, циклофосфан 750 мг/м 2 в 1-й день, адриабластин 50 мг/м 2 в 1-й день, винкристин 1,4 мг/м 2 в 1-й день и преднизолон 40 мг/м 2 внутрь, в 1-5-й дни. Курсы повторяются каждый 21-й или 14-й день, всего 6- 8 курсов. Добавление к схемам ритуксимаба ( 375 мг/м 2 – в 0-й день, 6 введений) показано в случае CD 20+ вариантов.
В III стадии после ПХТ следует лучевая терапия в СОД 36-40 Гр на зоны исходного поражения. Облучению подлежат зоны первичного поражения: общая доза на зоны с полной регрессией опухоли после химиотерапии – 36 Гр, при частичной регрессии – 40 Гр. У больных с IV стадией проведение лучевой терапии необязательно, но целесообразно облучить очаги с большой исходной массой опухоли. Облучению подлежат зоны первичного поражения: общая доза на зоны с полной регрессией опухоли после химиотерапии – 36 Гр, при частичной регрессии – 40 Гр. У больных с IV стадией проведение лучевой терапии необязательно.
Лечение лимфобластных лимфом и лимфом из мелких клеток с нерасщепленными ядрами (лимфома Беркитта и типа Беркитта) проводится по программам лечения острых лимфобластных лейкозов.
При химиотерапии агрессивных НХЛ следует стремиться к достижению полной ремиссии. Необходимо избегать снижения доз цитостатических препаратов и удлинения интервалов между курсами. При склонности к нейтропении оправдано назначение с профилактической целью гемопоэтических ростовых факторов.
Для лечения рецидивов предложен ряд схем ПХТ, включающих препараты, которые редко используют на первых этапах лечения: цитозар, цисплатин, метил-гаг, митоксантрон. Эффективность повторного лечения заметно ниже первичного.
В случаях второго, третьего рецидивов, а также первичной рефрактерности, назначение стандартных доз химиопрепаратов бесперспективно. Основным видом лечения в этом случае должна быть высокодозная химиотерапия в условиях специализированных клиник.
Читайте также:
