Лечение отогенного менингита. Методы терапии ушного менингита
Добавил пользователь Евгений Кузнецов Обновлено: 20.01.2026
Пример лечения отогенного менингита. Эффективность спинномозговых пункций при ушном менингите
Под нашим наблюдением с 1957 по 1959 г. было 29 больных. У 11 менингит сочетался с другими внутричерепными осложнениями ушного присхождения: в двух случаях с абсцессом височной доли мозга, в одном — с абсцессом височной доли мозга и синустромбозом, в двух — с абсцессом мозжечка, в одном — с абсцессом мозжечка и синустромбозом, в одном — с субдуральным абсцессом, в двух — с тромбофлебитом и в двух — с экстрадуральным абсцессом.
Указанная группа больных, помимо хирургического лечения, получала также пенициллин и сульфапрепараты. Из 29 больных умерло 17. Начиная с 1950 г. люмбальные пункции применяются исключительно с диагностической целью, а также в качестве контроля за течением болезненного процесса. Таким образом, за время пребывания больного в клинике производится всего 2— 3, максимум 4 пункции. С 1950 по 1952 г. включительно под нашим наблюдением было 24 больных с отогенным менингитом. В 13 случаях менингит комбинировался с другими внутричерепными осложнениями ушного происхождения.
К последним относятся: абсцессы височной доли мозга (2 случая), абсцесс мозжечка и синустромбоз (1 случай), абсцесс височной и лобной доли мозга (1 случай), синустромбоз с клиническими проявлениями сепсиса (5 случаев), субдуральный абсцесс (2 случая), экстрадуральный и перисинуозный абсцессы (2 случая). Из этого числа больных умерло 8 и выздоровело 16. Правда, нужно заметить, что с 1950 г. мы располагали большими возможностями в смысле широкого применения пенициллина, чем до этого периода. Пенициллин с этого времени назначался больным в больших дозах.
Следовательно, введение больших доз пенициллина имело, по нашему мнению, решающее значение для более благоприятного течения и исхода заболевания у больных второй группы.
Сопоставление результатов лечения, касающихся двух групп больных, находившихся в клинике в одинаковые по продолжительности периоды времени, где методика лечения их была одна и та же, с несомненностью говорит не в пользу частых спинномозговых пункций, делаемых с лечебной целью. При пенициллинотерапии лечебные пункции больше не являются необходимой и составной частью лечебных мероприятий при менингите. Пункции вызывают болезненные ощущения, крайне неприятные для больных, а терапевтическое действие их сомнительно.
Исходя из этих соображений, мы не делаем люмбальных пункций с лечебной целью и до сих пор не имели повода, который заставил бы нас пересмотреть нашу точку зрения в этом вопросе.

Спинномозговым пункциям при менингите приписывается симптоматическое значение; они применяются с целью снижения повышенного внутричерепного давления и головной боли. Симптоматическое лечение имеет свою сферу применения. Оно практикуется там, где невозможно воздействие на основной процесс или когда оно направлено в сторону смягчения и ослабления особенно болезненных явлений. Клинические наблюдения показывают, что после поясничного прокола наступает кратковременный декомпрессионный эффект, который вскоре исчезает, так как убыль ликвора быстро пополняется.
Что касается головной боли, то она после пункции, как показывают наблюдения, или усиливается или временно смягчается, чтобы вскоре приобрести прежний характер. Лабильность этих симптомов объясняется тем, что воспалительный процесс в данном случае является тем раздражителем, действие которого на сосудистое сплетение вызывает гиперсекрецию ликвора, отток которого при менингите затруднен. Повышение внутричерепного давления является результатом изменения функций нервных механизмов, регулирующих секрецию и отток церебральной жидкости. Нарушение функций нервных механизмов является результатом инфекционного процесса.
Следовательно, люмбальные пункции при менингите направлены в сторону борьбы со следствием, а не с причиной, т. е. с воспалительным процессом. Причина и следствие в данном случае диалектически связаны между собой. Иногда они в силу определенных обстоятельств меняются местами. Следствие становится причиной, но при менингите этого нет. Лечебные мероприятия при менингите должны быть направлены в сторону непосредственного воздействия на воспалительный процесс, ликвидация его приводит к восстановлению функций нервных механизмов, регулирующих внутричерепное давление.
Эффективно и своевременно примененная терапия, ликвидируя оболочечный процесс, довольно быстро нормализует нарушенную регуляцию внутричерепного давления, имеющего большое значение для функции центральной нервной системы. Результаты современного лечения отогенного менингита со всей очевидностью указывают на то, что клиника располагает очень эффективно действующими препаратами, антибиотиками, сульфапрепаратами, применение которых быстро устраняет воспалительный процесс и его болезненные проявления.
Мы изложили наше мнение, касающееся люмбальных пункций при отогенном менингите. Вместе с тем, в ряде клиник до сих пор эти пункции применяются с лечебной целью при гнойном менингите.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лечение отогенного менингита. Методы терапии ушного менингита
Причины, клиника, диагностика и лечение менингита на фоне отита
Генерализованный бактериальный менингит определяется как воспалительная реакция на бактериальную инфекцию паутинной оболочки и ликвора в субарахноидальном пространстве. Так как субарахноидальное пространство окружает головной мозг, спинной мозг, зрительные нервы, инфекция этого пространства обычно вовлекает всю цереброспинальную ось.
Очаговый менингит может быть определен как местное воспаление твердой мозговой и паутинной оболочек в ограниченной области, прилегающей к гнойному очагу, или как раздражение твердой мозговой оболочки, без жизнеспособных микроорганизмов в ликворе.
Менингит был наиболее частым внутричерепным осложнением среднего отита в эпоху до антибиотиков. С появлением антимикробных препаратов выздоровление от менингита возросло с 10 до 86%, тогда как выздоровление после отогенного менингита составило 59%. В настоящее время внебольничный менингит, вызванный S. pneumonia, имеет летальность от 19 до 37%.
Другие клиницисты подтвердили, что менингит является наиболее распространенным внутричерепным осложнением острого среднего отита. Некоторые исследователи считают, что острый средний отит с большей вероятностью вызывает менингит, чем хронический средний отит. Стрептококковая инфекция мозговых оболочек часто связана с острым средним отитом.
а) Патофизиология менингита. Извлечение анаэробных организмов из ликвора предполагает прорыв абсцесса головного мозга внутрь желудочка. Полимикробная инфекция цереброспинальной жидкости в результате отогенного осложнения встречается редко и составляет менее 1% случаев.
Менингит может быть результатом распространения инфекции из уха путем ретроградного тромбофлебита, эрозии кости и преформированных путей. Важным путем, через который инфекция может достигнуть цереброспинальной жидкости, является лабиринт через круглые и овальные окна. Nager и Kaplan подчеркнули, что этот способ распространения осуществляется через периневральные пространства до внутреннего слухового прохода, реже через эндолимфатические протоки.
Proctor постулировал возникновение отогенного менингита как следствие распространения инфекции через лабиринт и верхушку височной кости. Менингит может развиться после травмы уха с переломом, разрывом твердой мозговой оболочки и истечением ликвора. Менингит также может возникнуть после любого оперативного вмешательства на среднем ухе и сосцевидном отростке.
Из всех больных, перенесших бактериальный менингит, у 5-33% возникала двусторонняя нейросенсорная тугоухость. Papaprella описал патофизиологию гнойного менингогенного лабиринтита как трехэтапную. Острая фаза характеризуется инфильтрацией лейкоцитов, за которой следует стадия фиброза, характеризующаяся фиброзной пролиферацией в пределах перилимфатических пространств. Этап окостенения проявляется наиболее значимыми изменениями у базального оборота улитки возле круглого окна.
Он утверждал, что патологические черты менингогенного гнойного лабиринтита по сути представляют собой тимпаногенный лабиринтит. При исследовании человеческих височных костей Merchant подтвердил предположение, что костный стержень и водопровод улитки могут служить потенциальным путем распространения инфекции от мозговых оболочек к внутреннему уху.
б) Симптомы и клиника менингита. Отогенный менингит часто остается незамеченным. При лечении менингита крайне важно исключить возможную связь с ухом. У большинства врачей подозрение возникает при наличии отореи или очевидной давней болезни уха. У пациента, не имеющего отореи или многолетних отиатрических жалоб, необходимо исключить воспаление среднего уха.
Cawthorne отметил, что симптомы, как правило, быстрее развиваются при наличии острого среднего отита. Самыми ранними симптомами являются головная боль, лихорадка, рвота, светобоязнь, раздражительность и беспокойство. У детей могут быть судороги. По мере прогрессирования инфекции головная боль усиливается, и рвота становится более выраженной. Ригидность затылочных мышц с невозможностью согнуть шею так, чтобы подбородок коснулся груди начинается с обычного неудобства с последующим усугублением.
Симптом Брудзинского — неспособность сгибать ногу без движения противоположной ноги (или сгибание шеи, в результате чего сгибаются бедра и колени), является признаком менингита. Точно также, симптом Кернига — неспособность разогнуть ногу, лежа на спине с приведенным бедром к животу, наводит на мысль о менингите.

в) Диагностика отогенного менингита. Компьютерная томография (КТ) височных костей показывает состояние височной кости и окружающих структур. Весьма полезна КТ с высоким разрешением, и такая томография является методом выбора. В настоящее время доступно быстрая КТ, это уменьшает время для получения сканов височных костей с высоким разрешением, что особенно важно у детей при исключении врожденного порока развития уха.
КТ помогает исключить наличие врожденных пороков развития уха, которые способствуют истечению цереброспинальной жидкости через ассоциированную фистулу внутреннего уха. Костные структуры лучше всего визуализируются на КТ.
Магнитно-резонансная томография (МРТ) обеспечивает лучшую визуализацию мозгового вещества, жидкостей среднего уха и воспалительных изменений в головном мозге и мозговых оболочках. Детализация костных частей невозможна. Распространение заболевания среднего уха на окружающую кость визуализируется не четко.
КТ или МРТ могут определить эффект массы, способный вызвать образование грыжи. Таким образом, визуализация обычно проводится перед спинномозговой пункцией. Хотя обследование глазного дна может показать нечеткие края зрительного диска или даже спазм сосудов, иногда его бывает трудно выполнить у не настроенного на сотрудничество пациента.
Крайне важно определить возбудитель и источник инфекции. Спинномозговая пункция выполняется для получения цереброспинальной жидкости и ее бактериологического анализа. При менингите ликвор мутный или желтый (ксантохромный); в нем определяется лейкоцитоз, низкий уровень глюкозы, высокое содержание белка. Возбудителя определяют при помощи микроскопического исследования окрашенных по Граму мазков с подтверждением посевом на культуру; проведение теста на чувствительность помогает в выборе подходящего противомикробного препарата. Материал следует забирать из уха, особенно при наличии гнойного отделяемого.
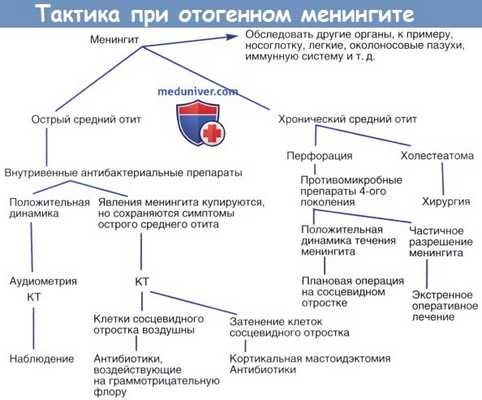
Тактика ведения отогенного менингита.
КТ, компьютерная томография; СД, стабилизация давления; МРТ, магнитно-резонансная томография;
МРФ, магнитно-резонансная флебография.
г) Лечение менингита на фоне отита. Для лечения менингита необходимы антибактериальные препараты. Эмпирическая антибактериальная терапия должна быть начата с третьего поколения цефалоспоринов и дополнена ванкомицином.
К преимуществам применения цефалоспоринов третьего поколения относятся их бактерицидная активность, способность проникать через гематоэнцефалический барьер и достигать ликвора, они активны в отношении вырабатывающих бета-лактамазу организмов и грамотрицательных организмов, имеют низкую токсичность. В настоящее время в связи с увеличением распространенности устойчивых к пенициллину пневмококков, дополнительно рекомендуется назначение ванкомицина.
В обзоре van de Веек et al. отмечено, что применение кортикостероидов значительно снижает уровень смертности, степень потери слуха и неврологические осложнения, связанные с острым бактериальным менингитом. У детей, перенесших острый бактериальный менингит, назначение кортикостероидов снижает частоту возникновения тяжелой потери слуха с 11 до 6,6%. У взрослых, перенесших острый бактериальный менингит, кортикостероиды снижают летальность с 21,7 до 11,7%.
Рекомендуется четырехдневный курс дексаметазона по 0,6 мг/кг в сутки, разделенный на четыре приема. Прием дексаметазона следует начинать с первой дозой антибиотиков или до начала их приема.
д) Роль хирургии. При остром среднем отите с неповрежденной барабанной перепонкой хирургическое вмешательство состоит из миринготомии с эвакуацией содержимого из среднего уха, которое отправляется на биохимическое и культоральное исследования.
У пациентов с сопутствующим мастоидитом или с травмой уха в анамнезе, осложнившейся менингитом, необходима радикальная операция и мастоидэктомия с широкой ревизией. В данном случае хирург должен найти и устранить путь утечки цереброспинальной жидкости. КТ обычно показывает линию перелома, что позволяет хирургу определить место утечки.
При холестеатоме должна быть выполнена радикальная мастоидэктомия, поскольку целью операции является освобождение уха от заболевания и обеспечение адекватного дренажа. В некоторых случаях можно рассматривать модифицированную мастоидэктомию или консервативную радикальную операцию.
Видео определения менингеальных симптомов
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Вопросы лечения отогенного менингита начали разрабатываться с конца прошлого века. Некоторые методы хирургического, а также медикаментозного лечения ныне оставлены, так как они не оправдали возлагавшихся на них надежд и представляют сейчас лишь исторический интерес, другие же методы используются и поныне. Поэтому в своем изложении мы коснемся вскользь тех методов лечения, которые в настоящее время оставлены или не находят широкого применения, больше с целью проследить эволюцию взглядов на лечение отогенного менингита.
Медикаментозное лечение отогенного менингита до сульфаниламидной и пенициллннопой эры отличалось крайним разнообразием. Для его лечения были предложены дериваты хинина, среди них риванол, оптохин, эйкунин, вуцин и др. Некоторым из них приписывалось специфическое действие. Так, например, оптохину приписывалось действие против пневмококковой инфекции, эйкунину против стафилококковой, а вуцину против стрептококковой. Однако скоро от большинства из них отказались, так как выявилась их слабая эффективность. Из препаратов серебра применялись протаргол, колларгол, электраргол и др. Дольше всех в арсенале средств удержались трипафлавин и уротропин, особенно последний. Уротропин вводится внутривенно и интралюмбально. После введения от него отщепляется формальдегид, которому приписывают бактерицидные свойства. Сторонниками лечения менингита уротропином являются Герке, Н. 3. Помус и С. Д. Вознесенский и др. При отогенном менингите применялся также хлористый кальций в виде внутривенного вливания.
Одно время много надежд возлагалось на иммунотерапию. При менингите широкое применение нашли вакцина и сыворотка, причем первая применялась в виде аутовакцины. Вводили также при менингите в субарахноидальное пространство воздух и газ ацетилен. Вдувание их производилось после спинномозговой пункции. Цель этих вдуваний заключалась в том, чтобы этим путем восстановить снизившееся после пункции давление в субарахноидальных пространствах и воспрепятствовать образованию спаек между мозговыми оболочками и спадению желудочков.
В терапии отогенного менингита в последнее время достигнуты значительные успехи. Можно без преувеличения сказать, что основные вопросы, касающиеся лечения гнойного менингита, благодаря трудам отечественных и зарубежных ученых в настоящее время почти полностью решены. Современное лечение ушного менингита является комплексным. Оно исходит из необходимости воздействия на весь организм и на местный процесс.
Терапия отогенного менингита состоит: 1) из хирургического лечения и 2) лечения антибиотиками и другими медикаментозными средствами.
Хирургическое лечение состоит из хорошо разработанной системы мероприятий. Оно, в основном, сводится к удалению болезненного очага в ухе, являющегося источником развития менингита, и к обнажению твердой мозговой оболочки средней и задней черепных ямок. Для этого все больные, в зависимости от характера отита, подвергаются либо мастоидэктомии, либо общеполостной (радикальной) трепанации. Но, независимо от типа операции, очень важно в таких случаях тщательно удалить все гнойные очаги в пораженном ухе. Во время оперативного вмешательства на ухе широко обнажается твердая мозговая оболочка средней и задней черепных ямок.
Обнажение твердой мозговой оболочки средней и задней черепных ямок имеет большое значение, так как оно имеет в виду: 1) прервать сосудистые и нервные связи, существующие между средним ухом и мозговыми оболочками; 2) выявить и вскрыть гнойные очаги, как, например, экстрадуральный и перисинуозный абсцессы, синустромбоз и др.
Только в отношении одного заболевания, т. е. лабиринтита, представляющего собой иногда переходный этап к менингиту, хирургическая тактика в последнее время изменилась. Раньше все были согласны с тем, что лабиринтиты, осложненные внутричерепными заболеваниями, подлежат оперативному вскрытию. Лабиринтэктомия обычно производилась одновременно с операцией на среднем ухе (мастоидотомия, радикальная трепанация). Больше того, вскрытие лабиринта рекомендовалось производить и тогда, когда появлялись первые признаки внутричерепного осложнения, если в основе его можно было заподозрить лабиринтит. В настоящее время необходимость вмешательства на лабиринте, как показывают клинические наблюдения (Ф. С. Бокштейн, Д. А. Бытченко, Т. И. Гордышевский, В. М. Усачева, Тсимеас—Tsimeas), отпадает. Если гнойный отит осложняется лабиринтитом и менингитом лабиринтогенного происхождения, то достаточно произвести трепанацию на ухе и применить пенициллинотерапию, чтобы ликвидировать воспалительный процесс во внутреннем ухе.
Таким образом, оперативное вмешательство на ухе, а также хирургическое устранение экстрадурального абсцесса, абсцесса мозга, синустромбоза и других являются необходимой предпосылкой для успешного лечения. Без этого все способы лечения обречены на неудачу. Произведенная операция устраняет источник инфицирования мозговых оболочек.
IX Международная студенческая научная конференция Студенческий научный форум - 2017

ОТОГЕННЫЙ МЕНИНГИТ: КЛИНИКА, ДИАГНОСТИКА, ЛЕЧЕНИЕ, ПРОФИЛАКТИКА.
Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке "Файлы работы" в формате PDF
Актуальность: Отогенный менингит является часто хроническим и реже острым осложнением гнойного отита среднего уха[1,4]. Чаще болеют дети грудного возраста и молодые люди, что плохо влияет на их дальнейшую работоспособность и жизнь в социуме, и может привести к летальному исходу[2]. Отогенный менингит следует всегда рассматривать как гнойный; Его нужно отличать от явлений раздражения оболочек, так же его необходимо дифференцировать от эпидемического цереброспинального и туберкулезного менингита. Все это требует современных методов диагностики и своевременного медикаментозного обеспечения, что значительно уменьшает показатель летальности и повысит качество жизни больного[3].
Цель: Проанализировать современные методы диагностики отогенного менингита и его лечение.
Клиническая картина является важной частью диагностики заболевания. В клинической картине отогенного менингита различают общие симптомы инфекционного заболевания, менингеальные, мозговые и в ряде случаев очаговые.
Общие симптомы — повышение температуры тела, изменения со стороны внутренних органов (сердечно-сосудистой системы, дыхания, пищеварения), ухудшение общего состояния больного.
Заболевание начинается обычно с подъема температуры до 38—40 °С. Поскольку менингит развивается во время обострения хронического или острого гнойного среднего отита, этот подъем чаще возникает на фоне субфебрильной температуры. Температурная кривая наиболее часто носит постоянный характер с небольшими колебаниями в пределах до 1 °С в течение суток. Реже наблюдается ремиттирующее течение лихорадки, и в этих случаях необходимо исключить наличие синус- тромбоза и сепсиса. Своевременное начало лечения антибиотиками приводит к довольно быстрому снижению температуры, поэтому длительность температурной кривой обычно определяется интенсивностью терапии.
Возможно иногда и менее острое начало менингита с температурой, не превышающей субфебрильной или в редких случаях даже нормальной. Обычно такая атипичная температура наблюдается при измененной иммунологической активности у пожилых ослабленных больных, у больных диабетом и беременных женщин.
Изменения сердечно-сосудистой системы определяют выраженностью интоксикации. Обычно наблюдается тахикардия, соответствующая температуре либо несколько превышающая ее. Сердечные тоны приглушены, на ЭКГ — явления нарушения трофики. Дыхание учащенное, но ритмичное. Язык сухой, может быть обложен налетом. Кожные покровы бледные. Общее состояние больного, как правило, тяжелое и только в редких случаях (не более чем в 2—3 %) может быть охарактеризовано как относительно удовлетворительное. Следует отметить, что не всегда тяжесть состояния при первоначальном осмотре соответствует изменениям в цереброспинальной жидкости: оно может быть тяжелым при относительно небольшом цитозе (250—300 клеток в 1 мкл).
Менингеальные симптомы — головная боль, рвота, менингеальные знаки, нарушение сознания.
Самым ранним и частым симптомом служит интенсивная головная боль. Причина ее --- повышение внутричерепного давления, растяжение твердой мозговой оболочки и раздражение окончаний тройничного нерва. Головная боль усиливается при любом внешнем раздражении --- тактильном, зрительном, слуховом. Поэтому больному следует создать условия максимального покоя, исключающего такие раздражители. Больного беспокоят тошнота и рвота, не связанныес приемом пищи, т.е. центрального генеза. Рвота объясняется раздражением ядер n. vagus.
Ригидность мышц затылка и симптомы Кернига и Брудзинского всегда выражены. Иногда отмечаются пирамидные симптомы (патологические рефлексы — Бабинского, Оппенгейма, Гордона и др.). Изредка бывают судороги конечностей. Нередко при базальном менингите наблюдаются параличи отводящего, а иногда глазодвигательного и других черепных нервов. Редко возникают очаговые мозговые симптомы, заставляющие прибегнуть к безуспешной и даже небезвредной пункции мозга. Спинномозговая жидкость выходит при люмбальной пункции обычно под значительно повышенным давлением.
Два основных симптома (Кернига и ригидность затылочных мышц) обычно соответствуют по их выраженности тяжести менингита, другие могут проявляться неоднозначно и не всегда достигать значительной степени и соответствовать тяжести менингита и изменениям в спинномозговой жидкости. Поэтому при подозрении на менингит наличие даже незначительных менингеальных знаков является безусловным показанием к люмбальной пункции.
Уже в самом начале заболевания отмечаются изменения сознания: вялость, оглушенность, заторможенность при сохраненной ориентировке в месте, времени и собственной личности. Через несколько часов или дней нередко наступает затемнение сознания, иногда вплоть до сопора в течение короткого времени. Реже заболевание начинается с потери сознания, развивающейся одновременно с подъемом температуры. Возможно психомоторное возбуждение, сменяющееся угнетением и сонливостью.
Очаговые симптомы могут быть разделены на две группы: симптомы поражения вещества мозга и черепных нервов. Появление очаговых симптомов требует дифференцирования от абсцесса мозга. Черепные нервы вовлекаются в процесс при базальной локализации менингита. Обычно поражаются глазодвигательные нервы, из них наиболее часто — отводящий, реже — глазодвигательный, еще реже — блоковый нервы. Появление этих и других (см. «Абсцессы мозга») очаговых симптомов не зависит от тяжести поражения оболочек.
Глазное дно. В больш инстве случаев отогенных менингитов глазное дно не изменено. У 4—5 % больных в остром периоде отмечаются различные изменения глазного дна: незначительная гиперемия дисков зрительных нервов, легкая стушеванность их границ, расширение и напряжение вен, обусловленные значительным повышением внутричерепного давления. Имеет значение, очевидно, и локализация экссудата на основании мозга.
В крови во всех случаях наблюдается нейтрофильный лейкоцитоз. СОЭ увеличена от 30—40 до 60 мм/ч. Иногда отмечается диссоциация между высоким лейкоцитозом и отсутствием значительного увеличения СОЭ.
Изменения в цереброспинальной жидкости. Всегда определяется высокое ликворное давление — от 300 до 600 (при норме до 180) мм вод.ст. Цвет цереброспинальной жидкости изменен от легкой опалесценции до молочного вида, часто он приобретает вид мутной зеленовато-желтой гнойной жидкости. Цитоз различен — от 0,2-109/л до 30,0-109/л клеток. Во всех случаях преобладают нейтрофилы (80—90 %). Нередко плеоцитоз настолько велик, что число клеток не поддается подсчету. Оно зависит и от времени люмбальной пункции: в самом начале заболевания цитоз может быть меньше и не всегда соответствует тяжести состояния больного. В ряде случаев низкий плеоцитоз при тяжелом состоянии больного является прогностически неблагоприятным, поскольку это признак ареактивности организма. Количество белка увеличено иногда до 1,5— 2 г/л, но не всегда пропорционально плеоцитозу. Хлориды в цереброспинальной жидкости остаются в пределах нормы или их содержание несколько снижено. Количество сахара нормально или снижено при нормальном его содержании в крови. Значительное же снижение сахара также является прогностически неблагоприятным признаком (норма 60—70 %, снижение до 34 %). Так же при подозрении отогенного менингита нужно исследовать спинномозговую жидкость на содержание микроорганизмов и их чувствительность к антибиотикам[1,4].
Обязательным компонентом лечения больных с отогенными внутричерепными осложнениями является хирургическая элиминация очага первичного воспаления в среднем ухе. Подчеркивается значение раннего отохирургического вмешательства . В зависимости от анатомических условий, характера и распространенности патологического процесса на основание черепа в этих случаях применяются открытая или закрытая техника вмешательства, тщательное удаление холестеатомы.
При отогенных интракраниальных осложнениях антибактериальное лечение должно начинаться как можно раньше, практически всегда - до верификации возбудителя. В этих случаях выбор антибиотика осуществляется с учетом эпидемиологической информации - структуры этиологически значимых возбудителей, распространенности резистентных штаммов, высокой вероятности смешанной аэробно-анаэробной инфекции .
Эффективность этиотропной терапии больных с внутричерепными отогенными осложнениями во многом зависит от применения антибактериальных препаратов, активных в отношении анаэробов, высеваемость которых при отогенных абсцессах мозга, менингите может достигать 80-90%. Доказанной эффективностью в отношении анаэробной инфекции обладает метронидазол, бактерицидная концентрация которого в спинномозговой жидкости достигается уже через час после внутривенного введения одной дозы препарата .
В структуре этиологически значимых микроорганизмов при интракраниальной отогенной инфекции (менингит, абсцесс мозга) преобладают пенициллин-резистентные штаммы. В связи с этим важное место в лечении таких больных занимают карбапенемы - имипенем, меропенем . Отмечается высокая активность меропенема в отношении S. pneumoniae, Н. influenzae, хорошее проникновение в спинномозговую жидкость, отсутствие в отличие от имипенема токсического действия на центральную нервную систему.
При идентификации грамположительной кокковой флоры - стрептококков, полирезистентных штаммов стафилококка препаратом выбора явлется ванкомицин. Однако ванкомицин характеризуется недостаточным пассажем через гематоэнцефалический барьер, в связи с чем целесообразна его комбинация с β-лактамами .
Длительность антибиотикотерапии определяется на основании результатов непрерывного мониторинга клинических симптомов заболевания, данных систематических КТ и МРТ.
Таким образом, эффективность лечения этой категории больных в значительной степени зависит от своевременной диагностики интракраниальных осложнений у пациентов с воспалительными заболеваниями уха, сбалансированного подхода при определении показаний к хирургической элиминации патологического процесса с учетом особенностей нозологической формы и стадии болезни, тяжести состояния больного. С точки зрения эволюции взглядов на антибактериальную терапию при отогенных внутричерепных осложнениях следут отметить расширение ее возможностей и важность использования в комплексном лечении таких пациентов антибиотиков, активных в отношении этиологически значимых возбудителей и обладающих оптимальными фармакокинетическими свойствами. [2,5]
ВыводНесмотря на все методы диагностики и лечения существует ряд причин для их усовершенствования:
1. Частота отогенных внутричерепных осложнений не имеет тенденции к снижению. Распространенность данной патологии среди взрослого населения Красноярского края и Санкт-Петербурга составляет 0,32 на 100 000 населения. Заболеваемость внутричерепными осложнениями среди пациентов, страдающих гнойным средним отитом и находящихся на лечении в ЛОР-стационарах взрослой сети — 3,2%.
2. В структуре внутричерепных осложнений преобладал менингит — 42,5% (гнойный — 38,7%, серозный — 3,8%);
3. В ходе проведенного многоцентрового исследования выявлены высокие показатели больничной летальности при отогенной воспалительной внутричерепной патологии — 20,8%, что сравнимо с уровнем летальности при указанной патологии во второй половине прошлого столетия. Главными причинами смерти пролеченных больных с отогенными внутричерепными осложнениями были отек головного мозга с развитием дислокационного синдрома и сепсис.
4. Наличие отогенных внутричерепных осложнений требует мультидисциплинарного подхода к совершенствованию процесса их диагностики и лечения на всех уровнях оказания медицинской помощи данной категории больных. Причиной этому служит то, что многие результаты диагностики положительны и при других заболеваниях нервной системы и тем самым затрудняется их дифференциация[3]
1. Е. Ю. Белокопытова (Российский научно-практический центр аудиологии и слухопротезирования ФМБА России, Москва, Россия, 117513,) В. И. Федосеев (Российский научно-практический центр аудиологии и слухопротезирования ФМБА России, Москва, Россия, 117513)В. А. Плешков(Российский научно-практический центр аудиологии и слухопротезирования ФМБА России, Москва, Россия, 117513); - «Лечение острого воспаления наружного и среднего уха», Журнал:Вестник оториноларингологии. 2014;(3): 54-58
2. Б. У. Джафек, Э.К. Старк. «Секреты оториноларингологии» Пер. с английского М. – СПб.: «Издательство БИНОМ» - «Невский диалект», 2001, с. 106-117.
3. С. Я. Косяков (Кафедра оториноларингологии РМАПО, Москва), Е. В. Носуля (Кафедра оториноларингологии РМАПО, Москва), Б. Перич (Кафедра оториноларингологии РМАПО, Москва); «Отогенные внутричерепные осложнения: актуальные вопросы диагностики и лечения». Журнал:Вестник оториноларингологии. 2014;(1): 64-69
4. В. Т. Пальчун, М. М. Магомедов, Л.А Лучихин. Оториноларингология. 2-е издание исправленное и дополненное. М: ГОЭТАР- Медиа 2011.
5.Ю. К. Янов (Санкт-Петербургский научно-исследовательский институт уха, горла, носа и речи Минздрава России, Санкт-Петербург, Россия, 190013), А. А. Кривопалов( Санкт-Петербургский научно-исследовательский институт уха, горла, носа и речи Минздрава России, Санкт-Петербург, Россия, 190013) и др.; -Журнал:Вестник оториноларингологии. 2015;80(5): 23-29.
Отогенный менингит. Причины, симптомы и лечение
Диагноз «отогенный менингит» в развернутом виде означает «воспаление мягких мозговых оболочек, обусловленное распространением инфекции из уха».
Очевидно, что такая ситуация относится к числу наиболее тяжелых осложнений при отитах, т.е. инфекционно-воспалительных процессах в различных приемных, звукопроводящих и резонаторных отделах органов слуха. Непосредственная близость к внутричерепным структурам, обилие кровеносных сосудов и лимфоузлов создают предпосылки для проникновения и экспансии инфекции тем или иным путем (гематогенным, лимфогенным, контактным).
Чаще всего заболевают дети, страдающие гнойным средним отитом (сальпингоотитом), причем чем младше ребенок, тем выше риск отогенного менингита, – причина в инфантильности строения, неполной анатомической сформированности пазух и полостей в черепных костях. Эпидемиологические данные противоречивы (в частности, одни источники связывают отогенный менингит преимущественно с острым, другие – с хроническим средним отитом).
2. Причины
Отогенный менингит и/или менингоэнцефалит (т.е. воспаление мозговых оболочек, осложненное распространением инфекции на вещество мозга) чаще вызывается бактериальными патогенами, однако возможна и вирусная этиология, – как правило, на фоне сезонных эпидемических ОРВИ. Ведущими факторами риска, помимо детского возраста, выступают общая иммунная слабость, индивидуальные анатомические особенности и неадекватное лечение отита (или отсутствие таковой терапии). Во многих случаях отогенный менингит носит вторичный характер по отношению к отогенному же абсцессу головного мозга.
3. Симптомы и диагностика
Клиническая картина отогенного менингита полиморфна, она включает несколько стадий и сочетает общие инфекционно-токсические симптомы со специфическими менингизмами, или менингеальными знаками. Так, резко повышается температура тела, больной испытывает сильную головную боль, тошноту, светобоязнь; отмечается тахикардия при ослабленном наполнении пульса. Нередко больной принимает характерную позу лежа на боку с подтянутыми к животу ногами и запрокинутой головой.
К наиболее типичным симптомам относится стойкое напряжение затылочных мышц, светобоязнь, искажения чувствительности. Иногда наблюдаются нарушения психической деятельности по галлюцинаторно-бредовому типу, с последующей амнезией «психотического» отрезка времени, либо сопорозное состояние сознания.
Медицине известно множество признаков (симптомы Брудзинского, Бехтерева, Кернига и др.) и разработаны четкие критерии, позволяющие уверенно диагностировать менингит уже на этапе клинического осмотра. Проводится рефлексологическое исследование, собирается анамнез, в том числе о состоянии ЛОР-органов (как правило, к этому моменту отит уже выявлен и подтвержден оториноларингологом). Назначаются лабораторные анализы, пункционным способом отбирается образец спинномозговой жидкости, исследуется глазное дно.
4. Лечение
Методом выбора, как правило, является агрессивное консервативное лечение. Одной из первоочередных задач выступает обеспечение вентиляции и дренирования среднего уха (через хирургический прокол в барабанной перепонке). Назначают антибиотики широкого спектра действия в эффективных дозировках, противовоспалительные, жаропонижающие, антипсихотические средства по показаниям. Примерно в 10-20% случаев необходимо экстренное радикальное хирургическое вмешательство.
В настоящее время летальные исходы при отогенном менингите стали редкостью, однако встречаются они и сегодня – как правило, в случае запоздалого обращения за помощью, когда, например, вялая симптоматика хронического среднего отита обретает характер «привычного» дискомфорта и не связывается больным (или родителями, если речь идет о ребенке) с появившимися менингеальными знаками, а последние, в свою очередь, не распознаются вовремя как мозговые симптомы. Также исход может оказаться неблагоприятным в случае стремительного развития мозгового воспаления (молниеносная форма отогенного менингита). Поэтому при возникновении описанных выше симптомов в любом их сочетании «Скорая помощь» должна быть вызвана безотлагательно.
Читайте также:
- Показания для витрэктомии при увеите. Рекомендации
- Лихорадка при туберкулезе. Признаки туберкулеза органов у больного.
- Как побороть свою застенчивость? Одновременно избавляемся от застенчивости и зависимости
- Результаты фенестрации при отосклерозе. Операция Розена
- Пищевое отравление микроспоридиями и его лечение
