Результаты фенестрации при отосклерозе. Операция Розена
Добавил пользователь Владимир З. Обновлено: 13.01.2026
ЛОР-болезни:
Популярные разделы сайта:
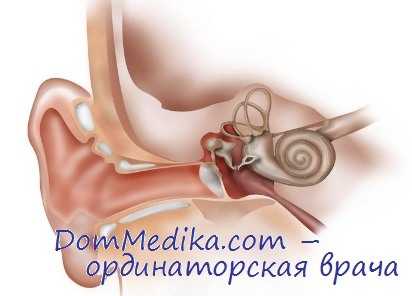
Результаты фенестрации лабиринта при отосклерозе
Основным тестом для суждения об эффективности фенестрации является степень улучшения слуха, пригодного для свободного общения с окружающими в быту и на работе. Поэтому с больными, перенесшими операцию, необходимо поддерживать постоянную связь и систематически исследовать у них слух.
Исследование слуха рекомендуется производить каждые 3 месяца в течение первых двух лет, позже — два раза в год. Больные обычно и сами правильно оценивают состояние своего слуха. Даже и такие сведения имеют определенную ценность в смысле проверки конечных результатов, если систематическая аудиометрия почему-либо невозможна.
Если слух в течение года остается стабильным, можно считать, что улучшение будет постоянным при условии, если не возникнет какого-либо осложнения.
Для сравнения данных аудиометрии до и после фенестрации необходимо пользоваться одним и тем же аппаратом, поскольку данные исследования слуха, полученные на разных аудиометрах, даже одной и той же системы, не совпадают.
Когда еще техника фенестрации была несовершенной, полагали, что конечный результат зависит главным образом от метода операции и опыта хирурга.
Поскольку техника фенестрации в настоящее время достаточно разработана, можно полагать, что результаты операции зависят в основном от правильного отбора больных. Разумеется, освоение техники операции хирургом является обязательным.
Поэтому об эффективности фенестрации можно говорить лишь в связи с отбором (показаниями) больных для операции (по нашей схеме: показания безусловные, условные и сомнительные); ни выбор метода фенестрации, ни возраст больных, ни давность заболевания на результатах фенестрации обычно не отражаются.
Если диагноз и показания уточнены, тотчас после вскрытия лабиринта слух в той или иной степени у всех больных улучшается; у подавляющего большинства прекращается или значительно стихает и шум в ушах.
Сурдием, Хольмгреном и Поппером еще при первых операциях было подмечено, что улучшение слуха возникает у оперированного в момент обнажения эндоста лабиринта. Улучшение совпадает со временем появления первой капли перелимфы даже в том случае, если нет еще видимого отверстия в костном канале. После удаления эндоста дальнейшего улучшения слуха якобы не наступает. Проверочные наблюдения не дают нам оснований присоединиться к мнению указанных выше авторов: у некоторых больных слух улучшался только после полного открытия окна.
Установлено, что значительное улучшение слуха тотчас после вскрытия лабиринта может временно снизиться (на 6—9 дней или на более длительные сроки — до 3 месяцев); однако понижение слуха после операции не говорит еще об окончательной неудаче. Если выраженное улучшение слуха сменяется ухудшением, то в течение первых двух месяцев этому придавать большого значения не следует. Обычно слух падает между 4 и 8 месяцами после операции, независимо от первоначального успеха.
Если при систематических, из месяца в месяц, исследованиях наблюдается понижение слуха— прогноз плохой. Мы были вынуждены двум больным, у которых после операции понижался слух на протяжении 1,5 месяцев, рекомендовать слуховой аппарат. Поэтому перед операцией необходимо каждого больного предупреждать о том, что слух после фенестрации не у всех улучшается одинаково.
Результаты фенестрации при отосклерозе. Операция Розена
Показания для фенестрации при отосклерозе. Отбор больных для фенестрации лабиринта или мобилизации стремени
Отбор больных для фенестрации лабиринта или мобилизации стремени очень важен. Все отохирурги считают, что оперировать можно лить тех больных отоспонгиозом, которые в остальном практически здоровы. Большинство авторов избегает оперировать больных в возрасте старше 50 лет.
Значительно более трудным является отбор больных по состоянию слухового анализатора. Это обусловлено прежде всего тем, что у многих больных имеется одновременное поражение кохлеарного аппарата и у них от операции может наступить лишь незначительное улучшение слуха. Дэй (1946) считала, что практически пригодное улучшение слуха, обеспечивающее свободное речевое общение с окружающими, может наступить от фенестрации полукружного канала лишь у 10% больных отоспонгиозом.
По многочисленным наблюдениям Фабиана (1952) и других авторов, этот процент колеблется от 25 до 40. Кроме того, исходя из тех наблюдений, по которым после операции у большинства больных прекращается или ослабевает ощущение шума в ушах и у многих прекращается дальнейшее нарастание тугоухости, Кемпбел (1940) и Вульштеин (1949) рекомендуют раннюю профилактическую операцию, а Поппер (1948), Рюеди (1952) и др. считают возможным оперировать даже тех больных, у которых можно ожидать только прекращения ушных шумов.
Все же большинство отохирургов считает целесообразным оперировать больных, у которых можно ожидать восстановления практически пригодного слуха.
Гольмгрен (1923), А. А. Аткарская (1956) и др. оперируют больных, если воспринимается разговорная речь на расстоянии менее 1 м.
На основании данных камертонального исследования и аудиометрии, учитывая классификации, предложенные Гаузом (1947). Розенвассером (1948), Шембо (Schambaugh) и Каргартом (1951—1952), а также исходя из возможности восстановления практически пригодного слуха, А. Р. Ханамиров (1959) различает четыре группы кандидатов.
Почти у всех «идеальных» кандидатов слух восстанавливается до слышимости разговорной речи на расстоянии более 10 м; у многих «подходящих» кандидатов —до 6—10 м; у «сомнительных» — 3—4 м, редко достигая практически пригодного слуха, у «неподходящих» — не более 1—2 м.
Так как от мобилизации стремени наступает более выраженное улучшение слуха, то Сандер сон (Sanderson, 1957) считает возможным производить мобилизацию стремени при костно-воздушной разнице даже в 15 дб, а Рюеди (1957), оперирует больных с резким снижением слуха по костной проводимости. Однако многие считают, что мобилизация стремени чаще выполнима у больных с нерезким снижением слуха.
Наблюдаемые иногда колебания в уровне послеоперационного слуха разных лиц могут быть обусловлены:
1) различным улучшением слуха не только по воздушной, но и по костной проводимости [Джуерс (Juers, 1948); Вудс (Woods, 1948) и. др.];
2) сохранением наковальни: Сурдиль (1949) и Клотц (1952) утверждают, что улучшение слуха больше, если при фенестрации полукружного канала наковальня не удалена;
3) состоянием центрального отдела звукового анализатора. К. Л. Хилов (1958) подчеркивает, что улучшение слуха более значительно, если до операции у больного выявлено тормозное состояние слуховой зоны коры головного мозга, о чем судят по отсутствию или быстрому угасанию сосудистой реакции (плетизмография) на звуки надпороговой интенсивности.
Вслед за отбором больного для операции необходимо решить вопрос о том, какое ухо целесообразнее оперировать: правое или левое. Многие предпочитают оперировать хуже слышащее ухо и тем более, если ухудшение слуха началось с этого уха, на этой же стороне сильнее выражено ощущение шума, а при опыте Вебера звуки камертонов в 128—1024 кол/сек отклоняются в данное ухо.
При мобилизации стремени Пик (Pick, 1957), Л. И. Коломийченко (1959) и др. рекомендуют двустороннюю операцию.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Показания к операции при отосклерозе. Условия для фенестрации
Оперативное лечение тугоухости при отосклерозе может быть эффективным, а следовательно, и оправданным только при определенных показаниях и строгом отборе больных на операцию. Это положение вытекает и из того, что эффективность оперативного вмешательства при отосклерозе получила всеобщее признание в лечебном отношении, а вопрос о возможности путем операции предотвратить дальнейшее падение слуха еще не решен.
Анализ показаний в каждом отдельном случае не менее важен, чем точный диагноз, так как и то, и другое в равной мере определяют конечный результат этого оперативного вмешательства.
Операцию следует рекомендовать не только после самого тщательного учета данных объективного обследования больного, но и после близкого изучения его требований к медицинской помощи. Нельзя забывать, что возраст, общее состояние больных, эмоциональная реакция их на тугоухость чрезвычайно разнообразны, а от этого в значительной мере зависит и слуховая функция, и реакция больного на результат операции.
Первоначально, как и при всяком вновь разрабатываемом методе операции, показания к фенестрации были очень сужены.
Обязательным условием считалось вполне удовлетворительное общее состояние здоровья больного, прогрессирующая тугоухость с клинически установленным анкилозом стремени, нормальная барабанная перепонка, отсутствие воспалительных заболеваний в среднем ухе не только к моменту операции, но и в анамнезе, хорошо выраженная пневматизация сосцевидного отростка, полная проходимость глоточно-барабанных труб, нормальный слух при костном проведении или снижение его не более чем на 10—20 децибел по всему диапазону частот, слух при восприятии чистых тонов при воздушном проведении не меньше 50, но ,и не больше 60 децибел на тоны 512, 1 024, 2 048 колебаний в секунду и, наконец, нормальная функция вестибулярного аппарата.
Хольмгрен считал возможным рекомендовать операцию при условии, если понижение слуха у больного не ниже чем на 1 м, а Сурдий рекомендовал делать операцию больным, которые воспринимают разговорную речь на расстоянии не меньше, чем 0,5 м.
Впоследствии по мере накопления опыта показания к операции были расширены. В настоящее время операция считается допустимой при отсутствии только тяжелых общих заболеваний, как, например, туберкулез, диабет, декомпенсация сосудисто-сердечной системы и пр., при отсутствии, разумеется, выраженных воспалительных явлений в среднем и наружном ухе.
Ранее перенесенное и излеченное воспаление среднего уха, а равно и рубцово измененная, утолщенная, втянутая и даже обызвествленная барабанная перепонка уже не являются противопоказаниями к операции фенестрации.
В соответствии с этим и пневматизация сосцевидного отростка может быть неполной. Не является противопоказанием для операции даже перенесенная операция на сосцевидном отростке при условии, если барабанная перепонка не перфорирована.
Решающим показанием к операции остается степень понижения слуха при костном проведении как основной признак функции слухового нерва. Понижение же слуха при воздушном проведении имеет при фенестрации относительное значение (понижение слуха может быть в границах от 30 до 70—80 децибел и больше). Однако лучших результатов можно ожидать при условии, если понижение восприятия чистых тонов при костном проведении в пределах 30 децибел (на тоны 512, 1024 и 2 048 колебаний в секунду), а понижение восприятия тонов при воздушном проведении не более 50—60 децибел. Давность заболевания отосклерозом значения не имеет.
Улучшение слуха наступает сразу в момент вскрытия лабиринта па операционном столе (первичное улучшение слуха). Через 2—3 дня слух временно ухудшается вследствие реактивных явлений в среднем и внутреннем ухе, а через 2—3 недели слух вновь постепенно улучшается (вторичное улучшение) п достигает наилучшего уровня через 2—3 месяца. В среднем слух улучшается на 25—30 дб в пределах речевых частот (Фарнор, 1954), но все же остается снижение слуха на 20—25 дб вследствие выключения цепи слуховых косточек. В отдаленные сроки слух иногда ухудшается главным образом вследствие зарастания новообразованного окна.
Иногда наблюдается временное улучшение слуха также на другое ухо. У многих больных после операции прекращается дальнейшее падение слуха (Гольмгрен, 1936; Лемперт, 1941, и др.). У больных с успешным результатом ослабевает или вовсе исчезает ощущение шума в ушах ([Матте (Matte, 1906); Гольмгрен, 1936; Вульштейп, 1949. и др.].
Звуковая волна после фенестрации полукружного канала, по утверждению Лемперта (1952), Нильсона (1952) и Пруво (1953), идет от нового окна к круглому, а Поппер (1949), Мишколци (1952), В. Р. Зброжек (1956) и др. придерживаются противоположного мнения.
Что касается механизма восстановления слуха, то Гольмгрен (1941) и другие авторы считают, что слух улучшается вследствие снижения внутри-лабиринтного давления, а Лемперт (1941), Обри (1947) и др. считают, что передача звуковых волн улучшается вследствие ремобилизации перилимфы.
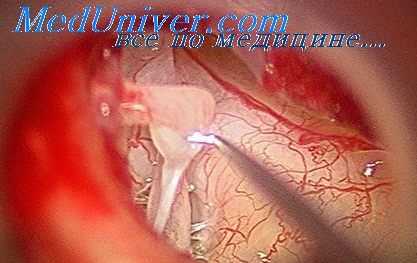
Операция Розена
Кроме операции фенестрации полукружного канала, в последние годы отохирурги стали широко применять операцию мобилизации стремени, предложенную Розеном (1953).
Подкожная инфильтрация раствора новокаина производится уколами иглы в задневерхнюю точку, нижнюю стенку и переднюю стенку начального отдела наружного слухового прохода.
Операция выполняется через широкую ушную воронку и контролируется через бинокулярную лупу. Разрез кожи производится прямой или фестончатой, линией по нижней пли задней полуокружности слухового прохода на 4—6 мм кнаружи от барабанной перепонки.
Кожу и фиброзно-хрящевое кольцо барабанной перепонки отсепаровывают от кости и перекидывают кверху. У большинства больных сразу же становится видимым наковал ьно-стременное сочленение. Иногда же для лучшего обозрения необходимо сносить кость медиального края задней стенки слухового прохода на 2—3 мм. Расшатывание стремени производится специальным тонким зондом с заостренным и изогнутым концом. Конец зонда заводят за длинный отросток наковальни и, упираясь им в медиальную поверхность на 1—2 мм выше сочленения, осторожно продвигают конец зонда книзу на доли миллиметра.
Если при этом видно совместное перемещение отростка наковальни, головки и сухожилия стремени, то значит стремя не фиксировано. При частичной фиксации стремени необходимо применить незначительное давление, вследствие чего стремя освобождается и лишь тогда появляется совместное перемещение с наковальней. При анкилозе стремени давление на медиальную поверхность длинного отростка наковальни вызывает лишь движение наковальни, а стремя остается неподвижным. Тогда необходимо давить книзу, на шейку стремени. Иногда от такого давления стремя освобождается, и больные отмечают явное улучшение слуха.
Так как при анкилозе стремени далеко не всегда высвобождается стремя от давления на шейку или же происходит перелом ножек стремени, то Розен (1955) разработал технику прямой мобилизации стремени, назвав первый способ «непрямой мобилизацией». При прямой мобилизации воздействие для освобождения стремени направлено непосредственно на его подножную пластинку или окружающие ее образования. Для лучшего доступа к подножной пластинке медиальный край задней стенки прохода сбивается несколько больше, чем для непрямого способа мобилизации. Острие зонда внедряют в кость у передневерхнего угла овального окна на глубину не более чем толщина подножной пластинки.
Если стремя не мобилизуется, то конец зонда вводят по переднему или нижнему краю подкожной пластинки и реже на задней ее периферии. Операция заканчивается укладыванием лоскута на место и тампонадой.
Модификации фенестрации лабиринта. Фенестрация по Шембо при отоспонгиозе
Многие авторы, применяя операцию фенестрации, вводили некоторые коррективы, дополнения и изменения. Шембо (1942), Сурдиль (1949) и А. Р. Ханамиров (1957) уточнили, что новообразованное окно в «куполе преддверия» располагается в области ампулы наружного полукружного канала. Дэй (1946) и Стром (Stromme, 1949) рекомендуют производить частичную мастоидэктомию, ограничиваясь лишь раскрытием периантральных клеток.
Обри (1947), Джонс (1949), А. Р. Ханамиров (1952) и А. А. Аткарская (1956) выступают сторонниками фенестрации без вскрытия сосцевидного отростка. Шембо (1946) для предупреждения зарастания новообразованного окна рекомендует удалять периостальный слой капсулы лабиринта широко в окружности окна и раскрыть энхондральный слой, который почти не обладает остеогенетической активностью. Эту процедуру он называет энхондрализацией.
Он же предпочитает применять не периодическое, а непрерывное промывание раны во время операции. К. Л. Хилов (1952) рекомендует промывать рану раствором пенициллина (1 000 000 ЕД на 1 л). Пруво (Pruvot, 1953) и Антоли-Кандела (Antoli-Candela, 1954) предпочитают пользоваться свободной кожной пластикой для прикрытия окна и стенок операционной полости.
Испытав и совершенствуя некоторые из рекомендаций, Шембо (1949) описывает свой вариант транстимпанальной фенестрации полукружного канала, который отличается от способа Лемперта главным образом в начальной своей части.
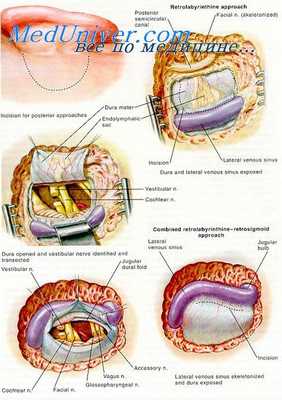
Первый разрез кожи по верхней и задней стенкам слухового прохода он начинает в точке «12 часов» на 1—2 мм латеральиее костного его отдела и ведет назад и книзу до точки «6 часов». Второй разрез начинает там же и ведет кверху между козелком и ножкой завитка на расстояние 2,5— 3 см. Затем распатором обнажает кость кзади, кверху и отчасти кпереди от слухового прохода и в рану вводит ранорасширитель Шембо.
Шембо сначала изготовляет лоскут. Первый разрез кожи он ведет вдоль середины передней стенки прохода от барабанной перепонки до наружного края костного отдела прохода. Далее разрез ведет кверху до точки «12 часов». Второй разрез делает вдоль середины задней стенки слухового прохода. Кожу задней, верхней и передней стенок отсепаровывает по направлению к sulcus tympanicus при помощи узкого элеватора, край которого не должен быть острым.
Фиброзные волокна в области sutura tympano-squamosa он пересекает скальпелем, контролируя эту работу через лупу. Отслоенный лоскут укладывает на нижнюю стенку прохода и для защиты от различных повреждений прикрывает его смоченным тонким шелком и парафинированной марлей.
Затем Шембо производит аттикотомию при помощи боров, удаляя кость верхней и задневерхней стенок прохода на 1—1,5 мм выше его края. В глубине становятся видимыми наковальня и молоточек. Antrum он вскрывает только в переднем его отделе. Далее узкими кусачками удаляет маленькими кусочками пластинку кости верхней стенки слухового прохода до ривиниевой вырезки. Последнюю расширяет удалением переднего шипа, прикрывающего шейку молоточка, и заднего шипа, прикрывающего пирамидальный отросток.
Все последующие моменты в варианте фенестрации по Шембо выполняются примерно так же, как и по способу Лемперта. Однако Шембо (1949) в конце операции выворачивает фрагменты эндоста через края новообразованного окна.
Большинство отохирургов в настоящее время оперирует либо по способу Сурдиля, либо по способу Лемперта, либо по способу Шембо, вводя небольшие изменения и дополнения. Однако многие предпочитают транстимпанальные способы как более щадящие.
Читайте также:
- КТ, МРТ, ПЭТ при ретроперитонеальной и мезентериальной лимфоме
- Глубокая пальпация при болезнях брюшины. Баллотирующая пальпация брюшины
- Микротрубочки. Активные движения цитоскелета.
- Рентгенограмма, КТ, МРТ при костной ангиосаркоме
- Отравление уксусной кислотой ( эссенцией ). Патогенез ( механизм ) отравления уксусной кислотой.
