Лечение переломов и вывихов полулунной кости
Добавил пользователь Morpheus Обновлено: 28.01.2026
Лечение переломов и вывихов ладьевидной кости
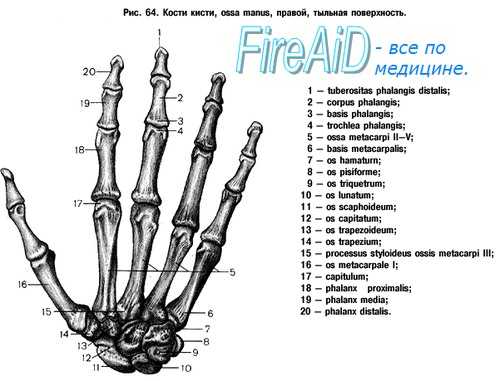
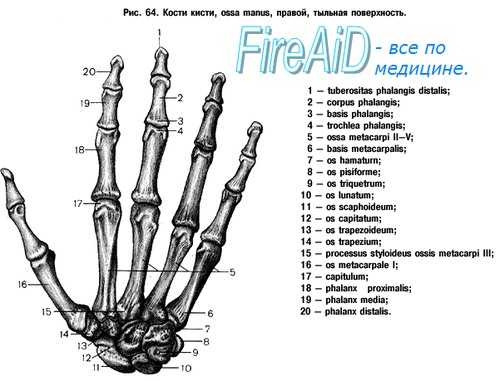
Вопреки всем стремлениям применять единую номенклатуру, кости запястья до настоящего времени имеют самые различные названия. В нижеследующей таблице, помимо названий по Базельской и Парижской номенклатурам, приведены и другие, применяемые в литературе названия.
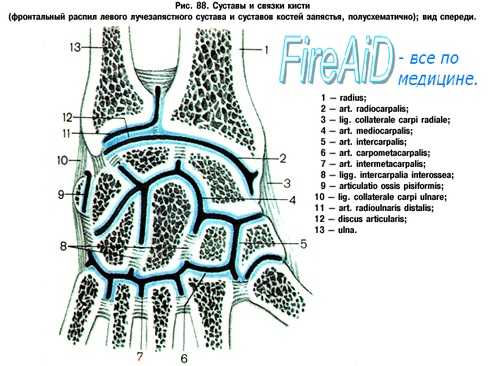
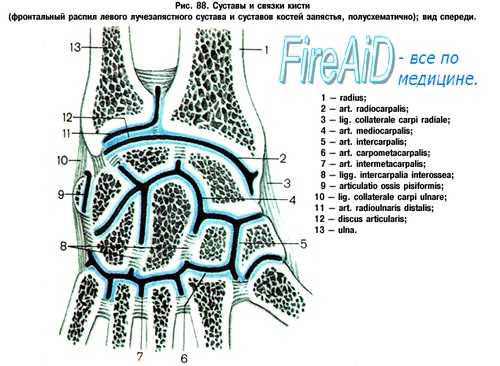
Распознавание повреждений запястья на основании клинической и рентгенологической картины входит в обязанности любого общепрактикующего врача. Необходима строгая постановка данного вопроса, ибо только таким образом можно избежать серьезных последствий недиагностированных, застарелых повреждений костей запястья. О повреждениях запястья всесторонние сведения дает руководство Першла и Яника, а в отечественной литературе работа Миклоша Херцег (Kat. orv. Szemle). На рисунке дана схема суставов запястья.
Типичные повреждения запястья по классификации Яника:
1. дисторсия запястья,
2. перелом ладьевидной кости,
3. вывих полулунной кости или окололунный вывих,
4. переломо-вывих де Кёрвена — к вывиху полулунной кости присоединяется отрыв и вывих части трехгранной косточки,
5. переломо-вывих Элеккера, при котором к вывиху полулунной кости присоединяется перелом и вывих части трехгранной кости,
6. некроз полулунной кости.
Ввиду сложного строения запястья, кроме перечисленных типичных повреждений, могут иметь место и другие разнообразные повреждения.
Дисторсия запястья встречается довольно часто. Она иногда приводит к длительно не проходящим болям, которые могут быть обусловлены переломом. В подобных случаях необходимо провести рентгеновское обследование. Если рентгенологические данные в первые дни являются отрицательными, то через 8—10 дней следует повторить снимок, так как трещины костей запястья, особенно ладьевидной кости, иногда становятся заметными в более поздние сроки. По мнению Яника, при дисторсии запястья, не излеченной в течение 14 дней, врач обязан произвести повторное рентгенологическое исследование. Лечение дисторсии: наложение дорзальной гипсовой повязки на 14 дней.
Лечение перелома ладьевидной кости
Частота этих переломов составляет 0,5— 2%. По данным Гирша, на каждые 10 переломов лучевой кости приходится 1 —2 перелома ладьевидной кости. В институте Бёлера за 11 лет находились на излечении 286 больных со свежими и 138 с застарелыми переломами ладьевидной кости. Виды перелома ладьевидной кости:
а) внесуставной перелом бугорка (отрывной),
б) внутрисуставной перелом тела от сгибания,
в) внутрисуставной компрессионный перелом с образованием центральной полости.
Бугорок ладьевидной кости отрывается внесуставно. Этот вид повреждения довольно редок, восстановление его происходит без осложнения. Наиболее часто встречается перелом от сгибания. Линия перелома в этом случае совпадает с линией межзапястного сустава. Компрессионные переломы могут быть диагностированы только в случае наличия нескольких осколков.
Перелом ладьевидной кости наступает при падении на вытянутую кисть. Он чаще встречается у мужчин, чем у женщин. Сила падения, особенно при тыльном сгибании кисти, концентрируется на ладьевидной кости. При падении на кисть, находящуюся в локтевом отведении, вследствие давления шиловидного отростка лучевой кости, начало перелома приходится на вогнутую поверхность кости, а в случае лучевого отведения кисти - на выпуклую поверхность кости. Смещение отломков обычно незначительное, что затрудняет распознавание перелома.
Характерным симптомом является локализованная болезненность. Припухлость распространяется на область всего сустава.
а - на рисунке представлен механизм перелома ладьевидной кости по Янику, при прямом падении на кисть, находящуюся в тыльном сгибании
б - механизм смещения отломков ладьевидной кости при движении кисти
Тыльное сгибание кисти происходит главным образом в межзапястном суставе, а ладонное сгибание — в лучезапястном. Ладьевидная кость анатомически относится к проксимальному ряду костей запястья, однако при сгибании и разгибании движется вместе с костями дистального ряда. При переломе ее проксимальный отломок следует за движением полулунной кости, а дистальный - за движением дистального ряда костей запястья. Поэтому при наличии перелома ладьевидной кости объем ладонного и локтевого сгибания ограничен лишь незначительно, но тыльное и лучевое огибание страдает в значительной мере.
Диагноз подтверждается рентгеновским исследованием. Наиболее важным является снимок в дорзо-волярной проекции. Рентгеновский снимок следует производить при незначительной супинации и локтевом отведении кисти для избежания «накладывания» лучевой кости на ладьевидную. Если лечение не дает улучшения, то несмотря на отрицательные данные первой рентгенограммы, через 8—14 дней призводится повторный снимок.
По руководству Яшка, диагноз перелома ладьевидной кости основывается на следующих данных:
а) анамнез,
б) болезненность при надавливании на припухлость в области анатомической табакерки,
в) наличие феномена Гирша: боль при постукивании по головкам I и II пястных костей, а также при лучевом сгибании III пястной кости,
г) феномен Шнека: отсутствие вырисовывания контура сухожилия лучевого сгибателя кисти при его напряжении,
д) типичное выпадение функции.
Кисты ладьевидной кости
Свежие переломы этой кости очень редко сопровождаются образованием кист. Травматические кисты имеют неправильные края. Они, по сути дела, являются лишь разрежением костной структуры.
Истинная киста — это продольно расположенная полость, имеющая острые края. Они обычно являются случайными находками и чаще всего развиваются на почве фиброзного остита.
Множественный кистозный туберкулезный остит Юнглинга отличается от фиброзного остита. При болезни Юнглинга кость раздувается в виде пузыря.
Псевдартроз ладьевидной кости
Шинц еще в 1922 году писал следующее: «Не подлежит сомнению, что исходом перелома ладьевидной кости очень часто является псевдартроз и что известные по анатомическим руководствам naviculare bipartitum или tripartitum — не что иное, как несросшиеся переломы ладьевидной кости, образующие псевдартроз». Пониженная способность регенерации ладьевидной кости обусловлена ее энхондральным происхождением, плохим кровоснабжением и небольшим периостальным покровом кости.
Образование костной мозоли зависит и от механических факторов. Кромпехер различает три вида образования костной мозоли: в ответ на сдавление образуется хрящевая мозоль, под влиянием тяги — соединительнотканная мозоль и, наконец, может образоваться и ангиогенная мозоль, в возникновении которой механические факторы не играют роли. Давление особенно благоприятно влияет на образование мозоли (Паувельс, Патти), так же действует и покой, который благодаря образованию ангиогенной мозоли приводит к развитию ценной губчатой кости.
Торсионные, сгибающие и отталкивающие движения с точки зрения образования костной мозоли и консолидации перелома являются чрезвычайно вредными. Сгибание кисти осуществляется в лучезапястном, а разгибание — в межзапястном суставе. Поэтому при каждом сгибании и разгибании, даже при локтевом и лучевом отведении отломки ладьевидной кости смещаются. Если иммобилизация недостаточная, то отломки постепенно отшлифовываются, склерозируются и ладьевидная кость разделяется на две отдельные части.
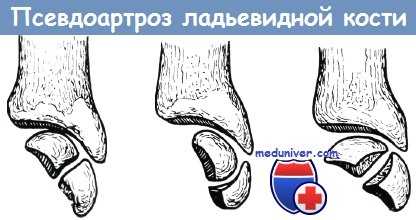
Наиболее частые формы псевдартроза, образующиеся после перелома ладьевидной кости
Движения препятствуют кровоснабжению проксимального отломка кости с дистальной поверхности. Если остальные кости запястья, ввиду наличия синдрома Зудека, являются остеопорозными, а отломок ладьевидной кости, не имеющий удовлетворительного кровоснабжения, сохраняет нормальное содержание извести, то на рентгеновском снимке он дает более интенсивную тень. Существуют и другие объяснения данного явления. Некоторые авторы считают, что подвергнутый асептическому некрозу отломок ладьевидной кости обладает повышенной способностью депонировать известь (Спид).
Псевдартроз ладьевидной кости раньше считался врожденным заболеванием naviculare bipartitum. По мнению Яника и Рейха, подобное явление наблюдается после недиагностированных переломов, остеопороза от перенапряжения или после патологических переломов, наступающих вследствие дегенерации кости.
Лечение переломов ладьевидной кости начинается с определения характера смещения отломков. Репозиция производится под наркозом, с применением тяги и противотяги. При наличии перелома кости без смещения отломков лечение осуществляется фиксацией запястья в положении разгибания до 15° тыльной гипсовой шиной, укрепленной циркулярным гипсовым бинтом. В редких случаях перелома бугорка ладьевидной кости продолжительность иммобилизации не более 3—4 недель.
Однако при переломе тела, а особенно проксимального конца кости требуется значительно более продолжительный срок иммобилизации. Он может составлять 8— 1 б недель, точный срок иммобилизации определяется на основании данных рентгеновского снимка. Бёлер наблюдал полное излечение перелома одной лишь иммобилизацией в 90%случаев, однако другие авторы не получили столь хороших результатов. Весьма целесообразно, если фиксирующая повязка распространяется на основную фалангу большого и указательного пальцев (Нитше).
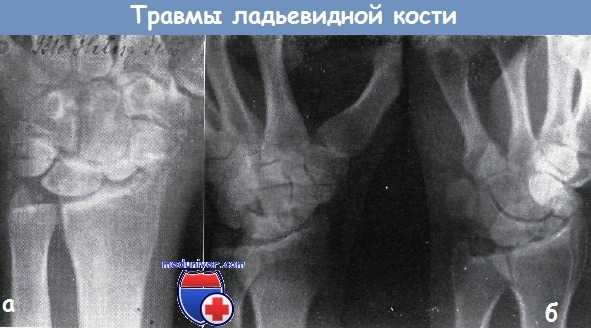
а - застарелый перелом ладьевидной кости. В лучезапястном суставе тяжелая форма деформирующего артрита. Псевдартроз ладьевидной кости
б - оскольчатый перелом ладьевидной кости с образованием псевдартроза. В отломках признаки рассасывания кости. От дорзальной поверхности трехгранной кости оторван небольшой отломок и смещен в дорзальную сторону.
В лучезапястном суставе: деформирующий артроз. Перелом в течение двух лет после травмы оставался нераспознанным. Жалобы 46-летнего сапожника были связаны в первую очередь с деформирующим артрозом.
Лечение: в место повреждения вводился преднизолон, кисть была фиксирована кожаным тутором. Трудоспособность больного стала удовлетворительной
Новокаиновая блокада звездчатого узла может ускорить срок регенерации (Лериш). Ожидать успеха от консервативного лечения можно только в тех случаях, если края отломков не склерозировались (Херцег).
В 20—25% случаев переломов ладьевидной кости наступает образование псевдоартроза, что приблизительно в половине случаев является причиной серьезных жалоб. Яник различает три наиболее часто встречающиеся формы псевдоартроза ладьевидной кости: а) псевдартроз в середине кости, б) псевдоартроз с образованием головки и углубления, в) псевдоартроз с двумя выгнутыми суставными поверхностями. Способы операции для исправления псевдартроза ладьевидной кости по Херцегу:
1. просверливание поверхностей ложного сустава (способ Бекка);
2. удаление ладьевидной кости целиком, или же удаление проксимального ее отломка. После удаления обоих отломков стабильность кисти уменьшается, она принимает положение лучевого отведения;
3. внутренняя фиксация сломанной кости при помощи металлического гвоздя, винта или костного штифта;
4. соединение отломков костным гвоздем, приготовленным из шиловидного отростка лучевой кости;
5. освежение поверхностей сломанной кости и заполнение полости губчатым веществом (Матти). Бернар и Стаббин соединяют отломки при помощи костного штифта, взятого из лучевой кости. Херцег у 7 больных заполнил полость перелома губчатым веществом, взятым из ости подвздошной кости и у б из них достиг костного сращения перелома.
Как уже было сказано, количество переломов остальных костей запястья, вместе взятых, не является столь большим, как количество переломов ладьевидной и полулунной костей. Перелом трехгранной кости может быть поперечным, косым и оскольчатым. Симптомы: местная болезненность и ограниченные движения безымянного пальца и мизинца. Он часто осложняется переломом шиловидного отростка локтевой кости.
При переломе большой и малой многогранной костей, помимо ограничения движения запястья, ограничено и противопоставление большого пальца, а при переломе последней даже и указательного пальца. Перелом головчатой кости может возникать под непосредственным действием силы или же при падении на сжатую в кулак кисть, когда сила толчка посредством III пястной кости действует на головчатую кость. Помимо ограничения движения запястья отмечается болезненность при надавливании на III пястную кость и иногда имеет место и крепитация. Смещение отломков вызывает симптомы (давления локтевого нерва. У крючковатой кости может иметь место перелом и тела и крючка.
Помимо локальной болезненности отмечается боль при надавливании на безымянный палец и мизинец. Иногда наступает вывих кости в волярную сторону. Перелом гороховидной кости чаще всего наступает под непосредственным действием силы. Кость хорошо прощупывается, и перелом ее ясно виден на рентгеновском снимке.
Лечение переломов перечисленных костей ни в чем не отличается от лечения перелома ладьевидной кости. В таких случаях на запястье в положении тыльного сгибания кисти накладывается гипсовая повязка на 4—6 недель.
Видео нормальной анатомии костей кисти
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лечение переломов и вывихов полулунной кости
Переломы полулунной кости встречаются редко. Как правило, они наблюдаются при наличии переломов нескольких костей. Непосредственное повреждение этой кости наблюдается у боксеров, возникает оно и при обратном толчке пусковой (заводной) ручки. Непрямое повреждение наступает при падении на кисть. По локализации переломы могут быть двух видов: перелом тела и перелом отростка кости. Симптомы перелома: ограничение движений запястья и среднего пальца, припухлость в области запястья.
Перелом очень часто осложняется вывихом. Эти переломы могут привести к развитию псевдартроза или остеомаляции. Среди 437 больных Шнека с повреждением запястья перелом ладьевидной кости наблюдался у 154, тела полулунной кости — у 23, отростка той же кости — у 59 больных. Кроме того, на этом же материале перелом трехгранной кости имел место у 18, большой многогранной кости — у 13, гороховидной кости — у 13, крючковатой кости — у 8 и, наконец, головчатой кости — у б больных.
При переломе полулунной кости на кисть накладывается тыльная гипсовая шина на три недели.
Перилунарный вывих. Впервые был описан Гиппократом. Мальгень наблюдал его на вскрытии.
Этот вид вывиха наиболее часто наблюдается среди мужчин от 20 до 40 лет, занимающихся тяжелым физическим трудом. По данным Гирша, на 15, а по данным Шнека — на 10 переломов ладьевидной кости приходится один вывих полулунной кости.
Характерной особенностью вывиха полулунной кости является то, что в большинстве случаев эта кость не вывихивается, а наоборот — среди всех остальных костей запястья только она остается на месте. Итак, происходит вывих не самой полулунной кости, а дистального ряда костей запястья, включая трехгранную и ладьевидную кости в дорзальном направлении. Ввиду того, что вывих происходит вокруг полулунной кости, более правильным можно считать название «околополулунного дорзального вывиха».
Перилунарный вывих иногда сопровождается переломом шиловидного отростка лучевой или локтевой кости (трансстилоперилунарный вывих Кинбёкка). Если связь полулунной и лучевой кости нарушается, то есть разрывается дорзальная связка, то гюлулунная кость может сместиться вентрально вплоть до 180°. В таких случаях мы имеем полное основание говорить о «вывихе полулунной кости».
Если перилунарный вывих сопровождается поперечным переломом ладьевидной кости, то перед нами имеется картина переломо-вывиха бе Кёрвена. Далее, в том случае если происходит перелом и трехгранной кости и отломок ее вывихивается вместе с полулунной костью, то говорят о повреждении Элеккера.
Вывих полулунной кости наступает от непрямого действия силы. Механизм вывиха: при падении на ладонь, в момент тыльного сгибания кисти кости дистального ряда запястья, ввиду максимального переразгибания, смещаются в дорзальную сторону. Однако полулунная кость, будучи в тесной связи с лучевой, остается на месте или же делает поворот вокруг прочной лучекарпальной связки.
Наиболее характерные симптомы вывиха: укорочение запястья и утолщение его в передне-заднем диаметре, согнутое состояние пальцев — кисть в виде «когтя», болезненное выбухание на ладонной поверхности запястья, невозможность выполнения ладонного сгибания и, наконец, симптомы сдавления нервов.
Для установления диагноза важную роль играют данные анамнеза о тяжелой травме, наступившей при переразгибании кисти. Неоспоримые доказательства дает рентгеновский снимок, причем главным образом в боковой проекции. Дистальная суставная поверхность полулунной кости располагается свободно, однако при наличии типичного перилунарного вывиха её соотношение к лучевой кости остается нормальным.
Дистальный ряд костей запястья располагается проксимально и дорзально от полулунной кости. В случае застарелого вывиха остальные кости запястья являются остеопоротичными.
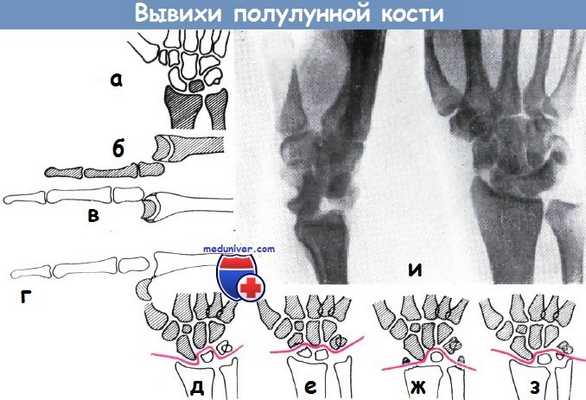
а-б - Схема вывиха полулунной кости к тылу
в-г - вывих полулунной кости к тылу кисти (а), истинный вывих полулунной кости с поворотом кости к ладони (б)
д-з - схема вывихов и переломо-вывихов полулунной кости по Хенцлу:
а) вывих к тылу кисти,
б) переломо-вывих де Кервена,
в) трансстилоперилунарный вывих Кипбёкка,
г) переломо-вывих Элеккера
и - поперечный перелом ладьевидной кости со значительным расхождением отломков. Медиальный отломок сдвинул полулунную кость в латеральном направлении. Полулунная кость сделала поворот приблизительно на 70° и вывихнулась к ладони. Отмечается поперечный перелом шиловидного отростка локтевой кости
Для лечения вывиха полулунной кости рекомендовали ее удаление (Каппис, Пфаб, Гирш, Элеккер), до тех пор пока Финстерер не предложил, а Бёлер и Шнек не сообщили о хороших результатах, полученных при помощи дистракционных методов. В случае свежей травмы следует попытаться провести репозицию дистракционным способом. Суть этого способа заключается в следующем: головчатая кость оттягивается от лучевой на такое расстояние, чтобы создалось достаточно большое пространство для полулунной кости, которая вправляется надавливанием на ее волярную поверхность.
По указанию Бёлера, оттягивание производится при помощи «гильзы для вытяжения пальцев» или же аппарата для вытяжения. Продолжительность действия тяги должна быть по крайней мере 10 минут. «Захват милиционера» (Polizeihandgriff), предложенный Шнеком, отвергается Херцегом ввиду опасности повреждения срединного нерва (об этом было упомянуто в главе о повреждениях нервов).
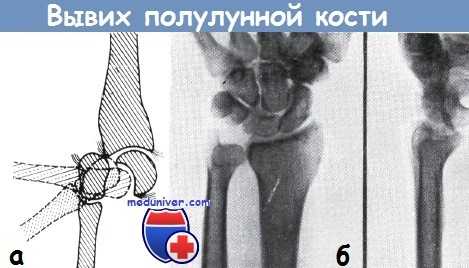
а - механизм возникновения перилунарного вывиха по Янику
б - полулунная кость, совершив поворот приблизительно на 70°, вывихнулась к ладони
Репозиция бескровным путем уже через несколько дней после момента травмы представляет трудности. Через две-три недели успешная репозиция при помощи вытяжения уже не может быть осуществлена. На этом этапе хорошие результаты могут быть получены только путем операции.Успешная репозиция не позже 3—4 недель после травмы производится оперативным путем, но без дистракции. Если после травмы прошло больше 12 недель, то репозиция может осуществляться только оперативным путем с применением дистракции.
Отдельные авторы сообщают об успешной репозиции вывихов в пределах одного года после травмы. Подход к поврежденному отделу при операции осуществляется с ладонной стороны.
Если вправление вывиха оказалось безуспешным или же повреждение не было своевременно диагностировано, то возникает картина застарелого вывиха полулунной кости. При этом запястье является припухшим, движения пальцев и запястья ограничены, болезненны. Нередко к вывиху присоединяются симптомы сдавления срединного нерва. Вправление вывиха можно производить только после выделения костей из окружающей рубцовой ткани.
Однако это не всегда удается при одновременном осуществлении тяги. Полулунную кость следует удалять только в тех случаях, если она смещена в волярную сторону и оказывает давление на срединный нерв. Несмотря на то, что в случае застарелого вывиха полулунной кости Прохнов для избежания дегенерации ее и возникновения артрозов предлагает удаление кости, решиться на эту операцию можно только при наличии серьезных показаний, так как после удаления кости функция кисти сильно страдает. Некроз полулунной кости или, по старому названию, размягчение (маляция)полулунной кости, у мужчин наблюдается в два раза чаще, чему женщин. Он наступает чаще всего в возрасте 20—40 лет. В начале заболевания симптомы являются острыми, а позже принимают хронический характер.
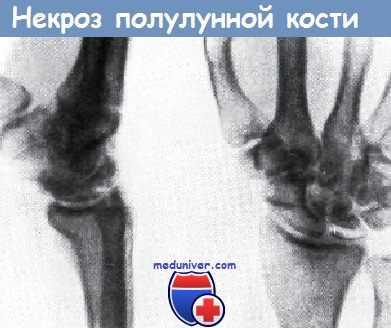
Участки разрежения в костном веществе полулунной кости. Полулунная кость сдавлена, уплощена и расширена в дорзально-пальмарном направлении
Диффузные боли в области запястья постепенно локализуются в области одной полулунной кости. В механизме возникновения лишь очень редко отмечается тяжелая травма, приводящая к перелому кости. Подозрение на роль травмы в возникновении некроза кости может возникать только тогда, когда имеется непосредственная связь между моментом травмы и временем возникновения жалоб. Однако, как правило, значительная травма в анамнезе больного не фигурирует.
В большинстве случаев у таких больных имеет место хроническое раздражение. Так, например, у работающих на специальных машинах при асфальтировании дорог, а также у имеющих дело с машинами, действующими сжатым воздухом, и, наконец, у каменотесов некроз полулунной кости следует рассматривать как профессиональное заболевание. Яник в своем руководстве приводит две гипотезы возникновения некроза полулунной кости:
1. травма, приводящая к некрозу полулунной кости или а) путем перелома или же б) вследствие разрыва связки,
2. эмболия.
Рошток различает два вида некроза полулунной кости: краевой некроз и некроз центрального отдела кости.
Способы лечения должны быть строго индивидуальными, и не следует забывать о том, что часто жалобы больных являются следствием имеющихся деформирующих артрозов. Консервативное лечение заключается в иммобилизации, а затем в постепенной мобилизации неподвижного запястья. При наличии тяжелого артроза рекомендуется фиксировать кисть кожаным тутором. Хирургические способы лечения — тотальное удаление полулунной кости по Мюллеру или же удаление ее покровной пластинки по Конъецки - редко улучшают состояние больного. После удаления полулунной кости отсутствует один из опорных пунктов запястья, а это нарушение его формы приводит к артрозу окружающих суставов.
Вывих полулунной кости
Строго говоря, полулунная кость в античные времена (и в современном латинском нозологическом лексиконе) называется «лунной»: os lunatum. Однако серпообразной формой она напоминает скорее полумесяц, чем лунный диск, и поэтому во многих языках ее название позднее трансформировалось в «полулунная» (the semilunar bone, le semi-lunaire os и т.д.). Это сравнительно небольшая кость запястья, которая располагается в основании ладони; от лучевой кости ее отделяет ладьевидная кость, рядом находятся трапецевидная и другие кости лучезапястного сустава.
В целом, ничем примечательным полулунная кость не отличается, – за одним исключением: из всех запястных вывихов, регистрируемых в травматологии, наибольшая доля приходится именно на вывих полулунной кости. Так уж она расположена, что, обеспечивая уникальную подвижность человеческой кисти, одновременно является наиболее уязвимой к «неосторожным» ударам и напряжениям.
2. Причины
Существует понятие «перилунарный вывих»: полулунная кость в этом случае остается на своей позиции, а остальные смещаются к тылу и проксимально (в направлении локтя). Такие вывихи случаются впятеро чаще, чем вывих полулунной кости, и составляют более 90% всех кистевых вывихов. Однако при спонтанном вправлении перилунарного вывиха, когда прочие кости встают на место, происходит вторичное смещение полулунной кости, которая в новой позиции поворачивается подобно «опрокинутой чашке» и перестает по форме соответствовать соседним костям. Именно о таком состоянии выше сказано как о наиболее распространенном лучезапястном вывихе.
Вывих полулунной кости – одна из типичных травм падения, когда умноженный ускорением вес тела практически полностью приходится на переразогнутую ладонь (переразогнутое положение кисть принимает, например, у акробата, гимнаста, циркового артиста, – когда они делают стойку на прямых руках или обратное сальто с опорой на руки). Аналогичный вывих можно получить и в «защитном» движении прямыми руками, пытаясь остановить, например, быстро надвигающийся объект, а также в ДТП и при других подобных обстоятельствах.
3. Симптомы и диагностика
Характернейшие симптомы любых вывихов – боль, припухлость и ограничение подвижности в суставе. С тыльной стороны лучезапястного сустава обычно имеет место заметное западение, со стороны ладони – аномальная выпуклость. Пальцы, как правило, находятся в вынужденном полусогнутом положении.
Особенно интенсивный болевой синдром наблюдается в случаях, когда смещенная полулунная кость оказывает механическое давление на срединный нерв.
Опытный травматолог распознаёт или, по крайней мере, предполагает вывих полулунной кости уже при осмотре, однако из-за риска сопутствующих осложнений или переломов окончательный диагноз устанавливается только рентгенологически – обязательно делаются снимки в двух проекциях, более информативной из которых является, как правило, боковая.
4. Лечение
Общая продолжительность периода нетрудоспособности в осложненных случаях может достигать двух месяцев и более; могут также существенно пострадать суставные функции, и поэтому при любых подозрениях на вывих, перелом или хотя бы просто сильный ушиб сустава консультация хирурга-травматолога строго обязательна.
Болезнь Кинбека ( Асептический или аваскулярный некроз полулунной кости , Остеохондропатия полулунной кости )
Болезнь Кинбека – это неспецифический остеонекроз полулунной кости. Вначале протекает бессимптомно или сопровождается неинтенсивными болями при физических нагрузках. Затем на фоне разрушения кости образуется патологический перелом. Боли, ограничение движений нарастают, мышцы предплечья постепенно атрофируются. В исходе болезни формируется деформация полулунной кости различной степени выраженности. Диагноз выставляется на основании данных опроса, осмотра, рентгенографии, КТ, МРТ. Лечение оперативное – частичный артродез, реваскуляризация, костная пластика.
МКБ-10
Общие сведения
Болезнь Кинбека (остеохондропатия полулунной кости, асептический или аваскулярный некроз полулунной кости) – заболевание, сопровождающееся изолированным разрушением кости запястья, участвующей в образовании лучезапястного сустава. Встречается достаточно редко, обычно страдают люди 20-40 лет, занимающиеся ручным физическим трудом. Поражается преимущественно ведущая рука (у правшей – правая, у левшей – левая), в 10% случаев патология носит двухсторонний характер. Мужчины заболевают чаще женщин.
Причины
Этиология болезни Кинбека окончательно не установлена. Австрийский рентгенолог, имя которого с 1910 года носит это заболевание, считал дистрофические изменения полулунной кости отдаленным последствием травмы. Причиной заболевания также называли циркуляторные расстройства на фоне эмболии и повреждений сосудов. В настоящее время патологию рассматривают как полиэтиологическую, в качестве провоцирующих факторов указывают:
- повторяющиеся микротравмы при значительных нагрузках на кисть;
- компрессионные переломы полулунной кости;
- нераспознанные патологические переломы вследствие кистозных дефектов кости;
- врожденное укорочение локтевой кости (анатомический вариант нормы), из-за которого повышается нагрузка на полулунную кость.
Из-за прохождения типичных стадий аваскулярного некроза патологию относят к остеохондропатиям. Вместе с тем, специалисты подчеркивают, что болезнь Кинбека отличается от большинства остеохондропатий, поскольку развивается у взрослых людей, а не у детей или подростков, признаки восстановления кости после завершения процесса отсутствуют.
Патогенез
Дегенеративные изменения кости провоцируются ухудшением локального кровоснабжения вследствие перегрузки и травматических повреждений. Вокруг очага дегенерации образуется зона отека, что также негативно влияет на местное кровообращение. Процессы разрушения превалируют над процессами восстановления. Из-за поражения значительной части кости даже при небольших травматических воздействиях возникают патологические переломы.
На фоне импрессионных переломов продолжает снижаться прочность костной ткани. На суставной поверхности образуются участки некроза и фиброзного перерождения, деформации усугубляются. Кость фрагментируется. Суставные поверхности утрачивают конгруэнтность, прогрессируют артрозные изменения. Степень окончательной деформации варьируется от незначительной до грубой.
Классификация
В своем развитии болезнь Кинбека проходит пять стадий, типичных для асептического некроза кости у взрослых пациентов. Эти стадии до определенной степени условны, поскольку разрушение и дегенеративное перерождение кости являются непрерывным динамическим процессом, однако они помогают выбрать оптимальную тактику лечения и оценить прогноз заболевания. В основе классификации лежат рентгенологические изменения:
- 1 стадия – рентгенограммы без изменений.
- 2 стадия – формируются импрессионные переломы. Кость умеренно деформируется, появляются очаги затемнения с нарушением структурного рисунка.
- 3 стадия – вовлекается хрящ, субхондральная пластинка. Деформация прогрессирует, суставная щель расширяется.
- 4 стадия – полулунная кость разделяется на несколько вертикальных фрагментов.
- 5 стадия – на снимках выявляются признаки деформирующего артроза.
Симптомы болезни Кинбека
В отдельных случаях наблюдается бессимптомное течение, патология выявляется случайно. В типичном варианте начало может быть постепенным или внезапным. В первом случае дискомфорт и неинтенсивные боли без четкой локализации появляются еще до перелома полулунной кости. Болезненные ощущения провоцируются значительными физическими нагрузками, исчезают в покое. Во втором случае первый болевой приступ отмечается на фоне патологического перелома.
Боль достаточно острая, но не достигает такой степени, как при обычных переломах. Ограничение движений незначительное. Затем интенсивность и продолжительность болей постепенно нарастают. При пальпации зона наибольшей болезненности определяется по средней линии преимущественно на тыльной стороне запястья. Там же выявляется локальная отечность. Пациент щадит руку при бытовых и профессиональных нагрузках. Объем движений в суставе уменьшается. Прогрессируют атрофические изменения мышц предплечья. Возможно появление хруста при движениях.
Осложнения
Из-за нарастающих изменений формы и структуры полулунной кости ладьевидная кость уходит в положение стойкого подвывиха. Со временем у пациентов с болезнью Кинбека развивается деформирующий артроз лучезапястного сустава. У некоторых больных возникает синдром карпального канала. Из-за сопутствующего поражения сухожилий могут образовываться их патологические разрывы.
Диагностика
Диагноз устанавливается врачом-ортопедом или ревматологом на основании жалоб, данных объективного обследования и дополнительных исследований. Решающее значение при определении характера патологии играют визуализационные методики. Диагностическая программа включает:
- Физикальный осмотр. В первые 2-3 месяца (до появления изменений на рентгенограммах) диагностика может быть затруднительной, что обусловлено неспецифичностью и нечеткостью симптоматики. Указанием на болезнь Кинбека на этой стадии может стать локальная болезненность в проекции полулунной кости и усиление болевого синдрома при интенсивных движениях в лучезапястном суставе.
- Рентгенография лучезапястного сустава. Является основным методом исследования. Рентгенологическая картина соответствует стадии заболевания. Обнаруживаются изменения формы, структуры кости, импрессионные переломы, фрагментация или признаки артроза.
- КТ и МРТ лучезапястного сустава. Назначаются в сомнительных случаях на ранней стадии для выявления изменений, не отображающихся на обычных рентгенограммах.
Клиническую дифференцировку в травматологии осуществляют с глубокими гигромами лучезапястного сустава, стенозирующим лигаментитом, кистой полулунной кости, повреждением связок. С учетом особенностей рентгенологической картины болезнь Кинбека различают с опухолями, туберкулезным оститом, ревматоидным поражением костей запястья.
Лечение болезни Кинбека
Консервативная терапия
Консервативное лечение показано на начальной стадии болезни, до образования импрессионных переломов. Рекомендована иммобилизация с использованием ортеза, тутора, гипсовой или полимерной повязки сроком на 1 месяц с последующим проведением реабилитационных мероприятий, включающих ЛФК, массаж и физиотерапию.
В ряде случаев такой подход позволяет восстановить кровоснабжение полулунной кости за счет улучшения кровотока по старым сосудам или реваскуляризации. На поздних стадиях и при неблагоприятном течении болезни консервативная терапия неэффективна, она лишь временно уменьшает болевой синдром и несколько замедляет разрушение полулунной кости.
Хирургическое лечение
С учетом стадии и выраженности патологического процесса могут применяться следующие оперативные вмешательства:
- Реваскуляризация. Осуществляется путем перемещения небольшого васкуляризованного костного трансплантата. Рекомендована при отсутствии грубых нарушений формы полулунной кости, сохранении функциональности сустава.
- Костная пластика. Производится при обширном разрушении кости с использованием аутотрансплантата и костной крошки.
- Низведение фрагмента головчатой кости. Выполняется после удаления поврежденной полулунной кости, Г-образной остеотомии головчатой кости.
- Эндопротезирование. Иногда разрушенную полулунную кость замещают эндопротезом, однако такая операция возможна только при последующем отказе от тяжелого физического труда.
Кроме того, пациентам с болезнью Кинбека проводят частичные артродезы. Полный артродез лучезапястного сустава используется редко, показан только при тяжелом деформирующем артрозе. В послеоперационном периоде осуществляют иммобилизацию в течение 1,5-3 месяцев, проводят реабилитационные мероприятия.
Прогноз
Прогноз при болезни Кинбека сомнительный, точный исход предсказать сложно. Полное восстановление отмечается редко даже в случае раннего начала лечения. Наблюдается значительная вариативность течения болезни – у одних пациентов формируются тяжелые деформации, у других изменения на протяжении долгих лет остаются умеренными или незначительными. Оперативные вмешательства в большинстве случаев обеспечивают хороший или удовлетворительный отдаленный результат.
Профилактика
Из-за неясной этиологии однозначных профилактических рекомендаций не существует. С учетом взаимосвязи между травмами, хроническими перегрузками кисти и болезнью Кинбека пациентам советуют оптимизировать нагрузку на конечность, соблюдать необходимые меры предосторожности в быту и на производстве.
2. Метод хирургического лечения аваскулярного некроза полулунной кости/ Волотовский А.И., Беспальчук А.П. и др. – 2011.
Вывихи кисти
Вывихи костей кисти - это смещение суставных поверхностей костей кисти относительно друг друга вследствие травматического повреждения. Клиническая картина складывается из отека, деформации кисти и резкой боли в области повреждения. Движения кистью невозможны или резко ограничены. Диагноз устанавливается с учетом анамнеза, жалоб пациента, результатов объективного осмотра и рентгенологического исследования. Лечение включает закрытое или открытое вправление вывиха, наложение гипсовой повязки. В восстановительном периоде проводятся физиопроцедуры, массаж и ЛФК.
Вывихи костей кисти составляют 5% от общего числа вывихов. Повреждения классифицируют на истинные, перилунарные, периладьевидно-лунарные, перитрехгранно-лунарные, чрезладьевидно-перилунарные, чрезладьевидно-чрезполулунные, вывихи пястных костей и фаланг пальцев. Особенности вывиха кисти определяются анатомическим строением сустава, положением кисти и направлением действия сил, вызывающих травму.
Причиной травмы обычно становится падение с упором на кисть или прямой удар в область лучезапястного сустава. В большинстве случаев повреждение возникает в быту, реже в качестве этиофактора выступает спортивная или производственная травма.
Патанатомия
В образовании лучезапястного сустава участвуют сверху – суставные поверхности лучевой и локтевой костей, снизу – восемь мелких костей запястья. Кости запястья расположены в два ряда. Определенные анатомические особенности лучезапястного сустава обуславливают вывихи полулунной и ладьевидной костей, расположенных в верхнем ряду запястья. Остальные кости запястья вывихиваются редко.
Виды вывихов кисти
Истинные вывихи кисти
Наблюдаются редко. При истинных вывихах кисти суставные поверхности верхнего ряда костей запястья вместе с кистью полностью смещаются по отношению к суставной поверхности лучевой кости. Чаще встречается полный тыльный вывих кисти, реже – полный ладонный. Полные вывихи кисти могут сочетаться с переломом лучевой кости и шиловидных отростков.
Перилунарные вывихи кисти
Составляют около 90% от общего числа вывихов кисти. Возникают при падении с упором на кисть или резком насильственном разгибании кисти. При перилунарном вывихе кисти контакт между полулунной и лучевой костью сохраняется, а остальные кости запястья смещаются к тылу и к центру. Перилунарный вывих кисти иногда сопровождается переломами трехгранной, ладьевидной костей и шиловидных отростков.
Периладьевидно-лунарные вывихи кисти
Полулунная и ладьевидная кости остаются на месте. Остальные кости запястья смещаются к тылу и к центру.
Перитрехгранно-лунарные вывихи кисти
Встречается чрезвычайно редко. Трехгранная и ладьевидная кости остаются на месте. Остальные кости запястья смещаются к тылу и к центру.
Чрезладьевидно-перилунарные вывихи кисти
Обязательно сочетаются с переломом ладьевидной кости. При этом вывихе полулунная кость и центральный фрагмент ладьевидной кости сохраняют свое расположение. Остальные кости запястья вместе с дистальным (расположенным дальше от центра) отломком ладьевидной кости смещаются к тылу.
Чрезладьевидно-чрезполулунные вывихи кисти
Сопровождаются переломом полулунной и ладьевидной костей. Проксимальные (центральные) отломки костей при этом остаются на месте, а дистальные вместе с остальными костями запястья смещаются к тылу и к центру.
Вывихи пястных костей
Пястные кости – короткие трубчатые кости, соединяющие запястье с костями пальцев. Пястные кости крепко удерживаются связками, поэтому вывихиваются очень редко. Вывихи пястных костей практически всегда сочетаются с их переломами. Вправление пястных костей производится под местной анестезией. При невозможности консервативного вправления используют хирургические методики, при нестабильности – фиксацию спицами Киршнера.
Вывихи пальцев кисти
Возможны вывихи в межфаланговых суставах и вывихи в суставе между пястной костью и костью основной фаланги пальца. Чаще всего встречается вывих первого пальца. Причиной травмы становится чрезмерное разгибание, реже – чрезмерное сгибание пальца. Вывих пальца сопровождается деформацией, отеком и резкой болью. Движения в травмированном суставе невозможны. Вывих вправляют путем тяги за палец. Невозможность вправления обычно обусловлена ущемлением мягких тканей. В этом случае проводится оперативное вправление.
Симптомы вывихов кисти
Пациенты предъявляют жалобы на резкую боль в области повреждения. Лучезапястный сустав и проксимальная часть кисти отечны, резко болезненны. Движения в суставе невозможны или резко ограничены. При истинном вывихе кисти определяется пружинящее сопротивление пассивным движениям.
Все тыльные вывихи сопровождаются выбуханием на тыле кисти и сгибанием пальцев. При сдавлении срединного нерва выявляется нарушение чувствительности в зоне иннервации. Окончательный диагноз устанавливается на основании рентгенограмм в двух, а в сомнительных случаях – в трех проекциях.
Лечение вывихов кисти
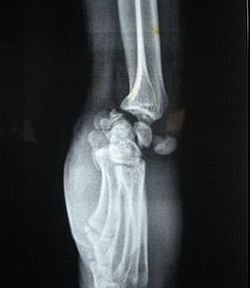
Пациентам следует, не откладывая, обратиться в отделение травматологии и ортопедии или травмопункт. Вправление свежих вывихов производится врачом-травматологом под наркозом, местной или проводниковой анестезией. Руку пациента сгибают в локтевом суставе под прямым углом. Ассистент держит конечность в нижней трети плеча. Травматолог тянет предплечье по оси, а после растягивания сустава давит на область выбухания, расположенную на тыльной поверхности кисти.
После вправления кисть сгибают под углом 40°. Пациенту накладывают гипсовую лонгету от локтевого сустава до основания пальцев. Через две недели кисть переводят в нейтральную позицию и снова фиксируют на две недели. Если после вправления определяется нестабильность в суставе, производят фиксацию спицами Киршнера. При невозможности закрытого вправления и застарелых вывихах кисти накладывают специальный дистракционный аппарат.
Сдавление срединного нерва является показанием для срочного оперативного лечения. Послеоперационный срок фиксации при чрезладьевидно-перилунарных вывихах составляет 3-4 месяца, при остальных вывихах кисти – 4-6 недель. Сразу после вправления вывиха больному рекомендуют двигать суставами пальцев. После снятия гипсовой лонгеты назначают физиотерапию, массаж и лечебную гимнастику для разработки лучезапястного сустава.
Читайте также:
- Нижняя челюсть. Анатомия нижней челюсти.
- Вкланочная шина. Изготовление вкладочной шины при парадонтите
- Почечный кровоток и потребление кислорода. Факторы влияющие на почечный кровоток
- Желудочно-кишечная непроходимость. Газы в желудочно-кишечном тракте - метеоризм
- Рентгенограмма, КТ, МРТ при некротизирующем фасциите
