Лечение псориаза ногтей. Рекомендации
Добавил пользователь Cypher Обновлено: 29.01.2026
Углубления ногтей (foveolae psoriaticae) при псориазе
Псориаз — одно из наиболее распространенных генетически детерминированных и иммунологически опосредованных заболеваний кожи. Псориаз встречается приблизительно у 2% населения. В большинстве случаев клинические признаки псориаза типичны как при поражении гладкой кожи, ладоней, подошв и кожи волосистой части головы, так и при поражении ногтей.
За исключением переходного эпителия головки полового члена, слизистые оболочки обычно не поражаются. Поражение ногтей встречается часто. Почти у 50% больных псориазом, впервые обратившихся к дерматологу, уже поражены ногти, а у 90% всех больных псориазом поражение ногтей развивается по меньшей мере раз в жизни.
Углубления (foveolae psoriaticae) — самые распространенные и наиболее характерные признаки псориаза ногтей. Для псориаза ногтей характерны округлые (в виде вдавленных следов от мячика) углубления примерно одинакового диаметра (1 — 1,5 мм). Количество их может быть различно — от единичных до многочисленных, покрывающих почти всю поверхность ногтя.
Хотя углубления могут возникать при различных заболеваниях или даже без видимой причины, наличие двадцати и более углублений позволяет заподозрить псориаз. Углубления обычно располагаются случайным образом, но могут группироваться и в поперечные ряды, напоминающие линии Бо—Рейля. Ряды могут быть несимметричными; реже они располагаются симметрично, напоминая шахматную доску. Часто встречаются углубления, образующие продольный ряд, обычно один.
Значение углублений и онихолизиса в диагностике псориаза:
• на псориатическое происхождение дистрофии ногтя указывают по меньшей мере два признака из перечисленных: углубления на ногтях, горизонтальная исчерченность и онихолизис;
• наличие или отсутствие углублений на ногтях само по себе не позволяет провести дифференциальную диагностику псориаза с другими заболеваниями;
• наличие более 20 углублений на ногтях рук позволяет предположить псориатическое поражение;
• более 60 углублений у одного человека крайне редко встречается при отсутствии псориаза;
• сам по себе онихолизис без предшествующих заболеваний дистального отдела ногтевого ложа или травм пораженного ногтя позволяет предполагать псориатическое происхождение дистрофии ногтя при условии, что исключен полулунный онихолизис, вызванный маникюром (onycholysis semilunaris).

а - Псориатические углубления, поразившие несколько ногтей.
б - Вертикальные углубления на левом псориатическом ногте и горизонтальные углубления на левом ногте.
Псориатические углубления возникают из-за крошечных псориатических папул, находящихся в самой проксимальной части матрикса, которая отвечает за формирование дорсальной ногтевой пластины. Вследствие псориатической папулы формируются микроскопические области паракератоза на поверхности вновь образованного ногтя, что можно легко увидеть на гистологических препаратах.
В процессе роста ногтя паракератоз выходит из-под борозды ногтя и отламывается от нормальной ортокератотической ногтевой пластинки, оставляя в ней крошечное углубление. Такой механизм формирования доказывает, что углубление — не истинная впадина, а дефект вещества ногтевой пластинки («псориатическая эрозия»). Интенсивность псориатического процесса и его поперечное распространение определяют глубину и поперечный диаметр углубления, тогда как его длительность и тяжесть определяют продольный диаметр. И ногда паракератоз остается в углублениях в течение нескольких недель.
Часто некоторые углубления расположены продольно. Это указывает на то, что в повреждение может повторно вовлекаться определенная небольшая область матрикса. Углубления, расположенные поперечно и напоминающие линии Бо—Рейля, могут свидетельствовать о более обширном повреждении матрикса.
Впадины на поверхности ногтевой пластинки по типу псориатических встречаются довольно часто. Единичные углубления, как более мелкие, так и более крупные по сравнению с типичными псориатическими, могут возникать спонтанно, без какого-либо заболевания. Тем не менее, когда углубления возникают на нескольких пальцах и неоднократно, следует заподозрить наличие псориаза, даже если его нет в семейном анамнезе и анамнезе жизни. Гистогенез этих случайных углублений до сих пор не известен.
Единичные глубокие впадины бывают также при онихомикозе, однако намного реже, чем при псориазе. Иногда они могут встречаться и при паронихиях (кандидозной или другой этиологии).
При инфекционных заболеваниях на ногтевых пластинках может появиться небольшое количество хаотично расположенных углублений. Этот признак иногда называют симптомом Розенау.
а - Неравномерные углубления и впадины на псориатическом ногте.
б - Псориатические углубления после лечения антралином, которое делает их более заметными. а - Диффузные углубления с паракератотическими клетками.
б - Углубления, появляющиеся под проксимальным ногтевым краем и удерживающие паракератотические клетки.
Лечение псориаза ногтей. Рекомендации
• Псориатическое повреждение ногтей часто персистирует и устойчиво к терапии.
• Изменение псориатических ногтей может быть обратимым, поскольку рубцевание, как правило, не отмечается. Исключением являются тяжелые случаи генерализованного пустулезного псориаза. При данном заболевании часто эффективна системная терапия ретиноидами, а раннее вмешательство с большой долей вероятности предупредит хроническое рубцевание в области ногтей.
• Одним из методов лечения псориаза ногтей, особенно с поражением матрицы, является внутриочаговая инъекция кортикостероида. Триамцинолопа ацетонид (0,4 мл, 10 мг/мл) вводится в ногтевое ложе и матрицу после проводниковой анестезии пальца, затем процедура повторяется с трехмесячными интервалами. Подногтевой гиперкератоз, ребристость и утолщение ногтя «отзываются» на эту терапию лучше, чем «истыканность» и онихолизис, причем эффект сохраняется не менее девяти месяцев.
• При болезнях ногтевого ложа, в том числе поднотевом гиперкератозе, дистальном онихолизисе и изменениях по типу «масляного пятна», могут потребоваться инъекции в область латеральных ногтевых валиков возле ногтевого ложа. Прямой инъекции в ногтевое ложе препятствуют ногтевая пластинка и чрезвычайная болезненность в области гипонихия. Потенциальными осложнениями являются атрофия и образование подпогтевой гематомы.
• Другие виды местного лечения, оказывающие благоприятный эффект, включают нанесение 1% раствора или 5% крема фторурацила дважды в день на область матрицы в течение шести месяцев; кроме того, рекомендуются местный кальципотриол, местный антралин, местный тазаротен и местный циклоспорин. Системная терапия псориаза может улучшить клинические проявления заболевания на ногтях. Пероральный и местный псорален в комбинации с длинноволновым облучением ультрафиолетовым светом (ПУВА) в течение 3—6 месяцев, ацитретин, метотрексат и циклоспорин уменьшают выраженность псориаза ногтей.
В одном слепом исследовании Feliciani С. и соавт. установили, что при лечении псориаза ногтей комбинированная терапия (пероральный циклоспорин и местный кальципотриол) была более эффективна, чем монотерапия (только один циклоспорин).
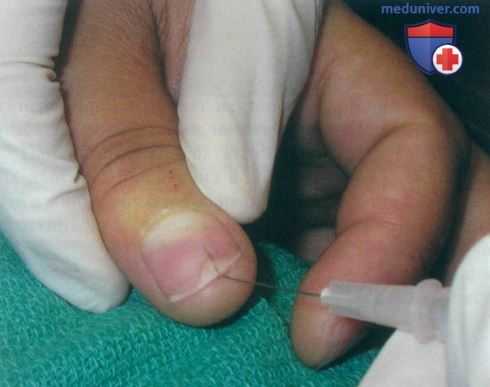
Инъекция триамцинолона в псориатический ноготь после проводниковой анестезии пальца у 23-летней женщины, ожидающей от лечения нормализации внешнего вида ногтя, на котором отмечаются онихолизис и подногтевые геморрагии. Инъекция в матрицу ногтя была выполнена перед инъекцией в дистальную часть ногтевого ложа
б) Рекомендации пациентам с псориазом ногтей. Псориаз ногтей, в основном, косметическая проблема. Для маскировки псориатических вдавлеиий и онихолизиса некоторые пациенты используют лак для ногтей или накладные искусственные ногти. Когда подногтевой гиперкератоз вызывает неудобства при ходьбе, связанные с давлением обуви, ноготь можно подпилить.
Пациентам рекомендуется подрезать ногти до места их плотного прилегания к ногтевому ложу, чтобы свести к минимуму его дальнейшее расхождение с ногтевой пластинкой. Использование перчаток во время работы уменьшает травматизацию ногтей. Пациентам рекомендуется избегать слишком агрессивных манипуляции при чистке ногтей, так как можно поранить кожу в месте прилегания ногтя и занести инфекцию.
в) Наблюдение пациента врачом. Осмотр ногтей следует совмещать с регулярными наблюдениями за псориазом кожи.
а) Пример из истории болезни. 19-летний юноша, четыре года страдающий бляшечным псориазом, обратился к врачу с жалобами на поражение ногтей нескольких пальцев. Пациент особенно обеспокоен недавно появившейся зеленоватой окраской ногтя пятого пальца.
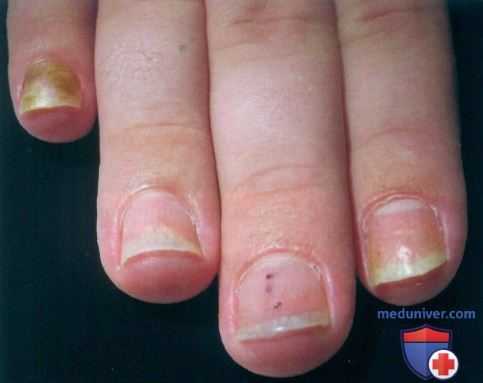
У пациента, страдающего псориазом ногтей, отмечаются симптом «масляного пятна» (второй палец), ногтевые вдавления (второй и третий палец), онихолизис (второй, четвертый и пятый палец) и вторичная псевдомонадная инфекция (пятый палец)
б) Распространенность (эпидемиология):
• Псориаз является наследственным заболеванием кожи с многочисленными клиническими проявлениями. Миллионы людей во всем мире страдают этим заболеванием, при этом его вероятность повышается с возрастом.
• Поражение ногтей отмечается почти у 50% больных псориазом и сопутствует псориазу кожи в большинстве случаев, хотя кожу, окружающую пораженные ногти, патологический процесс не затрагивает. Псориатическая болезнь ногтей без явных изменений кожи наблюдается у 1-5% больных псориазом. Предполагается, что пациенты с поражением ногтей чаще страдают сопутствующим артритом.
• Наиболее частым изменением ногтей у больных псориазом является «наперстковидная истыканность» ногтевой пластинки.
в) Этиология (причины), патогенез (патология):
• Проксимальный отдел ногтевой матрицы формирует поверхностную часть ногтевой пластинки, так что его поражение приводит к «наперстковидпой истыканности» последней. Размеры вдавлений варьируют от ямочек размером с булавочную головку до обширных перфорированных очагов, Вдавления на ногтевой пластинке могут наблюдаться и у лиц, не страдающих псориазом.
• Продольное поражение матрицы вызывает продольную ребристость или расщепление ногтя. При поперечном поражении могут возникать одиночная или множественные линии «остановки роста» (линии Бо). Псориатическое поражение промежуточной части ногтевой матрицы приводит к лейконихии и ослаблению целостности ногтевой пластинки.
г) Клиника и постановка диагноза:
• При наличии характерных псориатических признаков, сосуществующих с псориазом кожи, диагноз псориаза ногтей обычно однозначен. При осмотре псориаз ногтей часто трудно отличить от онихомико-за. Точный диагноз позволяют установить микроскопическое (с КОН) и культуральное исследование на грибы. Однако если полученные результаты противоречат клинической картине, может потребоваться исследование фрагмента ногтевой пластики на грибы с окрашиванием по методу Шиффа - PAS. Псориаз и онихомикоз могут наблюдаться одновременно.
• Псориаз в области гипонихия вызывает подногтевой гиперкератоз и дистальный онихолизис. Травма может способствовать усилению этого процесса. В некоторых случаях возникает вторичная микробная колонизация кандидозными или псевдомонадными микроорганизмами.
• Обширное поражение зародышевого слоя матрицы может стать причиной нарушения целостности ногтя и появления поперечной (горизонтальной) ребристости.
• Псориаз вызывает расширение и извилистость сосудов дермы, что в ногтевом аппарате связано с подлог тевыми геморрагиями ногтевого ложа, вызванными фокусами капиллярного кровотечения. В итоге внесосудистая кровь попадает между продольными желобками ногтевого ложа, а расположенная сверху ногтевая пластинка растет в дистальном направлении. Подногтевые геморрагии псориатических ногтей являются аналогом кожного признака Ауспитца.
Псориаз ногтей с характерной «наперстковидной истыканностью», онихолизисом, признаком «масляного пятна» и продольной ребристостью. Фотография ногтей выполнена на фоне бляшки серебристого цвета на колене Псориаз ногтей с онихолизисом и признаком «масляного пятна» у молодой женщины. Обратите внимание, что дистальная часть ногтевых пластинок не прикреплена к ногтевому ложу, и там, где ноготь потерял сцепление, наблюдается коричневая пигментация Псориаз ногтей с онихолизисом, вдавлениями и поперечной ребристостью Псориаз ногтей с признаком «масляного пятна» (или бляшки лососевого цвета) Хрупкие ногти с коричнево-белыми продольными полосами и зазубринами дистального края ногтевой пластинки у женщины с болезнью Дарье (фолликулярным дискератозом)
д) Дифференциальная диагностика псориаза ногтей:
• Онихомикоз служит причиной дистального онихолизиса и гиперкератоза, проявляется аналогично псориазу и может сосуществовать с ним.
• Болезнь Дарье (фолликулярный дискератоз) является аутосомно-доминантным заболеванием, обусловленным аномальной кератинизацией и потерей адгезии между эпидермальными клетками. В типичных слу чаях проявляется в возрасте 20-30 лет гинсркератотическими желто-коричневыми жирными на вид папулами, сливающимися в веррукозно-подобные бляшки с себорейной локализацией. На ногтях могут отмечаться красно-белые продольные полосы, подногтевой гиперкератоз и зазубрины дистального края. Течение заболевания хроническое и персистирующее.
• Гнездная алопеция иногда является причиной точечного поражения ногтя. Как правило, точечные углубления при псориазе, имеющие широкое основание, более неравномерны, чем мелкие ямочки геометрической формы при гнездной алопеции.
• Неопластические и диспластические заболевания могут стать причиной псориазиформных изменений на одном ногте. Болезнь Боуэна, плоскоклеточная карцинома и обыкновенные бородавки нередко проявляются в виде изолированных подногтевых или околоногтевых бляшек, которые иногда сопровождаются деструкцией ногтевой пластинки. Установить точный диагноз помогает биопсия.
Псориаз ногтей
Псориаз ногтей – достаточно редкая разновидность псориаза, характеризующаяся поражением ногтевых пластин, которое, как правило, сопровождает псориатическое поражение кожи или суставов, в отдельных случаях существует как самостоятельное заболевание. Клинически проявляется целым спектром изменения ногтей – от помутнения и напёрсточных углублений до онихолизиса и трахионихии. Субъективные ощущения отсутствуют. Диагноз ставят на основании анамнеза и клинических проявлений, в сложных случаях берут биоптат кожи около ногтя. Лечение комплексное: корректировка соматической патологии, иммунитета и состояния нервной системы. Основную терапию осуществляют по индивидуальной схеме под наблюдением дерматолога.
Общие сведения
Псориаз ногтей – хроническое неинфекционное дерматологическое заболевание, характеризующееся особым состоянием ногтевых пластинок. Не имеет возрастных, гендерных и сезонных различий, неэндемичен, отличается сложной структурой заболеваемости. Псориазом ногтей страдает 3% населения жителей планеты. Считается, что 40% случаев заболевания наследственно обусловлены, а 25% сопряжены с другими проявлениями псориаза. У 35% пациентов псориаз ногтей является патологией невыясненного генеза, возникающей без поражения кожи или воспаления суставов. По данным разных авторов, среди людей, страдающих псориазом кожи, ногти поражены у 11–90% больных. Среди пациентов с псориатическим артритом распространенность патологии достигает 80–90%. Псориаз ногтей незаразен и не представляет опасности для окружающих.
Первым на изменение ногтей при псориазе обратил внимание Алибер, клиническое описание патологического процесса на ногтевых пластинках составил Биетт в 1853 году. На то, что поражение ногтей может быть единственным признаком псориаза, указал в 1868 году Харди. В отечественной дерматологии приоритет в изучении псориаза ногтей принадлежит Машкилейсону Л.Н., который первым дал характеристику клиники ногтевого псориаза в 1965 году. В 1975 году Шеклаков Н.Д. связал псориаз с артропатией. Последние данные о структуре заболеваемости получены отечественными дерматологами в 2006 году. Актуальность проблемы связана с тем, что поражение ногтей является ценным и порой единственным диагностическим признаком псориаза. Кроме того, заболевание существенно ухудшает качество жизни пациентов и не имеет перспективы полной излеченности.
Причины псориаза ногтей
Дерматологи считают псориатическое поражение ногтей полиэтиологическим заболеванием, отдавая приоритет в его развитии сочетанию иммунных расстройств и наследственной предрасположенности. Склонность к возникновению псориаза может годами не проявляться до случайного воздействия факторов, провоцирующих патологические изменения. К таким факторам относят инфекции, стресс, переутомление, иммунные нарушения, гормональный дисбаланс, травмы, аллергические реакции, перепады температуры и приём некоторых лекарств. Любой из триггеров патологического процесса стимулирует активность иммунной системы на клеточном и гуморальном уровне, приводя к изменению содержания иммуноглобулинов всех классов и циркулирующих иммунокомплексов, а также к увеличению количества лимфоцитов и фагоцитарной активности сегментоядерных лейкоцитов. Генетическая предрасположенность к псориазу способствует более быстрому развитию патологии.
Дерма – один из главных органов иммунной системы, содержащая все разновидности иммунных клеток. Вмешательство эндогенных или экзогенных факторов в работу иммунной системы нарушает ферментацию на уровне клеток дермального слоя и эпидермиса. Происходит сбой в процессах пролиферации и дифференциации клеток, дефектные клетки эпидермиса интенсивно размножаются и разрастаются, вызывая утолщение ногтевых пластинок, а затем и их деформацию. Кожа отвечает воспалением на появление измененных клеток. Роговые клетки начинают продуцировать интерлейкин, активирующий лимфоциты тимуса. Т-лимфоциты самостоятельно инфильтрируют эпидермис и стимулируют гиперпролиферацию кератиноцитов, замыкая образовавшийся порочный круг.
Таким образом, ногтевая пластинка, вовлечённая в процесс, утолщается, деформируется, меняет консистенцию и цвет. Поскольку ноготь состоит из нескольких роговых пластинок, образование «бляшек» происходит из-за наплыва одного слоя ногтя на другой в результате беспорядочного и безудержного деления роговых клеток матрицы.
Классификация и симптомы псориаза ногтей
Существуют разные классификации псориатического поражения ногтевых пластинок. В зависимости от степени поражения ногтя псориаз делят на атрофический (преобладают явления истончения и лизиса ногтя), точечный (характерен «симптом напёрстка»), гипертрофический (превалируют явления гиперкератоза ногтевой пластинки и околоногтевого пространства). По интенсивности проявлений различают три стадии: первая характеризуется помутнением ногтя, появлением вмятин и исчерченностей, на второй стадии меняется цвет ногтевой пластинки, на третьей появляются бляшки.
Выделяют несколько видов поражения ногтевой пластинки при псориазе ногтей. Симптом напёрстка – самая часто встречающаяся форма заболевания, характеризующаяся россыпью неглубоких вмятин диаметром до 2 мм. Лейконихия сопровождается разрыхлением ногтя с появлением воздушных пузырей между слоями в виде белых пятен и полос. Онихолизис проявляется безболезненным отделением ногтя от ткани в результате разъедания роговой пластинки в области ложа с образованием псориатической каёмки. Является атрофической формой псориаза ногтей, может быть полным (отделяется весь ноготь), частичным (отделяется часть ногтя) или центральным (отделяется край ногтя по центру).
Онихомадезис характеризуется быстрым отделением ногтя от ткани без образования каймы. Симптом геморрагии сопровождается истончением пластины ногтя и подногтевыми кровоизлияниями в виде прожилок и пятен. Может возникать при повреждении капилляров (розово-красного оттенка, петехии, симптом масляного пятна) или более крупных сосудов (буро-черного цвета, в форме удлиненных кровоподтеков). При трахионихии наблюдается изменение текстуры и структуры ногтя (шероховатость, утолщение, койлонихия – западение центра ногтя), подногтевая ткань не изменена.
Подногтевой гиперкератоз проявляется изменениями кожи околоногтевого пространства с присоединением вторичной инфекции и неприятным запахом. Паронихия характеризуется деформацией ногтя и околоногтевыми изменениями (утолщение валиков, воспаление), сопровождает генерализованный псориаз. При онихогрифозе выявляется врастание в кожу изуродованных гипертрофированных ногтевых пластинок (лечение только хирургическое).
Клиническая картина псориаза ногтей напрямую зависит от формы патологического процесса, однако существуют и общие проявления заболевания. При развитии псориаза ногтей поверхность роговых пластинок мутнеет, становится неровной, на ней появляются вмятины (либо мелкие, рассыпанные хаотично, либо крупные, располагающиеся по центру). Ноготь меняет окраску, приобретает желтоватый или сероватый оттенок. Его поверхность деформируется, становится выпуклой, волнообразной. Образуются воспалительные каёмки и псориатические бляшки. Роговая пластинка истончается и атрофируется, сквозь неё начинают просвечивать капилляры. Происходит отделение ногтя от ткани с разных сторон и в разном направлении. В околоногтевом пространстве возникает воспаление, кожа начинает шелушиться, появляется нестерпимый зуд, присоединяются расчёсы и вторичная инфекция. Из-под ногтя при надавливании выделяется гной с неприятным запахом.
Диагностика и лечение псориаза ногтей
Как правило, диагностика псориаза ногтей не вызывает затруднений. Дерматолог ставит диагноз на основании анамнеза и клиники с обязательным исключением микотического поражения (взятие мазков-соскобов с ногтевой пластинки). В сложных случаях берут биоптат кожи около ногтя или частичку ногтя (чешуйки), осуществляют гистологическое исследование. Инструментальную диагностику обычно не проводят. Дифференцируют патологический процесс с ониходистрофией, онихомикозом, фолликулярным дискератозом, гнёздной алопецией, болезнью Боуэна, плоскоклеточной карциномой, подногтевыми бородавками, диспластическими и неопластическими процессами, роговой экземой, травмами.
Тактика лечения патологического процесса зависит от степени поражения ногтевых пластинок. В лёгкой стадии дерматологи используют исключительно местную терапию. Применяют гормональные мази и кремы, дерматотропные препараты, обладающие противозудным эффектом, барьерными и регенеративными свойствами. Назначают мази с витамином А и D3, салициловые мази, лечебные лаки. Если наружной терапии недостаточно, подключают курсовое лечение антигистаминными средствами, витаминами и минеральными комплексами с кальцием и цинком. В тяжелых случаях показаны ретиноиды и иммунодепрессанты. Современная терапия псориаза ногтей заключается в применении моноклональных антител, способных блокировать провоцирующие факторы и нормализовать процесс клеточного деления, что позволяет достичь длительной ремиссии. Используют биологические модификаторы иммунного ответа (антицитокиновые препараты), корректирующие нарушенные функции иммунной системы.
Назначают ванночки с отрубями и физиотерапевтические процедуры: магнитотерапия, фонофорез с гормонами, УВЧ, ПУВА-терапия псориаза, УФО, обладающее цитостатическим и антимикотическим действием. Иногда при неэффективности других методов лечения после консультации с хирургом осуществляют удаление ногтевой пластинки под местной анестезией. Профилактически рекомендуют иметь максимально короткие ногти, исключить возможность микротравм, надевать перчатки при контакте со средствами бытовой химии. Следует употреблять овощи и продукты, богатые белком. Прогноз относительно благоприятный.
Псориаз
Псориаз (чешуйчатый лишай) – хроническое незаразное заболевание, поражающее кожу, ногти и суставы. Характеризуется появлением на коже мономорфной сыпи: узелков ярко-розового цвета, покрытых серебристыми чешуйками. Элементы сыпи могут сливаться в различные конфигурации, напоминающие географическую карту. Сопровождается умеренным кожным зудом. Псориаз ухудшает внешний вид кожи, доставляет психологический дискомфорт пациенту. При поражении суставов развивается псориатический артрит. Опасен генерализованный пустулезный псориаз беременных, ведущий к поражению плода и выкидышу.
МКБ-10
Псориаз – широко распространенное хроническое кожное заболевание, характеризующееся мономорфной сыпью из плоских папул, имеющих тенденцию к слиянию в крупные бляшки, которые очень быстро покрываются рыхлыми серебристо-белыми чешуйками. Псориаз имеет волнообразное течение, заболеваемость – 2% от всего населения, диагностируется одинаково как у мужчин, так и у женщин.
Причины возникновения и патогенез псориаза
Этиология и патогенез псориаза до конца не изучены, но результаты исследований дают основание полагать, что наследственная, инфекционная или неврогенная природа наиболее вероятны. Наследственную природу псориаза подтверждают факты, что заболеваемость выше в тех семьях, в которых псориаз уже был диагностирован, кроме того у монозиготных близнецов концентрация заболеваемости тоже выше, чем в остальных группах. Инфекционная этиология псориаза сводится к наличию измененных комплексов и включений, как при вирусной инфекции, но, однако идентифицировать вирус пока не удается.
И, на сегодняшний день, псориаз считают мультифакторным заболеванием с долей генетических и инфекционных компонентов. В группу риска по заболеваемости псориазом попадают люди с постоянной травматизацией кожи, с наличием хронических стрептококковых инфекций кожи, с нарушениями вегетативной и центральной нервной системы, с эндокринными нарушениями, кроме того злоупотребление алкоголем повышает вероятность возникновения псориаза.
Клинические проявления псориаза
Первичным элементом псориаза является одиночная папула розового или красного цвета, которая покрыта большим количеством рыхлых серебристо-белых чешуек. Важным диагностическим признаком является триада псориаза: феномен стеаринового пятна, терминальной пленки и точечного кровотечения при соскабливании чешуек.
В стадии развития псориаза высыпаний немного, постепенно в течение месяцев и даже лет их количество увеличивается. Псориаз очень редко дебютирует интенсивными и генерализованными высыпаниями, такое начало можно наблюдать после острых инфекционных заболеваний, тяжелых нервно-психических перегрузок и после массивной медикаментозной терапии. Если псориаз имеет такое начало, то высыпания отечные, имеют ярко-красный цвет и быстро распространяются по всему телу, псориатические бляшки гиперемированны, отечны и нередко зудят. Папулы локализуются на сгибательных поверхностях, особенно в области коленных и локтевых суставов, на туловище и волосистой части головы.
Для следующей стадии псориаза характерно появление новых, уже небольших элементов на местах расчесов, травм и потертостей, эта клиническая особенность называется феноменом Кебнера. В результате периферического роста, вновь возникшие элементы сливаются с уже имеющимися и образуют симметричные бляшки или располагаются в виде линий.
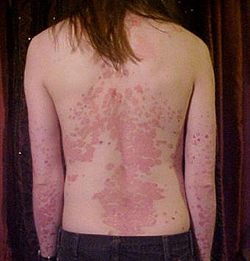
В третьей стадии псориаза интенсивность периферического роста бляшек снижается, а их границы становятся более четкими, цвет пораженной кожи приобретает синюшный оттенок, наблюдается интенсивное шелушение на всей поверхности элементов. После окончательной остановки роста бляшек псориаза по их периферии образуется псевдоатрофический ободок - ободок Воронова. При отсутствии лечения псориаза бляшки утолщаются, иногда можно наблюдать папилломатозные и бородавчатые разрастания.
В стадии регресса симптоматика псориаза начинает угасать, при этом нормализация кожи идет от центра пораженной поверхности к периферии, сначала исчезает шелушение, нормализуется цвет кожных покровов и в последнюю очередь исчезает инфильтрация тканей. При глубоких поражениях псориазом и при поражениях тонкой и рыхлой кожи иногда может наблюдаться временная гипопигментация после очищения кожи от высыпаний.
Экссудативный псориаз отличается от обычного наличием корко-чешуек на бляшках, которые образуются за счет пропитывания экссудатом, в складках тела может быть мокнутие. В группу риска по заболеваемости экссудативным псориазом попадают больные сахарным диабетом, люди с гипофункциями щитовидной железы (гипотиреоз) и имеющие избыточную массу тела. Пациенты с такой формой псориаза отмечают зуд и жжение на пораженных участках.
Псориаз, протекающий по себорейному типу, локализуется на участках, склонных к себорее. Большое количество перхоти не позволяет вовремя диагностировать псориаз, так как она маскирует псориатическую сыпь. Со временем участки кожи, пораженной псориазом, разрастаются и переходят на кожу лба в виде «псориатической короны».
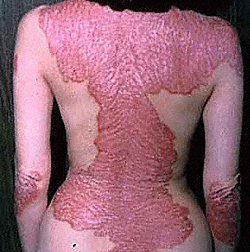
У людей, которые заняты тяжелым физическим трудом, чаще встречается псориаз ладоней и подошв. При таком виде псориаза основная часть высыпаний локализованы на ладонях, на теле встречаются лишь единичные участки сыпи.
Пустулезные формы псориаза начинаются с одного небольшого пузырька, который быстро перерождается в пустулу, а при вскрытии образует корку. В дальнейшем процесс распространяется на здоровую кожу в виде обычных псориатических бляшек. При тяжелых формах генерализованного пустулезного псориаза на инфильтрированной коже могут появляться внутриэпидермальные мелкие пустулы, которые сливаясь, образуют гнойные озера. Такие пустулы не склонны к вскрытию и подсыхают в коричневые плотные корочки. При пустулезных формах псориаза поражения симметричные, часто в процесс вовлекаются ногтевые пластины.
Артропатическая форма псориаза является одной из тяжелых, наблюдается боль без деформации сустава, но в некоторых случаях сустав деформируется, что приводит к анкилозу. При псориатических артритах симптоматика псориаза со стороны кожи может наступить гораздо позже, чем артралгические явления. В первую очередь поражаются мелкие межфаланговые суставы и уже позднее в процесс вовлекаются крупные суставы и позвоночник. Из-за постепенно развивающегося остеопороза и деструкции суставов артопатическая форма псориаза часто заканчивается инвалидизацией больных.
Помимо высыпаний на коже при псориазе наблюдаются вегетодистонические и нейроэндокринные расстройства, в моменты обострений пациенты отмечают повышение температуры. У некоторых больных псориазом может быть астенический синдром и атрофия мышц, нарушения работы внутренних органов и симптомы иммунодефицитов. Если псориаз прогрессирует, то висцеральные нарушения становятся более выраженными.
Псориаз имеет сезонное течение, большая часть рецидивов наблюдаются в холодное время года и очень редко псориаз обостряется летом. Хотя в последнее время смешанные формы псориаза, рецидивирующие в любое время года, диагностируют все чаще.
Диагностика псориаза
Диагноз ставят дерматологи на основании внешних кожных проявлений и жалоб пациента. Для псориаза характерна псориатическая триада, в которую входят феномен стеаринового пятна, феномен псориатической пленки и феномен кровяной росы. При поскабливании даже гладких папул усиливается шелушение, и поверхность принимает сходство со стеариновым пятном. При дальнейшем поскабливании после полного удаления чешуек происходит отслойка тончайшей нежной просвечивающей пленки, которая покрывает весь элемент. Если продолжить воздействие, то терминальная пленка отторгается и обнажается влажная поверхность, на которой возникает точечное кровотечение (капелька крови, напоминающая каплю росы).
При атипичных формах псориаза необходимо проводить дифференциальную диагностику с себорейной экземой, папулезной формой сифилиса и розовым лишаем. При гистологических исследованиях выявляется гиперкератоз и почти полное отсутствие зернистого слоя дермы, шиповатый слой дермы отечен с очагами скоплений нейтрофильных гранулоцитов, по мере увеличения в объеме такого очага, он мигрирует под роговой слой дермы и образует микроабсцессы.
Лечение псориаза
Лечение псориаза должно быть комплексным, вначале применяются местные лекарственные препараты, а курсовое медикаментозное лечение подключают при неэффективности местного лечения. Соблюдение режима работы и отдыха, гипоаллергенная диета, избегание физических и эмоциональных нагрузок имеют большое значение в терапии псориаза.
Седативные препараты, такие как настойка пиона и валерианы снимают нервную возбудимость пациентов, тем самым снижая выброс в кровь адреналина. Прием антигистаминных препаратов нового поколения уменьшает отечность тканей и препятствует экссудации. Тавегил, Фенистил, Кларитидин, Телфаст не вызывают сонливости и имеют минимум побочных эффектов, что позволяет больным псориазом вести привычный образ жизни.
Применение легких диуретиков при экссудативной форме псориаза уменьшает экссудацию и как следствие уменьшает образование обширных слоистых корочек. Если имеются поражения со стороны суставов, то показан прием нестероидных противовоспалительных препаратов для купирования болевого синдрома – Ортофен, Напроксен и препараты, содержащие ибупрофен в качестве активного вещества. Если же псориатические нарушения в суставах более серьезные, то используют лечебные пункции суставов с внутрисуставным введением бетаметазона и триамцинолона.
При пустулезной форме псориаза, псориатических поражениях ногтей и при эритродермическом псориазе ароматические ретиноиды назначаемые сроком не менее месяца дают хороший эффект. Применение кортикостероидов оправдано лишь при кризах псориаза, препараты пролонгированного действия, например Дипропсан с последующим плазмофорезом позволяют быстро купировать псориатический криз.
Такие физиотерапевтические процедуры, как парафиновые аппликации, УФ-облучение показаны при разных формах псориаза. В прогрессирующей стадии псориаза применяют противовоспалительные мази, если имеется инфекционный процесс, то мази с антибиотиком. Эффективно лазерное лечение псориаза и фототерапия. При переходе псориаза в стационарную стадию показаны кератолитические мази и кремы, например салициловая, ретиноевая и Бенсалитин. Проводится криотерапия псориатических бляшек. Если псориазом поражена волосистая часть головы, то применяют низкопроцентные серно-салициоловые мази, так как при увеличении содержания салициловой кислоты мазь оказывает ярко выраженный кератолитический эффект.
В стадии обратного развития местно применяют редуцирующие мази, постепенно увеличивая их концентрацию. Это дегтярная, ихтиоловая и нафталановая мази или же мази, содержащие в себе эти компоненты. Местное применение низко концентрированных корикостероидных мазей показаны на всех стадиях псориаза. Препараты, которые модулируют пролиферацию и дифференцировку кератиноцитов являются перспективным направлением в современной терапии псориаза. В период реабилитации санаторно-курортное лечение с сульфидными и радоновыми источниками помогают добиться стойкой и длительной ремиссии.
Профилактика псориаза
Специфической профилактики псориаза не существует, но после дебюта заболевания, необходимо принимать седативные препараты, проводить курсы витаминотерапии и коррекцию заболеваний, которые провоцируют рецидивы псориаза.
Своевременная терапия псориаза позволяет добиться длительной ремиссии и является профилактикой осложненных форм заболевания.
Читайте также:
