Лекарства для лечения мигрени и ее профилактики
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
Трициклические антидепрессанты в профилактике мигрени. Метисергид в профилактике мигрени.
Трициклические антидепрессанты считаются более эффективными средствами для профилактики хронических головных болей напряжения и хронической ежедневной мигренеподобной боли, в то время как бета-адреноблокаторы лучше действуют на классическую мигрень. Однако иногда трициклические антидепрессанты являются хорошими препаратами для профилактического лечения классической преходящей мигрени. Опыт авторов данной главы показывает, что для профилактики мигрени наиболее эффективны амитриптилин и доксепин, хотя это верно не для всех больных.
Фармакологическое действие трициклических антидепрессантов сложное. Эти средства ингибируют обратный захват 5НТ и норадреналина в нервных окончаниях, оказывают антихолинергический и седативный эффект, а также обладают свойствами бета-адреноблокаторов.
Рекомендуемая начальная доза амитриптилина составляет 25—50 мг на ночь. Обычно она хорошо переносится. Постепенно дозу можно увеличивать, добавляя 25 мг 1 раз в 1—2 недели до достижения максимальной дозы 300 мг/сут. Требуемая доза препарата определяется терапевтическим эффектом — профилактикой мигрени и выраженностью побочных явлений. Терапевтический эффект амитриптилина, как и пропранолола, обусловлен не только концентрацией препарата в крови, а во многом зависит от реакции идиосинкразии.
Если на фоне приема амитриптилина у больного продолжаются головные боли и нет побочных эффектов, то целесообразно продолжать увеличение дозы. При достижении дозы 200 мг/сут. необходимо определить концентрацию препарата в сыворотке. Если суммарный уровень амитриптилина и нортриптилина превышает 300 мг/мл, дозу следует снизить. Обычно суточную дозу делят на несколько приемов — 50% на ночь, остальную половину — в течение дня.

К побочным эффектам трициклических антидепрессантов относятся седативное (сонливость) и антихолинергическое действие (сухость во рту, запоры, трудности или замедление мочеиспускания, нарушение аккомодации). Беспокойство и парадоксальная психостимуляция в виде бессонницы наблюдаются у 2—5% пациентов. Описаны редкие случаи развития поздней дискинезии после длительного приема трициклических антидепрессантов, а также снижение порога судорожной готовности. Есть единичные наблюдения внезапной смерти, связанной с приемом амитриптилина и имипрамина. Очень редко препараты вызывают тяжелые, угрожающие жизни нарушения сердечного ритма.
Единственным препаратом группы трициклических антидепрессантов, обладающим отрицательным воздействием на сердечную деятельность, является доксепин. Не рекомендуется его назначение пациентам старше 50 лет, страдающим заболеваниями сердца или имеющими высокий риск их развития. Следует соблюдать осторожность при назначении любых противомигренозных препаратов, указанных в табл. 49—5, больным этой группы.
Некоторые специалисты успешно применяют комбинированное лечение амитриптилином в дозе 75—150 мг/сут. с пропранололом в дозе 80—160 мг/сут. для профилактики головных болей. Однако в этих случаях возрастает риск развития привыкания.
Ципрогептадин. Фармакологически ципрогептадин имеет трициклическую структуру, но основное его действие — антигистаминное. Испытания показали, что он служит эффективным средством профилактики мигрени, уменьшая количество приступов более чем на 50% у 45—50% больных. Потенциальные побочные и токсические эффектам ципрогептадина такие же, как у амитриптилина, однако в целом они менее выражены. Эффективной терапевтической дозой ципрогептадина считается 12—24 мг/сут. При назначении более 40 мг обычно развиваются побочные эффекты, требующие снижения дозы.
Вальпроевая кислота. Эффективность вальпроевой кислоты в превентивном лечении мигрени впервые показана в 1987 году. Специальные исследования подтвердили эти данные, определив, что частота головных болей уменьшилась наполовину примерно у 50% больных, принимающих препарат.
Вальпроевая кислота и ее соли (депакин, конвулекс, конвульсофин, дипромал, апилепсин) хорошо переносятся больными. Некоторые формы препарата чаще вызывают тошноту и раздражение слизистой желудка. К основным побочным эффектам вальпроатов, помимо вышеперечисленных, относятся прибавка массы тела, тремор и выпадение волос. Эти симптомы обратимы и прекращаются после окончания лечения.
Вальпроевая кислота изменяет метаболизм карнитина, вызывая нарушения функции печени, что приводит к повышению концентрации аммиака в крови. Риск токсического поражения печени выше при комбинированной терапии несколькими препаратами, а также у детей по сравнению со взрослыми. В некоторых случаях прием вальпроатов приводит к угнетению костномозгового кроветворения.
Рекомендуемая доза депакина составляет 250 мг 2—3 раза в сутки. При необходимости можно увеличить дозу до 500 мг 3 раза в сутки. Неизвестно, приводит ли повышение дозы к увеличению эффективности средства.
Метисергид — блокатор серотониновых рецепторов, который в определенной степени блокирует и рецепторы норадреналина. Метисергид служит эффективным средством профилактики мигрени, уменьшая частоту приступов более чем на 50% у 50—60% больных. К сожалению, у него очень много побочных эффектов, ограничивающих применение. Основные нежелательные эффекты — тошнота и спастические боли в животе, которые беспокоят не менее 10—20% больных. Нередко также отмечаются побочные эффекты, связанные со спазмом сосудов — зябкость кистей и стоп, акропарестезии, полиневропатия, отеки конечностей. Возможны нарушения в психической сфере — диссоциация мышления, беспокойство, нервозность и в редких случаях — галлюцинации.
У больных, принимавших метисергид длительное время (более двух лет), может развиться воспалительный фиброз в ретроперитонеальном пространстве, в легких или в миокарде. Обычно такие тяжелые осложнения наблюдаются у пациентов, непрерывно использовавших метисергид 2—5 лет. Больным, употреблявшим метисергид более 6 месяцев, рекомендуется делать «лекарственные каникулы» продолжительностью, по крайней мере, один месяц. Общепринятая схема лечения следующая: 5 месяцев приема — 1 месяц перерыв. Лечение метилсергидом должно осуществляться под систематическим контролем креатинина в сыворотке крови.
Также иногда рекомендуют проверять состояние почек с помощью внутривенной ренографии или КТ-исследования. Примечание: Пять препаратов, описанных выше (пропранолол, амитриптилин, ципрогептадин, вальпроевая кислота и метисергид), являются наиболее эффективными средствами для превентивного лечения мигрени, уменьшая число приступов мигрени, по крайней мере, наполовину. Эти данные получены в исследованиях, которые показали, что у 58% больных из группы 1500 человек, принимающих метисергид, у 55% из группы численностью 100 человек, принимающих амитриптилин, у 51% из группы численностью 210 человек, принимающих пропранолол и у 48% из группы численностью 50 человек, принимающих ципрогептадин, количество приступов мигрени уменьшилось примерно на 50%.
Следует отметить, что не было выявлено четкой связи между дозами испытываемых препаратов и их антимигренозным действием. В соответствии с современными представлениями, для профилактических антимигренозных средств характерна реакция идиосинкразии.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Эффективное лечение мигрени
Каковы пусковые механизмы мигрени? Какие терапевтические возможности мы имеем? Какова роль профилактики? Чем характеризуется головная боль, сконцентрированная в одном месте? Мигрень — заболевание, поражающее 15-18% женщин и 6% мужчин в В
Каковы пусковые механизмы мигрени?
Какие терапевтические возможности мы имеем?
Какова роль профилактики?
Чем характеризуется головная боль, сконцентрированная в одном месте?
Мигрень — заболевание, поражающее 15-18% женщин и 6% мужчин в Великобритании [1]. Однако только 30-50% из них обращаются к врачу, зачастую из-за неверия в возможность эффективного лечения. Предлагаемая статья затрагивает проблему снижения качества жизни пациентов, страдающих мигренью, и пути лечения этого заболевания.
Таблица 1. Принципы лечения мигрени
- Данные анамнеза
- Лечение острых приступов
- Наблюдение
- Профилактическое лечение пациентов с очень частыми приступами
- Ежедневник для выявления триггерных факторов
- Отсутствие симптомов при обследовании
- Разъяснительная беседа
Вред, наносимый мигренью. Мигрень опустошает жизнь пациента. Один из пациентов следующим образом передал свои ощущения после приступа: “Я чувствую себя заново родившимся”.
Они со страхом ждут следующего приступа, стараясь избегать обычной деятельности, которая, по их мнению, может его спровоцировать.
Все это негативно отражается на работоспособности человека и в конце концов может привести к потере работы, неприятностям в семье и даже разводу. Йо Лидделл, бывший секретарь и директор Британской ассоциации, исследующий проблему мигрени, резюмирует: “Возможно, мигрень и не угрожает жизни, но, безусловно, она угрожает качеству жизни”.
Таким образом, эффективное лечение мигрени должно быть направлено на купирование головной боли и связанных с ней проявлений, а также максимальное улучшение качества жизни.
Таблица 2. Диагностические признаки мигрени без ауры
- Продолжительность (без лечения)4-72 часа
- Обычно головная боль односторонняя и пульсирующая
- Головные боли от средней до тяжелой степени, причем приступ усиливается от привычных бытовых дел
- В перерывах между приступами пациенты не предъявляют никаких жалоб
- Сопутствующими симптомами могут быть тошнота и/или рвота, светобоязнь, звукобоязнь (непереносимость громких звуков)
Принципы ведения больных приведены в таблице 1. Многие практикующие врачи могут возразить, что предлагаемый перечень невозможно реализовать в условиях крайне напряженных приемных часов, когда на одного пациента отводится не больше 5-10 минут времени, однако эти процедуры можно проводить в несколько этапов. Хотя диагностировать мигрень обычно не составляет труда и делается это, как правило, только на основе анамнеза (табл. 2), следует провести полное обследование, чтобы исключить другие патологические процессы, равно как и успокоить пациента, объяснить ему, что его состояние не представляет опасности. Концентрические головные боли также следует принять во внимание при проведении дифференциальной диагностики (табл. 3).
Таблица 3. Кластерная головная боль
- Клинически отличается от мигрени
- Довольно редка (заболеваемость 0,1%)
- Изнуряюще действует на пациента
- Острые приступы купируются подкожным суматриптаном или кислородной (10:0)подушкой
- Для профилактики служат литий, верапамил, пизотифен
- Чаще страдают мужчины
В таблице 4 приведены триггерные факторы, связанные с приступами мигрени. К ним, в частности, относятся недосыпание, перекусывание на ходу, недоедание и дегидратация при неадекватном потреблении жидкости.
Таблица 4. Триггерные факторы при мигрени
Пища
Шоколад, сыр, красное вино, цитрусовые, кофе, глутамат натрия (“синдром китайского ресторана”)
Недостаток пищи или воды
Стресс или следующее за ним расслабление
Недосыпание
Болезни шеи и челюстей
Пониженная подвижность шеи, неправильный прикус
Физическая активность, в том числе секс
Факторы внешней среды
Жара, холод, ветер, шум, некоторые запахи
Гормональные факторы
Менструации, оральные контрацептивы
Дополнительная терапия. Многих пациентов интересуют альтернативные методы лечения, которые приведены и прокомментированы в таблице 5.
Профилактическая лекарственная терапия приведена в таблице 6. Многие больные уповают на профилактику как средство предотвращения мигрени. На самом деле только половина пациентов реагирует на лечение пизотифеном или пропранололом, и у них наблюдается уменьшение частоты приступов более чем в два раза [2].
Этот факт следует довести до сведения людей, решившихся на профилактическое лечение. Иначе в случае неудачи можно потерять доверие пациента.
Профилактическую терапию проводят в течение 3-6 месяцев, затем постепенно отменяют назначенное лечение. Благодаря этому многим пациентам удается самостоятельно справляться с приступами.
Методы купирования приступов
Таблица 5. Дополнительные методы лечения при мигрени
Многие пациенты еще до обращения к врачу принимают различные средства от мигрени. Обычно к ним относятся анальгетики или их комбинация с противорвотными средствами. Однако следует избегать опиатсодержащих соединений, поскольку они могут вызвать головную боль от передозировки или головную боль отмены.
Мигрень часто связывают с застоем в желудке, поэтому целесообразно применение противорвотных, способствующих выведению содержимого желудка, например метаклопрамида в дозе 10 мг за 20 минут до приема анальгетика, скажем, аспирина.
В ряде клинических исследований отмечено прекращение головной боли в 34-45% случаев применения анальгетико-противорвотной комбинации [3].
Эрготамин. В Великобритании новые агонисты серотонина практически вытеснили средства, содержащие вещества этой группы вследствие непредсказуемости их переносимости и эффективности в каждом конкретном случае. Пациенты, принимающие эрготамин, слишком часто страдают эрготамин-зависимыми головными болями и общим плохим самочувствием.
Агонисты серотонина. Суматриптан, по всей видимости, снимает приступы мигрени благодаря воздействию на расширенные краниальные кровеносные сосуды, возвращая их в нормальное состояние (рис. 1). Новейшие агонисты серотонина имеют липофильную природу и могут оказывать дополнительный эффект, проникая через гематоэнцефалический барьер и таким образом действуя и на центральное, и на периферическое звенья патогенеза мигрени.
Золмитриптан. Золмитриптан (выпускается в виде таблеток по 2,5 мг) — один из новых серотониновых агонистов. По эффективности и побочному воздействию соответствует 100 мг суматриптана.
Таблица 6. Меры профилактики мигрени
- Пропранолол 80-160 мг
- Тимолол 10-20 мг
- Метопролол 100-200 мг
Наратриптан. Наратриптан — еще один новый агонист серотонина. Доза в 2,5 мг действует аналогично 100 мг суматриптана, принимаемого в течение 24 часов, однако по сравнению с последним реже вызывает рецидив головной боли и имеет меньше побочных эффектов.
Суматриптан. Получив такое мощное средство, как суматриптан, врачи совершили революцию в лечении острых приступов мигрени. Он купирует головную боль и связанные с ней проявления в 74-83% [4] случаев через четыре часа после приема внутрь и через два часа после подкожного и интраназального введения препарата. Как правило, суматриптан хорошо переносится; небольшая часть пациентов испытывают тяжесть или напряжение в шее и грудной клетке.
| Во многих случаях наряду с мигренью речь может идти и о головной боли другой этиологии |
Стратегия лечения мигрени. Принципы ведения пациентов, страдающих мигренью, были разработаны группой невропатологов и врачей общей практики [2]. Прежде всего следует постараться купировать приступ обычным обезболивающим. За 20 минут до него можно принять противорвотное средство. При отсутствии эффекта можно сразу переходить к лечению агонистами серотонина, так как в анамнезе многих пациентов содержатся данные о неудачных попытках лечения мигрени анальгетиками.
В настоящее время считается, что новейшие средства в большинстве случаев эффективно купируют острые приступы мигрени, а профилактические препараты имеют ограниченное воздействие и могут вызывать различные побочные эффекты, поэтому последние принято назначать только в том случае, если у пациента случается четыре и более приступов в месяц или в случае неэффективности агонистов серотонина при острых приступах.
Таблица 7. Лечение острого приступа мигрени
Однако в отношении многих пациентов, испытывающих несколько приступов в течение недели, видимо, целесообразнее говорить не только и не столько о мигрени, сколько о синдроме хронической головной боли, обычно вызываемой избыточным потреблением анальгетиков. В этом случае необходимо обратиться к специалисту по головным болям.
Литература
1. Lipton R. B., Stewart W. F. The epidemiology of migraine // Eur Neurol, 1994; 34: (Suppl. 2) 6-11.
2. Bates D., Bradbury P., Capideo R. et al. Migraine Management guidelines. A strategy for the Modern Management of Migraine. London: Synergy Medical Education, 1997.
3. The Oral Sumatriptan and Aspirin plus Metoclopramide Comparative Study Group. A study to compare oral sumatriptan with oral aspirin plus oral metoclopramide in the acute treatment of migraine // Eur Neurol, 1992; 32: 177-184.
4. Gruffydd-Jones K., Hood C. A., Price D. B. A within-patient comparison of subcutaneous and oral sumatriptan in the acute treatment of migraine in general practice. Cephalalgia, 1997; 17: 31-36.
Лучшие таблетки от мигрени
Головная боль – частая проблема большинства людей. Однако мало кто может самостоятельно правильно классифицировать данный симптом. Корректная постановка диагноза необходима для назначения адекватного лечения

Мигрень встречается у 14% населения Европы и США. 17% женщин страдают данным заболеванием, в то время как мужчин – 8%. Недорогие и эффективные таблетки от мигрени продаются в каждой аптеке, важно лишь знать, какие именно подойдут и будут эффективны в течение многих лет.
Список 10 недорогих и эффективных таблеток от мигрени по версии КП
Мы подобрали 10 лучших таблеток от мигрени, которые эффективно борются с приступом. Все препараты прошли клинические испытания и постоянно используются врачами общей практики и неврологами для лечения.
10. Новиган

Активное вещество – ибупрофен 400 мг. Обладает анальгезирующим, спазмолитическим действием, снижает выраженность воспалительных процессов. Максимальная концентрация в крови отмечается через 1-2 часа после приема. Новиган назначает при головной боли (мигренозной), при миалгиях, артралгиях, при почечной и желчной колике. Рекомендуется принимать сразу после еды или запивать молоком, чтобы избежать отрицательного влияния на слизистую оболочку желудка.
Важно!
Не применяется при аллергии на компоненты препараты, при язвах и/или воспалительных процессах в желудочно-кишечном тракте, нарушении свертывания крови, сердечной, почечной или печеночной недостаточности.
9. Цитрамон П
Действующие вещества: ацетилсалициловая кислота, парацетамол, кофеин. При приступе мигрени рекомендуется прием двух таблеток одновременно. При отсутствии положительного эффекта повторить через 4-6 часов. Также используется при головной и зубной боли, невралгии, миалгии, артралгии. Цитрамон П обладает противовоспалительным действием, поэтому используется при простуде.
Важно!
Противопоказан при аллергии на компоненты препарата, при нарушении свертывания крови, тяжелой почечной и/или печеночной недостаточности, беременности и в период лактации.
8. Мигрепам
Активное вещество – золмитрипан. Является противомигренозным препаратом и веществом, влияющим на обмен серотонина. Положительный эффект при приступе мигрени отмечается уже через час и нарастает в течение последующих 2-4 часов. При мигрени с аурой мигрепам действует только на болевой синдром, поэтому ранний прием препарата не нужен.
Важно!
Противопоказан при аллергии на компоненты препарата, серьезных заболеваниях сердечно сосудистой системы (неконтролируемая гипертензия, ИБС, нарушения мозгового кровообращения), почечной недостаточности.
7. Релпакс
Активное вещество – элетриптан. Является противомигренозным препаратом. Максимальная концентрация в плазме отмечается через 1,5 часа после употребления. Оптимальной дозировкой считается – 20 мг 3 раза в день. При постоянном приеме релпакса в крови наблюдается накопление препарата. Назначение более высокой дозировки проводится под контролем врача.
Важно!
У пожилых людей (старше 65 лет) наблюдается более выраженное действие препарата. Противопоказано во время беременности и в период лактации. При неконтролируемой артериальной гипертензии, ишемической болезни сердца, нарушении мозгового кровообращения следует назначать другой препарат.
6. Суматриптан

Является противомигренозным препаратом и не используется в профилактических целях. Применяется при самых первых признаках мигрени. Каждый приступ купируется одной дозой препарата. При отсутствии положительного эффекта рекомендуется дополнительно прием ацетилсалициловой кислоты, парацетамола или НПВС.
Важно!
Максимальная суточная дозировка – 300 мг. Не применяется у лиц старше 65 лет. При почечной недостаточности дозировка препарата должна быть ниже.
5. Парацетамол
При мигрени парацетамол применяется в дозировке 1000 мг. Также используется при слабовыраженном или умеренном болевом синдроме при головной боли, зубной, миалгиях и при лихорадке при простуде.
Важно!
Может вызывать почечную и печеночную недостаточность. Максимальная суточная дозировка – 4000 мг. Длительность приема не более пяти дней. Противопоказан при аллергии на парацетамол.
4. Диклофенак

Препарат обладает обезболивающим, противовоспалительным и жаропонижающим действием. Выделяют таблетки с пролонгированным высвобождением и с кишечнорастворимым покрытием. Прием пищи существенно не влияет на всасывание препарата. При мигрени легкой и средней степени тяжести оптимальная дозировка диклофенака 50-100 мг. Также препарат используется при болевых синдромах при различных артритах.
Важно!
Нельзя использовать при аллергической реакции в анамнезе на данный препарат, для купирования боли при инфаркте миокарда, при почечной недостаточности. Не назначается во время беременности и во время лактации.
3. Налгезин форте

Активное вещество – напроксен. Обладает обезболивающим и противовоспалительным действием. Используется как симптоматический препарат и не влияет на течение основного заболевания. Применяется при заболеваниях опорно-двигательного аппарата, которые сопровождаются болевым синдромом (артриты, артрозы, бурситы). Также используется при других заболеваниях или состояниях, которые сопровождаются болью (мигрень, невралгия, зубная боль, травмы, ушибы, состояния после операций).
Для купирования приступа мигрени используется напроксен в дозировке 500-1000 мг.
Важно!
Противопоказания такие же, как и для ацетилсалициловой кислоты. Дополнительно: каждая таблетка содержит 50 мг натрия, что важно для пациентов, которые ограничивают употребление соли. Кроме того, напроксен замедляет скорость реакции.

2. Ацетилсалициловая кислота
Эффективна при приступах мигрени легкой и средней степени тяжести. В дозировке 1000 мг уменьшает болевой синдром в течение двух часов. Кроме того, она эффективна при лихорадке и обладает противовоспалительным действием, поэтому применяется при простуде. Используется при головной боли, зубной, боли в спине, миалгиях, артралгиях.
Важно!
Проникает через плаценту и выводится с грудным молоком. Запрещено использование при аллергической реакции на аспирин, язвах желудочно-кишечного тракта, различных кровотечениях, одновременном приеме метотрексата. С осторожностью применяется при подагре, почечной и/или печеночной недостаточности, бронхиальной астме.
1. Ибупрофен

Является препаратом первого выбора при мигрени легкой и средней степени тяжести. Необходимая дозировка – 400 мг практически не вызывает осложнений со стороны желудочно-кишечного тракта. Максимальная концентрация препарата достигается через 45 минут при пероральном приеме натощак. Ибупрофен действует в течение 8 часов. Применяется при мигрени, зубной боли, артралгиях, невралгиях, миалгиях.
Важно!
При аллергии на ибупрофен или на другие компоненты препарата прием противопоказан. Нельзя применять при язвах или воспалительных заболеваниях желудочно-кишечного тракта, сердечной, тяжелых заболеваниях печени и/почек, нарушениях свертываемости крови. С осторожностью ибупрофен назначается при бронхиальной астме, сахарном диабете, системной красной волчанке, беременности, в период лактации.
Как выбрать таблетки от мигрени
Таблетки от мигрени различаются по механизмам действия, противопоказаниям, побочным эффектам. Подобрать определенный препарат должен врач индивидуально.
- Простые анальгетики – используются для купирования приступов мигрени легкой и средней степени тяжести. Классифицируются по химической структуре. Они не обладают снотворным действием, не вызывают лекарственной зависимости, не угнетают дыхание. Наиболее популярными препаратами данной группы являются: ацетилсалициловая кислота, парацетамол, ибупрофен, напроксен. Важно учитывать, что анальгетики имеют противопоказания и побочные эффекты.
- Нестероидные противовоспалительные препараты – обезболивают, снижают температуру тела при лихорадке, обладают противовоспалительным действием. Снижают нейрогенное воспаление в мозговой оболочке, что уменьшает болевой синдром при приступах мигрени. Наиболее эффективным препаратом является диклофенак.
- Триптаны – препараты от мигрени. Воздействуют на рецепторы в сосудах головного мозга. Это приводит к их сужению, нормализации кровотока и снижению болевого синдрома. Триптаны являются золотым стандартом лечения мигрени.

Популярные вопросы и ответы
Мы спросили врача-невролога высшей категории Марину Дубровскую о мигрени и способов избавления от нее.
Мигрень – первичная форма головной боли, которая характеризуется односторонней пульсацией от четырёх до 72 часов, тошнотой и/или рвотой. Отмечается повышенная чувствительность к свету, звукам. Чаще болеют женщины в возрасте 35-45 лет.
Мигрень – это хроническое нейроваскулярное заболевание с генетической предрасположенностью. При приступе наблюдается расширение сосудов головного мозга и приток крови. Провоцирующими факторами является:
● стрессовая ситуация;
● депрессия;
● переутомление;
● изменения погоды;
● гормональные факторы (менструация, овуляция, прием гормональных препаратов);
● нарушение режима дня;
● нарушение режима питания;
● прием некоторых продуктов (сыр, шоколад, кофе, апельсин, вино);
● резкие запахи (духи, табачный дым), выхлопные газы.
При приступе мигрени большая часть пациентов обращается за консультацией к терапевту. После сбора анамнеза врач отправляет к узкому специалисту – неврологу.
Диагноз мигрень должен быть выставлен неврологом после опроса пациента, данных анамнеза, неврологического осмотра и определению диагностических критериев.
Лечение мигрени народными средствами не противопоказано. Главное не иметь аллергической реакции на травы и растения, которые будете использовать. Также важно проконсультироваться со специалистом, подобрать дозировку и учесть противопоказания, чтобы не навредить другим органам и системам.
1. Настои из лугового клевера, зверобоя, мелиссы, ромашки, липы, валерианы. Заварить в 200 мл кипящей воды и принимать 3 раза в день.
2. Лечебные чаи из мяты, зеленого чая, душицы, эвкалипта. По 1 чашке 3 раза в день.
3. Кофе крепкий 100-150 мл при отсутствии противопоказаний.
4. Сок из кизила, калины, черной смородины по половину стакана с медом два раза в день.
Часто перед приступом головной боли появляются первые симптомы (жажда, сонливость, повышенная раздражительность). На данном этапе можно предотвратить развитие мигренозного приступа.
Что делать на начальном этапе:
● если есть возможность, то прилечь и попытаться заснуть (свет в комнате должен быть приглушен, не должно быть раздражающих звуков);
● если нельзя уснуть, то необходимо выйти на свежий воздух и проветрить помещение;
● выпить крепкий чай с сахаром и лимоном;
● выполнить массаж головы и шеи и/или положить грелку (это нормализует кровоснабжение головного мозга).
Если же приступ случился:
● уменьшить количество раздражающих факторов (свет, звуки, запахи);
● принять контрастный душ или теплую ванную;
● растирать виски для уменьшения пульсирующей боли можно просто пальцами, а можно добавить бальзам с ментолом;
● массаж ступней помогает избавиться от головной боли.
Лекарства для лечения мигрени и ее профилактики
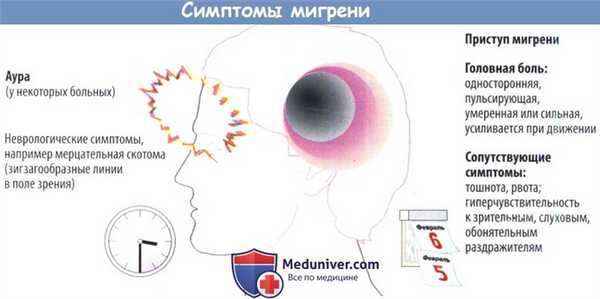
а) Симптомы мигрени. Примерно каждый десятый житель Западной Европы и США страдает тяжелыми приступами головной боли. У женщин мигрень встречается в 2 раза чаще, чем у мужчин. Приступы сопровождаются типичными симптомами, почти всегда тошнотой и рвотой, часто гиперестезией.
Приступ мигрени длится в среднем 24 ч (от 4 до 72 ч) и развивается каждый месяц или чаще. В 1/3 случаев приступу предшествует аура, часто в виде нарушения зрения, например мерцательной скотомы. Кроме того, иногда появляется дизартрия. Аура продолжается менее часа и исчезает с началом приступа. Редко встречаются случаи появления ауры без головной боли.
Приступ мигрени может спровоцировать менструация, нарушение сна или пробуждения, психологический стресс или его прекращение, употребление алкоголя, особенно красного вина.
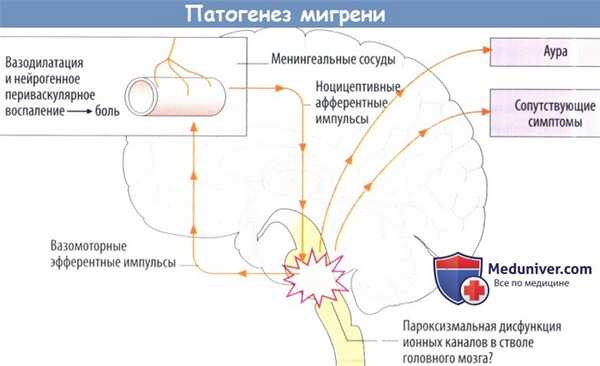
б) Патофизиология. Источник головной боли — кровеносные сосуды мозговых оболочек. Само вещество головного мозга нечувствительно к боли, она возникает в результате расширения артерий и артериол в сочетании с местной асептической воспалительной реакцией. Этот процесс запускается посредниками, которые выделяются в избыточном количестве нервными волокнами сосудов.
Нарушения чувствительности, которыми сопровождаются приступы мигрени и аура, являются результатом нарушения функции нейронов. По последним данным, этот процесс начинается в стволе головного мозга. Уже имеющаяся дисфункция ионных каналов вследствие генетически обусловленной вариации последовательности аминокислот в определенных условиях может проявляться клинически.
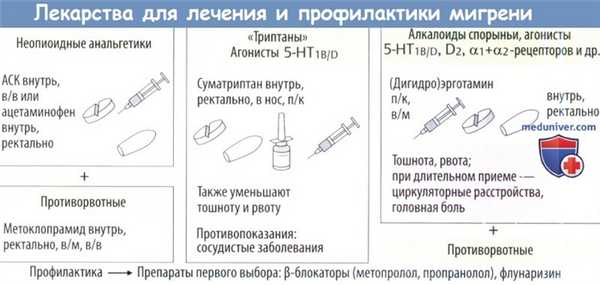
в) Лечение и профилактика. Лечение мигрени симптоматическое. Оно усложняется сопутствующими тошнотой и рвотой, которые препятствуют всасыванию препаратов в ЖКТ. Хорошее противорвотное действие при мигрени оказывают метоклопрамид и домперидон (антагонисты D2-рецепторов).
Кроме того, они ускоряют опорожнение желудка, тем самым улучшая всасывание пероральных обезболивающих препаратов. Ацетилсалициловая кислота (АСК) в дозе 1000 мг (особенно эффективна в виде инъекций ее лизиновой соли) служит лекарственным средством с доказанной эффективностью при мигрени. Состояние больного облегчают ацетаминофен (в дозе 1000 мг, в виде суппозиториев) и НПВС, такие как ибупрофен, диклофенак и напроксен.
«Триптаны», например суматриптан, иногда более эффективны, чем ацетилсалициловая кислота (АСК). Препараты этой группы также облегчают сопутствующие симптомы: тошноту, рвоту, гиперестезию. «Триптаны» стимулируют серото-ниновые рецепторы подтипов 5-НТ1B и 5-НТ1D. Таким образом, они подавляют выделение нейронами провоспалительных нейропептидов и сужают менингеальные артерии.
В отличие от аспирина «триптаны» неэффективны при обычной головной боли. Возможен побочный эффект в виде стеснения в груди. «Триптаны» противопоказаны при заболеваниях сосудов (при ИБС). К ним относятся алмотриптан, элетриптан, фроватриптан, наратриптан, ризатриптан и золмитриптан. Алкалоиды спорыньи эрготамин и дигидроэрготамин в последнее время назначают все реже. Они действуют как агонисты 5-НТ1B/D и некоторых других рецепторов.
Побочные эффекты — тошнота, рвота, при длительном приеме — постоянная головная боль, нарушения кровообращения (эрготизм) и фиброз. «Триптаны» и алкалоиды спорыньи не должны назначаться одновременно.
В качестве профилактики приступов мигрени с успехом назначаются β-блокаторы метопролол и пропранолол, а также флунаризин (молекулярные механизмы действия которого не установлены) и вальпроат, используемый преимущественно для лечения эпилепсии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лечение мигренозного головокружения. Лекарственные препараты для терапии головокружения при мигрени
Лечение мигренозного головокружения пока не имеет доказательной базы, поскольку до настоящего времени адекватные контролируемые исследования не проводились. Терапевтические стратегии ориентированы на лечение мигрени. Используют два подхода: купирование приступов и профилактика их возникновения.
С учетом времени между приемом препарата и началом его действия купирование острых приступов оправданно, если они продолжаются более 1 ч. Можно использовать любые вестибулолитические препараты, предупредив пациента о наличии у них побочного седативного эффекта. В качестве альтернативы можно использовать триптаны, которые, согласно некоторым предварительным данным, позволяют уменьшить не только мигренозную головную боль, но и мигренозное головокружение.
При наличии тошноты предпочтительно использовать непероральные лекарственные формы вестибулолитических препаратов или триптанов. Эффективность нестероидных противовоспалительных средств, опиоидных анальгетиков и производных спорыньи не доказана.
Принято считать, что пациентам с частыми и тяжелыми приступами показана профилактическая терапия, например, бета-адреноблокаторами или амитриптилином. Помимо обычных препаратов для профилактики мигрени, также применяют ацетазоламид, хотя он иногда плохо переносится из-за развития на фоне его приема парестезии и астении. При выборе препарата учитывают его эффективность, побочные эффекты и сопутствующие заболевания. Так, у мужчин с артериальной гипертензией оправданы бета-адреноблокаторы, а у женщин с депрессией — амитриптилин.
При избыточной массе тела не следует применять вальпроевую кислоту и амитриптилин, а при артериальной гипотензии — бета-адреноблокаторы и амитриптилин. Топирамат не влияет на АД и может снижать массу тела. Следует совместно с пациентом обозначить реально достижимую цель лечения (например, уменьшение частоты приступов на 50—70%). Побочные эффекты можно свести к минимуму медленным титрованием дозы. Например, можно начать с приема 20 мг пропранолола 3 раза в день, увеличивая одну из доз каждые 3 дня до 30 или 40 мг, а затем при необходимости до 60 или 80 мг (при удовлетворительной переносимости).
У мужчин пропранолол метаболизируется быстрее, поэтому обычно необходимы высокие дозы (60—80 мг 3 раза в день). Амитриптилин следует назначать на ночь из-за его седативного эффекта. У учетом длительного периода полувыведения препарата его достаточно принимать 1 раз в день (особенно при использовании форм с замедленным высвобождением). Начальная доза составляет 25 мг (или даже 10 мг, особенно у пациентов с низкой массой тела). Дозу увеличивают 1 раз в 3 дня до 50 или 75 мг, что обычно достаточно для достижения профилактического эффекта. В редких случаях необходимы более высокие дозы (до 200 мг).

Лекарственная терапия при мигренозном головокружении
2. Диазепам по 2-10 мг перорально, в ректальных свечах или внутривенно каждые 6 ч.
Побочные эффекты: седативный эффект
Противопоказания: с осторожностью при легочной недостаточности
3. Суматриптан по 50-100 мг перорально, по 5 мг интраназально, по 25 мг в ректальных свечах, по 6 мг подкожно.
Побочные эффекты: боль в груди, чувство жжения в горле, сердцебиение, парестезия
Противопоказания: ишемическая болезнь сердца, артериальная гипотензия, использование эрготамина
4. Золмитриптан по 2,5 мг перорально.
Побочные эффекты: аналогичны таковым для суматриптана
Противопоказания: аналогичны таковым для суматриптана
5. Ризатриптан по 10 мг перорально.
Побочные эффекты: аналогичны таковым для суматриптана
Противопоказания: аналогичны таковым для суматриптана
II. Препараты для профилактики головокружения при мигрени:
1. Пропранолол по 40-240 мг/сут перорально.
Побочные эффекты: брадикардия, бронхоспазм, нарушения сердечной проводимости, артериальная гипотензия, депрессия, повышенная утомляемость, похолодание конечностей
Противопоказания: хроническая обструктивная болезнь легких, брадикардия, нарушения сердечной проводимости, сахарный диабет, заболевание периферических артерий
2. Метопролол по 100-200 мг/сут перорально.
Побочные эффекты: аналогичны таковым для пропранолола
Противопоказания: аналогичны таковым для пропранолола
3. Вальпроевая кислота по 500-2000 мг/сут перорально.
Побочные эффекты: тошнота, повышение массы тела, тремор
Противопоказания: болезни печени
4. Амитриптилин по 25-200 мг/сут перорально.
Побочные эффекты: седативный эффект, артериальная гипотензия, спутанность сознания, сухость во рту, редко сердечная аритмия
Противопоказания: аритмия, глаукома, задержка мочи, маниакальное состояние
5. Пизотифен 1,5 мг/сут перорально.
Побочные эффекты: седативный эффект, сухость во рту, повышение массы тела
Противопоказания: глаукома, задержка мочи, ожирение
6. Флунаризин по 5-10 мг/сут перорально.
Побочные эффекты: седативный эффект, повышение массы тела, усиление депрессии, паркинсонизм
7. Топирамат по 50-200 мг/сут перорально.
Побочные эффекты: делирий, психоз, снижение массы тела,парестезии
Противопоказания: психические расстройства
8. Ацетазоламид по 500-750 мг/сут перорально.
Побочные эффекты: парестезии, гипергликемия, гипокалиемия
Противопоказания: серьезные болезни печени или почек, гипокалиемия
Очевидный положительный эффект лечения следует ожидать через 2—3 мес, его легче отметить, если пациент фиксирует свои приступы в дневнике головокружения/ головной боли. После 6 мес лечения можно начать постепенное снижение дозы препарата. Течение заболевания весьма непредсказуемо, но у многих пациентов с длительной ремиссией в конечном итоге удается полностью отменить препарат.
Немедикаментозные методы лечения включают устранение индивидуальных провоцирующих факторов, обучение преодолению стрессов, аэробные упражнения, такие как регулярный бег, езда на велосипеде и плавание, биологическую обратную связь и релаксирующие методики.
Читайте также:
- Вкланочная шина. Изготовление вкладочной шины при парадонтите
- Солидный рак щитовидной железы с амилоидозом стромы. Медуллярный рак щитовидки
- Врожденные гемолитические анемии. Нарушения захвата билирубина у новорожденного
- Злоупотребление лекарствами при нервной аноресии и булимии
- Дренирование гнойных очагов. Показания к удалению дренажа
