Злоупотребление лекарствами при нервной аноресии и булимии
Добавил пользователь Алексей Ф. Обновлено: 24.01.2026
Расстройства пищевого поведения — булимия и анорексия — это нездоровое отношение к питанию и к себе в целом. Им наиболее подвержены подростки и люди, которые предъявляют к себе завышенные требования. Лечение этих заболеваний длится от нескольких месяцев до нескольких лет, включает медикаментозную терапию, психологическую помощь при анорексии.
Расстройство пищевого поведения — анорексия
Анорексия или анорексический синдром — это тяжелейшее психическое РПП, при котором появляется одержимость массой своего тела. Человек ограничивает себя в еде, имеет плохой аппетит.
Если на начальной стадии анорексии пациент искусственно сдерживает естественное чувство голода, подавляет аппетит, со временем, по мере развития болезни, вкусовые рецепторы перестают нормально функционировать, тяга к пище может вовсе пропасть. Результат анорексии – быстрый сброс веса, который может привести к летальному исходу.
Помимо снижения массы тела, симптомами расстройств пищевого поведения являются:
- частый и беспричинный отказ от еды;
- особый ритуал принятия пищи — человек ест только стоя, режет еду на кусочки, долго пережевывает, не ест за общим столом, после занимается физическим трудом и т.д.;
- беседы сводятся к разговорам о диетах, недовольстве весом, полноте;
- нестабильное психологическое состояние — затяжная депрессия, чрезмерная раздражительность, плаксивость;
- у девушек нарушается менструальный цикл, выпадают волосы, крошатся зубы, ослабевает половое влечение, наблюдаются эпизоды потери сознания, обмороки.

Нарушение пищевого поведения — булимия
Булимия — пищевое расстройство, развитие которого часто начинается с ограничений в питании, попыток похудеть. Приступы переедания при булимии провоцируются физиологическим и психологическим стрессом.
Булимик переедает, бессознательно выбирая продукты, порции. В этот момент человек не контролирует себя, после чего путем искусственной провокации рвотного позыва освобождает содержимое желудочно-кишечного тракта. Причем желание насильно опустошить желудок часто сопровождается чувством неконтролируемой ненависти к себе, вины.
При булимии наблюдаются попытки контроля пищевого поведения с помощью злоупотребления слабительными, мочегонными. С целью снижения веса больной постоянно выполняет изнуряющие физические упражнения. Симптомы булимии:
- периодически возникающие приступы неконтролируемого переедания;
- отсутствие чувства насыщения;
- недовольство внешним видом;
- страх набрать лишний вес;
- человек с РПП предпочитает есть в одиночестве;
- после принятия пищи наступают приступы злости, раздражения;
- наблюдается импульсивное поведение.
Что общего

Булимия и анорексия — это разные болезни, но медицинские исследования показали, что они могут чередоваться у одного и того же пациента. Чаще встречается анорексия с булимическими расстройствами, в этом варианте сочетаются симптомы обеих болезней. Их объединяет общая цель — стремление приблизиться к навязанному идеалу, избавиться от лишнего веса, взять под контроль свое тело. Можно выделить общие черты заболеваний:
- изменение приема пищи;
- изменение веса;
- ухудшение здоровья;
- частые смены настроения;
- отказ от общения.
Чем отличаются болезни
Булимия и анорексия — это не взаимозаменяемые болезни, притом, что симптомы у них одинаковые. Анорексический синдром (рестриктивная анорексия) хуже поддается лечению и часто становится причиной летального исхода. Скорректировать булимию легче. Для большей наглядности приведем основополагающие отличия в таблице:
| Проявления анорексии | Симптомы булимии |
| пациент сознательно отказывается от еды; | потребление пищи происходит приступообразно, часто сопровождается перееданием; |
| человек не осознает проблему, отказывается от помощи; | человек признает, что страдает булимическим расстройством, осознает проблему; |
| потеря веса составляет до 50% от начальной стадии; | масса тела в норме, но возможно и ожирение; |
| приводит к полному истощению; | реже приводит к риску для жизни из-за отказа внутренних органов, но сопровождается суицидальным риском; |
| людям, страдающим анорексией, присущ гиперконтроль во всех сферах жизни; | при булимии выражена импульсивность в беспорядочной сексуальной жизни, злоупотреблении психоактивными веществами, самоповреждениях; |
| прогнозы неблагоприятны, заболевание часто приводит к летальному исходу. | лечение в большинстве случаев успешно. |
Причины возникновения анорексии и булимии
Любое нарушение возникает из-за ряда предшествующих факторов.
Психологические расстройства возникают из-за характера человека. Причинами могут быть: снижение качества жизни, изменение отношения к еде, смена вкусовых привычек.
Булимию вызывают следующие причины:
- наследственная предрасположенность, если расстройства пищевого поведения были или есть у кого-либо в семье;
- пережитый стресс, яркое эмоциональное потрясение;
- врожденная высокая эмоциональная чувствительность;
- эмоциональная нестабильность, особенно у подростков.
- сахарный диабет;
- наркозависимость, алкоголизм;
- тиреотоксикоз;
- малокровие или анемия;
- затяжная депрессия, наличие фобий, страхов;
- тяжелая интоксикация организма.
Стадии булимии и анорексии
С точки зрения психологического состояния пациента выделяют 3 стадии булимии:
- Неосознанный этап. Речь идет о предпосылках к развитию пищевых расстройств. Проявляется ночными «зажорами», которые вначале вызывают чувство удовлетворения, сменяющееся виной, укорами. На этом этапе сложно диагностировать расстройство, окружающие и пациент не замечают отклонений.
- Осознание. Нарушения становятся регулярными. Нарастают фобии, страхи, развивается депрессивное состояние, пропадает ощущение контроля над принятием пищи. Насильственное опорожнение желудка становится необходимостью, которая теперь диктуется не только психологическим желанием, но и процессами, происходящими в организме — сильным дискомфортом в желудке, головокружением, болью.
- Период действий. Пациент начинает осознавать, что происходящее с ним не является нормой. В этот момент важно начать лечение.

У анорексии выделяют стадии:
- Дисморфофобия. В подсознании человека зарождается навязчивая идея о несовершенстве тела, лишнем весе. Признаки — постоянный контроль веса, подсчет калорий.
- Дисморфомания. Человек тщательно скрывает отказ от пищи, ест в одиночестве, увеличивает физические нагрузки, мало спит. Еда заменяется энергетическими напитками, кофе. Начинается прием препаратов, которые якобы уменьшают аппетит, улучшают метаболизм и т.д. Анорексики из-за голодания могут принимать в пищу несъедобные предметы — зубную пасту, мел и т.д.
- Кахексия. Наблюдается резко выраженное истощение организма, обычно эта стадия наступает после 1-2 лет развития болезни. Человек чувствует резкое отвращение к еде, может присутствовать страх перед приемом любых жидкостей. Вес ниже нормы, жировая масса минимальна, но при этом стремление худеть преобладает над рациональными аргументами. Итогом кахектической стадии часто становится смерть.
Способы лечения
Булимия, анорексия и другие нарушения пищевого поведения требуют лечения, поэтому рассчитывать на собственные силы не стоит. При первых признаках анорексии или булимии нужно обратиться к врачу, чтобы он подобрал комплексную методику лечения.
Лечение анорексии происходит в специализированной клинике, в 80% случаев требуется неотложная госпитализация. В больнице проводят комплексную диагностику организма, при которой часто определяют проблемы с внутренними органами. У пациентов изменяется гормональный фон, провоцируются разлады нервной системы.
Лечение анорексического синдрома сводится к следующим мероприятиям:
- Внутривенное поддержание жизнедеятельности (растворы глюкозы, смеси аминокислот, других питательных веществ — заместительное питание).
- Прием пищи в присутствии сиделки. При отказе от пищи необходимый объем питания добирается медицинским заместительным питанием в виде напитка. В самых тяжелых случаях возможна постановка зонда.
- Соблюдение разработанного плана питания не менее 2 месяцев.
- Достаточный объем жидкости.
- Медикаментозная терапия — пациентам назначают антидепрессанты для стабилизации психологического состояния, поливитаминные комплексы.
- Проводится диалектическая поведенческая терапия — с пациентом постоянно работает психолог.
- Психотерапия также проводится в групповом формате, к участию в лечении привлекаются члены семьи пациента.
Итог лечения анорексии — поиск и устранение патогенного фактора нарушения пищевого поведения, выработка здорового отношения к еде и телу, набор массы до нормы, работа со стрессами. Лечение булимии часто не требует обязательной госпитализации, исключение — тяжелое депрессивное состояние, наличие самоповреждений, суицидальные наклонности или присоединение анорексии — расстройства, связанного с серьезным риском истощения. Благоприятный прогноз наблюдается в 80% клинических случаев.
Фармакологическая терапия
Большинство специалистов полагает, что нервная анорексия по своей этиологии и симптоматике значительно отличается от других психических расстройств, и отчасти вследствие этого психофармакологическая терапия здесь играет вспомогательную роль, а во многих случаях, особенно если речь идет об амбулаторном лечении, в ней нет даже и необходимости.
Относительные противопоказания к психофармакологической терапии нервной анорексии:
- Небольшая давность существования нервной анорексии.
- Крайне низкий вес, сопровождающийся значительными соматическими расстройствами, развившимися в результате продолжительного периода голодания.
- Отсутствие выраженных проявлений депрессии, обсессивно-компульсивных расстройств и когнитивных нарушений.
Ранее для лечения нервной анорексии в стационаре часто применяли искусственное кормление, небольшие дозы инсулина и кортикостероиды.
Первыми психофармакологическими препаратами, используемыми для терапии нервной анорексии были нейролептики. Теоретическим обоснованием их назначения при этом психическом расстройстве было предположение, что убеждения больных, касающиеся их веса, фигуры и образа тела, носят если не бредовой, то, по крайней мере, сверхценный характер.
P. Dally, W. Sargant в 1960 пробовали лечить нервную анорексию хлорпромазином в дозах достигающих 1600 мг./день. Результаты исследования показали, что несмотря на увеличение веса больных, побочные эффекты подобной терапии были достаточно выраженными (фиксировался даже судорожный синдром). Более того, сравнительно неожиданным для авторов было появление у пациентов приступов переедания с последующим использованием различных способов «очищения организма» (провокация рвоты и прием слабительных).
В годы ХХ столетия для лечения нервной анорексии предлагали не только хлорпромазин, но и пимозид, сульпирид (незначительное увеличение веса) (Vandereycken W., 1984) и другие антипсихотики, однако, в большинстве случаев подобное лечение не приносило желательного результата (вероятно вследствие отсутствия влияния на психологический фактор), зато сопровождалось нежелательными побочными эффектами. Несмотря на отрицательные результаты терапии нервной анорексии нейролептиками на практике психиатры (особенно российские) все же часто прибегали к их назначению, особенно в резистентных случаях течения этого расстройства пищевого поведения. Напомним, что многие классические нейролептики, например, такие как галоперидол, пимозид, тиоридазин и хлорпромазин, также вызывают увеличение интервала QT. В настоящее время большинство специалистов крайне негативно относятся к назначению при нервной анорексии классических нейролептиков.
Из современных атипичных антипсихотиков наиболее эффективным при фармакологическом лечение анорексии оказался оланзапин мг./день), однако, его применение без остального комплекса методов лечения и в первую очередь познавательно-поведенческой терапии, считается не результативным. По данным C. Mechler et. al. (2001), оланзапин заметно улучшает когнитивные процессы у больных нервной анорексией, хотя общая эффективность терапии (особенно в отношении поведения больных) этим препаратом оставляет желать лучшего.
Оланзапин, как и некоторые антидепресанты (миртазапин) могут повышать аппетит, однако, с целью усиления последнего за рубежом рекомендовалось применять небольшие дозы ципрогептадина (доза 8 мг./в день), препарата не только способствующего увеличению веса, но и улучшающего настроение больных (Goldberg S., et. al., 1979). Другие авторы советовали назначать более высокие дозы этого препарата — до 32 мг./ в день (при начальных небольших дозах) (Halmi K., et.al., 1986). В то же время, многими исследователями было отмечено, что применение ципрогептадина не способствует увеличению массы тела.
В литературе начала годов можно встретить попытки использования для терапии нервной анорексии препараты лития (карбонат лития) (Gross H., 1981). В некоторых случаях эффект подобного лечения был отмечен, однако, в конце концов, он оказался статистически незначимым. Кроме того, большинство исследователей отметило негативную роль препаратов лития в плане усиления выраженности сердечно-сосудистых нарушений при анорексии нервоза, а также отрицательного изменения водного и электролитного обмена.
По данным некоторых исследователей присоединение антидепрессантов (флуоксетин, амитриптилин) или антипсихотиков к психотерапии существенно не влияет на результат лечения.
При этом еще раз подчеркнем, что больные с нервной анорексией обычно отказываются соблюдать предписания и рекомендации врачей.
В процессе лечения нервной анорексии трициклическими антидепрессантов (кломипрамин, амитриптилин, мапротилин, доксепин и др.) следует иметь виду, что они вызывают серьезные осложнения (колебание артериального давления, запоры, нарушение мочеиспускания, ухудшение зрения и др.), в частности, могут привести к увеличению интервала QT на ЭКГ, который при нервной анорексии обычно и так увеличен без терапии. Косвенными признаками увеличения интервала QT обычно считается желудочковая тахикардия и приступы пароксизмальной тахикардии. Учитывая побочные эффекты трициклических антидепрессантов их рекомендовалось назначать при нервной анорексии в небольших дозах. В то же время, экспериментальные исследования эффективности амитриптилина при расстройствах пищевого поведения показали, что в дозе 150 мг. он был неэффективен, но при высоких дозировках демонстрировал обнадеживающие результаты (Halmi K., et.al., 1986).
Селективные игнибиторы обратного захвата серотонина (СИОЗС), особенно, сертралин, флуоксетин и ципралекс, наиболее часто рекомендуются для лечения больных нервной анорексией, особенно, если последняя сочетается с расстройствами депрессивного спектра. Эффект при назначении данных препаратов, по-видимому, обусловлен тем, что они редуцируют склонность к навязчивым состояниям, уменьшают выраженность тревоги и раздражительности, повышают настроение и снижают интенсивность страха перед пищей и увеличением веса. По мнению некоторых авторов, продолжительный прием СИОЗС особенно в амбулаторных условиях может улучшить состояние больных, в частности, способствуя предотвращению рецидивов заболевания, но в экстремальных случаях, требующих неотложной госпитализации и эффективных терапевтических мероприятий в условиях стационара, позитивный эффект не успевает развиться. В то же время, многие специалисты полагают, что при очень низком весе препараты из группы СИОЗС оказываются неэффективными.
H. Gross et. al. (1983), предположили, что курение марихуаны может усилить аппетит при нервной анорексии, однако, тщательные клинические испытания опровергли подобную точку зрения.
Также не была подтверждена и эффективность терапии анорексии препаратами цинка или цизаприда. Подобную терапию рекомендовали проводить в условиях стационара (Birmingham C., et. al., 1994). Назначение препаратов цинка основывалось на результатах лабораторных исследованиях содержания этого металла в крови больных нервной анорексией, выявленные низкие показатели, казалось бы подтверждали эффективность лечения этого психического расстройства препаратами цинка.
Одним из осложнений нервной анорексии считается хрупкость костей. У больных анорексией чаще чем среди женщин общей популяции регистрируются переломы. В связи с этим высказывалась мысль о необходимости специальной терапии этого осложнения. Так, в частности, с целью увеличения минеральной плотности костной ткани предлагалось использовать женские половые гормоны — эстрогены (премарин в дозе 0,625 мг. в первые 25 дней каждого месяца). Однако, убедительные данные о влиянии гормональной терапии на частоту переломов отсутствуют. Проявления остеопении и остеопороза могут уменьшиться в своей выраженности при правильно построенной диеты: 1000 мг./сут. калия и 400 IU витамина D. Подобная диета способствует профилактики переломов костей у больных нервной анорексией.
Некоторые исследователи предлагают для увеличения веса при нервной анорексии использовать налтрексон в мг./в день.
Лечение анорексии
Анорексия — нервное расстройство, при котором происходит частичный или полный отказ от питания, отсутствует аппетит при потребности в пище. Это главный симптом болезни, который сопровождается проблемами в функционировании нервной системы, обмена веществ, другими недомоганиями.
В статье будут рассмотрены стадии, симптомы и лечение анорексии. Вы узнаете, что означает анорексия, как ее распознать и побороть.
Последствия анорексии
- по статистике, 20% человек умирают из-за серьезных изменений внутренних органов, истощения;
- из-за психологических проблем многие пациенты прибегают к суициду.
Психическое расстройство – анорексия
Анорексия чаще становится заметной из-за недостаточного веса человека. Как проявляется анорексия? Главные признаки:
- пациент панически боится набора веса, что доходит до абсурда — например, некоторые считают зерна риса перед приемом пищи;
- весы становятся лучшим другом — производятся регулярные взвешивания по несколько раз в сутки;
- свободное время посвящено похудению — подсчету калорий, ознакомлением с информацией о новых диетах;
- человек недоволен своим видом, жалуется на жир даже при сильной худобе — симптом подтверждает, что анорексия является проблемой, серьезно влияющей на мышление и самовосприятие;
- когда противостоять голоду не получается, после обеда или ужина в ход идут слабительные, мочегонные препараты;
- даже при сильной слабости спортивные тренировки происходят регулярно;
- характерен отказ от жирных продуктов, мяса в пользу овощей, фруктов.
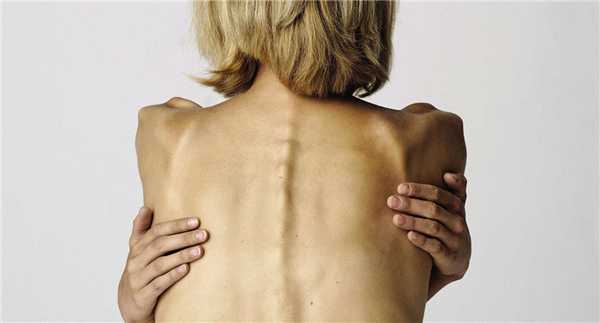
Анорексия часто встречается у пациентов от 12 до 20 лет, когда человек начинает выстраивать отношения с социумом. В этот период родителям стоит проявлять к подростку внимание. Встречается неудовлетворенность внешностью — причем без объективных причин, что приводит к изучению информации о диетах, страху перед ожирением.
Тревожный сигнал, если родственник с хорошим аппетитом переходит на обезжиренные йогурты и другие низкокалорийные продукты. Не игнорируйте странные пищевые привычки: переход на маленькие тарелки, мелкое нарезание еды, глотание пищи без разжевывания.
Следите за первыми симптомами анорексии и отслеживайте необычное поведение — например, потерю круга общения, скрытность, проблемы со сном, раздражительность, мешковатую одежду, гормональные нарушения, худобу. Не давите на ребенка разговорами, тем более что самостоятельная диагностика невозможна. Если подросток избегает общения, попытайтесь уговорить его на посещение психолога.
Причины развития расстройства
В ходе диагностики выделяют группы симптомов:
- врожденные качества личности — повышенная эмоциональная чувствительность, тревожность, склонность к перфекционизму, поведенческая ригидность;
- психологические факторы — неуверенность в себе, недовольство телом, ощущение неспособности контролировать свою жизнь, отсутствие навыков по регуляции интенсивных болезненных эмоций;
- физиологические нарушения — гормональный дисбаланс и особенности выделения гормона грелина, отвечающего за чувство голода, насыщения;
- нейрофизиологические причины — особенности функционирования зон мозга, отвечающих за получение удовольствия и удовлетворения, чувство насыщения, восприятие вкуса;
- повышенная активность зоны, которая отвечает за формирование, укрепление привычек;
- повышенная чувствительность к ощущениям от внутренних органов;
- наследственные факторы — ряд исследований показывают о связи наличия генов и риска развития РПП.

Симптомы анорексии возникают на фоне непринятия собственного тела. Если при этом в семье происходят конфликты, обиды или используются неприятные замечания о внешности, то появляется тревожная обеспокоенность весом.
Отдельно стоит рассматривать развитие истощения на фоне приема антидепрессантов. Этот тип потери аппетита и снижения веса не относится к понятию нервной анорексии. Лечение психологических проблем должно контролироваться врачом для отслеживания побочных эффектов терапии. В случае с депрессией обнаруженная потеря аппетита может быть даже не замечена пациентом. Изменение аппетита и похудение — распространенный симптом этой болезни. Пациент может скрывать от врача часть информации, что осложнит диагностику.
Симптомы и лечение анорексии

Кроме зацикленности на похудении диагностика выявляет и другие деструктивные симптомы болезни. У пациентов ухудшается сон, наблюдаются мышечные спазмы, сухие волосы, бледная кожа, плохое настроение, кружится голова, атрофируются мышцы, западают глаза, появляются пигментные пятна. В запущенных случаях начинают выпадать зубы и волосы, пропадает менструация у женщин, часто случаются обмороки.
Человек не думает о лечении анорексии из-за постепенного развития болезни. Вначале появляется лишь неудовлетворенность внешним видом, связанная с лишним весом. Но вскоре это превращается в борьбу с телом, которая сопровождается нездоровым отказом от еды. Первые результаты уменьшения веса повышают настроение, но вскоре возвращается недовольство. начинается новый цикл похудения. Человек может не заметить симптом, проявляющийся в слабости или плохом самочувствии. В среднем через год анорексия становится видна со стороны, тогда требуется срочное лечение в стационаре.
Расстройство пищевого поведения не ограничивается недовольством собой, внешним видом. Даже при отсутствии летального исхода несвоевременное обращение к врачу грозит проблемами. Мозг получает недостаточное питание, поэтому снижается концентрация внимания. В список симптомов при анорексии можно добавить ухудшение памяти, появление перепадов настроения. Человек избегает общения, развивается депрессия, начинается злоупотребление алкоголем. Быстро снижается иммунитет, из-за чего могут появиться осложнения, обостриться хронические патологии.
Развивается остеопороз из-за нарушений обмена минералов, соответственно, повышается риск переломов, возникает болезненность в зоне позвонков, уменьшается рост. Снижается количество сахара в крови, может появиться отек мозга, чувство страха, судороги, галлюцинации и даже кома. Возникают проблемы с сердцем, нарушается гормональный фон, появляются истерики, у женщин пропадает менструация, возникает риск бесплодия, другие нарушения.
Диагностика анорексии
Беседа с пациентом — важная часть диагностики болезни:
- по сравнению с рекомендуемой массой тела вес постоянно снижен на 15%;
- пациент стремится похудеть с помощью лекарств, рвоты или сознательного отказа от еды;
- в разговоре постоянно фигурирует страх полноты, замечено искаженное восприятие тела;
- для подростков серьезный симптом — это остановка роста и прекращение естественного развития.
После опроса начинается диагностика физиологических показателей. Для этого назначаются анализы крови на сахар, гормоны щитовидной железы. В «Центре изучения расстройств пищевого поведения» рекомендуют сделать компьютерную томографию мозга. Девушкам нужно проконсультироваться с гинекологом, чтобы определить или исключить симптомы болезни по этому профилю.
Лечение
Нервная анорексия затрагивает и психику человека. Поэтому лечение в «Центре изучения расстройств пищевого поведения» выстраивается с учетом этого фактора. Сначала выявляют стадию заболевания, степень физиологических изменений. Проводится тщательная диагностика состояния пациента — каждый симптом важен, влияет на общую клиническую картинку и методы лечения.

Врачи стремятся решить следующие задачи:
- исключить серьезную потерю веса, начало необратимой дистрофии;
- остановить большие потери воды, так как это опасно для жизни;
- восстановить правильное соотношение электролитов в крови.
Лечение анорексии предполагает привлечение к процессу психологов, психиатров. На первой стадии заболевания пациенту необходима психологическая помощь. Если диагностика выявила другую стадию, то здесь нужен комплексные подход, поскольку появляется прямая угроза жизни. Нередко требуется госпитализация.
«Неспецифический» этап лечения
Главный симптом этого этапа анорексии — проблемы с приемом пищи. Лечение длится около трех недель и включает:
- Постельный режим — пациент отдыхает и отказывается от физической нагрузки.
- Приемы пищи — сбалансированное питание, которое подбирает диетолог.
- Рацион состоит из тех продуктов, которые не провоцируют дополнительное раздражение ЖКТ. Исключаются соль, приправы, используется термическая обработка пищи: варка, приготовление на пару. Продукты, провоцирующие газообразование в кишечнике, свежие фрукты и овощи исключены.
- Полное обследование физического состояния пациента.
- Назначение парентерального питания — объем и скорость введения рассчитываются по результатам полного обследования.
- Назначение курса витаминов и микроэлементов, необходимых для восстановления, лекарств, помогающих ЖКТ нормально функционировать.
- Назначение медикаментозной терапии, направленной на снижение депрессивных симптомов, тревоги, агрессии, слезливости.
- Наблюдение за тем, чтобы пациент не избавлялся от еды — используются противорвотные препараты. Пациент находится под наблюдением сиделки.
- Контроль калорий – при отказе от пищи пациенту назначают дополнительное заместительное медицинское питание в виде напитка с питательной смесью.При полном отказе от пищи может использоваться энтеральное питание как временная мера.
- Постепенное повышение калорийности питания — цель заключается в наборе двух или трех килограммов.
«Специфический» этап
Анорексия сложно протекает, поэтому для устранения симптомов и признаков тревожности могут назначаться транквилизаторы. Лечение включает:
- Индивидуальную психотерапию — пациент должен осознать последствия голодания, научиться регулировать свои эмоции здоровыми способами.
- Групповую психотерапию — возобновляют социализацию пациента, помогают увидеть понимание со стороны других людей, услышать новые мнения о расстройстве.
- Проведение семейной терапии — участие близких в лечении анорексии является весомым фактором в выздоровлении. В ходе терапии формируются новые навыки общения.
- Переход в обычный режим питания — полное восстановление массы тела до нормы.
Чтобы убедиться в отсутствии патологий, проводится повторная диагностика, назначается дополнительное лечение сопутствующих заболеваний. Даже при нормальном питании требуется профилактическая психотерапия, которая исключит возврат страхов и тревожности по отношению к еде.
Восстановительный период
Если диагностика позволила выявить анорексию, то предстоит длительный путь к здоровому восприятию себя и своего тела. Чтобы восстановиться после длительного истощения, важно соблюдать первое время постельный режим. Не стоит начинать активность даже при ощущении облегчения — оно может быть обманчивым.
В этот период особенно важно следить за приемом пищи. Лучше питаться много раз в день небольшими порциями. Обычно лечение предполагает шестиразовое питание. Не рекомендуется заменять калорийные блюда на их аналоги, так как организму нужны питательные вещества.
Анорексия вызывает ужас перед набором веса, который необходим для спасения жизни. Помогает групповая терапия, где можно пообщаться с людьми, идущими на поправку, или даже справившимися с болезнью.
Индивидуальные консультации с психологом также важны, потому как симптом ненависти к своему телу не появляется без причин. Если не разрешить внутренние конфликты, то лечение окажется бесполезным. Важна диагностика других психологических проблем — депрессии, травм.
Как избежать рецидива
Симптомы и лечение анорексии таковы, что существует риск повторного развития проблемы. Выстроить здоровые отношения с близкими, избавиться от неуверенности в себе невозможно за один день. Некоторым нужны годы общения с психологом, чтобы получить полный контроль над своим отношением к телу.
Поэтому профилактическая терапия анорексии в «Центре изучения расстройств пищевого поведения» заключается в возврате уверенности в себе, здоровом образе жизни. Если кто-то из ваших родных безуспешно борется с лишним весом или зациклен на фигуре, то отправляйте его к диетологу и психологу. В ходе консультаций человек нормализует отношение к телу и получает сбалансированный план питания, который не принесет вреда здоровью.
Стоит относиться к себе доброжелательно, обращать внимание на собственные успехи. Если вы хотите чувствовать себя лучше, попробуйте уделять больше времени тем занятиям, которые приносят удовольствие: общение с близкими, рисование, чтение, занятия музыкой, прогулки и игры с домашними животными.
Важно выработать правильное отношение к пище — не стоит оценивать свою личность на основе того, как много или мало, правильно или неправильно вы питаетесь. Не стоит хвалить себя за отказ от сладкого или ругать за хороший аппетит, не используйте еду как награду за успехи или утешение при неудаче.
Общие принципы лечения анорексии
Сегодня, как и раньше, принято считать, что лечить нервную анорексию гораздо труднее, чем другие расстройства пищевого поведения, например, нервную булимию или периодически возникающие приступы переедания. Одна из причин этого факта — необходимость участия в процессе лечения больной, страдающей нервной анорексии врачей разных специальностей: психиатра, психотерапевта, эндокринолога, диетолога и др. Кроме того, эффективное лечение нервной анорексии требует значительных финансовых затрат, связанных с правильной организацией лечебно-реабилитационного процесса и в большинстве стран ложится тяжелым бременем на семью пациентки.
При нервной анорексии больные особенно упорно отказываются от любых вариантов терапии, противодействуя попыткам изменить их питание, добиться увеличения веса. Даже в случае угрожающего для жизни состояния — пациенты все равно сопротивляются началу лечения.
К основным принципам терапии нервной анорексии относят:
- мультидисциплинарный подход, предусматривающий восстановление физического здоровья (нормализация массы тела, устранение последствий голодания, восстановление регулярного менструального цикла);
- восстановление правильного пищевого поведения;
- коррекцию искаженных представлений о массе тела и телосложении;
- устранение сопутствующих психических расстройств: депрессия, тревога, обсессивно-компульсивное расстройство и др.;
- индивидуальную и семейную психотерапию; улучшение качества жизни и социальной адаптации в обществе.
Амбулаторное и стационарное лечение анорексии одинаково эффективны. Здесь работает так называемое «правило трети»: 1/3 больных полностью выздоравливает, 1/3 — выздоравливает частично и у 1/3 пациентов болезнь принимает хроническое течение.
Согласно некоторым авторам, полное выздоровление отмечается в 43% случаев (при большом разбросе результатов исследований — от 7 до 86%), улучшение состояния — в 36% (от 1 до 69%), формирование хронического расстройства пищевого поведения в 20% (от 0 до 43%), в 5% случаев возможен смертельный исход (по некоторым данным от 0 до 21%).
По мнению многих психиатров, нервную анорексию лучше начинать лечить в условиях стационара, особенно если у больной имеют место выраженные нарушения со стороны различных органов и систем.
Большинство зарубежные авторов полагают, что стационарное лечение в среднем показано 20% больных нервной анорексией, отечественные исследователи склонны значительно увеличивать долю пациентов, для которых лечение в условиях стационара более предпочтительно. Отчасти подобная точка зрения оправданна в связи с тем, что больные нервной анорексией обращаются за медицинской помощью в нашей стране сравнительно поздно из-за отсутствие своевременной и адекватной профилактики, тогда, когда они уже сильно истощены и имеют большое количество разнообразных соматических осложнений.
Недостаточность знаний отечественных врачей и психологов современных требований к диагностики и лечению нервной анорексии; небольшое количество психотерапевтов, владеющих методом когнитивно-бихевиоральной терапии; отсутствие дифференцированной и этапной системы реабилитации больных, подразумевающей психообразование и семейную терапию; слабость общественных организаций, оказывающих помощь больным нервной анорексией — все это приводит к тому, что более эффективной терапией этого расстройства пищевого поведения оказывается терапия в условиях стационара.
Общеизвестно, что отсутствие адекватной амбулаторной помощи больным нервной анорексией в нашей стране в системе государственных учреждений приводит к тому, что пациенты многократно возвращаются к лечению в условиях стационара, в лучшем случае меняя ту психиатрическую больницу, в которой им оказывалась помощь.
В последнее время сравнительно большая часть платежеспособных больных с нервной анорексией лечится у частных врачей или в медицинских учреждениях не психиатрического профиля, например, институте питания, соматических и неврологических стационарах областных больниц. Естественно, что полноценное лечение, включающее высококвалифицированную терапию и особенно поддерживающая терапия в этих случаях оказывается весьма затруднительной.
По нашему мнению стационарное лечение более эффективно при значительной давности заболевания и менее — при небольшой.
Помещение в стационар помогает быстро начать правильное питание, особенно если своего рода приманкой является убеждение больной, что сокращение сроков пребывания в стационаре предполагает обязательное и строго регламентированное потребление пищи. Следует помнить, что больные с расстройством пищевого поведения постоянно стремятся к интенсивной физической активности. Если истощенная больная нервной анорексией находится в условиях стационара, то персоналу легче добиться того, чтобы она соблюдала постельный режим, часто необходимый в первые дни начала терапии. Кроме того, для исключения провокации рвоты со стороны пациентки, ей необходим круглосуточный надзор (особенно в течение 2 часов после приема пищи), который опять таки лучше наладить в условиях клиники.
С точки зрения М.В. Коркиной (1975) схематически в условиях стационарного лечения нервной анорексии можно выделить два этапа: неспецифический, продолжающийся недели и направленный на улучшение соматического состояния независимо от нозологической принадлежности данного синдрома и специфический, предусматривающий лечение основного заболевания. На наш взгляд, это точка зрения несколько ошибочна, поскольку уже с первых дней пребывания в стационаре важно учитывать в структуре какого психического заболевания развивается синдром анорексии (расстройство пищевого поведения, шизофрения, соматическое заболевание и др.). Так, например, причиной истощения может быть нераспознанное заболевание эндокринных органов, опухоль мозга, при которых уже на первом этапе терапии важно специфическое лечение анорексии.
В стационаре первые дни лечения рекомендуется постельный режим, причем пациент в это время должен находиться под непрерывным наблюдением персонала. В случае выраженного истощения лечение больных лучше проводить в условиях реанимационного (психореанимационного) отделения.
Многие врачи рекомендуют с первых дней лечения больных, страдающих расстройством пищевого поведения, изолировать их от остальных членов семьи, используя свидания с родственниками в качестве поощрения соблюдения режима стационара. На наш взгляд, здесь нельзя придерживаться каких-либо жестких стандартов. Если члены семьи больного информированы об особенностях этиологии, клиники и терапии расстройств пищевого поведения, активно участвуют в психотерапевтическом процессе, четко выполняют рекомендации врача, то не следует требовать их полной изоляции от больной.
В первые дни пребывания больного в стационаре обязательно контролировать деятельность сердечно-сосудистой системы: ЧСС (брадикардия), постоянный контроль ЭКГ (признаки дистрофического поражения миокарда), артериального давления (гипотония), консультация кардиолога. Из-за большой вероятности возникновения ортостатической гипотонии больным не рекомендуется резко вставать с постели. Назначение сердечно-сосудистых препаратов обычно подразумевает введение достаточного количества жидкости (физиологический раствор, при отсутствии противопоказаний — раствор 5% глюкозы ), однако, при наличии признаков сердечной недостаточности может потребоваться кратковременное назначение мочегонных.
Также важно отслеживать показатели водного и электролитного обмена (К, Na). В случае появления отеков рекомендуются облегающие чулки, приподнятое положение ног и ограничение соли. Здесь особенно важно следить за уровнем электролитов в плазме крови и регулярно оценивать соматический статус больной.
М.В. Коркина с соавт. (1975) рекомендовала на первых этапах лечения больных нервной анорексией назначать им дробное питание небольшими порциями жидкой пищи. Авторы подчеркивали, что при тяжелом истощении следует ограничивать количество плохо перевариваемых жиров. В большинстве случаев соотношение белков, жиров и углеводов должно быть аналогично рациону здоровых людей, т.е. 14%, 30%, 56%. Энергетическая ценность рациона следует постепенно увеличивать на 300 ккал в день, до средней энергетической ценности около 3000 ккал (норма взрослого человека, не занимающегося физическим трудом). После еды не менее часа рекомендовалось находиться в постели. Если между приемами пищи при 6 разовом питании больные ощущали чувство голода им давали фрукты и овощи.
При нарушении функции кишечника, метеоризме, появлении неприятного чувства переполнения желудка зарубежные авторы рекомендуют прием метоклопрамида, отечественные — карнитин (препарат, стимулирующий моторную и секреторную активность желудка и улучшающий обменные процессы, назначается в зависимости от кислотности желудочного сока в дозе 0,75 — 1,5 г. в день, по в день во время еды) и кобамид (коферментная форма витамина В12, обладающая анаболической активностью, назначается в таб. по
Согласно мнению отдельных авторов, некоторые антидепрессанты из группы СИОЗС (ципралекс) позитивно влияют на состояние моторики желудочно-кишечного тракта.
По мере улучшения состояния больных, все большее значение начинает играть психотерапия, на первых этапах в первую очередь акцентированная на изменении поведения, позже — на когнитивном реструктурировании. Следует, однако, помнить, что жесткие ограничения поведения нежелательны даже на этапе стационарной терапии.
Показания для стационарного лечения больных нервной анорексии:
- Значительная и в особенности быстрая потеря веса: индекс массы тела менее 14, потеря веса более чем на 30% за 6 месяцев, ниже 75% от нормальной массы тела.
- Упорный отказ от приема пищи.
- Выраженные нарушения памяти, внимания и мышления.
- Суицидальные мысли.
- Тяжелая депрессия.
- Необходимость контроля за процессом питания (исключение строгой диеты, эпизодов переедания и использования приемов «очищения»: провокация рвоты, прием слабительных или мочегонных).
- Отсутствие эффекта от амбулаторного лечения (допускается краткосрочная госпитализация).
- Выраженные соматические нарушения: значительные нарушения электролитного обмена (гипокалиемия менее чем 3 мэкв/литр или гипонатриемия), серьезные сердечно-сосудистые нарушения (аритмия, пульс менее 40 и более 110, снижение давления менее чем 90 мм. рт. ст., ортостатическая гипотензия — падение АД менее, чем на 20 мм. рт. ст.); гипотермия (менее 36 гр.), дегидратация.
По мнению ряда исследователей средняя продолжительность стационарного лечения должна составлять около 12 недель для больных с нервной анорексией и 11 недель — в случае сочетания последней с булимией.
Находясь в стационаре больные должны еженедельно прибавлять в весе 0,5 кг., что приблизительно соответствует 500 — 1000 калорий в день. На амбулаторном лечении калорийность пищи может доходить до 3000 ккал., включать в себя добавки витаминов при разовом питании в течение дня.
Эффективность терапии нервной анорексии нельзя оценить, основываясь лишь на биологических критериях, даже таких основных, как увеличение массы тела или восстановления регулярного менструального цикла. Важно также учитывать общее психическое состояние пациента и уровень его социальной адаптации (шкала Моргана-Рассела).
Особенно устойчивы к терапии убеждения больных в отношении веса тела и «вреда от жирной пищи».
При лечении нервной анорексии, развившейся в структуре вялотекущей шизофрении, поэтапное лечение включает в себя: «неспецифическую терапию, направленную на ликвидацию дефицита веса и «специфическую» терапию психотропными средствами (Балакирева Е.Е., Ясупова Л.П., 2006).
Амбулаторное лечение больных нервной анорексией минимально должно продолжаться на протяжении 6 месяцев, но обычно наблюдение и проведение лечебно-реабилитационных мероприятий продолжается на протяжении Важно, чтобы на протяжении всего периода лечения больной периодически консультировался диетологом.
В случае рецидива заболевания, терапия становиться более интенсивной: индивидуальная психотерапия, дополняется семейной и групповой, также допустимы ежедневные сеансы психотерапии, до момента улучшения состояния больной.
На амбулаторном этапе лечения необходимо контролировать уровень физической активности больных, недопустимо назначение слабительных или прием мочегонных средств.
Психиатрическое лечение анорексии
Описание заболевания
Анорексия начинается с уменьшения порций, увлечения диетами или исключения жирных, калорийных блюд. Со временем могут появиться правила питания. Первое время разговоры о диетах, физических упражнениях, лишнем весе всплывают часто, но со временем они стихают. Далее избегаются совместные ужины, праздники, где скрывать отказ от еды становится все сложнее. Спустя время вес снижается до опасных для жизни показателей, что осложняет лечение.

Нервную анорексию сопровождают следующие симптомы:
Если речь идет о подростке, то отмечается внезапная заинтересованность модой, диетами. Ребенок может начать носить мешковатую одежду, чтобы скрыть свое тело, отказываться от любимых угощений, избегать обедов, ужинов с взрослыми.
Классификация
Психическая анорексия бывает следующих видов в зависимости от причин:
- первичная – является следствием неврологии, злокачественных опухолей или нарушения выработки гормонов;
- лекарственная – симптомы проявляются на фоне приема препаратов;
- психическая – развивается из-за шизофрении или другого серьезного заболевания, лечится психиатром;
- нервная – распространенная форма расстройства, при котором нарушения пищевого поведения возникают без объективных причин.
Сильная потеря веса, отказ от еды предполагают обследование. На основании всех полученных данных, опросов пациенту ставится точный диагноз перед лечением.
Разновидности анорексии по клиническим признакам
При классификации нервных расстройств психиатры учитывают клинические проявления. По данному критерию выделяют три типа анорексии. Во-первых, расстройство пищевого поведения с монотематической дисморфофобией. В этом случае пациент сильно хочет похудеть, использует для этого любые способы: диеты, спорт, употребление только низкокалорийных продуктов, злоупотребление слабительными, мочегонными средствами, лекарствами для подавления аппетита.

Во-вторых, существует нарушенное пищевое поведение, когда периоды анорексии сменяются булимией. На лечение к психиатру такие пациенты попадают нескоро, потому что из-за приступов переедания критических потерь веса долгое время не наблюдается.
В-третьих, заболевание может сочетаться с булимией, вомитоманией. После стадии переедания человек вызывает рвоту в качестве меры коррекции веса. Это сильно истощает организм.
Стадии заболевания
Выделяют три стадии анорексии:
- Преданорексическая или дисморфофобическая. На данной стадии симптоматика выражена мыслями о полноте, неприятии своего тела. Появляется стыд перед окружающими за свою внешность.
- Анорексическая или дисморфоманическая. На этом этапе практикуются голодовки. Могут приниматься лекарства для снижения аппетита или разгона метаболизма. Обычная еда иногда заменяется на несъедобные предметы для заполнения желудка.
- Кахектическая. Это выраженная анорексия, которая несет прямую угрозу жизни. Полностью отсутствует аппетит, появляются проблемы с внутренними органами и т.д., поэтому требуется немедленное обращение к психиатру.

Применяемые методики лечения в ЦИРПП позволяют проводить психотерапию, восстановление нормального веса одновременно.
Медикаментозная помощь больным анорексией
Помощь психиатра
При анорексии помощь обязательна. Его участие необходимо для родственников больных, выстраивания здоровых семейных взаимоотношений, формирования самооценки. Только психиатр может выписывать лекарства. Он решает вопросы о назначении медикаментозной терапии. Даже на начальной стадии лечения важна консультация психиатра. Всегда есть риск, что за борьбой с весом скрывается другая болезнь. Психиатр проводит диагностику, чтобы исключить подобную вероятность.
Лечение психической анорексии
Помощь психолога при лечении анорексии необходима, поскольку у пациентов наблюдается не только низкий вес, но и проблемы с самооценкой, мысли о неполноценности. Врач поможет проработать страхи, избавиться от навязанных стандартов красоты, научиться любить и принимать себя, изменить свое поведение, отношение к болезни.
В зависимости от причины расстройства подбирается вариант терапии. Существуют школы и направления, которые показывают эффективность борьбы с проблемой. Пациенту предстоит:
- индивидуальное лечение – он общается тет-а-тет с врачом;
- занятия в группе – отличный способ увидеть, как борются с расстройством другие, получить поддержку, понимание;
- мультисемейная психотерапия.
Когнитивно-поведенческая терапия
Помощь психиатра при анорексии заключается в использовании когнитивно-поведенческой терапии

Она позволяет проработать два фактора:
- восстановление условных рефлексов – пациент должен научиться есть, когда ощущает голод;
- коррекция ошибочных представлений о своей массе и внешнем виде – врач-психиатр работает с установками, которые провоцируют увлечение диетами, голодовки.
В процессе терапии пациент избавляется от страха полноты, навязчивых мыслей, учится не связывать успех, счастье со стандартами красоты.
Телесно-ориентированный метод
Такой подход в лечении позволяет психотерапевту научить избегать потенциально «опасных» ситуаций для пациента: побороть страх перед совместными обедами, не стремиться к социальной изоляции.
В последние годы психиатры активно используют телесно-ориентированный метод лечения, направленный на принятие себя. Зажимы в теле, привычки говорят о страхах человека, неуверенности в себе.
Также эффективным считается упражнение «зеркало». Пациент вместе с психиатром находится в помещении с зеркалами. Он рассматривает, изучает свое тело, рассказывает о телесных, эмоциональных ощущениях. Все впечатления обговариваются и прорабатываются со специалистом. Подход помогает пациенту принимать себя таким, каким он есть. Терапия учит находить красоту в себе и окружающих, независимо от физической формы, соответствия стандартам или нормам.
Арт-терапия
Творческие занятия с психотерапевтом очень полезны для лечения пациентов с РПП. Данный подход позволяет:
- врачу понять внутреннее состояние больного, ведь не всегда человек может объяснить свое состояние с помощью слов;
- подготовить рабочие данные для назначения дальнейшей терапии;
- освободить пациента от заблокированных эмоций, чувств – через творчество легче всего раскрыть гнев, обиды;
- взглянуть пациенту на свой внутренний мир со стороны.
Арт-терапия полезна, если пациент отказывается от прямого контакта с психиатром, отвергает помощь. Завуалированные тесты дают возможность провести оценку состояния психики, найти подход к больному.
Рекомендации
При выявлении нервной анорексии психотерапевты советуют:
- лечиться стационарно, если это возможно;
- привлекать семью – важно рассказать родственникам, как правильно оказывать поддержку, научить не обесценивать проблемы другого человека;
- не бояться антидепрессантов, препаратов – они упрощают и ускоряют выздоровление;
- не отказываться от психотерапии сразу после нормализации веса – работа над ментальным здоровьем – долгий процесс.

Читайте также:
