Лекарства вызывающие агранулоцитоз
Добавил пользователь Алексей Ф. Обновлено: 23.01.2026
Денхэм М., Чанарин И., под ред. - Болезни крови у пожилых
Агранулоцитоз
Агранулоцитоз — одна из наиболее распространенных гематологических медикаментозных реакций, которая поражает преимущественно пожилых лиц [Arneborn, Palmblad, 1978; Bottiger et al., 1979]. По данным одних исследований, представители обоего пола поражаются с равной частотой, по другим сведениям, среди заболевших преобладают мужчины. Смертность весьма высока, умирают примерно 7з больных, как правило — от инфекции.
Клинические проявления
Агранулоцитоз может начинаться остро или подостро с функциональных нарушений и (или) с инфекции. Иногда симптомы возникают через несколько дней после приема последней дозы того препарата, которым больной пользовался на протяжении длительного времени, а иногда — почти сразу после начала лечения новым средством. Например, первые симптомы при приеме препаратов фенотиазинового ряда появляются через 20— 40 дней. Агранулоцитоз, обусловленный бутадионом, возникает примерно через 3 мес после начала приема этого вещества, причем ему часто предшествует сыпь [Mauer, 1955]. У больных отмечаются лихорадка, тошнота, потливость, острые и тупые боли во всем теле, выраженная слабость. Типичен экссудативный фарингит, вслед за которым могут возникнуть язвы полости рта, пищевода, тонкой и толстой кишки, влагалища и кожи. В тяжелых случаях присоединяется септицемия.
Изменения крови и костного мозга
Под агранулоцитозом понимают снижение в периферической крови числа нейтрофильных гранулоцитов ниже 0,2-109/л, если же падение нейтрофильных гранулоцитов не прогрессирует и их число остается на уровне выше 0,2-109/л, то говорят о нейтропении. Общее число лейкоцитов снижается примерно до 109/л. В костном мозге могут наблюдаться гипопластические изменения, обычно затрагивающие гранулоцитарные предшественники, или гипоплазия гранулоцитарных предшественников со смещением влево, что характерно для начальной фазы или фазы восстановления.
Информативность тестов in vitro в плане идентификации препарата, вызвавшего агранулоцитоз, довольно ограничена. Например, реакция лейкоагглютинации дает позитивные результаты в случаях повышенной чувствительности к амидопирину, однако она гораздо менее информативна, если агранулоцитоз вызван хлорпропамидом, аминазином, хинином, бутадионом и сульфаниламидами. Этот тест дает позитивные результаты в основном на ранних стадиях заболевания. Тесты, позволяющие обнаружить цитотоксические антитела к лейкоцитам, имеют ограниченное применение. Иногда идентифицировать препарат, вызвавший поражение, помогают тесты на культуре клеток костного мозга.
Патогенез
Pisciotta (1982) описал три типа агранулоцитоза, вызванного фенотиазинами. Первый тип состоит во внезапной деструкции большого числа лейкоцитов в периферической крови, обусловлен иммунологическими механизмами и зависит от присутствия специфических антител. Такие антитела элиминируются из крови через несколько дней после прекращения приема лекарств. Второй тип агранулоцитоза, опосредованного иммунологическими механизмами, связан с выработкой антител к лейкоцитарному нуклеопротеину. Третий тип обусловлен токсическим влиянием лекарств на костномозговые предшественники и наблюдается у лиц, чувствительных к данному препарату.
Лекарственные средства, вызывающие агранулоцитоз
Ниже обсуждаются лекарственные средства, которые чаще других назначают пожилых больным.
Лекарства, применяемые для лечения ревматических болезней Бутадион. Он часто вызывает агранулоцитоз. Последний возникает в основном у больных старше 50 лет, причем почти исключительно у женщин. Общая доза препарата варьируется от 4 до 35 г ([McCarthy, Chalmers, 1964]. Fowler (1967) в своем обзоре пришел к заключению, что бутадион у молодых больных чаще вызывает агранулоцитоз, а у пожилых — аплазию. Агранулоцитоз обычно развивается в течение 3 мес от начала лечения. В обзоре Inman (1977) показано, что у многих пожилых больных, особенно женщин, бутадион вызывает гематологические нарушения. С 1984 г. применение этого препарата в Великобритании резко ограничено.
Аллопуринол. Этот препарат вызывал агранулоцитоз у больных среднего и пожилого возраста [Hawson, Bain, 1980; Mclnnes et al., 1981], однако у некоторых из них основным заболеванием была опухоль. Те более молодые больные, у которых аллопуринол вызвал агранулоцитоз, находились на режиме полного голодания (Scovie et al., 1980].
Левамизол. Этот препарат может вызывать нейтропению, связанную с выработкой антител, обнаружение которых можно использовать для скрининговых целей [Rosenthal et al., 1977; Drew et al., 1980]. Азатиоприн иногда вызывает нейтропению у больных среднего возраста.
Антибактериальные средства Связь сульфаниламидов и агранулоцитоза хорошо известна [Huguley et al., 1966; Arneborn, Palmblad, 1978; Bottiger et al., 1979]. В настоящее время большое число случаев связано с приемом комбинации сульфаметоксазола и триметоприма (бисептол). Например, Salter (1973) сообщил о 108 случаях гранулоцитопении, из них 9 случаев были классифицированы как агранулоцитоз. Inman (1977) привел сведения о 13 больных 52— 84 лет, у которых бисептол вызвал летальный агранулоцитоз. Недавно описана панцитопения у 70-летней женщины, вызванная триметопримом [Sheehan, 1981].
Агранулоцитоз или лейкопения могут быть обусловлены большим числом других противоинфекционных препаратов. Пенициллин может вызвать лейкопению (главным образом у лиц среднего возраста при применении больших доз препарата в течение длительного времени) [Colvin et al., 1974; Corbett et al.-, 1982]. У значительного числа больных лейкопения, обусловленная производными пенициллина и цефалоспорина, возникала спустя 2—3 нед от начала лечения fHomayouni et al., 1979]. Цефокситин стал причиной лейкопении у женщины 78 лет [Shansky, Greenlaw, 1980]. Левомицетин может вызывать агранулоцитоз, однако последний возникает реже, чем аплазия. Диафенилсуль-фон в дозах выше 300 мг также может вызывать агранулоцитоз, но реже, чем гемолитическую анемию (McKenna, Chalmers, 1958], Нейролептики Производные фенотиазина. Широко изучалась способность производных фенотиазина вызывать агранулоцитоз [Pisciotta, 1969]. Последний может развиваться медленно без каких-либо симптомов-предвестников. От начала приема препарата до первых проявлений агранулоцитоза проходит не менее 10 дней (обычно 20—30 дней), а общая доза превышает 5 г (обычно 20— 30 г). Вероятность развития агранулоцитоза наиболее высока у страдающих каким-либо заболеванием женщин среднего или пожилого возраста, относящихся к европеоидной расе; в этой группе наиболее высока и смертность от агранулоцитоза [Man-dell, Gross, 1968; Marcus, Mulvihill, 1978]. Регулярный подсчет числа лейкоцитов может способствовать предупреждению агранулоцитоза, однако с его помощью невозможно выявить тех пациентов, у которых это осложнение возникает внезапно. К числу других производных фенотиазина, которые реже, чем аминазин, бывают причиной агранулоцитоза, относятся пропазин, метозин и тиоридазин fPisciotta, 1978].
Антидепрессанты Сообщалось о случаях агранулоцитоза и гранулоцитопении, вызванных миансерином у больных, средний возраст которых составлял 67 лет [McEwen, 1982; Clink, Shaw, 1982; Current Problems, 1983]. Агранулоцитоз развивался в результате употребления имизина и амитриптилина ([Goodman, 1961; Gault, 1963]. Карбонат лития вызывал лимфопению у пациентов 20—64 лет, большинство которых составляли мужчины [Perez-Cruet et al., 1978; Lapier, Stuart, 1980].
Противосудорожные препараты Huguley и соавт. (1966) сообщили о пяти случаях агранулоцитоза, обусловленных дифенином, не упомянув, однако, о возрасте больных. Вместе с тем Gabriel и соавт. (1966) не обнаружили развития агранулоцитоза при обследовании больных, получавших производные гидантоина или оксазолидина.
Другие лекарства Циметидин. Описано развитие лейкопении на фоне приема циметидина, однако у многих таких больных имелись другие серьезные заболевания, по поводу которых проводилась комплексная медикаментозная терапия. Carloss и соавт. (1980) сообщили о 67-летнем больном, получавшем различные препараты, у которого лейкопения возникала каждый раз при двух попытках приема циметидина.
Бромокриптин. Длительный прием привел к развитию лейкопении у одного молодого больного i[Giampietro et al., 1981].
Хлорпропамид. Описано небольшое число случаев агранулоцитоза, связанного с приемом этого лекарства [Harris, 1971; Tacker et al., 1977].
Антитиреоидные препараты. Карбимазол и пропилтиоурацил сравнительно часто вызывают агранулоцитоз [Bottiger et al., 1979; Arneborn, Palmblad, 1982].
Прогноз
С начала эры антибиотиков прогноз улучшился, однако до сих пор летальность составляет 20—30%- Прогноз ухудшается по мере увеличения возраста больных, при отсрочке начала лечения, наличии других серьезных заболеваний и развитии септицемии. Восстановление обычно начинается через 7—14 дней после появления симптомов агранулоцитоза. О начале фазы восстановления свидетельствует увеличение концентрации сывороточного лизоцима или появление в крови незрелых гранулоцитов. Содержание нейтрофилов может временно превысить нормальный уровень. Повторные анализы крови помогают следить за течением заболевания, однако они не всегда позволяют выявлять больных, склонных к развитию агранулоцитоза.
Лечение
Лечение состоит из трех компонентов. Во-первых, необходимо прекратить прием заподозренного препарата. Во-вторых, с помощью методов бактериологической диагностики следует идентифицировать возбудитель инфекции и начать ее интенсивное лечение. Иногда приходится назначать антибиотики до определения чувствительности возбудителя. Для таких случаев подходит программа, включающая пенициллин, аминогликозид и метронидазол. Может возникнуть необходимость поместить больного в стерильные условия и прибегнуть к стерилизации содержимого его кишечника. В-третьих, больного следует обязательно предупредить о необходимости избегать применения данного препарата в будущем.
Гемолитическая анемия
Частота гемолитической анемии с возрастом увеличивается, и в настоящее время это заболевание среди медикаментозных цитопений занимает третье место после тромбоцитопении и агранулоцитоза fBottiger et al., 1979b]. Подавляющее большинство случаев обусловлено метилдофа, а число больных гемолитической анемией, вызванной этим препаратом, за периоды 1966— 1970 и 1971—1975 гг. удвоилось. Сообщается, однако, о тенденции к более редкому назначению метилдофа в последние годы, возможно, вследствие широкого распространения информации о ее побочных эффектах, а также большей доступности других гипотензивных средств. Bottiger и соавт, обнаружили, что другими важными причинами анемии являются сульфаниламиды и диафенилсульфон. Данные, представленные в Ирландское национальное консультативное бюро по лекарственным средствам (1968—1975), также свидетельствуют, что причиной большинства случаев анемии является метилдофа [Timoney, 1978]. К числу препаратов, способных вызвать гемолитическую анемию, относятся примахин, представители нитрофуранового ряда, сульфаниламиды, пенициллин и цефалотин. По данным Bottiger и соавт. (1979а), смертность при этом осложнении сравнительно низка.
Основные клинические проявления
Для гемолитической анемии характерны симптомы анемии, желтуха и недомогание. К числу непостоянных признаков относится спленомегалия. Предположительный диагноз основывается на внезапном падении уровня гемоглобина при отсутствии кровотечения. Абсолютное число ретикулоцитов увеличено, могут выявляться тельца Гейнца. В костном мозге обнаруживается эритроидная гиперплазия. Содержание непрямого билирубина увеличено. Время жизни эритроцитов меньше соответствующих норме 120 дней.
Типы гемолитической анемии
Различают два основных механизма: один состоит в выработке антител, другой связан с генетически детерминированными биохимическими аномалиями эритроцитов.
Гемолиз, обусловленный выработкой антител И здесь можно различить два основных механизма. Чаще встречающийся аутоиммунный гемолиз возникает при выработке антител к нормальным эритроцитам. Эти антитела могут быть обнаружены в сыворотке больного с помощью тестов in vitro с нормальными эритроцитами без добавления лекарственного препарата. В серологическом отношении эта ситуация сходна с той, которая наблюдается при идиопатической аутоиммунной гемолитической анемии. Другое, более редкое состояние — иммунный гемолиз — возникает при выработке антител к лекарственному препарату. Вследствие этого такие антитела не могут быть выявлены in vitro в отсутствие соответствующего лекарственного вещества: так, при наличии лекарственного препарата непрямая проба Кумбса положительна, а в отсутствие — отрицательна. Эти антитела относятся к классу IgG или IgM и обычно связывают комплемент.
Аутоиммунный гемолиз. Самой частой причиной его является метилдофа. Обычно симптомы анемии развиваются не раньше чем через 3 мес после начала приема препарата и в тех случаях, когда доза превышает 2 г/сут. Проба Кумбса бывает положительной примерно у 15% больных, принимающих метилдофа, анемия возникает только приблизительно у 1%. Проба остается положительной в течение нескольких недель или месяцев после прекращения приема препарата. Примерно у 15% больных обнаруживается антинуклеарный фактор. Выявляемые антитела относятся к классу IgG.
Клинические проявления сходны с наблюдаемыми при идиопатической аутоиммунной гемолитической анемии. Тяжесть анемии варьируется. Прогноз в большинстве случаев благоприятный, и анемия постепенно исчезает при отмене вызвавшего ее препарата или назначении стероидов.
По-видимому, неудивительно, что препарат леводопа сам по себе или в комбинации с ингибитором декарбоксилазы также может вызвать гемолитическую анемию этого типа. Прямая проба Кумбса положительна у 10% больных, принимающих леводопа; такие случаи описаны у людей среднего и пожилого возраста, но некоторые из них одновременно принимали и другие препараты для лечения паркинсонизма [Territo et al., 1973; Linds-trom et al., 1977; Bernstein, 1979]. Мефенамовая кислота также может вызывать анемии этого типа у людей среднего возраста [Scott et al., 1968; Farid et al., 1971].
Иммунный гемолиз. Это сравнительно редкое состояние, которое иногда возникает у людей среднего и пожилого возраста после приема таких препаратов, как сульфаниламиды, рифампицин, аминазин, бутадион, ПАСК, ибупрофен и хлорпропамид.
Начало обычно острое с тяжелой анемией, могут также обнаруживаться признаки внутрисосудистого гемолиза — гемоглобинемия и гемоглобинурия. Как правило, такие больные и раньше принимали эти препараты. Прекращение приема лекарства ведет к быстрому улучшению состояния и нормализации картины крови в течение 2—3 нед.
Анемию этого типа у лиц среднего возраста может вызывать пенициллин [White et al., 1968]. Это заболевание по ряду особенностей отличается от иммунного гемолиза, обусловленного другими лекарственными препаратами. Обычно анемия возникает после повторного введения пенициллина в больших дозах (превышающих 20 млн ЕД/сут). Она развивается постепенно с увеличением числа ретикулоцитов, но без признаков кровотечения. Внутрисосудистый гемолиз не характерен. Прекращение введения препарата приводит к быстрому излечению, но прямая проба Кумбса остается положительной еще на протяжении многих дней. Обусловленная пенициллином гемолитическая анемия несколько иного типа описана Spitzer (1981) у 69-летнего мужчины. У этого больного прямая проба Кумбса была отрицательной, а дефицит Г-6-ФД не выявлялся.
Цефалотин также может быть причиной гемолитической анемии иммунного типа, которая в отличие от вызванной пенициллином возникает при введении нормальных доз препарата, а ее первые признаки обнаруживаются в течение одной недели после начала лечения fGralnick, 1971].
Гемолиз, обусловленный биохимической аномалией эритроцитов Это самый редкий вид гемолитической анемии, встречающейся у пожилых. Такая анемия развивается в результате действия лекарства на эритроциты, имеющие генетически детерминированную биохимическую аномалию. Чаще всего такой аномалией является дефицит глюкозо-6-фосфатдегидрогеназы (Г-6-ФД), который встречается чаще всего у негров и уроженцев средиземноморских стран, но изредка обнаруживается и у представителей европеоидной расы. Уровень Г-6-ФД снижается по мере старения не только клеток, но и самого индивидуума. Ее активность у 80—90-летних существенно ниже, чем у 20—30-летних .[Rogers et al., 1983]. Такое возрастное снижение отчасти может объясняться приемом лекарственных средств.
О гемолитической анемии этого типа следует думать, если в анамнезе имеются сведения о недавно законченном или продолжающемся курсе лекарственной терапии, а проба Кумбса отрицательна. Анемия обычно возникает остро и может сопровождаться признаками внутрисосудистого гемолиза. Реже у больного обнаруживаются признаки хронической анемии. В стадии ремиссии в периферической крови каких-либо биохимических аномалий обнаружить не удается; однако при усилении гемолиза вследствие действия лекарственного препарата или тяжелой острой инфекции, диабетического кето-ацидоза или почечной недостаточности при исследовании эритроцитов выявляют анизоцитоз, полихроматофилию, базофильную пунктацию, сфероцитоз и тельца Гейнца.
К числу лекарств, которые назначают пожилым больным и которые могут вызывать у них анемию данного типа, относятся сульфаниламиды, ацетилсалициловая кислота, фурадонин, ПАСК, пробенецид, хинин, примахин и дифенилсульфон.
Прогноз при гемолитической анемии в целом благоприятен^ однако после прекращения приема препарата выздоровление может затянуться на несколько недель.
Лекарства вызывающие агранулоцитоз
Агранулоцитоз наблюдался после применения обезболивающих противовоспалительных, противоаритмических и противосудорожных средств, антидепрессантов, гипотензивных, антимикробных, антипсихотических, антитиреоидных, мочегонных и других препаратов.
Лекарственные средства, ассоциирующиеся с агранулоцитозом:
I. Анальгетики/противовоспалительные средства: амидопирин (аминопирин), антипирин (феназон), аспирин, беноксапрофен, колхицин, фенопрофен, соли золота, ибупрофен, индометацин, напроксен,оксифенбутазон, парацетамол (ацетаминофен), пентазоцин, фенилбутазон, зомепирак.
II. Антиаритмические средства: аймалин, априндин, дизопирамид, прокаинамид, пропафенон, пропранолол, хинидин, токаинид.
III. Противосудорожные средства: карбамазепин этосуксимид, мефенитоин, фенитоин, примидон, вальпроат натрия, триметадион.
IV. Антидепрессанты: амоксапин, кломипрамин, дезипрамин, имипрамин, мапротилин, миансерин.
V. Гипотензивные средства: каптоприл, диазоксид, гидралазин, метилдофа, нифедипин, пропранолол.
VI. Антимикробные средства: аминосалициловая кислота, амодиахин, ампициллин, карбенициллин, цефалексин, цефалотин, цефрадин, хлорамфеникол, клиндамицин, клоксацилпин, ко-тримоксазол, дапсон, доксициклин, флуцитозин, фумагиллин, гентамицин, гризеофульвин, гидроксихлорохин, изониазид, линкомицин, метициллин, метронидазол, мезлоциллин, нафциллин, нитрофурантоин, новобиоцин, оксациллин, оксофенарсин, пенициллин, пириметамин, хинин, рифампицин (рифампин), ристоцетин, стрептомицин, сульфадиазин, сульфаметоксипиридазин, сульфапиридин, сульфасалазин (салицилазосульфапиридин), сульфатазол, тиацетазон, тикарциллин.
VII. Антипсихотические средства: хлорпромазин, клозапин, флуфеназин, мепазин, метилпромазин, перазин, прохлорперазин, промазин, тиоридазин, тримепразин.
VIII. Антитиреоидные средства: карбимазол, метимазол, метилтиоурацил, пропилтиоурацил, тиоурацил.
IX. Диуретики: ацетазоламид, буметанид, хлорталидон, хлортиазид, этакриновая кислота, гидрохлортиазид, соли ртути, метазоламид.
X. Другие лекарства: аллопуринол, бромфенирамин, хлордиазепоксид, хлорпропамид, циметидин, диазепам, левамизол, леводопа, мебендазол, мепробамат, метидролин, метиамид, пеницилламин, фениндион, прометазин, ранитидин, теналидин, тиклопидин, толбутамид.
Такие средства, как хлорамфеникол, бывают связаны с развитием апластической анемии.
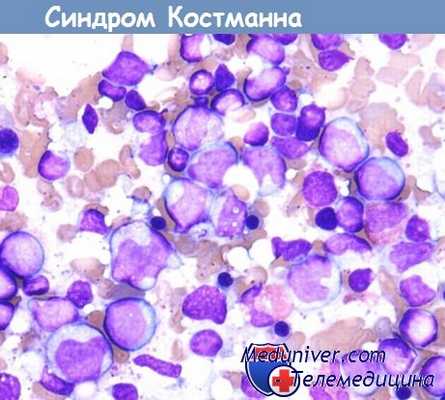
Синдром Костманна - наследственный детский агранулоцитоз
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Агранулоцитоз – это клинико-гематологический синдром, в основе которого лежит резкое уменьшение или отсутствие нейтрофильных гранулоцитов среди клеточных элементов периферической крови. Агранулоцитоз сопровождается развитием инфекционных процессов, ангины, язвенного стоматита, пневмонии, геморрагических проявлений. Из осложнений часты сепсис, гепатит, медиастинит, перитонит. Первостепенное значение для диагностики агранулоцитоза имеет исследование гемограммы, пунктата костного мозга, обнаружение антинейтрофильных антител. Лечение направлено на устранение причин, вызвавших агранулоцитоз, предупреждение осложнений и восстановление кроветворения.
МКБ-10
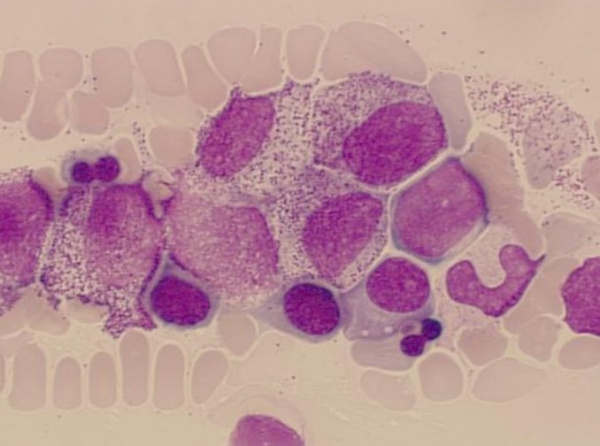
Общие сведения
Агранулоцитоз – изменение картины периферической крови, развивающееся при ряде самостоятельных заболеваний и характеризующееся снижением количества или исчезновением гранулоцитов. В гематологии под агранулоцитозом подразумевается уменьшение количества гранулоцитов в крови менее 0,75х10 9 /л или общего числа лейкоцитов ниже 1х10 9 /л. Врожденный агранулоцитоз встречается крайне редко; приобретенное состояние диагностируется с частотой 1 случай на 1200 человек. Женщины страдают агранулоцитозом в 2-3 раза чаще мужчин; обычно синдром выявляется в возрасте старше 40 лет. В настоящее время в связи с широким использованием в лечебной практике цитотоксической терапии, а также появлением большого количества новых фармакологических средств частота случаев агранулоцитоза значительно увеличилась.
Причины агранулоцитоза
Миелотоксический агранулоцитоз возникает вследствие подавления продукции клеток-предшественников миелопоэза в костном мозге. Одновременно в крови отмечается снижение уровня лимфоцитов, ретикулоцитов, тромбоцитов. Данный вид агранулоцитоза может развиваться при воздействии на организм ионизирующего излучения, цитостатических препаратов и других фармакологических средств (левомицетина, стрептомицина, гентамицина, пенициллина, колхицина, аминазина) и др.
Иммунный агранулоцитоз связан с образованием в организме антител, действие которых обращено против собственных лейкоцитов. Возникновение гаптенового иммунного агранулоцитоза провоцирует прием сульфаниламидов, НПВС-производных пиразолона (амидопирина, анальгина, аспирина, бутадиона), препаратов для терапии туберкулеза, сахарного диабета, гельминтозов, которые выступают в роли гаптенов. Они способны образовывать комплексные соединения с белками крови или оболочками лейкоцитов, становясь антигенами, по отношению к которым организм начинает продуцировать антитела. Последние фиксируются на поверхности белых кровяных телец, вызывая их гибель.
В основе аутоиммунного агранулоцитоза лежит патологическая реакция иммунной системы, сопровождающаяся образованием антинейтрофильных антител. Такая разновидность агранулоцитоза встречается при аутоиммунном тиреоидите, ревматоидном артрите, системной красной волчанке и других коллагенозах.
Агранулоцитоз, развивающийся при некоторых инфекционных заболеваниях (гриппе, инфекционном мононуклеозе, малярии, желтой лихорадке, брюшном тифе, вирусном гепатите, полиомиелите и др.) также имеет иммунный характер. Выраженная нейтропения может сигнализировать о хроническом лимфолейкозе, апластической анемии, синдроме Фелти, а также протекать параллельно с тромбоцитопенией или гемолитической анемией. Врожденный агранулоцитоз является следствием генетических нарушений.
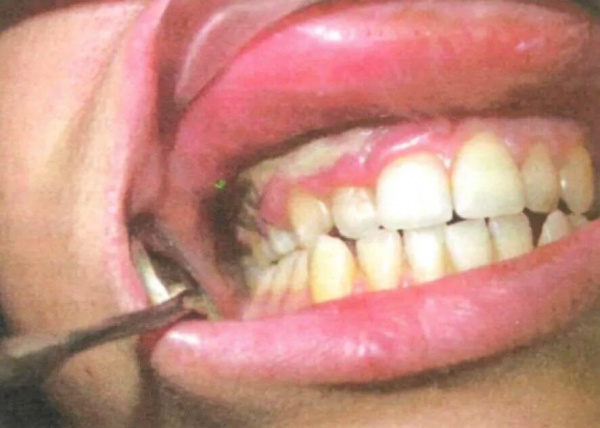
Патологические реакции, сопровождающие течение агранулоцитоза, в большинстве случаев представлены язвенно-некротическими изменениями кожи, слизистой оболочки полости рта и глотки, реже - конъюнктивальной полости, гортани, желудка. Некротические язвы могут возникать в слизистой кишечника, вызывая перфорацию кишечной стенки, развитие кишечных кровотечений; в стенке мочевого пузыря и влагалища. При микроскопии участков некроза обнаруживается отсутствие нейтрофильных гранулоцитов.
Патанатомия
Гранулоцитами называются лейкоциты, в цитоплазме которых при окрашивании определяется специфическая зернистость (гранулы). Гранулоциты вырабатываются в костном мозге, поэтому относятся к клеткам миелоидного ряда. Они составляют самую многочисленную группу лейкоцитов. В зависимости от особенностей окрашивания гранул эти клетки подразделяются на нейтрофилы, эозинофилы и базофилы – они различаются по своим функциям в организме.
На долю нейтрофильных гранулоцитов приходится до 50-75% всех белых кровяных телец. Среди них различают зрелые сегментоядерные (в норме 45-70%) и незрелые палочкоядерные нейтрофилы (в норме 1-6%). Состояние, характеризующееся повышением содержания нейтрофилов, носит название нейтрофилии; в случае понижения количества нейтрофилов говорят о нейтропении (гранулоцитопении), а в случае отсутствия – об агранулоцитозе.
В организме нейтрофильные гранулоциты выполняют роль главного защитного фактора от инфекций (главным образом, микробных и грибковых). При внедрении инфекционного агента нейтрофилы мигрируют через стенку капилляров и устремляются в ткани к очагу инфекции, фагоцитируют и разрушают бактерии своими ферментами, активно формируя местный воспалительный ответ. При агранулоцитозе реакция организма на внедрение инфекционного возбудителя оказывается неэффективной, что может сопровождаться развитием фатальных септических осложнений.
Классификация
В первую очередь, агранулоцитозы подразделяются на врожденные и приобретенные. Последние могут являться самостоятельным патологическим состоянием или одним из проявлений другого синдрома. По ведущему патогенетическому фактору различают миелотоксический, иммунный гаптеновый и аутоиммунный агранулоцитоз. Также выделяют идиопатическую (генуинную) форму с неустановленной этиологией.
По особенностям клинического течения дифференцируют острые и рецидивирующие (хронические) агранулоцитозы. Тяжесть течения агранулоцитоза зависит от количества гранулоцитов в крови и может быть легкой (при уровне гранулоцитов 1,0–0,5х10 9 /л), средней (при уровне менее 0,5х10 9 /л) или тяжелой (при полном отсутствии гранулоцитов в крови).
Симптомы агранулоцитоза
Клиника иммунного агранулоцитоза обычно развивается остро, в отличие от миелотоксического и аутоиммунного вариантов, при которых патологические симптомы возникают и прогрессируют постепенно. К ранними манифестным проявлениям агранулоцитоза относятся лихорадка (39-40°С), резкая слабость, бледность, потливость, артралгии. Характерны язвенно-некротический процессы слизистой оболочки рта и глотки (гингивиты, стоматиты, фарингиты, ангины), некротизация язычка, мягкого и твердого нёба. Данные изменения сопровождаются саливацией, болью в горле, дисфагией, спазмом жевательной мускулатуры. Отмечается регионарный лимфаденит, умеренное увеличение печени и селезенки.
Для миелотоксического агранулоцитоза типично возникновение умеренно выраженного геморрагического синдрома, проявляющегося кровоточивостью десен, носовыми кровотечениями, образованием синяков и гематом, гематурией. При поражении кишечника развивается некротическая энтеропатия, проявлениями которой служат схваткообразные боли в животе, диарея, вздутие живота. При тяжелой форме возможны осложнения в виде прободения кишечника, перитонита.
При агранулоцитозе у больных могут возникать геморрагические пневмонии, осложняющиеся абсцессами и гангреной легкого. При этом физикальные и рентгенологические данные бывают крайне скудными. Из числа наиболее частых осложнений возможны перфорация мягкого нёба, сепсис, медиастинит, острый гепатит.
Лекарства вызывающие гиперпролактинемию и гипопролактинемию
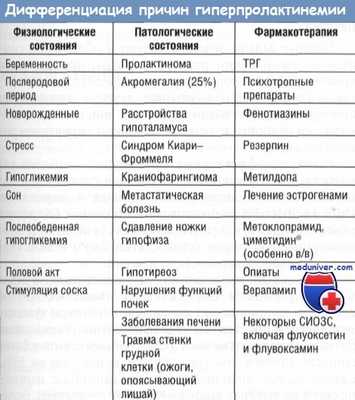
Гиперпролактинемия бывает связана с применением нейролептиков (фенотиазинов, бутирофенонов), ингибиторов моноаминоксидазы, трициклических антидепрессантов, резерпина, метилдофы, метоклопрамида, амоксапина, верапамила и кокаина.
Лекарства, связанные с симптомами гипер- или гипопролактинемии:
I. Лекарства, дающие высокую частоту химических симптомов гиперпролактинемии:
- Антипсихотические средства (бенперидол, бутапаразин, хлорпромазин, флупентиксол, флуфеназин, флутролин, галоперидол, локсапин, молиндон, пенфлуридол, перфеназин, пимозид, прохлорперазин, сульпирид, сультоприд, тиэтилперазин, тиоридазин, тиотиксен, тиалрид, трифлуоперазин, зетидолин)
- Ингибиторы моноаминоксидазы (клоргиллин, парагилин, селегилин)
- Эстрогены (этинилэстрадиол, 2-гидроксиэстрадиол, эстради-олвалерат, эстриолы, полиэстрадиолфосфат, хинэстрол, стильбэстрол)
- Морфин
- Синтетические аналоги морфина (бупренорфин, DAMME, дерморфин, метадон, налорфин)
- Мескалин
- Фенфлурамин
- Амоксапин
- Дибензепин
- а-Метилдофа
- Резерпин
- Бенсеразид
- Карбидопа
- Анестетики (спинальные, эпидуральные, общие)
II. Лекарства, дающие низкую частоту гиперпролактинемии или менее определенный эффект:
- Пероральные контрацептивы
- Конъюгированные эстрогены
- Гестагены (медроксипрогестерона ацетат, мегэстрола ацетат, прогестерон)
- Хорионический гонадотропин человека
- Человеческий кальцитонин
- Паратгормон
- Тиреолиберин
- Лютеинизирующий гормон/фолликулостимулирующий гормон
- Динопрост
- Лабеталол, толамолол
- Метил-р-тирозин
- Верапамил
- Флуоксетин
- Буспирон
- Циметидин, ранитидин
- 5-Гидрокситриптофан
- Клозапин, промазин
- Кломипрамин
III. Высокоэффективные пролактинингибирующие средства:
- Дофамин
- Ипопамин
- Леводопа
- Метизергид
- Номифензин
- Метилэргометрин
- Бромокриптин
- Эргокриптин
- Эргометрин
- Лерготрил
- Лизурид
- Перголид
IV. Пролактинингибирующие средства со слабым или не вполне определенным действием:
- Кортикотропин
- Дексаметазон
- Лососевый кальцитонин
- 17р-Эстрадиол
- Антиэстрогены (кломифен, циклофенил, гидротестолактон, тамоксифен)
- Даназол
- Алпростадил
- Клонидин
- Гаунфацин
- Ципрогептадин
- Цистеамин
- Пирибедил
- Пиридоксин
- Кальцитриол
- Дексхлорфенирамин
- Дигидроэргокристин
- Прометазин
- Хлорметиазол
- Вальпроевая кислота
- Тразодон

Лейкопении и агранулоцитозы
Удельный вес лейкопенических состояний среди других заболеваний системы крови довольно велик. Статистические данные свидетельствуют об увеличении за последние годы числа больных с выраженной лейкопенией. Нередко развитие данной патологии находится в определенной связи с применением в лечебной практике новых бактериостатических средств, с воздействием ионизирующей радиации, а также с увеличением эпизодов аллергических заболеваний. В оценке лейкопенических состояний врачу следует избегать двух противоположных тенденций: в одних случаях отсутствует должное внимание к лейкопении, являющейся началом тяжелой патологии системы крови, и не принимаются необходимые профилактические и лечебные меры, в других -любое снижение количества лейкоцитов расценивается как симптом тяжелой патологии с необоснованным применением сильнодействующих лейкопоэтических средств (средств, усиливающих интенсивность образования указанных форменных элементов крови). Поэтому для правильной оценки значения «индивидуальной» лейкопении необходимо по возможности выяснить ее причины и механизм развития, так как только подобное решение вопроса обеспечивает успех лечебно-профилактических мероприятий в каждом отдельном случае. Лейкопении часто сочетаются со значительным уменьшением количества нейтрофилов в периферической крови, поэтом– по своей сути они являются нейтропениями или гранулоцитопениями (соответственно снижение количества нейтрофилов и гранулоцитов).
Причины гранулоцитопении при всем их разнообразии разделяются на экзогенные (действующие извне), эндогенные (возникающие в самом организме) и наследственные. К первой группе факторов относятся некоторые вещества, которые обладают токсическим действием, такие как бензол, толуол, мышьяк, ртуть; некоторые лекарственные препараты; радиация; инфекционные заболевания.
Эндогенными причинами нейтропении могут являться нарушение эндокринной регуляции гранулоцитопоэза, т. е. образования гранулоцитов (тиреотоксикоз, недостаточность функции надпочечников, нарушение функции гипофиза), повышение функции селезенки, аллергические состояния.
Перечисленные лейкопении относят к группе функциональных. Но лейкопения и нейтропения могут быть проявлением нарушения костномозгового кроветворения при системной патологии крови: остром лейкозе, гипо– и апластических состояниях. В ряде случаев не удается выявить причинный фактор, приводящий к развитию гранулоцитопении. В последнее время таких форм становится все меньше.
В последние годы выделяется особая группа наследственных нейтропении (постоянные и периодические нейтропении). Кроме того, лейкопении могут носить симптоматический характер в виде непостоянного гематологического признака при некоторых заболеваниях.
Умеренные бессимптомные лейкопении без каких-либо клинических проявлений обнаруживаются случайно, являются одним из второстепенных и необязательных симптомов разных заболеваний. Характеризуются умеренным снижением количества лейкоцитов (до 3,0-4,0 Ч 109/л) и нерезкой гранулоцитопенией (40-60% от общего числа нейтрофилов). Функциональные свойства лейкоцитов не изменены. Миелопоэз не нарушен. Костный мозг нормален. Не отмечается также изменений формирования эритроцитов и тромбоцитов. Подобные лейко- и нейтропении носят чаще всего чисто симптоматический характер, сопровождая ряд заболеваний, не относящихся к системе крови (тиреотоксикоз, гастриты, энтероколиты, холециститы и многие др.).
Резко выраженная лейкопения сопровождается обычно резким понижением количества нейтрофилов в периферической крови и носит название агранулоцитоза.
Очень важно определить, когда с уверенностью можно говорить о лейкопении. В существующих руководствах по гематологии и физиологии, а также в сп–авочниках указывается нормальное содержание лейкоцитов, которое составляет 6,08,0 Ч 109/л, и врач при оценке патологических сдвигов исходит из этих цифр.
В последние годы внимание гематологов всех стран привлекает тот факт, что при отсутствии какой-либо патологии у совершенно здоровых людей обнаруживается пониженное количество лейкоцитов (от 4,0 до 2,0-2,5 Ч 109/л) с умеренной нейтропенией и относительным лимфоцитозом в лейкоцитарной формуле. В этой связи были проведены массовые исследования периферической крови здоровых лиц, что позволило расширить суженную норму количества лейкоцитов от 4,0 до 9,0 Ч 109/л. В повседневной практике содержание лейкоцитов менее 4,0 Ч 109/л можно расценивать как лейкопению, а более 9,0 Ч 109/л - как лейкоцитоз. Расширены и пределы нормальных колебаний процентного содержания палочкоядерных нейтрофилов до 7%, моноцитов - до 10%, лимфоцитов - от 19 до 40%, эозинофилов – до 5%. Поэтому те случаи, когда имеются низкие цифры лейкоцитов (до 4,0–3,0 Ч 109/л), при которых тщательное клинико-гематологическое обследование и последующее наблюдение не обнаруживают какой-либо патологии, могут расцениваться как «безопасная лейкопения». В развитии такой лейкопении имеет значение прежде всего индивидуальная конституциональная особенность регуляции кроветворения у каждого человека. В таких случаях не требуется никакой терапии, стимулирующей образование в костном мозге и выход в периферическую кровь лейкоцитов.
В основе агранулоцитоза лежит клинико-гематологический синдром, характеризующийся полным или почти полным исчезновением гранулоцитов из периферической крови. За агранулоцитоз следует принимать состояние, характеризующееся снижением числа лейкоцитов до 1 Ч 109/л (1000 в 1 мм3) и ниже с падением абсолютного числа зернистых лейкоцитов менее 0,5 Ч 109/л (150 в 1 мм3).
Патогенез (что происходит?) во время Лейкопении и агранулоцитозы:
Агранулоцитоз разделяется на две основные формы: миелотоксический и иммунный.
Причиной миелотоксического агранулоцитоза могут быть цитостатические факторы любой природы - химиопрепараты (меркаптопурин, метотрексат, циклофосфан, миелобромол, Тио-Тэф), ионизирующая радиация, а также некоторые медикаменты, не использующиеся как химиопрепараты с цитостатической целью, но обладающие иногда подобным побочным эффектом (левомицетин, аминазин).
Механизм миелотоксического агран–лоцитоза обусловлен подавлением цитостатическими факторами клетки предшественницы миелопоэза или полипотентной стволовой клетки.
Аналогичная гематологическая картина наблюдается при острых лейкозах, в терминальной стадии хронического миелолейкоза, метастазах в костный мозг, рака и саркомы, также вызывающих угнетение и остановку нормального кроветворения, следствием чего является агранулоцитоз.
Иммунный агранулоцитоз в отличие от миелотоксического обусловлен не остановкой продукции нейтрофилов, а их гибелью в крови и костном мозге, иногда вплоть до клеток-предшественниц гранулоцитарного ряда вследствие появления антигранулоцитарных антител (антител против гранулоцитов). Различают гаптеновый иммунный агранулоцитоз и аутоиммунный. Первый возникает под воздействием лекарственных препаратов, являющихся гаптенами (неполными антигенами), к которым относятся аминодопирин, анальгин, бутадион, сульфаниламиды, метилтиоурацил, ртутные, мочегонные, противотуберкулезные препараты - ПАСК, фтивазид, тубазид. Соединение антител с антигенами, фиксирующимися на поверхности лейкоцитов, сопровождается агглютинацией («склеиванием») и гибелью клеток. При аутоиммунном агранулоцитозе антилейкоцитарные антитела (антитела против лейкоцитов) возникают вследствие извращенной реакции иммунной системы с образованием аутоантител к лейкоцитам с неизмененной антигенной структурой. Часто наблюдаются при больших коллагенозах (системная красная волчанка, ревматоидный полиартрит).
В развитии миелотоксического агранулоцитоза решающая роль принадлежит величине повреждающего воздействия - дозам медикамента, ионизирующей радиации, степени подавляющего эффекта атипичных клеток при опухолевых процессах. При иммунном агранулоцитозе доза причинного фактора не имеет решающего значения, так как важнейшая роль в данном случае принадлежит индивидуальной чувствительности организма.
Симптомы Лейкопении и агранулоцитозы:
В клинических проявлениях миелотоксического и иммунного агранулоцитозов имеются различия. Иммунный агранулоцитоз, связанный с приемом медикаментов гаптенового ряда, чаще развивается остро, с быстрым нарастанием симптомов. Вскоре после приема медикаментов развиваются гранулоцитопения или агранулоцитоз, высокая лихорадка и быстрое присоединение инфекционных осложнений (ангина, стоматит, кандидамикоз носоглотки, иногда - и слизистой пищевода). Септические осложнения представляют основную опасность для жизни больного. Некротическая ангина является классическим проявлением агранулоцитоза. На миндалинах обнаруживаются грязно-серый налет, затем - некроз и язвы. Некротизация захватывает язычок, мягкое и твердое небо; часто возникает кровотечение. Однако некрозы могут локализоваться также в кишечнике, протекая с тифоподобной картиной, в пищеводе, мочевом пузыре, женских половых органах. В легких нередко развивается пневмония, которая протекает атипично, часто приводит к образованию абсцесса, гангрены. Печень может быть умеренно увеличена, размеры селезенки, как правило, не изменены. Желтуха встречается довольно редко; в моче - умеренная альбуминурия (белок в моче), связанная с септическим состоянием.
При иммунном агранулоцитозе со стороны крови отмечается лейкопения, абсолютный агранулоцитоз. Число эритроцитов, ретикулоцитов, тромбоцитов не изменено. Геморрагический синдром не выражен. Костный мозг не опустошен, наблюдается небольшое снижение его клеточного состава. Лишь при обострениях агранулоцитоза наступает опустошение костного мозга.
Миелотоксический агранулоцитоз имеет особенности клинической и гематологической картины, что определяется спецификой его развития - высокой чувствительностью к повреждению стволовых и созревающих клеток костного мозга и очень малой чувствительностью зрелых элементов. Он начинается внезапно. Без каких-либо субъективных признаков болезни в крови снижается содержание лейкоцитов и, как правило, ретикулоцитов и тромбоцитов. Первые внешние признаки болезни: лихорадка, стоматит, «агранулоцитарная ангина», геморрагический синдром - выявляются на фоне глубоких изменений в периферической крови и резкого снижения клеточности костного мозга.
В то же время поражение слизистой оболочки ротоглотки и желудочно-кишечного тракта с развитием некротической энтеропатии является одним из наиболее постоянных признаков миелотоксического агранулоцитоза, имеющим двоякое происхождение.
К инфекционным осложнениям агранулоцитоза относятся также сепсис (нередко стафилококковый), медиастинит (воспаление средостения) и пневмонии. При этом пневмонии протекают на фоне скудных физикальных и рентгенологических данных.
Диагностика Лейкопении и агранулоцитозы:
Диагноз агранулоцитоза следует обязательно дифференцировать с острым лейкозом (его лейкопенической формой).
Диагностические ошибки возможны в обоих направлениях, чаще всего это касается морфологических ошибок, когда значительный процент лимфобластов принимают за лимфоциты, поскольку и те и другие имеют некоторые черты сходства. В ряде случаев возможен «агранулоцитарный старт» острого лейкоза, который в начале заболевания ошибочно квалифицируется как агранулоцитоз. В дальнейшем же развивается типичная лейкемическая стадия острого лейкоза. В отличие от апластической анемии при агранулоцитозе нет анемического и тромбоцитопенического синдрома.
Прогноз при пластических (функциональных) формах агранулоцитоза благоприятный, в течение 2-3 недель наступают клиническое выздоровление и полная репарация (восстановление) крови. При апластических формах прогноз более серьезен, однако при своевременной и обоснованной терапии возможно выздоровление.
Признаком начинающегося восстановления кроветворения у больных агранулоцитозом является моноцитоз (увеличение количества моноцитов) с наличием их предшественников в крови.
Лечение Лейкопении и агранулоцитозы:
Основная роль в борьбе с цитопеническими состояниями принадлежит профилактике. Учитывая выраженные воздействия лучистой энергии, производных бензола, необходимы строгие меры защиты лиц, систематически подвергающихся воздействию этих факторов. Одними из таких мероприятий являются контроль за составом крови у них и своевременные мероприятия по обеспечению мер безопасности. Это определяет наиболее эффективную форму динамического клинико-гематологического контроля - диспансерное наблюдение всех лиц с лейкопенией, нейтропенией и цитопенией.
Далеко не каждое снижение количества лейкоцитов требует энергичной, стимулирующей образование лейкоцитов терапии. Такая терапия необходима там, где лейкопения является следствием нарушения функции костного мозга. Терапевтические мероприятия при лейкопениях различного происхождения зависят от их выраженности и клинических проявлений. В настоящее время в клинике применяется значительное количество препаратов, обладающих способностью стимулировать созревание гранулоцитов. К их числу относятся нуклеиновокислый натрий, пентоксил, лейкоген, батилол, которые являются физиологическими стимуляторами лейкопоэза. Однако лечебная эффективность этих препаратов оправдана лишь при умеренной лейкопении, особенно медикаментозной.
В лечебной тактике агранулоцитоза необходимо исключение цитостатических препаратов, ионизирующего излучения, медикаментозных гаптенов. Особое значение имеет создание асептических условий (помещение больных в боксы или изоляторы с установленными бактериоцидными лампами, ультрафиолетовое облучение палат), санация кожи и слизистых оболочек.
Лечение бактериальных осложнений антибиотиками должно быть неотложным с первых дней диагностирования агранулоцитоза. Используются антибиотики широкого спектра и в больших дозах (пенициллин, ампициллин, цепорин, гентамицин).
При иммунном агранулоцитозе лечение антибиотиками проводят до восстановления лейкограммы и ликвидации бактериальных осложнений. С целью снижения степени гранулоцитопении и ее продолжительности важно применение лейкоцитарной, а для борьбы с тромбоцитопеническими кровотечениями (главным образом, при миелотоксической форме агранулоцитоза - цитостатической болезни) - и тромбоцитарной массы. Для профилактики и лечения некротической энтеропатии используют подавление патогенной кишечной флоры со стерилизацией кишечника при помощи антибиотиков (канамицин, ристомицин, нистатин), а также внутривенное питание больных. В терапии иммунного агранулоцитоза основную роль играют кортикостероидные гормоны.
Преднизолон, преднизон, триамоинолон, дексаметазон используются как средства десенсибилизирующие, подавляющие образование агрессивных антител и стимулирующие созревание гранулоцитов. Восстановление белого ростка костного мозга в таких случаях идет быстро. С нормализацией числа лейкоцитов, обычно через 10-14 дней, доза гормонов сокращается не менее чем наполовину. Лечение гормонами прерывистыми курсами продолжается до полного выздоровления и до исчезновения аутоиммунных антител. При выраженных язвенно-некротических проявлениях необходима известная осторожность в отношении использования кортикостероидов. Больным миелотоксическим агранулоцитозом стероидные гормоны противопоказаны.
Прогноз при иммунном агранулоцитозе относительно благоприятен. Раннее и правильное лечение может привести к выздоровлению. При миелотоксическом агранулоцитозе прогноз зависит от тяжести поражения. Общая летальность при агранулоцитозе - около 25%, в основном за счет некротической энтеропатии, общего сепсиса, гангрены, чаще - при миелотоксической форме.
Лица, болевшие агранулоцитозом, нуждаются в диспансерном наблюдении. Это особенно относится к тем больным, которые выписываются из стационара в удовлетворительном состоянии с достаточным числом лейкоцитов (3000–4000), но нередко с низким содержанием гранулоцитов. Это свидетельствует о недостаточном и неустойчивом восстановлении кроветворения. Периодический гематологический контроль периферической крови больных позволяет обнаружить постепенное падение числа гранулоцитов. Профилактика реальна при условии известной причины развития данного заболевания. В частности, должен быть абсолютно исключен медикамент, вызвавший агранулоцитоз или лейкопению.
К каким докторам следует обращаться если у Вас Лейкопении и агранулоцитозы:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Лейкопении и агранулоцитозы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:
- Показания, противопоказания для профилактики венозной тромбоэмболии (ТГВ, ТЭЛА)
- Сочетанное действие токсинов. Холодовая акклиматизация в токсикологии
- Клиника эхинококкоза. Поражение глаз
- Строение пластид и хлоропластов растений
- Лучевая оценка трансъюгулярного внутрипеченочного портосистемного шунта (TIPS, ТВПШ)
