Лентиго сетчатое
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для диагностики меланомы
Оглавление
Меланома — это опухоль, вызванная злокачественной трансформацией пигмент-продуцирующих клеток (меланоцитов). Меланоциты происходят из нервного гребня, клетки которого обладают высокой способностью к миграции в организме. Поэтому, хотя меланомы обычно возникают на коже, они также могут появляться и в других местах, куда мигрируют клетки нервного гребня — например, в желудочно-кишечном тракте или головном мозге.
В нашей компании Вы можете приобрести следующее оборудование для диагностики меланомы:
- FotoFinder dermoscope Vexia (FotoFinder)
- FotoFinder ATBM bodystudio (FotoFinder)
- FotoFinder (FotoFinder)
- Handyscope (FotoFinder)
Меланома преимущественно поражает взрослых людей, половой принадлежности у заболевания не выявлено. На международном уровне частота возникновения меланомы сильно варьируется. Так, белые группы населения в Австралии, Новой Зеландии, Южной Африке и на юге США имеют самые высокие показатели этой злокачественной опухоли, тогда как азиатские группы населения в Гонконге, Сингапуре, Китае, Индии и Японии — самые низкие. Это говорит о том, что люди с I–III фототипами кожи, которые живут в солнечных регионах мира, подвергаются значительному риску развития этой злокачественной опухоли.
В одном из исследований было установлено, что период с 1995 по 2012 годы в Европе частота случаев инвазивной меланомы в среднем за год росла на 4,0% у мужчин и на 3,0% у женщин, а частота меланомы in situ — на 7,7% и 6,2% соответственно. Также отмечено, что риск появления второй меланомы после обнаружения первой составляет 3–5%.
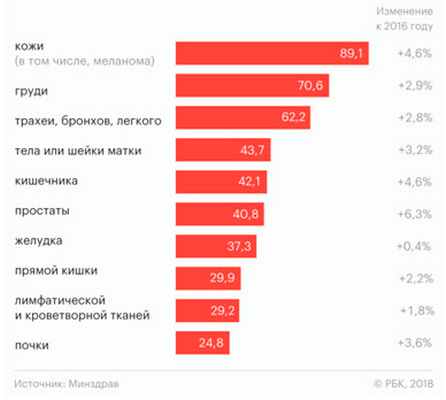
В России ситуация с меланомой, равно как и с другими злокачественными новообразованиями кожи, достаточно сложная — причем из года в год она не становится легче. Так, в 2016 году рак кожи был выявлен у 74 700 человек, а меланома — у 10 500 человек. Уже в следующем, 2017 году зафиксировано 78 000 случаев рака кожи и 11 200 случаев меланомы — прирост 4,6% (рис. 1).
Интересно, что в 2016 году распространенность меланомы составляла 59,3 случая на 100 000 населения, а в 2006 году (10 лет назад) — только 39,7 случаев на 100 000 населения. Всего же в России на данный момент около 500 000 человек имеют диагноз рака кожи, что составляет 0,347% населения страны.
Рис. 1. Статистика онкологических заболеваний в России по состоянию на 2017 год (Минздрав РФ, РБК)
Этиология и патогенез меланомы
Факторы риска появления меланомы:
- Наследственность — положительный семейный анамнез по этой злокачественной опухоли зафиксирован у 5–10% пациентов. Наличие хотя бы одного заболевшего родственника повышает вероятность меланомы кожи у детей в 2,2 раза.
Решающее значение в патогенезе многих меланом имеют молекулярные сигнальные пути MAPK (митоген-активируемых протеинкиназ) и PI3K-AKT (фосфоинозитид-3-киназа + киназы семейства AKT) — они обеспечивают пролиферацию и выживание раковых клеток. Появление мутаций в любой точке путей MAPK и PI3K-AKT приводит к стимуляции клеточного деления и получению опухолевыми клетками особых преимуществ, которые помогают им не только выживать, но и передавать эти свойства новым генерациям.
Клинические проявления меланомы
Злокачественное лентиго и лентиго-меланома
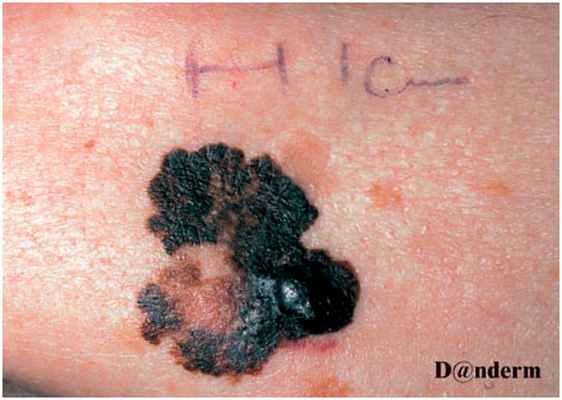
Злокачественное лентиго обычно возникает у пожилых людей с I–III фототипами при наличии признаков фотоповреждения кожи. Его появление начинается с рыжевато-коричневого пятна неправильной формы, которое быстро увеличивается в размерах (рис. 2). Сама лентиго-меланома довольно большая (3–6 см в диаметре и более), с узловой областью шириной от 0,1 до 2 см (рис. 3).
Точный процент злокачественных лентиго, которые прогрессируют до лентиго-меланомы, неизвестен, но, по разным оценкам, он составляет менее 30–50%. Хотя лентиго-меланома имеет продолжительную фазу радиального роста, начало инвазии в ткани является неблагоприятным прогностическим фактором. Считается, что наибольший риск трансформации злокачественного лентиго в лентиго-меланому возникает именно при длительном одномоментном пребывании на солнце, а не при множественной прерывистой инсоляции.
Несмотря на то, что заболеваемость лентиго-меланомой растет, эта опухоль все еще остается достаточно редким видом рака кожи, составляя от 4% до 15% всех меланом. Средний возраст пациентов на момент постановки диагноза — 65 лет.
Поверхностно распространяющаяся меланома
Это самый частый тип меланомы (до 70%). Он встречается в том числе и у молодых людей, хотя пик заболеваемости сегодня находится на четвертом-пятом десятилетиях жизни. Поверхностно распространяющаяся меланома обычно возникает на открытых частях тела, подвергающихся воздействию солнца, а также в областях с наибольшей концентрацией невусов — это верхняя треть спины у обоих полов и голени у женщин.
Сперва опухоль выглядит как плоский или слегка приподнятый неравномерно окрашенный участок кожи с асимметричной границей. Он медленно расширяется и меняет свой цвет — например, можно увидеть оттенки коричневого, черного, синего, красного, розового или белого (рис. 4). Данный процесс длится несколько лет, после чего становится инвазивным и дает метастазы. Поверхностно распространяющаяся меланома может регрессировать — на это указывает исчезновение пигментации.
Узловая меланома кожи
Второй по частоте встречаемости тип меланомы (10–15%) и одновременно самый агрессивный. Клинически узловая меланома проявляется в виде узелка однородного сине-черного, сине-красного или розово-красного цвета, который чаще начинается с нормальной кожи, а не с меланоцитарного невуса (рис. 5). Около 5% опухолей не имеют пигмента (амеланотическая меланома). Наиболее распространенными местами появления опухолей являются туловище, голова и шея. К сожалению, на момент постановки диагноза узловая меланома обычно находится в стадии инвазии.
Акральная лентигиозная меланома
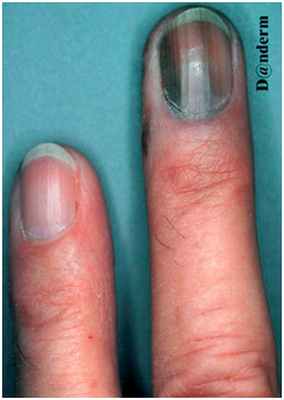
Достаточно редко встречается у светлокожих людей, зато часто — у японцев, африканцев и латиноамериканцев. Считается, что ее развитие напрямую не связано с длительным пребыванием на солнце. Средний возраст появления опухоли — 65 лет, с равным распределением по полу. Клинически акральная лентигиозная меланома проявляется участками черного или коричневого цвета на ладонях, подошвах или под ногтями (рис. 6). Наиболее распространенным местом локализации являются стопы, причем у 60% пациентов имеются подногтевые или подошвенные поражения.
Меланома слизистых
Нетипичный вариант меланомы, который может появляться в полости носа или рта, а также на слизистых половых органов, в аноректальной области и даже на сетчатке.
Десмопластическая меланома
Очень агрессивная, хотя и достаточно редкая опухоль с высокой частотой рецидивов. Обычно развивается на открытых участках головы и шеи пожилых людей. Около половины десмопластических меланом сочетаются со злокачественным лентиго. Клинически проявляется в виде бесцветной (оттенка окружающей кожи) макулы, папулы или узелка (рис. 7). Зачастую она распространяется периневрально, поэтому может давать болевой синдром и чувство покалывания. На момент постановки диагноза десмопластическая меланома почти всегда является глубоко инвазивной (не менее 5–6 мм).
Рис. 2. Злокачественное лентиго (Danish national service on dermato-venereology)
![Меланома - злокачественное лентиго]()
Рис. 3. Лентиго-меланома (Danish national service on dermato-venereology)
Рис. 4. Поверхностно распространяющаяся меланома (Danish national service on dermato-venereology)
![Поверхностно распространяющаяся меланома]()
Рис. 5. Узловая меланома (Danish national service on dermato-venereology)
![Узловая меланома]()
Рис. 6. Акральная лентигиозная меланома под ногтем (Danish national service on dermato-venereology)
![Акральная лентигиозная меланома под ногтем]()
Рис. 7. Десмопластическая меланома (Cleveland Clinic Center for Continuing Education)
![Десмопластическая меланома]()
Уровни инвазии меланомы
Уровни инвазии опухоли в кожу и другие ткани по Бреслоу:
- Первый — 0,75 мм и менее
- Второй — 0,76–1,5 мм
- Третий — 1,51–4,0 мм
- Четвертый — более 4,0 мм
Уровни инвазии по Кларку:
- I — все опухолевые клетки располагаются в пределах эпидермиса (меланома in situ).
- II — базальная мембрана эпидермиса разрушается, и опухоль начинает прорастать в сосочковый (верхний) слой дермы.
- III — сосочковый слой целиком заполнен атипичными меланоцитами, но в сетчатом слое их не наблюдается.
- IV — клетки меланомы проникают в сетчатый (нижний) слой дермы.
- V — опухолевые клетки наблюдаются в подкожно-жировой клетчатке (инвазивная меланома).
TNM классификация меланомы
Характеристика первичной опухоли (Т):
- TX — первичную опухоль оценить невозможно.
- T0 — нет признаков первичной опухоли.
- Tis — меланома in situ, затрагивает только эпидермис (уровень I по Кларку).
- T1 — опухоль толщиной 1 мм и менее, вторгается в сосочковый слой дермы (уровень II по Кларку) или находится на границе с сетчатым слоем (уровень III).
- T2 — толщина опухоли 1,01–2,0 мм.
- T3 — толщина опухоли 2,01–4,0 мм.
- T4 — толщина опухоли более 4,0 мм и/или она проникает в подкожно-жировую клетчатку (уровень V по Кларку) и/или имеются сателлиты в пределах 2 см от первичной опухоли.
- Любая «а» стадия (например, Т1а) — опухоль без изъязвления.
- Любая «b» стадия (например, Т1b) — опухоль с изъязвлением.
Характеристика регионарных лимфоузлов (N):
- NX — регионарные лимфоузлы оценить невозможно.
- N0 — метастазов в регионарных лимфоузлах нет.
- N1 — метастазы в 1 лимфоузле.
- N2 — метастазы в 2–3 лимфоузлах или меланома растет по направлению к лимфоузлу.
- N3 — метастазы в 4 и более лимфоузлах или меланома проросла в лимфоузел.
- Любая «а» стадия (например, N1а) — клетки меланомы в лимфоузле видны только под микроскопом.
- Любая «b» стадия (например, N1b) — меланома в лимфоузле узле видна невооруженным глазом.
Характеристики метастазов (M):
- MX — метастазы оценить невозможно.
- M0 — метастазов нет.
- М1 — метастазы есть.
- M1a — метастазы в кожу или подкожно-жировую клетчатку, либо в отдаленные лимфоузлы.
- M1b — метастазы в легкие.
- M1c — метастазы в другие органы.
Диагностическая визуализация меланомы
Основной принцип успешного лечения меланомы заключается в ранней диагностике — чем раньше была найдена опухоль, чем выше шансы пациента на полное выздоровление или хотя бы значительное продление жизни. Так, пятилетняя выживаемость для пациентов с меланомой в стадии 0 составляет 97%, в стадии IV — около 10%. Поэтому и врач, и косметолог должны крайне ответственно подходить к осмотру любых кожных образований.
Кроме визуального наблюдения опухоли и традиционной дерматоскопии, сегодня существуют мощные технические решения на основе искусственного интеллекта. Они позволяют не только диагностировать минимальные патологические изменения в здоровых тканях, но и проводить осмотр всего тела в динамике — такими возможностями обладает цифровой комплекс FotoFinder (FotoFinder Systems GmbH).
Комплекс FotoFinder с автоматическим картированием тела
FotoFinder может иметь разные комплектации, но чаще всего он состоит из фотокамеры высокого разрешения, роботизированного штатива, лазерного указателя, цифрового видеодерматоскопа и компьютера с набором специальных программ.
Цифровой видеодерматоскоп medicam 1000 используется для прицельного изучения подозрительных новообразований и фиксации результатов с их привязкой к конкретному пациенту. В medicam 1000 применяется целый ряд запатентованных технологий — например, FullHD CrystallVew для получения изображений высочайшего качества, возможность увеличения снимков до 140 раз, а также специальные аксессуары для флуоресцентной диагностики и капилляроскопии. Вместе с удобной сортировкой снимков и быстрым поиском это обеспечивает качественную и раннюю диагностику меланомы и успешные методы лечения меланомы кожи и других новообразований.
Система автоматического картирования тела ATBM (Automatic Total Body Mapping) включает в себя фотокамеру, роботизированный штатив и лазерный указатель. С помощью лазерного указателя оператор (как врач, так и средний медперсонал) устанавливает штатив на рекомендованное расстояние между камерой и пациентом. Далее на компьютере открывается программа-гид — она подсказывает оператору, какую позу следует принять пациенту для съемки.
Для максимально точного воспроизведения поз используется технология Ghost — на мониторе отображается «призрачный-контур» первого снимка человека, которого нужно придерживаться для получения единообразия всех последующих фотографий. Оператор видит, где именно пациент не попадает в контур, и может направлять его словами «поднимите чуть выше правую руку», «выпрямите спину» и так далее. Сама съемка ведется в полуавтоматическом режиме, что также обеспечивает единообразие результатов.
В итоге получаются 20 стандартных снимков, каждый из которых анализируется модулем Bodyscan на предмет динамических изменений. Он фиксирует все новообразования данного пациента, присваивая им уникальный индекс. При последующих съемках Bodyscan выявляет изменения и подсвечивает их для привлечения внимания врача. Кроме предварительного анализа, Bodyscan обладает широкими возможностями по сортировке и сквозному поиску изображений, помогая врачу создать удобную базу снимков своих пациентов.
Программный комплекс с искусственным интеллектом Moleanalyser pro прицельно изучает микроснимки подозрительных новообразований. Данный комплекс был предварительно обучен на сотнях тысяч фотографий с подтвержденными диагнозами, что позволяет ему с точностью до 95% выявлять меланому и другие злокачественные новообразования кожи. В итоге врач получает личного самообучающегося ассистента, обладающего огромной базой знаний и не пропускающего ни единой точки на теле пациента. В свою очередь, пациент получает гарантию действительно качественной ранней диагностики меланомы, что повышает его шансы на успешное лечение.
Мобильная дерматоскопия и телемедицина Handyscope
Более простой альтернативой комплексу FotoFinder является мобильная дерматоскопия и телемедицина Handyscope. Handyscope представляет собой небольшое устройство, которое устанавливается на камеру iPhone, а также специальное приложение для этого смартфона. Врач получает широкие возможности для иммерсионной и поляризационной дерматоскопии, точнейший захват и «заморозку» изображения, 20-кратный оптический зум и высочайшее качество снимков благодаря мощной камере iPhone.
Приложение Handyscope 3 устанавливается на iPhone и работает совместно с устройством Handyscope. Приложение позволяет быстро делать снимки новообразований, хранить их в удобной базе данных, запрашивать их оценку при помощи искусственного интеллекта или стороннего специалиста. В последнем случае используется Сервис второго мнения — телемедицина для связи с дерматологами и гистологами по всему миру. Теперь можно получить консультацию ведущих экспертов для максимально точной диагностики и выбора метода лечения меланомы кожи.
Лентиго сетчатое
Имеются три вида локализованной гиперпигментации.Этими очагами являются веснушки (эфелиды), юношеское лентиго и солнечное лентиго.Все три типа очагов похожи по размерам, распределению и клинической картине.Они отличаются по возрасту начала заболевания, клиническому течению и отношению к воздействию света.
- Веснушки появляются в детстве и являются признаком, наследуемым по аутосомно-доминантному типу.Их локализация обычно ограничена кожей лица, рук и верхней части туловища.Их количество возрастает, а цвет темнеет в ответ на воздействие солнца.Без воздействия солнца веснушки бледнеют. Зимой они часто полностью исчезают.
- Юношеское лентиго очень распространены среди лиц белой расы.Юношеские лентиго появляются в детстве, их среднее количество у ребенка предпубертатного возраста равняется 30.Очаги не увеличиваются в количестве и размерах и не темнеют при воздействии солнечного излучения.Юношеские лентиго также бывают характерным признаком некоторых наследственных синдромов.
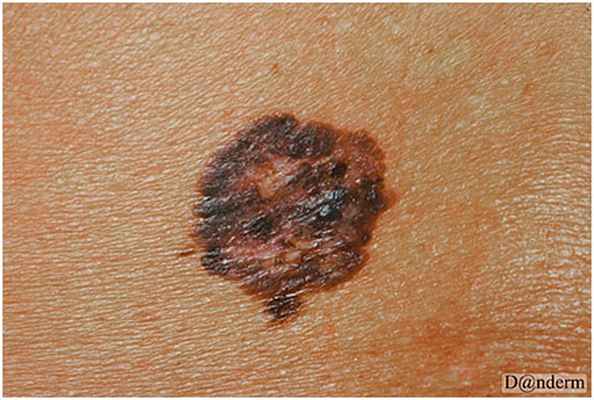
- Солнечное лентиго часто встречаются на открытых солнцу участках кожи у лиц белой расы.С возрастом их количество и размеры увеличиваются.Примерно у 75% людей с белой кожей старше 60 лет имеется один или более очагов.Очаги развиваются в ответ на актиническое повреждение.
Веснушки появляются в начале лета и обычно бледнеют к началу зимы.Юношеское лентиго персистирует круглый год с небольшими изменениями и длится годами или может спонтанно разрешаться. Солнечное лентиго обычно персистирует, дополнительные очаги могут возникнуть в других местах открытой воздействию солнца кожи.Очаги бессимптомные, но могут быть косметически неприятными для пациентов.
Веснушки (ephelides)
Представляют собой четко ограниченные пятна диаметром 1-2 мм однородного цвета.Цвет веснушек различен - от красного или цвета загара до светло-коричневого.Их количество колеблется от нескольких редких очагов на носу и щеках до сотен почти сливающихся пятнышек на открытых солнцу участках кожи.Их локализация обычно ограничена кожей лица, рук и верхней части туловища.Юношеское лентиго (lentigo simplex)
Представляет собой круглые или овальные пятна диаметром 2-10 мм.Они обычно темнее, чем веснушки, однородного цвета либо оттенка загара, либо коричневого или черного.Цвет их однороден, хотя пигмент может иметь кружевной или мелкозернистый узор.Капелька минерального масла, нанесенная на очаг, уменьшает поверхностный блеск и дает возможность оценить тип пигментации.Солнечные лентиго (solar lentigo)
(«Печеночные пятна», старческое лентиго).Крупные овальные или геометрические пятна размерами 2-20 мм.Цвет чаше всего однородный, хотя пигмент может выглядеть мелкозернистым.Множественные лентиго похожи на кляксы, хотя их границы четко очерчены.На окружающей коже видны признаки актинического поражения.Солнечное лентиго появляется на открытых воздействию солнца участках лица, рук, тыльной стороне кистей и верхней части туловища после одного эпизода загара или после многих лет воздействия солнца. Количество и размеры этих плоских коричневых пятен возрастают. Клинические варианты лентиго
Лентиго губ (labial melanotic macule)
(Лабиальные меланотические пятна).Эти коричневые пятна на красной кайме нижней губы имеют гладкую границу и являются доброкачественными.Лентиго полового члена (penile lentiginosis)
(Лентигиноз полового члена).Чаще одно, реже несколько коричневых пятен в области ствола, головки и крайней плоти полового членаЛентиго вульвы (vulvar lentigo)
(Лентигиноз вульвы).Чаще одно, реже несколько коричневых, темно-коричневых и(или) черных пятен в области больших и малых половых губ.Лентиго ногтевого ложа
Ноготь выглядит полосатым (продольная меланонихия)Сетчатое черное солнечное лентиго (ink-spot lentigo)
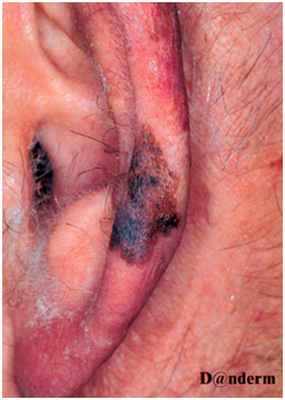
Проявляется в виде темно-коричневого или черного , чаще одиночного, пятна с заметно нерегулярными краями. Имеет сетчатую структуру и напоминает "чернильную кляксу" на коже.Атипичное солнечное лентиго (atypical solar lentigo)
Проявляется в виде в виде крупного одиночного пятна неправильной формы с разноцветной (от светло-коричневого до черного) окраской и неоднородной структурой.В отличие от обычного солнечного лентиго, неустойчивое лентиго имеет участки распространения меланоцитов. Множественные лентиго (лентигиноз)
Характеризуется множественными высыпаниями, не связанными с системными нарушениями, но может быть признаком аутосомно-доминантного синдрома Лентиго, индуцированные PUVA-терапией
Развиваются у 1, 5-4% больных, длительно получающих лечение длинноволновым спектром УФЛ (UVA). Обычно это генерализованные (включая ладони, подошвы) темно-коричневые пятна, являющиеся результатом гипертрофии и гиперплазии меланоцитов Синдром Пейтца-Егерса (Peutz-Jeghers Syndrome)
Включает множественные лентиго на слизистой оболочке полости рта и ассоциированный с ними полипоз кишечника. LEOPARD синдром
Включает: Lentigo - множественные лентиго; Electrocardiogram abnormalities - отклонения на ЭКГ;Ocular disoders - патология глаз;Pulmonary stenosis - стеноз легочной артерии;Abnormalities of genitalia - патология гениталий;Retardation of growth - отставание в росте;Deafness - глухота. Карни комплекс (Carney complex)
Известен под сокращением LAMB или NAME.Этот синдром состоит из лентиго, предсердных и/или слизисто-кожных миксом, мукоидных нейрофибром, эфелидов и голубых невусов. Кронкхайта-Канада синдром (Cronkhite-Canada syndrome)
Лентиго слизистых щек, лица, ладоней и подошв, алопеция, ониходистрофия и кишечные полипы. Ложье-Хунцикера синдром (Laugier-Hunziker syndrome)
Характеризуется темно-коричневыми пятнам до 4-5 мм в диаметре и более на слизистой рта, иногда с переходом на красную кайму губ. У части больных элементы обнаруживают на гениталиях. В 2/3 случаев наблюдаются изменения ногтей в виде меланонихии. Синдром Канту (Cantu syndrome)
(Синдром гиперкератоза-гиперпигментации) характеризуется мелкими пятнам гиперпигментации, в основном в результате воздействия на кожу солнечных лучей, а также точечным папулезным гиперкератозом ладоней и ступней. Банаян-Райли-Рувалькаба синдром
(Bannayan-Riley-Ruvalcaba syndrome) для которого характерны множественные мальформации: макроцефалия, множественные липомы, полипы кишечника, мальформация сосудов, анормальная пигментация кожи пениса. Лентигиноз центрофациальный (сentrofacial lentiginosis)
(Синдром Турена) - лентиго в центральной части лица: на лбу, переносице, носу, реже–на губах и шее.Слизистые оболочки не поражаются. Сочетание высыпаний с дизрафическим статусом (готическое небо, деформация черепа, отсутствие резцов, вдавленная грудь, spine bifida), нервно-психическими расстройствами (умственная отсталость, эпилептиформные судороги, энурез) и с врожденным гипертрихозом. Обычно диагноз ставится на основании клинической картины, анамнеза и дерматоскопии.
При любом лентиго с сильно неравномерной границей или локализованным возрастанием пигментации или локализованным утолщением следует провести биопсию, чтобы исключить меланому и злокачественное лентиго.
В случае веснушек наблюдается возрастание меланина в кератиноцитах базального слоя. Сетчатый слой расширен (или утолщен).Меланоциты крупнее, но их количество не возрастает.
При юношеском лентиго увеличивается количество одиночных меланоцитов вдоль дермо-эпидермальнои границы.Сетчатый слой расширен или утолщен. Количество меланина в кератиноцитах базального слоя увеличено.
При солнечном лентиго также имеются неравномерное увеличение толщины сетчатого слоя, гиперпигментация кератиноцитов базального слоя и повышенное количество меланоцитов.В сосочковом слое могут присутствовать меланофаги.Гистологически сходные очаги возникают на слизистой оболочке нижнеи губы и в ногтевом ложе.
Новые возможности в лечении гиперпигментаций
В последнее время интерес дерматологов и косметологов к заболеваниям с нарушением пигментообразования значительно возрос. Отчасти это связано с инициативой Международного противоракового союза, призвавшего сконцентрировать усилия исследователей на изучени
В последнее время интерес дерматологов и косметологов к заболеваниям с нарушением пигментообразования значительно возрос. Отчасти это связано с инициативой Международного противоракового союза, призвавшего сконцентрировать усилия исследователей на изучении пигментных клеток как родоначальниц самой злокачественной опухоли кожи — меланомы. Но спектр дерматозов, в патогенезе которых участвуют пигментные клетки, очень широк, и их подразделяют на гипопигментацию, или лейкодерму, и на гиперпигментацию, или меланодерму. Чаще встречаются заболевания с избыточным образованием меланина — гиперпигментации. Избыточное накопление меланина может быть обусловлено различными факторами — генетическими, эндокринными или метаболическими, физическими (УФО), лекарственными или химическими и воспалительными, поэтому к гиперпигментациям можно отнести хлоазму, поствоспалительные гиперпигментации, токсические меланодермии (меланоз Риля, токсическую меланодермию Габермана–Гоффмана, сетчатую пойкилодермию Сиватта), лекарственные меланодермии, лентиго, эфелиды, некоторые фотодерматозы, меланодермии, обусловленные метаболическими нарушениями или эндокринной патологией (болезнь Аддисона, опухоли, продуцирующие меланостимулирующий гормон, пеллагра, синдром мальабсорбции и др.). Чаще всего к дерматологам и косметологам обращаются пациенты с приобретенной гиперпигментацией от воздействия ультрафиолетового облучения и химических факторов или их комбинированного действия. К последним можно отнести хлоазму (мелазму), лентиго, меланодермии, индуцированные лекарствами.
Мелазма — приобретенный гипермеланоз лица, реже шеи и других участков (соски и средняя линия живота) у лиц с генетической предрасположенностью, возникновению которого способствует воздействие солнечного света. В этиологии и патогенезе этого заболевания определенную роль играют природные и синтетические гормоны — эстроген и прогестерон. Часто это связано с беременностью («маска беременных»), приемом оральных контрацептивов и опухолями яичников. Считается, что меланоциты содержат рецепторы эстрогенов, которые стимулируют гиперактивность этих клеток [1]. Многочисленные исследования показали также повышение лютеинизирующего гормона (ЛГ). Хотя болеют преимущественно женщины, мужчины не являются исключением и составляют примерно 10% больных хлоазмой. Было показано, что в гормональном профиле таких мужчин также отмечается повышение уровня ЛГ и снижение уровня тестостерона [2].
Среди других факторов указывают на применение косметических средств с определенными компонентами (оксидированная линолевая кислота, салицилаты, консерванты), употребление некоторых лекарств с фотосенсибилизирующим действием (противосудорожные и др.). Однако наиболее важные причинные факторы — это солнечное излучение и генетическая предрасположенность. Заболевание возникает или обостряется всегда после длительного пребывания на солнце у лиц с определенным фототипом (IV и V фототип по Фицпатрику — азиаты, индейцы, мулаты, метисы).
Клиническая картина хлоазмы представлена пятнами неправильных очертаний коричневого цвета с различными его оттенками. Явлений воспаления или шелушения кожи в области высыпаний нет. Пятна могут быть единичными или множественными, с тенденцией к слиянию или без таковой. Располагаются пятна чаще на коже лица, но веки и подбородок поражаются крайне редко.
Лентиго — очаги гиперпигментации разных размеров (от 0,5 до 1,5 см) и разных оттенков коричневого цвета, которые сочетаются с гиперкератозом (утолщением рогового слоя) эпидермиса. В отличие от веснушек лентиго развивается с возрастом. Локализация лентигинозных очагов на лице тесно коррелирует с симптомами фотоповреждения тканей (эластоз, актинический кератоз). Наличие лентиго на теле, как и наличие веснушек, связано с наличием «обгораний» до 20-летнего возраста. Одной из разновидностей лентиго являются ПУВА-веснушки, или крапчатая пигментация, которые возникают при проведении фототерапии, при этом высыпания могут появляться не только на лице, но и на туловище. В основном ПУВА-веснушки описываются после лечения методом ПУВА (фотохимиотерапии).
Традиционно считается, что наличие лентиго ассоциировано с повышенным риском заболевания меланомой и немеланомным раком кожи.
Лечение складывается из трех основных компонентов: 1) ежедневного использования лекарственных средств или средств лечебной космецевтики с отбеливающим эффектом на протяжении достаточного количества времени; 2) регулярного использования фотозащитных средств, даже в условиях городского не очень солнечного дня и 3) профессиональных косметологических манипуляций, направленных на усиление десквамации эпидермиса, его снятие каким-либо способом или селективную фотодеструкцию меланинсодержащих клеток.
К средствам с отбеливающим эффектом можно отнести азелаиновую кислоту, арбутин, экстракт солодки и другие вещества растительного происхождения, аскорбиновую кислоту, гидрохинон, койевую кислоту, кортикостероиды (низкопотентные, т. е. слабого действия), ретиноиды. Длительное время наиболее эффективным веществом считался гидрохинон, однако эфиры гидрохинона вызывают гибель меланоцитов и необратимую депигментацию, в связи с чем в настоящее время применение этого вещества существенно ограничено, а в Европе он запрещен в составе косметических средств. Остальные средства при своей хорошей переносимости менее эффективны по сравнению с гидрохиноном. В связи с этим постоянно ведется работа по созданию более эффективного и более безопасного средства для лечения гиперпигментаций.
Недавно был разработан новый препарат из серии Иклен — концентрированный крем пролонгированного действия Иклен Мелано-Эксперт. В состав этого средства входят четыре взаимодополняющих друг друга компонента: Руцинол, Cофора альфа, стабилизированная аскорбиновая кислота и Центаридин.
Одним из основных компонентов крема Иклена Мелано-Эксперт является Руцинол. Исследования японских ученых показали мощный ингибирующий эффект Руцинола на тирозиназу, превосходящий в 100 раз гидрохинон. В то же время Руцинол не оказывал цитотоксического эффекта на меланоциты, число которых оставалось неизменным в ходе лечения.
Руцинол снижает синтез меланина путем заместительного подавления тирозиназы, препятствуя ее воздействию на L-дофу (L-диоксифенилаланин), и ингибирования TRP1, изофермента тирозиназы, результатом чего является снижение синтеза эумеланина (черного меланина), т. е. воздействует на ключевое звено меланогенеза.
Запатентованный компонент Центаридин (экстракт из цветков тысячелистника) активизирует Rho-протеин, который контролирует проводимость дендритов и ингибирует переход меланосом из меланоцитов в кератиноциты путем сокращения дендритов.
Аскорбиновая кислота (лактон 2,3-дегидро-L-гулоновой кислоты) — сильный восстановитель, поэтому она может тормозить меланогенез, восстанавливая ДОФА-хром до ДОФА-хинона. Кроме того, она угнетает меланогенез, ингибируя тирозиназу. Тем не менее использовать аскорбиновую кислоту в качестве отбеливающего агента долго не удавалось, так как в чистом виде она крайне нестабильна и легко окисляется, а большинство ее стабильных аналогов плохо проникают через кожу. Стабильные формы аскорбиновой кислоты, способные проникать через кожу и сохранять при этом активность, стали использоваться совсем недавно. Одним из таких веществ является стабилизированная аскорбиновая кислота — аскорбил-2-глюкозид, который, как показали исследования, является эффективным ингибитором меланогенеза [3–5].
Стабилизация происходит за счет глюкозидных связей.
Софора альфа (экстракт растения, растущего на Алтае, в Японии) ингибирует активность меланинстимулирующего гормона.
Таким образом, сбалансированный состав крема Иклен Мелано-Эксперт действует на все звенья меланогенеза, подавляя избыточную выработку меланина.
Целью нашего исследования было изучение эффективности и безопасности крема Иклен Мелано-Эксперт у больных гиперпигментациями различного происхождения.
Под нашим наблюдением находились 20 больных (12 женщин и 8 мужчин) в возрасте от 28 до 47 лет, среди которых у 9 женщин диагностировалась мелазма, у шести больных — солнечное лентиго, в том числе у трех больных — ПУВА-веснушки, у трех больных — поствоспалительная гиперпигментация, у двух — лекарственная меланодермия.
Крем Иклен Мелано-Эксперт всем больным наносили на пораженные участки 1 раз в день в течение 3 месяцев. У больных с ПУВА-веснушками по их просьбе крем наносили лишь на лицо, область «декольте» и руки, т. к. именно эти места с эстетической точки зрения беспокоили их больше всего.
Оценивали результаты лечения визуально по клинической картине и по уровню меланина в очагах поражения. При изучении морфофункциональной характеристики у всех больных оценивали уровень меланина в пигментных пятнах до лечения, через месяц и после окончания применения сыворотки Иклен с помощью системы Multi Skin Test Center MC 750 (Германия).
По окончании лечения у 40% больных (четырех больных мелазмой, трех больных лентиго и одного больного лекарственной меланодермией) отмечалось клиническое излечение (рис. 1–2). Клинический осмотр показал, что у 10 больных (50%) было достигнуто значительное улучшение, а у одного больного с поствоспалительной гиперпигментцией и одного больного лекарственной меланодермией добились улучшения, при этом пигментные пятна побледнели, уменьшились в размерах и сократилась контрастность между здоровой кожей и пигментными пятнами (таблица).
Рис. 1. Лекарственная меланодермия до лечения Рис. 2. Лекарственная меланодермия после лечения Объективная оценка уровня меланина показала также существенные изменения. До начала терапии уровень меланина был различным, зависел от фототипа и находился в пределах от 90 до 183 (в нормальной коже от 5 до 75). Во время и после лечения уровень меланина в очагах поражения постепенно уменьшался, а у некоторых больных снижался до нормальных показателей пропорционально длительности применения и составлял соответственно от 46 до 105.
Переносимость препаратов была хорошей; ни у одного больного не отмечалось никаких побочных эффектов в виде аллергических реакций, развития депигментированных очагов или сухости кожных покровов.
Таким образом, концентрированный крем Иклен Мелано-Эксперт является эффективным и безопасным средством для лечения гиперпигментаций различного происхождения. Наилучшие результаты были получены при лечении мелазмы и солнечного лентиго.
Литература
- Grimes P. Melasma. Etiologic and therapeutic considerations // Arch Dermatol. 1995; 113: 1453–1457.
- Sialy R., Hassan I., Kaur I., Dash R. J. Melasma in men: a hormonal profile // J Dermatol. 2000; 27: 64–65.
- Orlow S. J, Osber M. P, Pawelek J. M. Synthesis and characterization of melanins from dihydroxyindole-2-carboxylic acid and dihydroxyindole // Pigment Cell Res 1992; 5 (3): 113–121.
- Нетруненко И. Ю., Игнатьев Д. В. Пигментация: проблемы и пути их решения // Приложение к Cosillium medicum. Дерматодлогия. 2007, 2, с. 12–16.
Первый МГМУ им. И. М. Сеченова, Москва
Гиперпигментация кожи
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гиперпигментация кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперпигментация кожи – это различное по локализации, форме и размеру избыточное отложение пигмента меланина, приводящее к изменению цвета кожных покровов различной интенсивности.
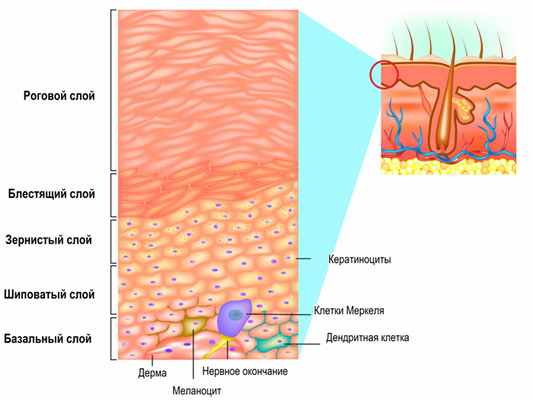
Поверхностный слой кожи (эпидермис) представляет собой многослойный (пять слоев) эпителий. Наибольшее количество меланоцитов, главная функция которых - продукция меланина, находятся в базальном слое кожи (базальной мембране)
Формирование пигментных пятен во многом зависит от состояния базальной мембраны.
![Строение кожи.jpg]()
Разновидности гиперпигментации кожи
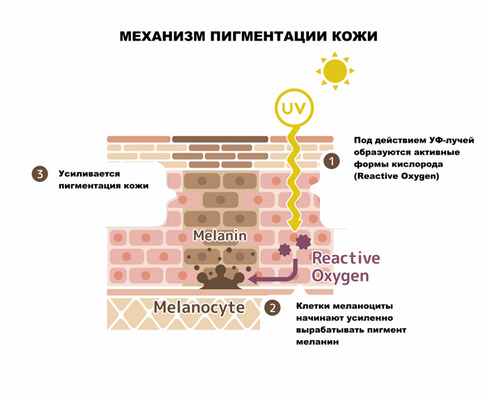
По механизму возникновения различают следующие виды гиперпигментации кожи:- меланоцитарные – пигментация возникает за счет увеличения числа клеток меланоцитов;
- меланиновые – пигментация вызвана увеличением выработки и накопления меланина или снижением скорости обновления рогового слоя эпидермиса.
![Механизм пигментации.jpg]()
Возможные причины гиперпигментации кожи
Ученые выделяют несколько основных причин гиперпигментации кожи:- генетическая предрасположенность;
- воздействие ультрафиолета (изолированно или в комбинации с другими причинами);
- ожоги (термические, химические, электрические);
- воспалительные процессы;
- инфекционные заболевания, в том числе паразитарные;
- эндокринные нарушения;
- метаболические нарушения;
- использование веществ растительного происхождения и лекарственных препаратов с фотосенсибилизирующим действием
Привычные для людей веснушки (эфелиды) являются ярким примером реализованной генетической предрасположенности, в основе которой лежит увеличение образования меланина.
При каких заболеваниях возникает гиперпигментации кожи
В группу меланоцитарных пигментаций входят различного вида лентиго.
Простое лентиго возникает в любом возрасте как одиночное (или множественное) образование размером до 5 мм, коричневого цвета. С течением времени не меняется.
При пигментной ксеродерме лентиго возникает в возрасте до 2 лет на участках кожи, подверженных воздействию солнца (на лице, шее, тыльной стороне кистей рук), затем распространяется по телу. Часто сочетается с кератозом – утолщением и шелушением кожи.
Солнечное лентиго появляется, как правило, после 40 лет на участках кожи, ранее подвергавшихся солнечным ожогам. Выглядит как пятна размером от 1 до 3 см, их цвет может варьироваться от светло-желтого до темно-коричневого.
![Возрастная гиперпигментация.jpg]()
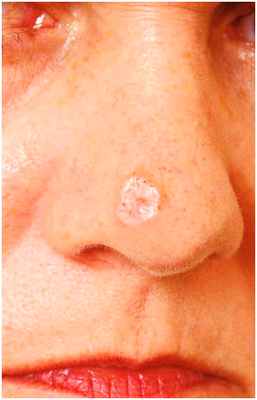
Сетчатое лентиго напоминает черную кляксу и считается разновидностью солнечного лентиго. Чаще всего встречается у лиц с I и II фототипами кожи, у которых были в анамнезе сильные солнечные ожоги с образованием пузырей.
Реже встречаются другие виды лентиго, возникающие изолированно под воздействием ламп соляриев, лекарственной терапии (ПУВА-лентиго) или в составе синдромов с поражением других внутренних органов (например, при синдроме Пейтца–Егерса лентиго слизистой оболочки ротовой полости сочетается с полипами кишечника).
Гиперпигментация кожи может возникать при гормональном дисбалансе.
Например, во время беременности повышается уровень эстрогенов, и на фоне воздействия ультрафиолета может сформироваться хлоазма – округлые пятна разного размера и цвета на лице.
На поздних сроках беременности могут потемнеть имеющиеся родинки, веснушки, соски и ареолы грудных желез, белая линия живота, кожа вокруг пупка. Нередко хлоазма наблюдается у женщин, принимающих гормональные контрацептивы, а также с воспалительными или опухолевыми патологиями яичников. Редко хлоазма регистрируется у мужчин - как правило, у них обнаруживают повышенный уровень лютеинизирующего гормона и сниженный уровень тестостерона.
Гиперпигментация кожи по всему телу с более темными участками, открытыми для солнечных лучей, наблюдается при первичной или вторичной хронической недостаточности надпочечников (болезнь или синдром Аддисона) из-за низкого уровня гормона кортизола.
В результате избыточной функции щитовидной железы (тиреотоксикоза) возникает вторичная недостаточность коры надпочечников, при этом пигментация может быть диффузной или ограниченной в виде хлоазмы.
При заболеваниях, сопровождающихся крайней степенью истощения (кахексией), кожа шеи, живота, половых органов окрашивается в грязно-коричневый цвет.
Пигмент может накопиться в местах термического, химического или электрического ожога, травм с повреждением кожных покровов. Пигмент часто остается после разрешившихся фурункулов, карбункулов, крапивницы, красного плоского лишая, псориаза, а также после чесотки и педикулеза.
При меланозе Риля на тыльной стороне кистей и предплечья появляется синевато-коричневая сетчатая пигментация, то же происходит при контакте с синтетической одеждой, резиновыми изделиями или углеводородом, подкрепленном воздействием ультрафиолета.
Некоторые растения (бобовые, инжир, петрушка, цитрусовые) содержат фотосенсибилизирующие вещества – псоралены.
Присутствуя в пище, они увеличивают фоточувствительность кожи. Такие растения могут входить в состав косметических средств, - если нанести их на кожу, а затем выйти на солнце, то на месте нанесения возникнет гиперпигментация. Фотосенсибилизирующим действие обладают и некоторые лекарства: сульфаниламиды, тетрациклины, нейролептики и др. Прием цитостатиков замедляет скорость обновления эпидермиса, поэтому пигмент выводится медленнее.
К каким врачам обращаться при гиперпигментации
При возникновении гиперпигментации следует обратиться к врачу-дерматологу. Если в результате обследования выявятся патологии внутренних органов, может потребоваться консультация эндокринолога, терапевта, гинеколога, уролога и других специалистов, а если есть риск озлокачествления процесса – врача-онколога.Диагностика и обследования при гиперпигментации кожи
Диагностика гиперпигментаций проводится на основании данных клинического осмотра и опроса пациента.
При необходимости врач может удалить пигментированное образование (например, сетчатое лентиго) с последующим гистологическим исследованием для подтверждения его доброкачественности.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава Росс.
Пятна лентиго: лечение фотоизлучением
![]()
Появление на коже плотных насыщенного коричневого цвета пятен – это лентиго, лечение которого на лице требует более серьезного отношения, чем другие проявления гиперпигментации. Дело в том, что современная медицина связывает это заболевание с развитием различных видов рака кожи.
Как распознать лентиго?
Лечение этой проблемы следует начать с правильной диагностики. Основной признак — утолщение рогового слоя кожи, так что пятна лентиго в большинстве случаев слегка возвышаются над поверхностью. Располагаются эти пятна как на лице, так и на теле.
Другие характерные симптомы:
• яркий цвет всех оттенков коричневого;
• округлая или овальная форма, четкие границы;
• визуальное ощущение припухлости;
• размер от 1 до 3 мм, в редких случаях происходит разрастание пятна до 2 см;
• сильный зуд при лентигинозе.Причины возникновения
Лентиго — не что иное, как скопление излишнего меланина – красящего пигмента. Эти пятна могут как достаться по наследству, так и неожиданно возникнуть в уже взрослом возрасте. К сожалению, врачи до сих пор до конца не изучили эту болезнь.
Точно определены следующие причины ее появления:
1. Пожилой возраст. Лентиго на лице очень распространено у людей старше 70 лет, иногда эти пятна начинают появляться уже после 40.
2. Юный возраст. Известно так называемое ювенильное лентиго у детей и подростков. Его причины неясны, с наступлением взросления пятна исчезают сами по себе.
3. Травмы кожи. Возникает на месте поверхностных ран.
4. Избыточная инсоляция. Избыток ультрафиолета всегда оказывает негативное влияние на кожу, солнечное лентиго тому подтверждение.
5. Лентигиноз, или врожденное лентиго, передается по наследству и проявляется не только на лице, но и на теле совместно с другими неприятными патологиями: пороком сердца, врожденной глухотой и т.п.
6. Сбои в работе печени и кишечника. Известны случаи, когда пятна лентиго исчезали после хирургических операций на ЖКТ.Лечение лентиго на лице
Связь лентиго с некоторыми болезнями внутренних органов и риском развития рака кожи настораживает. Поэтому если веснушки и родинки редко представляют опасность для нашего здоровья, то при возникновении лентиго на лице лечение следует начинать сразу же.
В первую очередь нужно пересмотреть свой образ жизни: избегать прямого солнечного излучения, наносить на кожу кремы с высоким уровнем SPF защиты и не экономить на уходе за кожей в плане питания и увлажнения. При необходимости врач-дерматолог назначит применение определенных препаратов.
Кроме того, стоит соблюдать диету, которая исключает возможные аллергены. Также следует проверить свой желудочно-кишечный тракт и привести его в порядок, если есть лишний вес – с ним придется безжалостно распрощаться.
Лентиго – лечение на аппарате М22
К современным методам избавления от лентиго относят фототермолиз – лечение световым IPL или лазерным излучением. Суть этого метода заключается в импульсном воздействии пучками света на кожу в зоне поражения, в ходе которого излишки меланина разрушаются, не затрагивая здоровые участки кожи.
Принято считать, что лазер справляется с этой проблемой лучше. Однако современные световые аппараты, например, многомодульная платформа М22, демонстрируют высокую скорость удаления различных пигментных пятен. Для каждого вида гиперпигментации, в том числе и лентиго, предусмотрена специальная программа, что значительно повышает эффективность М22 по сравнению с другими фотосистемами.
Лучи М22 проникают в кожу, разрушают лишние меланоциты и ороговелые клетки, вызывают синтез коллагеновых и эластиновых волокон и других активных веществ. Эти процессы способствуют омоложению и быстрой регенерации поврежденных зон, осветлению пятен и выравниванию рельефа. Уже через несколько сеансов пятна перестают быть заметными, и кожа приобретает здоровый цвет.Отзывы наших клиентов
Ой, девочкиии))) что я сегодня делалааа))) Да, пост для девочек, мальчики — простите (для вас просто моя улыбка)) В общем так, ооочень давно я хотела попробовать лазерную эпиляцию, но никак не решалась. И вот, наконец, я это сделала в @epilike! Делала голени, заняло это минут 10 времени, ну и столько же перед этим консультация с очень приятным врачом Светланой Анатольевной)) Ну и самое главное — вообще не больно! Вот ни капельки!)) я даже видео сняла процесса и кучу фоток сделала, пока Светлана Анатольевна работала)) Теперь буду наблюдать за поведением своих волосяных луковиц))) Кто делал, поделитесь опытом?)))
Привет, котята! С приходом холодов и ветров моя кожа буквально плачет. Порой даже крема и маски не спасают. И тогда я решилась впервые в жизни сходить к косметологу в клинику @epilike. Я обожаю, когда можно прийти, лечь и ни о чем не думать, а после выйти супер красивенькой. Сделала себе процедуру для увлажнения кожи, после неё лицо ощущалось таким чистеньким, что даже никакими тоналками его забивать не хотелось. Так что теперь искренне советую всем, у кого такие же проблемы, попробовать ⭐️
Расскажите, а как вы борeтесь с сухостью кожи? ?Читайте также: