Лимфангиома глазницы: признаки, гистология, лечение, прогноз
Добавил пользователь Алексей Ф. Обновлено: 30.01.2026
Лимфангиома или лимфатическая мальформация — научное определение патологии, является доброкачественной опухолью, образовавшейся в сплетениях лимфатических сосудов соединительной ткани. В настоящее время истинные причины возникновения новообразования не установлены. Среди медиков бытует мнение, что лимфангиома является настоящей доброкачественной опухолью, развивающейся в организме благодаря создавшимся условиям. С другой стороны, существует мнение, что патология является врожденным порок развития лимфатической системы. Новообразование представляет собой кисты различной величины. Наиболее распространенным проявлением развития опухоли, являются узлы диаметром 0,2-0,3 см. Однако в медицинской практике имеются случаи наличия крупных образований в результате мальформации лимфатической системы, обнаруживающиеся при визуальном осмотре. Доброкачественная опухоль чаще всего развивается в детском возрасте. В ряде случаев патология является врожденной формой заболевания.
В соответствии с данными МОЗ, лимфангиома встречается достаточно часто. Каждый десятый случай из общей картины развития опухолей у детей, связан с доброкачественным новообразованием в лимфатической системе. Существует четкое разделение на первичные опухоли и вторичные новообразования. Вторичная форма новообразования опухоли наблюдается в результате перенесенных ребенком инфекционных заболеваний и возникших в связи с этим осложнений.
Причины развития патологии. Симптоматика
Ранее уже говорилось, что в настоящее время не имеется четких представлений о причинах развития доброкачественного новообразования лимфатической системы. В результате обследования пациентов было установлено, что лимфангиома чаще всего становится результатом развития врожденного порока лимфатической системы. В ряде случаев патология формируется во время внутриутробного периода и начинает интенсивно развиваться сразу после рождения ребенка. Нередко доброкачественная опухоль лимфатической системы развивается на фоне других отклонений организма. На врожденный характер патологии в соответствии с последними научными разработками и догадками ученых медиков, могут оказывать влияние плохая экологическая обстановка для будущей матери, включая воздействие гамма излучения. Другими косвенными факторами, оказывающими влияние на формирование патологии, могут быть плохая наследственность и осложнения, в результате перенесенных будущей матерью тяжелых системных и инфекционных заболеваний.
Симптоматика патологии имеет ярко выраженный характер. С развитием опухоли в раннем возрасте у ребенка наблюдается появление уплотнений в области шеи, в ротовой полости, несколько реже во внутренних органах и в брюшине. Встречаются случаи развития узелков и в других частях тела пациента. Локализация новообразования происходит в подкожной жировой клетчатке. В зависимости от симптоматики различают следующие виды патологии:
- капиллярная лимфангиома;
- кавернозная лимфангиома;
- кистозная лимфангиома.
К капиллярным или простым патологиям относятся новообразования, местом локализации которых чаще всего становятся ротовая полость, язык, внутренняя поверхность щек ребенка. С клинической точки зрения, новообразования в данном случае выглядят как припухлости размером 203 см, мягкие на ощупь и с неизменной окраской. Болевые ощущения при ощупывании новообразований отсутствуют. При детальном анализе можно обнаружить структуру уплотнений, состоящих из сети капилляров, большого количества лимфоидных клеток и соединительной ткани.
Второй вид патологии, кавернозная лимфангиома проявляется в виде пузырьков на поверхности кожи, размер которых составляет 2-5 см. Пузырьки, как правило, возникают в мягких подкожных тканях в областях наибольшего сплетения лимфатической системы, шее, области грудной клетки, на боковой поверхности туловища, на руках и ногах. Гораздо чаще в медицинской практике встречается третий вид патологии, кистозные лимфангиомы. Новообразования развиваются в месте сплетения лимфатических узлов. Крупные по размеру, сферические образования могут возникать в подчелюстной области, области подмышек или в районе расположения ушных раковин. В отличие от предыдущих двух видов патологии, кистозная лимфангиома отличается стремительным ростом, который обусловлен быстрым заполнением полостей кисты жидкостью. В результате прорыва кисты не редко возникают абсцессы и инфицирование организма.
Отличительная особенность первых двух типов заболевания заключается в возможности самостоятельной остановке роста опухоли. Нередко наблюдается регресс в развитии опухоли, заканчивающийся рубцеванием. Обнаруженная лимфангиома в детском возрасте имеет достаточно медленное развитие, процесс которого ускоряется в период полового созревания организма. Причины, объясняющиеся подобную динамику, до конца не изучены. Существует мнение медиков, что активизация роста опухоли с началом период полового созревания, связано с воздействием формирующееся секреторной системы организма на состояние лимфатической системой.
Возможные осложнения при лимфангиоме
Несмотря на доброкачественную природу, лимфангиома представляет серьезную опасность для организма. Основная опасность обусловлена угрозой организму в процессе деторождения, как для матери, так и для будущего ребенка. Патология представляет опасность не только для новорожденных, но и для детей подросткового возраста, нанося серьезный вред состоянию здоровья. Новообразования, возникшие в плоде, создают трудности для роженицы во время прохождения плода родовыми путями. Нередко происходит сдавливание соседних органов, смещение тканей, вызывая у новорожденного врожденную гипоксию и ишемическую болезнь сердца, других органов.
Проявившаяся после рождения у новорожденного лимфангиома, дает все основания подозревать на наличие у ребенка серьезных нарушений функциональности жизненно-важных органов. Со временем может наступить полная утрата функциональности отдельных органов. Исходя из того, что порок в процессе рождения затрагивает органы в области головы и шеи, у новорожденного могут возникнуть проблемы с дыхательным процессом, затруднить процесс глотания.
Самое распространенное осложнение, возникающее в результате развивающейся патологии, является лимфатическая мальформация, образовавшаяся в результате любого воспалительного процесса. Осложнения могут возникнуть в результате возникшего отита, ОРВИ, заболеваний дыхательных органов, лимфаденита. К разряду тяжелых осложнений, вероятность которых вырастает в результате развития доброкачественной опухоли в лимфатической системе, является истечение лимфы в область грудной клетки и брюшины, создающее угрозу для жизни пациента.
Диагностика патологии и способы лечения
На данный момент для постановки диагноза используется не только традиционный методы исследования, включающие врачебный осмотр, сбор анамнеза и другие методики, но и современные методы диагностики. В условиях современной медицины и технического оснащения, создан диагностический стандарт, предусматривающий исследование детей с лимфангиомой в области шеи и головы. Лимфангиома предполагает комплексное обследование пациента с использованием ультразвукового исследования, магнитно-резонансной томографии и компьютерной томографии. Для постановки точного диагноза, в процессе исследования детей часто принимают участие врачи специалисты из разных областей. Постановка окончательного диагноза зависит от данных обследования, полученных в процессе осмотра челюстно-лицевого хирурга, ортодонта и отоларинголога.
В процессе обследования особое значение имеет ультразвуковое исследование, назначаемое всем пациентам с имеющимися сосудистыми заболеваниями. Фиброларингоскопия назначается для исследования патологий сосудистых образований в глотке и гортани. МРТ является важным методом исследования при обширных поражениях в области головы и шеи. В ряде случаев при проведении многих исследований детям назначается седация, позволяя выполнять многие исследовательские процедуры практически безболезненно.
Лимфангиома у детей грудного возраста, младших возрастов диагностируется при помощи МРТ и компьютерной томографии на условиях общей анестезии.
На основе данных, полученных в процессе диагностирования пациента, консилиумом врачей специалистов разных областей, принимается решение о выборе варианта лечения патологии. Лимфангиома требует комплексного подхода в процессе лечения, учитывая имеющиеся симптомы развития патологии, длительности развития патологии и возможности деформации частей скелета. В качестве основного, действенного способа лечения лимфатической мальформации, является хирургическое вмешательство. Особенно данный способ эффективен при удалении лимфангиомы в лицевой зоне, в области шеи и в ротовой полости. Основной принцип при выборе оперативного способа лечения в данных случаях, является локализация опухоли. При формировании новообразования в лицевой зоне или на языке, полное удаление опухоли невозможно. Эффективность хирургического метода может принести удаление ограниченной опухоли.
Лечение патологии при образовании опухоли в лицевой зоне, в области шеи или рта, предполагает проведение лекарственной терапии. Использование специальных препаратов обеспечивает снижению проницаемости сосудов. При наличии у ребенка проблем с органами дыхания, вызванных инфекцией дыхательных путей, активно используется бактериальная терапия. Для приведения в нормальное состояние водно-солевого баланса и устранения последствий интоксикации, вызванной поражением лимфатической системы.
Для достижения эффекта уменьшения роста новообразований в подростковом возрасте пациентам назначается лечение антигистаминными лекарственными препаратами, общеукрепляющая терапия. Лимфангиома представляя собой доброкачественную опухоль, однако наличие опухоли может способствовать распространению инфекции по организму. Как следствие, в процессе лечения практикуются исследования на гистологию, берется пункция опухолевого вещества с последующим выведением содержимого наружу. В ряде случае, при выраженном развитии опухоли, пациентам назначается повторный курс лечения. Основанием для прекращения лечения является исчезновение местных симптомов заболевания, общее физическое улучшение состояния пациента. Лабораторные исследования мочи и крови дают достаточно четкую картину состояния пациента.
Комплексная терапия предусматривает постоянный контроль над пациентами, начиная с самого рождения и до периода полного полового созревания. В состав комплексной терапии входит полная санация органов носоглотки, ротовой полости, устраняя тем самым, вероятные очаги развития лимфангиомы.
Лимфангиома глазницы: признаки, гистология, лечение, прогноз
Лимфангиэктазия и лимфангиома конъюнктивы: признаки, гистология, лечение, прогноз
У некоторых пациентов наблюдаются расширенные и выступающие лимфатические сосуды конъюнктивы, это состояние называется «лимфангиэктазия». Когда измененные сосуды формируют четко отграниченное образование, его называют «лимфангиомой» (1-17). Хотя это состояние обычно одностороннее и развивается спорадически, оно описано как компонент синдрома Turner и проявление болезни Nonne-Milroy-Meige (13). В серии собственных клинических наблюдений авторов из 1643 опухолей конъюнктивы наблюдалось 15 лимфангиом, что составило 24% сосудистых новообразований конъюнктивы и менее одного процента от всех 1643 опухолей (1).
а) Клиническая картина. В случае кровоизлияния в лимфатические сосуды образование называется «геморрагическая лифангиэктазия» (14). Если лимфангиэктазия достигает размеров опухоли, ее называют «лимфангиомой». Лимфангиома может развиваться или как солитарное новообразование или в виде мультифокальных образований конъюнктивы. В большинстве случаев лимфангиома конъюнктивы представляет собою поверхностный компонент более глубокой диффузной лимфангиомы глазницы. Лимфатические сосуды лимфангиомы могут содержать прозрачную жидкость (лимфу), в таких случаях лимфангиома выглядит как многокамерное кистозное новообразование.
Крупный кистозный сложный невус бывает клинически неотличим от такой лимфангиомы (7). Как правило, когда они становятся клинически заметными в первое десятилетие жизни, происходит кровоизлияние в кистозные пространства, вследствие чего образование принимает вид мультилобулярной сине-красной массы, содержащей прозрачные расширенные сосуды различного размера (13-17). Если кровь заполняет большинство кистозных пространств, образование называют «шоколадной кистой», поскольку кровь постепенно принимает коричневую окраску. На этой стадии новообразование может напоминать кавернозную гемангиому.
ЛИМФАНГИЭКТАЗИЯ И ЛИМФАНГИОМА КОНЪЮНКТИВЫ
Лимфангиэктазия у 24-летней женщины. Геморрагическая лимфангиэктазия конъюнктивы у 10-летнего мальчика. Гистологический препарат лимфангиэктазии конъюнктивы, видны не содержащие крови эктазированные сосудистые каналы, выстланные тонкими эндотелиальными клетками. В случаях, подобных этому, бывает трудно отдифференцировать лимфангиэктазию от мелкой лимфангиомы, но такая дифференцировка не имеет клинического значения (гематоксилин-эозин, х50). Лимфангиэктазия конъюнктивы вблизи внутренней спайки век. Вероятно это лишь конъюнктивальная порция более обширного новообразования переднего отдела глазницы. Геморрагическая лимфангиома носовой части нижнего конъюнктивального свода у 5-летней девочки. Та же пациентка, что и на рисунке выше, несколько недель спустя, наблюдается полное спонтанное разрешение кровоизлияние. Сохраняются несколько прозрачных лимфатических сосудов.
ЛИМФАНГИОМА КОНЪЮНКТИВЫ
Кистозная негеморрагическая лимфангиома у молодой женщины. Образование существовало в течение многих лет и не вызывало жалоб. Лимфангиома, существовавшая с рождения. Первоначально был поставлен диагноз «кавернозная гемангиома», но природа образования вызывала сомнения; некоторые патологоанатомы склоняются к диагнозу лимфангиомы. Выявленная восемь лет спустя отдельная ипсилатеральная лимфангиома глазницы явилась доводом в пользу диагноза лимфангиомы конъюнктивы. Геморрагическая лимфангиома носовой части конъюнктивы и слезного мясца у 40-летнего мужчины. Обширное кровоизлияние в диффузную лимфангиому конъюнктивы у 30-летней женщины. Обратите внимание на синюшный цвет нижнего века, указывающий на наличие опухоли передней части глазницы. Крупная диффузная лимфангиома конъюнктивы и глазницы, вызывающая экзофтальм, у 30-летней женщины. Гистологический препарат лимфангиомы, видны крупные расширенные сосудистые каналы, заполненные лимфой и кровью (гематоксилин-эозин, х100).
б) Патологическая анатомия. Гистологически, лимфангиома представляет собою бес-капсульную массу неправильной формы, образованную многочисленными кистоподобными каналами, содержащими прозрачную жидкость, кровь или их смесь (4). Эктазированные каналы выстланы несколько истонченными эндотелиальными клетками. Каналы разделены рыхлой соединительной тканью, содержащей агрегаты мелких лимфоцитов, иногда формирующих лимфатический фолликул. В отличие от кавернозной гемангиомы, гладкая мускулатура в лимфангиоме обычно отсутствует или имеется в незначительном количестве.
в) Лечение. Лечение лимфангиомы конъюнктивы может оказаться трудной задачей, поскольку хирургическими методами или с помощью лучевой терапии добиться полного исчезновения новообразования не удается. При выполнении хирургической циторедукции опухоли в качестве дополнительного эффективного способа профилактики интенсивного кровотечения рекомендуется использовать аргоновый лазер (10). Однако возможно, этот метод имеет лишь небольшие преимущества по сравнению со стандартной методикой хирургической циторедукции и каутеризацией.
Для лечения нерезектабельной лимфангиомы конъюнктивы применялось фракционированное β-облучение с использованием аппликатора со стронцием-90, но в настоящее время эта методика применяется редко (12). В наши дни крупные нерезектабельные геморрагические лимфангиомы лечатся методом аспирации с последующей инъекцией тканевого клея, что позволяет достичь временного или постоянного эффекта. Более обширные новообразования можно лечить методом чрескожного дренажа и склеротерапии, приводящими к спаданию и склерозу сосудистого образования (9).
Лимфангиома века глаза: признаки, гистология, лечение, прогноз
Лимфангиома развивается вследствие гамартоматозного роста лимфатических сосудов в различных областях тела, в том числе в области глаза (1-17). Более 50% лимфангиом видны при рождении, 90% становятся клинически заметными ко второму году жизни. Поражаются главным образом голова, шея и подмышки. Новообразование может возникать на конъюнктивы и в глазнице, изолированно или в сочетании с поражением века.
Большинство лимфангиом век представляют собою разрастание кпереди новообразований глазницы или распространение на веко опухоли лица; лимфангиома, ограниченная областью века встречается исключительно редко. В серии наблюдений 62 лимфангиом придаточного аппарата глаза 11 распространялись на веко, из них 8 присутствовали с рождения (4). Лимфангиомы конъюнктивы и глазницы обсуждаются в соответствующих разделах.
а) Клинические проявления. На веке лимфангиома обычно развивается в глубине эпидермиса в виде темно-синей мягкой флуктуирующей массы. Обычно она отмечается с рождения и может медленно увеличиваться. Нередко она клинически не проявляется даже до окончания первого или второго десятилетия жизни, пока кровоизлияние в существовавшую ранее субклиническую гемангиому не послужит поводом для офтальмологического обследования. Спонтанное или посттравматическое кровоизлияние в лимфатические каналы может вызвать образование заполненной кровью полой псевдокисты («шоколадной кисты»), которая затем частично или полностью замещается фиброзным рубцом.
Истинного регресса, как при капиллярной гемангиоме, при лимфангиоме не происходит. Клинически лимфангиома века может симулировать одиночные или множественные варикозные узлы.
б) Патологическая анатомия. Гистологически большинство поражающих веко лимфангиом относятся к кавернозному типу. Эта опухоль образована расширенными сосудистыми каналами, выстланными тонким эндотелием. Просвет кажется пустым или может содержать прозрачную эозинофильную жидкость (лимфатическую жидкость). Когда кровоизлияние происходит в просвет сосуда, гистологически новообразование можно принять за кавернозную гемангиому.
Однако эндотелиальные клетки гемангиомы обычно прокрашиваются при окраске на антиген фактора VIII, тогда как эндотелий лимфангиомы при окрашивании на фактор 8 обычно не прокрашивается, но положителен на антиген D2-40 (10). Иногда в лимфатических каналах видны клапаны в виде тонкостенных выростов в просвет сосуда.
в) Лечение. Лечение лимфангиомы века, как и более часто встречающейся лимфангиомы глазницы, заключается в наблюдении опухоли, или, при четко отграниченных опухолях, ее резекции, или же хирургической циторедукции при более диффузных образованиях, вызывающих жалобы, и чрескожное дренирование и абляция с применением склерозирующих агентов — при обширных образованиях (6-9). Более детально лечение рассмотрено в разделе, посвященном опухолям глазницы.
Редактор: Искандер Милевски. Дата публикации: 8.5.2020
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лимфангиома
Лимфангиома – это доброкачественная опухоль, в основе которой обычно лежит врожденная аномалия лимфатической системы. Очаги поражения могут возникать на любом участке тела, выглядят как мягкотканные образования с бугристой поверхностью красно-бурой или синюшной окраски. Мальформация часто протекает бессимптомно, являясь косметической проблемой, но, достигая больших размеров, дает начало опасным состояниям. Основу диагностики составляет клиническое обследование, подтвержденное инструментальными методами (УЗДГ, МРТ, лимфографией очагов). В лечении применяют склеротерапию, радикальную операцию, малоинвазивные техники.
МКБ-10
Общие сведения
Лимфангиома является достаточно редкой патологией. По различным данным, она составляет 1,3–10,6% случаев всех сосудистых опухолей (в детском возрасте - до 25%), встречается с частотой от 1 на 20-250 тыс. поступлений в хирургические стационары. Лимфатические мальформации занимают второе место среди мягкотканных образований челюстно-лицевой области. Обычно их выявляют у новорожденных и младенцев (90% случаев), реже в первые 2–3 года жизни ребенка, но могут диагностировать еще внутриутробно или гораздо позже во взрослом возрасте. Гендерная статистика противоречива: в то время как одни исследователи сообщают о преимущественном развитии поверхностных лимфангиом у женщин, другие наблюдают патологию в 3 раза чаще среди мужчин.
Причины лимфангиомы
Большая часть образований рассматривается как врожденные сосудистые мальформации, а не истинные опухоли. Обычно они возникают у плода в конце первого либо в начале второго триместра внутриутробного развития. Хотя происхождение патологии остается до конца не изученным, этиологическими факторами могут выступать:
- Аномалии эмбриогенеза. Возникновение патологии связывают с пороками эмбрионального развития лимфатической системы (дизонтогенезом). Указывают на роль сосудистого эндотелиального фактора роста (VEGF-C) и рецепторов к нему (VEGFR-3), влияющих на пролиферативную активность клеток.
- Геномные и генные мутации. Выявлено, что более половины случаев ангиом ассоциированы с хромосомными аберрациями у плода. Часто лимфангиомы наблюдают при синдромах Шерешевского-Тернера, Дауна, трисомии 13, 18. Аутосомно-доминантное наследование наблюдается при синдроме Нунан.
- Интоксикации. Нарушение развития лимфатических сосудов может опосредоваться внутриутробным токсическим повреждением. Описаны случаи опухолей у детей, родившихся от женщин, подвергшихся во время беременности воздействию свинца или его соединений.
Вторичный характер имеют опухоли, обусловленные нарушением лимфатического дренажа (поверхностные аномалии при лимфангите, лимфогранулеме, панникулите), связанные с мальротацией и заворотом кишечника (внутрибрюшные). Сосудистые мальформации могут развиваться после механической травмы, в частности, на фоне синдрома Горхэма-Стоута.
Патогенез
Механизмы развития лимфангиомы изучены недостаточно хорошо. Основным патологическим процессом многие исследователи называют объединение лимфатических цистерн в глубоком подкожном пространстве. Они отделены от нормальной сосудистой сети, но сообщаются с поверхностными капиллярами через вертикальные расширенные каналы. Предположительно, цистерны возникают из примитивного лимфатического мешка, неспособного объединиться с остальной частью лимфатической системы в эмбриогенезе.
Гипертрофированные мышечные волокна, выстилающие секвестрированные участки, поддерживают ритмические сокращения стенки, что приводит к увеличению давления с дилатацией восходящих к коже каналов. Вокруг измененных лимфатических сосудов поверхностных и глубоких отделов дермы происходят процессы фиброза, эпидермис подвергается акантозу, папилломатозу, гиперкератозу. Некоторые варианты лимфангиом сопровождаются выраженным инфильтративным ростом, но без разрушения тканей. Метастазов опухоли не дают.
Классификация
Исходя из локализации, различают поверхностные (кожи, подкожной клетчатки) и глубокие лимфангиомы. Первые могут поражать практически любую зону, особенно часто вовлекаются голова, шея, подмышечные впадины. Глубокие обнаруживаются во внутренних органах (печень, селезенка, почки) и полостях тела (абдоминальная, забрюшинное пространство, средостение). В клинической ангиологии распространена патоморфологическая классификация опухолей:
- Капиллярные (простые). Образуются при разрастании лимфатических капилляров кожи и подкожных тканей. Опухолевидные очаги имеют небольшие размеры, тонкостенные, охватывают ограниченные участки.
- Кавернозные. Характеризуются расширением довольно крупных протоков с образованием полостей и щелей, заполненных лимфатической жидкостью. Имеют петлистое строение из-за множества соединительнотканных перегородок, на разрезе напоминают губчатую ткань.
- Кистозные (гигромы). Представляют собой полости различного размера, изолированные от смежных лимфатических сосудов. Заполнены серозным, хилезным или геморрагическим содержимым. Бывают единичными или множественными, сообщающимися между собой.
Кроме того, встречаются смешанные опухоли (лимфангиофиброма, лимфгемангиома). По этиологии мальформации бывают первичными (врожденными) и вторичными (приобретенными). Критерий распространенности позволяет выделить локальные и диффузные формы, а с учетом влияния на близлежащие ткани и органы лимфангиомы могут протекать без видимых нарушений или сопровождаться явной дисфункцией и структурными деформациями.
Симптомы лимфангиомы
Клиническая картина определяется локализацией, гистологической структурой, распространением опухоли, анатомо-топографическими особенностями вовлеченных участков, эффективностью проводимого ранее лечения. Ангиоматозные очаги располагаются в любой области, где есть лимфоидная ткань. Часто поражаются лицо (губы, язык, околоушно-жевательная зона), туловище. Но в патологический процесс могут вовлекаться лимфатические узлы, внутренние органы, костная ткань. Развитие опухоли медленное, синхронное с ростом ребенка, в большинстве случаев бессимптомное.
Капиллярная лимфангиома начинается как небольшое постепенно уплотняющееся пятно. Образование имеет нечеткие границы и бугристую поверхность, покрытую мелкими (2–4 мм в диаметре) узелковыми элементами эластичной консистенции, окрашенными в розово-красный цвет. Площадь пораженной кожи со временем расширяется. Иного дискомфорта, кроме эстетического, аномалия обычно не приносит. Иногда из узелковых элементов просачивается лимфа, при травматизации они кровоточат. Увеличиваясь в объеме и приобретая диффузный характер, опухоль давит на подлежащие структуры, что может сопровождаться костными деформациями у детей.
При кистозной или кистозно-кавернозной лимфангиоме лица и шеи наблюдается ограниченная припухлость размером от 3 до 30 см в диаметре, обращенная наружу или в сторону ротовой полости. Кожа над ней обычной окраски или с цианотичным оттенком, растянута, свободна или спаяна с опухолевой массой. Поверхность очага гладкая или бугристая, консистенция мягкая, пальпация безболезненна. Характерен симптом флюктуации.
Особенностью обширных лимфангиом в полости рта, шеи, средостения является периодически возникающее воспаление. Это сопровождается лихорадкой, общей слабостью, появлением локальных симптомов – покраснения, отечности, резкой болезненности пораженной зоны. Воспалительный процесс длится 1–2 недели и постепенно стихает, делая опухоль более плотной.
Интраабдоминальная лимфангиома может давать картину объемного образования, сопровождаясь болью в животе, тошнотой и анорексией, признаками кишечной непроходимости. Симптомы «острого живота» нередко принимают за признак более распространенной хирургической патологии. У некоторых детей отмечают асимметричное увеличение живота с пальпируемой безболезненной опухолью, удовлетворительным общим состоянием. Лимфангиомы малых размеров протекают бессимптомно, выявляясь лишь дополнительными методами.
Осложнения
Несмотря на доброкачественный характер, лимфангиома считается потенциально опасным образованием. Сосудистые аномалии больших размеров в зоне шеи и головы плода блокируют его выход через родовые пути матери, сдавливают и смещают соседние структуры. Диффузное поражение дна ротовой полости может вызвать расстройства дыхания, вплоть до асфиксии, невозможность приема пищи. Мальформации орбитальной зоны приводят к зрительным нарушениям, а локализованные в брюшной полости сопровождаются кишечной непроходимостью, иногда разрываются.
Поверхностные лимфангиомы легко травмируются и кровоточат, воспаленные ангиодисплазии в шейно-лицевой зоне могут стать источником серьезных инфекционных осложнений. Сообщается о более высоком риске развития у пациентов эпителиоидной гемангиоэндотелиомы и лимфангиосаркомы. То есть лимфатическая аномалия является не просто косметическим дефектом – она может привести к выраженным функциональным расстройствам и стать причиной состояний, создающих реальную угрозу для жизни.
Диагностика
Предположить поверхностную лимфангиому несложно по характерной клинической картине, истечению лимфы при ее пунктировании. В диагностически сложных случаях, включая аномалии глубокой локализации, врачу-лимфологу необходимы данные методов инструментальной визуализации:
- Ультрасонография опухоли. УЗДГ поверхностных лимфангиом выявляет увеличение объема мягких тканей, повышение их акустической плотности с множественными гипо- и анэхогенными участками округлой или овальной формы, объединенными в единый конгломерат. Эхография определяет не только структуру и локализацию опухоли, но и состояние окружающих образований.
- Магнитно-резонансная томография. По результатам МРТ мягких тканей удается точно определить степень поражения и морфологические характеристики сосудистой мальформации. Результаты исследования помогают сформировать правильную лечебную тактику, избежав необоснованных хирургических вмешательств.
- Лимфография. Позволяет исследовать состояние лимфатических сосудов, определить размеры очага и его связь с соседними органами. Лимфография осуществляется путем введения непосредственно в опухоль водорастворимого контрастного вещества и выполнения серии прицельных рентген-снимков в двух проекциях.
В диагностике поверхностной ограниченной лимфангиомы помогает дерматоскопия, определяющая узелки с прозрачной жидкостью и выраженный лакунарный рисунок. При накоплении кровянистого содержимого отличия от гемангиомы помогает установить гистологическое исследование, дополненное иммуногистохимическими тестами (с антигеном фактора VIII, ламинином).
Лечение лимфангиомы
Ни одна из консервативных стратегий терапии не доказала своей эффективности при лимфатических мальформациях. Обеспечить уменьшение опухолевой массы или полное ее удаление могут лишь инвазивные методики. Способ коррекции выбирают, опираясь на локализацию лимфангиомы, размеры, глубину залегания, распространение, наличие осложнений. Допустимы следующие варианты:
- Склеротерапия. Введение в сосудистую аномалию склерозирующих веществ (блеомицина, пицибанила, этоксисклерола) ведет к сокращению ее размеров. Склеротерапия дает хороший косметический результат, а потому более предпочтительна при поражении шейно-лицевой зоны. Показана перед операцией или при невозможности выполнить полную резекцию.
- Радикальное иссечение. При удалении опухолевого очага наиболее целесообразно традиционное хирургическое вмешательство. Радикальную эксцизию считают методом выбора при крупных кавернозных образованиях и необходимости выполнения ургентной операции. Однако удаление глубоких мальформаций сопровождается высоким риском рецидива.
- Малоинвазивные методы. Лечение поверхностных лимфангиом может проводиться углекислотным лазером, криотерапией, электрокоагуляцией. Они менее травматичны по сравнению с традиционным иссечением, позволяют сократить сроки реабилитации. Иногда для получения значимого эффекта достаточно всего одной процедуры.
В послеоперационном периоде для оценки полученных результатов и риска рецидива выполняют контрольные исследования. Назначаются нестероидные противовоспалительные, антибактериальные средства, при локализации опухолей на нижних конечностях применяется компрессионная терапия.
Прогноз и профилактика
Лимфангиомы являются доброкачественными лимфатическими пороками развития, а не истинными опухолями. Но приобретая крупные размеры, они способны провоцировать функциональные расстройства и приводить к развитию жизнеугрожающих состояний. Своевременная коррекция делает прогноз благоприятным, хотя риск рецидива все же существует. Учитывая преимущественно врожденный характер аномалий, мероприятия первичной профилактики не разработаны. Вероятность рецидивирующего течения уменьшается оптимальным выбором лечебной тактики.
1. Лимфангиома в практике акушера-гинеколога/ Корбут И.А. и др.// Проблемы здоровья и экологии. – 2016. – № 4(50).
2. Лимфангиомы брыжейки тонкой кишки у детей (обзор литературы и собственные клинические наблюдения)/ Шароев Т. А., Бурков И. В. и др.// Российский вестник детской хирургии, анестезиологии и реаниматологии. - 2012 - №2.
3. Лечение лимфангиомы лазером на парах меди/ Ключарева С.В. и соавт.// Российский журнал кожных и венерических болезней. – 2016 - №9(6).
Лимфангиома: причины, виды, симптомы, лечение, прогноз
Лимфангиома — врожденная доброкачественная опухоль из лимфатических сосудов, тело которой представляет собой эластичную тонкостенную полость размером от 1 мм до нескольких сантиметров. Это аномалия эмбриогенеза, обусловленная неправильным внутриутробным расположением лимфатических сосудов, которая получила название лимфатическая мальформация. Разрастание лимфатических сосудов обычно происходит в четко ограниченных участках кожи и подкожно-жировой клетчатке. Величина опухоли варьируется от крохотных узелков до крупных образований, диаметр которых превышает размер головки новорожденного.
Лимфангиома встречается одинаково часто как среди девочек, так и среди мальчиков в возрасте 1-4 лет. Формируется опухоль обычно на втором месяце эмбрионального развития, но выявляется гораздо позже: к концу первого года жизни. У взрослых также возможно образование лимфангиомы. Эти опухоли часто рецидивируют, но практически не озлокачествляются.
Сама по себе опухоль не угрожает жизни больного, но существенно ухудшает ее качество. Когда лимфангиома достигает больших размеров, она сдавливает окружающие органы и ткани, что приводит к развитию их дисфункций. В пубертатном периоде рост и развитие опухоли активизируется, патология прогрессирует. При инфицировании и воспалении она становится болезненной, кистозные полости нагнаиваются.
Обычно новообразование локализуется на лице, шее, языке, в подмышечных впадинах, ротовой полости. Лимфангиомы брюшной полости, а также вторичные опухоли, возникающие после операций или лимфангиита, развиваются крайне редко.
Кавернозная лимфангиома — полость, заполненная лимфой и образованная соединительнотканными волокнами. Это наиболее распространенная форма патологии.
Отличительными чертами кавернозной лимфангиомы являются:
- Медленный рост,
- Спадение опухоли при нажатии и ее восстановление после прекращения сдавливания,
- Мягкая консистенция опухоли и отсутствие четких границ,
- Пузыри на коже с экссудатом, сливающиеся в крупные узлы,
- Локализация опухоли на предплечье и кисти,
- Незначительная смешиваемость опухоли,
- Отек кожи на месте повреждения,
- Создание косметического дефекта и деформации пораженных участков.
Кистозная опухоль – кисты различной величины, сливающиеся между собой и заполненные жидкостью.
Признаки кистозных лимфангиом:
- Четкие контуры образования,
- Флюктуация,
- Эластичные стенки, мягкая консистенция, полусферическая форма,
- Безболезненное и не спаянное с кожей образование,
- Растянутая и истонченная кожа над образованием с просвечивающимися сосудами,
- Медленный рост,
- Сдавливание сосудов, соседних нервов и органов.
Капиллярные опухоли – крупные или мелкие узелки со стекловидной поверхностью, внешне напоминающие припухлость.
- Мягкие на ощупь,
- С размытыми контурами,
- Располагаются на лице,
- Покрыты неизмененной кожей с багровым или синюшным оттенком,
- Состоят из соединительной ткани и содержат скопления лимфоидных клеток,
- Располагается в мягких тканях на разной глубине,
- Часто сопровождаются кровотечением и лимфореей.
Классификация опухолей, основанная на размерах новообразований:
- Микрокистозные — менее 5 см,
- Макрокистозные – более 5 см.
Причины
Причины образования лимфангиом у детей в настоящее время научно не доказаны. Предполагают, что основным этиологическим фактором врожденной патологии является внутриутробный порок развития кровеносных и лимфатических сосудов. Неправильное развитие сосудистой ткани, скопление жидкости в лимфатических сосудах приводит к их расширению и превращению в полости. Подтверждают теорию о нарушении эмбриогенеза следующие факты: врожденный характер опухоли, ее сочетание с другими внутриутробными пороками и аномалиями плода.
Другие ученые считают, что лимфангиома – истинная опухоль. Это мнение обусловлено пролиферацией опухолевых клеток и наличием в неоплазии факторов роста. Этот путь образования опухолей наиболее характерен для взрослых пациентов.
Причины вторичных лимфангиом:
- Инфекционные болезни,
- Оперативные вмешательства,
- Лучевая терапия,
- Другие опухоли.
Симптоматика
Клиническая картина патологии определяется размером, локализацией и структурой новообразования.
Если опухоль имеет небольшой размер и располагается поверхностно, это доставляет лишь косметический дефект. Крупные кисты вызывают серьезный дефект внешности и развитие дисфункции соседних органов.
Лимфангиома верхней губы внешне напоминает припухлость и имеет следующие характерные признаки:
- Консистенция – мягкая тестоватая,
- Отсутствие боли при пальпации и четких границ,
- Распространение на носогубную борозду и сглаживание ее,
- Увеличение размера и толщины губы,
- Расширение красной каймы губ,
- Опущение уголков рта.
Патогномоничным признаком патологии являются пузырьки с геморрагическим или серозно-гнойным содержимым, появляющиеся на слизистой рта и кайме губ. Пузырьки часто рассеиваются по всей поверхности слизистой или концентрируются вдоль линии смыкания губ. Лимфангиомы лица представляют собой локально увеличенные объемные образования, из которого иногда выделяется серозный экссудат.
Лимфангиома щеки средних размеров имеет те же клинические признаки. Крупная опухоль часто выбухает кнаружи, цвет кожи над ней не изменяется или становится синюшным. Подкожная клетчатка атрофируется, сосудистый рисунок усиливается. На слизистой оболочке щеки также появляются пузырьки.
Расположение новообразования в области глазницы проявляется отечностью и утолщением век, сужением или полным смыканием глазной щели, посинением кожи век. Пузырьки локализуются по краю век и содержат серозный или геморрагический экссудат. Опухоль больших размеров приводит к выпячиванию глаза при сохранении нормального размера глазного яблока, а также к снижению зрения или слепоте.
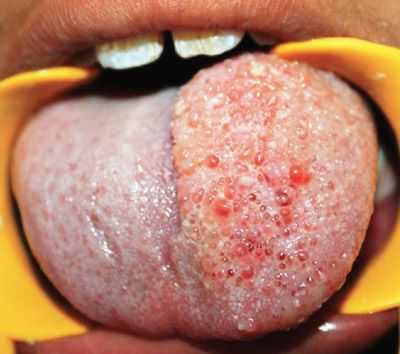
Лимфангиома языка характеризуется наличием большого количества мелких пузырьков, которые возвышаются над поверхностью слизистой, сливаются и образуют узел. При травмировании пузырьки вскрываются, кровоточат и покрываются белым налетом. На их месте образуются трещины и язвочки, покрывающиеся со временем белесовато-желтоватыми и кровянистыми корочками. Диффузная форма патологии отличается распространением патологии на мышечную ткань языка. У больных развивается макроглоссия. Язык становится большим и толстым, плохо помещается в полость рта. У больных постоянно открыт рот, нарушается прикус, возникает диспноэ, дисфагия и дисфония.
Лимфангиома шеи кавернозной формы имеет тестоватую консистенцию. Границы ее не определяются, естественные складки сглаживаются. Опухоль кистозной формы имеет округлую форму и выступает над поверхностью тела. Выражен симптом флюктуации.
Лимфангиома головного мозга локализуется в одном из его отделов. По мере роста опухоли сдавливаются окружающие ткани, появляются неврологические симптомы: эпиприпадки, парезы и параличи, дискоординация движений, атаксия, нистагм, шум в ушах, дисфония, снижение остроты зрения.
Лимфангиома брюшной полости у новорожденных проявляется симптомами «острого живота»: болью в брюшной полости, асимметрией живота, плотным, малоподвижным, безболезненным, малосмещаемым образованием. При этом в общем анализе крови отсутствуют признаки воспаления. В стационаре больным выполняют лапаротомию с иссечением новообразования и его дальнейшим гистологическим исследованием.
Лимфангиомы часто воспаляются, особенно у детей 3-7 лет в осенний и весенний сезон. Провоцируют патологический процесс ОРВИ, травматическое повреждение, воспаление пульпы, периодонта, миндалин, желудка, кишечника, функциональные нарушения ЖКТ. Воспаление слабой степени выраженности продолжается несколько дней и практически не нарушает самочувствие ребенка. Если местные признаки патологии выражены, возникает интоксикационный синдром. Новообразование увеличивается, формируется плотный болезненный инфильтрат на гиперемированной коже. При повреждении кожи может начаться кровотечение и лимфорея. Воспаление сохраняется в течение трех недель, а затем стихает, лимфангиома приобретает прежний вид. В запущенных случаях у больных нарушается процесс дыхания и глотания, что приводит к дистрофии. Возможен рецидив и нагноение воспаленной опухоли с образованием флегмоны. Удаление гноя из новообразования не всегда приводит к выздоровлению. Опухоли, которые не удается дренировать, удаляют хирургическим путем.
Диагностика лимфангиомы заключается в проведении визуального осмотра больного, сбора анамнеза жизни и болезни, выслушивании жалоб. Для подтверждения предполагаемого диагноза больным необходимо пройти полное инструментальное обследование.
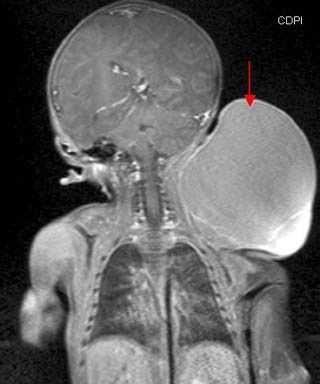
лимфангиома на рентгеновском снимке
Неинвазивные методы диагностики доброкачественных опухолей:
Эхография — безопасный метод, простой и информативный. Он особенно актуален для диагностики патологий у детей. Эхо-допплерография позволяет установить интенсивность тока крови.
Пункция новообразования и гистологическое исследование пунктата позволяют определить форму опухоли:
- Прозрачное или янтарное содержимое — признак кистозной формы лимфангиомы.
- Белковое содержимое указывает на отсутствие воспаления.
- Кровянистое содержимое кист характерно для воспаления или травмирования опухоли.
Лечение
Лечение лимфангиомы обычно хирургическое, стационарное. Опухоль удаляют полностью или частично. Ее иссекают по границе со здоровыми тканями. Оставшиеся участки коагулируют или прошивают шелковыми или капроновыми нитями для предотвращения рецидива и истечения лимфы. При воспалении новообразования или его травматизации проводят противовоспалительную консервативную терапию, а затем удаляют ее.
Химиотерапия при этом малоэффективна. Когда патологический процесс становится генерализованным, проводят химиотерапию цитостатиками. Для лечения лимфангиом применяют лучевую терапию – близкофокусную рентгенотерапию.
Хирургическое лечение
Показания к операции:
- Быстрое прогрессирование опухоли, опережающее развитие ребенка,
- Опасная локализация опухоли,
- Наличие ветвистых лимфангиом, не склонных к инволюции,
- Новообразования, ухудшающие качество жизни больных.
Методы хирургического лечения лимфангиом:
- Воздействие лазера,
- Криовоздействие,
- Электрокоагуляция,
- Радиоволновое лечение.
К современным методам удаления опухоли относится введение в пораженную область лиофилизированного стрептококкового антигена.
Для лечения новообразований небольшого размера, расположенных на лице, проводят склерозирующую терапию. Она способствует слипанию стенок сосудов и их запустению. При лимфангиомах с инфильтративным ростом частичная резекция не эффективна. В таких случаях впрыскивают в ткань опухоли склерозирующие вещества — этиловый спирт, хинин-уретан и прочие средства. Склерозирующие препараты «запаивают» полости сосудов и способствуют формированию на месте опухоли соединительнотканных образований. Данная методика малоинвазивна, по при этом она позволяет добиться полного выздоровления у большинства пациентов. Некоторые больным необходима дополнительная операция после склеротерапии по удалению рубцов, образовавшихся на месте опухоли. Это чисто косметическая операция, удаляющая видимый рубец.
Кавернозные лимфангиомы лечат с помощью СВЧ-гипертермии и склерозирования. Ультразвук позволяет контролировать такое лечение. Во время нагревания опухолевой ткани происходит разрушение лимфатических сосудов и их склероз.
Консервативное лечение опухоли при воспалении
При воспалении лимфангиомы больным назначают следующие группы препаратов:
- Нестероидные противовоспалительные средства – «Ибупрофен», «Диклофенак», «Индометацин»;
- Ферменты – «Панзинорм», «Креон», «Мезим»;
- Дезинтоксикационная терапия — внутривенное введение физиологического раствора, глюкозы, «Реополиглюкина», «Гемодеза», коллоидных и кристаллоидных растворов;
- Противомикробная терапия — антибиотики широкого спектра действия из группы макролидов, цефалоспоринов, пенициллинов, аминогликозидов;
- Десенсибилизирующее лечение – «Зиртек», «Зодак», «Цетрин», «Тавегил»;
- Общеукрепляющая терапия — витамины, адаптогены, биостимуляторы, нейропротекторы.
Местно накладывают марлевые повязки с мазями, содержащими НПВС или антибиотик. Полость рта обрабатывают антисептиками и маслами в течение десяти дней.
Профилактика
Специфическая профилактика данной патологии в настоящее время не разработана. Для предупреждения образования лимфангиом беременным женщинам необходимо следить за здоровьем, не курить, не принимать алкоголь и лекарственные препараты без врачебных назначений, сбалансировано питаться, регулярно посещать женскую консультацию, обследоваться на TORCH-инфекции, принимать специальные витаминные комплексы.
- Чтобы предупредить воспаление лимфангиомы, необходимо санировать имеющиеся в организме очаги хронической инфекции — лечить тонзиллит, кариес, отит, гайморит.
- С раннего детского возраста ребенка необходимо приучать к здоровому образу жизни.
- Своевременно выявлять и лечить инфекционные и другие заболевания, не допускать развития осложнений.
- Повышать иммунитет ребенка: правильно питаться, закаляться, заниматься спортом.
- Дети с доброкачественными новообразованиями подлежат обязательному диспансерному учету.
Прогноз лимфангиомы благоприятный: эта опухоль медленно растет и не склонна к малигнизации.
Читайте также:
