Лимфоидная интерстициальная пневмония. Экзогенный аллергический альвеолит.
Добавил пользователь Валентин П. Обновлено: 27.01.2026
Аннотация научной статьи по клинической медицине, автор научной работы — Тусупбекова М.М., Бакенова Р.А., Иманбаева Г.Н., Стабаева Л.М.
Вопросы клинической диагностики редких форм интерстициальных болезней легкого, особенно экзогенного аллергического альвеолита представляют значительные трудности в практической деятельности врача, так как морфологическими особенностями экзогенного аллергического альвеолита являются изменения в виде инфильтрации интерстиция легкого лимфоцитами, эозинофилами, единичными плазматическими клетками, а также наличие многоядерных гигантских клеток причудливых очертаний с формированием нечетких очертаний гранулематозных структур
Похожие темы научных работ по клинической медицине , автор научной работы — Тусупбекова М.М., Бакенова Р.А., Иманбаева Г.Н., Стабаева Л.М.
ДЕЙСТВИЕ ИММУНОМОДУЛИРУЮЩИХ СРЕДСТВ НА ДИНАМИКУ ПОКАЗАТЕЛЕЙ КЛЕТОЧНОГО ИММУНИТЕТА У БОЛЬНЫХ С ТРАВМОЙ И ПАТОЛОГИЕЙ ГАСТРОДУОДЕНАЛЬНОЙ ЗОНЫ
Использование новых схем терапии больных с острым, подострым и хроническим вариантами экзогенного аллергического альвеолита
CLINICAL-MORPHOLOGICAL ASPECTS OF THE EXOGENOUS ALLERGETIC ALVEOLITE
Questions of clinical diagnostics of rare forms the interstitial of diseases of a lung, ecpecially of the exogenous allergetic alveolite present considerable difficulties in practical activities of the doctor as, morphological features of an exogenous allergic alveolit are changes in a type of an infiltration a lung interstition lymphocytes, eosinophils, single plasmatic cages, and also existence of multinuclear huge cages of strange outlines with formation of indistinct outlines with formation the granulematozise of structures.
Текст научной работы на тему «КЛИНИКО-МОРФОЛОГИЧЕСКИЕ АСПЕКТЫ ЭКЗОГЕННОГО АЛЛЕРГИЧЕСКОГО АЛЬВЕОЛИТА»
заболеваний (Четвертое Московское соглашение) Методические рекомендации №37 Департамента здравоохранения г.Москвы. - М: ЦИИГ, 2010; 12с.
2. Malfertheiner P., Megraud F., O'Morain C., Athertone J. et. all. The European Helicobacter Study Group. Management of Helicobacter pylori infection - the Maastricht IV. Florence Consensus Repourt. Gut. 2012; 61; 646-664.
4. Дугина В.В. Влияние иммуномодуляторов рибому-нила и ликопида на показатели иммунитета при язвенной болезни желудка и двенадцатиперстной кишки / В.В.Дугина, Rashmi Shirali // Современные технологии в медицине. - 2012. - №1. - С. 75-79.
5. Kughan Govinden. Effects of different kinds of Immunomodulators on eradication and factors of
specific and non specific immune resistance in Helicobacter pylori induced peptic ulcer disease/ V. B.Kuzin, V.V.Dugina, K.Govinden// European Journal of Medical Research, Berlin, Germany, September 21, 2011.P 30.
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ АСПЕКТЫ ЭКЗОГЕННОГО
Профессор, д.м.н., Карагандинский медицинский государственный университет, заведующий кафедрой
патологической анатомии и судебной медицины, Караганда
Профессор, д.м.н., главный терапевт Больницы Медицинского центра Управления Делами Президента
Республики Казахстан Иманбаева Г.Н., Стабаева Л.М.
Резиденты, Карагандинский медицинский государственный университет, ассистент кафедры патологической анатомии и судебной медицины, Караганда
CLINICAL-MORPHOLOGICAL ASPECTS OF THE EXOGENOUS ALLERGETIC ALVEOLITE
M.M.Tusupbekova, Professor, d.m.s., Karaganda state medical university, head of department pathological anatomy and forensic medicine, Karaganda
R.A.Bakenova, Professor, d.m.s., the main internist of the Hospital Medical center Management by President of the Republic of Kazakhstan
G.N.Imanbaeva, Resident, Karaganda state medical university, assistant of department pathological anatomy and forensic medicine, Karaganda
L.M.Stabaeva, Resident, Karaganda state medical university, assistant of department pathological anatomy and forensic medicine, Karaganda АННОТАЦИЯ
Вопросы клинической диагностики редких форм интерстициальных болезней легкого, особенно экзогенного аллергического альвеолита представляют значительные трудности в практической деятельности врача, так как морфологическими особенностями экзогенного аллергического альвеолита являются изменения в виде инфильтрации интерстиция легкого лимфоцитами, эозинофилами, единичными плазматическими клетками, а также наличие многоядерных гигантских клеток причудливых очертаний с формированием нечетких очертаний гранулема-тозных структур. ABSTRACT
Questions of clinical diagnostics of rare forms the interstitial of diseases of a lung, ecpecially of the exogenous allergetic alveolite present considerable difficulties in practical activities of the doctor as, morphological features of an exogenous allergic alveolit are changes in a type of an infiltration a lung interstition lymphocytes, eosinophils, single plasmatic cages, and also existence of multinuclear huge cages of strange outlines with formation of indistinct outlines with formation the granulematozise of structures.
Ключевые слова: аллергический альвеолит, интерстициальных заболеваний легких Keywords: allergic alveolit, interstitial diseases of lungs
Вопросы морфологической верификации клинического диагноза интерстициальных болезней легкого на современном этапе остаются актуальной проблемой. В связи с внедрением инновационных методов лучевой диагностики патологии бронхолегочной системы, таких как высокоразрешающая компьютерная и магниторезонанс-ная томография, компьютерная денситометрия легких, малоинвазивной видеоторакоскопической биопсии легких, появилась возможность ранней клинической диагностики и оценки характера патоморфологических изменений при различных формах интерстициальных заболеваний легких, что позволяет адекватно подойти к выбору терапии и оценке прогноза болезни.
Практический интерес представляют редкие формы интерстициальных заболеваний легких, когда клиническая диагностика возможно только при морфологическом обосновании характера патологического процесса (2,3,4,8,11, 14,15).
Среди гранулематозных вариантов интерстициальных болезней легких, верифицируемых на основании данных гистологических изменений ткани легких, интерес представляет экзогенный аллергический альвеолит. Как известно, это заболевание относится группе диффузных гранулематозных паренхиматозных заболеваний легких известной этиологии, в основе патогенеза, которого лежат развитие иммунологической реакции ткани по Ш-иммуно-комплексному и IV типу при ингаляции аллергена. Причиной развития экзогенного аллергического альвеолита могут быть термофильные, реже другие бактерии, грибы, животные протеины, амебы и некоторые химические вещества (11).
Сходство клинических проявлений, в том числе компьютерно-томографической картины интерстициаль-ных заболеваний легких, затрудняет своевременность их дифференциальной клинической диагностики. Поздняя диагностика ИБЛ, включая их тяжелых, быстропрогресси-рующих форм, таких как идиопатический легочный фиброз (обычная интерстициальная пневмония), ведет к запоздалой терапии, и вследствие этого, к быстрому развитию легочного фиброза с формированием «сотового легкого», вторичной легочной артериальной гипертензии (ЛАГ), быстрой инвалидизации пациента и часто к фатальному исходу (1,5,6,7,12, 15).
Целью настоящего исследования было изучить особенности патоморфологических проявлений экзогенного аллергического альвеолита.
Для постановки диагноза идиопатических интерстициальных пневмоний, в т.ч. экзогенного аллергического альвеолита, кроме общеклинических методов, нами используются высокоразрешающая компьютерная томография (HRCT) на 256-срезовом двухтрубчатом компьютерном томографе фирмы SIEMENS "Somatom Definition Flash" (Germany) с проведением денситометрии легочной ткани, ДЭхоКГ с определением среднего давления в легочной артерии (РсрЛА). С целью морфологической верификации диагноза по показаниям проводится торакоскопическая биопсия легких с применением ми-нинвазивного доступа с видеоассистированием.
Клинический случай. Больной З., 52 лет, обратился с жалобами на одышку преимущественно инспиратор-ного характера при умеренной физической нагрузке, ощущение нехватки воздуха, неполноты вдоха, эпизодически малопродуктивный кашель, снижение массы тела примерно на 12 кг за период с декабря 2014 года. Респираторные симптомы впервые появились в начале января 2015г. При обследовании рентгенологически выявлен двусторонний диссеминированный процесс. На КТ легких от 28.02.15г. (рисунок 1) - признаки интерстициального поражения лёгких, больше данных за интерстициальную пневмонию (пневмонит). Фиброзные изменения S1 обоих лёгких. Центрилобулярная, парасептальная эмфизема лёгких. Плевральные шварты с обеих сторон. Увеличение лимфоузлов средостения. Пациент консультирован пульмонологом, торакальным хирургом.
При поступлении общее состояние пациента удовлетворительное. Кожа и слизистые физиологической окраски, угревидная сыпь на коже передней поверхности грудной клетки, деформация ногтевых пластинок по типу "часовых стекол". Носовое дыхание свободное. В легких ослабленное везикулярное дыхание. Соотношение фаз дыхания в норме. ЧД-18/мин. Sa02 - 97%. PS-98/min. Тоны сердца приглушены, ритм правильный. Акцент 2 тона на аорте. ЧСС-98/мин. Со стороны органов пищеварения, мо-чевыделительной системы диагностически значимых отклонений не выявлено. Физиологически отправления в норме. Периферических отеков нет. По лабораторным тестам незначительная коагулопатия. Спирометрически выявлено нарушение вентиляционной способности легких преимущественно рестриктивного характера.
Im: 131/271 Zagorodniy P.V.
Se: 4 A 3133-plat-chest
Рисунок 1 Пациент З., 52 г. ДЗ: Экзогенный аллергический альвеолит. КТ-картина легких до лечения.
Im: 152/354 ZAGORODNYI P.V.
08.04-. 1962 M Presidential Clinical Center 1
Thorax^ThoraxRoutine (Adult) Thorax l.O B31f
Рисунок 2 Пациент З., 52 г. ДЗ: Экзогенный аллергический альвеолит. КТ-картина легких через 1 месяц лечения.
Гиперчувствительный пневмонит
Гиперчувствительный пневмонит, также известный как экзогенный аллергический альвеолит, представляет группу заболеваний представляющих иммунологически индуцированное воспаление легочной паренхимы легких вызываемое при вдыхании аллергенов. Аллергенами могут являтся как органические так и неорганические частицы, которые формируют гаптены, сенсетизирующие пациента.
Описано более 200 различных антигенов, вызывающих развитие гиперчувствиетльного пневмонита, включая микроорганизмы, белковые молекулы животного или растительного происхождения, определенные химические и органические соединения. Интересный факт, курение частично защищает от развития гиперчувствительного пневмонита, предположительно за счет ингибирующего действия никотина на макрофаги и лимфоциты.
Патология
Тригерные частицы как правило имеют размеры 1-5 микрометров. Гистопатологически процесс представляет собой хроническое воспаление бронхов и перибронхиальных тканей, часто с формированием слабоотграниченных гранулем и наличием гигантских клеток в интерстиции или альвеолах. Позднее формируется фиброз и развивается.
В большинстве случаев когда гиперчувствительный пневмонит развивается остро и внезапно, встречаются следующие гистологические признаки выраженность и сочетание которые вариабельна.
- бронхиолит: клетки характерные для хронического воспаления выстилают мелкие дыхательные пути, иногда приводя к извъязвлению эпителия
- диффузные хронические инфильтраты в интерстиции: представленные преимущественно лимфоцитами и плазмацитами, но иногда встречаются эозинофилы, нейтрофилы и тучные клетки
- слабоотграниченные неказеозные гранулемы в интерстиции: состоят из лимфоцитов, плазмоцитов, эпителиоидных гистиоцитов с или без гигантских многоядерных клеток
- гигантские многоядерные клетки в альвеолах или интерстиции
Подтипы
В зависимости от времени начала выделяют три широкие категории:
- острый гиперчувствительный пневмонит
- подострый гиперчувствительный пневмонит
- хронический гиперчувствительный пневмонит
В большинстве случаев гиперчувствительный пневмонит развивается спустя годы после ингаляции тригерного агента.
Диагностика
Рентгенография
В популяционном исследовани было доказано, что рентгенография обладает низкой чувствительностью для диагностики заболевания [1]. У большинства пациентов данные рентгенографии были без особенностей [3].
Компьютерная томография
Несколько признаков заболевания встречаются при компьютерной томографии не зависимо от стадии заболевания:
- гомогенное снижение воздушности по типу матового стекла: двустороннее и симметричное, но иногда пятнистое(patchy?) с концентрацией в средних отделах и основании легких или с бронховаскулярным распределением
- матовое стекло представлено хроническим воспалением интерстиция, но в иногда может отражать фиброз или организующую пневмонию
- многочисленные округлые центрилобулярные очаги диаметом
- снижение плотности и снижение васкуляризации отдельных вторичных долек: снижение плотности сохраняющееся при сканировании на выдохе указвает на воздушную ловушку, которая вызвана бронхоальвеолярным воспалением и обструкцей - все это может приводить к формированию мозаичного паттерна
- признак головки сыра: чередование неоднородных (patchy?) зон матового стекла, зон неизмененной легочной ткани, воздушных ловушек
К другим сопутствующим признакам относят:
- не выраженная лимфоаденопатия
- расширение легочной артерии
- центрилобулярная эмфизема
- при формировании фиброза может быть ретиклярный паттерн, в основном в средних отделах легких, или по всем отделам с относительным щажением верхушек и оснований
Дифференциальный диагноз
За счет разнообразоной картины дифференциальноый диагноз проводится не для гиперчувствительного пневмонита как такового, но для конкретного выраженного паттерна:
- дифференциально диагностический ряд для центрилобулярных узелков
- дифференциально диагностический ряд для снижения воздушности по типу матового стекла
Литература
Lynch DA, Rose CS, Way D, King TE. Hypersensitivity pneumonitis: sensitivity of high-resolution CT in a population-based study. (1992) AJR. American journal of roentgenology. 159 (3): 469-72. doi:10.2214/ajr.159.3.1503007 - Pubmed
Buschman DL, Gamsu G, Waldron JA, Klein JS, King TE. Chronic hypersensitivity pneumonitis: use of CT in diagnosis. (1992) AJR. American journal of roentgenology. 159 (5): 957-60. doi:10.2214/ajr.159.5.1414806 - Pubmed
Hirschmann JV, Pipavath SN, Godwin JD. Hypersensitivity pneumonitis: a historical, clinical, and radiologic review. (2009) Radiographics : a review publication of the Radiological Society of North America, Inc. 29 (7): 1921-38. doi:10.1148/rg.297095707 - Pubmed
Лимфоидная интерстициальная пневмония. Экзогенный аллергический альвеолит.
Лимфоидная интерстициальная пневмония. Экзогенный аллергический альвеолит.
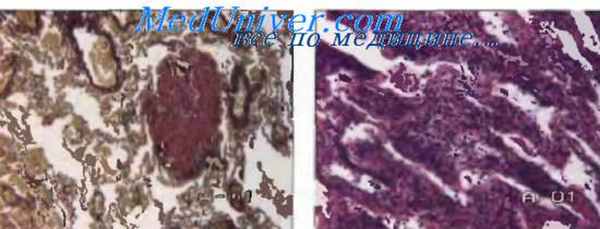
При этой форме ИФА имеет место выраженная лимфоидная инфильтрация примесью плазматических клеток в интерстиции, межальвеолярных перегородках с частым образованием лимфоидных фолликулов; гиперплазия альвеолоцитов II типа, обнаруживают небольшое число альвеолярных макрофагов в просвете альвеол. Характерна также структурная перестройка легочной ткани, включая формирование кист, встречаются единичные гранулемы без центральных некрозов.
Гистологические признаки, не характерные для ЛИП: инфильтрация лимфоцитами бронхососудистых участков плевры, междолевых септ, что характерно для лимфом; организующаяся пневмония; гранулематоз с некрозами; поражение лимфоузлов и плевры.
Диагностическое значение бронхоальвеолярных смывов при ИФА
При ОИП в БАС умеренно повышается число полиморфноядерных лейкоцитов (ПЯЛ); доля эозинофилов не превышает 20%, лимфоцитов - не более 15%.
При АМП в цитограмме БАС увеличивается доля альвеолярных пигментированных макрофагов, возможно увеличение числа ПЯЛ, эозинофилов и лимфоцитов.
При ОСИП увеличивается общий цитоз, имеют место альвеолярные макрофаги, ПЯЛ, редко наблюдают небольшое увеличение числа лимфоцитов и эозинофилов.
При НСИП увеличивается доля ПЯЛ и лимфоцитов, могут присутствовать эозинофилы, уменьшается концентрация лимфоцитов CD4+, CD8+.
При КОП повышается цитоз, доля ПЯЛ и эозинофилов на ранней стадии развития этой формы ИФА, доля лимфоцитов составляет, как правило, 40-50%, уменьшается доля лимфоцитов CD4+ и CD8+.
При РБ ИБЛ увеличивается доля пигментированных альвеолярных макрофагов, в некоторых наблюдениях увеличивается доля ПЯЛ.
При ЛИП значительную долю в цитограмме занимают лимфоциты.
Следует, однако, отметить, что цитологические изменения при ИФА неспецифичны, проводить дифференциальную диагностику между формами ИФА практически не представляется возможным, однако в сочетании с клиническими, рентгенологическими и патогистологическими результатами можно подойти к правильной постановке диагноза формы ИФА.
Экзогенный аллергический альвеолит
Экзогенный аллергический альвеолит (ЭАА) входит в группу диффузных паренхиматозных заболеваний легких с известной этиологией и относится к гранулематозам. В иностранной литературе заболевание также носит название гиперсенситивного пневмонита. В основе патогенеза ЭАА лежит развитие иммунологической реакции легочной ткани по III (иммунокомплексному) и IV типу при ингаляции аллергена. Этиологическим фактором болезни обычно являются термофильные бактерии, грибы, животные протеины. Другие бактерии и их продукты, амебы и некоторые химические вещества значительно реже являются причиной развития заболевания.
Для экзогенного аллергического альвеолита характерно повреждение эндотелиальных и альвеолярных клеток, лимфогистиоцитарная инфильтрация межальвеолярных перегородок, появление гигантоклеточных гранулем без некрозов, дезорганизация альвеолярных структур. В исходе заболевания - пневмофиброз и формирование сотовых структур. В течении ЭАА выделяют острую и хроническую стадии.
Патологическая анатомия экзогенного аллергического альвеолита. Во всех наблюдениях ЭАА имеют место сходные изменения по типу неспецифической хронической интерстициальной пневмонии. На ранней стадии заболевания процесс локализуется вблизи респираторных бронхиол, окружающие альвеолы остаются неизменными, в более позднюю фазу болезни процесс становится диффузным. В отдельных наблюдениях даже в поздние сроки заметно преобладание инфильтрации вокруг бронхиол с сужением их просвета. Клеточный инфильтрат состоит преимущественно из лимфоцитов, в меньшей степени - плазматических и эпителиоидных клеток; последние часто располагаются в виде мелких скоплений вокруг бронхиол. Как правило, зозинофилы и лейкоциты встречаются в небольшом количестве, фиброз не выражен. Мелкие, ненекротизирующие гранулемы, встречающиеся приблизительно в 75% наблюдений, располагаются в перибронхиолярном интерстиции.
Эти гранулемы, как прввило, нечетко очерчены и состоят из зпителиоидных клеток, гистиоцитов, многоядерных гигантских клеток и лимфоцитов. В ряде наблюдений гранулемы состоят из одних гигантских клеток. Часто в цитоплазме гигантских клеток можно обнаружить двоякопреломляющие кристаллоидные включения игольчатой формы. В одной трети наблюдений описаны изменения в виде облитерирующего бронхиолита с организующейся пневмонией. При этом просветы дистальных бронхиол и часто окружающих альвеол заполнены фибробластическими фокусами с примесью лимфоцитов и нежной стромой. Менее характерно для ЭАА обнаружение фибринозного внутриальвеолярного экссудата с примесью лейкоцитов. Иногда при ЭАА описывают тромбоз альвеолярных капилляров и наличие признаков васкулита. На поздней стадии заболевания, как было показано при аутопсийных исследованиях, легкие значительно изменены, макроскопически могут быть очень плотными, с выраженной мелкой бугристой поверхностью и образованием подплевральных «сот».
Микроскопически для этой стадии заболевания характерен выраженный очаговый и диффузный фиброз межальвеолярных перегородок, иногда с наличием лимфоидных инфильтратов и отдельных гигантских клеток. Гранулем на этой стадии можно не обнаружить. Для хронической стадии ЭАА характерно наличие телец Шауманна с отложением кальция и железа, иногда такие тельца могут быть значительных размеров.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Аллергический пневмонит
Аллергический пневмонит является одной из разновидностей воспаления внутри и вокруг мельчайших воздухоносных мешочков (альвеол) и мельчайших участков дыхательных путей (бронхиол) легких, вызванного реакцией гиперчувствительности на вдыхаемую органическую пыль или реже на химические вещества.
Пыль, содержащая микроорганизмы или белки, может вызывать реакцию гиперчувствительности в легких.
У больных может развиться лихорадка, кашель, озноб и одышка в течение 4-8 часов после повторного воздействия веществ, к которым у них имеется повышенная чувствительность.
Для определения наличия проблем с легкими врачи используют компьютерную томографию (КТ) органов грудной клетки и исследование функции внешнего дыхания.
Вещество, вызывающее реакцию, можно иногда установить с помощью анализа крови. При поражении человека на работе специалист по промышленной гигиене может провести анализ рабочего места для определения провоцирующих веществ.
Лицам, работающим с веществами, способными вызвать реакции гиперчувствительности, во время работы следует использовать защитные средства, такие, как маски.
Лица, которые могут избежать повторного воздействия, обычно выздоравливают, но иногда им для уменьшения воспалительной реакции со стороны легких необходимо принимать кортикостероидные препараты.
При этих реакциях гиперчувствительности Общие сведения об аллергических реакциях Аллергические реакции (реакции гиперчувствительности) представляют собой неадекватный ответ иммунной системы на обычно безвредные вещества. Обычно при аллергии начинают слезиться и чесаться. Прочитайте дополнительные сведенияПричины аллергического пневмонита
Реакции гиперчувствительности в легких могут вызывать большинство веществ. Органическая пыль, которая содержит микроорганизмы или белки, и химические вещества, такие, как изоцианаты, может вызывать развитие аллергического пневмонита. «Легкое фермера», заболевание, которое является следствием многократного вдыхания теплолюбивых (термофильных) бактерий заплесневелого сена, является хорошо известным примером аллергического пневмонита. Еще одним примером является «легкое любителей птиц». Это заболевание возникает при вдыхании пыли из перьев птиц (либо живых птиц, либо из подушек и одеял).
Знаете ли Вы, что.
Реакции гиперчувствительности развиваются только у небольшого количества людей, которые вдыхают эти распространенные виды пыли. В большинстве случаев человек должен неоднократно в течение достаточно длительного времени подвергаться воздействию пыли до появления повышенной чувствительности и в результате — развития заболевания.
Поражение легких возникает в результате повреждения лимфоцитами, разновидностью лейкоцитов Лейкоциты Иммунная система защищает организм от чужеродных или опасных элементов. Такие элементы включают: микроорганизмы (обычно называемые микробами, такие, как бактерии, вирусы и грибки); паразиты. Прочитайте дополнительные сведения . Первое воздействие пыли сенсибилизирует лимфоциты. Затем некоторые лимфоциты способствуют выработке антител, которые играют определенную роль в повреждении тканей. После последующего воздействия антигена другие лимфоциты принимают непосредственное участие в воспалении. Повторное воздействие антигена приводит к хронической воспалительной реакции, которая проявляется увеличением количества лейкоцитов в стенках альвеол и мелких дыхательных путях. Это накопление лейкоцитов постепенно приводит к появлению симптомов и развитию заболевания.
Симптомы аллергического пневмонита
В зависимости от скорости развития симптомов, аллергический пневмонит может быть:
При остром аллергическом пневмоните у людей развивается повышение температуры, кашель, озноб и одышка, как правило, спустя 4–8 часов после повторного воздействия значительного количества вызывающей болезнь органической пыли. Свистящие хрипы отмечаются редко. Если у человека отсутствуют дальнейшие контакты с антигеном, выраженность симптомов обычно уменьшается в течение одного–двух дней, но до полного выздоровления может пройти несколько недель.
Подострый аллергический пневмонит развивается медленнее. Кашель и одышка могут возникать и усугубляться на протяжении нескольких дней или недель. Иногда симптомы могут быть такими тяжелыми, что возникает необходимость в госпитализации человека.
При хроническом аллергическом пневмоните люди повторно контактируют с антигеном в течение месяцев или лет, и это может приводить к рубцовым изменениям в легких (фиброзу). Одышка при физической нагрузке, кашель и утомляемость могут постепенно прогрессировать в течение нескольких месяцев или лет. В конце концов заболевание может привести к развитию дыхательной недостаточности Дыхательная недостаточность Дыхательная недостаточность — это состояние, при котором уровень кислорода в крови становится опасно низким или уровень углекислого газа в крови — опасно высоким. К дыхательной недостаточности. Прочитайте дополнительные сведения . Пожилые люди могут быть более склонны к хроническому, постепенному ухудшению течения заболевания, поскольку они подвергались воздействию антигена в течение длительного периода времени.
Диагностика аллергического пневмонита
Компьютерная томография органов грудной клетки
Диагноз аллергического пневмонита основывается частично на симптомах, клинических особенностях, идентификации (по возможности) вида пыли или других веществ, являющихся причиной проблемы по словам человека, анализе рабочего места, проведенном специалистом по промышленной гигиене, наличии антител в анализе крови, или на сочетании вышеуказанных факторов.
Врачи могут предположить этот диагноз на основании результатов рентгенологического исследования органов грудной клетки. Тем не менее, для подтверждения диагноза обычно требуется провести компьютерную томографию (КТ) органов грудной клетки. Результаты исследования функции внешнего дыхания Исследование функции внешнего дыхания (ИФВД) Исследование функции внешнего дыхания определяет способность легких удерживать воздух, перемещать воздух внутрь и наружу и поглощать кислород. Исследование функции внешнего дыхания лучше подходит. Прочитайте дополнительные сведенияВ неясных случаях, особенно при подозрении на инфекцию, врачи могут взять небольшие кусочки ткани легкого для исследования под микроскопом (биопсия легких). Для получения образца ткани, а также для исследования поверхности легких и плевральной полости может потребоваться введение через стенку грудной клетки зонда с оптической системой ( торакоскопия Торакоскопия Торакоскопия — это визуальный осмотр поверхности легких и плевральной полости с помощью трубки для проведения осмотра (торакоскопа). Торакоскопия используется для осмотра легких и пространства. Прочитайте дополнительные сведения ) или проведение операции, при которой грудная стенка разрезается ( торакотомия Торакотомия Торакотомия — хирургическая операция, во время которой вскрывают грудную клетку для осмотра внутренних органов грудной клетки, взятия образцов тканей для проведения лабораторного исследования. Прочитайте дополнительные сведения ). Иногда вместо (или в дополнение к) взятия ткани с помощью острого инструмента врач, выполняющий бронхоскопию, может промыть легкие жидкостью (бронхоальвеолярный лаваж) для извлечения клеток для исследования.
В редких случаях необходимо проведение анализов крови для определения вещества, вызывающего гиперчувствительность, или для исключения других возможных причин.
Профилактика аллергического пневмонита
Лучшей профилактикой является устранение воздействия антигена, но это может быть неосуществимо (например, если человек не может сменить работу). Устранение или уменьшение количества пыли, ношение защитных масок и использование хорошей системы вентиляции может помочь в профилактике как сенсибилизации, так и повторных приступов заболевания. Однако даже лучшие профилактические меры могут быть неэффективными.
Лечение аллергического пневмонита
Кортикостероиды или иммунодепрессанты
Лица с острым эпизодом аллергического пневмонита обычно выздоравливают при устранении дальнейшего контакта с веществом. При тяжелом эпизоде кортикостероиды, например, преднизон, уменьшают симптомы и могут способствовать уменьшению тяжелого воспаления. Длительные или повторяющиеся эпизоды могут привести к необратимости заболевания и прогрессирующей инвалидизации и требуют длительного подавления иммунитета.
ПРИМЕЧАНИЕ: Это — пользовательская версия ВРАЧИ: Нажмите здесь, чтобы перейти к профессиональной версии
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Какие бывают виды альвеолитов
Под названием альвеолиты подразумевается группа заболеваний воспалительного характера, протекающих в респираторном отделе легкого и поражающих альвеолы. Протекают как самостоятельные болезни или осложнения других патологических процессов. Так альвеолиты сопровождают саркоидоз, СПИД, гепатит, аутоиммунный тиреоидит, цирроз печени, синдром Шегрена.
Какие виды альвеолита выделяют
При длительном воздействии на ткани альвеол токсичными раздражителями возникает хронический воспалительный процесс, что стимулирует образование фиброзной ткани. Альвеолы, в которых начался фиброзный процесс, не участвуют в процессе дыхания. По виду воздействия различных веществ выделяют:
- идиопатический;
- токсический;
- экзогенный аллергический.
Аллергический альвеолит легких вызывается внешними аллергенами:
- термофильными актиномицетами;
- плесенью;
- пылью древесной и шерстяной;
- белковыми антигенами;
- пищевыми антигенами;
- медикаментами.
Попадают в организм раздражители ингаляционными и неингаляционным путем. Существует множество подвидов патологического состояния, разделяемые по виду возбудителя. Выделяются острая, подострая и хроническая формы болезни. Проявляются в значительной мере при длительном контакте с раздражителем. Хорошо поддаются терапии, если исключить аллерген. При долговременных контактах с вредными веществами развивается бронхит, эмфизема легких.
Токсический альвеолит легких возникает из-за воздействия токсических препаратов на дыхательную систему организма, таких как лекарственные химиопрепараты и производственные токсины. Сюда относятся:
- алкирующие цитостатические вещества;
- антибиотики противоопухолевого назначения;
- цитостатики растительного происхождения;
- различные противоопухолевые медикаменты;
- антибактериальные препараты;
- препараты противогрибкового назначения;
- гипотензивные вещества;
- средства от аритмии;
- кислород при длительном вдыхании;
- газы, раздражающие дыхательные пути;
- пары и соли металлов;
- пластмассы;
- нитрогазы.
При длительном воздействии токсинов развиваются патологические осложнения.
Синдром Хаммена-Рича
Альвеолит фиброзирующих легких или синдром Хаммена-Рича или идиопатический фиброз развивается вследствие аутоиммунных отклонений в организме. Болезнь характерна для людей пожилого возраста. Патология прогрессирует. При отсутствии своевременной терапии приводит к дыхательной недостаточности и смерти. Фиброзирующие формы классифицируются по видам пневмонии:
- интерстициальная;
- десквамативная;
- облитерирующий бронхиолит;
- лимфоидная;
- гигантоклеточная.
Как первопричина выступает аутоиммунная реакция организма против собственных клеток. Специалисты отчасти связывают это с наличием вирусной инфекции. В частности, гепатита, вируса Эпштейна-Барра, аденовируса.
Основные признаки и прогнозы
Клиническая картина проявляется одышкой кашлем, выделением значительного количества мокроты, усталостью, болью в мышцах, тахикардией. Для установления точного диагноза врач-пульмонолог назначает клинический анализ крови, рентген грудной клетки, компьютерную томографию, бронхоальвеолярный лаваж, бронхографию, обследование функции внешнего дыхания.
Лечение альвеолита легких назначается медикаментозное, физиотерапевтическое. Рекомендована дыхательная гимнастика, санаторно-курортная терапия. Если не предпринимать активных лекарственных мер, прогноз становится неблагоприятный.
Читайте также:
