Локализация отогенных абсцессов мозга. Возбудители при отогенных абсцессах мозга
Добавил пользователь Alex Обновлено: 27.01.2026
В статье проанализированы современные тенденции в диагностике и лечении отогенных внутричерепных осложнений. Перечислены наиболее оптимальные методы хирургического лечения у больных с данной патологией.
- КЛЮЧЕВЫЕ СЛОВА: диагностика, отогенные внутричерепные осложнения, хирургическое лечение, медикаментозное лечение, otogenic intracranial complications, surgical treatment, medicated treatment, diagnostics
В статье проанализированы современные тенденции в диагностике и лечении отогенных внутричерепных осложнений. Перечислены наиболее оптимальные методы хирургического лечения у больных с данной патологией.
Несмотря на относительно низкую распространенность, отогенные внутричерепные осложнения (ОВО) занимают лидирующие позиции среди причин смертности при заболеваниях ЛОР-органов [1]. Проблемы в значительной степени связаны с ранней диагностикой и тяжелым течением заболевания. Терапия зачастую требует усилий не только оториноларинголога, но и клиницистов смежных специальностей, в частности нейрохирурга и реаниматолога.
Структура ОВО вариабельна. С середины прошлого столетия преобладали тромбоз сигмовидного синуса (38,1%), менингит (35,5%), реже встречались абсцессы мозга (26,3%) [2]. Однако при оценке этих показателей необходимо учитывать высокую частоту комбинированных форм внутричерепных осложнений [4, 5]. Считается, что в среднем на одного такого больного приходится 1,3 различного внутричерепного осложнения. При этом в 39,9% случаев диагностируется менингоэнцефалит, в 37,5% – синустромбоз, в 23,1% – абсцессы мозга (20,8% – абсцесс височной доли головного мозга, 2,3% – абсцесс мозжечка) [3].
В других наблюдениях в 46,4% случаев преобладали отогенные абсцессы мозга, в 37,5% случаев регистрировали менингит, в 8,9% – тромбоз бокового синуса. Частота других внутричерепных осложнений (субдуральная и эпидуральная эмпиема, менингоцеле) составляла 3,6 и 1,8% соответственно [6].
Наряду с высокой частотой отогенных абсцессов (у пяти из десяти больных, поступивших в клинику с ОВО с 1998 по 2007 г.) отмечалась почти такая же встречаемость тромбоза бокового синуса (четверо из десяти пациентов) [7]. Однако подобное распределение различных видов ОВО не является постоянным. В частности, по данным L. Migirov и соавт., самым распространенным осложнением считается менингит (46,4%). За ним следуют абсцесс мозга, эпидуральный абсцесс, тромбоз сигмовидного синуса, субдуральная эмпиема, перисинуозный абсцесс, тромбоз поперечного и кавернозного синуса [6].
Ассоциация менингита и тромбоза бокового синуса чаще встречается при абсцессе мозжечка (41% случаев), реже – при абсцессе мозга (10%) [4].
При осложненном течении острого среднего отита отогенные внутричерепные абсцессы и менингит регистрировались с одинаковой частотой (44%), реже диагностировали синустромбоз (11%) [8].
Распространенность ОВО остается на относительно стабильном уровне. В структуре осложнений доминируют абсцессы мозга и менингиты, что определяет значение этих состояний при диагностическом обследовании и лечении больных.
В большинстве случаев (84,6%) ОВО развиваются на фоне хронического гнойного среднего отита, причем чаще у больных с более чем пятилетней историей воспалительного процесса в среднем ухе [3]. Хронический гнойный средний отит у взрослых ассоциируется с абсцессом мозга, а острый средний отит у детей – с эпидуральным абсцессом [6].
Микрофлора является фактором, определяющим течение отогенного абсцесса мозга и эффективность его лечения. У 58–78% больных с отогенными абсцессами мозга обнаруживаются грамположительные микроорганизмы, грамположительные и грамотрицательные факультативные аэробы [9, 10], а также протей, энтерококки, синегнойная палочка [5, 11]. Вместе с тем результаты бактериологических исследований внутричерепных абсцессов нередко дают отрицательный результат [12]. Например, по данным P. Berlit и соавт., возбудители обнаруживаются лишь в 58% случаев бактериальных абсцессов мозга [9].
Перечисленные обстоятельства ограничивают клиническое значение микробиологических исследований. Кроме того, приходится констатировать, что в большинстве наблюдений возбудители ОВО, в частности абсцессов мозга, устойчивы к широкому спектру антибиотиков.
Клинические симптомы ОВО определяются нозологической формой и локализацией патологического процесса. Как известно, отогенный менингит характеризуется острым началом, гипертермией, изменениями показателей периферической крови (прежде всего повышением уровня лейкоцитов, увеличением скорости оседания эритроцитов (СОЭ)), интенсивной головной болью, сопровождающейся тошнотой, рвотой, менингеальными симптомами (ригидность затылочных мышц, двусторонний симптом Кернига, верхний и нижний симптомы Брудзинского) [2, 13, 14]. Как правило, манифестации симптомов отогенного менингита предшествует более или менее выраженная оталгия, обусловленная острым или хроническим средним отитом.
Важное диагностическое значение при отогенном менингите имеют результаты люмбальной пункции и лабораторного исследования спинномозговой жидкости, демонстрирующие изменение ее цвета (от опалесцирующего до желто-зеленого, гнойного). Повышается давление спинномозговой жидкости (ликвор вытекает из иглы частыми каплями, что соответствует давлению от 200 мм вод. ст., или струей – 500–600 мм вод. ст.), возрастает количество клеточных элементов в ликворе (цитоз) (до нескольких тысяч клеток в 1 мл), а также уровень белка [2, 13–15].
Компьютерная томография (КТ) головного мозга обычно малоинформативна в начальной (острой) стадии менингита. По мере развития внутричерепного осложнения можно дифференцировать контрастное усиление мягкой и паутинной оболочек головного мозга, а также участки пониженной плотности в прилегающих отделах паренхимы мозга, что соответствует участкам инфаркта (некроза), образовавшимся вследствие локального васкулита. Возможна четкая визуализация гидроцефалии – основного осложнения менингита [16].
Кроме того, отмечается высокая вероятность атипичного течения отогенного менингита. Примерно у трети (31,3%) больных отогенным менингитом отсутствуют выраженная головная боль, отчетливые менингеальные симптомы и сдвиги в спинномозговой жидкости [3]. В 5,3% случаев отогенный менингит сопровождается очаговой симптоматикой, что существенно затрудняет его своевременную диагностику [3, 17].
Характерными клиническими симптомами тромбоза (тромбофлебита) сигмовидного синуса являются синдром системной реакции на воспаление, дисциркуляторный и неврологический синдромы. По сути синдром системной реакции на воспаление при отогенном тромбозе сигмовидного синуса является следствием распространения патологического процесса из очага инфекции в височной кости и способен привести к развитию сепсиса, септического шока, полиорганной недостаточности.
- землистый с желтоватым оттенком цвет кожного покрова;
- гипертермия (выше 38°С), ознобы;
- тахикардия (> 90 сердечных сокращений в минуту);
- тахипноэ (увеличение частоты дыхательных движений > 20 в минуту).
В периферической крови наблюдаются лейкоцитоз (> 12 000 в мм³), палочкоядерный сдвиг, увеличение СОЭ.
К дисциркуляторным симптомам тромбоза сигмовидного синуса относятся отечность и болезненность в области заднего края сосцевидного отростка (симптом Гризингера), дефицит наполнения яремной вены на стороне поражения (симптом Гергардта), отсутствие шума при аускультации яремной вены на пораженной стороне. Однако нередко изменения в области сосцевидного отростка становятся следствием мастоидита, а изменения кровотока обусловлены анатомическими особенностями синусов. Это позволяет говорить об ограниченном диагностическом значении перечисленных симптомов [18].
Неврологическая симптоматика при тромбозе сигмовидного синуса обычно связана с развитием внутричерепной гипертензии (наиболее ранние и частые ее симптомы – головная боль, изменения на глазном дне – расширение вен сетчатки, отек сосков зрительных нервов), вовлечением в процесс нижнего каменистого синуса (парез отводящего нерва), распространением патологических изменений на яремную вену (парез языкоглоточного, блуждающего, добавочного нервов). В последнем случае наблюдаются дисфония (парез голосовой складки), поперхивание при глотании (парез мягкого неба), нарушение вкусовой чувствительности [18–20].
Для тромбоза сигмовидного синуса повышение ликворного давления не типично. Однако иногда наблюдается его умеренное, реже выраженное повышение [18].
Существенное диагностическое значение при тромбозе сигмовидного синуса имеют магнитно-резонансная томография (МРТ) и магнитно-резонансная флебография, позволяющие определить повышение интенсивности интраваскулярного сигнала и являющиеся по сути методами выбора в диагностике заболевания [18, 21–23].
Отогенные абсцессы мозга/мозжечка отличаются вариабельностью симптоматики, что нередко затрудняет их раннюю диагностику. Клинические проявления внутричерепных абсцессов во многом определяются стадией развития процесса. Различают скрытую (латентную), явную и конечную (терминальную) стадии.
Начальная стадия соответствует ограниченному энцефалиту (церебриту) и обычно характеризуется не резко выраженными изменениями неспецифического характера на фоне обострения хронического гнойного среднего отита – нелокализованной головной болью, недомоганием. Впоследствии происходит ограничение (барьеризация) воспалительного процесса, сопровождаемое минимизацией клинических проявлений заболевания (латентная стадия). Для этого периода характерно отсутствие какой-либо отчетливой симптоматики. Важными клиническими признаками сформированного абсцесса мозга (явная стадия) являются общеинфекционые (слабость, повышение температуры тела, изменения в периферической крови), общемозговые (головная боль, тошнота, рвота, брадикардия, застойные изменения на глазном дне) и очаговые симптомы. Последние зависят от локализации абсцесса. К признакам абсцесса височной доли относят контрлатеральный гемипарез, центральный паралич лицевого нерва, судороги, атаксию, нарушения вкуса и обоняния, гомонимную гемианопсию, алексию, аграфию, а при поражении доминантной доли – сенсорную и амнестическую афазию. К очаговым симптомам абсцесса мозжечка относят координационные расстройства, понижение сухожильных рефлексов на стороне поражения, появление патологических рефлексов и др. При вторичном гнойном менингите у больных с абсцессом мозга наблюдается менингеальный синдром с характерными изменениями спинномозговой жидкости. Вместе с тем многообразие клинических проявлений отогенного абсцесса мозга, его частое сочетание с другими внутричерепными осложнениями затрудняют своевременную диагностику. Именно поэтому одним из наиболее эффективных методов диагностики отогенных абсцессов мозга является КТ [24–26]. При проведении КТ визуализируется участок мозга пониженной плотности с ровными краями и выраженной зоной перифокального отека, усилением визуализации капсулы при введении контрастного вещества [27].
- получать достоверную информацию при обследовании пациента, находящегося в коме;
- определять стороны первоочередного хирургического вмешательства при отогенном абсцессе мозга у больного с двусторонним средним отитом;
- распознавать абсцесс мозга при множественных ОВО;
- оценивать стадии развития и размеры абсцесса, обоснованно выбирать хирургический доступ для дренирования (удаления) абсцесса;
- осуществлять послеоперационный контроль эффективности лечения [28].
По оценкам экспертов, высокой, сопоставимой с КТ чувствительностью при абсцессах мозга обладает МРТ. При абсцессах мозга на стадии церебрита чувствительность МРТ превышает чувствительность КТ [29].
Обязательный компонент лечения пациентов с ОВО – хирургическая элиминация очага первичного воспаления в среднем ухе. Особое значение имеет раннее отохирургическое вмешательство [30]. В зависимости от анатомических условий, характера и распространенности патологического процесса применяются открытая или закрытая техника вмешательства, тщательное удаление холестеатомы.
При абсцессах мозга срочная операция показана при наличии неврологических симптомов, связанных с увеличением размера абсцесса [31]. Один из распространенных вариантов хирургии при отогенных абсцессах – радикальная мастоидэктомия с эвакуацией (61% случаев) и дренированием (20%) абсцесса, реже (15%) – краниотомия [11]. Последняя, как правило, выполняется при мультифокальных абсцессах и/или отсутствии положительной динамики в состоянии пациента [31]. Этот метод предпочтителен при абсцессе мозжечка [32, 33].
У больных с отогенными абсцессами мозга применяется экстирпация/дренаж абсцесса нейрохирургическим доступом, а после улучшения общего состояния пациента выполняется операция на ухе [26].
Нередко прибегают к пункции абсцесса мозга под контролем интраоперационного ультразвукового сканирования или КТ с аспирацией содержимого. Аспирация целесообразна в тех случаях, когда поражены зоны коры, ответственные за речь, моторную или сенсорную активность, а также когда пациент находится в коме [34, 35].
В целом хирургическое удаление абсцесса у пациентов, перенесших дренирование, показано при снижении когнитивных функций, увеличении внутричерепного давления, отсутствии клинического улучшения и увеличении размеров абсцесса. Несмотря на традиционные принципы, лежащие в основе оперативного лечения и предусматривающие своевременность и радикальность устранения источника инфекции в среднем ухе и абсцесса мозга, особая роль отводится прецизионной технике, современным оптическим системам, нейронавигации [35].
Как показывает опыт лечения больных с отогенными абсцессами мозга (церебритом), крайне важна адекватная антибактериальная терапия, особенно на ранней стадии развития заболевания, когда его можно купировать без хирургического вмешательства [36, 37]. При ОВО антибактериальное лечение надо начинать как можно раньше, до верификации возбудителя. Антибиотик подбирают с учетом эпидемиологической информации – структуры этиологически значимых возбудителей, распространенности резистентных штаммов, высокой вероятности смешанной аэробно-анаэробной инфекции [38].
Антибиотикотерапия при абсцессах головного мозга обычно занимает от шести до восьми недель. Начальный курс, предусматривающий внутривенное введение препарата, часто сопровождается дополнительным пероральным приемом антибиотика в течение двух – шести месяцев. Короткие курсы (три-четыре недели) могут применяться у пациентов, перенесших хирургическое лечение – дренирование полости абсцесса [36].
Высокой бактерицидной активностью в отношении вероятных возбудителей ОВО, способностью создавать эффективные концентрации в спинномозговой жидкости и низкой токсичностью отличаются цефалоспорины третьего поколения (цефотаксим, цефтриаксон) [38, 39]. В частности, цефтриаксон устойчив к действию бета-лактамаз. Это необходимо учитывать при выделении резистентных штаммов, продуцирующих указанные бактериальные ферменты.
Эффективность этиотропной терапии у больных ОВО во многом зависит от антибактериальных препаратов, активных в отношении анаэробов, высеваемость которых при отогенных абсцессах мозга, менингите достигает 80–90%. Доказанной эффективностью в отношении анаэробной инфекции обладает метронидазол, бактерицидная концентрация которого в спинномозговой жидкости достигается уже через час после внутривенного введения одной дозы [38].
В структуре этиологически значимых микроорганизмов при внутричерепной отогенной инфекции (менингит, абсцесс мозга) преобладают пенициллин-резистентные штаммы. В связи с этим особая роль принадлежит карбапенемам – имипенему, меропенему [40]. Отмечается высокая активность меропенема в отношении Streptococcus pneumoniae, Haemophilus influenzae, хорошее проникновение в спинномозговую жидкость, отсутствие в отличие от имипенема токсического действия на центральную нервную систему. По данным проспективного рандомизированного исследования, меропенем характеризуется высокой клинической эффективностью при менингите, сопоставимой с таковой цефотаксима и цефтриаксона [41], и даже превышает активность цефалоспоринов, включая препараты четвертого поколения [42].
Использование хлорамфеникола, несмотря на его активность в отношении гемофильной палочки, пневмококка, облигатных анаэробов, хорошую концентрацию в спинномозговой жидкости (30–60% содержания в сыворотке крови), ограниченно из-за токсичности. Хлорамфеникол показан при лечении больных старшего возраста при выраженной аллергии к бета-лактамам, в том числе цефалоспоринам [38].
При идентификации грамположительной кокковой флоры – стрептококков, полирезистентных штаммов стафилококка – препаратом выбора является ванкомицин. С учетом устойчивости пневмококка к пенициллину и цефалоспоринам ванкомицин назначают при внутричерепных осложнениях до уточнения бактериальной резистентности возбудителя [43]. Однако ванкомицин характеризуется недостаточным проникновением через гематоэнцефалический барьер, в связи с чем целесообразна его комбинация с бета-лактамами [38].
При высокой вероятности инфицирования Pseudomonas aeruginosa предпочтительно назначать цефалоспорины третьего и четвертого поколения (цефотаксим, цефтазидим, цефепим, моксалактам) с тобрамицином [44, 45].
К настоящему времени накоплен определенный опыт применения фторхинолонов при менингитах различной этиологии. Отмечается эффективность ципрофлоксацина, пефлоксацина при внутричерепной инфекции, вызванной грамотрицательной микрофлорой [46]. Однако, несмотря на то что фторхинолоны хорошо проникают в спинномозговую жидкость, их результативность при абсцессах мозга не до конца изучена [40, 47]. Вероятно, это связано с их недостаточной активностью в отношении анаэробов и стрептококков, что ограничивает их использование при абсцессах мозга [48].
В целом при антибактериальном лечении ОВО следует руководствоваться существующими принципами антибиотикотерапии внутричерепных инфекций, используя высокоактивные в отношении большинства этиологически значимых возбудителей препараты, обладающие низкой молекулярной массой, липофильными свойствами и низкой степенью связывания с белками плазмы. Такие антибиотики должны хорошо проникать через гематоэнцефалический барьер и обеспечивать бактерицидный эффект в очаге воспаления. Предпочтение следует отдавать антибиотикам, характеризующимся пролонгированным действием, замедленным выведением из спинномозговой жидкости, низкой токсичностью и не вызывающим нежелательных реакций со стороны центральной нервной системы [38].
Длительность антибиотикотерапии определяется на основании результатов непрерывного мониторинга клинических симптомов заболевания, данных систематической КТ и МРТ.
Эффективность лечения внутричерепных осложнений у пациентов с воспалительными заболеваниями уха в значительной степени зависит от своевременной диагностики, сбалансированного подхода к определению показаний для хирургической элиминации патологического процесса с учетом нозологической формы и стадии болезни, тяжести состояния. С точки зрения эволюции взглядов на антибактериальную терапию при ОВО следует отметить расширение ее возможностей и важность использования в комплексном лечении антибиотиков, активных в отношении этиологически значимых возбудителей и обладающих оптимальными фармакокинетическими свойствами.
Локализация отогенных абсцессов мозга. Возбудители при отогенных абсцессах мозга
Локализация отогенных абсцессов мозга. Возбудители при отогенных абсцессах мозга
Чаще всего абсцессы мозга осложняют течение эпитимпанитов, сопровождающихся холестеатомой (Р. А. Шахнович, 1949; Л. Т. Левин, 1938; В. О. Калина, 1955). При острых воспалениях среднего уха максимальное число абсцессов мозга приходится на затяжные формы отитов — мастоидитов. Не исключена, однако, возможность возникновения этого осложнения при мезотимпанитах и катаральных отитах (Д. С. Грачева, В. О. Калина). Очень редко обнаруживают их спустя несколько месяцев и даже лет после произведенной радикальной операции (В. О. Калина, Штепплер и др.) или после излеченного отита.
В подавляющем большинстве случаев отогенные абсцессы мозга развиваются в близких к больному уху отделах мозга, т. е. в височной доле и мозжечке, причем гнойники большого мозга заметно преобладают над мозжечковыми (П. А. Демидов, Гейман, Кернер). По Р. А. Шахновичу, обе эти локализации наблюдались почти одинаково часто, что зависит, видимо, от малого числа наблюдений.
Значительно реже описаны отогенные абсцессы в затылочной, теменной и лобной долях, в варолиевом мосту, а также в виде редкого исключения на стороне здорового уха (Б. С. Преображенский, Г. Г. Куликовский, В. А. Смирнова, И. И. Потапов и др.). За последние годы значительно чаще стали описываться множественные абсцессы мозга самой различной локализации (А. В. Соболев и А. И. Дейтер; Н.С.Грачева, П.А.Демидов, Ю. А. Папшицкий, Стюарт, О'Бриен, McNelly).
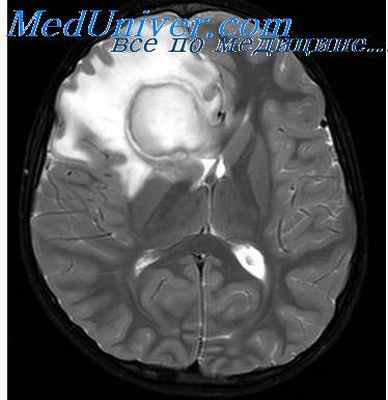
Среди микробов, вызывающих абсцессы мозга, преобладают кокки (В. И. Амитин и др.). В. О. Калина чаще всего находил стрептококков (зеленящий, слизистый, гемолитический), стрептококков в сочетании с анаэробами и со стафилококками, реже стафилококков. Редкими находками являются протей, кишечная палочка, а з единичных случаях—Pseudomonas aeromobacter. и др. Гной в старых абсцессах иногда оказывается стерильным. Может наблюдаться несовпадение флоры абсцесса мозга и ушного гноя (П. А. Демидов). Иногда при повторных исследованиях обнаруживаются иные формы микробов.
Пути распространения инфекции из уха до твердой мозговой оболочки в основном те же, что и при других внутричерепных осложнениях. При височной локализации гнойников преобладает контактный путь; В. О. Калина наблюдал разрушение кости, доходящее до крыши барабанной полости и пещеры, у 53 из 67 больных с абсцессами височной доли мозга. Приблизительно те же соотношения с небольшими колебаниями отмечаются и другими авторами.
Там, где костные изменения отсутствуют, приходится считаться с распространением процесса по сосудистым путям через периваскулярные пространства или тромбированные вены. Возникновение абсцессов височной доли мозга на почве тромбоза венозных пазух твердой мозговой оболочки встречается очень редко. Оно становится возможным при распространении тромбоза поперечной пазухи на вену Тролларда, при тромбозе верхнего каменистого синуса или пещеристой пазухи. Дегисценции в костях черепа, по-видимому, большого значения здесь не имеют.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Абсцесс головного мозга
Абсцесс головного мозга — ограниченное гнойное расплавление вещества мозга т. е. очаговое скопление гноя в веществе мозга.
Причина — попадание стрептококков, стафилококков, пневмококков, реже других микробов в мозговое вещество из гнойных очагов, расположенных в среднем или внутреннем ухе (отогенные абсцессы), придаточных пазухах (риногенные абсцессы), из остеомиелитического очага в костях черепа, флегмоны мягких тканей головы. Т. е. необходим источник инфекции. Главным источником инфекции служат отиты, чаще хронические (около 70% всех абсцессов мозга). У новорожденных могут быть инфекции верхних дыхательных путей матери, обусловлены сепсисом новорожденных, пупочной инфекцией, пневмонией.
Инфекция распространяется из среднего и внутреннего уха двумя путями: по контакту через твердую и мягкую мозговые оболочки или через лимфатические и кровеносные пути. В 16-24% случаев абсцесс возникает в результате бактериальной микроэмболии по кровеносным сосудам (метастатические абсцессы). Основным источником метастазирования являются легкие (абсцедирующие пневмонии, эмпиема, бронхо-эктатическая болезнь, абсцесс легких), реже язвенный бактериальный эндокардит. Бактериальные эмболы могут также попасть через капиллярную сеть легких при пиодермии, флегмонах, остеомиелите трубчатых костей, актиномикозе. Определенную роль играет черепно-мозговая травма, особенно сопровождающаяся переломами или трещинами костей основания черепа, открывая входные ворота для инфекции. Абсцесс головного мозга является частым осложнением сквозного или слепого огнестрельного ранения. Мальчики болеют в 2 раза чаще, чем девочки.
- Начальный период — реакция организма на внедрение в мозговую ткань инфекции — общее недомогание, вялость, снижение аппетита, повышается температура (от субфибрильных цифр — 37.2 — 37.4 и выше), интенсивная головная боль, рвота, высокая температура, менингеальные знаки (боли в шейно- затылочном отделе позвоночника, не возможность достать подбородком до грудной клетки).
Изменения в анализе крови — полинуклеарный лейкоцитоз, повышенная СОЭ, умеренный плеоцитоз в цереброспинальной жидкости. - Латентный период — при высокой вирулентности возбудителя происходит расплавление мозговой ткани и вокруг образовавшейся полости, наполненной гноем, постепенно формируется капсула абсцесса, ограничивая гнойный процесс (через 4-6 нед), состояние больного улучшается, ребенок становится более активным, исчезают жалобы.
- Манифестная стадия — клинически явная стадия, к выходу в нее способствуют ряд факторов: легкая травма, например головы, различные острые заболевания, например ОРЗ, ОРВИ и т. д.
- Крайняя стадия — терминальный период — летальность около 1/3 больных. Особенно при множественных абсцессах мозга, когда идет распространение на ликворную систему и оболочки мозга (дети 3 – 4 лет).
Клинически, можно выделить несколько групп симптомов при абсцессе головного мозга:
1. Воспалительные, что описаны выше.
2. Симптомы повышения внутричерепного давления у детей, особенно 5-7 лет — быстрое увеличение размеров черепа, за счет чего длительно отсутствуют головные боли. На рентгене черепа видно расхождение швов (коронарного, сагиттального, более выраженные пальцевые вдавления), в итоге, сильные головные боли и рвота, частая и многократная.
3. Очаговые симптомы, зависят от локализации абсцесса. Например, он располагается в больших полушариях — возникают двигательные расстройства и судорожные припадки. Иногда судорожные припадки могут быть одним из первых проявлений данного заболевания, особенно у мальньких детей.
Для диагностики используют: компьютерную, магнитно-резонансную томографию, церебральную ангиографию.
Дифференцированная диагностика абсцесса мозга с очаговым менингоэнцефалитом или менингитом, при этом решающую роль играют данные эхоэнцефалографии (смещение срединных структур мозга при супратенториальном абсцессе) и компьютерная томография. Последняя позволяет отличить абсцесс от опухоли мозга.
Существуют различные способы лечения абцесса головного мозга:
- Метод Спасокукоцкого-Бакулева заключается в повторных пункциях (от 2 до 13) с отсасыванием гноя и введением в полость абсцесса антибиотиков и дезинфицирующих веществ. Практически нет противопоказаний, нет необходимости удалять рубцово-сморщенную капсулу при выздоровлении, у меленьких детей пунктировать можно через не заращенный родничок, или разошедшийся шов. Не эффективно, лишь при многокамерных и множественных абсцессах.
- Метод Н. Н. Бурденко — удаление абсцесса вместе с хорошо сформировавшейся капсулой. Применяют у детей среднего и старшего возраста.
- Наиболее старым является метод широкого вскрытия и последующего дренирования абсцесса. Когда используют эластический катетер, через который периодически промывают и вводят в полость антибактериальные средства.
До и после операции необходимо назначать массивные дозы антибиотиков.
При одиночных абсцессах после операции выздоровление наступает в 70-80% случаев.
Абсцесс головного мозга
Абсцесс мозга (код по МКБ-10 G06.0) - скопление гноя в полости черепной коробки. Путями проникновения инфекции в головной мозг служат гематогенный, открытая, проникающая ЧМТ, гнойно-воспалительный процесс в носовой полости, ушах, инфицированные раны при оперативных вмешательствах.

Содержание статьи
Причины гноя в головном мозге
Спектр возбудителей, которые вызывают патологию, довольно широк. Сюда относят грибы, бактерии, паразитов. В 30 процентов случаев причиной могут быть микст-инфекции. В полости обнаруживаются стрептококки и анаэробные микроорганизмы.
Для формирования абсцесса требуется одновременно снижение иммунитета и патогенный возбудитель. Гнойное воспаление возникает в результате:
- воспаления в легких: эмпиема, хроническая пневмония, хронический, острый бактериальный эндокардит, сепсис;
- ЧМТ;
- патологий лор-органов: гнойно-воспалительные процессы в среднем, внутреннем ухе, носовых пазухах;
- осложнений после операций возникают у ослабленных, тяжелых больных;
- инфекций ЖКТ;
- сепсиса;
- острого, хронического бактериального эндокардита.
Запишитесь на онлайн консультацию, если вас интересуют возможные причины развития абсцесса головного мозга. Наши врачи дистанционно ответят на все интересующие вопросы, помогут собрать необходимый пакет документов для прохождения обследования, составят список необходимых анализов.
Классификация патологии
В нейрохирургии используется клиническая классификация патологии. По этиологическим факторам выделяют:
Патогенные факторы попадают через кровь
Возникают при травмах головы мозгового и лицевого отделов
Оториногенные (риногенный, отогенный)
При воспалительных заболеваниях ЛОР-органов
В результате выполнения медицинских манипуляций
По локализации различают абсцессы лобной доли, теменной, височной, затылочной доли, мозжечка. По отношению к веществу мозга, оболочкам: эпидуральные, субдуральные, внутримозговые, перивентрикулярные. По пути распространения:
- контактные;
- гематогенные;
- постнейрохирургические;
- посттравматические;
- неизвестной этиологии.
Пример Девочка 9 лет госпитализирована в нейрохирургическое отделение. Жалобы: умеренная головная боль, тошнота, слабость, вялость, боль в области правого уха, субфебрильное повышение температуры тела. На КТ головного мозга - объемное образование правого полушария мозжечка. Отоларинголог выявил остаточные явления острого среднего отита справа. МРТ с контрастом - абсцесс с капсулой в правом полушарии мозжечка. Назначено хирургическое вмешательство - трепанация задней черепной ямки справа, полное удаление инкапсулированного абсцесса. Реабилитационный период без патологий. Назначено лечение.
Симптомы абсцесса головного мозга
Признаки абсцесса - головная боль, рвота, тошнота, сонливость, появление судорожных припадков. В зависимости от места расположения клинические признаки следующие афазия, гемипарез, атаксия.
Стадии абсцесса
Начальная или энцефалитическая стадия характеризуется легкой головной болью, вялостью, повышением температуры до 37, 5 градусов, тошнота, рвота.
2 стадия - латентная проявляется вялостью, бледностью, отсутствием аппетита, повышения температуры не наблюдается.
3 стадия - манифестная. Характеризуется картиной тяжелого заболевания с быстрым прогрессирующим ухудшением.
4 стадия - терминальная - возникает при прорыве абсцесса в субарахноидальное пространство, желудочки головного мозга.
Появлению сильных головных болей предшествует увеличение абсцесса, отек мозга, повышение ВД. При перкуссии пораженной области обнаруживается локальная болезненность.
Запишитесь на онлайн консультацию, если вас интересуют признаки проявления абсцесса головного мозга. Наши врачи дистанционно изучат анамнез заболевания, выслушают жалобы, посоветуют клиники для прохождения обследования, при необходимости предоставят второе мнение независимых экспертов.
Диагностика заболевания
Для постановки точного диагноза при подозрении на абсцесс головного мозга необходим неврологический осмотра, дополнительные исследования. КТ, МРТ головного мозга укажут на наличие патологического очага. При необходимости внутривенно вводится контраст. На снимках обнаруживаются полости, заполненные контрастом. БАК, люмбальная пункция (ликвор при абсцессе имеет сниженную концентрацию глюкозы, увеличение концентрации белка, плейоцитоз), серологические тесты необходимы для дифференциальной диагностики, выявления возбудителя.
Осложнения абсцесса
Последствия перенесенного абсцесса головного мозга могут быть в виде нарушения памяти, социальной адаптации, речи, появление эпилептических припадков, гемипареза.
У детей могут развиваться мнестико-интеллектуальные нарушения.
Самыми опасными являются:
- дислокационный синдром;
- энцефалопатический очаг;
- сепсис;
- системная воспалительная реакция;
- разрыв абсцесса.
Важно! Летальный исход возможен при самопроизвольном разрыве абсцесса. Гной попадает в желудочковую систему. развивается вентрикулит или воспаление стенок желудочков головного мозга.
Лечение заболевания
Консервативное лечение показано при размере абсцесса до 3 сантиметров в диаметре. В основе лежит эмпирическая антибактериальная терапия.
Если абсцесс располагается в желудочковой системе, растет ВД - это является показанием к оперативному вмешательству. Противопоказаниями являются: расположение патологического очага в жизненно важных структурах головного мозга.
После посева содержимого абсцесса, медикаментозное лечение необходимо корректировать.
Хирургические операции проводятся путем дренирования путем установки в полость абсцесса катетера. Трепанация черепа с полным удалением абсцесса и капсулы показана:
- при газосодержащих абсцессах;
- при локализации патологического очага в мозжечке;
- при неэффективности аспираций;
- при посттравматических абсцессах.
Выбор методов терапии зависит от объема, расположения, наличия капсулы, состояния здоровья пациента.
Частые вопросы
Проявляется амнестической, сенсорной афазией. Это означает, что пациент не может назвать предмет - только описывает его. При сенсорной афазии человек не понимает что ему говорят, его речь становится невнятной.
Это происходит в двух случаях. При разрыве абсцесса и в результате прободения. В обоих случаях требуется срочное оперативное вмешательство.
Прогноз зависит от возбудителя, его чувствительности к антибиотикам, количества абсцессов, их локализации, размеров. процент летальных исходов составляет 10 процентов. Инвалидами становятся 50 процентов пациентов. У выживших развивается эпилептический синдром.
Показана диета, повышающая иммунитет. Назначается на три месяца. Меню составляют преимущественно овощи, фрукты, белковые блюда, зелень. Следят за тем, чтобы не было дефицита микро- и макроэлементов, витаминов.
Заключение эксперта
Ограниченное скопление гноя в черепной коробке получило название абсцесс головного мозга. Может быть внутримозговым, эпидуральным, эпидуральным. Возбудитель попадает в головной мозг через кровь, открытые травмы черепа. Диагностика проводится при помощи КТ, МРТ, осмотра у невролога. Терапия - консервативная и оперативная. принцип лечения зависит от многих факторов.
Отогенный абсцесс мозга и мозжечка
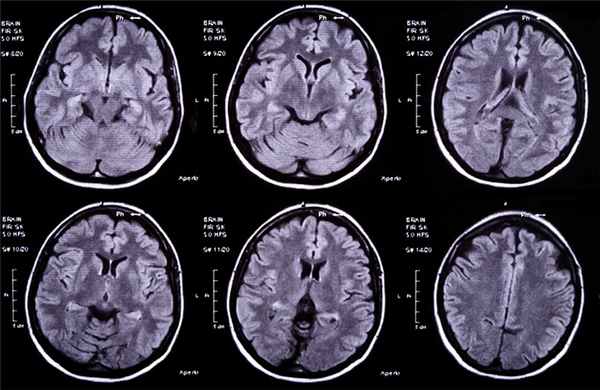
Отогенными абсцессами мозга и мозжечка называют полости в непосредственно в самом мозге или мозжечке, которые заполнены гноем, и отграничены от окружающей мозговой ткани соединительнотканной капсулой или воспалительно-размягченным веществом мозга.
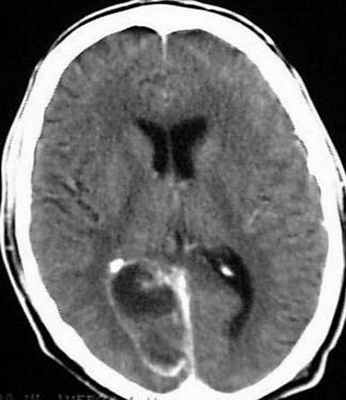
В зависимости от срока возникновения, отогенные абсцессы делят на ранние и поздние, которые формируются позднее чем через 3 месяца. Ранние абсцессы последовательно проходят следующие стадии:
- Гнойно-некротический энцефалит;
- Формирование пиогенной капсулы;
- Манифестация абсцесса;
- Терминальная стадия абсцесса мозга.
Поздние абсцессы подразделяются на быстро и медленно развивающиеся, а также бессимптомные формы.
Причины возникновения и течение болезни
Местом локализации отогенных абсцессов являются височная доля мозга и мозжечок, расположенные в непосредственной близости от очага инфекции. На стадии энцефалита (1-3 дня) вокруг кровеносных сосудов развивается местная воспалительная реакция, которая сопровождается отёком тканей мозга и образованием некротической зоны. На поздней стадии энцефалита (4-9 день) в мозговой ткани наблюдается максимальный отёк, размеры некроза увеличиваются, и происходит формирование гноя. Вокруг зоны воспаления из фибробластов формируется ретикулярная сеть, являющаяся предшественником коллагеновой капсулы, т.е. той капсулы которая будет окаймлять абсцесс мозга.
На ранней стадии формирования капсулы (1-13 день) происходит уплотнение коллагенновой сети, а некротический центр изолируется от окружающего его мозгового вещества. На поздней стадии формирования капсулы, происходящей на 14 день или позже, абсцесс имеет следующие 5 слоёв:
- некротический центр;
- периферическую зону воспалительных клеток и фибробластов;
- коллагеновую капсулу;
- область вновь образованных сосудов;
- область реактивного глиоза с его отёком.
Для того чтобы капсула хорошо сформировалась нужно две недели. На её формирование оказывают влияние множество факторов: источник инфекции, вид возбудителя, состояние иммунитета пациента, применение антибиотиков и глюкокортикостероидов.
Клиническая картина
Клиническая картина зависит от места локализации абсцесса и его размера, стадии развития патологического процесса, реакции окружающих тканей. В течение заболевания имеется 4 стадии: начальная, латентная, явная и терминальная.
Начальная стадия продолжается от одной до двух недель и называется энцефалической стадией абсцесса мозга. Для неё характерны такие симптомы, как вялость, высокая температура тела, головная боль, тошнота и рвота.
Продолжительность латентной стадии в среднем 2 недели. Она характеризуется 4-мя группами симптомов.
К первой группе относится проявления, которые характерны для нагноительных процессов: отсутствие аппетита, вялость, задержка стула, неприятный запах изо рта, истощение, «обложенность» языка, изменения в составе крови, характерные для воспалительного процесса.
Ко второй группе относятся общемозговые симптомы: головная боль, брадикардия (снижение частоты сердечных сокращений ниже 60 ударов), ригидность затылочных мышц, положительные симптомы Кернига и Брудзинского.
В третьей группе представлены симптомы нарушения деятельности проводниковых систем и подкорковых ядер: гемипарезы (парез одной половины тела) и гемипараличи, парез лицевого нерва по центральному типу, судорожные припадки, парез глазодвигательного нерва, пирамидные симптомы (Бабинского, Оппегейма и т.д.).
Четвертая группа симптомов очень важна для определения локализации процесса и отражает гнёздную симптоматику. Если у праворуких пациентов появляется амнестическая и сенсорная афазия (расстройство речи), то это свидетельствует о том, что абсцесс локализуется в области левой височной доли мозга. Если у больных отмечается атаксия (нарушение координации движений) и головокружения, то вероятнее всего абсцесс располагается в правой височной доле и распространяется на проводящий путь, который связывает правую височную долю и левый мозжечок. Также могут отмечаться психические расстройства эмоционального и личностного характера, которые проявляются эйфорией или депрессивным состоянием, отсутствием критического отношения к своей болезни, психомоторным возбуждением, негативизмом (противостояние и противоречие другим людям). При поражении правой височной доли важным признаком является нарушение полей зрения – гемианосмия, с выпадением одноименных половин зрения каждого глаза.
При абсцессе мозжечка наблюдается снижение тонуса мышц с пораженной стороны. Основным признаком является атаксия, которую обычно обнаруживают при ходьбе и выполнении координационных проб (пальце-пальцевая, пальценосовая, адиадохокинез (неспособность выполнять быстрые, чередующиеся движения), исследование в позе Ромберга). Характерными являются падения и промахивания со стороны пораженного мозжечка. Очень показательным является нистагм (непроизвольное движение глазных яблок), направленный вверх и в обе стороны, нередко множественный.
При исследовании крови выявляется умеренный нейтрофильный лейкоцитоз, увеличенное СОЭ. При неосложненном абсцессе цереброспинальная жидкость вытекает под большим давлением. Чаще всего она бывает светлой и имеет умеренный сдвиг: незначительный плеоцитоз (увеличение числа клеток) до уровня 100-200 клеток в 1 мкл. и умеренное повышение белка. В случае прорыва абсцесса в субарахноидальное пространство спинномозговая жидкость становится гнойной. При абсцессе мозжечка при взятии спинномозговой пункции жидкость нужно выпускать медленно и небольшими порциями, чтобы избежать вклинивания ствола мозга в затылочное отверстие.
На терминальной стадии развития заболевания проявляют себя дислокационные симптомы: анизокория (неравные размеры зрачков), ограничение взора, нарушение ритмичности дыхания, потеря сознания. Продолжительность этой стадии абсцесса мозга и мозжечка составляет несколько дней и заканчивается смертью пациента. При этом наблюдается нарастающий отёк мозга, паралич центров, имеющих жизненно важное значение, или прорыв абсцесса в желудочки мозга. Довольно редко прорыв абсцесса в желудочки мозга и гнойный вентрикулит (воспаление желудочков мозга) заканчиваются благоприятным исходом.
Диагностика
Для того чтобы провести точную диагностику места расположения абсцесса мозга и мозжечка, проводят компьютерную и магнитно-резонансную томографию головного мозга. При проведении компьютерной томографии выявляется тонкая, гладкая стенка абсцесса, которая имеет правильные контуры. Магнитно-резонансная томография позволяет также определить капсулу абсцесса. Если нет возможности провести вышеперечисленные виды исследования, можно провести пневмоэнцефалографию или радиоизотопную сцинтиграфию головного мозга.
Абсцесс мозга и мозжечка следует отличать от гнойного менингита, негнойного локальногоэнцефалита, серозного лептоменингита (арахноидита), гнойного лабиринтита. При менингите наблюдается высокая температура и тахикардия (увеличение частоты сердечных сокращений), а при абсцессе температура тела субфебрильная и отмечается выраженная брадикардия. Больные менингитом возбуждены, а при абсцессе сонливы и заторможены, на глазном дне имеется характерный «застойный сосок». Различить менингит и абсцесс можно при исследовании спинномозговой жидкости: при менингите будет высокий плеоцитоз, а при абсцессе наблюдается умеренный плеоцитоз и увеличение количества белка. При арахноидите отсутствуют изменения в спинномозговой жидкости. В отличие от энцефалита при абсцессе мозга симптомы интоксикации отсутствуют.
Лечение
При этом заболевании необходима срочная госпитализация в лор-стационар, где пациенту в обязательном порядке проведут хирургическую санацию уха с дренированием абсцесса мозга и мозжечка.
Прогноз
Прогноз на выздоровление зависит от своевременности диагностики, правильности применения комплекса антибиотиков широкого спектра действия, а также других необходимых лекарственных средств.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:
