Локализованная фиброзная опухоль плевры (ЛФОП) на рентгенограмме, КТ
Добавил пользователь Alex Обновлено: 31.01.2026
Когда заживление протекает неправильно, могут возникать рубцовые изменения, приводящие к тому, что орган не может функционировать в полном объеме.
Соответственно, фиброз легких представляет собой рубцовые изменения ткани легких. Количество клеток, способных насыщать кровь кислородом, уменьшается. Следовательно, снижается дыхательная эффективность — развивается дыхательная недостаточность, приводящая к интоксикации, сначала при нагрузке, при усугублении течения заболевания — в покое, а далее — даже во сне. Рубцовая ткань в легких не только обладает пониженными функциональными свойствами, но и служит прекрасной средой для развития присоединенных инфекций, например, таких как бактериальная (пневмококковая или стафилококковая) пневмония.
Фиброз легких — это исход воспаления тканей во время интерстициального (то есть с поражением межклеточной соединительной ткани) заболевания легких. К причинам развития подобного заболевания могут относиться травмы легких, высокая загрязненность окружающей среды, курение, вдыхание наркотических веществ, плесени, органической, асбестовой, кварцевой и угольной пыли, инфекционные, аутоиммунные, вирусные заболевания и их осложнения — бронхит, туберкулез, пневмония, COVID-19 и многое другое.
Еще недавно синонимом самих интерстициальных заболеваний был пневмофиброз, но, к счастью, было установлено, что не все варианты таких заболеваний легких являются фиброзирующими.
Самый сложный и практически не поддающийся лечению — первичный, или идиопатический фиброз легких — быстро прогрессирующее фиброзирующее заболевание легких, причина которого неизвестна.
Симптомы фиброза легких
Легочный фиброз характеризуется симптомами одышки и сухого кашля (редко продуктивного — с мокротой) при физической нагрузке, непрекращающейся болью в области грудной клетки, быстрой утомляемостью на фоне затрудненного дыхания, похудением без изменения диеты. При аускультации легких (выслушивании с помощью фонендоскопа) выявляются ранние (в фазе вдоха) инспираторные, то есть дыхательные хрипы, чаще всего локализующиеся в нижних задних зонах легких.
Фиброз может развиваться как в одном легком, так и в двух одновременно. Также возможны очаговая и тотальная формы фиброза. При тотальной форме зачастую требуется оперативное вмешательство, так как поражена большая часть легких. При очаговой форме изменения носят локальный характер.
КТ-диагностика фиброза легких
Золотой стандарт диагностики фиброза легких — компьютерная томография высокого разрешения. КТ-диагностика легочного фиброза позволяет достоверно выявить степень поражения легких, определить локализацию рубцовой ткани. Этот метод диагностики признан одним из самых чувствительных неинвазивных методов выявления легочного фиброза. Так, проведенные сравнительные исследования уже в 1990 году показали, что фиброз легких с помощью компьютерной томографии в режиме высокого разрешения (КТВР) был обнаружен в 91% случаев и только в 39% — с использованием рентгенографии органов грудной клетки.
При наличии фиброза легких в серьезной стадии на КТ виден паттерн (термин, принятый для обозначения патологических признаков в медицине) так называемого «сотового» легкого — это состояние видно на сканах как однотипные, расположенные в несколько рядов кисты, содержащие воздух, в пораженных частях одного или обоих легких. На ранних стадиях легочного фиброза подобная картина не наблюдается, поэтому потребовался поиск признаков на КТ, позволяющих выявить болезнь в ее начале. Одним из таких признаков оказалось наличие на снимках картины «матового стекла» — очагов незначительного уплотнения легочной ткани. Также специфические признаки фиброза у пациента можно обнаружить при проведении КТ легких с функциональными пробами. Так, один из признаков — субплевральное усиление периферического легочного интерстиция — ранее считался признаком отсутствия патологии. Подобные изменения практически невозможно отследить при помощи других методов аппаратной диагностики.
На данный момент точность методов КТ-диагностики растет благодаря введению новых протоколов исследований и тщательного изучения результатов многочисленных исследований. При этом ведущая роль в диагностическом процессе отводится врачу-рентгенологу, который трактует видимые изменения как легочный фиброз или его отсутствие. Поиск ранних лучевых признаков фиброзирующей болезни легких — ключевой момент для своевременного назначения противофибротической терапии.
Также именно мультисрезовая КТ при поставленном диагнозе используется для оценки скорости прогрессирования заболевания, выявления благоприятного и неблагоприятного типов фиброзных изменений, успеха лечения и правильности подбора терапевтический препаратов.
Солитарная фиброзная опухоль плевры (СФОП)
Второе по частоте первичное новообразование плевры, < 5% опухолей плевры.
Новообразования с аналогичным гистологическим строением выявляются в легких, средостении, перикарде, молочных железах и прочих органах вне грудной клетки
Синонимы:
- Солитарная фиброзная опухоль плевры (СФОП)
- Локализованная фиброзная опухоль плевры (ЛФОП)
- Фиброма плевры
Терминология:
Термин «локализованная мезотелиома» является некорректны так, как локализованная фиброзная опухоль плевры происходит из субмезотелиальных тканей.
Термин «доброкачественная фиброзная опухоль» является некорректным так, как в 12–37% случаев локализованные фиброзные опухоли плевры являются злокачественными.
Патология:
Этиология:
- Не установлена, развитие не связано с курением, воздействием асбеста и прочих канцерогенных веществ.
Макроскопические патоморфологические и хирургические особенности:
- Мягкотканная опухоль с четким дольчатым краем.
- Различный размер в диапазоне от 1 до 39 см.
- Обычно формируется в висцеральном листке плевры.
- Часто выявляется сосудистая ножка (до 50% случаев).
- На срезе поверхность серовато‐белая,структура извитая или узловатая.
- Зоны некроза, кровоизлияние, кистозная дегенерация; обычно встречаются в крупных или злокачественных ЛФОП.
Микроскопические особенности:
- Происходит из субмезотелиальной соединительной ткани.
- Высокодифференцированное новообразование; вариабельное гистологическое строение.
- Овоидные или веретеновидные клетки, круглые или овальные ядра.
- Скудная цитоплазма, контур клетки неразличим.
- Клетки окружены различным количеством коллагеновых волокон.
- Хаотичное расположение опухолевых клеток.
- Гиперклеточные зоны с крупными сосудами, напоминающими оленьи рога (по типу гемангиоперицитомы).
Критерии злокачественности:
- Гиперклеточность:
- Полиморфизм > 4 митозов в 10 полях зрения под большим увеличением.
- Положительная реакция на CD34 и bcl‐2.
Клиника:
Проявления:
Наиболее частые проявления:
- До 50% опухолей характеризуются бессимптомным течением; небольшие ЛФОП.
- Крупные ЛФОП обычно характеризуются наличием симптомов.
- − Кашель, одышка, боли или дискомфорт в груди.
Другие симптомы:
- Озноб, потливость.
- Слабость.
- Потеря веса.
Паранеопластические синдромы, обычно встречаются при крупных ЛФОП.
Синдром Деге–Поттера: продукция инсулиноподобного фактора роста II.
- Гипертрофическая остеоартропатия, 17–35% случаев.
Синдром Пьера Мари–Бамбергера: продукция вещества, подобного гормону роста.
Локализованная фиброзная опухоль плевры (ЛФОП) на рентгенограмме, КТ
а) Терминология:
• Локализованная фиброзная опухоль плевры (ЛФОП)б) Лучевые признаки локализованной фиброзной опухоли плевры:
• Рентгенография:
о Узелок или объемное образование различного размера
о Прилежат к плевре; симптом неполного контура
• КТ:
о Четкий дольчатый контур
о Периферическое объемное образование гетерогенной плотности, характеризующееся отсутствием местнодеструирующего роста и лимфаденопатии
о Очаги низкой плотности: кистозные изменения, кровоизлияние, зоны некроза
• МРТ:
о Позволяет исключить местнодеструирующий рост
о Гетерогенная интенсивность сигнала на Т1ВИ и Т2ВИ
о Гипоинтенсивный сигнал на Т2ВИ: фиброзные перегородки, капсула опухоли
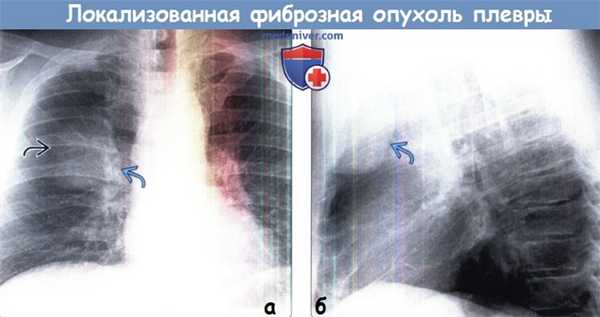
о Гиперинтенсивный сигнал на Т2ВИ: кистозные изменения, кровоизлияние, зоны некроза(а) Пациент с локализованной фиброзной опухолью плевры (ЛФОП). При рентгенографии органов грудной клетки в ПП проекции в средних отделах правого легочного поля определяется объемное образование с дольчатым контуром. Его медиальный край имеет четкий контур, латеральный — нечеткий.
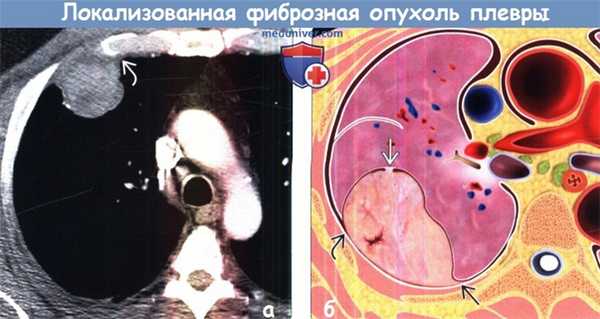
(б) У этого же пациента при рентгенографии органов грудной клетки в боковой проекции видно, что образование прилежит к плевре в области перед -ней грудной стенки, а его задний контур является четким. Данная картина соответствует симптому неполного контура и свидетельствует в пользу внелегочной локализации образования. (а) У этого же пациента при КТ с контрастным усилением определяется локализованная фиброзная опухоль плевры (ЛФОП) с дольчатым контуром, гетерогенно накапливающая контрастное вещество. Опухоль образует тупой угол с прилежащей плеврой.
(б) На рисунке изображены макроскопические особенности локализованной фиброзной опухоли плевры (ЛФОП). Образование короткой ножкой прикрепляется к висцеральному листку плевры и на срезе характеризуется извитым узловым строением и наличием очагов некроза. Характерным признаком является образование тупого угла с прилежащей плеврой, однако в случае крупных опухолей при томографии может выявляться и острый угол.в) Патоморфология:
• Происходит из субмезотелиальной соединительной ткани
• В большинстве случаев формируется в висцеральном листке плевры
• Часто характеризуется наличием ножки (50%)
• Объемное образование с дольчатым контуром и извитым волокнистым строением
• Высокодифференцированное новообразование; вариабельные гистологические особенностиг) Клинические аспекты локализованной фиброзной опухоли плевры:
• Широкий возрастной диапазон; средний возраст: 50-57 лет
• До 50% случаев протекают бессимптомно
• Крупные ЛФОП обычно характеризуются наличием симптомов:
о Кашель, одышка, боли или дискомфорт в груди
о Неспецифические жалобы
о Паранеопластические синдромы
• Лечение и прогноз:
о Радикальная резекция обычно приводит к излечению о Благоприятный прогноз
о Рекомендовано долговременное динамическое наблюдение методами лучевой диагностики(а) Мужчина 60 лет со случайно выявленной ЛФОП в междолевой щели правого легкого, жалоб не предъявлял. При рентгенографии органов грудной клетки в ПП проекции в данной области определяется образование овоидной формы, характеризующееся симптомом неполного контура: верхний край четкий нижний - нечеткий.
(б) У этого же пациента при КТ с контрастным усилением на реконструкции в коронарной плоскости подтверждается локализация ЛФОП в главной междолевой щели правого легкого. Следует отметить сужение образования по направлению к медиальному и латеральному его краям вдоль главной междолевой щели. В большинстве случаев ЛФОП происходят из висцерального листка плевры. (а) Женщина 80 лет со случайно выявленной ЛФОП, жалоб не предъявляла. При рентгенографии органов грудной клетки в ПП проекции в средних отделах левого легочного поля определяется объемное образование овоидной формы, характеризующееся симптомом неполного контура (четкий медиальный контур и нечеткий латеральный).
(б) У этой же пациентки при нативной КТ визуализируется мягкотканное объемное образование гомогенной структуры, прилежащее к заднелатеральным отделам плевры слева под тупым и острым углами. При нативной КТ небольшие ЛФОП часто характеризуются гомогенной структурой. (а) При рентгенографии органов грудной клетки в ПП проекции в средних и нижних отделах левой половины грудной полости определяется крупная ЛФОП. Также выявляются левосторонний плевральный выпот, инверсия левого купола диафрагмы и объемное воздействие на желудок.
(б) У этого же пациента при КТ с контрастным усилением визуализируется ЛФОП, прилежащая к базальным отделам левого легкого. В структуре опухоли выявляются сосуды, накапливающие контрастное вещество Также определяются левосторонний плевральный выпот и ателектаз левого легкого. Мультипланарная реконструкция позволяет оценить диафрагму и подтвердить локализацию крупной ЛФОП в грудной полости. (а) Женщина 70 лет с локализованной фиброзной опухолью плевры (ЛФОП) в нижних отделах грудной полости, жалоб не предъявляла. При рентгенографии органов грудной клетки в ПП проекции в правом реберно-диафрагмальном углу определяется едва заметный мягкотканный узелок с четким медиальным контуром.
(б) Через шесть лет у этого же пациента при рентгенографии органов грудной клетки в ПП проекции визуализируется выраженное увеличение локализованной фиброзной опухоли плевры (ЛФОП). Образование характеризуется четкими верхним и медиальным контурами и нечеткими латеральным и нижним контурами. Симптомы по-прежнему отсутствовали. (а) У этого же пациента при нативной КТ определяется локализованная фиброзная опухоль плевры (ЛФОП) периферической локализации: шаровидное мягкотканное объемное образование с четким контуром, прилежащее к латеральным отделам плевры справа. Следует отметить возможное наличие опухолевой ножки , выступающей в главную междолевую щель правого легкого.
(б) Мужчина 61 года с локализованной фиброзной опухолью плевры (ЛФОП) . При КТ с контрастным усилением в нижних отделах правой половины грудной полости визуализируется крупное объемное образование с дольчатым контуром, прилежащее к диафрагмальной плевре. Гетерогенный характер контрастирования опухоли обусловлен наличием кровеносных сосудов. (а) У этого же пациента при КТ с контрастным усилением видно, что образование интимно прилежит к диафрагмальной плевре. Также выявляются питающие опухоль сосуды. Кровоснабжение локализованной фиброзной опухоли плевры (ЛФОП) часто осуществляется через опухолевую ножку, которая визуализируется в 50% случаев.
(б) У этого же пациента при КТ с контрастным усилением на реконструкции в коронарной плоскости выявляется овоидная локализованная фиброзная опухоль плевры (ЛФОП) с дольчатым контуром, которая прилежит к диафрагмальной плевре справа. Также определяются сосуды, идущие к опухоли от диафрагмальных артерий и накапливающие контрастное вещество. (а) При КТ с контрастным усилением определяется крупная локализованная фиброзная опухоль плевры (ЛФОП), прилежащая к латеральным отделам плевры слева. Гетерогенный характер контрастирования образования обусловлен характерной извитой узловой структурой.
(б) При КТ с контрастным усилением визуализируется крупная локализованная фиброзная опухоль плевры (ЛФОП), гетерогенно накапливающая контрастное вещество за счет наличия зон пониженной плотности, которые соответствуют зонам некроза. Следует отметить объемное воздействие образования на прилежащие отделы легкого и небольшой левосторонний плевральный выпот. Опухоль образует острый угол - с прилежащей плеврой. Плевральный выпот встречается при злокачественной локализованной фиброзной опухоли плевры (ЛФОП). (а) Мужчина 67 лет после резекции злокачественной локализованной фиброзной опухоли плевры (ЛФОП) на широком основании, расположенной в правой половине грудной полости. При КТ с контрастным усилением на реконструкции в коронарной плоскости определяются множественные небольшие узелки в плевре справа, а также небольшой правосторонний плевральный выпот, соответствующий рецидивирующей опухоли.
(б) У этого же пациента при КТ с контрастным усилением на реконструкции в сагиттальной плоскости визуализируются множественные узелки в плевре справа, а также ее утолщение, что соответствует рецидивирующей локализованной фиброзной опухоли плевры (ЛФОП). После резекции рецидивирование происходит почти в 30% случаев, причем наиболее часто рецидивируют опухоли на широком основании и злокачественные. (а) Женщина 60 лет с синдромом Деге-Поттера. При МРТ на Т1В И с контрастным усилением в режиме в базальных отделах левой половины грудной полости определяется локализованная фиброзная опухоль плевры (ЛФОП), характеризующаяся интенсивным контрастированием. Следует отметить наличие в медиальных отделах образования питающих кровеносных сосудов, которые характерно проходят через опухолевую ножку
(б) У этого же пациента при МРТ на Т2ВИ в режиме в базальных отделах левой половины грудной полости визуализируется объемное образование, прилежащее к плевре и характеризующееся гетерогенной интенсивностью сигнала. Гиперинтенсивные очаги в структуре образования могут соответствовать кистозным изменениям или зонам некроза.Диагностика локализованной фиброзной опухоли плевры (ЛФОП) на рентгене, КТ, МРТ
а) Терминология:
1. Сокращения:
• Локализованная фиброзная опухоль плевры (ЛФОП)
2. Синонимы:
• Солитарная фиброзная опухоль плевры (СФОП)
3. Определение:
• Второе по частоте первичное новообразование плевры
• • Новообразования с аналогичным гистологическим строением выявляются в легких, средостении, перикарде, молочных железах и прочих органах вне грудной клетки
• Термин «локализованная мезотелиома» является некорректным:
о Локализованная фиброзная опухоль плевры (ЛФОП) происходит из субмезотелиальных тканей
• Термин «доброкачественная фиброзная опухоль» является некорректным:
о В 1 2-37% случаев локализованной фиброзной опухоли плевры (ЛФОП)являются злокачественнымиб) Лучевые признаки локализованной фиброзной опухоли плевры (ЛФОП):
1. Основные особенности:
• Оптимальный диагностический ориентир:
о Узелок/объемное образование периферической локализации; симптом неполного контура
о Узелок или объемное образование в области междолевой борозды без плеврального выпота
о Изменение формы/локализации образования в зависимости от положения тела; наличие короткой ножки о Крупное объемное образование внутригрудной локализации, характеризующееся отсутствием местнодеструирующего роста или лимфаденопатии
о Отсутствие вовлечения в опухолевый процесс грудной стенки
• Локализация:
о Прилежит к плевре
о Преимущественная локализация в средних и нижних отделах грудной полости
• Размер:
о Размер вариабелен; рост медленный2. Рентгенография локализованной фиброзной опухоли плевры (ЛФОП):
• Небольшие локализованные фиброзные опухоли плевры:
о Узелок или объемное образование периферической локализации с четким контуром:
- Прилежит к плевре
- Симптом неполного контура
- Локализация в междолевой щели
• Крупные локализованные фиброзные опухоли плевры:
о Локализация в плевре может быть не столь очевидна; может имитировать опухоль легких или средостения
о Объемное воздействие на прилежащие органы
о Может занимать всю половину грудной полости
• ЛФОП на ножке могут смещаться в зависимости от положения тела
• Преимущественная локализация в средних и нижних отделах грудной полости:
о Может имитировать высокое стояние купола диафрагмы, эвентрацию
• В 20% случаев выявляется гомолатеральный плевральный выпот; чаще встречается при злокачественных ЛФОП![Локализованная фиброзная опухоль плевры (ЛФОП) на рентгенограмме]()
(а) Пациент с локализованной фиброзной опухолью плевры (ЛФОП). При рентгенографии органов грудной клетки в ПП проекции в средних отделах правого легочного поля определяется объемное образование с дольчатым контуром. Его медиальный край имеет четкий контур, латеральный — нечеткий.
(б) У этого же пациента при рентгенографии органов грудной клетки в боковой проекции видно, что образование прилежит к плевре в области перед -ней грудной стенки, а его задний контур является четким. Данная картина соответствует симптому неполного контура и свидетельствует в пользу внелегочной локализации образования.3. КТ локализованной фиброзной опухоли плевры (ЛФОП):
• Мягкотканные узелок или объемное образование (в редких случаях множественные):
о Различный размер о Четкий дольчатый контур
о На поперечном срезе имеет извитую волокнистую структуру о Участки низкой плотности за счет кистозных изменений, кровоизлияния, зон некроза
о Кальцификаты (до 26% случаев): точечные, линейные, грубые о Объемное воздействие без признаков местнодеструирующего роста
о Ножка опухоли визуализируется редко
о Несмотря на то что типичным для данных опухолей является образование тупого угла с плеврой, острый угол наблюдается чаще:
- Контур образования постепенно переходит в контур плевры
- Небольшие ЛФОП чаще образуют тупой угол
- Крупные ЛФОП чаще прилежат под острым углом
о В редких случаях определяется изолированный склероз прилежащих костных структур
• Нативная КТ:
о Структура небольших образований часто гомогенна
о Крупные и злокачественные ЛФОП по структуре часто гетерогенны
• КТ с контрастным усилением:
о Обычно гетерогенный характер контрастирования
о Улучшает визуализацию гетерогенности структуры и зон пониженной плотности:
- Форма картообразная, округлая или линейная
- Гетерогенность более характерная для злокачественных ЛФОП
- Кистозные изменения, кровоизлияние, зоны некроза и миксоидная дегенерация
о Накопление контрастного вещества сосудами в структуре опухоли
о 3D КТ-ангиография; оценка кровоснабжения опухоли4. МРТ локализованной фиброзной опухоли плевры (ЛФОП):
• Оптимальна для установления тканевых особенностей
• Выявление внутригрудной локализации юкстадиафрагмальных локализованных фиброзных опухолей плевры
• Исключение инвазии прилежащих структур, в особенности при использовании мультипланарной реконструкции
• На Т1ВИ и Т2ВИ сигнал характеризуется гетерогенной интенсивностью:
о На Т2ВИ интенсивность сигнала выше, чем на Т1ВИ О Гипоинтенсивный сигнал на Т2ВИ: фиброзные перегородки, капсула опухоли
• Гиперинтенсивный сигнал на Т2ВИ: кистозные изменения, кровоизлияние, зоны некроза, миксоидная дегенерация, гиперклеточные участки
• Гетерогенный характер контрастрования![Локализованная фиброзная опухоль плевры (ЛФОП) на КТ]()
(а) У этого же пациента при КТ с контрастным усилением определяется локализованная фиброзная опухоль плевры (ЛФОП) с дольчатым контуром, гетерогенно накапливающая контрастное вещество. Опухоль образует тупой угол с прилежащей плеврой.
(б) На рисунке изображены макроскопические особенности локализованной фиброзной опухоли плевры (ЛФОП). Образование короткой ножкой прикрепляется к висцеральному листку плевры и на срезе характеризуется извитым узловым строением и наличием очагов некроза. Характерным признаком является образование тупого угла с прилежащей плеврой, однако в случае крупных опухолей при томографии может выявляться и острый угол.6. Ангиография:
• Ангиография выполняется перед хирургическим вмешательством с целью определения источника кровоснабжения опухоли: аорта, внутренняя грудная, диафрагмальные или бронхиальные артерии
• Сообщалось о выполнении предоперационной эмболизации при крупных ЛФОП7. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о КТ с контрастным усилением считают методом выбора
о Для исключения местнодеструирующего роста выполняется МРТ с мультипланарной реконструкцией
• Рекомендации по выбору протокола:
о При исследовании в положении лежа на животе может быть выявлена подвижность опухоли
о Для оценки выраженности центрального некроза и кровоснабжения выполняется КТ с контрастным усилениемв) Дифференциальная диагностика:
1. Липома грудной стенки:
• Периферические узелок или объемное образование; симптом неполного контура
• Патогномоничный признак при КТ/МРТ: плотность образования и интенсивность сигнала от него соответствуют жировой ткани2. Метастаз в грудной стенке:
• Периферический узелок или объемное образование; симптом неполного контура
• Деструкция костей скелета или вовлечение в опухолевый процесс мягких тканей3. Тимома:
• Томография позволяет подтвердить локализацию образования в переднем средостении
• Тимому может имитировать локализованная фиброзная опухоль медиастинальной плевры4. Нейрогенная опухоль:
• Узелок или объемное образование паравертебральной локализации, давление которых приводит к эрозированию прилежащих ребер и позвонков
• Нейрогенную опухоль может имитировать ЛФОП паравертебральной локализации5. Рак легких:
• Периферический рак легких может имитировать ЛФОП
• Местнодеструирующий рост, лимфаденопатия, метастазыг) Патоморфология локализованной фиброзной опухоли плевры (ЛФОП):
1. Основные особенности:
• Этиология:
о Не установлена
о Развитие не связано с курением, воздействием асбеста и прочих канцерогенных веществ2. Макроскопические патоморфологические и хирургические особенности:
• Мягкотканная опухоль с четким дольчатым краем
• Различный размер в диапазоне от 1 до 39 см
• Обычно формируется в висцеральном листке плевры
• Часто выявляется сосудистая ножка (до 50% случаев)
• На срезе поверхность серовато-белая, структура извитая или узловатая
• Зоны некроза, кровоизлияние, кистозная дегенерация; обычно встречаются в крупных или злокачественных ЛФОП3. Микроскопические особенности:
• Происходит из субмезотелиальной соединительной ткани
• Высокодифференцированное новообразование; вариабельное гистологическое строение:
о Овоидные или веретеновидные клетки, круглые или овальные ядра
о Скудная цитоплазма, контур клетки неразличим
о Клетки окружены различным количеством коллагеновых волокон
• Хаотичное расположение опухолевых клеток
• Гиперклеточные зоны с крупными сосудами, напоминающими оленьи рога (по типу гемангиоперицитомы)
• Критерии злокачественности:
о Гиперклеточность
о Полиморфизм
о >4 митозов в 10 полях зрения под большим увеличением
• Положительная реакция на CD34 и bcl2д) Клинические аспекты локализованной фиброзной опухоли плевры (ЛФОП):
1. Проявления:
• Наиболее частые признаки:
о До 50% опухолей характеризуются бессимптомным течением; небольшие ЛФОП
о Крупные ЛФОП обычно характеризуются наличием симптомов:
- Кашель, одышка, боли или дискомфорт в груди
• Другие симптомы:
о Неспецифические жалобы:
- Озноб, потливость
- Слабость
- Потеря веса
о Паранеопластические синдромы, обычно встречаются при крупных ЛФОП:
- Гипогликемия:
Синдром Деге-Поттера: продукция инсулиноподобного фактора роста II
- Гипертрофическая остеоартропатия, 17-35% случаев:
Синдром Пьера Мари-Бамбергера: продукция вещества, подобного гормону роста
- Симптом барабанных палочек2. Демографические данные:
• Возраст:
о Широкий диапазон; средний возраст: 50-57 лет
• Пол:
о У женщин встречается немного чаще3. Естественное течение заболевания и прогноз:
• Благоприятный прогноз: показатель пятилетней выживаемости достигает 97%:
о Наиболее благоприятный прогноз при радикальной резекции о ЛФОП на ножке рецидивируют реже
о В 12% случаев рецидивирующие или нерезектабельные ЛФОП приводят к летальному исходу
• Рецидивирование наблюдается в 23-20% случаев; чаще встречается при злокачественных ЛФОП и прикрепляющихся на широком основании:
о В большинстве случаев рецидивирование происходит в течение 24 месяцев после резекции
о Рецидивирующая опухоль чаще формируется на стороне поражения; в редких случаях - в легком
• Злокачественные ЛФОП могут давать отдаленные метастазы4. Лечение:
• Радикальная резекции обычно приводит к излечению:
о При ЛФОП на широком основании может потребоваться выполнение расширенной резекции единым блоком прилежащих отделов легкого, плевры, грудной стенки
о При небольших ЛФОП может выполняться видеоторакоскопи-ческое хирургическое вмешательство
о При крупных ЛФОП проводится торакотомия
• Резекция рецидивирующей ЛФОП
• Роль адъювантной терапии не установлена5. Динамический контроль:
• Рекомендовано долговременное динамическое наблюдение; в первые 24 месяца наиболее высок риск рецидивирования
• В первые два года КТ выполняется каждые шесть месяцев; затем -ежегодное) Диагностические пункты. Следует заподозрить:
• Локализованная фиброзная опухоль плевры (ЛФОП) при выявлении симптома неполного контура
• Локализованная фиброзная опухоль плевры (ЛФОП) при наличии в грудной полости крупных периферических объемных образований без признаков местнодеструирующего роста или лимфаденопатииЧитайте также: