Лучевая анатомия локтевого сустава
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Локтевой сустав по анатомическому строению является одним из наиболее сложных суставов. Образуют его дистальный эпифиз плечевой кости и проксимальные суставные концы обеих костей предплечья. Дистальный метафиз плечевой кости имеет два надмыщелка -- относительно большой и крутой медиальный и более плоский латеральный. В средней части дорсальной и ладонной поверхности метафиза плечевой кости расположены две ямки -- венечная и ямка локтевого отростка, разделенные тонкой костной перегородкой, образующей дно этих ямок.
Таким образом, в состав локтевого сустава входят три сочленения, имеющие общую полость сустава: плечелучевой, плечелоктевой и проксимальный лучелоктевой суставы.
После окончания формирования локтевого сустава возможна оценка всех рентгенологических показателей его анатомического строения. На переднезадней рентгенограмме к таким показателям относится, прежде всего, соотношение пространственных положений плеча и предплечья, которое характеризуется величиной угла, образующегося пересечением продольных осей названных сегментов верхней конечности. В норме угол открыт в лучевую сторону при значении его 175-162°. Контуры и структура метаэпифизов костей, образующих локтевой сустав, ровные, плавно-закругленные, с большей или меньшей степенью выпуклости. Структура дистального метафиза плечевой кости характеризуется наличием так называемых аркад -- системы очень мощных дугообразных силовых линий, выпуклостью обращенной вверх, а также отображением дна венечной ямки и ямки локтевого отростка в виде овального участка пониженной оптической плотности и верхнего края второй ямки -- в виде дугообразной полосы. Архитектонику структуры дистального эпифиза плечевой кости проксимальных метафизов костей предплечья образуют системы вертикально ориентированных силовых линий.
На рентгенограммах в боковой проекции пространственное положение дистального мета-эпифиза плечевой кости характеризуется величиной угла, образующегося при пересечении продольной оси диафиза и линии, соединяющей дно ямок плечевой кости с центром суставной поверхности латерального мыщелка плеча. Нормативные значения этого угла (открытого в вентральную сторону) -- 35--45°. Дистальный эпифиз плечевой кости отображается на боковой рентгенограмме в виде четырех окружностей. Самая большая и наиболее вентрально расположенная соответствует латеральному мыщелку плечевой кости, самая маленькая и наиболее четко очерченная -- выемке между валами блока.
Для плечелоктевого сочленения показателем нормы анатомических соотношений является равномерность ширины рентгенологической суставной щели, проецирующейся между контуром блоковидной вырезки локтевой кости и нижней частью контура окружности, соответствующей латеральному валу блока дистального эпифиза плечевой кости. Критерием нормы анатомических соотношений в плечелучевом сочленении служит расположение центра суставной ямки головки лучевой кости на уровне границы между первым и вторым квадрантами головки мыщелка плечевой кости (считая от вентрального края суставной поверхности головки). Приведенный показатель действителен только при условии выполнения рентгенограммы при положении предплечья к плечевой кости под углом, близким к 90°.
Этапы оссификации костей локтевого сустава Возраст с 3 месяцев до 1 года характеризуется следующими изменениями.
В течение первых 9--12 месяцев после рождения метаэпифизы костей, образующих локтевой сустав, в общем сохраняют степень оссифицированности, достигнутую к концу внутриутробного развития. Не считая увеличения размеров диафизов и хрящевых моделей эпифизов и апофизов, происходит только незначительное окостенение шейки лучевой кости. Хрящевое строение в этот период имеют оба надмы-щелка плечевой кости, дистальный ее эпифиз, головка и часть шейки лучевой кости, полностью венечный отросток, а также дорсальная и частично верхняя часть локтевого отростка локтевой кости.
С 1 года до 4 лет основным проявлением энхондрального костеобразования является начало окостенения дистального эпифиза плечевой кости и головки лучевой кости. В дистальном эпифизе плечевой кости в эти сроки оссифицируется только головка мыщелка и частично латеральный вал блока. Центр оссификации головки лучевой кости появляется в возрасте 3 лет и локализуется в центральном ее отделе, в возрасте 4 лет возможно начало оссификации медиального надмыщелка плечевой кости, хотя средние ее сроки -- 6--7 лет. Хрящевое строение до 4 лет сохраняют оба надмыщелка плечевой кости; полностью медиальный вал блока дистального эпифиза плечевой кости и около половины объема хрящевых моделей латерального вала и головки мыщелка; преобладающая часть головки и около '/3 длины шейки лучевой кости; венечный отросток и верхнедорсальная часть локтевого отростка локтевой кости.
Показателем соответствия локального костного возраста паспортному возрасту у детей в возрасте 1 года служит наличие центров оссификации головки мыщелка и латерального вала блока дистального эпифиза плечевой кости, у детей 3 лет -- наличие ядра окостенения головки лучевой кости.
7--11 лет. Возраст 6 лет является сроком начала окостенения медиального надмыщелка плечевой кости (рис. 19.28). В 7 лет появляются множественные центры окостенения медиального вала блока дистального эпифиза плечевой кости, локализующиеся преимущественно в латеральных двух третях его хрящевой модели. Примерно в 8 лет они сливаются между собой, и в это же время появляется первое ядро окостенения апофиза локтевого отростка локтевой кости (рис. 19.29). К 10 годам окостеневает почти весь медиальный вал блока и начинается окостенение верхней части локтевого отростка локтевой кости за счет появления одного, иногда двух отдельных центров оссификации. В течение этого возрастного периода заканчивается также окостенение головки лучевой кости и значительно увеличивается степень оссифицированности головки мыщелка и латерального вала блока дистального эпифиза плечевой кости, окончательно оформляется архитектоника костной структуры метафизов и частично эпифизов костей, образующих локтевой сустав.
Хрящевое строение к 11 -- 12 годам сохраняют: латеральный надмыщелок плечевой кости; краевые отделы медиального вала блока дистального эпифиза плечевой кости; небольшой участок дистального эпифиза плечевой кости между оссифицированными частями латерального и медиального валов блока; около '/, объема локтевого отростка локтевой кости и большая часть венечного отростка, метаэпифизарные и апофизарные ростковые зоны (рис. 19.30).
12--14 лет. В течение этого возрастного периода завершается окостенение метаэпифизов костей, образующих локтевой сустав (кроме синостозирования метаэпи-физарных и апофизарных ростковых зон). Происходит слияние всех центров окостенения медиального и среднего отделов медиального вала блока эпифиза плечевой кости и появляются центры оссификации его краевых отделов, сливающихся с основной частью вала к 14, реже к 15 годам. Дорсальное и проксимальное ядра окостенения апофиза локтевого отростка локтевой кости достигают размеров его хрящевой модели. Происходит окостенение латерального надмыщелка плечевой кости и венечного отростка локтевой кости.
К 14 годам хрящевое строение сохраняют: небольшая полоска хрящевой ткани между медиальным и латеральным валами блока эпифиза плечевой кости, аналогичная хрящевая прослойка между оссифицированными дорсальной и верхней частями апофиза локтевого отростка локтевой кости и метаэпифизарные ростковые зоны.
В 15--17 лет начинается и в основном заканчивается синостозирование метаэпифизарных и апофизарных ростковых зон.
При оценке соотношений пространственных положений плеча и предплечья используются такие же нормативные показатели, как и у взрослых.
Локтевой сустав представлен тремя сочленениями: плечелоктевым, плечелучевым и луче-локтевым. Все три сочленения сообщаются друг с другом и окружены общей капсулой. Кроме того, головка лучевой кости окружена кольцевой связкой, которая удерживает ее у локтевой кости. Венечный отросток и локтевая коллатеральная связка играют важную роль в стабилизации локтевого сустава. Двуглавая мышца плеча и плечелучевая мышца способствуют сгибанию, трехглавая и локтевая мышцы -- разгибанию. Пронацию осуществляют круглый и квадратный пронаторы, супинацию -- супинатор и двухглавая мышца.
Мышцы, которые оказывают действие на локтевой сустав, можно разделить на 4 группы:
- -- передняя группа -- двухглавая и плечевая мышцы;
- -- латеральная группа -- супинатор, плечелучевая мышца и разгибатели запястья;
- -- медиальная группа -- круглый пронатор, сгибатели запястья и длинная ладонная мышца;
- -- задняя группа -- трехглавая и локтевая мышцы.
Основной крупной артерией является плечевая артерия. Она располагается кпереди от плечевой мышцы и медиально по отношению к медиальной мышце и делится на лучевую и локтевую артерии сразу ниже локтевого сустава.
Крупными нервами, которые пересекают локтевую область, являются:
- -- срединный нерв (п. medianus), идущий кпереди от плечевой мышцы;
- -- лучевой нерв (п. radialis), расположенный в области локтевого сустава между плечевой и плечелучевой мышцами;
- -- локтевой нерв (п. ulnaris), который проходит сзади от медиального надмыщелка. Борозда локтевого нерва располагается по заднемедиальной поверхности плечевой кости.
Мышцы-разгибатели и их сухожилия начинаются в области латерального надмыщелка плечевой кости, мышцы-сгибатели -- у медиального надмыщелка. Это имеет особое значение в развитии тендинопатий в области прикрепления мышц, например у спортсменов, занимающихся теннисом и гольфом.
Апоневроз двуглавой мышцы играет важную роль. Он начинается медиально и несколько дистально от сухожилия двухглавои мышцы плеча и пересекает плечевую артерию и срединный нерв (проходит в косом направлении над плечевой артерией и срединным нервом). В области локтевой ямки, которая ограничена латерально плечелучевой мышцей, а медиально -- круглым пронатором, сухожилие двухглавои мышцы располагается латерально, плечевая артерия располагается рядом с сухожилием, а срединный нерв лежит медиально.
Лучевая артерия в большинстве случаев является продолжением плечевой артерии, а локтевая артерия отходит от плечевой под прямым углом. Боковая подкожная вена и медиально расположенная основная вена являются подкожными венами локтевой области. Срединный нерв проходит между головкой круглого пронатора и локтевой артерией, непосредственно под локтевой головкой круглого пронатора. В разогнутом положении внутренний, наружный над-мыщелки и локтевой отросток находятся на одной горизонтальной линии, в согнутом положении они расположены таким образом, что являются вершинами равнобедренного треугольника.
Плечелоктевой сустав -- это блоковидный (винтообразный) сустав, у которого имеется бло-ковидная вырезка с гладким гребнем, в которой скользит блок плечевой кости. В разогнутом положении локтевой сустав образует cubitus valgus. Суставная поверхность головки лучевой кости и головчатого возвышения частично конгруэнтны. Кольцевая связка охватывает суставную окружность головки лучевой кости и прикрепляется к переднему и заднему краям лучевой вырезки локтевой кости. Ее ширина около 10 мм.
Суставные поверхности покрыты гиалиновым хрящом. Суставная капсула в передних и задних отделах тонкая. Спереди она укреплена волокнами от плечевой мышцы и сзади -- волокнами локтевой мышцы. Латерально капсула укреплена коллатеральной связкой, которая удерживает сустав.
Внутренняя суставная капсула образует синовиальные складки над экстрасиновиальным жиром в локтевой, лучевой и венечной ямках. Менископодобная плотная складка проецируется постоянно на плечелучевой сустав. Сумка встречается в области локтевого отростка обоих надмыщелков плечевой кости и головки лучевой кости. Дополнительная сумка может наблюдаться под мышцей -- коротким лучевым разгибателем запястья, так же как и под локтевой мышцей.
Лучевая анатомия локтевого сустава
Лучевая анатомия локтевого сустава
а) Сустав:
• Сложный сустав, образованный плечевой, локтевой и лучевой костями
• Образован тремя сочленениями:
о Плечелоктевое сочленение:
- Образовано блоком плечевой кости и блоковидной вырезкой локтевой кости
- Блоковидный сустав, позволяющий совершать сгибание и разгибание
- Положение костей обеспечивает медиально-латеральную стабилизацию при сгибании от 0° до 30°
о Плечелучевое сочленение:
- Образовано головкой мыщелка плечевой кости и головкой лучевой кости
- Позволяет совершать сгибание/разгибание и повороты
- Не обеспечивает изначальной костной стабилизации
о Проксимальный лучелоктевой сустав:
- Образован головкой лучевой кости и сигмовидной вырезкой в проксимальном отделе локтевой кости
- Шарнирный сустав, в котором головка локтевой кости вращается при супинации и пронации предплечья
- Стабилизация обеспечивается кольцевидной связкой, удерживающей головку в вырезке
о Конгруэнтность суставных поверхностей изменяется в зависимости от положения как локтя, так и предплечья: наибольшая конгруэнтность достигается при сгибании в локте на 90° и положении предплечья, средним между супинацией и пронацией
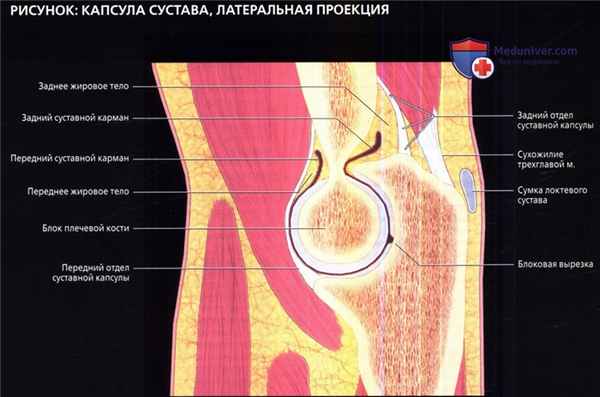
Переднее и заднее жировые тела расположены внутрикапсулярно, но экстрасиновиально. При выпоте в суставе они могут быть смещены кнаружи. Обратите внимание на блоковую вырезку—край локтевого и венечного отростков локтевой кости,—не покрытую суставным хрящом. Она может имитировать суставную мышь или быть принята за дефект.
• Капсула сустава:
о Окружает все три сочленения
о В заднем отделе прикрепляется к плечевой кости проксимальнее ямки локтевого отростка и головки мыщелка, и к локтевому отростку кпереди от сухожилия трехглавой мышцы
о В переднем отделе прикрепляется к плечевой кости проксимальнее венечной и лучевой ямок, венечному отростку, кольцевидной связке
о Переднее и заднее жировые тела имеют интракапсулярное, но экстрасиновиальное расположение
• Движения в локтевом суставе:
о Сгибание:
- Плечевая мышца: начинается от передней поверхности плечевой кости и прикрепляется к бугристости на передней поверхности локтевой кости
- Двуглавая мышца плеча: начинается от плечевого сустава и прикрепляется к бугристости лучевой кости
- Плечелучевая мышца: начинается от латерального надмыщелкового гребня плечевой кости и прикрепляется к латеральной поверхности дистального отдела лучевой кости
- Круглый пронатор: начинается от медиального надмыщелка и венечного отростка локтевой кости и прикрепляется к латеральной стороне диафиза лучевой кости
о Разгибание:
- Трехглавая мышца: начинается от плечевого сустава и проксимального отдела плечевой кости и прикрепляется к локтевому отростку
- Локтевая мышца: начинается от задней поверхности латерального надмыщелка и прикрепляется к латеральной поверхности локтевой кости и локтевому отростку (также отводит локтевую кость при пронации)
• Движения в проксимальном лучелоктевом суставе:
о Супинация:
- Двуглавая мышца плеча (см. «Сгибание»)
- Супинатор: начинается от латерального надмыщелка и гребня супинатора локтевой кости и прикрепляется к передней и латеральной поверхностям проксимального отдела лучевой кости
о Пронация:
- Круглый пронатор (см. «Сгибание»)
- Квадратный пронатор: расположен в дистальном отделе предплечья, начинается от дистального отдела локтевой кости и прикрепляется к дистальной поверхности лучевой кости
На рисунке в аксиальной проекции показана надмыщелковая область плечевой кости. В ямках венечного и локтевого отростков можно увидеть переднее и заднее жировые тела соответственно. Плечевая мышца входит в состав переднего компартмента в дистальном отделе плеча. Рисунок надмыщелковой области дистального отдела плеча в аксиальной проекции. Трехглавая мышца истончается у места прикрепления сухожилия к локтевому отростку. Локтевой нерв и задняя возвратная локтевая артерия удерживаются в локтевом канале с помощью дугообразной связки (связки Осборна). Рисунок в аксиальной проекции непосредственно проксимальнее локтевого сустава, ниже уровня надмыщелков. Общее сухожилие разгибателей покрывает лучевую коллатеральную связку и может быть трудно различимо на этом уровне. Локтевой нерв выходит из локтевого канала и проникает в толщу локтевого сгибателя запястья. Рисунок в аксиальной проекции на уровне проксимального лучелоктевого сустава. Хорошо видны суставные поверхности проксимального лучелоктевого сустава, так как головка лучевой кости удерживается в лучевой вырезке локтевой кости кольцевидной связкой. Латеральная локтевая коллатеральная связка срастается с задней поверхностью кольцевидной связки до прикрепления к локтевой кости. Рисунок локтевого сустава в аксиальной проекции непосредственно выше бугристости лучевой кости. Сухожилие плечевой мышцы прикрепляется к бугристости локтевой кости, а сухожилие двуглавой мышцы приближается к месту своего прикрепления на бугристости лучевой кости, расположенному немного дистальнее места прикрепления плечевой мышцы. На уровне проксимального отдела предплечья мышцы начинают распределяться в передний компартмент (сгибатели) и задний компартмент (разгибатели).
• Латеральные:
о Лучевая коллатеральная связка:
- Обеспечивает стабилизацию при варусной нагрузке (приведении предплечья)
- Начинается от латерального надмыщелка и срастается в дистальном отделе с кольцевидной связкой
о Латеральная локтевая коллатеральная связка:
- Обеспечивает стабилизацию в заднелатеральном отделе
- Начинается от латерального надмыщелка непосредственно кзади от лучевой коллатеральной связки
- Проходит в заднемедиальном направлении позади шейки лучевой кости и прикрепляется к гребню супинатора на лучевой стороне проксимального отдела локтевой кости
• Медиальные:
о Медиальная (или локтевая) коллатеральная связка:
- Обеспечивает стабилизацию при варусной нагрузке
- Веерообразно расходится от медиального надмыщелка к локтевой кости
- Имеет три пучка: передний пучок (функционально наиболее важный), задний пучок и поперечный пучок
• Связки проксимального лучелоктевого сустава:
о Кольцевидная связка: прикрепляется к передней и задней поверхностям лучевой вырезки локтевой кости, образуя кольцо вокруг головки лучевой кости
о Квадратная связка: тонкий фиброзный пучок, проходящий от шейки лучевой кости к локтевой кости дистальнее кольцевидной связки
в) Сухожилия:
• Несколько мышц сгибателей и разгибателей предплечья начинаются от медиального и латерального надмыщелков плечевой кости:
о Общее сухожилие сгибателей:
- Начинается от медиального надмыщелка
- Проходит над медиальной коллатеральной связкой
- Образовано группой сгибателей/пронаторов: лучевым сгибателем запястья, локтевым сгибателем запястья, поверхностным сгибателем пальцев, круглым пронатором, длинной ладонной мышцей
о Общее сухожилие разгибателей:
- Начинается от латерального надмыщелка
- Проходит над лучевой коллатеральной связкой
- Образовано группой разгибателей/супинаторов: коротким лучевым разгибателем пальцев, длинным лучевым разгибателем запястья, разгибателем мизинца, общим разгибателем пальцев
г) Сумки локтевого сустава:
• Задние:
о Подкожная сумка локтевого отростка: расположена под кожей поверхностнее локтевого отростка о Подсухожильная сумка локтевого отростка: расположена между сухожилием трехглавой мышцы и локтевым отростком
• Передние:
о Двуглаво-лучевая сумка: расположена между сухожилием двуглавой мышцы и бугристостью лучевой кости
• Латеральные:
о Лучелоктевая сумка: расположена между разгибателем пальцев и плечелучевым суставом
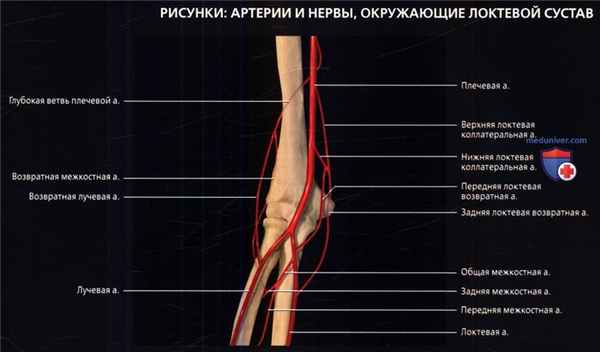
Плечевая артерия—основная артерия руки—прямое продолжение подмышечной артерии. На плече она отдает несколько ветвей, формирующих анастомозы с медиальной и латеральной сторон с ветвями локтевой и лучевой артерий соответственно, которые, в свою очередь, являются терминальными ветвями плечевой артерии.
• Плечевая артерия:
о Продолжение подмышечной артерии
о Проходит в локтевой ямке, медиальнее сухожилия двуглавой мышцы и глубже апоневроза двуглавой мышцы
о Сопровождает срединный нерв
о На руке отдает несколько ветвей:
- Глубокая артерия плеча: опускается в заднелатеральном направлении вместе с лучевым нервом; кпереди и кзади от латерального мыщелка отдает ветви, образующие анастомозы
- Верхняя коллатеральная локтевая артерия: отходит с медиальной стороны попускается вместе с локтевым нервом позади медиального мыщелка; анастомозирует с ветвями локтевой артерии
- Нижняя коллатеральная локтевая артерия: отходит дистальнее верхней коллатеральной локтевой артерии, проходит вниз кпереди от медиального мыщелка; анастомозирует с ветвями локтевой артерии
о На уровне шейки лучевой кости разветвляется на лучевую и локтевую артерии
• Латеральная подкожная вена руки:
о Проходит латеральнее двуглавой мышцы
• Медиальная подкожная вена руки:
о Лежит медиальнее двуглавой мышцы
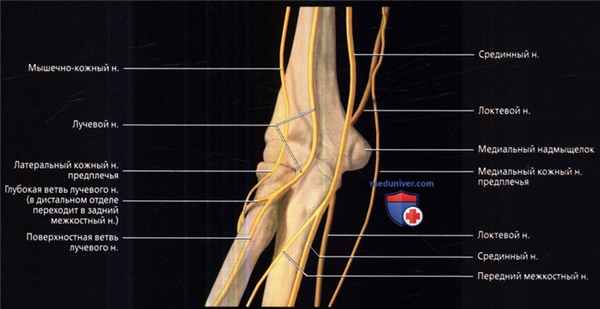
Показаны нервы локтевой области и их крупные ветви. Латеральный кожный нерв предплечья—продолжение кожно-мышечного нерва плеча. Глубокая ветвь лучевого нерва огибает шейку лучевой кости, прободая супинатор, и продолжается в задний межкостный нерв предплечья. Локтевой нерв расположен позади медиального надмыщелка и достигает предплечья, проходя между поверхностной и глубокой головками локтевого сгибателя запястья. Передний межкостный нерв — ветвь срединного нерва—отходит между проксимально расположенным круглым пронатором и апоневрозом двуглавой мышцы, расположенным дистально.
• Лучевой нерв:
о Отходит от заднего пучка плечевого сплетения (С5-С8, Т1)
о Вместе с глубокой артерией плеча огибает плечевую кость в заднелатеральном направлении:
- Отдает задний кожный нерв предплечья, проходящий кзади от латерального мыщелка и иннервирующий кожу заднего отдела предплечья
о Лежит в передне-латеральном отделе между плечевой и пле-челучевой мышцами
о Иннервирует трехглавую, локтевую, плечелучевую мышцы и латеральную порцию плечевой мышцы
о Отдает ветви к локтевому суставу
о В области латерального надмыщелка делится на глубокую и поверхностную ветви
о Глубокая ветвь:
- Имеет только двигательные волокна
- Иннервирует короткий лучевой разгибатель запястья и супинатор
- Прободает супинатор и поворачивает вокруг латеральной поверхности шейки лучевой кости
- Выходит из супинатора в задний компартмент предплечья в качестве заднего межкостного нерва
- Задний межкостный нерв иннервирует разгибательные мышцы заднего компартмента предплечья
- Синдром заднего межкостного нерва: сдавление глубокой ветви аркадой Фрозе (поверхностным проксимальным краем супинатора)
о Поверхностная ветвь:
- Обеспечивает только чувствительную иннервацию
- Лежит в передне-латеральном отделе предплечья поверхностнее супинатора и круглого пронатора
• Срединный нерв:
о Отходит от медиального и латерального пучков плечевого сплетения (С5-С8, Т1)
о В локтевой ямке расположен глубже апоневроза двуглавой мышцы
о Отдает ветви к локтевому суставу
о Попадает в предплечье, проходя между головками круглого пронатора; лежит между поверхностным и глубоким разгибателями пальцев
о Возможно сдавление нерва апоневрозом двуглавой мышцы или любой из головок круглого пронатора (синдром круглого пронатора)
о Иннервирует круглый пронатор, квадратный пронатор, мышцы-сгибатели переднего компартмента предплечья (кроме локтевого сгибателя запястья и медиальной половины глубокого сгибателя пальцев, иннервируемых локтевым нервом)
о Передний межкостный нерв:
- Отходит от срединного нерва на уровне круглого пронатора
- В предплечье располагается кпереди от межкостной перегородки между длинным сгибателем большого пальца и глубоким сгибателем пальцев
- Иннервирует длинный сгибатель пальцев, квадратный пронатор, латеральную половину глубокого сгибателя пальцев
- Синдром Кило-Невина: компрессия переднего межкостного нерва локтевой головкой круглого пронатора
• Мышечно-кожный нерв:
о Начинается от латерального пучка плечевого сплетения (С5, С6, С7)
о Проходит между плечевой мышцей и двуглавой мышцей плеча, иннервируя их
о Отдает ветви к локтевому суставу
о В области локтевого сустава становится поверхностным, продолжаясь в латеральном направлении в виде латерального кожного нерва предплечья, иннервирующего кожу латеральной поверхности предплечья
• Медиальный кожный нерв предплечья:
о На руке сопровождает медиальную подкожную вену
о В области локтевого сустава расположен поверхностно, кпереди от медиального надмыщелка
о Осуществляет чувствительную иннервацию заднемедиального отдела предплечья
з) Список лиетратуры:
1. Rosenberg ZS et al: MR features of nerve disorders at the elbow. Magn Reson Imaging Clin N Am. 5(3):545-65, 1997
2. Rosenberg ZS et al: MR imaging of normal variants and interpretation pitfalls of the elbow. Magn Reson Imaging Clin N Am. 5(3):481 -99, 1997.
Локоть | Elbow
Фрактура головки лучевой кости — это повреждение участка, который находится вблизи локтевого сустава. Данная травма является одной из наиболее часто встречающихся патологий локтевого сустава у взрослых. Перелом происходит, когда пациент падает на вытянутую, слегка согнутую руку. Реже фрактура головки лучевой кости случается во время прямого падения либо удара локтя.
Вслучае сложных переломов ортопед должен рассчитывать на появление сопутствующих травм суставной капсулы и связок, что в свою очередь оказывает влияние на дальнейшее лечение и сроки выздоровления пациента.
Привычными симптомами данной патологии являются боли в локте, а также отеки на внешней стороне локтя. Кроме того, ограничена подвижность локтевого сустава.
Головка лучевой кости — это важный элемент локтевого сустава. Её вращение вокруг своей оси обеспечивает пронацию и супинацию предплечья.
Лечение боли в локте: Почему болит локоть?
Локтевой сустав участвует в каждом движении руки: хватание, метание, опора, удар и подъём тяжестей не возможны без здорового локтя. Поэтому, боли в локте ограничивают повседневную жизнь и работоспособность пациента и не дают ему возможность заниматься спортом как раньше. Локтевой сустав не прост по строению: Одновременно локтевой сустав совершает движения "вверх" и "вниз", как шарнир. Он также может вращаться вокруг своей оси. Из этого следует, что локоть постоянно задействован во всех скоординированных движениях руки. Локтевой сустав образуют три кости: Плечевая кость (Humerus) и две кости предплечья - локтевая кость (лат. ulna) и лучевая кость (лат. radius). Что может произойти в этом сложном суставе?
Приват-доцент, доктор медицинских наук Бастиан Марквас, врач-специалист в области ортопедии и травматологии, спортивной медицины

PD Dr. med. habil. Bastian Marquaß | Приват-доцент, д-р. мед. наук Бастиан Маркас, врач-специалист в области ортопедии и спортивной медицины
Приват-доцент, д-р. мед. наук Марквас является врачом-специалистом в области ортопедии и хирургии при несчастных случаях, специализированной хирургии при несчастных случаях и спортивной медицины в ортопедической клинике суставов Гундельфинген. В оперативной хирургии приват-доцент, д-р. мед. наук Марквас специализируется в операциях коленного сустава, операциях плечевого сустава и операциях локтевого сустава.
Он является членом Комитета по лечению хрящевой ткани и операциям на мениске в Объединении по артроскопии (AGA).
С 2014 приват-доцент д-р мед. наук Марквас является доцентом по ортопедии и хирургической помощи при несчастных случаях в университете Лейпцига.
В научно-исследовательской деятельности приват-доцента д-ра мед. наук Маркаса центральное место занимает лечение дефектов хрящевой ткани.
Лечение локтевого сустава: Болезнь Кёнига (Osteochondrosis dissecans)
Наиболее частой причиной болей локтевого сустава является ограничение его подвижности, связанное с образованием свободных суставных тел.
Свободное суставное тело - это небольшой элемент хряща либо кости, ограничивающий естественные движения в суставе путем защемления в суставной щели. Данное заболевание поражает локтевой сустав не так часто, как другие суставы.
Артроскопия локтевого сустава
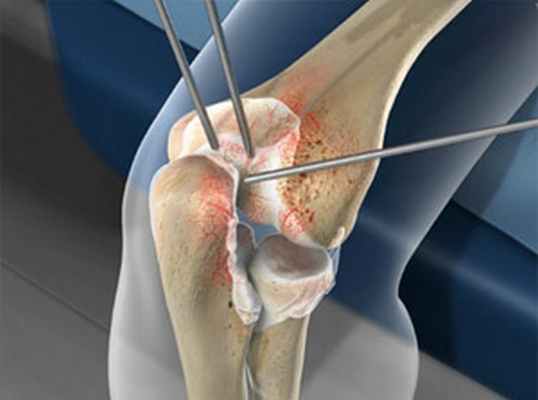
Атроскопия это минимально-инвазивный метод операции локтевого сустава © Viewmedica
Локтевой сустав, как и любой другой сустав человеческого тела, можно обследовать и прооперировать методом атроскопии. Обследование проводится через небольшой надрез при помощи 2,7-миллиметровой оптической системы.
Этот метод уже хорошо зарекомендовал себя при исследовании коленных суставов. Отличие в случае с локтевым суставом заключается в его комплексной структуре, которая достаточно сложна для оперативного эндоскопического доступа.
Помощь, сервис, организация приезда

Мария Ланг медицинский консультант Геленк-Клиники по работе с иностранными пациентами
Вся информация о пациентах рассматривается полностью конфиденциально.
Все Ваши вопросы будут обработаны г-жой Марией Ланг - Вашим персональным контактным лицом.
Ваш менеджер ответит на все Ваши вопросы и поможет установить тесный контакт с лечащим врачом.
Вы можете рассчитывать на нашу поддержку в любых вопросах- как медицинских так и организационных:
организация приезда, визовая поддержка, трансфер и отель.
Анатомия локтевого сустава
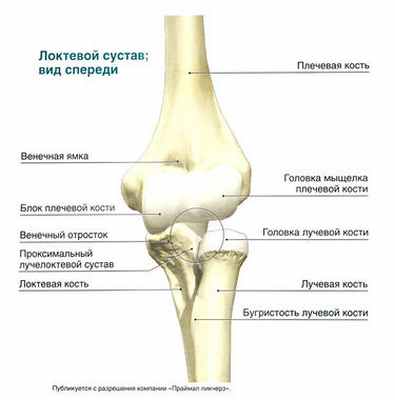
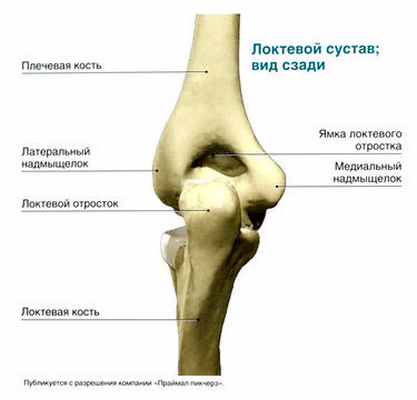
Локтевой сустав — это сочленение трех костей: плечевой, локтевой и лучевой. Плече-локтевой сустав относится к блоковидным, его образуют блок медиального мыщелка плечевой кости и полулунная вырезка локтевой кости. Увеличению площади суставной поверхности способствуют локтевой и венечный отростки, углубляющие полулунную вырезку. Плечелучевой сустав образован головкой лучевой кости и головкой мыщелка плечевой кости. Сустав между локтевой и лучевой костями образован головкой лучевой кости и лучевой вырезкой локтевой кости. Эти суставы вместе со связочным и мышечным аппаратом обеспечивают сгибание и разгибание в локтевом суставе, а также пронацию и супинацию предплечья.
Биомеханика локтевого сустава на рентгене
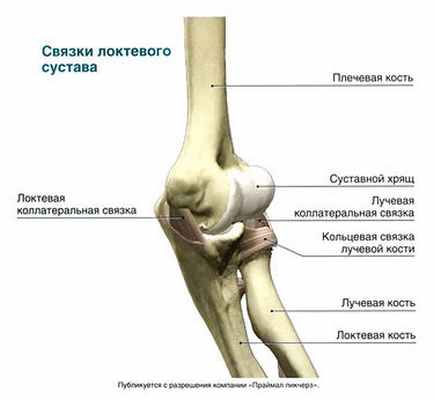
Связками называют утолщенные участки суставной капсулы, обеспечивающие стабильность сустава. Локтевой сустав окружен сложным переплетением связок. Латеральная часть сустава укреплена комплексом из четырех связок: лучевой коллатеральной, кольцевой связки лучевой кости, дополнительной латеральной коллатеральной связки, а также латеральной локтевой коллатеральной связки. Лучевая коллатеральная связка начинается от латерального надмыщелка плечевой кости и, расширяясь в дистальном направлении сливается с глубокими волокнами кольцевой связки лучевой кости, укрепляет последнюю и обеспечивает стабильность локтевого сустава при варусной нагрузке (приведении предплечья). Кольцевая связка лучевой кости прикрепляется к передней и задней поверхности лучевой вырезки локтевой кости, образуя кольцо вокруг головки и шейки лучевой кости; она обеспечивает стабильность во время пронации и супинации. Дистальный конец дополнительной латеральной коллатеральной связки прикрепляется к бугорку гребня супинатора локтевой кости; проксимальным концом связка сливается с волокнами кольцевой связки лучевой кости. Латеральная локтевая коллатеральная связка проксимальным концом прикрепляется к латеральному надмыщелку плечевой кости, а дистальным — к гребню супинатора локтевой кости под фасцией указанной мышцы. Она обеспечивает стабильность латеральной части локтевого сустава, уменьшает напряжение при вращении предплечья и поддерживает головку лучевой кости сзади.
Медиальная часть локтевого сустава также укреплена связочным комплексом. В него входят передняя, задняя и поперечная (связка Купера) порции локтевой коллатеральной связки. Наибольшее значение для противодействия вальгусной нагрузке на локтевой сустав (отведению предплечья) имеет передняя порция локтевой коллатеральной связки. Она прикрепляется к медиальному надмыщелку плечевой кости и к верхушке венечного отростка и обеспечивает статическую и динамическую Стабильность локтевого сустава при метательных движениях, сопровождающихся сгибанием от 20 до 120°. Задняя порция локтевой коллатеральной связки укрепляет медиальные отделы локтевого сустава при пронации. Точки ее прикрепления — латеральный надмыщелок плечевой кости и локтевой отросток. Плечелоктевое сочленение, лучевая и локтевая коллатеральные связки — три главные стабилизирующие структуры локтевого сустава. Повреждение любой из них приводит к увеличению нагрузки на второстепенные стабилизирующие структуры, к которым относятся головка лучевой кости, передние и задние отделы капсулы локтевого сустава, места прикрепления передней и задней группы мышц предплечья, а также локтевая, трехглавая и плечевая мышцы.
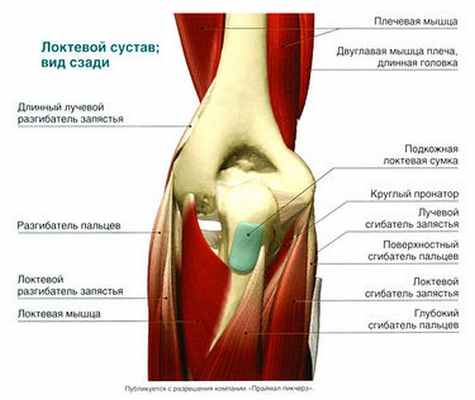
Для обеспечения точных координированных движений в суставе необходимо сбалансированное сокращение мышц. Движения в локтевом суставе обеспечивают следующие мышцы. По передней поверхности к венечному отростку локтевой кости прикрепляется плечевая мышца, в то время как ее антагонист—трехглавая мышца прикрепляется плоским широким сухожилием к локтевому отростку локтевой кости. Мышцы-разгибатели поверхностного слоя задней группы мышц предплечья берут начало от латерального надмыщелка плеча; к ним относятся длинный лучевой разгибатель запястья, короткий лучевой разгибатель запястья, разгибатель пальцев и локтевой сгибатель запястья. С другой стороны дистального эпифиза плечевой кости, от медиального надмыщелка и медиального надмыщелкового гребня, берет начало передняя группа мышц предплечья (сгибатели и пронаторы). В нее входят круглый пронатор, лучевой сгибатель запястья, длинная ладонная мышца, поверхностный сгибатель пальцев и локтевой сгибатель запястья.
Иннервация мышц локтевого сустава осуществляется тремя основными нервами свободной нижней конечности: лучевым нервом (в том числе и задним межкостным), проходящим впереди и латеральнее сустава, срединным нервом, проходящим вдоль средней линии спереди, и локтевым нервом, проходящим по заднемедиальной поверхности локтевой области. Лучевой нерв образован задним пучком плечевого сплетения (корешками С6, С7 и Thl); он иннервирует трехглавую мышцу, супинатор, а также разгибатели запястья и пальцев. Локтевой нерв формируется из медиального пучка плечевого сплетения (корешков С7 и Thl) и иннервирует локтевой сгибатель запястья, глубокие сгибатели пальцев и червеобразные мышцы безымянного пальца и мизинца, тыльные и ладонные межкостные мышцы, мышцу, приводящую большой палец кисти, а также мышцы возвышения мизинца (мышцу, противопоставляющую мизинец; мышцу, приводящую мизинец, и сгибатель мизинца). Срединный нерв образован латеральным и медиальным пучками плечевого сплетения (корешками С6, С7 и Thl) и иннервирует длинную ладонную мышцу, круглый пронатор, лучевой сгибатель запястья, глубокие сгибатели указательного и среднего пальцев, поверхностный сгибатель пальцев, длинный сгибатель большого пальца, квадратный пронатор, червеобразные мышцы большого и указательного пальцев, а также мышцы возвышения большого пальца (мышцу, противопоставляющую большой палец; мышцу, отводящую большой палец и сгибатель большого пальца).
Сдавление этих нервов, обычно устранимое, распространенная причина боли в локтевой области. Лучевой нерв может сдавливаться фиброзной дугой латеральной головки трехглавой мышцы, аркадой Фрозе, в месте прикрепления короткого лучевого разгибателя запястья, а также соседними структурами. Сдавление локтевого нерва возможно в области надмыщелкового отростка плечевой кости, в области аркады Страдерза, в месте прикрепления локтевого сгибателя запястья, в локтевом канале запястья (см. раздел «Синдром кубитального канала»). Срединный нерв может сдавливаться надмыщелковым отростком плеча и прикрепляющимися к нему фасциальными листками, связкой Страдерза, сухожильной дугой поверхностного сгибателя пальцев, апоневрозом двуглавой мышцы плеча или круглым пронатором. Сдавление срединного нерва возможно и в запястном канале.
Jobe MT, Martinez SF: Peripheral nerve injuries. In: Campbell's Operative Orthopaedics, 10th ed. Canale ST (editor). Mosby, 2003. Mehta JA, Bain Ot: Posterolateral rotatory instability ofthe elbow. J Am AcadOrthop Surg 2004; 12:405.
Перелом венечного отростка локтевой кости
Травматические повреждения локтя, особенно связанные с вывихом, могут привести к нестабильности локтя, повреждая не только костные структуры, но и мягкие ткани.
Венечный отросток локтевой кости - одна из костных структур, которая может быть переломана и играет важную роль в стабильности локтей после вывиха.
- вывих задней или заднелатеральной области локтя,
- перелом головки лучевой кости
- перелом венечного отростка.
Локоть представляет собой сустав с вращательными и шарнирными компонентами. Он состоит из сочленений между плечевой костью, локтевой костью и лучевой костью. Шарнир образован мыщелками плечевой кости и мыщелковой вырезкой проксимальной локтевой кости, а также головкой лучевой кости и капителлом.
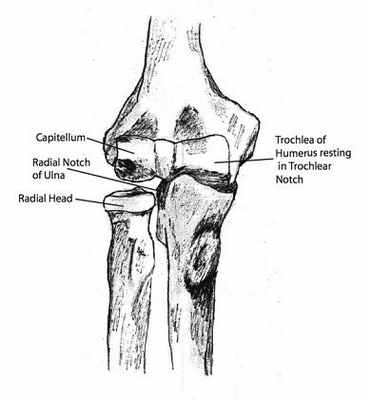
Дистальная плечевая кость имеет две ямки, которые обеспечивают максимальное сгибание и разгибание. Вращение происходит между головкой лучевой кости и лучевой вырезкой локтевой кости, а также между радиальной головкой и капителлом дистальной плечевой кости. Венечный отросток также является ключевым стабилизатором варусного напряжения и, вероятно, способствует большей устойчивости при разгибании, чем при сгибании.
В венечном отростке три мягких ткани: передняя суставная капсула локтя, плечевая мышца и медиальная локтевая коллатеральная связка (MUCL). Коллатеральные связки являются важными стабилизаторами локтя. MUCL является основным стабилизатором против вальгусного напряжения. Изолированная вальгусная нестабильность локтя может быть обнаружена у спортсменов, например, бейсболистов, из-за разрыва или ослабления MUCL.
Переломы венечного отростка обычно происходят в связи с вывихом локтя. Такие серьезные травмы, как дорожно-транспортные происшествия, также могут быть причиной. Наиболее распространенной причиной вывиха локтя является падение на локоть или вытянутые руки со стоячей высоты или выше. Конкретные механизмы перелома венечного отростка (и вывих локтя) варьируются и могут включать скручивание и сгибание, а также гиперэкстензию.
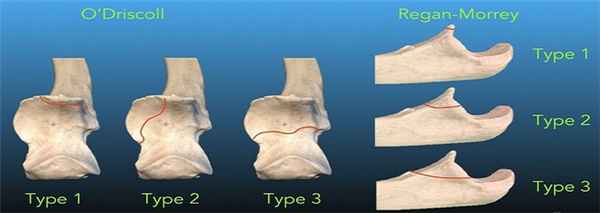
Переломы венечного отростка были классифицированы на три типа в рамках системы классификации Регана и Морри:
- тип 1: отрыв кончика венечного отростка
- тип 2: фрагмент, включающий < 50% венечного отростка
- тип 3: фрагмент, включающий > 50% венечного отростка
- тип I: включает кончик венечного отростка и затрагивает приблизительно одну треть
- тип II: поражение передне-медиальной стороны в различной степени с более медиальным вовлечением, представляющим более тяжелый подтип травмы
- тип III: с участием основания и с разрушением более 50% венечного отростка
Переломы венечного отростка могут быть диагностированы на простой серии рентгенограмм, как правило, на боковой или 45 ° внутренняя наклонная проекция.
КТ обычно необходима для определения характеристик перелома по размеру фрагмента, степени вовлечения передне-медиальной области и сложного переломо-вывихов.
В случаях, когда диагноз не ясен, после рентгенограмм, назначается КТ или МРТ, с помощью которых можно лучше определить состояние костной и мягких тканей.
Лечение
У большинства локтей, которые остаются нестабильными после закрытого вправления, либо имеются значительные переломы, либо серьезные разрушения мягких тканей, либо и то и другое, показано оперативное лечение.
Крупные переломы венечного отростка могут быть жестко фиксированы, а мелкие или раздробленные переломы могут быть зафиксированы путем ушивания кости и передней капсулы к передней локтевой кости с помощью швов или анкерных швов.
Ранняя мобилизация желательна, поскольку длительная иммобилизация (после 3-4 недель) приводит к почти повсеместно плохим результатам, включая постоянную ригидность, боль и потерю функции. Локоть защищен от варусной и вальгусной нестабильности с помощью шарнирных креплений.
Наблюдение и рекомендации
Последующая помощь - это баланс между поддержанием стабильности и восстановлением движения. Поскольку шинирование продолжается, и локоть постепенно мобилизуется, необходимы серийные рентгенограммы.
ЛФК играет центральную роль в восстановлении подвижности. Пациентам, которые медленно восстанавливают движение, могут потребоваться либо последовательные прогрессивные шины, либо динамические шины. Большинство функциональных упражнений можно выполнять при сгибании локтя от 30 до 130 градусов.
Если восстановление подвижности неудовлетворительно, пациентам может потребоваться хирургическое вмешательство для освобождение от контрактуры.
Читайте также:
