Лучевая диагностика атланто-затылочной дислокации
Добавил пользователь Владимир З. Обновлено: 10.01.2026
Лучевая диагностика атланто-затылочной дислокации
а) Терминология:
1. Сокращения:
• Атланто-затылочная дислокация (АЗД)
2. Синонимы:
• Краниоцервикальная диссоциация
• Затылочно-атлантная дислокация
3. Определения:
• Разрыв стабилизующих связок между затылочной костью и С1 ± между С1 и С2
б) Визуализация:
1. Общие характеристики атланто-затылочной дислокации:
• Наиболее значимый диагностический признак:
о Расширение промежутка между мыщелками затылочной кости и С1
о Увеличение расстояния между базионом и зубом
• Локализация:
о Аксиальная дистракция краниовертебрального сочленения (КВС) может приводить к атланто-затылочной или атланто-аксиальной дислокации:
- Согласно данным кадаверных исследований, возникновение повреждения на уровне С0-С1 или С1-С2 зависит от размеров верхней и нижней порций крестовидной связки, ориентации крыловидных связок и выраженности связки верхушки зуба
- Согласно одному из исследований, более чем у 1/3 пациентов с АЗД наряду с ней имели место и дистракционные повреждения С1-С2
2. Рентгенологические данные атланто-затылочной дислокации:
• Увеличение объема превертебральных мягких тканей (неспецифический признак)
• Увеличение интервала между базионом и верхушкой зуба (БДИ) > 12 мм
• Отношение Пауэрса (использовать его как критерий не рекомендуется):
о ВС = расстояние от верхушки ската (базион) до передней кортикальной пластинки задней дуги С1
о АО = расстояние от задней кортикальной пластинки передней дуги С1 до заднего края большого затылочного отверстия (опистион)
о ВС/АО > 1 свидетельствует о передней АЗД
о Чувствительность этого параметра низкая, ключевые его ориентиры порой бывает сложно идентифицировать
• Линия Ваккенгейма:
о Проводится вдоль заднего края ската:
- В норме ее продолжение располагается кзади от верхушки зуба
о При продольной или задней АЗД линия также будет располагаться кзади от зуба
о При передней АЗД линия идет через центр зуба или еще более кпереди
• Базион-аксиальный интервал (БАИ):
о Вертикальная линия, проходящая через базион
о Вертикальная линия, проходящая вдоль заднего края тела С2
о В норме у взрослых составляет от + 12 до -4 мм
о В норме у детей составляет от + 12 до 0 мм
• Атланто-затылочный интервал (АЗИ): пространство между мыщелками затылочной кости и С1:
о Диагностически значимым считается увеличение этого интервала более 4 мм
о Суставные щели обоих суставов должны быть симметричны
о При АЗД увеличение АЗИ может наблюдаться только с одной стороны
• Рентгенография является технически ограниченным методом: неадекватные параметры экспозиции, движение пациента, сложности укладки и плохая визуализация, особенно области КВС
2. Флюороскопия при атланто-затылочной дислокации:
• Для оценки состояния С0-С1 сочленения можно выполнить флюороскопическое исследование в условиях тракционной нагрузки
3. КТ при атланто-затылочной дислокации:
• Одностороннее увеличение АЗИ >2 мм:
о Нормальные пределы этого интервала составляют 0,5-1,8 мм у взрослых (у детей-больше):
- 1,4 мм (является максимальным значением у 97,5% людей)
о Увеличение суммарного атланто-затылочного интервала >4,2 мм - чувствительность 100%, специфичность 69%, точность 76%
• Расстояние между срединной затылочной и спиноляминарной линией С1 >4,2 мм:
о Может быть укорочено на фоне иммобилизации воротником в положении разгибания
• Базион-дентальный интервал: значения варьируют в пределах 1,4-9,1 мм:
о Нормальными у взрослых считаются значения < 8,5 мм (максимум для 97,5% людей)
• Спиноляминарный интервал С1-С2 > 7,8 мм:
о Суставная щель дугоотростчатого сустава С1 -С2 > 3 мм
• Переднее или заднее смещение С1 относительно базиона:
о Неконгруэнтность атланто-затылочных суставов хорошо видна на сагиттальных изображениях
• Отрывной перелом мыщелка затылочной кости или передней дуги С1
• Субарахноидальные кровоизлияния в области КВС связаны с АЗД и их обнаружение диктует необходимость прицельного поиска признаков повреждения атланто-затылочного сочленения
4. МРТ:
• Наиболее информативны в отношении повреждения связок МР-изображения в режиме STIR/T2:
о В одном из исследований, в которое было включено 16 детей с АЗД, признаки повреждения текториальной мембраны обнаружены у 71 % из них
о Изменение визуализации апикальной, крыловидных и передних атланто-аксиальных связок:
- В норме эти связки на МР-изображениях высокого разрешения и центрированных относительно КВС видны всегда
о Задняя атланто-аксиальная мембрана нередко остается интактной
о Достаточного количества данных о пациентах с признаками лишь повреждения связок без нарушения нормальных анатомических взаимоотношений по результатам КТ или МРТ нет:
- Для оценки стабильности С0-С1 сочленения можно выполнить флюороскопию в условиях тракционной нагрузки
• Расширение суставной щели между мыщелком затылочной кости и С1 > 2 мм и заполнение ее жидкостью:
о Может быть односторонним
• Переднее или заднее смещение С1 относительно основания черепа:
о Лучше всего видно на сагиттальных томограммах
• Эпидуральная и/или субдуральная гематома на уровне верхне-шейного отдела позвоночника
• Субарахноидальное кровоизлияние в заднюю черепную ямку
• Травма позвоночной артерии
• Превертебральная гематома
5. Рекомендации по визуализации атланто-затылочной дислокации:
• Наиболее оптимальный метод диагностики:
о КТ или МРТ
о КТ часто используется как первичный метод обследования при оказании неотложной помощи
о МРТ лучше позволяет оценить характер связочных повреждений
• Протокол исследования:
о Рекомендуемый протокол исследования травматологических пациентов, позволяющий полностью оценить состояние КВС:
- Фронтальные и сагиттальные STIR, Т2 изображения, а также МР-цистернография
- Аксиальные срезы обязательно должны включать область выше мыщелков затылочной кости
- 3D-волюметрический Т2-режим позволяет визуализировать связочные структуры КВС
о КТ-ангиография/МР-ангиография для диагностики травмы позвоночной и сонной артерий
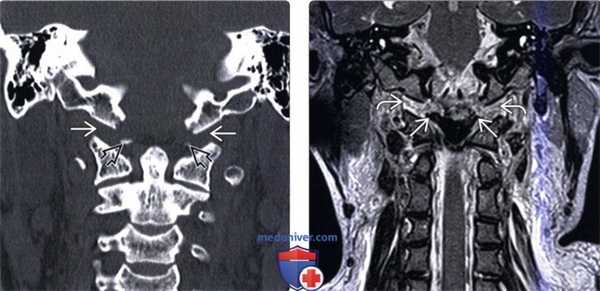
(Слева) КТ, фронтальный срез: расширение суставных щелей атланто-затылочных суставов (АЗС). Небольшие костные фрагменты представляют собой отрывные переломы нижне-медиального края мыщелков затылочной кости. Переломы в области прикрепления связок эквиваленты разрыву этих связок и только усиливают выраженность нестабильности КВС.
(Справа) Т2-ВИ, фронтальная проекция: расширение и гиперинтенсивность сигнала обоих АЗС. Также здесь видно нарушение непрерывности обеих крыловидных связок.
в) Дифференциальная диагностика атланто-затылочной дислокации:
1. Перелом мыщелка затылочной кости:
• Лучше всего видны на многоплоскостных КТ-реконструкциях
• Отрывные переломы мыщелков могут быть связаны с АЗД
2. Перелом С1 Джефферсона:
• Переломы передней и задней дуги С1
• Нередко можно наблюдать латеральное смещение боковых масс С1
3. Перелом зубовидного отростка С2:
• Перелом II типа нередко приводит к смещению фрагмента зуба кзади
• Отношение Пауэрса будет изменено
4. Атланто-аксиальный ротационный подвывих:
• Асимметрия боковых масс С1 относительно зуба
• Атланто-затылочные суставы и атланто-дентальный интервал не изменены
5. Синдром Дауна:
• Нетравматическая атланто-затылочная нестабильность
о Гипермобильность С1-С2 сочленения на фоне слабости крыловидных связок
о Связочная нестабильность, согласно данным исследований, наблюдается у 15-20% пациентов с синдромом Дауна
6. Ревматоидный артрит, взрослые:
• Нетравматическая атланто-затылочная нестабильность
о Паннус, приводящий к дестабилизации суставов и связок
• На рентгенограмме будут видны эрозии костных структур
• Паннус виден при КТ/МРТ
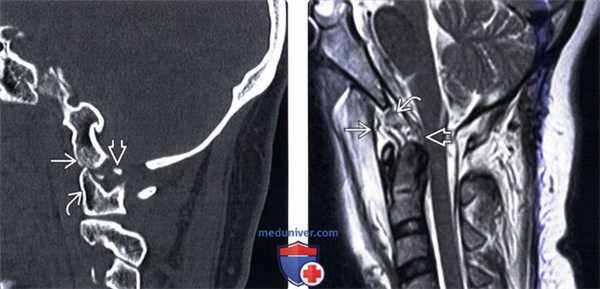
(Слева) Этот сагиттальный КТ-срез иллюстрирует передний подвывих мыщелка затылочной кости относительно С1. Видны свободно лежащие небольшие фрагменты мыщелка.
(Справа) Т2-ВИ, сагиттальная проекция: выраженные изменения связочного аппарата КВС, истончение и нарушение непрерывности текториальной мембраны. Передняя атланто-затылочная мембрана неправильной формы и натянута кпереди. Аномальный гипоинтенсивный сигнал от мягких тканей в надзубовидной области позволяет заподозрить повреждение апикальной, крыловидной и связки Баркова.
г) Патология:
1. Общие характеристики:
• Этиология:
о Высокоэнергетические травмы, например, в результате ДТП:
- Смещение головы относительно позвоночника или
- Вертикальная дистракция головы относительно позвоночника
• Сочетанные травмы:
о Внутричерепные кровоизлияния
о Травма ствола мозга и черепных нервов
о Переломы мыщелков затылочной кости, С1 и С2
о Связочные повреждения на уровне С1-С2
о Перелом костей лицевого черепа
о Травмы груди
2. Стадирование, степени и классификация атланто-затылочной дислокации:
• Продольная АЗД:
о Вертикальное смещение
о Возникает вследствие дистракции головы относительно позвоночника
• Передняя АЗД:
о Череп смещается кпереди относительно С1
о Возникает вследствие смещения головы вперед
• Задняя АЗД:
о Череп смещается кзади относительно С1
о Возникает вследствие смещения головы назад
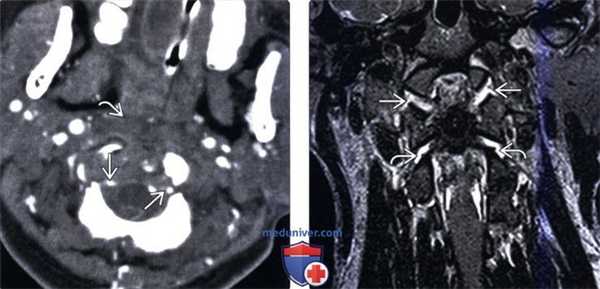
(Слева) КТ-ангиограмма, аксиальная проекция: изменение контура и сужение обеих позвоночных артерий. Здесь также видны признаки отека превертебральных мягких тканей. Сосудистые изменения могут варьировать от вазоспазма и расслоения стенки сонных и позвоночных артерий до полного их пересечения с экстравазацией контраста.
(Справа) Т2-ВИ, фронтальная проекция: расширение суставных щелей АЗС и атланто-аксиальных суставов (ААС) с обеих сторон. Механизмом травмы является гиперэкстензия АЗС и гиперфлексия ААС, что позволяет объяснить такой комбинированный характер повреждения.
д) Клинические особенности:
1. Клиническая картина атланто-затылочной дислокации:
• Наиболее распространенные симптомы/признаки:
о Нарушение дыхания, поражение черепных нервов, двигательные расстройства
о У 20% пациентов изначально нет признаков неврологического дефицита, такие пациенты нуждаются в пристальном внимании
• Другие симптомы/признаки:
о Развитие неврологической симптоматики в отсроченном периоде может быть связано с формированием посттравматического псевдоменингоцеле:
- Наблюдается в сочетании с гидроцефалией
2. Демография:
• Возраст:
о Чаще встречается в детском возрасте:
- Связано это с относительно большими размерами головы и горизонтальным расположением мыщелков затылочной кости
• Эпидемиология:
о Составляет < 1 % в структуре острой травмы шейного отдела позвоночника
3. Течение заболевания и прогноз:
• Нередко такие повреждения являются фатальными
• При условии правильной диагностики и адекватной стабилизации могут иметь благоприятный прогноз
• При значении базион-дентального интервала > 16 мм исходы лечения неудовлетворительные
• Высокая тяжесть повреждений по шкале ISS и полный перерыв спинного мозга напрямую коррелируют с высокими уровнями летальности
4. Лечение:
• При данных повреждениях показан окципитоспондилодез
е) Диагностическая памятка. Следует учесть:
• Ни один из лучевых признаков не отличается 100% чувствительностью
• Наиболее чувствительным КТ-признаком АЗД является суммарное смещение мыщелков затылочной кости, превышающее 4,2 мм
• Использовать с диагностической целью отношение Пауэрса не рекомендуется:
о Базион очень сложно идентифицировать на большинстве рентгенограмм, выполненных по поводу острой травмы позвоночника
о Не позволяет выявить заднее или вертикальное смещение
• Всем пациентам с признаками отека превертебральных тканей на верхне-шейном уровне показана КТ
ж) Список использованной литературы:
1. Theodore N et al: The diagnosis and management of traumatic atlanto-occipital dislocation injuries. Neurosurgery. 72 Suppl 2():1 14-26, 2013
2. Chaput CD et al: Defining and detecting missed ligamentous injuries of the occipitocervical complex. Spine (Phila Pa 1976). 36(9):709-14, 2011
3. Chaput CD et al: Survival of atlanto-occipital dissociation correlates with atlanto-occipital distraction, injury severity score, and neurologic status. J Trauma. 71(21:393-5,2011
4. Chang W et al: Diagnostic determinants of craniocervical distraction injury in adults. AJR Am J Roentgenol. 192(1):52-8, 2009
5. Horn EM et al: Survivors of occipitoatlantal dislocation injuries: imaging and clinical correlates. J Neurosurg Spine. 6(2): 113-20, 2007
Рентгенограмма, КТ атланто-затылочной дислокации
а) Терминология:
• Разрыв стабилизующих связок между затылочной костью и С1
б) Визуализация атланто-затылочной дислокации:
• Увеличение объема превертебральных мягких тканей (неспецифический признак)
• Увеличение суммарного атланто-затылочного интервала > 4,2 мм — чувствительность 100%, специфичность 69%, точность 76%
• Увеличение БДИ > 8,5 мм (КТ у взрослых)
• Одностороннее расширение суставной щели атланто-затылочного сочленения > 2 мм:
о Расширенная заполненная жидкостью суставная щель между мыщелком затылочной кости и С1
• Наиболее информативна при повреждения связок МРТ в режиме STIR/T2
в) Дифференциаьлная диагностика:
• Перелом мыщелка затылочной кости
• Перелом С1 Джефферсона
• Перелом зубовидного отростка
• Ревматоидный артрит (взрослые)
(Слева) На схеме в сагиттальной проекции показан пример фатальной атланто-затылочной диссоциации с полным перерывом спинного мозга на уровне кранио-вертебрального сочленения. Кроме перерыва может наблюдаться и тракционное повреждение спинного мозга с развитием неврологического дефицита.
(Справа) Рентгенограмма в боковой проекции: отделение мыщелка затылочной кости от С1. Отношение Пауэрса (> 1), БАИ (> 12 мм) и БДИ (> 12 мм) являются классическими рентгенологическими критериями диагностики атланто-затылочной диссоциации. (Слева) КТ, сагиттальный срез: увеличение БДИ. В норме этот интервал на КТ-срезах у взрослых не должен превышать 8,5 мм, а на рентгенограммах в боковой проекции - 12 мм.
(Справа) КТ, сагиттальный срез: в мягкотканном режиме в вентральной части эпидурального пространства определяется гиперденсный участок, соответствующий кровоизлиянию. Патологический мягкотканный компонент также виден в надзубовидной области, что соответствует кровоизлиянию в области расположенной здесь связки. Кадаверные исследования показали, что для того, чтобы произошла АЗД, необходимо наступление разрыва текториальной мембраны и крыловидных связок.
г) Патология:
• Высокоэнергетическая травма, например, в результате ДТП
• Сочетанные повреждения:
о Повреждение ствола мозга и черепных нервов
о Переломы мыщелков затылочной кости, С1 и С2
д) Клинические особенности:
• Составляет < 1 % в структуре острой травмы шейного отдела позвоночника
• Нередко приводит к мгновенной смерти
• При условии правильной диагностики и адекватной стабилизации может иметь благоприятный прогноз
е) Диагностическая памятка атланто-затылочной дислокации:
• Ни одна из лучевых находок не отличается 100% чувствительностью
• Наиболее чувствительным КТ-признаком АЗД является суммарное смещение мыщелков затылочной кости, превышающее 4,2 мм
• Использовать с диагностической целью отношение Пауэрса не рекомендуется (обладает низкой чувствительностью и специфичностью)
• Обнаружение признаков субарахноидального кровоизлияния в области КВС должно настораживать и диктует необходимость прицельного поиска признаков повреждения атланто-затылочного сочленения
Лучевая диагностика перелома первого шейного позвонка (С1) Джефферсона
а) Терминология:
1. Синонимы:
• Взрывной перелом атланта
2. Определения:
• Перелом(ы) кольца С1
1. Общие характеристики перелома первого шейного позвонка (С1) Джефферсона:
• Наиболее значимый диагностический признак:
о Боковое смещение обеих суставных масс С1 относительно границ С2 на рентгенограмме через открытый рот
2. Рентгенологические данные перелома первого шейного позвонка (С1) Джефферсона:
• Рентгенография:
о Нарушение целостности С1
о Увеличение расстояния между зубовидным отростком и боковыми массами С1 на рентгенограмме через открытый рот:
- Ротация головы в норме может быть причиной изменения этого интервала и симулировать таким образом перелом
- Суммарное увеличение офсета боковых масс С1 относительно латеральных границ С2 > 7 мм позволяет заподозрить разрыв поперечной связки:
Потенциально нестабильное повреждение
о Расширение атланто-аксиального интервала:
- >4 мм -требует исключения разрыва поперечной связки
- > 7 мм-свидетельствует о разрыве поперечной связки:
Потенциально нестабильное повреждение
о Отек превертебральных мягких тканей на верхне-шейном уровне
о Сочетанные переломы С2 (переломы палача, зубовидного отростка)
о Переломы нижележащих позвонков встречаются нечасто
3. Флюороскопия:
• При нестабильных повреждениях будет виден подвывих
4. КТ при переломе первого шейного позвонка (С1) Джефферсона:
• Бесконтрастная КТ:
о Аксиальные КТ-срезы позволяют наилучшим образом визуализировать все фрагменты перелома:
- Множественные переломы дуг С1 (2-х, 3-х или 4-х фрагментарные переломы)
- Отрыв костного фрагмента внутренней поверхности кольца С1 в области прикрепления поперечной связки свидетельствует о нестабильном повреждении
о Могут наблюдаться самые различные варианты переломов кольца С1
о При кровоизлиянии в эпидуральное пространство могут визуализироваться соответствующие гиперденсные участки
• КТ-ангиография:
о При развитии сосудистой симптоматики нарушения мозгового кровообращения в вертебробазилярном бассейне может быть диагностировано нарушение целостности позвоночной артерии
5. МРТ при переломе первого шейного позвонка (С1) Джефферсона:
• Т1-ВИ:
о Отек превертебральных мягких тканей кпереди от С1
о Нарушение целостности кортикальных пластинок С1
• Т2-ВИ:
о Отек превертебральных мягких тканей
о При наличии контузии спинного мозга в его толще может быть виден гиперинтенсивный очаг отека:
Низкоинтенсивный сигнал в толще очага ушиба свидетельствует о кровоизлиянии
• МР-ангиография:
о Повреждение позвоночной артерии (при наличии такового) в виде расслоения стенки или окклюзии
6. Ангиография:
• Ангиография может быть информативна при невозможности исключения повреждения позвоночной артерии по данным КТА/МРА
• Эндоваскулярное вмешательство
7. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Бесконтрастная мультидетекторная КТ
• Протокол исследования:
о Любые признаки латерального смещения боковых масс С1 на рентгенограмме через открытый рот требуют проведения КТ
о Тонкосрезовая (< 1 мм) аксиальная КТ с последующей реконструкцией изображений:
- Максимально короткая продолжительность исследования, позволяющая минимизировать влияние эффектов движения на качество изображений
- Сагиттальные и фронтальные реконструкции:
Фронтальные реконструкции наиболее информативны для оценки латерального подвывиха боковых масс С1
о Обследование должно включать полностью весь шейный и верхнегрудной отделы позвоночника:
- Сочетанные переломы на других уровнях наблюдаются у 24-48% пациентов
о Аксиальные и сагиттальные Т1-ВИ, Т2-ВИ и сагиттальные STIR МР-И для оценки морфологии перелома, степени дислокации фрагментов, диагностики повреждения связок и отека мягких тканей
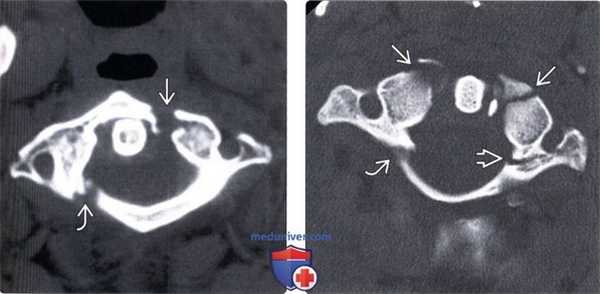
(Слева) КТ, аксиальный срез: взрывной перелом передней и задней дуг С1 с боковым расхождением фрагментов.
(Справа) КТ, аксиальный срез: симметричные переломы передней дуги С1, правой боковой части задней дуги и левой боковой массы, последняя линия перелома распространяется на отверстие поперечного отростка.
в) Дифференциальная диагностика перелома первого шейного позвонка (С1) Джефферсона:
1. Врожденные варианты строения, расщелины, мальформации атланта:
• Офсет боковых масс С1 относительно боковых масс С2 может достигать 1 -2 мм
• Расщелины задней дуги атланта встречаются у 4% людей, передней дуги-у 0,1 %
• 97% расщелин задней дуги атланта располагаются по срединной линии, 3% - в области борозды позвоночной артерии
• Могут наблюдаться различные варианты аномалий развития атланта
• Наиболее распространенная из них — частичная гемиаплазия задней дуги
• Расщелины, врожденные дефекты развития характеризуются ровными с хорошо выраженным кортикальным слоем краями
2. Ротационные подвывихи атланта, осевого позвонка:
• Обычно односторонние, сопровождаются ротацией и наклоном головы
3. Псевдоподвывих атланта у детей:
• Наиболее распространенная находка у детей в возрасте трех месяцев-четырех лет, обследование которым проводится по поводу относительно незначительной травмы
• Наблюдается у 90% и более детей в возрасте двух лет
• Причиной являются различия в скорости роста атланта и осевого позвонка
• Перелом Джефферсона в раннем детском возрасте встречается редко ввиду большей пластичности позвонка и наличия синхондрозов, которые действуют как буферные зоны
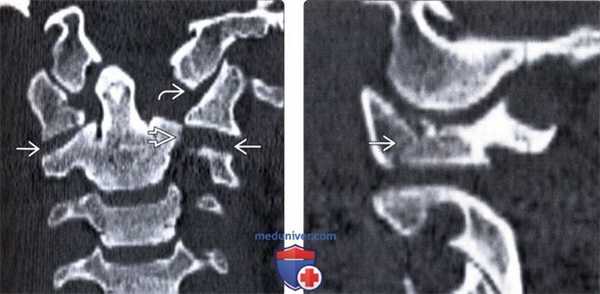
(Слева) КТ, фронтальный срез: латеральная дислокация боковой массы С1. Верхушка зубовидного отростка находится у края большого затылочного отверстия в связи с потерей высоты атланта. Обратите внимание на повреждение атланто-затылочного сустава и вывих в дугоотростчатом суставе С1-С2. Также здесь имеет место перелом левой суставной колонны С2.
(Справа) КТ, сагиттальный срез: часть взрывного перелома С1, линия которого проходит через боковую массу позвонка, подчеркивая роль аксиальной нагрузки со стороны мыщелка затылочной кости в механизме возникновения данного повреждения.
1. Общие характеристики перелома первого шейного позвонка (С1) Джефферсона:
• Этиология:
о Аксиальная компрессирующая сила, действующая со стороны свода черепа
о Перелом возникает при действии аксиальной нагрузки, действующей через мыщелки затылочной кости на боковые массы С1 при жесткой фиксации головы и шеи в вертикальном положении:
- Эффект клина
о Поперечная связка нередко остается интактной
о При повреждении поперечной связки стабильность перелома определяется целостностью крыловидных связок
• Сочетанные травмы:
о Переломы на других уровнях
о Повреждение позвоночной артерии: расслоение стенки или окклюзия
о Травма спинного мозга (редко)
2. Стадирование, степени и классификация перелома первого шейного позвонка (С1) Джефферсона:
• Тип I: двусторонний перелом одной из дуг атланта
• Тип II: сочетанные переломы передней и задней дуги:
о В т. ч. классический четырехфрагментарный перелом Джефферсона
• Тип III: перелом боковой массы атланта
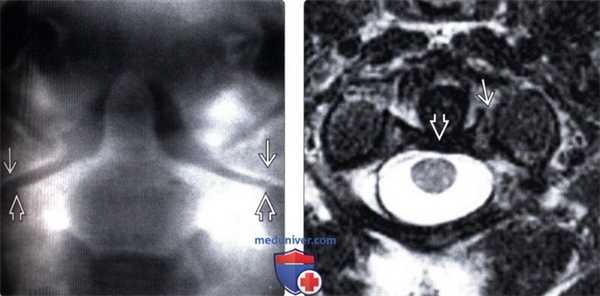
(Слева) На фронтальной томограмме, полученной через зубовидный отросток, отмечается латеральное смещение боковых масс С1 относительно боковых масс С2.
(Справа) На аксиальном Т2-ВИ пациента со взрывным переломов С1 видна интактная поперечная связка атланта. Обратите внимание на отрывной перелом костного фрагмента в области прикрепления этой связки при сохранении целостности самой связки.
1. Клиническая картина перелома первого шейного позвонка (С1) Джефферсона:
• Наиболее распространенные симптомы/признаки:
о Боль в подзатылочной области после компрессионной травмы (например, после ныряния)
о Спазм мышц шеи
о Ограничение объема движений
о Наклон головы
• Другие симптомы/признаки:
о Неврологический дефицит развивается нечасто, только при нестабильных повреждениях, переломах на других уровнях и травме сосудов:
- Травма верхнего отдела спинного мозга:
Потенциально фатальное повреждение вследствие развития апноэ
- Синдром задней нижней мозжечковой артерии, в частности синдром Валленберга
• Внешний вид пациента:
о Пострадавший в результате травмы
о Боль в подзатылочной области шеи
2. Демография:
• Эпидемиология:
о Переломы С1 составляют 6% всех травм позвоночника
о 1/3 всех переломов С1 представляют собой классические переломы Джефферсона
о У младенцев и детей раннего возраста встречаются редко
3. Течение заболевания и прогноз:
• Стабильный перелом:
о В большинстве случаев консолидация при консервативном лечении
е) Диагностическая памятка:
1. Следует учесть:
• КТ у пострадавших в результате травмы с выраженным болевым синдромом в области шеи должно быть рутинным исследованием
• Прицельно ищите признаки распространения перелома на отверстия поперечных отростков
• Для исключения других переломов необходимо включение в обследование и нижележащих позвонков
2. Советы по интерпретации изображений:
• Имеющие хорошо выраженный кортикальный слой края срединного дефекта дуги С1 с высокой долей вероятности свидетельствует о врожденном характере этого дефекта
• Офсет боковых масс С1 относительно С2 в 1-2 мм на рентгенограмме через открытый рот у детей младенческого возраста может быть вариантом нормы
а) Терминология:
1. Сокращения:
• Атланто-аксиальный ротационный подвывих (ААРП)
2. Синонимы:
• Атланто-аксиальный ротационный подвывих, ротационный подвывих атланта
3. Определения:
• Ротационный подвывих: стойкая ротационная деформация комплекса С1-С2 сформированием кривошеи и поворотом головы, напоминающим «голову дрозда», размеры атланто-дентального интервала остаются нормальными
• Ротационный вывих: более тяжелое повреждение, характеризующееся передней дислокацией боковой массы С1 относительно С2 с расширением АДИ
1. Общие характеристики атланто-аксиального ротационного подвывиха (ААРП):
• Наиболее значимый диагностический признак:
о Патологическое ротационное смещение С1 относительно С2, подтвержденное данными трехпозиционной КТ
• Локализация:
о Сочленение С1-С2
2. Рентгенологические данные:
• Рентгенография:
о Поставить диагноз сложно
о Боковая масса С1 ротирована кпереди, выглядит шире и ближе к срединной линии (медиальный офсет)
о Противоположная боковая масса уже и расположена дальше от срединной линии (латеральный офсет)
3. КТ при атланто-аксиальном ротационном подвывихе (ААРП):
• Бесконтрастная КТ:
о Патологическая амплитуда движения С1 относительно С2 по данным трехпозиционной КТ
4. Рекомендации по визуализации:
• Протокол исследования:
о Проводят три отдельных исследования КВС:
- Голова находится в том положении, в каком она есть (определяется как позиция Р)
- Голова переводится в нейтральное положение (позиция РО)
- Голова поворачивается в максимально возможное противоположное исходному положение (позиция Р—):
К слову, сторону, в которую изначально развернут подбородок, обозначают знаком «+»
Все углы С1 в позиции Р считаются положительными, в противоположной позиции - отрицательными
о Кривая движения:
- Углы справа от 0 на КТ-изображениях (подбородок развернут влево) обозначаются как ( + ), слева от 0 - (-):
Сагиттальная ось С1 определяется линией, соединяющей передний и задний бугорки атланта
Сагиттальная ось С2 определяется линией, соединяющей срединный выступ тела С2 с расщелиной раздвоенной верхушки остистого отростка
Измеряются углы между сагиттальными осями С1 и С2 и вертикальной сагиттальной плоскостью 0°
- Затем вычисляется угол ротации для каждого из трех положений головы: С1°-С2°
(Слева) Нормальная кривая движения С1 и С2 позвонков при аксиальной ротации в пределах полного объема движения в направлении справа налево. Ось абсцисс — это углы С1 (положение головы). Ось ординат - это угол С1-C2, т.е. угол ротации С1 относительно С2 (Pang, 2004).
(Справа) На схеме представлены зоны, где будут располагаться патологические кривые движения при 3 типах ААРП по Pang (I-III), определяемых поданным трехпозиционной КТ. Принадлежность к тому или иному типу зависит от клинических данных, поскольку зоны II и III перекрывают друг друга (Pang, 2005). (Слева) На аксиальном изображении (нейтральное положение) представлено трехпозиционное КТ-исследование пациента с II типом ААРП по Pang. Срезы через С1 и С2 позвонки наложены друг на друга. Угол С1 составляет +2°, угол С2-18°, разница между С1 и С2 - +200.
(Справа) На аксиальном изображении (поворот головы вправо) представлено трехпозиционное КТ-исследование пациента с II типом ААРП по Pang. Угол С1 составляет -21 °, угол С2 — также -21 °, разница между С1 и С2-0°. (Слева) На аксиальном изображении (поворот головы влево) представлено трехпозиционное КТ-исследование пациента с II типом ААРП по Pang. Срезы через С1 и С2 позвонки наложены друг на друга. Угол С1 составляет + 18°, угол С2-8°, разница С1-С2-+26°.
(Справа) График, построенный на основании полученных данных (голубые точки), свидетельствует о том, что кривая движения С1 располагается в зоне, соответствующей II типу ААРП по Pang.
в) Дифференциальная диагностика атланто-аксиального ротационного подвывиха (ААРП). Причины ААРП:
• Травма:
о Более тяжелые типы подвывихов возникают при насильственной травме
о Нередко наблюдается перелом противоположной по отношению к подбородку ключицы
• Инфекция носоглотки (синдром Гризеля):
о Предполагается несколько механизмов поражения суставов КВС, в т. ч. распространение инфекционного процесса и реактивное воспаление синовиальной оболочки
• Ранее перенесенные операции на голове и шее:
о Голове может придаваться положение ротации или гиперэкстензии при вмешательствах на отофарингеальной зоне, во время общей анестезии с использованием миорелаксантов
• Состояния, которые могут симулировать ААРП:
о Мышечная кривошея, связанная с перенапряжением или контрактурой кивательной мышцы противоположной стороны
о Аномалии сегментации КВС с нестабильностью
о Зубовидная кость
о Приобретенная нестабильность на фоне наследственных синдромов (синдром Дауна, мукополисахаридозы, нейрофиброматоз)
(Слева) Ротационный подвывих I типа по Fielding: на скаут-рентгенограмме перед КТ-сканированием определяется выраженная ротация головы вправо, правая сторона С1 очень близко прилежит зубовидному отростку.
(Слева) Ротационный подвывих I типа по Fielding: На аксиальном КТ-срезе при повороте головы вправо определяется тяжелое ротационное смещение С1 относительно С2, при этом атланто-дентальный интервал не изменен, как нет и признаков перелома. (Слева) Ротационный подвывих I типа по Fielding: этот фронтальный КТ -срез является косым, что связано с положением пациента, определяется ротация дуги С1 относительно нормального зубовидного отростка. Атланто-дентальный интервал также не изменен.
(Справа) Ротационный подвывих I типа по Fielding: на трехмерной КТ-реконструкции видна морфология ротированного С1 позвонка и неизмененный зубовидный отросток. Ось ротации располагается в области переднего атла нто-дентального сустава, стабилизирующий связочный комплекс остается интактным. (Слева) Ротационный подвывих I типа по Fielding: на данной трехмерной КТ-реконструкции видна морфология ротированного С1 позвонка и неизмененный зубовидный отросток. Ось ротации располагается в области переднего атланто-дентального сустава, стабилизирующий связочный комплекс остается интактным.
(Справа) Ротационный подвывих I типа по Fielding: фронтальный КТ-срез после вправления подвывиха в условиях анестезии — восстановлены нормальные взаимоотношения С1 и С2.
1. Стадирование, степени и классификация атланто-аксиального ротационного подвывиха (ААРП):
• Fielding и Hawkins (1977):
о Тип 1: ротационный подвывих без передней дислокации атланта (дислокация < 3 мм)
- Наиболее распространенный тип
о Тип II: ротационный подвывих с передней дислокацией атланта 3-5 мм:
- Сопровождается патологией поперечной связки атланта
о Тип III: ротационный подвывих с дислокацией > 5 мм:
- Сопровождается недостаточностью поперечной и крыловидных связок
о Тип IV: ротационный подвывих с задней дислокацией
- Редко
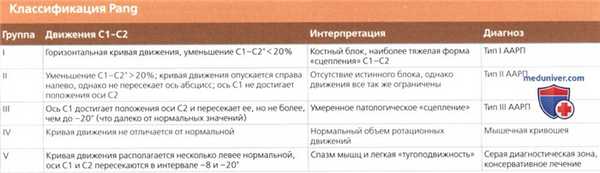
• Pang (2005):
о Исходя из особенностей амплитуды смещения С1 по данным трехпозиционной КТ классификация выделяет пять групп ААРП:
- Классификация не включает случаи острой нестабильности С1, относящиеся к III и IV типу по классификации Fielding-Hawkins
о Тип I ААРП: отсутствие изменения или блокирование суставной пары С1-С2 несмотря на проведение корригирующего противоротационного маневра:
- Кривая движения занимает верхние два квадранта двигательного шаблона С1С2
о Тип II ААРП: уменьшение угла ротации С1-С2 при форсированной коррекции, однако ось С1 не достигает оси С2
- Кривая движения опускается вниз справа налево в верхних квадрантах, однако не пересекает ось абсцисс
о Тип III ААРП: пересечение осей С1 -С2, но только при максимальной ротации головы в противоположную сторону:
- Кривая движения пересекает ось абсцисс, сагиттальная ось С1 принимает положение -20°
о Группа IV: мышечная кривошея, нормальные параметры динамики С1-С2, повреждение атланто-аксиальных сочленений отсутствует
о Группа V: серая диагностическая зона:
- Кривая движения обладает характеристиками, промежуточными между нормой и III типом ААРП
(Слева) Атланто-аксиальный ротационный подвывих I типа Field-ing-Hawkins: на первичной рентгенограмме в прямой проекции определяется ротация головы влево без признаков перелома позвонков. Обратите внимание на типичное положение ротированного С1 очень близко клевому краю зубовидного отростка с расширение интервала С1-С2 справа.
(Справа) Атланто-аксиальный ротационный подвывих I типа Fielding-Hawkins: на рентгенограмме в боковой проекции видно, что голова практически на 90° ротирована влево. (Слева) Атланто-аксиальный ротационный подвывих I типа Field-ing-Flawkins: этот сагиттальный КТ-срез очень сложно интерпретировать в связи с ротацией головы, однако все же здесь не видно признаков переломов и расширения атланто-дентального интервала.
(Справа) Атланто-аксиальный ротационный подвывих I типа Fielding-Hawkins: на трехмерной КТ-реконструкции отчетливо видна выраженная ротация С1 влево относительно лишь слегка ротированного С2 позвонка. (Слева) Типичная картина атланто-аксиального ротационного подвывиха I типа Fielding-Hawkins: на скаут-рентгенограмме, полученной при КТ после вправления подвывиха в условиях анестезии, патологических изменений не выявлено.
(Справа) Типичная картина атланто-аксиального ротационного подвывиха I типа Fielding-Hawkins: фронтальный КТ-срез после вправления — восстановлены нормальные взаимоотношения боковых масс С1 относительно тела С2.
1. Клиническая картина атланто-аксиального ротационного подвывиха (ААРП):
• Наиболее распространенные симптомы/признаки:
о Стойкая ротация головы, боль при попытке коррекции ее положения (болезненная кривошея)
о Голова обычно принимает положение наклона в противоположную по отношению к повороту подбородка сторону («голова дрозда»):
- При попытке поворота головы в противоположную сторону ощущается жесткое сопротивление
- При дальнейшей ротации головы в ту же сторону, куда развернут подбородок, боль и сопротивление выражены минимально:
Характерным симптомом подвывихов любых других суставов является усиление болевого синдрома при дальнейшем смещении сегмента в направлении вывиха
• Другие симптомы/признаки:
о Определяемый при пальпации спазм кивательной мышцы на стороне, в которую развернут подбородок
о Затылочная невралгия
2. Демография:
• Возраст:
о Дети (18 месяцев - 18 лет)
• Пол:
о М>Ж
3. Течение заболевания и прогноз:
• Наилучший результат дает начало лечения в острую фазу (типы I-III по Pang)
• В одном из исследований показано, что при начале лечения в пределах четырех месяцев после развития симптоматики, ни одному из этих пациентов не потребовалась стабилизация позвоночника гало-аппаратом или спондилодез
• В несвежих случаях прогноз хуже и сопряжен с длительными сроками лечения, многие из таких пациентов нуждаются в фиксации гало-аппаратом
• Застарелые случаи ААРП I и II типа по Pang характеризуются наименее благоприятным прогнозом, у значительного числа этих пациентов не удается восстановить нормальные движения в атланто-аксиальном сочленении и в последующем необходим спондилодез
• Наиболее благоприятные исходы наблюдаются при III типе ААРП, а наименее благоприятные-в застарелых случаях ААРП I типа
4. Лечение атланто-аксиального ротационного подвывиха (ААРП):
• В острых и подострых случаях после первой успешной репозиции выполняется иммобилизация брейсом Гилфорда на три месяца
• При рецидиве подвывиха последний вправляется тракцией и вновь выполняется иммобилизация брейсом Гилфорда еще на три месяца
• При втором рецидиве показана стабилизация гало-аппаратом в течение 3 месяцев
• При третьем рецидиве или рецидиве по окончании гало-иммобилизации показан задний спондилодез С1—С2
1. Следует учесть:
• Типы III и IV по классификации Fielding - Hawkins характеризуются травматическим разрывом поперечной связки атланта и других стабилизирующих связок:
о Это неотложные и весьма серьезные повреждения, требующие экстренного хирургического лечения, целью которого является защита спинного мозга
о Эти более серьезные типы повреждений отличаются от чисто ротационных подвывихов, при которых никогда не бывает остро развивающейся нестабильности
2. Советы по интерпретации изображений:
• Детям с болезненной кривошеей должна выполняться трехпозиционная КТ, целью которой является:
о Подтверждение диагноза ААРП
о Определения степени его тяжести за счет оценки динамики кривой смещения атланта
МРТ краниовертебрального перехода что показывает
Краниовертебральный переход − это место соединения черепа с шейным отделом позвоночника. МРТ краниовертебрального перехода делают с целью изучения всех его структур:
- костей;
- суставов;
- связок;
- сосудов;
- мышц и жировой клетчатки;
- спинного и продолговатого мозга, мозжечка.
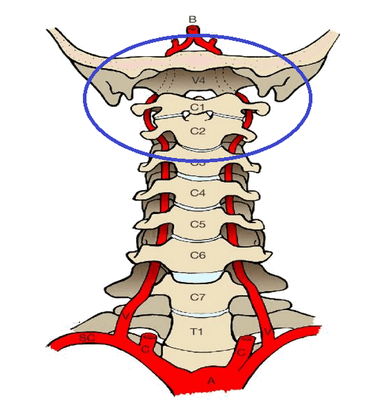
Область краниовертебрального перехода: C1 − первый шейный позвонок (атлант), C2 − второй шейный позвонок (аксис).
Кости, относящиеся к данной анатомической области:
- затылочная;
- первый шейный позвонок (атлант);
- второй шейный позвонок (аксис).
Атланто-затылочный сустав является бездисковым и обеспечивает кивательные и незначительные боковые движения головы.
Соединение атланта и аксиса формируется тремя мелкими бездисковыми суставами и дает возможность совершать вращательные движения головой. Стабилизируют эти сочленения связки и мышцы. Внутри позвонков расположен костный канал, в котором проходит сосудисто-нервный пучок.
Патологии этой области имеют очень разнообразные симптомы, а внедрение МРТ-диагностики позволяет четко определить причину проблемы. Данный метод − единственный способ четко визуализировать связочный аппарат.
Аномалии краниовертебрального перехода
Врожденные появляются при воздействии на плод в период его развития неблагоприятных факторов или генетических отклонений.
Приобретенные могут появиться в результате:
- травм (иногда родовых);
- аутоиммунных процессов (ревматоидный артрит, болезнь Бехтерева);
- дегенеративных заболеваний (остеопороз, артроз);
- инфекционных заболеваний (остеомиелит, туберкулез);
- опухолей и метастазов.
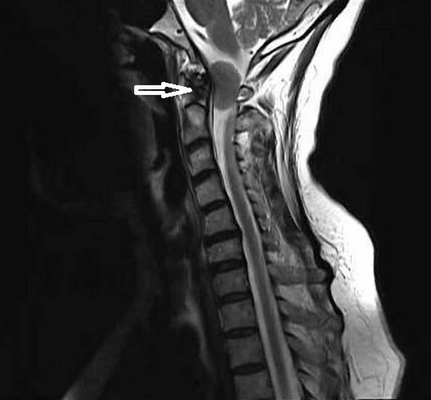
Опухоль краниовертебральной области (обозначена стрелкой)
Платибазия
Достаточно частая аномалия, характеризующаяся уплощением основания черепа. Может быть врожденной или приобретенной в результате рахита, остеопороза, длительной внутричерепной гипертензии в раннем возрасте и других причин.
Платибазия I и II степени определяется только на МРТ и может не иметь клинических проявлений. При III степени уменьшается объем задней черепной ямки и появляются неврологические симптомы:
- распирающие головные боли;
- тошнота, рвота;
- боль в глазных яблоках;
- колебания артериального давления;
- приливы жара и холода.
Базилярная импрессия
Часто сочетается с платибазией. Это выпячивание зубовидного отростка аксиса в большое затылочное отверстие, что приводит к сдавлению нервов, сосудов, нарушению оттока спинномозговой жидкости. Проявляться может только к 15 − 25 годам.
Ее клинические проявления:
- онемение конечностей, нарушение координации;
- затруднение глотания;
- боль в шее и затылке, особенно при поворотах головы;
- глазодвигательные нарушения;
- изменение чувствительности кожи лица;
- снижение слуха;
- осиплость голоса.
Данная аномалия бывает как врожденной, так и приобретенной на фоне таких заболеваний, как остеопороз, болезнь Педжета, остеомиелит, гиперпаратиреоз, опухоли.
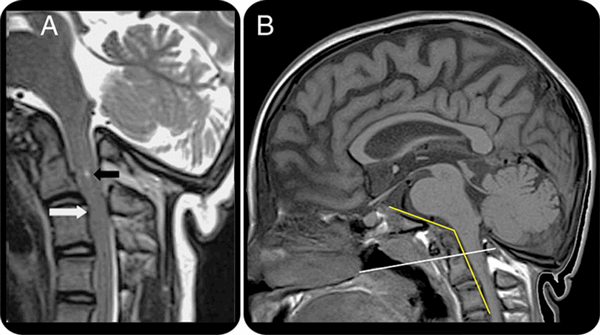
На МРТ краниовертебрального перехода − платибазия и базилярная импрессия при несовершенном остеогенезе
Ассимиляция атланта
Врожденная аномалия − сращение первого шейного позвонка с затылочной костью. Это может приводить к компрессии спинного мозга и ущемлению продолговатого мозга. Кроме того, данное состояние приводит к развитию патологической подвижности в нижней части шейного отдела позвоночника и перегрузке межпозвонковых дисков, вызывая их дегенерацию.
Для данного заболевания характерно длительное бессимптомное течение и манифестация в зрелом возрасте, когда снижаются компенсаторные возможности нервной ткани. Наиболее частые проявления ассимиляции атланта:
- скачки артериального давления;
- нарушения сна;
- приступы головной боли;
- гипертонус мышц шеи;
- расстройства речи, осиплость голоса;
- тошнота, потливость, тахикардия;
- затруднение глотания, поперхивание во время еды;
- тугоухость, головокружение.
У детей эта аномалия обычно диагностируется не ранее 9 − 10 лет.
МРТ-диагностика позволяет дифференцировать ассимиляцию атланта от рассеянного склероза, остеохондроза, арахноидита, абсцесса и опухоли.
Атланто-аксиальная дислокация
Это нарушение соотношения между первым и вторым шейным позвонками. Чаще всего − это смещение атланта вперед по отношению к аксису.
Не является самостоятельным заболеванием, а появляется как следствие травм и некоторых патологий (ревматоидное поражение, несовершенный остеогенез, болезнь Марфана, травмы).
На КТ и рентгенографии за счет наложения других костных структур (сосцевидный отросток, нижняя челюсть) диагностика может быть неверной, поэтому вывихи часто диагностируют спустя несколько лет после травмы. За это время позвонки жестко фиксируются в неправильном положении, что делает невозможным их безоперационное вправление.
Для выбора тактики лечения важна следующая классификация:
- Нестабильная (вывих атланта).
- Стабильная (застарелый вывих):
- без компрессии спинного мозга;
- с компрессией спинного мозга.
При данной патологии принципиально важно оценить состояние связочного аппарата, что позволяет сделать только магнитно-резонансная томография.
Аномалия Арнольда-Киари
Это врожденный порок развития, при котором мозжечок и продолговатый мозг расположены атипично (в позвоночном канале).
До появления метода МРТ диагностика данной патологии вызывала большие затруднения, так как другие способы лучевой диагностики не дают четкой визуализации этих структур. В 80% случаев аномалия Арнольда-Киари сочетается с сирингомиелией (множественные кисты в спинном мозге), которая тоже диагностируется только на МРТ.
МРТ краниовертебрального перехода, как делают
Во время процедуры пациент лежит на кушетке, расположенной внутри магнитного контура. Для получения качественных снимков необходимо сохранять неподвижное положение тела. Контакт с врачом поддерживается по специальной аудиосвязи. Томография длится около 15 минут и переносится очень комфортно. Перед процедурой нужно будет снять все металлические украшения и детали одежды, выложить банковские и другие магнитные карты. После окончания сканирования врач делает описание снимков в течение 20 минут, а получить результаты можно в любом удобном формате.
Показания и противопоказания к МРТ краниовертебрального перехода
Жалобы пациентов, имеющих патологию этой области могут быть очень разнообразны. В некоторых случаях возможно бессимптомное течение, клинические признаки могут проявиться в зрелом возрасте после травмы или инфекционного заболевания, сопровождающегося сильным кашлем.
У детей можно предположить краниовертебральную аномалию при наличии:
- неправильной посадки головы;
- ограничении подвижности в шейном отделе позвоночника;
- врожденной кривошеи;
- низкой границе роста волос на затылке;
- неправильного прикуса;
- стридора (свистящего шумного дыхания) или других дыхательных расстройств.
Симптомы, при которых необходимо проведение МРТ краниовертебральной области у лиц любого возраста:
- приступообразные боли в шейно-затылочной области;
- атаксия − нарушение точности и ловкости движений при сохранении мышечной силы, отсутствие равновесия в положении стоя и при ходьбе;
- ухудшение слуха, головокружения;
- нарушения в работе глазодвигательных мышц, нистагм (неконтролируемые колебательные движения глазных яблок);
- повторные обмороки;
- транзиторные ишемические атаки;
- нарушение зрения при поворотах головы.
Не распознанные вовремя аномалии краниовертебральной зоны могут создавать высокий риск серьезных осложнений при любой легкой травме. В данном случае ранняя диагностика помогает избежать фатальных последствий.
Противопоказанием для проведения МРТ-диагностики являются:
- наличие ферромагнитных металлов в теле пациента;
- установленные кардиостимуляторы, инсулиновые помпы, слуховые импланты и сосудистые клипсы на артериях мозга;
- беременность в первом триместре;
- невозможность сохранять неподвижное положение в замкнутом пространстве в течение 15 минут;
- вес пациента более 130 кг.
Подготовка к МРТ краниовертебрального перехода
Нет необходимости проведения какой-либо особой подготовки. Непосредственно перед процедурой необходимо сообщить врачу существовании имплантов или инородных тел, предоставить результаты ранее проведенных исследований (при их наличии).
Расшифровка МРТ головного мозга с краниовертебральным переходом
Магнитно-резонансное обследование позволяет определить, есть ли компрессия ствола мозга и области его перехода в спинной мозг. В норме отверстие затылочной кости имеет достаточный диаметр для правильного положения сосудисто-нервных образований и свободной циркуляции спинномозговой жидкости.
При патологиях этой зоны возможно сужение спинномозгового канала, перегибы ствола мозга, приводящие к нарушению кровообращения и оттока спинномозговой жидкости.
После проведения процедуры сканирования, врач подробно описывает все анатомические структуры и обнаруженные отклонения. Получить снимки и заключение можно в любом удобном формате.
МРТ краниовертебрального перехода − наиболее надежная и безопасная диагностика при подозрении на патологию данной области.
Читайте также:
