Лучевая диагностика билиарной цистаденокарциномы
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Для цитирования: Оганезова И. А., Скворцова Т. Э. Гигантская цистаденома печени. Описание клинического случая // Доктор.Ру. 2018. № 7 (151). С. 14–17.
Цель статьи: актуализировать данные о редком заболевании — билиарной цистаденоме и описать клинический случай, отражающий течение гигантской цистаденомы печени.
Основные положения: билиарная цистаденома — образование печени с высоким потенциалом малигнизации. В работе представлены данные литературы об этиологии, патофизиологии, клинической картине, диагностике и возможностях лечения данной патологии. Приведено собственное наблюдение, отражающее стремительное неблагоприятное течение заболевания.
Заключение: типичными клиническими особенностями цистаденомы печени являются бессимптомное начало заболевания, быстрый рост образования с формированием признаков внутрипеченочного холестаза, озлокачествление опухоли.
Цистаденома печени (билиарная или гепатобилиарная цистаденома) — это доброкачественное образование, располагающееся во внутрипеченочных желчных протоках и представляющее собой истинную кисту. Размер образования может варьировать от 1,5 до 15 см в диаметре, а ее вес иногда может достигать 6 кг. Заболевание достаточно редкое — оно составляет не более 4–5% всех новообразований печени и желчных протоков. Наблюдается преимущественно у женщин (80–85% случаев), средний возраст пациентов к моменту диагностики равен 40–55 годам [1] .
Патофизиологически цистаденома печени представляет собой многокамерную кисту, окруженную гладкой плотной фиброзной капсулой. Образование содержит многочисленные внутренние перегородки и внутрипросветные папиллярные выступы, которые выстланы кубическим или цилиндрическим эпителием, секретирующим муцин. Этот эпителий иногда окружен плотной мезенхимальной стромой, содержащей гладкомышечные клетки. Свободный слой коллагенсодержащих кровеносных сосудов, нервов и желчных протоков дополнительно окружает область цистаденомы. Описаны два типа печеночных цистаденом: муцинозный и серозный. Муцинозная цистаденома является преобладающим типом (около 95% случаев), обнаруживается обычно во внутрипеченочной области (84%), реже в общем желчном протоке (6%), печеночных протоках (4%) и желчном пузыре (2%) [2, 3] .
Точная этиология цистаденомы печени неизвестна. Традиционно считается, что цистаденомы происходят из эпителия желчных протоков, возможно, из врожденного аберрантного желчного протока. Сходство эмбриональных структур, таких как желчный пузырь и желчные протоки, происходящие из каудального зачатка печеночного мешка первичной передней кишки, позволяет предположить, что цистаденомы могут возникать из эктопических остатков. Существует также возможность того, что цистаденомы возникают непосредственно из эмбриональных клеток первичной передней кишки или перибилиарных эндокринных клеток. Тот факт, что цистаденомы описаны уже в первом десятилетии жизни, поддерживает эти теории. Значимую роль могут играть факторы окружающей среды, поскольку большинство опухолей появляется во второй половине жизни. Учитывая заметное преобладание женщин, можно предположить роль гормонального воздействия [4, 5] .
Клиническая картина. В начальной стадии развития цистаденомы печени пациенты жалоб не предъявляют. Несколько позже возникают неспецифические жалобы, такие как дискомфорт в правом подреберье, тошнота, отрыжка воздухом, горький привкус во рту. По мере роста опухоли могут появляться симптомы, обусловленные увеличением размеров печени, формированием печеночной недостаточности, сдавлением соседних структур: боли в правом подреберье и эпигастрии, желтушность кожи и склер, увеличение живота, снижение аппетита, снижение массы тела. Клиническая картина острого живота является редким проявлением и может быть вызвана разрывом стенки кисты, внутренним кровотечением или перекрутом кисты [6] .
К основным осложнениям заболевания относятся кровотечение из стенки кисты в ее полость, нагноение кисты, разрыв кисты, механическая желтуха, формирование печеночной недостаточности, малигнизация опухоли, экзоорганная обструкция выходного отдела желудка, сдавление нижней полой вены, асцит. При длительном течении заболевания возможно злокачественное перерождение цистаденомы печени в цистаденокарциному (по некоторым данным, частота таких случаев составляет до 30%) с дальнейшим стремительным ростом и летальным исходом. Учитывая злокачественный потенциал цистаденомы, своевременная диагностика и радикальное хирургическое вмешательство — это предпочтительная тактика, что отличает цистаденому от ряда распространенных доброкачественных образований печени, таких как очаговая нодулярная гиперплазия, аденома и гемангиома, где возможно длительное динамическое наблюдение [7] .
Диагностика. Лабораторные тесты позволяют получить общее представление о функции печени, но выявляемые отклонения неспецифичны для цистаденомы. Признаки цитолиза, холестаза, нарушения белково-синтетической функции печени зависят от размеров, локализации и количества опухолевых узлов, а также от степени нарушения магистрального кровотока и оттока желчи. Цистаденомы часто выявляются случайно во время обычного осмотра или в процессе исследования такими методами, как УЗИ или КТ [8] .
При УЗИ цистаденомы печени визуализируются в виде анэхогенных образований с внутренними перегородками. Локальные гиперэхогенные включения в пределах опухоли могут быть участками фиброза стенки, внутрикистозными кровоизлияниями или папиллярными разрастаниями. На КТ-снимках опухоль проявляется в виде очагов жидкостной плотности с локальным накоплением контрастного препарата. Часто визуализируются перегородки и пристеночные узлы. Характерными признаками цистаденом печени, отличающими их от простых кист, являются васкуляризация перегородок внутри кисты, а также наличие папиллярных разрастаний стенок [9] .
При проведении МРТ цистаденома выявляется в виде гиперинтенсивных образований на Т2-взвешенных изображениях и гипоинтенсивных — на T1-взвешенных изображениях, иногда с периопухолевым понижением интенсивности сигнала на Т2-взвешенных изображениях.
Методы объективной визуализации (мультифазная контрастная КТ, динамическая контрастная МРТ) позволяют оценить сосудистый профиль объемного образования, выявить типичные для озлокачествления особенности васкуляризации: усиление в артериальную фазу и вымывание в портальную фазу. В отличие от окружающей неизмененной паренхимы печени, которая питается из системы портальной вены, злокачественные опухоли кровоснабжаются преимущественно из системы печеночной артерии, поэтому в типичных случаях они характеризуются диффузным, гетерогенным усилением в артериальную фазу (как при КТ, так и при МРТ) с последующим вымыванием контрастного препарата в венозную и отсроченные фазы, что считается классическим отображением онкопроцесса. Предварительные инструментальные методы визуализации должны сопровождаться биопсией печени, которая может помочь получить важную информацию о природе опухолевого поражения [10, 11] .
Лечение. Как правило, медикаментозное лечение цистаденомы не проводится. Исключение составляют подготовительный период перед оперативным вмешательством и ярко выраженная симптоматика. Благоприятный прогноз печеночных цистаденом обеспечивает только полная хирургическая резекция образования. Такие способы лечения, как марсупиализация, наложение внутренних или чреcкожных дренажей, пункционная алкоголизация, сопряжены с высокой частотой рецидивов заболевания. Операция должна выполняться по типу анатомической резекции, что продиктовано высокой частотой малигнизации цистаденом и развитием рецидивов при сохранении части эпителиальной выстилки кисты [12] .
Симптоматическая терапия при цистаденомах печени направлена на снижение проявлений внутрипеченочного холестаза, коррекцию портальной гипертензии и печеночно-клеточной недостаточности.
Наиболее эффективным средством для лечения холестатических заболеваний является урсодезоксихолевая кислота (УДХК). УДХК — конкурент токсичных желчных кислот при абсорбции в тонкой кишке, а также на мембране гепатоцитов и холангиоцитов. Считается, что положительное влияние УДХК на течение хронического холестаза прежде всего связано со снижением повреждения холангиоцитов токсичными желчными кислотами (за счет подавления их секреции и уменьшения пула путем снижения их всасывания в подвздошной кишке). Кроме того, УДХК стимулирует транспорт желчных кислот и органических анионов в гепатоцитах и холангиоцитах. Она влияет на ряд процессов, связанных с белками-транспортерами гепатоцита (их транскрипционную регуляцию; включение в апикальную мембрану; фосфорилирование и дефосфорилирование в местах действия), а также воздействует на процессы экзоцитоза (путем активации кальцийзависимой альфа-протеинкиназы) и на экспрессию транспортных систем в билиарном эпителии (бикарбонатный холерез). Собственно цитопротективное действие УДХК при холестазе определяется ее способностью, образуя двойные молекулы, взаимодействующие с липофильными мембранными структурами, встраиваться в клеточную мембрану и тем самым повышать устойчивость к токсическим воздействиям гепатоцитов, холангиоцитов и эпителиоцитов ЖКТ [13] .
Согласно рекомендациям Российской гастроэнтерологической ассоциации и Российского общества по изучению печени, добавление к УДХК S-аденозил-L-метионина (SAMe) снижает клиническую симптоматику и улучшает биохимические показатели у пациентов с внутрипеченочным холестазом [14] . SAMe представляет собой природное вещество, производное L-метионина и аденозинтрифосфорной кислоты, которое синтезируется в печени. Это вещество воздействует на основные звенья развития и прогрессирования внутрипеченочного холестаза. SAMe участвует в трех наиболее важных метаболических процессах: трансметилировании, транссульфурировании и аминопропилировании, — в которых выступает либо как донор метильной группы, либо как индуктор ферментов. Участие SAMe в процессах сульфатирования, в том числе желчных кислот и таурина, приводит к уменьшению пула токсичных свободных желчных кислот, что улучшает выведение последних из гепатоцитов и способствует их элиминации почками. Участие SAMe в синтезе структурных белков и фосфолипидов обеспечивает стабилизацию мембран клеток и митохондрий, благодаря чему улучшается функционирование транспортных систем. Имеются экспериментальные данные о том, что SAMe уменьшает апоптоз, индуцированный желчными кислотами, хотя и в меньшей степени, чем УДХК. Таким образом, применение лекарственных средств на основе SAMe можно считать, по сути, заместительной терапией дефицита SAMe, который наблюдается у пациентов с хроническими заболеваниями печени. Немаловажным преимуществом таких препаратов является доказанное наличие противоастенического и антидепрессивного эффектов [15] .
Для иллюстрации приведенного обзора продемонстрируем собственное клиническое наблюдение.
Пациентка Н., 60 лет, 20.05.2013 обратилась в Медико-санитарную часть ГУП «Водоканал Санкт-Петербурга» с жалобами на рези в животе, тяжесть в правом подреберье. При пальпации живота выявлена увеличенная в размерах за счет правой доли, болезненная, плотная печень, выступавшая из-под реберной дуги на 4–5 см.
В анализах крови: функциональные пробы печени, раково-эмбриональный антиген, альфа-фетопротеин — в пределах референсных значений; СОЭ увеличена до 47 мм/ч.
По данным УЗИ от 06.06.2013: печень увеличена, передне-задний косой размер правой доли — 189 мм; по передней поверхности правой доли печени в S4–5 лоцируется тканевое образование с неровными контурами, гетерогенной структуры, с зонами повышенной и пониженной эхогенности, размерами не менее 87 × 67 мм; желчный пузырь оттеснен описанным образованием кзади, не напряжен, стенки его уплотнены, контуры ровные, содержимое однородное, конкрементов не содержит.
На КТ органов брюшной полости от 21.06.2013 в S4–5 и умеренно в S6 определено образование с четкими неровными контурами, неоднородной структуры, которое распространялось за границы печени до передней брюшной стенки, оттесняя желудок, двенадцатиперстную кишку, желчный пузырь. Размеры образования — 115 × 75 × 124 мм. Плотность нативно +18–45 HU, в артериальную фазу плотность образования неоднородно повышалась до +115 HU, в венозную — до +100 HU, в отсроченную фазу она составляла +45–60 HU. В S2 определялся гиподенсный очаг (+50–55 HU), визуализировавшийся в венозную фазу, размером 9 мм.
Пациентка была направлена на консультацию в городской онкологический центр, где ей провели биопсию печени. Гистологическое заключение: гепатобилиарная цистаденома; по результатам иммуногистохимического исследования — аденома из желчного протока. При ангиографии сосудов печени в VIa–VII сегментах печени выявлено крупное патологическое конгломератное образование со смешанной васкуляризацией размерами 125,2 × 157,0 × 142,5 мм, расположенное кпереди от воротной вены.
Таким образом, пациентке был установлен диагноз цистаденомы печени. Учитывая локализацию и размеры образования, от хирургического лечения было решено воздержаться, рекомендовалось динамическое наблюдение.
13.01.2014 пациентка обратилась для контрольного обследования, активных жалоб на момент обращения не предъявляла. При биохимическом анализе крови обнаружены признаки внутрипеченочного холестаза: повышение уровня щелочной фосфатазы до 407 Ед/л, гамма-глутамилтранспептидазы — до 531 Ед/л. По данным УЗИ органов брюшной полости выявлен рост образования до 106 × 94 × 99 мм. На серии МРТ брюшной полости от 31.01.2014: печень увеличена в размерах за счет объемного образования неоднородной дольчатой структуры с неровным контуром размером 185 × 170 × 130 мм; образование муфтообразно охватывает желчевыводящие протоки без признаков инвазии и компрессии последних, оттесняет каудально правую почку. Кроме того, во II сегменте печени определялся аналогичный по сигнальным характеристикам очаг размером до 11 мм в диаметре.
Учитывая биохимические признаки внутрипеченочного холестаза, пациентке был рекомендован прием УДХК в дозировке 750 мг/сут.
В связи со значительным ростом образования больная была направлена для выполнения позитронно-эмиссионной томографии. По результатам обследования от 03.03.2014 выявлены признаки метаболически активного объемного образования в печени, злокачественная природа которого представлялась наиболее вероятной. 31.03.2014 была выполнена лапароскопия с биопсией опухоли печени. Гистологическое заключение: билиарная аденома без признаков малигнизации. 10.04.2014 были проведены верхняя мезентерикография, целиакография, селективная ангиография и химиоэмболизация. Заключение: ангиографическая картина может соответствовать первичной опухоли печени. Пациентке рекомендован прием тамоксифена.
Результаты контрольной КТ от 12.05.2014: печень увеличена в размерах, деформирована, имеет крупнобугристый контур; паренхима обеих долей печени субтотально (около 70%) заменена объемным мультифокусным образованием размерами 208 × 127 × 185 мм (рост) с неровными бугристыми контурами и неоднородной гиподенсной плотности (рис.). При проведении ангиографии обнаружено, что образование активно, выраженно неравномерно, преимущественно по периферии, накапливает контрастное вещество до +130 HU с сохранением зон отсутствия контрастирования (некрозы).
Рис. Компьютерно-томографическая картина гигантской цистаденокарциномы печени. Фото авторов
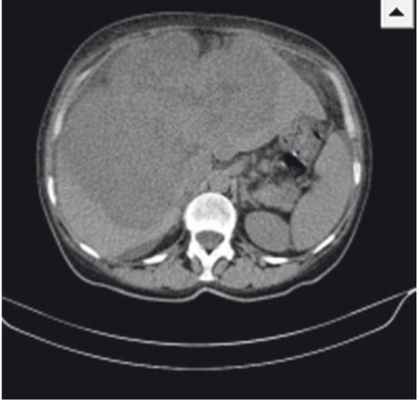
При осмотре от 10.06.2014 отмечены жалобы на боли в правом подреберье, пожелтение кожи, склер, кожный зуд. Объективно: кожный покров желтушный, обычной влажности, склеры иктеричные; язык обложен желтоватым налетом, влажный; живот не вздут, мягкий, увеличен в размерах за счет гепатомегалии; печень значительно увеличена в размерах, безболезненная, плотная, выступает из-под реберной дуги на 8–10 см; стул периодически гипохоличный. В анализах крови — повышение уровня СА 19-9 до 897 Ед/мл. По данным УЗИ: вся брюшная полость, включая боковые фланки и позадиматочное пространство, заполнена свободной жидкостью с небольшим количеством мелкодисперсной взвеси — асцит; печень увеличена (краниокаудальный размер — 225 мм), деформирована, имеет крупнобугристый контур; паренхима обеих долей печени субтотально (свыше 70%) заменена объемным мультифокусным образованием с неровными бугристыми контурами размерами 218 × 151 × 193 мм; аналогичное по плотностным характеристикам образование визуализируется в S8 (20 × 22 × 22 мм), появилось новое аналогичное образование в S3 (12 × 12 мм).
Дополнительно к УДХК пациентке был рекомендован прием SAMe в дозировке 1200 мг/сут. Больная находилась под наблюдением еще в течение года, получала симптоматическую поддерживающую терапию. Летальный исход наступил на фоне тяжелой полиорганной недостаточности.
Приведенный клинический пример иллюстрирует типичные клинические особенности течения цистаденомы печени: бессимптомное начало заболевания, стремительный рост образования с формированием признаков внутрипеченочного холестаза, портальной гипертензии и гепатодепрессии, озлокачествление опухоли, неблагоприятный исход.
ЗАКЛЮЧЕНИЕ
Гепатобилиарная цистаденома составляет не более 4–5% всех новообразований печени и желчных протоков. Наблюдается преимущественно у женщин трудоспособного возраста и представляет собой многокамерную кисту, окруженную гладкой плотной фиброзной капсулой. Медико-социальная значимость данной патологии обусловливается ее длительным бессимптомным течением с последующим стремительным развитием осложнений, злокачественным перерождением и летальным исходом. Редкость гепатобилиарной цистаденомы в структуре новообразований, отсутствие специфичных для нее диагностических признаков и эффективных способов радикального лечения делают актуальным накопление данных о клинических особенностях заболевания.
Лучевая диагностика билиарной цистаденокарциномы
Лучевая диагностика билиарной цистаденокарциномы
а) Терминология:
• Редко встречающаяся опухоль кистозного характера, злокачественная или представляющая собой предзлокачественное состояние, одно- или многокамерная
б) Визуализация билиарной цистаденокарциномы:
• Комплексное многокамерное кистозное образование в печени с перегородками и обызвествлениями в стенке:
о Имеет капсулу
о Рецидивирует после неполного удаления
о Дольки опухоли характеризуются сигналом различной интенсивности в зависимости от количества кистозного содержимого
• Обладает злокачественным потенциалом; билиарная цистаденокарцинома может развиваться на фоне предзлокачественного состояния даже после нескольких лет стабильности
(Слева) На рисунке показано дольчатое комплексное кистозное образование, в стенке и перегородках которого имеются кровеносные сосуды.
(Справа) На аксиальной КТ с контрастным усилением у женщины среднего возраста визуализируется комплексное кистозное образование с фестончатыми краями, стенка и перегородки которого накапливают контраст. Эти изменения у пациентки при отсутствии другой известной опухоли можно рассматривать как достаточно специфические признаки билиарной цистаденомы, являющиеся достаточными для выполнения резекции без использования дополнительных методов диагностики. (Слева) На аксиальной Т1 ВИ МР томограмме у женщины сред -нею возраста визуализируется кистозное объемное образование в печени с множественными перегородками, содержимое которого имеет признаки, типичные для «простой» жидкости. Определяется некоторая неоднородность структуры образования: в различных его отделах интенсивность сигнала варьирует.
(Справа) На аксиальной Т2 ВИ МР томограмме у згой же пациентки визуализируется большое объемное образование с перегородками в структуре, содержащее жидкость с характерным гиперинтенсивным сигналом.
в) Дифференциальная диагностика:
• Геморрагическая или инфицированная киста печени:
о Узлы или перегородки не накапливают контраст
• Пиогенный абсцесс печени:
о Признак кластера: слияние мелких абсцессов в единое крупное образование с множественными перегородками
о Стенки ячеек в абсцессе накапливают контраст
• Кистозные метастазы:
о Включения дебриса и узловое утолщение стенки
• Гидатидная (эхинококковая) киста
г) Клинические особенности:
• Опухоль чаще всего поражает женщин среднего возраста:
о Более чем в 90% случаев обнаруживается у женщин
д) Диагностическая памятка:
• Крупное, хорошо отграниченное, комплексное кистозное образование однородной или неоднородной структуры с перегородками и узлами:
о Практически всегда является единичным
о Наличие узлов в стенке, накапливающих контраст, подозрительно на злокачественную опухоль
• Может имитировать геморрагическую или инфицированную кисту печени
Кисты поджелудочной железы
Кисты поджелудочной железы - это заполненные жидкостью полостные образования, расположенные внутри поджелудочной железы или выступающие за границы органа.
Различают несколько типов кистозных образований в поджелудочной железе:
- Истинные кисты - чаще всего бывают врожденного характера. Возникают вследствие отшнуровки мелких протоков (внутридолькового или междолькового), и постепенно в этой полости накапливается панкреатический секрет. Такие кисты всегда имеют стенку, выстланную протоковым эпителием.
- Застойные (ретенционные) кисты возникают в результате расширения участка панкреатического протока после закупорки камнем или сдавления кальцинатами (что достаточно часто встречается при хроническом панкреатите).
- Псевдокисты (посттравматические или поствоспалительные). Они возникают после травмы поджелудочной железы или перенесенного острого панкреатита.
- Паразитарные кисты обнаруживаются в поджелудочной железе в результате инфицирования эхинококком, человеческой аскаридой и при шистосомозе.
- Опухолевые кисты (в литературе чаще описываются как «кистозные опухоли») составляют почти половину всех жидкостных образований в поджелудочной железе. Они могут носить доброкачественный характер (цистаденомы), быть злокачественными (цистаденокарциномы) или иметь риск злокачественной трансформации (интрадуктальные папиллярные муцинозные опухоли, муцинозные кистозные опухоли). На долю кистозных опухолей приходится около 10-15% всех кистозных и 1,5-2% опухолевых поражений поджелудочной железы.
Частота заболевания
В последнее время частота обнаружения кист в поджелудочной железе увеличилась в несколько раз, значительно чаще стали выявляться кисты у людей молодого возраста. Это связано не только с развитием диагностической аппаратуры и широкой доступностью компьютерной и магнитно-резонансной томографии. Гастроэнтерологи считают, что существует и истинный рост заболеваемости кистами поджелудочной железы. В связи с увеличением заболеваемости острыми и хроническими панкреатитами различной этиологии (алкогольной, билиарной, травматической).
Причины возникновения кист поджелудочной железы
Самая частая причина их развития - это воспалительные процессы (острый или хронический панкреатит). При остром воспалении поджелудочной железы формирование кист осложняет от 5 до 20% случаев заболевания. Полость при этом обычно образуется через 3-4 недели после острого приступа.
При хроническом процессе кисты формируются в 40-75% случаев. Чаще основной причиной подобных изменений является хроническое употребление пациентом алкоголя, что приводит к хроническому кальцифицирующему панкреатиту.
Реже кисты возникают после получения травм поджелудочной железы. Возможно формирование кист как осложнение желчнокаменной болезни, вызвавшей нарушение оттока панкреатического сока в результате закупорки вирсунгова протока конкрементом, или при возникновении рубцового стеноза сфинктера Одди, или опухоли большого дуоденального сосочка.
Нарушение оттока панкреатического секрета в русле общего протока поджелудочной железы приводит к образованию истинных кист, так как стенки их имеют выстилку из эпителия. Кисты образуются, благодаря значительному нарастанию давления внутри протока, возникает гипертензия, значение которой превышает обычное в 3 раза.
Клинические проявления
Появление боли характерно для кист большого размера, так как они сдавливают окружающие ткани и, в том числе нервные сплетения. Кисты небольшого размера подобного давления не оказывают, поэтому, как правило, жалобы на боль отсутствуют. Особенно характерен этот симптом для периода формирования ложных кист при остром и обострении хронического панкреатита, и вызывается он в большей степени деструктивными процессами. Со временем интенсивность боли снижается, она характеризуется как «тупая» или скорее - как «дискомфорт». Характерным бывает симптом «светлого промежутка» (временного улучшения и отсутствия болей после острого панкреатита или травмы). Наиболее сильные боли вызывают кисты, расположенные по задней поверхности железы и сдавливающие зону солнечного сплетения. Воздействие на это нервное сплетение создает у пациентов очень интенсивную, длительную жгучую боль, которая отдает в спину. Движение, сдавление одеждой, пояс, ремень усиливают её интенсивность. Состояние несколько облегчается при принятии коленно-локтевого положения («на четвереньках»). Выраженное усиление боли - «кинжальная» боль может говорить о возникновении осложнений (например, разрыв кисты), постепенное прогрессирование боли вместе с повышением температуры тела и появлением интоксикации - о ее нагноении.
Другими проявлениями кист поджелудочной железы могут быть диспептические нарушения: тошнота, рвота (ею может завершаться приступ боли), непостоянство стула. В результате того, что уменьшается количество панкреатического сока, поступающего в кишечник, нарушается переваривание пищи и всасывание питательных веществ. В итоге больной худеет, снижается вес, появляется слабость.
Иногда крупные кисты поджелудочной железы вызывают сдавление соседних органов с нарушением их проходимости. При нахождении кисты в головке железы может возникнуть механическая желтуха (появляется желтизна кожи, склер, кожный зуд); если сдавливается воротная вена - развиваются отеки на ногах или асцит. Очень редко крупные панкреатические кисты производят сдавление просвета кишечника (12-перстную кишку), из-за чего нарушается прохождение пищи. В этих случаях может сформироваться неполная высокая кишечная непроходимость.
Диагностика кисты поджелудочной железы
При осмотре живота возможна его асимметрия: появление выбухания или выпячивания в зоне расположения образования.
Лабораторные исследования дают небольшое повышение лейкоцитов в крови, увеличение СОЭ, иногда увеличивается уровень ферментов в крови: амилазы, фосфатазы и билирубина, что связывают с обострением панкреатита и повреждением работающей ткани поджелудочной железы.
Более конкретную и значимую информацию можно получить при использовании инструментальных методов диагностики.
- Ультразвуковое исследование позволяет не только обнаружить образование, увидеть его расположение, измерить размеры, оценить его содержимое, но также выявить косвенные признаки осложнений: например, в случае нагноения кисты при УЗИ можно увидеть неравномерность эхосигнала на фоне полости, при малигнизации (озлокачествлении) - неоднородность контуров.
- Магнитно-резонансная томографияикомпьютерная томография дают более детальные сведения о размерах, локализации кисты, связи её с руслом протоков. Контрастирование при томографическом исследовании помогает распознать кистозные опухоли.
- Эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) отводится уникальное место в диагностике кист поджелудочной железы. Это эндоскопическое исследование дает подробные сведения о связи кисты с протоками железы, что определяет тактику лечения. Однако данное обследование требует введения контрастного вещества непосредственно в панкреатический проток, что вызывает протоковую гипертензию и сопровождается высоким риском инфицирования. Поэтому в настоящее время ЭРХПГ проводится по строгим показаниям: например, при подозрении на обтурационный характер кисты, с целью удаления конкремента из панкреатического протока или установку стента в зону обтурации.
- Эндосонография (современный диагностический метод, совмещающий преимущества эндоскопии и ультразвукового исследования) позволяет не только четко визуализировать расположение, размеры кисты и характер ее содержимого, но и взять прицельную биопсию при подозрении на наличие кистозной опухоли.
Лечение кисты поджелудочной железы - операция
Однозначный ответ - только хирургически! Современные технологии позволяют во многих случаях избежать большой операции и ограничиться малоинвазивным эндоскопическим или эндовидеохирургическим вмешательством.
Возможны следующие методы лечения кист:
- Удаление самой кисты или кистозно измененной части поджелудочной железы.
- Внутреннее дренирование кисты.
- Наружное дренирование кисты.
При первом методе, как правило, кисту удаляют вместе с участком поджелудочной железы. Объем вмешательства зависит от размера образования, от места, где киста расположена, от того, в каком состоянии находятся прилежащие к ней ткани. Дистальная резекция, дистальная или панкреатодуоденальная резекция - достаточно сложны и требуют соответствующего технического и медикаментозного обеспечения. В настоящее время эти операции включены в перечень видов высокотехнологичной медицинской помощи, выполняемых по квотам Минздрава РФ или по полисам ОМС. Выполнение этих операций в нашей Клинике возможно как традиционным, так и лапароскопическим способом.
Наиболее физиологичными и менее травматичными считаются дренирующие операции, которые направлены на создание оттока из кисты в желудок, 12-перстную или тонкую кишку с помощью внутреннего дренажа. Создается анастомоз, который обеспечивают доставку сока железы к пище, что снимает болевую реакцию и редко приводит к рецидивам.
В настоящее время также имеется возможность выполнять эти операции с помощью эндоскопических методик, которые выполняются эндовидеохирургически или эндоскопически с ультразвуковым контролем.
Наружное дренирование кист в плановой хирургии в последнее время применяется редко. Выбор такого вида вмешательства чаще всего является вынужденным в неотложных ситуациях. Показания к этому методу:
- если не закончился процесс формирования кисты;
- тяжелое состояние пациента;
- нагноение кисты.
Такие вмешательства называют паллиативными, они не решают проблемы, а могут привести к рецидиву, к свищам. Их используют как один из этапов лечения больного. Операции по дренированию могут осуществляться только после подтверждения неопухолевой причины образования.
Обязательно применяется консервативное лечение основного заболевания.При панкреатите обязательно соблюдение диеты, задачей которой является максимально возможное снижение секреции сока поджелудочной железы.
Применяются ферментозамещающие препараты, анальгетики; средства, подавляющие секрецию. Обязательно нужно контролировать уровень гликемии и, при необходимости, проводить ее коррекцию.
Прогноз
Прогноз при кистах поджелудочной железы достаточно благоприятный. Он зависит как от причины заболевания, так и от своевременности диагностики и хирургического лечения.
В нашей клинике Вы можете пройти полноценное обследование.
Специалисты клиники владеют всем необходимым оборудованием для диагностики и лечения кистозных образований поджелудочной железы. Выполняется весь спектр необходимых хирургических (как традиционных, так и малоинвазивных) вмешательств. Большинство из них входят в перечень видов высокотехнологичной медицинской помощи (ВМП), выполняемых по квотам МЗ РФ или полисам ОМС.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Рак поджелудочной железы
Рак поджелудочной железы, в первую очередь протоковая аденокарцинома, составляет приблизительно 57 600 случаев и приводит к 47 050 летальных исходов в США ежегодно ( 1 Общие справочные материалы Рак поджелудочной железы, в первую очередь протоковая аденокарцинома, составляет приблизительно 57 600 случаев и приводит к 47 050 летальных исходов в США ежегодно ( 1). Клинические проявления. Прочитайте дополнительные сведения ). Клинические проявления включают похудание, боль в животе, желтуху. Диагноз ставится на основании данных КТ или МРТ/МРХПГ, а затем эндоскопического УЗИ. Лечение подразумевает хирургическое вмешательство (резекцию) и адъювантную химио- и лучевую терапию. Прогноз неблагоприятный, т. к. заболевание обычно распознают на поздней стадии.
Аденокарциномы экзокринной части поджелудочной железы, происходящие из эпителия протоков, встречаются в 9 раз чаще, чем происходящие из ацинарных клеток; в 80% случаев опухоли локализуются в головке железы. Средний возраст развития опухоли – 55 лет, в 1,5–2 раза чаще болеют мужчины.
Общие справочные материалы
1. Siegel RL, Miller KD, Jemal A: Cancer statistics, 2020. CA Cancer J Clin 70(1):7–30, 2020. doi: 10.3322/caac.21590
Симптомы и признаки рака поджелудочной железы
Симптомы рака поджелудочной железы, такие как боль и потеря веса, неспецифичны, что приводит к более позднему диагностированию, а к этому времени болезнь уже распространяется. К моменту установления диагноза у 90% пациентов имеется местно распространенная опухоль, прорастающая структуры забрюшинного пространства, распространяющаяся в регионарные лимфоузлы, либо метастазирующая в печень и легкие.
У большинства пациентов отмечается боль в верхнем отделе живота, как правило, иррадиирующая в спину. Часто наблюдается похудание. Аденокарциномы головки поджелудочной железы сопровождаются развитием обструктивной желтухи (которая может приводить к зуду) у 80–90% больных. Рак тела и хвоста может сопровождаться нарушением кровотока по селезеночной вене, что ведет к появлению спленомегалиии, варикозному расширению вен пищевода и желудка, развитию желудочно-кишечного кровотечения.
Рак служит причиной развития сахарного диабета у 25–50% пациентов, с появлением симптомов гипергликемии (полиурии, полидипсии). Рак поджелудочной железы может также препятствовать выработке пищеварительных ферментов в поджелудочной железе (экзокринная недостаточность поджелудочной железы) у некоторых пациентов и нарушать расщепление пищи и усваивание питательных веществ ( мальабсорбция Обзор мальабсорбции (Overview of Malabsorption) Мальабсорбция характеризуется нарушением усвоения питательных веществ вследствие расстройств переваривания, всасывания или транспорта. Мальабсорбция может затрагивать нарушение усвоения основных. Прочитайте дополнительные сведения ). Это нарушение усваивания вызывает вздутие живота, газы и водянистую, маслянистую и/или зловонную диарею, что приводит к потере веса и гиповитаминозу.
Диагностика рака поджелудочной железы
КТ или магнитно-резонансная томография/магнитно-резонансная холангиопанкреатография (МРТ/МРХПГ) с последующей эндоскопической ультрасонографией
Исследование содержания антигена СА-19-9 для динамического наблюдения (не в качестве скрининга)
Предпочтительными исследованиями являются брюшная спиральная КТ с использованием техники исследования поджелудочной железы или МРТ/МРХПГ; после этого проводят эндоскопическую ультрасонографию с тонкоигольной аспирацией (EUS/FNA) для диагностики ткани и оценки хирургической резектабельности. Обычно КТ или МРТ/МРХПГ выбирают исходя из наличия локального доступа к аппаратам и имеющегося опыта. Даже если эти визуализирующие тесты выявляют нерезектабельное образование или метастатическое поражение, для получения образца ткани выполняются эндоскопическая тонкоигольная аспирация под контролем ультразвука (EUS/FNA) или чрескожная игольная аспирация из доступного участка опухоли. Если при КТ выявлена потенциально резектабельная опухоль либо опухоль не выявлена вообще, целесообразно провести МРТ/МРХПГ или ультразвуковое эндоскопическое исследование для уточнения стадии болезни или выявления опухолей небольшого размера, не видимых на КТ. У пациентов с обструктивной желтухой в качестве первой диагностической процедуры можно проводить эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ).
Необходимо провести стандартные лабораторные исследования. Повышение уровня щелочной фосфатазы и билирубина указывают на наличие обструкции желчного протока или метастатического поражения печени. Исследование антигена СА-19-9, вырабатывающегося в поджелудочной железе, может применяться для наблюдения за течением заболевания при уже установленном диагнозе рака поджелудочной железы, а также как скрининговый тест в группе высокого риска (например, пациенты с врожденным панкреатитом, те, у кого ≥ 2 родственников 1-й линии имеют рак поджелудочной железы, синдром Пейтца-Егерса Cиндром Пейтца-Йегерса Синдром Пейтца – Йегерса – заболевание с аутосомно-доминантным типом наследования, при котором наблюдается развитие множественных гамартомных полипов в желудке, тонкой и толстой кишке, а также. Прочитайте дополнительные сведенияПрогноз при раке поджелудочной железы
Прогноз рака поджелудочной железы зависит от стадии, но в целом прогноз неблагоприятный (5-летняя выживаемость составляет 2%), поскольку на момент диагностики у многих пациентов заболевание находится в поздней стадии.
Лечение рака поджелудочной железы
Операция Уиппла (панкреатодуоденэктомия)
Адъювантная химиотерапия и лучевая терапия
В 80–90% случаев на момент диагностики опухоль является неоперабельной вследствие наличия метастазов или прорастания в крупные сосуды. В зависимости от локализации опухоли методом выбора для резекции рака в большинстве случаев служит операция Уиппла (панкреатодуоденэктомия). В настоящее время рекомендована адъювантная терапия с комбинациями на основе гемцитабина ( 1 Справочные материалы по лечению Рак поджелудочной железы, в первую очередь протоковая аденокарцинома, составляет приблизительно 57 600 случаев и приводит к 47 050 летальных исходов в США ежегодно ( 1). Клинические проявления. Прочитайте дополнительные сведения ); обычно назначают внешнюю пучковую лучевую терапию, которая повышает показатели 2-летней выживаемости до 40%, 5-летней выживаемости – до 25%. Такая комбинация также применяется при местнораспространенных, но неоперабельных опухолях и обеспечивает среднюю продолжительность жизни около 1 года. Гемцитабин и другие препараты могут оказать лучший эффект по сравнению с химиотерапией на основе 5-фторурацила, однако ни один препарат, ни в режиме монотерапии, ни в комбинации с другими, не обладает явным преимуществом в увеличении продолжительности жизни пациента. Пациентам с метастазами в печень или отдаленными метастазами другой локализации может быть предложена химиотерапия в рамках клинического исследования, однако прогноз неблагоприятный как при наличии, так и в отсутствии лечения, и некоторые больные могут воздержаться от участия в исследованиях.
Если в ходе хирургического вмешательства обнаружена неоперабельная опухоль и имеется (или можно прогнозировать) нарушение проходимости желудка, двенадцатиперстной кишки или жечного протока, для устранения обструкции проводится наложение двойного обходного желудочного и билиарного анастомоза. При наличии неоперабельных образований и желтухи эндоскопическая установка билиарного стента позволяет достичь разрешения желтухи. Часто проводится дуоденальное стентирование. В связи с вероятностью осложнений, связанных со стентом, хирургическое вмешательство более целесобразно проводить при ожидаемой продолжительности жизни пациента с неоперабельной опухолью > 6–7 месяцев
Симптоматическое лечение
Анальгетики, зачастую опиоиды
В ряде случаев, процедуры для поддержания проходимости желчных путей
Иногда заместительная ферментная терапия
Большинство пациентов страдает от боли и имеют неблагоприятный прогноз. Симптоматическое лечение играет важную роль в контроле за течением болезни. На терминальной стадии заболевания должны быть обсуждены соответствующие меры ухода за пациентом ( Умирающий пациент Умирающий пациент У умирающих пациентов могут быть потребности, отличающиеся от потребностей других пациентов. Чтобы удовлетворить их потребности, сначала нужно определить, кто входит в категорию умирающих пациентов. Прочитайте дополнительные сведения ).
При умеренной и интенсивной боли назначаются внутрь опиоиды в дозе, адекватной для облегчения боли. Возможная наркотическая зависимость не должна рассматриваться как препятствие для назначения анальгетических препаратов. При хронической боли наилучший эффект оказывают препараты длительного действия (например, фентанил, оксикодон, оксиморфон трансдермально). Чрескожная или оперативная блокада чревного сплетения позволяет добиться обезболивающего эффекта у некоторых пациентов. При наличии непереносимой боли дополнительное действие оказывают опиоиды в форме подкожного, внутривенного, эпидурального или интратекального введения.
Если паллиативное хирургическое лечение или эндоскопическая установка билиарного стента при обструктивной желтухе не привело к облегчению зуда, против зуда можно назначать холестирамин (4 г перорально от 1 до 4 раз в день).
При экзокринной недостаточности поджелудочной железы назначают препараты свиного панкреатина (панкреалипазы) в капсулах. Существует ряд доступных коммерческих продуктов, а количество фермента на капсулу варьирует. Необходимая дозировка зависит от симптомов пациента, степени стеатореи и содержания жира в рационе. Как правило, пациенты должны принимать достаточное количество фермента, чтобы обеспечить получение от 25 000 до 40 000 МЕ липазы перед типичным приемом пищи и от 5 000 до 25 000 МЕ липазы на каждый перекус. При более продолжительном приеме пищи (например, в ресторане) часть дозы необходимо принимать во время еды. Оптимальный показатель рН для ферментов внутри просвета равен 8; таким образом, некоторые врачи назначают ингибитор протонной помпы или H2-блокатор 2 раза в день При наличии сахарного диабета необходим тщательный контроль его течения.
Справочные материалы по лечению
1. Neoptolemos JP, Palmer DH, Ghaneh P, et al: Comparison of adjuvant gemcitabine and capecitabine with gemcitabine monotherapy in patients with resected pancreatic cancer (ESPAC-4): A multicentre, open-label, randomised, phase 3 trial. Lancet 389(10073):1011–1024, 2017. doi: 10.1016/S0140-6736(16)32409-6
Основные положения
Рак поджелудочной железы характеризуется высокой летальностью, как правило, из-за диагностирования патологии только на поздних стадиях.
Известные факторы риска включают курение и хронический панкреатит в анамнезе; употребление алкоголя не является независимым фактором риска.
Диагноз устанавливают на основании данных КТ или магнитно-резонансной томографии/магнитно-резонансной холангиопанкреатографии (МРТ/МРХПГ) и эндоскопической ультрасонографии; уровни амилазы и липазы, как правило, сохраняются нормальными, анализ на антиген СА-19-9 не обладает достаточной чувствительностью и специфичностью для его применения в программе скрининга населения.
В 80–90% случаев на момент диагностики опухоль является неоперабельной вследствие наличия метастазов или прорастания в крупные сосуды.
При наличии возможности хирургического лечения следует проводить операцию Уиппла и назначать адъювантную химио- и лучевую терапию.
Лечение также включает адекватное обезболивание, наложение желудочных и кишечных анастомозов для устранения симптомов обструкции, в ряде случаев – назначение препаратов панкреатических ферментов.
Цистаденокарцинома
Цистаденокарцинома – редко встречающийся аденоматозный рак поджелудочной железы, развивающийся в результате злокачественного перерождения слизистой цистаденомы и проявляющийся болью в верхнем отделе живота и пальпируемым образованием.
Диагноз цистаденокарцинома основывается на данных КТ или МРТ брюшной полости, при которых, как правило, определяется кистозное образование, содержащее детрит; картина может быть ошибочно истолкована как аденокарцинома с участками некроза, либо как псевдокиста поджелудочной железы.
В отличие от протоковой аденокарциномы, цистаденокарцинома характеризуется относительно хорошим прогнозом. Лишь у 20% пациентов во время операции выявляются метастазы; полное удаление опухоли методом дистальной панкреатэктомии или при операции Уиппла обеспечивает 5-летнюю выживаемость 65%.
Внутрипротоковая папиллярно-муцинозная опухоль
Внутрипротоковая папиллярно-муцинозная опухоль – редко встречающийся тип опухоли, при котором наблюдаются гиперсекреция слизи и обструкция протока. Гистологически может быть представлен доброкачественной, злокачественной или пограничной опухолью. В большинстве случаев (80%) развивается у женщин, в 66% случаев локализуется в хвосте поджелудочной железы.
Диагностика внутрипротоковой папиллярно-муцинозной опухоли проводиться с помощью КТ или МРТ.
Хирургическая резекция - это предпочтительный метод лечения для пациентов с интрадуктальной папиллярно-муцинозной опухолью с тяжелой дисплазией, которая прогрессировала до инвазивной карциномы или имеет признаки, которые предполагают высокий риск развития рака. После хирургического удаления опухоли 5-летняя выживаемость составляет > 95% при доброкачественной и пограничной опухоли, 50–75% – при злокачественной.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Лучевая диагностика. Желудочно-кишечный тракт - Брамбс Ханс-Юрген
Для покупки всех томов нажмите на кнопку "Добавить комплект в корзину".

Книга "Лучевая диагностика. Желудочно-кишечный тракт"
Авторы: Брамбс Ханс-Юрген
Книга входит в серию "Dx-Direct!", посвященную визуализационным методам диагностики различных органов и систем. Все книги серии построены по единой схеме, которая предусматривает обзор важнейших заболеваний и патологических состояний с кратким описанием их этиологии, патогенеза и клинических проявлений, тактики лечения и прогноза.
В каждом разделе подробно представлены визуализационные методы инструментальной диагностики (рентгеновское исследование, УЗИ, КТ, МРТ и т.п.), необходимые проекции и режимы для диагностики той или иной патологии, радиологические симптомы, дифференциальная диагностика.
Практическое руководство "Лучевая диагностика. Желудочно-кишечный тракт" будет полезно врачам-рентгенологам, гастроэнтерологам, а также студентам, клиническим ординаторам, аспирантам медицинских вузов и факультетов.
Содержание книги "Лучевая диагностика. Желудочно-кишечный тракт"
Билиарные гамартомы (комплексы фон Мейенбурга)
Очаговая узловая гиперплазия
Гепатоцеллюлярная карцинома (ГЦК)
Фиброламеллярная гепато-целлюлярная карцинома
Метастазы в печень
Острое печеночное кровотечение
2 Желчный пузырь и желчевыводящие протоки
Добавочный желчный пузырь.
Конкременты желчного пузыря
Холестериновые полипы желчного пузыря
Аденома желчного пузыря
Аденомиоматоз желчного пузыря
Рак желчного пузыря
Киста общего желчного протока
Первичный склерозирующий холангит
Внепеченочная карцинома желчного протока
3 Поджелудочная железа
Разделенная поджелудочная железа
Кольцевидная поджелудочная железа
Слизистая цистаденома и цистаденокарцинома
Внутрипротоковая сосочковая слизистая опухоль
Гормонально-активные эндокринные опухоли
Нефункционирующие эндокринные опухоли
Лимфома поджелудочной железы
Метастатическое поражение поджелудочной железы
4. Общие заболевания ЖКТ
Гастроинтестинальная стромальная опухоль (GIST)
Острая ишемия брыжейки
Аневризмы висцеральных сосудов
Грыжа пищеводного отверстия диафрагмы
6 Желудок и двенадцатиперстная кишка
8 Ободочная и прямая кишка
Дивертикулит толстого кишечника
Аденоматозные полипы толстого кишечника
Рак ободочной кишки
Рак прямой кишки
Перианальные свищи и абсцессы
Ретроректальная кистозная гамартома
9 Брюшная полость
Примеры страниц из книги "Лучевая диагностика. Желудочно-кишечный тракт"
Читайте также:
