Лучевая диагностика гастропареза
Добавил пользователь Alex Обновлено: 27.01.2026
При ультразвуковом обследовании желудок и двенадцатиперстная кишка чаще всего рассматриваются в виде структур, затрудняющих визуализацию других органов. Лишь изредка осуществляется их целенаправленный поиск и обследование. Данное обстоятельство, пожалуй, можно объяснить тем, что желудок и двенадцатиперстную кишку никак нельзя отнести к классическим органам для ультразвукового исследования, хотя у подготовленного пациента они просматриваются не так уж и плохо, да еще, если и врач знает, на что именно направлен его поиск. И все-таки следует отметить, что ультразвуковое исследование желудка и двенадцатиперстной кишки под силу только опытному специалисту.
Далеко не всегда удается выделить пять слоев стенки желудка. Как правило, лучше всего виден срез антрального отдела желудка, зачастую же видны только три слоя: гиперэхогенные внутренний и наружный слои и гипоэхогенный средний слой. Датчик располагают в верхнем левом квадранте живота. У пациентов натощак слои стенки антрального отдела желудка могут быть видны позади печени и непосредственно перед поджелудочной железой. Тень от воздушного пузыря мешает адекватному обследованию пациентов с метеоризмом или после приема пищи. Если желудок значительно растянут, необходимо искать опухоли стенки или утолщение стенки как проявление гипертрофии пилорического отдела. В зависимости от степени сокращения, стенка желудка должна иметь толщину 5—7 мм, и гипоэхогенный мышечный слой в ней не должен превышать 5 мм. Любые подозрения на поражение стенки желудка следует разрешить последующей гастроскопией или рентгенографией.
Для точной оценки слоев стенок желудка его заполняют 500 1000 мл чая или воды (заглатывается через соломинку). При необходимости внутривенно может быть введено 20 мл бутилскополамина (гиосцина бутилбромид).Используется датчик: 5,0 МГц. Датчик 3,5 МГц лучше использовать для обзорных снимков, в особенности для оценки задней стенки и дна желудка. Пациент обычно находится в положении лежа на спине, однако иногда используются специальные положения.
На аппарате с высокой разрешающей способностью и при благоприятных условиях обследования иногда удается выделить пять слоев стенки желудка (1):
- гиперэхогенная граница между полостью и слизистой оболочкой;
- гипоэхогенный мышечный слой слизистой оболочки;
- гиперэхогенная подслизистая оболочка;
- гипоэхогенная мышечная оболочка;
- гиперэхогенная наружная граница серозной оболочки.
Рис. 1. Послойное строение стенки желудка (^).
Дополнительные возможности визуализации слоёв стенки желудка предоставляет эндосонография
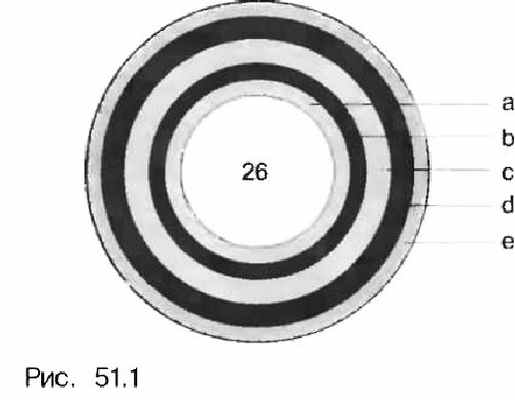
Рис. 2. Эндосонография желудка
Эндосонографическое представление слоев стенки желудочно-кишечного тракта: Просвет желудка (26) Эхогенная поверхность слизистой (а) Низкой эхогенности слизистая (b) Эхогенная подслизистая (с) Низкой эхогенности мышечный слой (d) Эхогенная серозная оболочка (е)
Эндосонография является необходимым и высокорезультативным методом диагностики при подслизистых опухолях желудка и при определении стадии его злокачественных новообразований.
К структурам, которые, как правило, хорошо видны при ультразвуковом исследовании, относятся кардия и гастроэзофагеальный переход, антральный отдел желудка, а также двенадцатиперстная кишка. При этом печень играет роль ультразвукового окна. Качество же визуализации дна и тела желудка спереди или через селезенку (ультразвуковое окно) оставляет желать лучшего. Кардиальный отдел желудка чаще и лучше всего удается визуализировать на продольном сечении, когда желудок определяется между печенью и аортой.
Рис. 3. Визуализация гастроэзофагеального перехода на продольном сечении
Рис. 4. Визуализация гастроэзофагеального перехода на поперечном сечении: Виден срез тела желудка, заполненного неоднородным содержимым (v<).
В качестве примера патологии кардиального отдела желудка, выявляемой сонографически можно привести его карциному (Рис 5).
Рис 5. а, b Гастроэзофагеальное сочленение (включает кардиальный отдел и входной отдел желудка), а На снимке в косой продольной плоскости, проходящей через верхнюю часть брюшной полости, определяется нормальная гипоэхогенная стенка (мышечный слой) кардиального отдела и свода желудка, b Карцинома кардиального отдела желудка: неправильной формы, гипоэхогенное опухолевое образование, продолжающееся от кардиального отдела пищевода (ES) до свода желудка (F). АО - аорта.
Визуализация тела желудка на продольном сечении
У неподготовленного к обследованию пациента тело желудка визуализируется только как постоянно изменяющееся поле позади левой доли печени. При имеющемся исходном изображении гастроэзофагеального перехода найти эту область достаточно просто.
Рис. 6. Визуализация тела желудка на продольном сечении:
продольное сечение через печень и гастроэзофагеальный переход (^);
Рис. 7. Визуализация тела желудка на продольном сечении:
датчик смещен влево. Срез желудка расширился (v);
Рис. 8. Визуализация тела желудка на продольном сечении: латеральное продольное сечение. Видна полость желудка, заполненная твердыми частицами и газом (v<).
В случае если ультразвуковой сигнал попадает на стенку желудка по касательной, проходя при этом через многочисленные складки слизистой оболочки, может сформироваться ошибочная картина утолщения стенки желудка (см. рис. 5). С другой стороны, массивный отек стенки желудка может быть не диагностирован даже при наличии у пациента клинических проявлений (анорексия, снижение массы тела, вздутие живота, отвращение к жареной пище), в случае если не удается осуществить визуализацию всех отделов желудка. Для оценки тела желудка исследование выполняется в левой косой подреберной плоскости, для оценки кардиального отдела и входа в желудок - в высокой продольной околосрединной плоскости выше аортального отверстия диафрагмы.
Рис. 9. Многочисленные складки слизистой оболочки могут имитировать утолщение стенки желудка, в случае если они располагаются по касательной к ультразвуковому сигналу.
Визуализация тела желудка на поперечном сечении
Рис. 10. Визуализация тела желудка на поперечном сечении: верхний срез тела желудка(vv);
Рис. 11. Визуализация тела желудка на поперечном сечении: датчик смещен вниз. Тело желудка (v^);
Рис.12. Визуализация тела желудка на поперечном сечении: датчик перемещен еще ниже. Тело желудка (><).
Сонографическая картина хронического тяжелого Helicobacter pylori-положительного гастрита типа В представлена на рис. 13: Легкое или умеренное утолщение или гиперплазия складок. Толщина складки часто достигает 20 мм, с четкой дифференцировкой гребней и впадин
Рис. 13. Тяжелый гастрит типа В: заметно утолщенная стенка желудка с четкой слоистой структурой (гипоэхогенный слой - эхогенный - гипоэхогенный, курсоры). Просвет почти облитерирован, определяется лишь маленький высокоамплитудный воздушный эхо-сигнал и небольшое количество жидкости (FL).
Заполнение тела желудка жидкостью значительно улучшает визуализацию.
Рис. 14. Продольное сечение через заполненное жидкостью тело желудка (v^).
Рис. 15. Поперечное сечение через заполненное жидкостью тело желудка (>v^).
В ряде случаев изменения, обнаруживаемые при УЗИ, описываются как функциональные нарушения и участки утолщения стенки. Воспалительные заболевания ЖКТ приводят к диффузному, сегментарному или ограниченному очаговому утолщению стенки. Локализация этого утолщения, его протяженность, контуры и характер внутреннего эхо-сигнала позволяют получить данные о природе заболевания.
Изменения, не обнаруживаемые либо с трудом обнаруживаемые при УЗИ -это прежде всего воспалительные и язвенные поражения слизистой оболочки, такие сосудистые нарушения, как ангиодисплазии и кровоизлияния, а также мелкие полипы (вследствие отсутствия акустического импеданса поиск этих образований превращается в поиск иголки в стоге сена). В отличие от эндоскопического и рентгенологического исследования УЗИ не дает непрерывной картины стенки желудка, а позволяет оценивать лишь локальные сегменты.
Так же как и кардиальный отдел, антральный отдел желудка хорошо просматривается у многих пациентов. Форма и размер желудка варьируют в широких пределах, однако расположение антрального отдела достаточно постоянно: за печенью, немного левее срединной линии.
Рис. 16. Визуализация антрального отдела желудка на продольном сечении: продольное сечение через печень (L) и антральный отдел желудка (^);
Рис. 17. Визуализация антрального отдела желудка на продольном сечении: датчик смещен влево. Срез антрального отдела желудка расширился (^);
Рис. 18. Визуализация антрального отдела желудка на продольном сечении: датчик перемещен еще левее. Антральный отдел желудка переходит в тело желудка (^).
Классическая кокарда антрального отдела лучше всего видна на продольном сечении в области нижнего края печени. Найдите его на продольном сечении, а затем переведите датчик в положение поперечного сечения (рис. 19).
Рис. 19. Визуализация антрального отдела желудка на поперечном сечении: поперечный срез антрального отдела желудка (v^);
В качестве примера визуализации патологии с помощью сонографии можно привести гастросонорграммы опухолей антрального отдела желудка в сравнении с нормальной ЭХО-картиной органа.
Рис. 20. b а Карцинома желудка: опухоль (Т) антрального отдела со сложной эхоструктурой. b Полиповидная опухоль (Т), гистологически идентичная с карциноидом.
Рис. 21. Осмотр антрального отдела желудка на поперечном сечении: датчик перемещен вниз. Антральный отдел желудка в норме (v^);
Рис. 22. Осмотр антрального отдела желудка на поперечном сечении: а, b Плоская асимметричная полиповидная опухоль (Т), глубоко инвазирующая стенку желудка и прорастающая ее: стромальная опухоль ЖКТ (GIST), в данном случае злокачественная и уже с метастазами. А - антральная часть, b Эндоскопическая картина. Результаты биопсий были отрицательными.
В целом УЗИ играет важную роль в диагностике нарушения опорожнения желудка
· Клинические проявления: рвота, тяжесть в эпигастрии, снижение массы тела, нарушение опорожнения желудка.
· Причина: сужение выходного отдела желудка вследствие рецидивирующих язв, внешнего сдавливания (опухоль двенадцатиперстной кишки, кисты и т.д.), перенесенной ваготомии или диабетической вегетативной нейропатии (гастропарез).
· Диагностика: анамнез; УЗИ; интубация желудка; эндоскопия для выяснения причины. При необходимости может быть проведена серийная рентгенография верхнего отдела ЖКТ.
· Желудок максимально растянут жидкостью.
· Перистальтика может отсутствовать.
· Внутренняя эхо-структура может варьировать от анэхогенной до гиперэхогенной; в зависимости от консистенции содержимого желудка по эхогенности он может приближаться к окружающим органам; желудок может быть ошибочно принят за объемное образование верхнего этажа брюшной полости.
· Точность ультразвуковой диагностики: при проведении УЗИ до интубации желудка он выглядит растянутым. В данном случае нарушение опорожнения желудка может быть установлено как причина острого живота. После опорожнения желудка через оро- или назогастральный зонд при УЗИ желудок выглядит пустым.
Рис. 23. а На снимке в левой продленной межреберной плоскости обнаруживается растянутый жидкостью (отсутствуют внутренние эхо-сигналы) свод желудка (S). SV - селезеночная вена, РТ - хвост поджелудочной железы, b На снимке в косой подреберной плоскости в положении пациента лежа на левом боку определяется растянутый желудок (S) и его дно (F). Слоистость эхоструктуры стенок желудка утрачена
УЗ- сканирование тонкого кишечника
Ультразвуковое исследование кишечника - это трудное исследование, для проведения которого исследователю требуется большой опыт и технологии, дающие высокое разрешение (диагноз аппендицита и оценка утолщенной стенки кишечника возможны при использовании датчика 5 МГц и иногда 7,5 МГц с увеличением изображения). При обнаружении утолщения стенки часто приходится прибегать к сканеру с высоким разрешением и увеличением, для того чтобы иметь возможность дифференцировать стенку, просвет кишечника и жидкость внутри просвета.
Из-за наличия газа, сонографическое обследование петель тонкой кишки обычно ограничено или вовсе невозможно. Однако содержание газа в просвете часто снижено, когда она окружена воспаленными и утолщенными стенками, или может быть уменьшено при постепенном надавливании датчиком.
Визуализация двенадцатиперстной кишки в поперечном сечении обычно удаётся, при правильной методике выполнения сонографии.
Рис.24. Осмотр двенадцатиперстной кишки в поперечном сечении. Виден переход желудка в луковицу duodenum (v). Gb — желчный пузырь, Vc — полая вена, А — аорта;
Рис.25. Осмотр двенадцатиперстной кишки в поперечном сечении. Видна двенадцатиперстная кишка (>), расположенная между желчным пузырем (Gb) и полой веной (Vc). Р - поджелудочная железа.
Сонография имеет то преимущество, что позволяет в реальном времени оценивать перистальтику кишки, легко выявляя отсутствие перистальтики (атонию) или пристенотическую гиперперистальтику. Хотя из-за акустической тени газа в кишке, препятствующей его сонографической оценке, бывает необходимо выполнять другие визуализирующие процедуры (эндоскопия, эндосонография, обзорная рентгенография, КТ), сонография при правильном использовании может в отдельных случаях внести свой вклад.
При кишечной непроходимости отмечают следующие особенности сонографической картины
· Расширенные петли кишечника.
· Увеличение содержания жидкости в просвете (анэхогенное - эхогенное содержимое).
· Сначала перистальтика, как правило, усиливается, но затем ослабевает, или совсем исчезает (двунаправленная перистальтика).
· Симптом «клавиатуры» или «стремянки» (окруженные жидкостью сходящиеся клапаны тощей кишки). Петли кишечника напоминают клавиатуру на снимке в продольной плоскости и стременную лестницу на снимке в касательной плоскости
· В подвздошной кишке сходящиеся клапаны отсутствуют, поэтому растянутые петли кишечника имеют гладкую внутреннюю поверхность.
· Возможно обнаружение отграниченных скоплений свободной жидкости.
Рис. 26. а, b Частичная или полная кишечная непроходимость, а Заполненные жидкостью петли кишечника, симптом «клавиатуры», b Симптом «стремянки» при кишечной непроходимости.
Частичная или полная механическая кишечная непроходимость: проходимость кишечника может быть нарушена спайками, желчным камнем или инородным телом и т.д.
Рис. 27. Спаечная кишечная непроходимость: растянутый, заполненный жидкостью терминальный отдел подвздошной кишки. Симптомы «клавиатуры» и «стремянки» отсутствуют в связи с отсутствием сходящихся клапанов.
Обструкция желчным камнем или инородным телом - отмечаются признаки обструкции проксимальнее участка стеноза. Объект, вызвавший закупорку, визуализируется как образование в просвете кишечника (камень: типичным признаком камня является дистальная тень; инородное тело: гипоэхогенное образование, не дающее тени).
В результате инвагинации кишечника или заворота может развиться странгуляционная кишечная непроходимость.
Для обструкции при инвагинации характерно:
· Инвагинированные сегменты кишки имеют вид двух гипоэхогенных колец с гиперэхогенным кольцом между ними (картина «мишень в мишени»; часто возникает на фоне полипов, опухолей, в связи с лимфатическими узлами).
- Полипозно-измененная внутренняя стенка, имеющая вид «булыжной мостовой»
- Часто сопутствующий мезентерит.
- Признаки частичной кишечной непроходимости.
- Возможно присутствие свободной жидкости, лимфаденопатия.
- ЦДЭ: цветовые сигналы кровотока, указывающие на гиперперфузию воспалительного генеза (рис. 28).
Рис. 41.а, b Карцинома восходящей ободочной кишки (Т), диффузно инфильтративная форма, а Утолщенная стенка ободочной кишки с гипоэхогенным центром (просвет) - симптом «ложной почки». К - почка, b При увеличении инфильтрированная опухолью стенка имеет неоднородную гипоэхогенную структуру. Опухоль (Т) привела к облитерации большей части просвета кишки.
· Симптом мишени: всегда требует эндоскопического контроля и гистологического исследования. В исключительных случаях (отказ от эндоскопического исследования, пожилой возраст пациента, отсутствие терапевтических показаний), опухоль может быть обнаружена или исключена с довольно высокой степенью достоверности при УЗИ всего кишечника в комбинации с ректальным исследованием и анализом кала на скрытую кровь. При необходимости эти исследования могут быть дополнены ТИАБ под контролем УЗ или ректороманоскопией.
Полип (аденома, небольшая полиповидная карцинома) имеет вид округлого гипоэхогенного образования, прилежащего к стенке кишечника. Эхо сонографически определяется только при использовании специальной методики, в частности исследовании в условиях гидроколона и как правило, когда локализация образования уже определена эндоскопически.
Опухоли прямой кишки: эндоректальное УЗИ позволяет точно оценить степень проникновения ректальных опухолей в периферическую жировую клетчатку и диагностировать свищи в органы мочеполовой системы.
Лучевая диагностика гастропареза
Лучевая диагностика гастропареза
а) Терминология:
• Объективное замедление опорожнения желудка при отсутствии механической обструкции
б) Визуализация гастропареза:
• Лучший критерий: замедление опорожнения желудка после приема и твердой пищи, и жидкости при динамической сцинтиграфии
• Рентгеноскопия верхних отделов ЖКТ или КТ:
о Дилатация желудка со снижением уменьшением или отсутствием перистальтики
(Слева) На рентгенограмме у мужчины 34 лет, страдающего сахарным диабетом первого типа, с жалобами на периодически возникающую тошноту, определяется застой бариевой взвеси (после 20-минутной отсрочки) и частиц пищи в желудке, при этом пациент голодал в течение более чем 12 часов. Нет признаков наличия перистальтики.
(Справа) На КТ без контрастного усиления у мужчины 61 года, страдающего сахарным диабетом, визуализируется растянутый желудок, заполненный контрастным веществом и пищей, несмотря на то, что пациент не принимал пищу в течение 12 часов. Эти изменения означают задержку опорожнения желудка, возникшую в результате диабетического гастропареза. (Слева) При динамической сцинтиграфии, отражающей прохождение твердой пищи, меченой радиоактивным изотопом, у пациента с диабетическим гастропарезом, определяется умеренная задержка опорожнения желудка (опорожнение на 30% через 120 мин., на 55% через 240 мин.). Аналогичные изменения обнаружены и для жидкости.
(Справа) На скане, полученном при динамической сцинтиграфии желудка, определяется выраженная задержка опорожнения желудка при приеме твердой пищи (32% через 120 мин.). Пациент ранее перенес оперативные вмешательства, в т.ч. ваготомию и резекцию по Бильрот-2. Возникновению задержки опорожнения желудка у него, скорее всего, способствовал комплекс факторов.
в) Дифференциальная диагностика:
• Обструкция выходного отдела желудка
• Изменения со стороны желудка после оперативных вмешательств
г) Патология:
• Более чем в 50% случаев причина неизвестна: идиопатический гастропарез
• Основной причиной, приводящей к развитию гастропареза, которую удается установить, является сахарный диабет первого типа: о Обычно длительно существующий и плохо контролируемый
о Гастропарез возникает у 40% пациентов с сахарным диабетом
• Прием наркотических анальгетиков
о Другие препараты также могут индуцировать гастропарез
• Состояние после оперативных вмешательств:
о Во время первичного оперативного вмешательства на органах грудной клетки или желудке может произойти повреждение блуждающего нерва
о В некоторых случаях нарушение целостности блуждающего нерва производится умышленно:
- Например, с целью снижения продукции кислого содержимого желудка
о В других случаях-непреднамеренно:
- Например, во время фундопликации
• Заболевания нервной системы
• Электролитные нарушения
д) Клинические особенности:
• Симптомы:
о Типичны тошнота, рвота, вздутие живота после приема пищи, раннее насыщение
• Лечение:
о Препараты, стимулирующие моторику, и противорвотные средства
о Инъекции ботулотоксина в привратник желудка
о Использование устройства для электростимуляции желудка
Диабетический гастропарез
Авторы: Махов В.М. , Мельниченко Г.А. , Будeнная И.Ю. , Володина В.Т. , Глинкина И.В. 1 , Зилов А.В. 1
1 ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет), Москва, Россия
Для цитирования: Махов В.М., Мельниченко Г.А., Будeнная И.Ю. и др. Диабетический гастропарез. РМЖ. 2014;15:1133.
функция (МЭФ) желудка— важнейшая составляющая пищеварительного процесса. Нарушения МЭФ определяют клинические проявления, прогноз илечебную тактику при гастроэзофагеальной рефлюксной болезни (ГЭРБ), язвенной болезни (ЯБ) желудка идвенадцатиперстной кишки (ДПК), функциональной диспепсии. Нарушения МЭФ желудка сопровождают многие заболевания системы пищеварения, метаболические расстройства, эндокринные, психические болезни, побочные эффекты ряда лекарств.
Термин «диабетический гастропарез» (ДГ) употребляют как синоним нарушения МЭФ желудка при сахарном диабете (СД). Это понятие — «gastroparesis diabeticorum» — ввeл Kassander в 1958 г. [1]. Boas в 1925 г. впервые описал клинику снижения МЭФ желудка при СД [2]. Ferroir в 1937 г. представил рентгенологическую картину нарушения МЭФ [3]. ДГ рассматривают как разной степени выраженности замедление поступления содержимого из желудка в ДПК при отсутствии механического препятствия [4]. При этом второе значение термина «гастропарез» — это тяжeлая форма нарушения МЭФ желудка, отсутствие перистальтики и эвакуации.
В комплекс нарушений МЭФ входят и изменение резервуарной, перемешивающей, измельчающей пищу функции желудка, но наибольшее значение имеет замедление (урежение) эвакуации. Основными составляющими элементами этой дисфункции являются нарушения перистальтики, аккомодации и координации.
При рассогласованности компонентов МЭФ возникают разнообразные ощущения: при расстройстве аккомодации — раннее насыщение, при нарушении координации — тяжесть в эпигастрии и ощущение переполнения, при нарушении перистальтики — тошнота и рвота.
В качестве основной причины ДГ рассматривают диабетическую автономную (вегетативную) невропатию (ДАН) [5–8]. В 1945 г. Rundles при проведении рентгенографии впервые отметил связь диабетической периферической полинейропатии и замедленной эвакуации взвеси сульфата бария из желудка [9].
Неоднозначным остается и вопрос о корреляции между собой различных форм ДАН: так, было показано, что при наличии у пациента кардиальной формы ДАН целесообразно проводить скрининг нарушения МЭФ желудка [10, 11], другие авторы такую связь не выявили [12, 13].
Известно, что хроническая гипергликемия играет основную роль в развитии большинства поздних осложнений СД. Однако вклад декомпенсации углеводного обмена в нарушение МЭФ желудка при СД не столь однозначен. В ряде исследований уровень HbA1c был назван фактором риска нарушения МЭФ желудка [12, 14], тогда как другие исследования не выявили эту связь [10, 13, 15]. Ряд исследователей отметил, что длительность течения СД не влияет на МЭФ желудка [11–13, 15].
Замедление МЭФ у больных СД может приводить к ухудшению показателей углеводного обмена, что проявляется эпизодами гипо- и гипергликемии. Гипогликемия в постпрандиальном периоде вызвана замедлением поступления углеводов в тонкую кишку. В постабсорбтивном периоде рассогласование всасывания и эффекта инсулина приводит к гипергликемии. Скачки уровня гликемии потенцируют развитие поздних осложнений СД, и они плохо переносятся пациентами. Медленная эвакуация также негативно влияет на эффективность принимаемых пероральных лекарств и осложняет послеоперационный период. Можно считать, что симптомы нарушения МЭФ серьeзно ухудшают качество жизни. Убедительных исследований влияния ДГ на продолжительность жизни больных СД нет. Можно отметить только статью, где сообщается, что наличие ДГ не влияет на этот показатель [16].
Распространенность нарушения МЭФ желудка при СД составляет 25–65% [12, 13, 15]. Такие расхождения можно объяснить разнородностью контингента обследованных и использованием различных по информативности методов диагностики. На скорость эвакуации также влияют уровень гликемии во время исследования [17, 18] и прием многих лекарственных препаратов.
В клинической практике ДГ нередко своевременно не диагностируют. В значительной мере это связано с отсутствием клинических критериев и сложностью объективной диагностики. В перечень симптомов, наблюдаемых при ДГ, включают: снижение аппетита, ощущение тяжести после еды, раннее чувство насыщения, тошноту, рвоту, ощущение вздутия живота, изжогу, отрыжку, боль и дискомфорт в эпигастральной области, чередование периодов гипо- и гипергликемии, снижение массы тела.
Вместе с тем следует отметить, что патогномоничных симптомов нарушения МЭФ мало. Nowak et al. продемонстрировали, что пациенты с СД и нарушением МЭФ желудка с большей вероятностью будут испытывать чувство раннего насыщения, тошноту и рвоту [19]. В ходе исследования, проведенного K. Jones et al., было показано, что единственным симптомом, который коррелирует с нарушением МЭФ желудка, является вздутие живота [13]. У части пациентов с нарушением МЭФ желудка имеются сопутствующие признаки кишечной дисфункции, проявляющиеся запором и/или диареей. В тяжелых случаях — при гастропарезе отмечаются постоянная рвота, электролитные расстройства и потеря веса.
Обращает на себя внимание то, что часть симптомов, вероятнее всего, обусловлена гастроэзофагеальным рефлюксом. Для ГЭРБ при СД имеется много предпосылок [20–25]. Главной считают недостаточность нижнего пищеводного сфинктера как следствие ДАН. Известно, что замедленная эвакуация сама является значимым фактором развития ГЭРБ.
Развитие ЯБ желудка и ДПК влияет на эвакуацию. Нередко ЯБ при СД протекает без типичных болей [26]. Показано, что у 28% пациентов при сочетании ЯБ и СД отмечены «немые» язвы [27]. Отмечено, что при сочетании ЯБ и СД в 20–30% случаев наблюдают ДГ [28].
Весьма непростым остается вопрос о необходимости проведения эрадикации Helicobacter (H.) pylori при выявлении его колонизации. Наличие язвы, подтверждeнного морфологически или при исследовании в крови пепсиногена I, II и , хронического атрофического гастрита, необходимость длительного приeма ингибиторов протонной помпы при сосуществовании ГЭРБ и СД, приeм нестероидных противовоспалительных препаратов (НПВП) и антикоагулянтов, несомненно, требуют эрадикации Н. рylori. Колонизация слизистой оболочки желудка хеликобактерной инфекцией у больных СД не отличается от встречаемой в популяции [29, 30].
Диагностический поиск у больных СД при выявлении диспептических жалоб соответствует действиям при необследованной диспепсии. В первую очередь исключают опухоли и язву желудка, а также ДПК, , механическую причину, портальную гипертензию. Инструментальная диагностика ДГ позволяет определить генезис симптомов и выявить ДГ при отсутствии жалоб. Естественно, что эти исследования проводят после исключения органической патологии.
Сцинтиграфия желудка с технецием является «золотым стандартом» диагностики нарушения МЭФ желудка. В 2000 г. был утвержден стандартизированный метод: при проведении сцинтиграфии пациент употребляет маркированную технецием пищу, в дальнейшем проводится измерение ее эвакуации из желудка каждые 15 мин в течение 4 ч. Прием препаратов, влияющих на МЭФ желудка, должен быть прекращен за 48–72 ч до исследования. Задержка более 60% пищи в желудке через 2 ч и более, 10% через 4 ч после приема пищи является диагностическим критерием нарушения МЭФ. Чувствительность метода составляет 93%, специфичность — 62% [31].
Дыхательный тест с использованием (каприловой) кислоты, меченной стабильным изотопом углерода или натрия, — альтернативный метод диагностики скорости эвакуации пищи из желудка. В основе этого метода лежит анализ данных об изменении изотопного отношения 13С/12С во выдыхаемом воздухе после приема препаратов, меченных изотопом 13С [32]. Использование в тесте стабильных изотопов и малых доз диагностических препаратов делает его безопасным. Перед началом теста пациент делает выдох в пробирку для сбора образцов выдыхаемого воздуха: этот образец будет использован для последующего сравнения. Затем пациент принимает стандартный завтрак, смешанный с (каприловой) кислотой (или натрия), после чего каждые 15 мин в течение 4 ч делает выдохи в пробирки. Октановая кислота не разлагается в кислой среде желудка, при поступлении в тонкий кишечник быстро всасывается, а затем подвергается расщеплению и окислению в печени. В результате образуется , который приводит к увеличению доли 13С в выдыхаемом углекислом газе. Анализ изотопного соотношения 13С/12С в выдыхаемом углекислом газе проводится с помощью специализированного . Информативность дыхательного теста коррелирует со сцинтиграфией [32]. Чувствительность метода составляет 86%, специфичность — 80% [31]. Преимуществами дыхательного теста являются простота выполнения и безопасность: отсутствие радиационного воздействия позволяет применять его даже у беременных и детей.
УЗИ желудка позволяет косвенно определить эвакуацию жидкости из желудка, последовательно оценивая остаточный объем его содержимого в течение 4 ч после приема пищи [33].
Рентгенологическое исследование с сульфатом бария для оценки МЭФ желудка используют только в нашей стране, оно является наиболее доступным методом диагностики в связи с относительно небольшой стоимостью и возможностью проведения практически в любом лечебном учреждении. Недостатки метода: , возможность выявления только поздней стадии нарушения МЭФ — гастропареза; , значительная лучевая нагрузка, которой подвергается пациент во время исследования. Так, принятый сульфат бария в просвете желудка у пациентов, страдающих одновременно ЯБ и СД, обнаруживают спустя 20–24 ч [28].
Мы провели исследование МЭФ желудка с помощью дыхательного теста у 84 больных СД типа. Женщин было 50 (59,5%), мужчин — 34 (40,5%), возраст — 38 (29, 47) лет, длительность течения СД — 22,5 (16, 30,8) года. Все пациенты имели ДАН.
По данным изотопного дыхательного теста нарушение МЭФ желудка (T½ >75 мин) определено у 38 из 84 (45,2%) обследованных (средняя T½ = 102,6 ± 31,1 мин). Умеренное замедление эвакуации пищи из желудка в ДПК (75 мин < T½ < 120 мин) выявлено у 30 (35,7%) пациентов (средняя T½=90,6±11,4 мин), выраженное (T½ >120 мин) — у 8 (9,5%) пациентов (средняя T½=147,7±40,2 мин). Эвакуация менее 75 мин (средняя T½ = 52,5±10,2 мин) отмечена у 46 из 84 больных.
Нами проведен анализ гастроинтестинальных жалоб в зависимости от состояния МЭФ желудка (табл. 1).
При анализе встречаемости симптомов установлено, что в группе пациентов с нарушением МЭФ желудка статистически значимо преобладают симптомы желудочной диспепсии: ощущение жжения в эпигастральной области (39,5% против 19,6%, χ2 = 4,041, p=0,044), тошнота/рвота (68,4% против 37,0%, χ2 = 0,108, p=0,004), отрыжка (86,8% против 56,5%, χ2 = 0,108, p=0,002).
При включении в многофакторный анализ всех возможных предикторов/маркеров нарушения МЭФ желудка у пациентов с СД мы не установили статистически значимых различий в возрасте, поле, длительности течения СД, распространенности поздних осложнений СД, показателях углеводного обмена между группами пациентов с нарушением МЭФ желудка и нормальной МЭФ желудка. Были выявлены 3 маркера нарушения МЭФ желудка: тошнота/рвота — отношение шансов 2,8 (1,0; 7,6; 95% ДИ) и отрыжка — отношение шансов 3,8 (1,1; 12,8; 95% ДИ). Можно отметить сочетанность проявлений желудочной, пищеводной и кишечной дисфункций при СД. Это может быть следствием единого этиопатогенетического фактора — ДАН.
Ассоциация проявлений гастроэзофагеального рефлюкса и постпрандиальной диспепсии, видимо, связана с нарушением МЭФ желудка — ДГ.
В нашем исследовании при оценке уровня гликированного гемоглобина не было отмечено статистически значимых различий между пациентами с нарушением МЭФ и без нарушения МЭФ желудка: медиана 8,4 (6,4; 9,5) против 8,0 (7,3; 9,0) мин (p=0,216). Уровень гликемии натощак по данным нашего исследования также не оказывает влияния на МЭФ желудка: медиана 9,2 (4,4; 11,8) у пациентов с нарушением МЭФ желудка против 8,2 (5,7; 10,6) мин у пациентов с нормальной МЭФ желудка (p=0,611).
Лечение ДГ включает лечебное питание и медикаментозную терапию. Диета при ДГ предполагает исключение продуктов, требующих длительного механического воздействия в желудке (грубая сырая клетчатка, жилистое мясо, твeрдые копчeные колбасы), замедляющих эвакуацию (жиры); рекомендовано питание.
Основными препаратами, применяющимися в терапии нарушений МЭФ, являются прокинетики. Лекарства этой подгруппы, помимо нормализации перистальтики желудка, повышают тонус нижнего пищеводного сфинктера. В арсенал врачей входят неселективные блокаторы допаминовых рецепторов типа (метоклопрамид), селективные поколения (домперидон) и прокинетик с комбинированным механизмом действия (итоприд).
Метоклопрамид — агонист , антагонист допаминовых и прямой стимулятор гладкомышечных клеток стенки желудка [34]. Препарат усиливает моторику желудка, улучшает координацию, а также обладает независимым противорвотным действием за счет блокирования допаминовых рецепторов триггерной зоны центра рвоты [35]. Эффективность применения метоклопрамида при нарушении МЭФ желудка доказана в ряде исследований [34]. Однако у 30% пациентов на фоне терапии метоклопрамидом развиваются серьезные побочные эффекты: экстрапирамидные расстройства, сонливость, депрессия, гиперпролактинемия. Это вызвано его способностью проникать через гематоэнцефалический барьер, что ограничивает его широкое применение [34].
Комитет по контролю лекарственных средств Европейского агентства по лекарственным средствам рекомендует не применять метоклопрамид для коррекции нарушений моторики и назначать его только онкологическим больным с тяжeлой рвотой при химиотерапии курсом не более 5 дней и не более 30 мг/сут [36].
Итоприд — прокинетик с комбинированным механизмом действия. Итоприд усиливает пропульсивную моторику желудка и ускоряет его опорожнение, оказывает противорвотный эффект за счет взаимодействия с хеморецепторами триггерной зоны, находящимися на дне четвертого желудочка вне пределов гематоэнцефалического барьера [33, 34]. Препарат обладает двойным механизмом прокинетического действия (блокирование и ингибирование ацетилхолинэстеразы). При приеме итоприда не выявлено серьезных побочных эффектов, характерных для других прокинетиков [33], в частности, нет удлинения QT интервала [38]. Препарат обладает способностью минимально проникать через гематоэнцефалический барьер. Метаболизм итоприда позволяет избежать нежелательного лекарственного взаимодействия при приеме лекарственных препаратов, метаболизирующихся ферментами системы цитохрома Р450 [35].
В клинических исследованиях доказана эффективность применения итоприда в гастроэнтерологической практике и при лечении ДГ. В исследование Noritake et al. были включены 12 пациентов с СД типа с диабетической периферической полинейропатией, нарушением МЭФ желудка и отсутствием органических заболеваний желудка по данным эзофагогастродуоденоскопии [38, 39]. В течение нед пациенты получали итоприд в дозе 150 мг/сут. Было установлено, что терапия итопридом приводит к увеличению числа рентгеноконтрастных меток, выделяемых из желудка. Сходные результаты были получены в исследовании, проведенном Basque et al. [40]. Следует отметить, что Stevens et al., также изучавшие влияние итоприда на МЭФ желудка у пациентов с длительным анамнезом СД, отметили только незначительное ускорение эвакуации пищи из желудка на фоне терапии итопридом по сравнению с плацебо [41]. Не было отмечено различия влияния итоприда и плацебо на клинические симптомы. Позитивный опыт лечения итопридом в гастроэнтерологической практике позволяет рекомендовать препарат при ДГ.
Своевременная диагностика и терапия нарушения МЭФ желудка позволят уменьшить выраженность симптомов гиперинсулинемии, улучшить компенсацию углеводного обмена и тем самым снизить риск развития и прогрессирования поздних осложнений СД и повысить качество жизни пациентов.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
ОТДЕЛЕНИЕ РАДИОНУКЛИДНОЙ ДИАГНОСТИКИ
ЦЕНТРА ЛУЧЕВОЙ ДИАГНОСТИКИ
Обследование выполняется на однофотонном эмиссионном компьютерном томографе: E.cam Signature (с двумя детекторами), производства – SIEMENS (Германия) 2007 г.в., с новым программным комплексом анализа радиоизотопных исследований (2007 г.в.).
Проведение исследований и запись на обследование:
понедельник-пятница 9.00 – 15.00
Тел: (495)-942-43-53 (городской)
Зав.отделением Смирнов Александр Михайлович
Врач-радиолог Бугрий Михаил Евгеньевич
Старшая мед.сестра Маркина Ирина Петровна
Мед.сестра Дубова Наталия Викторовна
Отличительной чертой радиоизотопных методов исследования является их функциональность: способность отражать физиологические и патофизиологические процессы в органах и тканях организма в динамике. Высокая чувствительность – внедрение в практику современных РФП, позволяющих определить проявления патологических процессов на ранних стадиях заболевания. Неинвазивность – использование непрямых методов диагностики. Низкая лучевая нагрузка на пациента, обусловленная использованием короткоживущих изотопов. Применяемые РФП не вызывают аллергических реакций. Противопоказания к выполнению радиоизотопных исследований: беременность, женщины кормящие ребенка грудным молоком. В настоящее время в отделении выполняются следующие исследования:
СЦИНТИГРАФИЯ СКЕЛЕТА (остеосцинтиграфия)
- первичные онкологические заболевания костей скелета
- подозрение на метастазирование в костную ткань
- воспалительные заболевания и травмы костей скелета
- дистрофические заболевания скелета
Подготовки к обследованию не требуется.
Исследование выполняется через 3 часа после в/в введения РФП (продолжительность – 30 мин). Непосредственно перед исследование необходимо опорожнить мочевой пузырь.
ПЕРФУЗИЯ МИОКАРДА (ОФЭКТ миокарда)
1. Диагностика ишемической болезни сердца, инфаркта миокарда:
- дифференциальная диагностика загрудинных болей
- сомнительная ЭКГ-нагрузочная проба
- нарушения ЭКГ в покое
- высокий риск ИБС без выраженной клинической симптоматики
- диф. диагноз ОИМ и нестабильной стенокардии
- оценка прогноза коронарной патологии
2. Оценка степени тяжести ИБС и ИМ
- выявление многососудистого поражения коронарного русла
- определние объема и локализации нарушений коронарной микроциркуляции
- оценка функционального состояния коллатералей
3. Определение стратегии лечения
- отбор пациентов для аортокоронарного шунтирования и др. видов восстановления коронарного кровотока
- определение эффективности, проводимой терапии в динамике
- оценка жизнеспособности миокарда
- оценка результатов реваскуляризации
- контроль за эффектом тромболитической терапии
При выполнении исследования с нагрузочной пробой необходимо:
- за 24 часа до исследования отменить антиангинальные препараты короткого действия (антагонисты кальция, нитраты)
- за 48 часов до исследования желательно отменить препараты с пролонгированным эффектом (бета-блокаторы, ретардные формы антагонистов кальция)
Исследование выполняется через 30 мин - 1 час после в/в введения РФП (продолжительность – 30 - 40 мин).
ПЕРФУЗИОННАЯ СЦИНТИГРАФИЯ ГОЛОВНОГО МОЗГА (ОФЭКТ головного мозга)
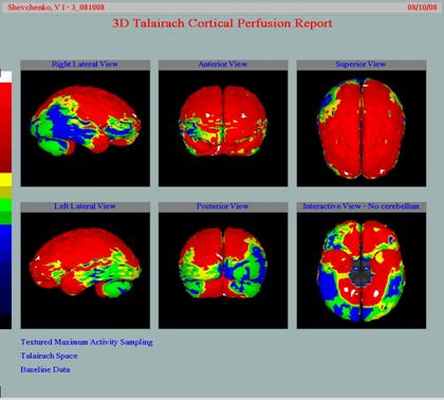
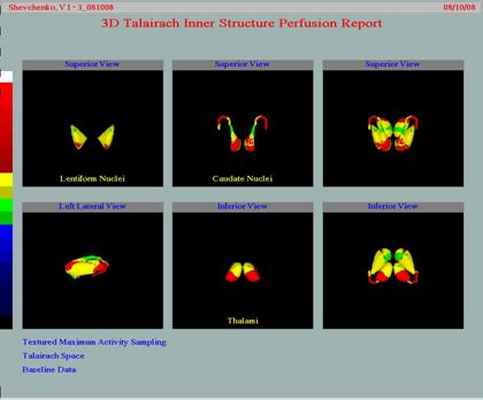
Исследование мозгового кровотока (кора мозга, нервные узлы)
- количественный анализ перфузии в пространстве Талайраха
- количественный анализ перфузии с учетом артериальных бассейнов
- количественный анализ перфузии с учетом функциональных зон Бродмана
- количественный анализ перфузии в томографических срезах (трансверзальных, сагиттальных и фронтальных )
Выявление острых и хронических нарушений мозгового кровотока, диагностика болезни Альцгеймера и других видов деменции, цереброваскулярной дисфункции при эпилепсии.
Подготовки к исследованию не требуется. Обследование выполняется через 1.5 - 2 часа после в/в введения РФП (продолжительность – 40 мин).
ДИНАМИЧЕСКАЯ НЕФРОСЦИНТИГРАФИЯ с непрямой ангиографией
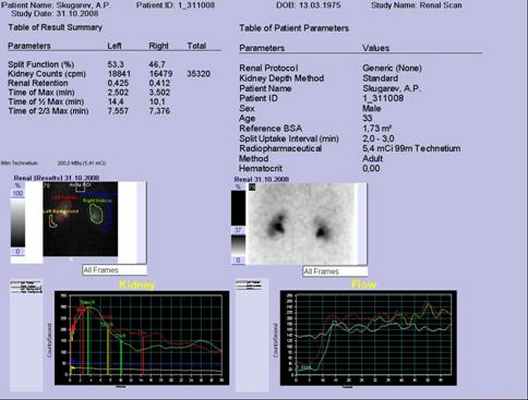
- оценка ренальной функции (общей и раздельной)
- оценка скорости почечного кровотока и объемного кровотока визуализация удвоения почек, нефункционирующей почки, дистопии и нефроптоза, эктопической почечной ткани, врожденных аномалий, состояния полостной системы почек и мочеточников
- оценка проходимости почечных артерий (стеноза почечных артерий)
- диагностика вазоренальной гипертензии
- оценка острой и хронической почечной недостаточности
- выраженность нарушений функции почек (секреторной, фильтрационной и выделительной) при пиелонефритах и гломерулонефритах
- определение объема функционирующей паренхимы почек
- оценка почечной уродинамики (обструкция мочевыводящих путей)
- выявление пузыро-мочеточникого рефлюкса
Дополнительно в ходе исследование возможно определение объема остаточной мочи (мужчины старше 40 лет – скрининг метод, простатит, аденома предстательной железы)
Подготовки к исследованию не требуется. Обследование выполняется непосредственно после в/в введения РФП (продолжительность – 30 мин)
СЦИНТИГРАФИЯ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
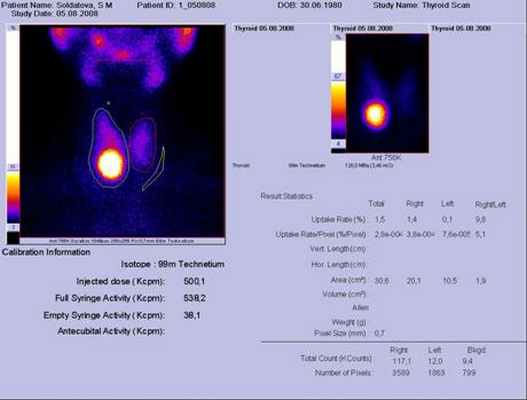
- дифференциальная диагностика узловых заболеваний щитовидной железы
- выраженность диффузных изменений щитовидной железы
- дистопия щитовидной железы
- оценка результатов консервативного и оперативного лечения в динамике
Подготовки к исследованию не требуется. Обследование выполняется через 30 мин после в/в введения РФП (продолжительность исследования 20 мин).
СЦИНТИГРАФИЯ ПАРАЩИТОВИДНЫХ ЖЕЛЕЗ
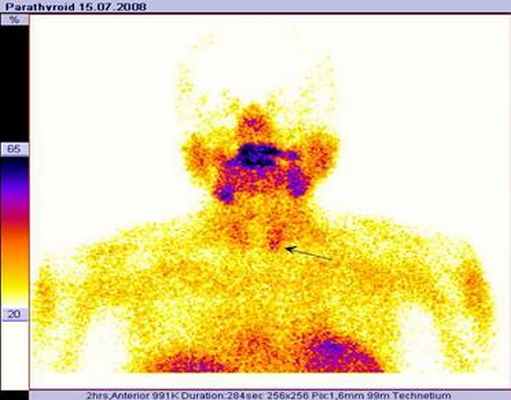
Диагностика аденомы паращитовидных желез.
Диагностика эктопического расположения паращитовидных желез.
Исследование выполняется при наличии результатов УЗИ и уровня паратгормона.
Подготовки к исследованию не требуется. Обследование выполняется через 20 мин и 2 часа после в/в введения РФП (продолжительность исследования 30 мин).
Стоимость исследования – 3500.
СЦИНТИГРАФИЯ ПЕЧЕНИ И СЕЛЕЗЕНКИ (статическая гепатосцинтиграфия)
Оценка РЭС печени и селезенки
- анатомо-топографические особенности печени и селезенки
- выраженность диффузных изменений паренхимы печени при гепатитах и циррозе
- выраженность портальной гипертензии
- степень гепато- сплено-мегалии
- определение внепеченочного захвата РФП
- диагностика очаговых заболеваний печени и селезенки
Подготовки к исследованию не требуется. Обследование выполняется через 30 мин после в/в введения РФП (продолжительность исследования 30 мин).
СЦИНТИГРАФИЯ ПЕЧЕНИ С МЕЧЕННЫМИ ЭРИТРОЦИТАМИ
Дифференциальная диагностика гемангиом печени с другими очаговыми образованиями.
Подготовки к исследованию не требуется. Обследование выполняется через 15 мин после в/в введения РФП (продолжительность исследования 30 мин).
ДИНАМИЧЕСКАЯ ГЕПАТО-БИЛИСЦИНТИГРАФИЯ (динамическая сцинтиграфия печени и желчевыводящих путей)
Комплексное исследование, включающее в себя оценку функционального состояния печени (накопительной и выделительной функции гепатоцитов), концентрационной и двигательной функции желчного пузыря, проходимость желчевыводящих путей, наличия дисфункции сфинктера Одди, рефлюкса желчи из 12-перстной кишки в желудок.
Показания к проведению: воспалительные и обменные заболевания печени, желчного пузыря, дискинезии билиарного тракта, аномалии и пороки развития желчевыделительной системы, состояние после хирургического вмешательства на ЖКТ, печени.
Обследование выполняется натощак. Больной должен принести пробный завтрак (2 сырых яйца, растительное масло – 50 мл, кефир – 250 мл). Исследование выполняется непосредственно после в/в введения РФП (продолжительность 50-90 мин).
ДИНАМИЧЕСКАЯ СЦИНТИГАСТРОГРАФИЯ
Исследование проводится на предмет наличия признаков гастропареза и уточнения параметров фазы опорожнения желудка.
Обследование выполняется натощак, пациент должен принести с собой завтрак (200 – 300 мл). Исследование выполняется непосредственно после приема завтрака (продолжительность – 30 мин).
ЛИМФОСЦИНТИГРАФИЯ
Исследование путей лимфооттока, состояния лимфоузлов.
Диагностика «сторожевых» лимфоузлов при метастазировании лимфогенным путем (меланомы, рак молочной железы).
Подготовки к исследованию не требуется. Обследование выполняется непосредственно после подкожного введения РФП (продолжительность – 30 мин).
ПЕРФУЗИОННАЯ СЦИНТИГРАФИЯ ЛЕГКИХ
Диагностика нарушений в системе легочного кровотока. Выраженность развития патологического процесса. Диагностика тромбоэмболий легочной артерии и ее ветвей.
Подготовки к обследованию не требуется. Исследование выполняется через 5-10 мин после введения РФП (продолжительность 30 мин).
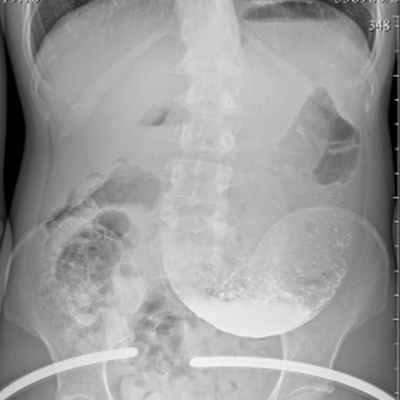
Увеличенный желудок
Подскажите, пожалуйста, насколько это увеличенный желудок?
Из диагнозов - АМК, гастропарез, гипотония желудка
Неудачная дуоденоеюанастомия(такие же снимки и диагнозы были до операции)
Главный симптом - постоянная тошнота
Ещё бывает вздутие, изжога и тд
Даже после жидкости начинается состояние как при отравлении
Об обычной еде речи вообще уже не идёт
- сильно увеличенный, классификация стенозов желудка зависит от времени задержки бариевой взвеси (больше 2 часов, 12, 48, больше 48)
Стеноза там вроде как нет
Как я понимаю развился парез на фоне долгой АМК как это иногда бывает
Скажите, пожалуйста, а в вашей практике были аналогичные случаи? (гастропарез, увеличение на фоне АМК)
Скажите, пожалуйста, а в вашей практике были аналогичные случаи? (гастропарез, увеличение на фоне АМК)
- в моей практике таких выраженных не было, у нас больные, если выявлялись, то отправлялись в специализированные центры
А если глобально, то вы видели такие явные клин.случаи у своих коллег врачей/мед. литературе?
И если да, то что чаще всего они предпринимали? Резекцию?
А если глобально, то вы видели такие явные клин.случаи у своих коллег врачей/мед. литературе?
- глобально, надо обращаться в центр, где занимаются подобными проблемами, ну, не по одному же снимку выстраивать концепцию.
А если следы бария определяются в желудке через 12 часов?
Но там очень мало, прямо капли
Это может быть нормой?
Даже если очень мало
Это может быть нормой?
- нет, норма - это когда желудок натощак пустой, а у вас много жидкого содержимого
Это снимок через 2 часа и мне давали небольшую нагрузку вместе с барием - 100 грамм хлеба
На след снимках ещё немного бария есть, но желудок уже чуть выше малого таза
То есть он растягивается даже от воды
Во время узи это подтверждено
Всё-таки, если обстрагироваться от моего снимка — может ли быть нормой наличие следов контраста в желудке через 12 часов, даже если его там очень мало?
Буду очень благодарен за ответ, спасибо
— может ли быть нормой наличие следов контраста в желудке через 12 часов, даже если его там очень мало?
- нет, это не норма
Скажите, пожалуйста, получается гастродуоденальный переход расположен высоко?
Гастрнтеролог объяснял что желудку тяжело там высоко "вытолкнуть" еду за счет гипотонии
Скажите, пожалуйста, получается гастродуоденальный переход расположен высоко?
- нет, он расположен нормально, синус желудка расположен низко
Но принцип, который я описал остаётся примерно тот же?— до перехода за счёт низкого расположения синуса далеко.
Но принцип, который я описал остаётся примерно тот же?— до перехода за счёт низкого расположения синуса далеко.
Это последний снимок
Здесь натощак, желудок намного меньше
Скажите, пожалуйста, о чем говорит такое сильное растяжение после еды?
Разница между этим снимком и тот что прикреплён к посту — 17 часов
Скажите, пожалуйста, о чем говорит такое сильное растяжение после еды?
- о том, что ВЫ - ЧУДИЛО, хотя и не из Тагила:
- у вас длительный анамнез, неудавшаяся операция, несколько выписок и исследований, но периодически вы садитесь за клаву, публикуете один из снимков и вопрошаете: "А чего это, собственно?", хотя вам еще в Пнд, 28/06/2021 - 19:59 было сказано
- глобально, надо обращаться в центр, где занимаются подобными проблемами, ну, не по одному же снимку выстраивать концепцию.
Я уже давно обратился, жду госпитализации для решения вопроса об объёме операции.
Не хотелось бы просто ошибиться во второй раз.
Поэтому интересно узнать какие-то схожие клин. случаи и что там людям помогло.
Прикрепил все снимки
Прикрепил все снимки
о чем говорит такое сильное растяжение после еды?
- о нарушениии эвакуации из желудка
Скажите, пожалуйста, это нормально, что сильная тошнота ещё долго продолжается после того как содержимое уже покинуло желудок? Очень боюсь, что есть ещё что-то и операция не поможет(резекция по Б2). + была пару раз рвота без остатков непереваренной пищи, что вроде как не характерно для гастропареза. Извините за дилетанские вопросы, вероятно, но я ничего не ем буквально, только пью молоко/воду, похудел почти на 20кг, и мне очень страшно.
- есть ситуации, когда рвота приносит облегчение, есть, когда не приносит, в этих тонкостях разбираются клиницисты, я (как рентгенолог) в этом не разбираюсь
Читайте также:
- Анатомия верхнечелюстной пазухи (Гайморовы пазухи)
- Тиазиды. Метолазон и бензтиазид
- Меланома голубая - невус голубой злокачественный
- Тяжелый комбинированный иммунодефицит. Морфология тимической алимфоплазии
- Осложнения серповидно-клеточной анемии. Гемотрансфузионная терапия при серповидно-клеточной анемии
