Лучевая диагностика периапикального склерозирующего остеита зуба
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Лучевая диагностика периапикального склерозирующего остеита зуба
а) Терминология:
• Наиболее распространенный синоним: конденсирующий остеит
• Определение: склероз костной ткани вокруг вершины корня «мертвого» зуба в ответ на хроническое воспаление
б) Визуализация:
• Увеличение количества трабекул в плотной, «подернутой дымкой» кости и периапикальное расширение пространства периодонтальной связки (ПДС)
• Неровный контур
• Постепенное уменьшение плотности трабекул от центра патологического очага по направлению к нормальной костной ткани
• Твердая пластинка может становиться неотличимой от зоны остеосклероза
• На профильных срезах или в режиме анализа зубных имплантов можно увидеть плотную костную ткань вокруг лунки зуба
• Периапикальная рентгенография - метод выбора, позволяющий детально оценить ПДС и твердую пластинку
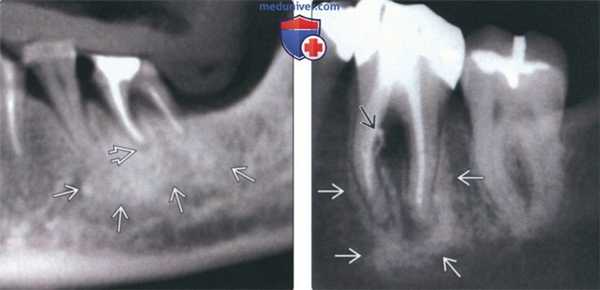
(Слева) На панорамной реформатированной КЛКТ определяется разрежение костной ткани возле периодонта зуба, подвергнутою эндодонтическому лечению, а также расширение периапикальною пространства ПДС с наличием широкой зоны склероза вокруг участка разрежения.
(Справа) На периапикальной рентгенограмме определяется склерозирующий остеит вокруг верхушечной и средней трети корней первого моляра нижней челюсти слева. В области фуркации определяется разрежение структуры костной ткани возле периодонта с выходом заполнителя вследствие перфорации мезиальною корня при неудачной попытке эндодонтическою лечения. (Слева) На профильном срезе (КЛКТ) визуализируется трансплантат, закрывающий дефект после удаления зуба. Некроз пульпы стал причиной выраженною склерозирующею остеита вокруг зуба. Склероз сохраняется даже после удаления зуба, достигая кортикальных пластинок нижней челюсти и распространяясь в канал НАН.
(Справа) На панорамной реформатированной КЛКТ определяется легкий периапикальный склероз вокруг расширенного пространства ПДС у вершины корня зуба. СО стороны зубов, подвергшихся эндодонтическому лечению, не должны обнаруживаться признаки воспаления до реставрации коронок.
в) Дифференциальная диагностика:
• Идиопатический остеосклероз
• Периапикальная оссеозная дисплазия
• Цементобластома
• Гиперцементоз
г) Клинические особенности:
• Лечение: удаление связанного зуба или лечение его корневых каналов — расширение пространства ПДС исчезает, но остеосклероз обычно сохраняется
д) Диагностическая памятка:
• Учитывайте: время, прошедшее с момента лечения каналов (если таковое осуществлялось); в случае недавнего эндодонтического лечения зубов склерозирующий остеит может быть связан с процессом заживления
• Если в данной области планируется имплантация зубов, укажите плотность костной ткани:
о Ухудшение кровоснабжения склерозированной кости может приводить к замедлению заживления после имплантации
Лучевая диагностика периапикального рарефицирующего остеита зуба
а) Терминология:
• Определение: разрежение костной ткани вокруг вершины корня зуба в ответ на девитализацию и некроз пульпы
• Перипапикальный рарефицирующий остеит: периапикальный абсцесс, гранулема, киста
б) Визуализация:
• У вершины нежизнеспособного зуба
• Ранние поражения: расширение апикального пространства ПДС
• Постепенная утрата апикальной твердой пластинки
• Может возникать в области фуркации временных моляров
• Может возникать на латеральной поверхности корня, если воспаление связано с латеральным каналом
• Радикулярная киста ограничена кортикальной пластинкой
• Патологический участок может быть окружен зоной остеосклероза (склерозирующий остеит)
• Метод выбора - периапикальная рентгенография
(Слева) На аксиальной КЛКТ определяется периапикальный рарефицирующий остеит вокруг верхушечной трети корня клыка нижней челюсти справа. Рарефицирующий остеит выглядит как неровный гиподенсный ободок вокруг вершины корня зуб.
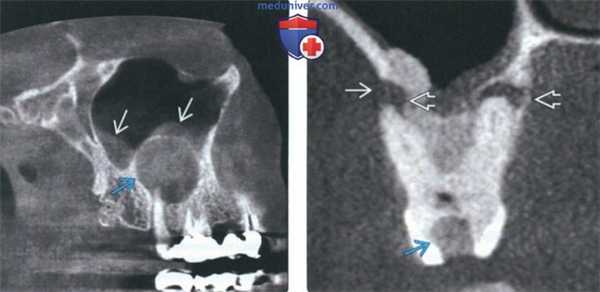
(Справа) На аксиальной КЛКТ в области моляров верхней челюсти справа определяется рарефицирующий остеит у вершин всех трех корней первою моляра. Видны дефекты лицевой и язычной кортикальных пластинок альвеолярной кости. Определяется также утолщение слизистой оболочки верхнечелюстной пазухи. (Слева) На панорамной реформатированной КЛКТ определяется рарефицирующий остеит у вершины второго премоляра верхней челюсти слева и мезиального щечного корня первою моляра. Все корни были ранее пролечены, но на данный момент требуется повторное лечение или апикоэктомия. Обратите внимание на большую муцинозную псевдокисту в пазухе.
(Справа) На профильном срезе (КЛКТ) определяется расширение периапикального пространства ПДС моляра верхней челюсти. Обратите внимание на снижение плотности кортикальной пластинки дна верхнечелюстной пазухи с воспалительными изменениями в ней, которые могут иметь одонтогенную природу.
в) Дифференциальная диагностика:
• Периапикальная оссеозная дисплазия
• Периапикальный рубец
• Острый остеомиелит
• Одонтогенная кератокиста
• Злокачественная опухоль/метастаз
• Частично сформированная вершина корня
г) Клинические особенности:
• Необходимо выполнить тест на жизнеспособность
• Симптомы могут отсутствовать (при хронизации)
• Спонтанная или продолжительная боль (в острой стадии)
• Может обнаруживаться синусный тракт и парулис (абсцесс десны)
• Эндодонтическое лечение или повторное лечение ± апикоэктомия
• Удаление зубов, не подлежащих восстановлению
д) Диагностическая памятка:
• КТ: исследуйте вершины корней зубов в аксиальной плоскости на предмет просветлений, означающих расширение ПДС
• Возможна иррадиация боли в окружающие мышцы и ВНЧС; исключите заболевания зубов как причину дисфункции ВНЧС
а) Дифференциальная диагностика:
1. Типичные варианты:
• Периапикальный склерозирующий остеит
• Идиопатический остеосклероз
• Периапикальная костная дисплазия
• Гиперцементоз
• Одонтома
2. Менее типичные варианты:
• Цветущая костная дисплазия
• Цементобластома
• Цементооссифицирующая фиброма
3. Редкий, но важный вариант:
• Остеоид-остеома
б) Важная информация:
1. Дифференциальный диагноз:
• Проба на жизнеспособность для дифференциальной диагностики периапикального склерозирующего остеита и других рентгеноконтрастных очагов
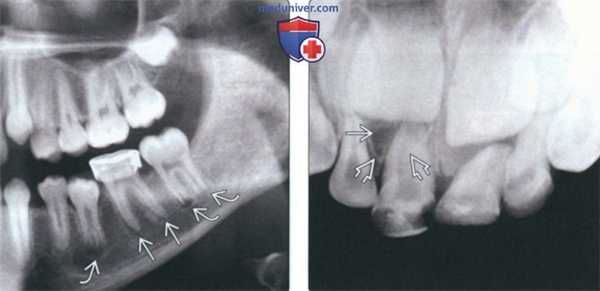
(Слева) На периапикальной рентгенограмме определяется склерозирующий остеит в области корней первого моляра нижней челюсти слева. Определяется также рарефицирующий остеит в области корней зуба. Обратите внимание на остеосклероз, «смешивающийся» с окружающей нормальной костью.
(Справа) На периапикальной рентгенограмме определяется хорошо отграниченное однородное затемнение с неровными краями у вершины первого моляра нижней челюсти справа. Пространства периодонтальной связки и твердые пластинки не изменены. (Слева) На периапикальных рентгенограммах нижних передних зубов определяется прогрессирующая периапикальная костная дисплазия. На рентгенограмме справа, выполненной через семь лет после левой, определяется постепенное нарастание минерализации очагов.
(Справа) На периапикальной рентгенограмме определяется луковицеобразное расширение кор ня с сохранением твердой пластинки и пространств ПДС, сопоставимое с гиперцементозом.
2. Особенности типичных вариантов:
• Периапикальный склерозирующий остеит:
о Ключевая информация: продукция плотной кости в ответ на воспалительный процесс у вершины погибшего или погибающего зуба
о Визуализация: расширение пространства периодонтальной связки (ПДС) между корнями зубов и склероз
• Идиопатический остеосклероз:
о Ключевая информация: локальный рентгеноконтрастный участок неизвестной этиологии
о Визуализация: неэкспансивное однородное просветление с четкими контурами без рентгенонегативного «ободка»
• Периапикальная костная дисплазия:
о Ключевая информация: неопухолевое замещение нормальной костной ткани у вершины зуба диспластическим цементом и/или патологической костью
о Визуализация: полностью рентгенонегативный очаг вначале, со временем становящийся более рентгеноконтрастным с просветлением на периферии
• Гиперцементоз:
о Ключевая информация: избыточная продукция цемента, преимущественно вокруг вершины корня зуба
о Визуализация: неизмененное пространство ПДС вокруг цемента выглядит как тонкое периферическое просветление, корень напоминает луковицу или дубинку
• Одонтома:
о Ключевая информация: опухоль, продуцирующая зрелые костные структуры (эмаль, дентин, цемент, пульпу)
о Визуализация: составная одонтома выглядит как множественные мелкие структуры, напоминающие зубы, окруженные рентгенонегативным «ободком»:
- Сложная одонтома: аморфное образование из материала с плотностью зуба
(Слева) На панорамной реформатированной КЛКТ определяется очаг смешанной плотности, образованный мелкими структурами, напоминающими зубы окруженный рентгенонегативным «ободком» и кортикальной пластинкой. Это составная одонтома - самая частая одонтогенная опухоль.
(Справа) На кадрированной панорамной рентгенограмме определяется однородный рентгеноконтрастный очаг, окруженный рентгенонегативным «ободком», связанный с мезиальным корнем второго временного моляра нижней челюсти справа и приводящий к его резорбции. Эта цементобластома смещает второй премоляр. (Слева) На окклюзионной рентгенограмме определяется экспансивный рентгеноконтрастный очаг однородной структуры с рентгенонегативным «ободком». Корни клыка и первого премоляра нижней челюсти слева изогнуты в язычную сторону в результате воздействия этой цементооссифицирующей фибромы.
(Справа) На кадрированной панорамной рентгенограмме визуализируется хорошо отграниченный очаг смешанной плотности, который был ошибочно принят за цементобластому, несмотря на наличие выраженной болевой симптоматики и отсутствие фиксации к корню зуба.
3. Особенности менее типичных вариантов:
• Цветущая костная дисплазия:
о Ключевая информация: аналогична периапикальной костной дисплазии (ПКД); очаги имеют больший размер, возможно поражение всех квадрантов; зубы жизнеспособны
о Визуализация: рентгенонегативные очаги вначале возникают в области вершин корней, постепенно становясь более рентгеноконтрастными
• Цементобластома:
о Ключевая информация: крепится к поверхности корня, может приводить к его резорбции; обычно связана с первым моляром нижней челюсти
о Визуализация: затемнение у вершины корня, окруженное просветлением на периферии; резорбция или отсутствие визуализации вершины зуба
• Цементооссифицирующая фиброма:
о Ключевая информация: медленный экспансивный рост и смещение зуба
о Визуализация: четкие границы, периферическая кортикальная пластинка, рентгеноконтрастный компоненте равномерным распределением
4. Особенности редких вариантов:
• Остеоид-остеома:
о Ключевая информация: выраженная боль
о Визуализация: реактивный остеосклероз с просветлением в центре, не связанный с корнем зуба
в) Список использованной литературы:
1. Krishnan U et al: Cone beam CT as an aid to diagnosing mixed radiopaque radiolucent lesions in the mandibular incisor region. BMJ Case Rep. 2015, 2015
а) Терминология:
1. Синонимы:
• Конденсирующий остеит, склерозирующий остеит, фокальный склерозирующий остеомиелит, фокальный склерозирующий остеит
2. Определение:
• Склероз костной ткани вокруг вершины корня «мертвого» зуба в ответ на хроническое воспаление
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Повышение плотности кости в области вершины зуба, пораженного кариесом; зуба с большими восстановленными участками; или зуба после неудачного лечения корней
• Локализация:
о Вокруг вершины корня нежизнеспособного зуба
о Возможно распространение на кортикальные пластинки альвеолярного отростка и в соседние структуры
• Размер:
о Варьирует от нескольких миллиметров до вовлечения всего альвеолярного отростка в области зуба
• Морфология:
о Плотное поражение с увеличением количества трабекул, периапикальным расширением пространства перидонтальной связки (ПДС)
о Неровный контур
о Постепенное уменьшение количества трабекул от центра поражения по направлению к нормальной трабекулярной кости
о Твердая пластинка может быть неотличима от зоны остеосклероза
(Слева) На панорамной реформатированной КЛКТ определяется разрежение костной ткани возле периодонта зуба, подвергнутою эндодонтическому лечению, а также расширение периапикальною пространства ПДС с наличием широкой зоны склероза вокруг участка разрежения.
(Справа) На периапикальной рентгенограмме определяется склерозирующий остеит вокруг верхушечной и средней трети корней первого моляра нижней челюсти слева. В области фуркации определяется разрежение структуры костной ткани возле периодонта с выходом заполнителя вследствие перфорации мезиальною корня при неудачной попытке эндодонтическою лечения.
2. КТ при периапикальном склерозирующем остеите:
• КЛКТ:
о Режим анализа зубных имплантов или профильные срезы: плотная костная ткань вокруг лунки зуба
о Можно оценить размер поражения между лицевой и язычной поверхностью:
- Патологический участок может быть неотличим от окружающей его кортикальной пластинки на профильном срезе
о Может распространяться в канал нижнего альвеолярного нерва и даже окружать его
о Может обнаруживаться наружная резорбция корня 3. Рекомендации по визуализации:
• Лучший метод визуализации:
о Периапикальная рентгенография:
- Позволяет оценить тонкие детали морфологии ПДС и целостность твердой пластинки
в) Дифференциальная диагностика периапикального склерозирующего остеита:
1. Идиопатический остеосклероз (эностоз):
• Может возникать рядом с вершиной корня зуба и выглядеть аналогично
• ПДС не изменена, твердая пластинка интактна; зуб жизнеспособен
• Трабекулярная картина и край очага выглядят аналогично, но без распространения в окружающие трабекулы
2. Периапикальная оссеозная дисплазия:
• Полное обызвествление и уплотнение в «зрелой» фазе
• Тонкое линейное просветление по периферии
• Зубы жизнеспособны
• Чаще всего в области вершин передних зубов нижней челюсти
3. Цементобластома:
• Опухоль смешанной плотности с гиперденсным ободком и гиподенсным тяжом внутри
• Вершина корня в опухоли не видна
4. Гиперцементоз:
• Луковицеобразные отложения цемента вокруг корня
• Пространство ПДС вокруг корня не изменено
(Слева) На профильном срезе (КЛКТ) визуализируется трансплантат, закрывающий дефект после удаления зуба. Некроз пульпы стал причиной выраженною склерозирующею остеита вокруг зуба. Склероз сохраняется даже после удаления зуба, достигая кортикальных пластинок нижней челюсти и распространяясь в канал НАН.
(Справа) На панорамной реформатированной КЛКТ определяется легкий периапикальный склероз вокруг расширенного пространства ПДС у вершины корня зуба. СО стороны зубов, подвергшихся эндодонтическому лечению, не должны обнаруживаться признаки воспаления до реставрации коронок.
г) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Возможно бессимптомное течение с редкими обострениями:
- Хроническое воспалительное поражение зубов может обостряться:
Пациент жалуется на периодически возникающую боль
2. Течение и прогноз:
• Периапикальное воспаление начинается с расширения ПДС и рарефицирующего остеита, затем вокруг патологического участка нарастает остеосклероз как ограничительная реакция на воспаление и лизис кости
• В отсутствие лечения может прогрессировать до остеомиелита
3. Лечение периапикального склерозирующего остеита:
• Устранение причины: удаление зуба или лечение корневых каналов:
о Расширение пространства ПДС исчезает, но остеосклероз обычно сохраняется
д) Диагностическая памятка:
1. Следует учесть:
• Время, прошедшее с момента лечения каналов (если таковое осуществлялось):
о Зуб после недавнего лечения — процесс заживления
о После лечения зуба прошло некоторое время → новое поражение (особенно при наличии просветлений в области вершин корней)
• Первичные и метастатические злокачественные опухоли могут обусловливать расширение пространств ПДС; отсутствие другие рентгенологических признаков злокачественности помогает в дифференциальной диагностике
2. Советы по интерпретации изображений:
• Склерозирующий остеит может возникать не только в периапикальной области:
о В ответ на воспаление периодонта, перикоронит, инфицирование тканей вокруг доброкачественных опухолей/кист о Наиболее типично поражение тканей вокруг вершин корней
3. Заключение:
• Если планируется имплантация зубов в исследуемой области, укажите плотность костной ткани:
о Ухудшение кровоснабжения склерозированной кости может приводить к замедлению заживления после имплантации
1. Синонимы:
• Все следующие термины могут попадать под определение периапикального рарефицирующего остеита:
о Периапикальный абсцесс=радикулярный абсцесс = острый апикальный периодонтит
о Периапикальная гранулема = радикулярная гранулема=хронический апикальный периодонтит
о Периапикальная киста = радикулярная киста = апикальная периодонтальная киста
2. Определение:
• Разрежение костной ткани вокруг вершины корня зуба в ответ на девитализацию и некроз пульпы
1. Общая характеристика:
• Лучший диагностический критерий:
о Плохо отграниченная область разрежения костной ткани в области вершины корня зуба, связанная с:
- Большой кариозной полостью
- Крупными корональными реставрированными зонами
- Переломом (травматическим или ятрогенным)
- Неправильным лечением корневого канала (избыточным или недостаточным заполнением, пропуском дополнительного канала, отсутствием заполнения латерального канала)
• Локализация:
о Вершина нежизнеспособного зуба
о Область фуркации временных моляров
о Латеральная поверхность корня, если воспаление связано с латеральным каналом:
- Латеральная радикулярная киста, гранулема или абсцесс
• Размер:
о Варьирует от легкого расширения периапикального пространства периодонтальной связки (ПДС) до нескольких сантиметров в диаметре
о Поражения, ограниченные кортикальной пластинкой, > 1 см в диаметре, вероятнее всего, являются радикулярными кистами
о «Эндо-перио» поражение:
- Вовлечение корня по всей длине и поражение гребня
- Этиология не определена:
Воспаление корневого канала (пульпы) или заболевания периодонта
• Морфология:
о Разрежение костной ткани вокруг вершины корня зуба с постепенным переходом к неизмененной кости
о Разрежение трабекул наиболее выражено возле корня зуба
о Участок разрежения может быть окружен зоной остеосклероза (склерозирующий остеит)
о Радикулярная киста ограничена кортикальной пластинкой
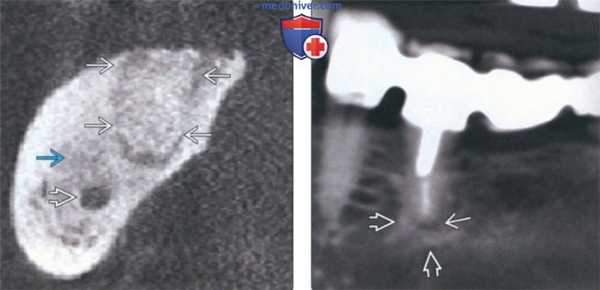
(Слева) На сагиттальной КЛКТ визуализируется крупная радикулярная киста, смещающая дно верхнечелюстной пазухи кверху и занимающая ее нижнюю треть. Обратите внимание на воспалительные изменения пазухи.
(Справа) На профильном срезе (КЛКТ) визуализируется крупная кариозная полостьв нежизнеспособном моляре; также видны два периапикальных абсцесса. Поражение щечного корня приводит к деструкции щечной кортикальной пластинки альвеолярного отростка. Сужение пульповых каналов необходимо отметить как вероятное осложнение эндодонтическою лечения.
2. Рентгенография при периапикальном рарефицирующем остеите зуба:
• Интраоральная рентгенография:
о На ранних стадиях возможно легкое снижение плотности кости
о Легкое периапикальное расширение ПДС с отсутствием четкой визуализации твердой пластинки
о При прогрессировании деструкции кости апикальная твердая пластинка постепенно разрушается
о Вокруг зоны разрежения может обнаруживаться остеосклероз (склерозирующий остеит)
о Если патологический очаг достигает верхнечелюстной пазухи, возможно появление периостальной реакции в области ее дна
• Экстраоральная рентгенография:
о Позволяет оценить верхне-нижний размер участка разрежения, полностью не попавшего на периапикальный снимок
4. Рекомендации по визуализации:
• Лучший метод визуализации:
о Периапикальная рентгенография:
- Обладает наивысшим разрешением, позволяя обнаруживать ранние изменения; показывает легкое расширение пространства ПДС и ранние признаки разрушения твердой пластинки
- Традиционно используется для проведения измерений при вмешательстве на корнях:
КЛКТ лишь недавно была адаптирована для эндодонтического анализа
- КТ и КЛКТ позволяют обнаружить периапикальный рарефицирующий остеит:
Визуализация может быть затруднена из-за артефактов от металла, особенно рядом с имплантами
(Слева) На панорамной рентгенограмме определяются множественные просветления в области вершин корней зубов. Вершины первых моляров закрыты; апикальные просветления обусловлены рарефицирующим остеитом. Вершины корней второго моляра и второго премоляра еще формируются.
(Справа) На периапикаль ной рентгенограмме определяется разрежение вокруг верхушечной трети корня временного центрального резца справа, на ко торое накладывается фолликул постоянногозуба-преемника.
в) Дифференциальная диагностика периапикального рарефицирующего остеита зуба:
1. Периапикальная оссеозная дисплазия:
• Ранние поражения могут напоминать рарефицирующий остеит
• Периапикальная дисплазия цемента: постепенная кальцификация по мере созревания
• Зубы жизнеспособны
2. Периапикальный рубец:
• Связан с зубом, подвергшимся эндодонтическому лечению
• Развитие фиброзной соединительной ткани вместо минерализации по мере заживления зуба при апикальном рарефицирующем остеите
• Также наблюдается после ампутации корня (апикоэктомии):
о Притупление вершины корня с наклоном в лицевую сторону (на сагиттальной КЛКТ или на профильных срезах); корень ретроградно заполнен металлосодержащим материалом
о Наличие постоперационного дефекта с лицевой стороны
о Возможно наличие металлических фрагментов в периапикальных тканях
• Дифференциальная диагностика с периапикальными патологическими изменениями основана на клинических симптомах
3. Острый остеомиелит:
• Ранний острый остеомиелит: легкое разрежение трабекул
• Чаще поражается нижняя челюсть ввиду худшего кровоснабжения
• Клинические симптомы: внезапное начало, боль, отек, лимфаденопатия, лейкоцитоз
4. Одонтогенная кератокиста:
• Отличается от лучше отграниченных радикулярных кист
• Центр может располагаться в любом участке кости, не обязательно вокруг вершины корня
• Зубы жизнеспособны
5. Злокачественная опухоль/метастаз:
• Может расти в пространстве ПДС
• Необходимо искать другие очаги или зоны деструкции в костях
6. Частично сформированная вершина корня:
• Периапикальные просветления зубов на завершающих стадиях развития корня
• Соотносите «зубной» возраст с паспортным
• Полностью сформированный корень имеет закругленную вершину: частично сформированный корень заканчивается заостренным слоем дентина и воронкообразным отверстием пульпового канала
• Соотносите изменения с травматическим анамнезом, исследуйте коронку на предмет кариеса или больших восстановленных участков:
о Формирующиеся зубы могут подвергаться некрозу до закрытия вершины
о Область поражения при рарефицирующем остеите может накладываться на апикальный зубной фолликул
7. Подбородочное отверстие:
• Может накладываться на вершины корней премоляров нижней челюсти на рентгенограммах
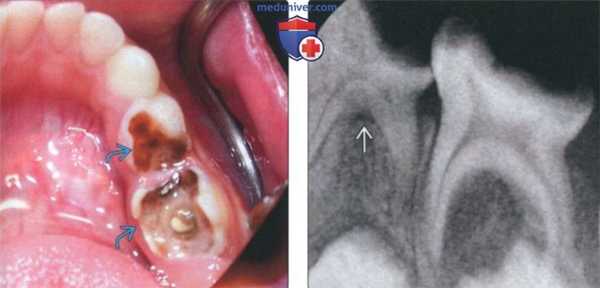
(Слева) На фотографии виден глубокий кариес первого и второго временных моляров.
(Справа) На периапикальной рентгенограмме у этого же пациента определяется расширение области фуркации «мертвого» временного моляра. Рарефицирующий остеит временных моляров возникает в области фуркации вследствие минимального расстояния между пульповой камерой и костной тканью возле фуркации.
г) Патология. Общая характеристика:
• Этиология:
о Причины нежизнеспособности зуба:
- Кариес
- Механическое/химическое/термическое воздействие во время подготовки и реставрации коронки
- Травма
о Бактериальная инвазия и выход токсических продуктов некроза пульпы через пульповый канал в периапикальные ткани о Формирование абсцесса в результате нейтрофильной реакции
о Формирование грануляционной ткани (гранулемы) в процессе заживления
о Эпителиальные островки Малассе могут формировать стенку радикулярной кисты
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Острая фаза: локальная боль в области зуба или генерализованная в челюсти:
- Спонтанная боль или боль, провоцируемая холодными и горячими раздражителями, свидетельствует о необратимом пульпите
о Хроническая фаза: отсутствие или притупление боли
• Другие признаки/симптомы:
о Отек
о Тризм
о Боль в пазухе (если очаг находится возле верхнечелюстной пазухи)
о Возможна иррадиация боли в окружающие мышцы и ВНЧС
о Формирование синусного тракта и парулиса (абсцесса десны)
2. Лечение периапикального рарефицирующего остеита зуба:
• Необходимо проведение теста на жизнеспособность пульпы:
о Нежизнеспособные зубы:
- Лечение корневых каналов (эндодонтическое)
- Удаление при тяжелой деструкции зуба, не поддающегося восстановлению
о Жизнеспособные зубы:
- Предполагайте другие невоспалительные поражения
• «Эндо-перио» поражения:
о Многофакторный подход с прицелом на этиологию
• Зубы с ранее лечеными корневыми каналами:
о Повторное лечение корневых каналов
о Апикоэктомия
1. Следует учесть:
• Если периапикальный рарефицирующий остеит заподозрен, но не подтвержден на КЛКТ ввиду низкого разрешения, рекомендуется периапикальная рентгенография
2. Советы по интерпретации изображений:
• Интерпретация КТ:
о Исследуйте вершины корней зубов в аксиальной плоскости на предмет гиподенсных участков, свидетельствующих о расширении ПДС
о Ищите любые участки изменения ширины ПДС или гиподенсные области вокруг вершин корней зубов
• КТ и КЛКТ не являются первоочередными методами диагностики периапикального рарефицирующего остеита:
о Первоочередной метод диагностики периапикального рарефицирующего остеита - периапикальная рентгенография вследствие значительно меньшей лучевой нагрузки по сравнению с КТ и лучшего качества изображений
о КЛКТ-вспомогательный метод для оценки отношения к витальным структурам, например верхнечелюстной пазухе и нижнечелюстному каналу
3. Заключение:
• Исследуйте проходимость корневых каналов, оцените наличие в них третичного дентина и дентикпей, которые могут осложнять эндодонтическое лечение: вынесите в заключение
Читайте также:
