Лучевая диагностика плоскоклеточного рака десны
Добавил пользователь Cypher Обновлено: 09.01.2026
Злокачественные опухоли полости рта составляют около 6% от всех онкозаболеваний в целом. По гистологическому строению (типу образующих опухоль клеток) выделяют следующие типы:
- Опухоль из клеток эпителия — рак
- Опухоль из клеток соединительной ткани — саркома
- Меланома
Каждый из типов включает в себя несколько разновидностей.
Также отдельно выделяют несколько групп предраковых заболеваний. Предраковые заболевания полости рта делятся на:
- Облигатные — с высокой частотой озлокачествления. К ним относится болезнь Боуэна, бородавчатый предрак, ограниченный гиперкератоз, хейлит Манганотти.
- Факультативные — с меньшей частотой озлокачествеления. В данную группу входят веррукозная форма лейкоплакии, папилломатоз, эрозивноязвенная и гиперкератотические формы системной красной волчанки и красного плоского лишая, постлучевой стоматит и постлучевой хейлит, кератоакантома.
Среди злокачественных опухолей полости рта чаще всего встречается рак.
Рак полости рта, в свою очередь, подразделяется следующим образом.
- Интраэпителиальная карцинома (Carcinoma in situ, рак in situ) характеризуется отсутствием прорастания в базальную мембрану, несмотря на злокачественность новообразования.
- Плоскоклеточный рак — встречается наиболее часто.
Причины и факторы риска
Причины развития злокачественных новообразования полости рта можно условно разделить на местные и общие факторы повышения риска.
К общим факторам относят возраст, наличие в анамнезе различных вредностей (воздействие радиации и т.п.), наследственная предрасположенность.
Местными факторами называют локальные факторы, влияющие на ротовую полость. К ним относятся — жевание насвая (табако- и наркосодежащих смесей), курение, привычка употреблять внутрь обжигающе горячие напитки, хроническая травматизация слизистой (обломком зуба, деформированным зубным протезом), а также наличие предраковых заболеваний. Отдельно следует выделить фактор риска выявления заболевания на поздних стадиях — отсутствие ежегодных осмотров стоматолога.
Именно пренебрежение профилактическими визитами к доктору препятствует диагностике рака на ранних, поддающихся лечению, стадиях и выявлению и лечению.
Локализация
Рак полости рта принято классифицировать по локализации. Это связано с тем, что обсуждаемая зона включает большое количество анатомических образований, отличающихся существенным разнообразием.
При выборе тактики лечения и вида операции значимую роль играет именно положение опухоли во рту. Разные участки ротовой полости по-разному иннервированы, по-разному кровоснабжаются, имеют разную функциональную значимость, поэтому перспективы лечения абсолютно одинаковых опухолей, расположенных в различных местах, могут существенно отличаться.
По локализации рак полости рта принято подразделять на:
- Рак щек
- Рак дна полости рта
- Рак в зоне альвеолярного отростка
- Рак неба
- Рак десны
Рак слизистой оболочки щек
Рак слизистой оболочки щек занимает второе по частоте место (после рака языка) в структуре рака полости рта. Существенное влияние на повышение риска оказывают местные факторы, химические и физические агенты, вызывающие хроническую травматизацию слизистой оболочки. В большей степени, чем при раке других зон, актуален такой предрасполагающий фактор как хроническая травматизация зубными протезами, острыми краями поврежденных зубов.
Рак дна полости рта
Данный вид опухоли составляет 10-15% всех раков полости рта. Дно ротовой полости образовано структурами между языком и подъязычной костью. Слизистая, выстилающая дно полости рта, имеет развитую подслизистую основу, состоящую из рыхлой соединительной ткани и клетчатки. Данная область богато кровоснабжается. Всё это создаёт благоприятные условия для роста опухоли, ее распространения и метастазирования.
Рак языка
Рак языка — наиболее распространенная разновидность рака полости рта. Язык — подвижный орган с большим количество нервных окончаний (рецепторов). Благодаря этому пациенты, как правило, обращают внимание на возникшее новообразование, и имеют возможность своевременно обратиться за помощью. Развитая сеть кровеносных и лимфатических сосудов способствует раннему метастазированию опухоли, в первую очередь — в периферические лимфоузлы.

Рак в зоне альвеолярного отростка
Рак в данной области развивается или из клеток слизистой оболочки, или из эпителиальных островков Малассе. Эпителиальные островки Малассе — это остатки эпителиальных клеток в толще периодонта. В норме данные клетки никак себя не проявляют, но при неблагоприятных условиях могут стать источником опухоли. Отличительная особенность этих опухолей -относительно раннее возникновение симптомов, зубы в зоне роста опухоли подвергаются ее воздействию, у пациента появляются жалобы на боли.
Рак неба
Рак неба встречается редко. Разделяют твердое и мягкое небо, поэтому гистологические типы опухоли мягкого и твердого неба различны. Для твердого неба более характерны цилиндромы и аденокарциномы, мягкое небо в большей степени подвержено плоскоклеточному раку.
Метастазы
Метастатическая природа опухолей полости рта — большая редкость. Описаны случаи опухолей легких, почек, молочной и щитовидной желез, метастазировавших в ротовую полость. Также метастазировать в полость рта могут саркомы. Чаще появление признаков онкопатологии в полости рта может быть вызвано прорастанием опухоли из соседних анатомических зон. Уточнению диагноза помогает исследование тканей опухоли — гистологическое исследование.
Симптомы рака полости рта
Проявления заболевания зависят от характера опухоли и от зоны расположения. Как правило, пораженная область представляет собой или локальное изъязвление, или уплотнение (выпуклость, узел). Пациент чувствует боль и дискомфорт в соответствующей зоне. К тревожным признакам надо отнести следующие:
- Длительно существующая, незаживающая язва во рту.
Ротовая полость богата кровеносными сосудами, эпителий слизистой хорошо кровоснабжен и в норме при травматизации происходит быстрое его заживление. Любое повреждение слизистой рта заживает быстрее, чем аналогичное повреждение на
коже руки или ноги. Поэтому, если во рту есть язва и она по неясным причинам не затягивается длительное время — следует обратиться за медицинской помощью. - Бугорки, «шарики» под слизистой, независимо от той области рта, где они возникли.
Уплотнение под слизистой может быть симптомом как неонкологической патологии (например, кисты одной из мелких желез), так и признаком рака. Отличить одно от другого может только специалист. Уплотнение, возникшее изначально как киста, при отсутствии лечения в дальнейшем может подвергнуться озлокачествлению. - Нарушение глотания, жевания, неприятные ощущения у корня языка — все это повод заподозрить рак соответствующей области.
- Зубная боль и кровоточивость конкретного участка десны могут быть признаками рака. И, хотя аналогичные симптомы вызываются и куда менее грозными недугами, консультация стоматолога необходима. Таким образом, любое нарушение анатомической целостности или функциональных возможностей органов данной зоны несет в себе потенциальную угрозу, и это повод показаться врачу.
Стадии заболевания
I стадия характеризуется наличием опухоли до 1-2 см в диаметре, не выходящей за пределы пораженной зоны (щеки, десны, неба, дна полости рта), ограниченной слизистой оболочкой. В регионарных лимфоузлах метастазы не определяются.
II стадия — поражение такого же или большего диаметра, не выходящее за пределы какого-либо одного отдела полости рта, но распространяющееся в подслизистый слой. В регионарных лимфатических узлах — единичные метастазы.
III стадия — опухоль прорастает в подлежащие ткани, но не глубже периоста челюсти, или распространилась на соседние отделы полости рта. В регионарных лимфатических узлах — множественные метастазы размерами до 2 см в диаметре.
IV стадия — поражение распространяется на несколько отделов полости рта и глубоко инфильтрирует подлежащие ткани, в регионарных лимфатических узлах — неподвижные или распадающиеся метастазы, также характерно наличие отдаленных метастазов.

Классификация по стадиям периодически подлежит пересмотру, можно встретить подразделение стадий на подвиды — А и В. В настоящее время классификация по стадиям используется все реже, более актуальна классификация TNM. Ее принцип заключается в том, что данной кодировкой обозначаются характеристики самой опухоли, состояние ближайших к ней (регионарных) лимфоузлов, наличие или отсутствие отдаленных
метастазов.
В диагнозе онколог указывает гистологический тип рака, так как разные типы клеток отличаются по темпам роста, тенденции к метастазированию, чувствительности к лечению. Все типы классификаций служат одной цели — правильно оценить степень распространения болезни, степень повреждения и выработать верную тактику помощи.
Лечение
Для проведения оптимального лечения важны следующие факторы:
- Своевременное обращение. Фактор запущенности заболевания играет огромную роль.
Даже сейчас, когда врачи научились достаточно успешно бороться с болезнью и на поздних стадиях, окончательный прогноз в большинстве случаев определяется тем, как быстро пациент обратился к онкологу. - Качественная диагностика. Существует множество методов исследования, позволяющих более точно установить диагноз. В онкологии широко применяются УЗИ, МРТ, КТ, ПЭТ-КТ, а также гистологические исследования.
- Хороший контакт пациента и лечащего доктора. Умение врача объяснить больному суть происходящего, поддержать его и верно выстроить совместную работу, а также умение пациента быть дисциплинированным, доверять специалисту и не затягивать с
выполнением назначенных исследований или лечебных процедур.
При раке полости рта применяются как хирургическое лечение, так и химиотерапия, и лучевая терапия (включая брахитерапию).
Хирургическое лечение
Операция — классика лечебной тактики в онкологии вообще и в онкологии полости рта в том числе. Сложность применения хирургии ротовой полости в том, что в ряде случаев технически сложно удалить опухоль и не повредить жизненно важные анатомические образования.
Врач учитывает следующие важные моменты:
- Область рта богато кровоснабжается, и это риск активного кровотечения.
- Органы и ткани области рта подвижны, и возможность этого смещения друг относительно друга определяет такие важные функции как речь, глотание и т.п.
- Анатомические образования данной зоны имеют мелкий размер и тесно прилежат друг к другу. В данной области мало балластных, функционально незначимых тканей, на каждый сантиметр приходятся важнейшие сосуды, нервы, органы. Это усложняет процесс операции. Отсутствие достаточного количества тканей делает более сложным закрытие дефекта, образовавшегося после удаления опухоли.
Как и в случае радикального оперативного лечения опухолей других зон, при операциях на полости рта стремятся соблюсти следующие условия:
- Удаление опухоли должно происходить в пределах здоровых тканей, срез проходит не на границе здоровой и больной ткани, а по здоровой ткани, то есть, опухоль иссекается как бы с запасом. При близком положении органов это составляет проблему.
- При иссечении опухоли учитывается важность дальнейшего восстановления целостности покрова, а также, по возможности, сохранение функции.
- Иссекая опухоль, в большинстве случаев, удаляют и периферические лимфоузлы. Это связано с тем, что ближайшие к опухоли лимфатические узлы являются ловушкой для метастазов, и в них зачастую могут содержаться клетки опухоли.
В классической онкологии хирургическое лечение было методом выбора, операции применялись, как правило, сразу после установления диагноза. В настоящее время подход немного изменился, стал более дифференцированным. Иногда операции предшествуют химиотерапия и (или) лучевая терапия.
Химиотерапия
Особенность опухолевых клеток — быстрый рост и деление. Именно на этом основан метод химиотерапии. В организм вводят специальные токсичные для клеток вещества, подавляющие их рост. Химиотерапия влияет на весь организм, но при этом большинство клеток малочувствительны к веществу, а для клеток опухоли химиопрепарат губителен.
Химиотерапия применяется как дополнение к операции, перед ней или после нее, как самостоятельный метод, и в комплексе с лучевой терапией.
Целесообразность применения химиотерапии определяется гистологическим типом опухоли. Разновидность препарата выбирается с учетом чувствительности конкретного новообразования к различным видам соответствующих лекарств.
Недостаток химиотерапии — ее побочные эффекты. В организме есть ряд здоровых клеток, которые часто обновляются, соответственно, быстро делятся. Это клетки слизистой желудочно-кишечного тракта, клетки крови и другие. Препараты химиотерапии влияют на них. Меняется формула крови, гибнут клетки выстилки желудка и кишечника. Результатом становятся тошнота, расстройство стула, слабость, снижение иммунитета. Данные явления временны, и, как правило, преодолимы, однако, применение химиотерапии требует постоянного врачебного наблюдения.

Лучевая терапия
Метод основан на повреждающем действии рентгеновского излучения на клетки, прежде всего на активно делящиеся клетки, каковыми являются клетки злокачественных опухолей. Лучевая терапия может применяться и как самостоятельный способ лечения, и в комплексе с оперативными методами и химиотерапией. Перед началом курса проводится разметка, определяющая направление воздействия и обеспечивающая максимальное воздействие на саму опухоль и минимальное — на окружающие ткани.
Брахитерапия — подвид современной лучевой терапии, когда источник излучения вводится непосредственно в пораженную область. Брахитерапия позволяет воздействовать на опухоль максимальными дозами излучения и уменьшить повреждающие влияние на здоровые ткани.
Прогноз и выживаемость
Прогноз заболевания зависит от стадии, локализации, своевременного оказания помощи. На ранних стадиях при условии адекватного лечения, заболевание практически всегда удается победить. Когда обращение к врачу было не своевременным, прогноз несколько хуже, процент излечившихся пациентов ниже. В оценке прогноза важно наличие или отсутствие отдаленных метастазов. Несмотря на огромный прогресс в онкологии, отдаленные метастазы резко снижают 5-летнюю выживаемость, это существенная проблема для специалиста. Помимо этого, прогноз зависит от гистологического типа опухоли, т.к. скорость роста у разных типов опухолей может существенно различаться. Возраст пациента, локализация опухоли, наличие у больного сопутствующих заболеваний, выбранная тактика лечения — все эти факторы существенно влияют на прогноз.
Профилактика
Профилактика рака полости рта включает в себя меры, направленные на поддержание общего физического здоровья с целью повышения противоопухолевого иммунитета. К ним относятся соблюдение режима труда и отдыха, своевременное лечение хронических заболеваний, гигиена.
Необходимо исключить повреждающие факторы, снизить риски — отказаться от курения, обжигающих напитков, контролировать состояние протезов.
При регулярном посещении стоматолога и самоосмотрах полости рта шанс на распознание болезни на ранних стадиях и ее успешное излечение существенно выше.
Таким образом, задача любого человека — забота о своей полости рта и регулярные визиты к стоматологу.
Лучевая диагностика плоскоклеточного рака десны
а) Терминология:
1. Аббревиатура:
• Плоскоклеточный рак слизистой (ПКР) оболочки щеки
2. Определение:
• Злокачественная опухоль, возникающая во внутренней выстилке щек, губ
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о ПКР может быть едва различим, даже при инфильтрации щечного жира
• Локализация:
о Наиболее часто внутренняя сторона щеки
• Размер:
о Варьирует: несколько мм - несколько см
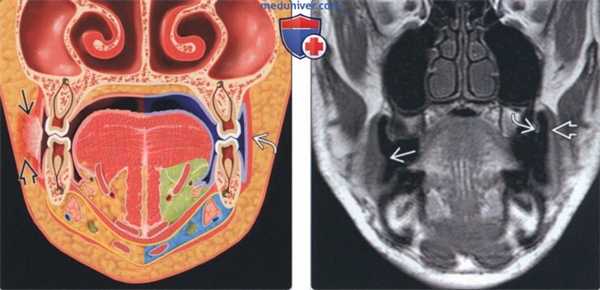
(Слева) На рисунке в корональной плоскости показан плоскоклеточный рак (ПКР) слизистой оболочки щеки на стадии Т2 (2-4 см) с инвазией подлежащей щечной мышцы и подкожною жира. При инвазии кожи щеки стадия опухоли повышается до Т4. Обратите внимание на нормальную щечную мышцу слева.
(Справа) На корональной MPT (Т1 ВИ) с использованием метода «надутых щек» определяется смещение щеки относительно слизистой оболочки десны. Визуализируются едва различимые узлы в слизистой оболочке щеки справа в, представляющие собой ПКР Признаки глубокой инфильтрации не определяются.
2. КТ при плоскоклеточном раке слизистой оболочки щеки:
• КТ с КУ:
о Опухоль крайне сложно различить рутинными методами визуализации
о Ищите легкую асимметрию жировой клетчатки щеки
о Легкое-умеренное накопление контраста
3. МРТ при плоскоклеточном раке слизистой оболочки щеки:
• Без данных анамнеза первичную опухоль выявить сложно:
о Изо- (Т1), слегка гиперинтенсивный (Т2) сигнал
о Ищите инфильтрацию жировой клетчатки щеки
• Вариабельное контрастирование: легкое-умеренное
4. Сцинтиграфия:
• ПЭТ/КТ:
о ПКР достоверно накапливает ФДГ
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о МРТ в целом предпочтительнее для оценки распространенности опухолей полости рта из-за более высокого контраста между тканями
• Выбор протокола:
о КТ с КУ: мягкотканный и костный алгоритм, две плоскости:
- Для разделения противоположных поверхностей, покрытых слизистой, хорошо работает метод «надутых щек»
о МРТ: метод «надутых щек» редко эффективно работает из-за длительности исследования:
- Используйте марлевые тампоны, помещенные за щеку
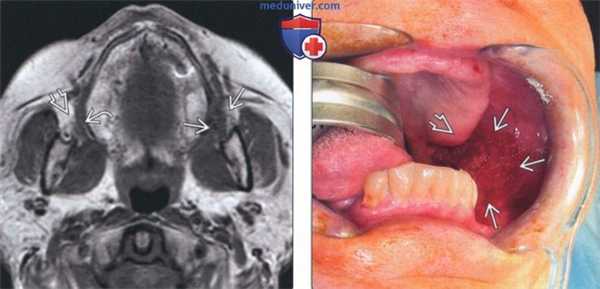
(Слева) На аксиальной МРТ (Т1 ВИ) визуализируется плохо отграниченная мягкая ткань, заполняющая щечную жировую подушку (глубокая инфильтрация клетчатки злокачественной опухолью слизистой оболочки щеки). Обратите внимание на ровные контуры щеки и «светлую» жировую ткань с другой стороны. В условиях, когда точное расположение первичной опухоли неизвестно, инфильтрация жировой клетчатки щеки может быть единственной едва заметной находкой.
(Справа) На фотографии у этого же пациента виден первичный ПКР слизистой оболочки щеки, расположенный вдоль заднего края внутренней стороны щеки, распространяющийся к заднему краю альвеолярною отростка верхней челюсти, не несущего зубы.
в) Дифференциальная диагностика плоскоклеточного рака слизистой оболочки щеки:
1. Инфекция полости рта:
• Суперинфицированная травматическая язва может привести к локальному воспалению ± целлюлиту
• Может обнаруживаться реактивная щечная лимфаденопатия
2. Злокачественная опухоль малой слюнной железы полости рта:
• Редко возникает в слизистой оболочке щеки
• Неотличима от ПКР
г) Патология:
1. Общая характеристика:
• Этиология:
о Строгая связь с курением и жеванием табака, употреблением алкоголя:
- Наиболее строгая связь наблюдается между курением/жеванием табака и опухолями дна полости рта и слизистой оболочки щеки
о Связь с жеванием бетеля и паана (табак + орех бетеля + лайм) в Центральной и Юго-Восточной Азии
2. Стадирование, классификация плоскоклеточного рака слизистой оболочки щеки:
• Классификация Американского Объединенного Комитета по Раку (АОКР) (2010)
• Эта же классификация используется для всех опухолей полости рта:
о Т1: о Т2: >2 см и о Т3: >4 см наибольшим поперечным размером
о Т4a: прорастание опухоли через кортикальную кость в наружные мышцы языка, кожу лица
о Т4b: инвазия опухолью жевательного пространства, крыло-видных пластинок, основания черепа; или обрастание сонной артерии
• Стадия N соответствует стадии N при опухолях ротоглотки и гортани (АОКР)
• Отдаленные метастазы: отсутствуют = М0, присутствуют = М1
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Легкий дискомфорт; может «застревать» между зубами
2. Демография:
• Возраст:
о Средний: 50-70 лет
• Пол:
о М > Ж
• Эпидемиология:
о 10% злокачественных опухолей полости рта в Северной Америке
о В Тайване до 37% ПКР щеки связаны с жеванием бетеля и паана
3. Течение и прогноз:
• Тенденция к подслизистому распространению, затем кнаружи в кожу
• В целом прогноз хуже из-за высокого уровня рецидивов и инвазивного распространения:
о Общий прогноз: пятилетняя выживаемость до 60%
• Неблагоприятные прогностические факторы: положительный край резекции, метастатическая шейная лимфаденопатия (особенно при экстракапсулярном распространении), опухоль на поздних стадиях, толщина опухоли >7 мм
4. Лечение плоскоклеточного рака слизистой оболочки щеки:
• Хирургическое: резекция ± реконструкция ± лимфодиссекция
• ± адъювантная лучевая терапия
е) Диагностическая памятка. Советы по интерпретации изображений:
• Учитывайте важные клинические данные, указывающие на локализацию опухоли
• Ищите инфильтрацию жировой клетчатки щеки:
о При наличии - оцените жевательное пространство на предмет инфильтрации
• Ищите лимфоузлы I, II уровня, щечные
ж) Список использованной литературы:
1. Camilon PR et al: Does buccal cancer have worse prognosis than other oral cavity cancers? Laryngoscope. 124(6):1386-91, 2014
2. Erdogan Netal: Puffed-cheek computed tomography: a dynamic maneuver for imaging oral cavity tumors. Ear Nose Throat J. 91 (9):383—4, 386, 2012
3. Dillon JK et al: Gauze padding: a simple technique to delineate small oral cavity tumors. AJNR Am J Neuroradiol. 32(5):934—7, 2011
Рак десны
Рак десны входит в группу злокачественных новообразований ротовой полости вместе с карциномами языка, дна, щёк и нёба. Злокачественные процессы разных анатомических структур полости рта протекают по-разному, схожи причины их развития и методы лечение.
Причины рака десны
Статистика знает ежегодную заболеваемость раком полости рта — почти 9 300 россиян, но неведомо число заболевших раком десны или языка. Близкие по локализации процессы несхожи по прогнозу, к примеру, по агрессивности «две большие разницы» опухоль десны за зубом мудрости и под всем остальным зубным рядом, общее — причины, приводящие к злокачественной трансформации.
До 2000-х годов опухоли ротовой полости считались принадлежностью алкоголиков и заядлых курильщиков, а раковые процессы этой зоны именовали «маргинальными». Злоупотребление алкоголем и табаком всех видов — курение или жевание, и сегодня стоят первыми в ряду факторов риска.
В 2000-е годы резко возросла популяция молодых и никогда не куривших интеллигентных пациентов, ведущих трезвый и здоровый образ жизни. Было понятно, что у этой когорты не общепринятая первопричина рака, и её нашли — инфицирование вирусом папилломы человека 16 типа. В отличие от рака шейки матки, также ассоциированного с ВПЧ-инфицированием, карциномы ротовой полости не считаются маркерами неразборчивых связей, для инициации болезни довольно однократной встречи с ВПЧ-16.
К современным факторам риска относят также фоновые процессы в слизистой оболочке — лейкоплакию и эритроплакию, изначально доброкачественные, но с большим потенциалом к пролиферации, что способно в отдалённом будущем привести к карциноме.
Третья причина рака десны — хроническая травма слизистой протезами, а также вяло текущий воспалительный процесс, поддерживаемый не удаленными своевременно разрушенными частями зуба.
Несоблюдение гигиены полости рта тоже входит в причинный список, правда современные иностранные учёные скептично относятся к этому фактору, предполагая, что все люди чистят зубы дважды в сутки. Как показывают целенаправленные опросы и осмотры стоматологов, в нашем государстве не во всех социальных группах однозначно с гигиеной, и для россиян эта причина пока актуальна.
В отличие от опухолей всех остальных зон полости рта, которыми мужчины болеют в несколько раз чаще, рак десны не имеет гендерной привязки — оба пола болеют одинаково. Рост заболеваемости начинается после 40 лет жизни, каждое последующее десятилетие жизни отмечая удвоением числа заболевших.
Стадии
В большинстве случаев рак десны выявляется не на ранней стадии, что типично для всех новообразований полости рта. Люди не привыкли заглядывать в собственный рот, пока для этого не появится веская причина — боль, которая возникает при вовлечении в процесс надкостницы.
Высота десны взрослого человека невелика, тем не менее, при стадировании рака градуировка опухоли идёт с «шагом» в 2 сантиметра: меньше 2 см, с 2 см до 4 см, и больше 4 см, потому что злокачественные процессы ротовой полости чаще не узловой формы, а плоские инфильтраты и язвы.
По стадиям рак десны распределяется следующим образом:
- 0 стадия или карцинома in situ — раковые клетки не проникли в глубокие слои слизистой оболочки, как правило, заболевание визуально проявляется лейкоплакией, онкологический диагноз устанавливается только при микроскопии;
- 1 стадия — карцинома менее 2 см и больше нигде нет признаков поражения;
- 2 стадия — первичный очаг больше 2 см, но менее 4 см, вглубь прорастает не больше сантиметра, нет метастазов в лимфоузлах;
- 3 стадия предполагает вариабельность размеров первичного поражения десны, в том числе и больше 4 см, без метастазов или с раковыми клетками в одном лимфоузле не более 3 см в диаметре;
4 стадия делится на подгруппы:
- 4А — обширная опухоль без поражения лимфоузлов, либо меньшего размера с крупным лимфоузлом, но не больше 6 см;
- 4В — прорастающий в челюсть и окружающие ткани рак без метастазов, либо очаг меньшего размера с большими или множественными опухолевыми лимфоузлами с любой стороны шеи;
- 4С — местное состояние не важно, потому что есть отдаленные метастазы.
Симптомы онкологии десен
Опухоли десны по форме разделяют на:
- экзофитные — растущие наружу и образующие узел;
- эндофитные — распространяющиеся вглубь десны, в виде плоского инфильтрата или язвы;
- смешанные — сочетание двух вариантов роста, как правило, это далеко зашедший или рецидивный процесс.
Узел на поверхности десны обнаруживаю на ранней стадии, потому что он мешает, его «нащупывает» язык, он травмируется при чистке зубов или во время еды. Инфильтраты растут быстрее и находят их позже, когда появляются жалобы на боль или кровоточивость.
Рак в начальной стадии не болит, тем более, что слизистая рта привычна к раздражающим, острым продуктам и горячему. Временный дискомфорт во время еды далеко не у всех вызывает тревогу с желанием посмотреть, что там происходит. Рак десны может маскироваться под зубную боль, вынуждая обратиться к стоматологу. Чаще всего именно стоматолог обнаруживает злокачественный процесс.
В 3-4 стадии, когда рак прорастает в челюсть, разрушая кость, боль становится постоянной, резко усиливаясь во время еды, из-за элементарного недоедания приводя к значительной потере массы тела.
Большая раковая язва сопровождается воспалением окружающих тканей и распадом, вызывая интенсивный болевой синдром, отдающий в ухо и висок. Вторичное инфицирование ракового инфильтрата неизбежно, оно проявляется «тяжёлым» гнилостным запахом. Больной не может раскрыть рта из-за болезненного спазма жевательной мускулатуры — тризма. Общее состояние ухудшается, повышается температура, нарастает слабость.
Злоупотребляющие алкоголем граждане боль заглушают увеличением дозы спиртного, и обращаются с жалобами на появление болезненного и нередко воспаленного метастатического лимфоузла под челюстью или на шее. Присутствие во рту разнообразной микрофлоры осложняет вторичной инфекцией метастатические конгломераты в лимфатических узлах, при размере больше 3-4 см в центре лимфоузла формируется зона распада, часто с образованием свища. В этот период присоединяются симптомы интоксикации с высокой температурой.
Характерно рефлекторное повышение слюноотделения с нарушением глотания. Слюнотечение очень обильное, поэтому возможно ночное забрасывание слюны в дыхательные пути с развитием аспирационной пневмонии. Все злокачественные опухоли приводят к повышенному тромбообразованию и легкости развития в ослабленном организме бактериальной инфекции. Дополнительный негативный фактор — нарушение питания вплоть до полного голодания с истощением и развитием смертельного синдрома анорексии-кахексии.
Отдаленные метастазы нетипичны для карциномы десны, но после лечения часто возникают рецидивы. К тяжелому состоянию и смерти приводит раковая деструкция тканей полости рта с частыми кровотечениями из разрушенных опухолью сосудов на фоне хронического воспаления в метастатических лимфоузлах.
Группа риска
Знание факторов риска позволяет рассчитать вероятного «кандидата» на развитие рака ротовой полости и вовремя модифицировать поведение в сторону здорового образа жизни, исключив опасные для здоровья действия.
Группа высокого риска в отношении злокачественных процессов в области десен:
- Курящие люди, отметившие сорокалетие жизни, потому что частота новообразований увеличивается с возрастом и «контрольная точка», после которой с каждым десятилетием последующей жизни заболеваемость удваивается — именно 40 лет.
- Молодые люди с полным набором факторов риска. До 40-летия карциномы этой локализации редки, но существенно повышает шансы на рак раннее приобщение к табаку одновременно с жеванием бетеля или наса, при персистенции в клетках слизистой оболочки вируса папилломы человека 16 типа.
Группа крайне высокого риска, когда перспектива со временем стать онкологическим пациентом очень высока:
- Страдающие предраковыми процессами — лейкоплакией и эритроплакией;
- Курящие люди пожилого возраста, использующие зубные протезы, и чем старше — тем вероятнее злокачественная трансформация;
- Взрослые с наследственной предрасположенностью, которую выявляют по наличию в семье больных карциномами ротовой полости.
Все пациенты группы риска должны посещать стоматолога не реже двух раз в год и пройти лечение предраковых процессов.
Диагностика онкологии десен
Онкопатология ротовой полости относится к визуальной, то есть диагностируемой при обычном осмотре без использования какого-либо оборудования.
Во время первичного осмотра из ранки соскабливаются клетки для цитологического анализа, либо при отсутствии язвы опухоль пунктируют тонкой иглой. При возможности специальным инструментом «откусывается» часть опухоли — это биопсия для гистологического анализа. Диагноз рака устанавливается исключительно по результату биопсии, цитология позволяет только заподозрить заболевание.
После морфологического подтверждения проводится УЗИ полости рта, разъясняющее взаимоотношения новообразования с окружающими тканями, в первую очередь, с костью и сосудами, по КТ уточняется состояние всей анатомической области.
Дальше — поиск метастазов: УЗИ шеи, КТ легких или МРТ.

Лечение рака десны
Оптимально выполнение операции на первом этапе, если технически возможно. Радикальность хирургического вмешательства обеспечивает отступ не менее 2 сантиметров от границы опухоли, понятно, что такое возможно при небольшом поражении 1 стадии.
При 2-3 стадии возможность операции ограничивается глубиной проникновения раковых клеток вглубь тканей челюсти, при большой глубине инфильтрации процесс считается сомнительно операбельным, но очень многое определяется опытом и талантом хирурга-онколога. Разработаны методики, позволяющие замещать большие хирургические дефекта челюсти лоскутами кожи, ребрами, металлоконструкциями или искусственными тканями. Пластические операции могут
откладываться до полного завершения противоопухолевого лечения.
При толщине опухоли больше 4 миллиметров в план операции включается удаление лимфоузлов шеи, при локализации раковой инфильтрации посередине ротовой полости узлы удаляются с обеих сторон. Лимфаденэктомия позитивно отражается на продолжительности жизни, но снижает её качество. Отказаться от лимфаденэктомии можно, если нет метастазов, что доказывает или отвергает морфологическое исследование биоптата, полученного из «сторожевого» лимфоузла.
Хирургия рака выше 1 стадии дополняется профилактическим облучением, его следует начать через полтора месяца после операции.
Первоначально неоперабельные опухолевые конгломераты 3 стадии стараются уменьшить облучением в сочетании с химиотерапией платиновыми производными, откладывая хирургию на второй этап.
Противопоказания для операции: 4 стадия, прорастание метастазов из лимфоузла в кожу или ткани шеи, тяжелые заболевания в стадии декомпенсации.
При невозможности хирургии проводится 7-недельная лучевая терапия на первичный очаг и лимфоузлы шеи, с введением каждые 3 недели платиновой химиотерапии. При противопоказаниях к облучению прибегают к химиотерапии, также поступают при рецидиве после химиолучевой терапии.

Профилактика у взрослых заключается в устранении факторов риска. Предполагается, что вакцинация против онкогенных ВПЧ в детском возрасте защитит от последующего инфицирования.
Прогноз
Индивидуальный прогноз течения заболевания строится на основании размера новообразования и глубине проникновения его вглубь челюсти, вовлечении в конгломерат сосудов и нервов.
На продолжительности жизни отражается степень поражения лимфатических узлов, метастазы почти вдвое уменьшают вероятность излечения. Многое определяет агрессивность раковых клеток, низкая дифференцировка не в пользу пациента.
Конкретные проценты по годам дожития неизвестны, потому что заболеваемость невысокая и статистически рак десны не выделяется из группы карцином полости рта.
Возможные осложнения при раке десны
В первую очередь пациентов беспокоят косметические последствия лечения, в этом отношении химиолучевое лечение предпочтительнее, но чревато большей частотой рецидивов и проигрывает хирургии по выживаемости.
В списке опасных осложнений карциномы — ухудшение питания с истощением и развитием фатального синдрома анорексии-кахексии. Длительная терапия, спасающая от рака, ухудшает питательный статус и усугубляет недостаток веса. В обязательном порядке с первых дней лечения пациенту необходима коррекция питания и нутритивная поддержка специальными белковыми смесями. В некоторые периоды больному может потребоваться зондовое и парентеральное
питание, поскольку серьезно нарушается глотание и развивается спазм мышц лица вплоть до невозможности открыть рот из-за тризма.
Недостаточность питания и выпадение зубов после облучения ухудшают течение сопутствующих заболеваний, способствуют развитию инфекций на фоне закономерного снижения иммунитета. Изменение глотательного рефлекса при слишком интенсивной выработке слюны, буквально текущей ручьем, приводит к ночному забросу слюны с остатками пищи и бактериальной флорой в дыхательные пути и возникновению тяжелой аспирационной пневмонии.
Блокада оттока лимфы и прорастание метастатическими лимфоузлами сосудов шеи осложняется постоянными головными болями и потерями сознания.
Распад раковой язвы чреват кровотечениями, остановить которые может только перевязка артерии. Прорастающие в кости опухолевые массы вызывают интенсивный болевой синдром, усугубляемый вторичной инфекцией. Самые тяжкие страдания семьи больного вызывает распад раковой язвы с присоединением вторичной инфекции и зловонным запахом. Совершенно невозможно самостоятельно очистить от некроза прогрессирующую опухоль, это очень сложная
задача даже для специалистов.
Лечение таких пациентов — большое онкологическое искусство, которое доступно специалистам нашей клиники. Мы готовы помочь любому пациенту, с осложнениями и без, долго лечившемуся и только начинающему борьбу за жизнь.
КТ, МРТ при плоскоклеточном раке десны
а) Определение:
• Инвазивное злокачественное новообразование плоского эпителия десны:
о Поскольку толщина десны
б) Визуализация:
• Лучший диагностический критерий:
о В случае поражений, ограниченных десной, изменения на томограммах отсутствуют
о Контрастирующаяся инфильтративная опухоль челюсти с деструкцией подлежащей кости
• Локализация:
о Десна нижней или верхней челюсти; чаще нижней челюсти за премолярами
• Размер:
о Варьирует от мм до нескольких см
• Морфология:
о Плохо отграниченная опухоль
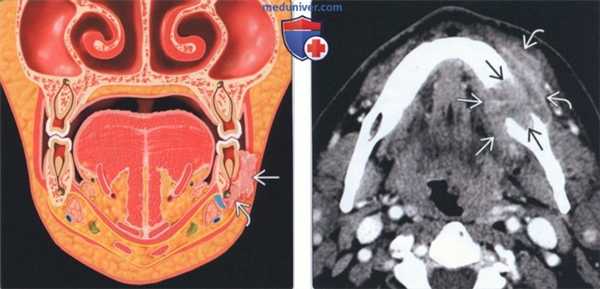
(Слева) На рисунке показан ПКР десны нижней челюсти, прорастающий тело нижней челюсти, что соответствует стадии Т4a. Обратите внимание на вовлечение нижнего альвеолярного нерва - важный момент для полной резекции.
(Справа) На аксиальной КТ с КУ определяется неоднородная опухоль с деструкцией тела нижней челюсти. Опухоль распространяется кнаружи, вовлекая деснево-щечную борозду и щеку, и кнутри, поражая дно полости рта. Опухоль на стадии T4aN1 была полностью удалена с реконструкцией композитным лоскутом.
2. КТ при плоскоклеточном раке десны:
• КТ с КУ:
о Опухоль неправильной формы с легким или умеренным контрастированием
о Маленькие опухоли могут не обнаруживаться на изображениях
о Периневральное распространение: отсутствие нормальной жировой плотности или избыточное накопление контраста в канале нерва
• КЛКТ или КТ в костном окне:
о Деструкция альвеолярного отростка нижней/верхней челюсти, расширение пространств периодонтальной связки
3. МРТ при плоскоклеточном раке десны:
• Т1 ВИ:
о Изоинтенсивный мышцам сигнал
о Отсутствие гиперинтенсивного сигнала подозрительно на инфильтрацию костной ткани
• Т1 ВИ С+:
о Умеренно контрастирующаяся опухоль челюсти
о Контрастирование костного мозга предполагает инвазию:
- Оценивайте нерв целиком до мозгового ствола
4. Рекомендации по визуализации:
• Лучший метод визуализации:
о МРТ- предпочтительный метод оценки полной распространенности опухоли
о КТ в костном окне или КЛКТ для оценки инвазии кости
• Выбор протокола:
о МРТ: аксиальная и корональная плоскости, жироподавление на Т1 С+
о КТ с КУ: костный и мягкотканный алгоритм; аксиальная, корональная плоскость, тонкие срезы
5. Рентгенография:
• Расширение пространств периодонтальной связки, деструкция твердой пластинки
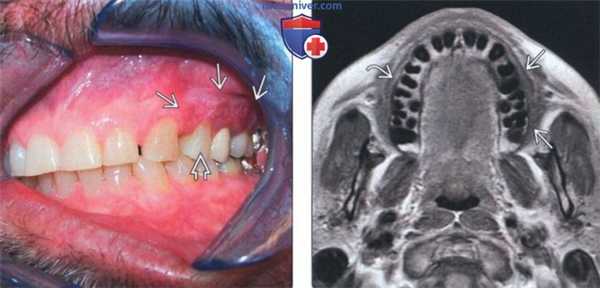
(Слева) На клинической интраоральной фотографии у мужчины 66 лет определяется неровное красное уплотненное и изъязвленное поражение слизистой оболочки щеки в области первого премоляра - моляров слева. При биопсии подтвердился инвазивный ПКР.
(Справа) На аксиальной MPT (Т1 ВИ) у этого же пациента определяется легкое утолщение мягких тканей с наружной стороны альвеолы верхней челюсти. Нормальные жировые пластинки (по сравнению с противоположной стороной) отсутствуют. Убедительных признаков инфильтрации костного мозга на томограммах не выявлено.
в) Дифференциальная диагностика плоскоклеточного рака десны:
1. Остеомиелит нижней/верхней челюсти:
• Очаг деструкции ± абсцесс прилежащих мягких тканей
2. Остеорадионекроз нижней/верхней челюсти:
• Очаг деструкции в нижней челюсти, ЛТ в анамнезе
3. Остеонекроз нижней/верхней челюсти:
• Наиболее часто наблюдается при применении бисфосфонатов
4. Метастатическое поражение нижней/верхней челюсти:
• Агрессивное поражение нижней челюсти с периостальной реакцией
1. Общая характеристика:
• Этиология:
о Воздействие табака и алкоголя: метаплазия — неоплазия эпителия
2. Стадирование, классификация плоскоклеточного рака десны:
• Стадии TNM одинаковы для всех злокачественных опухолей полости рта
• Методы визуализации критичны для определения инвазии кости
1. Проявления:
• Типичные признаки/симптомы:
о Классическое проявление: незаживающая безболезненная язва десны:
- Опухоль часто не изъязвлена, вследствие чего ее легко можно принять за доброкачественное новообразование
о Недавнее удаление зуба: незаживающая рана или мягкотканная опухоль, возникающая в альвеоле
о Может имитировать поражение периодонта или периапикальное заболевание
2. Демография:
• Возраст:
о Средний возраст: 65 лет
• Пол:
о М:Ж = 2:1
3. Течение и прогноз:
• Локальное распространение ПКР в подлежащую кость и соседние пространства
• Общая пятилетняя выживаемость - 60%:
о Шейная метастатическая лимфаденопатия - наиболее важный прогностический фактор, снижающий выживаемость почти на 50%
4. Лечение:
• Хирургическое (резекция) ±реконструкция:
о ± адъювантная лучевая терапия, ± шейная лимфодиссекция в зависимости от стадии Т
е) Диагностическая памятка. Следует учесть:
• Слизистая оболочка десны прикрепляется к кости, что делает возможным инфильтрацию костного мозга: Т4а
ж) Список использованной литературы:
1. Yang X et al: Clinicopathological characteristics and outcome predictors in squamous cell carcinoma of the maxillary gingiva and hard palate. J Oral Maxillofac Surg. 73(7):1429-36, 2015
Плоскоклеточный рак
Плоскоклеточный рак, или плоскоклеточная карцинома – это гистологический тип злокачественных опухолей, такой диагноз устанавливают по результатам биопсии после исследования образца опухолевой ткани под микроскопом. Новообразование формируется из плоских клеток эпидермиса, которые выглядят как чешуйки. Оно может возникать на коже, в полости рта, в гортани, трахее, бронхах, пищеводе, на половых органах, в прямой кишке.
В «Евроонко» диагностикой и лечением плоскоклеточного рака занимаются врачи экспертного уровня, за плечами которых обширный опыт работы в ведущих онкологических центрах Москвы. С пациентом работает команда, в которую входят онкологи, дерматоонкологи, хирурги, химиотерапевты, радиотерапевты и другие специалисты. Мы применяем инновационные методы лечения, препараты последнего поколения, проводим противоопухолевую терапию в соответствии с ведущими международными рекомендациями. «Евроонко» – первый российский частный онкологический центр, в котором можно получить эффективное паллиативное лечение на поздних стадиях, даже в случаях, когда от пациента отказались в других клиниках.
Причины возникновения плоскоклеточного рака
Причины плоскоклеточного рака те же, что и для других типов злокачественных опухолей. В клетках происходят определенные мутации, которые приводят к злокачественному перерождению. «Неправильные» клетки утрачивают внешние черты и функции нормальных, начинают бесконтрольно размножаться, приобретают способность распространяться в организме.
Основные факторы риска плоскоклеточного рака:
- На коже такие опухоли часто возникают из-за действия ультрафиолетовых лучей. Наиболее уязвимы открытые участки тела.
- Плоскоклеточный рак половых органов, головы и шеи вызывают некоторые типы вируса папилломы человека.
- Риск развития плоскоклеточного рака повышен у курильщиков и людей, которые употребляют много алкоголя.
- Вероятность развития онкологического заболевания повышается с возрастом, так как в клетках тела накапливаются мутации.
- Шрамы, ожоги, хронический воспалительный процесс.
- Воздействие некоторых канцерогенных веществ, например, если человек работает на производстве и контактирует с химикатами.
- Снижение иммунитета.
Ни один из этих факторов не приводит гарантированно к заболеванию – каждый из них лишь в определенной степени повышает вероятность.
Какие бывают виды плоскоклеточного рака?
Злокачественные новообразования данного гистологического типа встречаются на разных частях тела. В зависимости от локализации, могут несколько различаться их свойства, подходы к диагностике и лечению, прогноз для пациента.

Рак кожи
Злокачественные опухоли кожи представлены плоскоклеточным раком примерно в 20% случаев. Намного чаще пациенты страдают базальноклеточным раком, который происходит из клеток, находящихся в нижнем слое эпидермиса.
Плоскоклеточный рак более агрессивен по сравнению с базальноклеточным. Он с большей вероятностью прорастет в глубокие слои кожи, будет распространяться в организме с образованием отдаленных метастазов. Тем не менее, это происходит довольно редко. Чаще всего опухоль удается обнаружить и удалить на ранней стадии.
Как правило, плоскоклеточный рак возникает на коже лица, ушей, шеи, тыльной стороне рук, реже – в области половых органов. Нередко новообразование развивается там, где находятся шрамы и хронические повреждения.

Плоскоклеточный рак красной каймы губ
Злокачественные опухоли губ составляют не более 1–3% от всех онкологических заболеваний. В большинстве случаев (95%) они представлены плоскоклеточным раком, который бывает двух типов:
- Плоскоклеточный ороговевающий рак ведет себя не так агрессивно, медленно растет, редко образует отдаленные метастазы.
- Плоскоклеточный неороговевающий рак растет быстро, раньше приводит к изъязвлению и чаще метастазирует.
Исследования показывают, что у мужчин этот тип рака встречается в 3–13 раз чаще, чем у женщин. Вероятно, это связано с тем, что представители мужского пола чаще подвергаются воздействию солнечных лучей на рабочем месте, среди них более распространено курение, употребление алкоголя.
Рак полости рта
Раком ротовой полости называют злокачественные опухоли, которые возникают на слизистой оболочке губ, щек, десен, передних двух третей языка, неба, дна ротовой полости (находится под языком). В 90% случаев они представлены плоскоклеточным раком, из них 5% – плоскоклеточный ороговевающий рак, который менее агрессивен, реже прорастает в окружающие ткани, распространяется в лимфатические узлы и метастазирует.
Рак пищевода
Слизистая оболочка пищевода выстлана многослойным плоским эпителием, и из него может развиваться плоскоклеточный рак. Чаще всего такие опухоли находятся в шейном отделе пищевода и верхних двух третях грудного отдела. В нижней трети органа чаще встречаются аденокарциномы – злокачественные опухоли из железистых клеток.
Рак гортани
При раке гортани опухоль практически всегда развивается из плоского эпителия и представляет собой плоскоклеточную карциному. Обычно возникновению опухоли предшествуют предраковые изменения – дисплазия. Клетки, которые находятся в очаге, внешне не похожи на нормальные, но отличаются и от раковых. В ряде случаев дисплазия не приводит к развитию рака и даже проходит самостоятельно, особенно если устранена ее причина, например, человек бросил курить. Но у некоторых людей предраковые изменения приводят к возникновению «рака на месте» (in situ), а затем инвазивной опухоли.

Рак трахеи и бронхов
Плоскоклеточный рак – наиболее распространенный тип злокачественных опухолей в трахее. Обычно он возникает в нижней части трахеи, довольно быстро растет, прорастает ее стенку, приводит к изъязвлениям и кровотечению. Это редкий тип рака, его основной причиной является курение.
Наиболее распространенным раком легкого является немелкоклеточный рак – он встречается в 80% случаев и в 30% случаев представлен плоскоклеточной карциномой. Нередко эти опухоли находятся в бронхах.
Рак шейки матки
Шейка матки состоит из двух частей. Экзоцервикс находится снаружи, во влагалище, это то, что видит гинеколог во время осмотра. Эндоцервикс – канал шейки матки, он соединяет матку с влагалищем. В норме экзоцервикс выстлан плоским эпителием, а эндоцервикс – железистым. Место, где они встречаются, называется зоной трансформации.
Плоскоклеточным раком представлены 90% злокачественных опухолей шейки матки. Чаще всего новообразование возникает в области зоны трансформации. Раки, которые развиваются из железистых клеток эндоцервикса, называются аденокарциномами.
В редких случаях в шейке матки встречается железисто-плоскоклеточный рак.
Рак вульвы
Вульвой называют наружные женские половые органы: преддверие влагалища, большие и малые половые губы, клитор. Большинство типов рака, которые развиваются в этой области, представлены плоскоклеточным раком (70–90%). Они делятся на две группы:
- Большая группа – опухоли, происхождение которых неизвестно. Чаще всего их диагностируют у женщин старшего возраста.
- Меньшая группа – злокачественные опухоли, вызванные вирусом папилломы человека.
Рак прямой кишки
В большинстве случаев злокачественные опухоли прямой кишки представлены аденокарциномами – железистым раком. Плоскоклеточный рак в этом органе встречается очень редко и составляет от 10 до 25 случаев на каждые 100 тысяч случаев колоректального рака.
Плоскоклеточный рак составляет 90% от всех злокачественных новообразований анального канала – узкого прохода, который соединяет прямую кишку с анусом.
Рак миндалин
У человека есть четыре вида миндалин: небные (при их воспалении развивается тонзиллит), трубные (находятся в глотке возле отверстий слуховых труб), язычная (позади языка) и глоточная (у детей из-за нее бывают аденоиды). Чаще всего злокачественные опухоли развиваются в небных миндалинах. В большинстве случаев это плоскоклеточный рак. Его сложно диагностировать, поэтому зачастую он выявляется на поздних стадиях.
Виды диагностики заболевания
Врач-онколог назначает пациенту те или иные виды диагностики, в зависимости от того, в каком органе находится злокачественная опухоль:
Место локализации рака
Методы диагностики
- Осмотр дерматолога.
- Дерматоскопия.
- В «Евроонко» применяется современная дерматоскопическая установка — ФотоФайндер. Она позволяет составить «карту родинок» и выявить мельчайшие изменения на коже.
- Осмотр ЛОР-врача.
- Фарингоскопия.
- Ларингоскопия.
- Бронхоскопия.
- Эзофагоскопия.
- Исследование на ВПЧ.
- Эндоскопическое исследование, в том числе эндоУЗИ.
- Рентгенография с контрастным усилением.
- КТ, МРТ.
- Рентгенография грудной клетки.
- Бронхоскопия.
- Осмотр гинеколога
- Осмотр гинеколога.
- Кольпоскопия.
- Осмотр врача-проктолога.
- Проктоскопия.
- Колоноскопия.
- Анализ кала на скрытую кровь.
Во всех случаях, когда обнаружено патологическое образование, проводят биопсию – исследование, во время которого получают фрагмент подозрительной ткани и отправляют в лабораторию для гистологического и цитологического исследования. Биопсия – самый точный метод диагностики рака. Она помогает не только достоверно установить диагноз, но и определить гистологический тип новообразования.Для того чтобы проверить степень распространения рака в организме и уточнить стадию, врач может назначить дополнительные исследования:
- компьютерную томографию, МРТ;
- рентгенографию грудной клетки, костей;
- ПЭТ-сканирование;
- УЗИ и эндоскопические исследования органов, в которые мог прорасти рак.
Лечение плоскоклеточного рака
Лечение зависит от локализации, стадии рака, общего состояния пациента, наличия у него сопутствующих заболеваний и других факторов.
Ионизирующее излучение повреждает опухолевые и другие быстро размножающиеся клетки. Этот вид лечения плоскоклеточного рака может быть назначен до или после операции, либо на поздних стадиях в паллиативных целях.

Хирургия
Радикальные операции возможны, если нет метастазов, и не произошло сильное прорастание рака в окружающие ткани. В одних случаях таким пациентам показано только хирургическое лечение, в других его дополняют противоопухолевыми препаратами, лучевой терапией – это помогает снизить риск рецидива.
При запущенном плоскоклеточном раке может быть выполнено паллиативное хирургическое вмешательство, направленное на ликвидацию симптомов, восстановление проходимости и функции пораженного органа.
Медикаментозное лечение плоскоклеточного рака
Химиотерапия при плоскоклеточном раке может быть адъювантной (после операции), неоадъювантной (до хирургического вмешательства) или применяется в качестве самостоятельного метода лечения на поздних стадиях.
Если опухоль обладает определенными молекулярно-генетическими характеристиками, назначают таргетную терапию. Таргетные препараты прицельно воздействуют на молекулы, которые помогают раку расти и поддерживать свою жизнедеятельность.
Врачи «Евроонко» применяют при плоскоклеточном раке оригинальные противоопухолевые препараты последнего поколения, назначают их в соответствии с современными международными протоколами.
Симптоматическое лечение при плоскоклеточном раке
Лечение при плоскоклеточном раке и любых других злокачественных новообразованиях должно быть направлено не только на борьбу с самой опухолью, но и на купирование симптомов, улучшение состояния пациента. В «Евроонко» пациент может получить все виды симптоматической терапии при раке:
- Купирование болевого синдрома в соответствии с трехступенчатой схемой ВОЗ.
- Восстановление проходимости пищевода, кишечника, дыхательных путей.
- Устранение кровотечений, при необходимости – переливание крови.
- Купирование тошноты.
- Устранение сдавления опухолью внутренних органов, нервов, сосудов.
- Лечение экстренных состояний в условиях палаты интенсивной терапии, оснащенной современной аппаратурой.
- Контроль и коррекция нутритивного статуса.
- Поддерживающая терапия помогает комфортно перенести курс химиотерапии, предотвратить и купировать побочные эффекты.

Прогноз выживаемости при плоскоклеточном раке
Прогноз зависит от того, в каком месте начался рост рака, на какой стадии установлен диагноз и начато лечение. Например, зачастую выживаемость при раке кожи и красной каймы губ стремится к 100%, потому что такие опухоли, как правило, удается обнаружить достаточно рано, и они не очень агрессивны. Если появились отдаленные метастазы, шансы на ремиссию становятся крайне низкими. Но таким пациентам все еще можно помочь: затормозить прогрессирование плоскоклеточного рака, продлить жизнь, улучшить общее состояние, купировать мучительные симптомы.
Мы в «Евроонко» считаем, что безнадежных больных не бывает. Помочь можно всегда. Никогда не стоит сдаваться. Мы знаем, как помочь.
Читайте также:
- Коллатерали и артериоловенулярные соустия. Петлевидный рост кровеносных сосудов
- Показания, методика введения лекарств, контраста в крестцово-подвздошный сустав и лобковый симфиз
- Серологические методы исследований. Аллергологические методы исследования.
- Признаки ювенильного перелома дистального конца предплечья
- Отгематома. Признаки и диагностика отгематомы
