Признаки ювенильного перелома дистального конца предплечья
Добавил пользователь Евгений Кузнецов Обновлено: 23.01.2026
Рентгенограмма, МРТ, УЗИ при ювенильном переломе дистального конца предплечья
а) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Изгиб кортикального слоя
о Перелом одного или более корковых слоев
о Угловое отклонение или изгиб
• Локализация:
о Компрессионный веретенообразный: дистальный метафиз
о По типу «зеленой ветки»: средняя треть > дистальная треть > проксимальная треть
о Ростковая пластинка: дистальная зона роста
о Обе кости: дистальная треть 75%, средняя треть 18%, проксимальная треть 7%
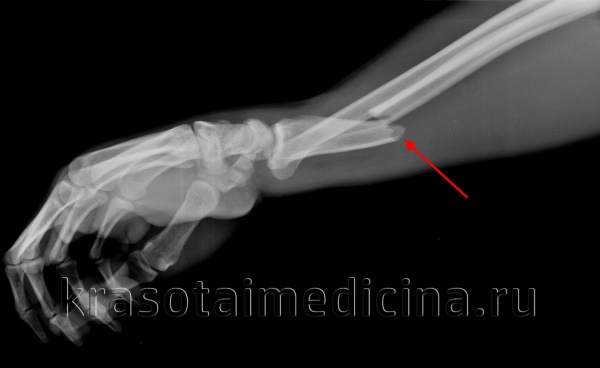
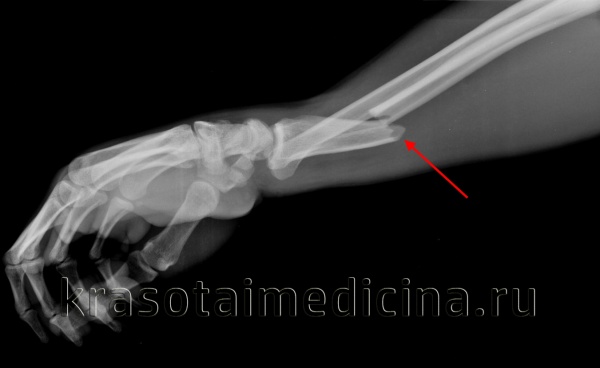
(Слева) На заднепередней рентгенограмме шестилетнего ребенка определяется перелом по типу пряжки - компрессионный веретенообразный перелом кортикального слоя дистального метафиза лучевой кости. Это приводит к симметричному выбуханию и образованию слабовыраженного склеротического пучка поперек метафиза.
(Справа) На передне-задней рентгенограмме у ребенка 10 лет определяется более выраженный перелом по типу пряжки/компрессионный веретенообразный перелом дистального эпи метафиза лучевой кости с расширенными кортикальными слоями. Обратите внимание на сопутствующий отрывной перелом шиловидного отростка локтевой кости. (Слева) На передне-задней рентгенограмме у подростка 12 лет определяются неполные переломы по типу «зеленой ветки» дистальной трети лучевой и локтевой костей с поперечными линиями переломов, идущими латерально. Может произойти повторного угловое отклонение переломов и поэтому через 1 -2 недели после репозиции и наложения лонгеты необходимо выполнить рентгенографию.
(Справа) На передне-задней рентгенограмме у ребенка 10 лет определяется перелом по типу «свинцовой трубки», сочетание переломов по типу «зеленой ветки» и компрессионного веретенообразного переломов в одной кости в результате действия угловых и сдавливающих сил. Обратите внимание на перелом по типу «зеленой ветки» локтевой кости на том же уровне. (Слева) На боковой рентгенограмме у трехлетнего ребенка после падения на вытянутую руку определяется перелом по типу изгиба дистальной трети диа физа лучевой кости. Локтевая кость в этой плоскости кажется нормальной.
(Справа) На заднепередней рентгенограмме у этого же трехлетнего ребенка определяется пластическая изогнутая деформация локтевой кости и лучевой кости в дополнении к перелому по типу изгиба лучевой кости.
2. Особенности визуализации:
• Рентгенография:
о Перелом может быть в одной или нескольких костях в различных сочетаниях
о Жировая подушка пронатора может сместиться:
- Симптом неспецифичный, может возникнуть необходимость в выполнении МРТ
о Компрессионный веретенообразный перелом/перелом по типу пряжки: неполный перелом:
- Изгиб кортикального слоя или нецентральное сжатие
- Незначительный склероз в метафизарных трабекулах
- Перелом происходит на стороне компрессии
о Перелом по типу «зеленой ветки»: неполный перелом:
- Поперечный разрыв кортикального слоя распространяется по кости; становится продольным без перелома противоположного кортикального слоя
- Перелом происходит на стороне растяжения
- Перелом по типу свинцовой трубки: сочетание перелома по типу «зеленой ветки» и компрессионного веретенообразного перелома
о Перелом по типу изгиба: неполный перелом:
- Патологический изгиб диафиза
- Обычно виден только в одной проекции
- При оценке может потребоваться сравнение с неповрежденным предплечьем
о Перелом ростковой зоны:
- Наиболее часто I и II тип Салтера-Харриса
- I тип: незначительное расширение ростковой зоны:
Припухлость мягких тканей
- II тип: обычно смещен в тыльную сторону; метафизарный отломок может быть очень мелким
- V тип: может не выявляться до 6-12 месяцев, когда происходит слияние ростковой зоны
о Переломы обеих костей предплечья:
- Могут быть полные переломы или сочетание полного или неполного переломов
о Переломовывих Галеацци включает оба из следующих повреждений:
- Перелом диафиза лучевой кости
- Подвывих/вывих дистального лучелоктевого сустава
• МРТ:
о Ушиб кости/перелом микротрабекул:
- Диффузный патологический сигнал костного мозга со ↓ интенсивностью сигнала на Т1; ↑ интенсивности сигнала на чувствительных к жидкости частотах
- ± Тонкий неравномерный пучок низкого сигнала параллельно ростковой зоне; соответствует линии перелома микротрабекул
• УЗИ:
о Деформация кортикального слоя, отклонение и/или щель
о Субпериостальная гематома
3. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография:
- Ортогональные проекции, отцентрированные по месту перелома
- На рентгенограммах, полученных не в плоскости максимальной деформации, она ошибочно уменьшатся
о УЗИ может быть полезно при оценке перелома, повреждения ростковой зоны у детей младше четырех лет (эпифиз еще не оссифицирован)
о МРТ полезна при исследовании имеющейся боли при отрицательных данных рентгенографии
• Рекомендация по протоколу:
о Томограмма с центром на предплечье является недостаточной для оценки смежного сустава
о Для оценки целостности суставов необходимы отдельные томограммы запястья и/или локтевого сустава
(Слева) На передне-задней рентгенограмме у подростка 12 лет определяются неполные переломы по типу «зеленой ветки» дистальных третей лучевой и локтевой костей с поперечными линиями переломов на медиальных сторонах. Латеральные кортикальные слои интактны. Эти переломы нестабильны и могут повторно отклониться после репозиции. Через 1 -2 недели после наложения лонгеты необходима контрольная рентгенография.
(Справа) На боковой косой рентгенограмме едва заметен тыльный отломок метафиза лучевой кости и небольшое расширение ростковой пластинки, что является типичным для повреждения Салтера-Харриса II. Повреждение при падении на вытянутую руку наиболее часто приводит к тыльному смещению дистального отломка перелома. (Слева) На боковой рентгенограмме (в шине) определяется тыльное смещение в остальном интактного дистального эпифиза лучевой кости и малый отломок перелома метафиза при этом остром переломе Салтера-Харриса II у подростка 12 лет. Во всех других проекциях этот перелом закрывала шина.
(Справа) На этой боковой косой рентгенограмме определяется перелом Салтера-Харриса II с ладонным метафизарным отломком и ладонным смещением эпифиза лучевой кости. У этого восьмилетнего ребенка перелом произошел при падении на кисть в положении супинации. (Слева) На передне-задней косой рентгенограмме у подростка 14 лет определяется перелом дистального метафиза лучевой кости и незначительное расширение зоны роста локтевой кости. Рентгенограмма дает неполную информацию вследствие смещения перелома и углового отклонения.
(Справа) На сагиттальной КТ у этого же подростка подтверждается перелом лучевой кости Салтера-Харриса IV с линией перелома, идущей через метафиз, зону роста и тыльную поверхность эпифиза с ладонным смещением отломков перелома.
б) Патология. Общая характеристика:
• Этиология:
о Прикрепления мышц помогают определить положение отломков:
- Двуглавая мышца, супинатор прикрепляются к проксимальной 1/3 лучевой кости: супинируют отломки
- Круглый пронатор прикрепляется к средней 1/3 лучевой кости: супинирует проксимальный отломок; пронирует дистальный отломок
- Квадратный пронатор прикрепляется к дистальной 1/3 лучевой кости: нейтральный проксимальный отломок; пронирует дистальный отломок в случае, когда перелом находится дистально от круглого пронатора
- Сгибатели натягивают дистальные отломки, вызывая образование тыльного изгиба
о Приемлемое угловое отклонение:
- Отличается в зависимости от расположения перелома, степень углового отклонения, возраста пациента
- Молодые пациенты переносят более высокую степень углового отклонения по мере ремоделирования сросшегося перелома в динамике
• Типы переломов:
о Компрессионный веретенообразный перелом/перелом по типу пряжки:
- Разрыв кортикального слоя при компрессии
- Происходит при переходе между метафизарной костью и пластинчатой диафизарной костью
- Характеризуется как стабильный перелом
о Перелом по типу «зеленой ветки»:
- Перелом на стороне растяжения (выпуклость углового отклонения) с пластической деформацией вдоль вогнутости
- Характеризуется как нестабильный
- Перелом по типу свинцовой трубки: сочетание компрессионных (компрессионный веретенообразный перелом) и угловых (по типу зеленой ветки) сил в одной кости
о Перелом ростковой пластинки:
- Сдвигающие силы в результате переразгибания/супинации смещают дистальный эпифиз лучевой кости в дорсальном направлении
- Высокий риск у детей предподросткового возраста, поскольку ↑ костный обмен веществ создает ↑ порозность кортикального слоя
- Переломы дистального эпиметафиза лучевой кости составляют 30% от всех повреждений ростковой зоны
- Часто сочетается с переломом по типу «зеленой ветки» локтевой кости ± перелом шиловидного отростка локтевой кости
о Переломы обей костей предплечья:
- Дистальная 1/3: возможно сочетание перелома по типу «зеленой ветки», компрессионного веретенообразного перелома или перелома ростковой зоны:
Переломовывих Галеацци: перелом дистального эпиметафиза лучевой кости со смещением и вывихом локтевой кости в дистальном лучелоктевом суставе; сочетание трех переломов встречается также часто как переломовывих Монтеджи:
Осевая нагрузка на чрезмерно пронированное предплечье
- Средняя треть: перелом средней трети диафиза со смещением с переломом лучевой кости проксимальнее перелома локтевой кости, особенно, нестабильного; склонен к повторному смещению:
Переломы нестабильные, сложно репонируются вследствие мышечной опухоли
Ротационное смещение: ищут разницу в ширине кортикального слоя краев перелома для выявления ротации
о Ушиб кости:
- Микроперелом трабекул
- Сопутствующие кровотечение и отек
(Слева) На передне-задней рентгенограмме предплечья у шестилетнего ребенка определяются переломы обеих костей. Виден перелом дистальной трети диафиза локтевой кости по типу «зеленой ветки» с сопутствующей изогнутой деформацией лучевой кости (> 15°). Для удовлетворительного сопоставления отломков может потребоваться завершить перелом локтевой кости.
(Справа) На заднепередней рентгенограмме у подростка-скейтбордиста 13 лет определяются полные переломы обоих дистальных метадиафизов лучевой и локтевой костей. Кроме того, имеется малый оскольчатый перелом шиловидного отростка локтевой кости. (Слева) На передне-задней рентгенограмме определяются переломы обеих костей предплечья у подростка 10 лет. Эти переломы дистальных третей лучевой и локтевой костей могут оказаться полными в простой проекции, однако ортогональная проекция подтвердила, что, по меньшей мере, один участок интактного кортикального слоя, указывающий на переломы по типу «зеленой ветки».
(Справа) На боковой рентгенограмме у восьмилетнею ребенка с повреждением после падения на вытянутую руку определяется перелом дистальною метафиза лучевой кости с тыльным изгибом кортикального слоя. В то время как ладонный кортикальный слой изогнут, но остается интактным. Отмечается ладонное положение дистального конца локтевой кости в сравнении с лучевой костью. (Слева) На передне-задней косой рентгенограмме у этою же восьмилетнего ребенка определяется переломовывих Галеацци с переломом дистальной трети лучевой кости с тыльным и лучевым смещением, а также вывихом дистальною лучелоктевою сустава с интактным дистальным концом локтевой кости.
(Справа) На фронтальной МРТ STIR у этою подростка 15 лет с постоянной болью через две недели после травмы видны участки ушиба костною мозга (сигнал высокой интенсивности) в дистальном метафизе локтевой кости, а также талия ладьевидной кости и головчатая кость . Сравнение со смежной нормальной лучевой костью указывает на изменение сигнала от локтевой кости.
в) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Припухлость, болезненность, деформация
о Невозможность вращения предплечья
• Другие признаки/симптомы:
о В случае изолированного перелома лучевой кости исследуют дистальный лучелоктевой сустав на предмет вывиха (перело-мовывих Галеацци)
2. Демография:
• Возраст:
о Встречается в любом возрасте:
- Перелом ростковой пластинки: чаще в возрасте 10-15 лет
- Полные переломы: чаще в возрасте 10-14 лет
• Пол:
о Младше четырех лет: мужской = женский
о Старше четырех лет: мужской > женский
• Эпидемиология:
о Наиболее частый механизм:
- Падение на вытянутую руку
о Спорт:
- Катание на роликах, скейтбординг, катание на скутере, катание на маунтибайке, контактные виды спорта
- Футбол: 79% от всех переломов, 21% прямой удар
- Колесные виды спорта: 5% случаев открытого перелома в сравнении с 0,3% случаев открытого перелома в результате других механизмов
3. Течение и прогноз:
• Компрессионный веретенообразный перелом/перелом по типу пряжки:
о Стабильный; обычно срастается без последствий
• Перелом по типу «зеленой ветки»:
о Может повторно сместиться/отклониться под углом; необходимо повторное исследование на 1-2 неделе
о Повторное угловое отклонение более вероятно при переломе с ладонным наклоном или переломе по типу «зеленой ветки» лучевой кости с интактной локтевой костью
о Перелом средней трети диафиза лучевой кости проксимальнее перелома локтевой кости; >50% смещаются повторно/отклоняются под углом
• Перелом по типу изгиба:
о Ремоделирование происходит у детей младшего возраста (о Деформация может сохраняться у детей старшего возраста, возможно угловое отклонение > 15°
• Перелом ростковой пластинки:
о За счет дистальных ростковых пластинок осуществляется рост 70-85% предплечья; превосходный потенциал ремоделирования
о о >50% переломов со смещением могут срастаться с деформацией
о Манипуляции с применением силы могут повредить ростковую пластинку
• Переломовывих Галеацци:
о Срастется при адекватной репозиции перелома диафиза и вправлении дистального лучелоктевого сустава
о Разрыв дистального лучелоктевого сустава приводит к осложнениям, если остается незамеченным
• Ушиб кости:
о Постоянная боль без рентгенологических изменений
о Срастание занимает гораздо больше времени (12-16 недель)
• Осложнения:
о Отек или прямое ущемление нерва/мягких тканей
4. Лечение:
• Зависит от типа перелома и степени деформации
• Нехирургическое: гипсовая лангета или шина:
о Компрессионный веретенообразный:
- Лонгета для иммобилизации на 3-4 недели
о Перелом ростковой пластинки:
- Ручная репозиция; длинная лонгета на руку
- При росте кости (даже после срастания) выполняют контрольные исследования
о Перелом по типу «зеленой ветки»:
- Может потребоваться завершить перелом для адекватной репозиции
- Репонируют за счет ротации предплечья, таким образом, что ладонь направлена к верхушке перелома
- Приемлемая репозиция: у детей младшего возраста угловое отклонение до 30°; у детей старшего возраста до 15°
о Перелом по типу изгиба:
- Репонируют под общей анестезией при изогнутых деформациях >10°
о Переломовывих Галеацци:
- Репонируют перелом лучевой кости и вправляют вывих дистального лучелоктевого сустава; лонгета в положении полной супинации
• Хирургическое лечение:
о Нестабильный перелом; смещенные сегменты
о Открытый перелом
о С помощью ручной манипуляции не удается повторно сопоставить отломки перелома
г) Диагностическая памятка:
1. Следует учесть:
• Перелом на стороне компрессии (компрессионный веретенообразный) или растяжения (перелом по типу «зеленой ветки»)?
• Собранный анамнез должен соответствовать повреждению
2. Советы по интерпретации изображений:
• В случае перелом (ов) диафиза, оценивают целостность запястья и локтевого сустава
• Кортикальный слой метафиза должен плавно изгибаться; если угловое отклонение, → перелом
3. Рекомендации по отчетности:
• Описание должно включать локализацию перелома, смещение, угловое отклонение, ротацию, изгиб
д) Список использованной литературы:
1. Little JT et al: Pediatric distal forearm and wrist injury: an imaging review. Radiographics. 34(2):472-90, 2014
Признаки ювенильного перелома дистального конца предплечья
• Компрессионный веретенообразный перелом/перелом по типу пряжки: изгиб кортикального слоя, эксцентричное сжатие без четкого разрыва кортикального слоя
• Перелом по типу «зеленой ветки»: поперечный разрыв кортикального слоя на одной стороне без перелома противоположного кортикального слоя
• Перелом по типу изгиба: изгиб диафиза, может быть виден только в одной проекции
• Перелом ростковой пластинки: наиболее часто I и II тип Салтера-Харриса
• Переломы обеих костей предплечья: могут встречаться полные переломы или сочетание полных и неполных переломов
• Переломовывих Галеацци: перелом диафиза лучевой кости (обычно дистальный конец) с разрывом дистального лучелоктевого сустава
• Переломы одной или обеих костей в различных сочетаниях
Падение на вытянутую руку (сверху слева) может привести к перелому костей предплечья. Переломы у детей значительно отличаются от переломов у взрослых в связи с повышенной эластичностью незрелого скелета.
Компрессионный веретенообразный перелом (сверху справа) возникает при низкоэнергетической травме, изгибающей кортикальный слой.
При повышении энергии может произойти перелом по типу «зеленой ветки» (внизу слева) с разрывом кортикального слоя на стороне растяжения и пластической деформацией на стороне сдавливания этого перелома.
Ростковая пластинка тоже подвержена риску перелома. Перелом Салтера-Харриса II типа является наиболее частым повреждением, при котором линия перелома проходит через ростковую пластинку и выходит через метафиз (снизу справа).
б) Клинические особенности:
• Наиболее частый механизм: падение на вытянутую руку
• Потенциал срастания:
о Компрессионный веретенообразный перелом/перелом по типу пряжки: стабильный
о Перелом по типу «зеленой ветки»: нестабильный; может повторно отклоняться под углом; необходимо получить повторное изображение
о Перелом по типу изгиба: ремоделируется в случае изгиба о Перелом ростковой пластинки: переломы дистального эпиме-тафиза лучевой кости составляют 30% от всех повреждений ростковой пластинки
о Переломовывих Галеацци: срастается с адекватным диафизом и вправлением дистального лучелоктевого сустава
• Встречается в любом возрасте:
о Перелом ростковой пластинки: наиболее часто в возрасте 10-15 лет
о Средний возраст: мальчики: 12, девочки: 11
о Полные переломы: наиболее часто в возрасте 10-14 лет
в) Диагностическая памятка:
• Сторона сдавливания (компрессионный веретенообразный) или растяжения («зеленая ветка»)?
• В случае перелома (-ов) диафиза оценивают целостность запястья и локтевого сустава
• Анамнез должен соответствовать повреждению; исключают неслучайную травму
Признаки перелома шиловидного отростка локтевой кости
а) Визуализация:
• Рентгенография:
о Криволинейный кортикальный перелом кончика
о Косой перелом основания шиловидного отростка локтевой кости
• МРТ Т2ВИ:
о ↓ интенсивности сигнала линии перелома; может быть скрыта окружающим отеком (↑ интенсивности сигнала)
• Лучший метод визуализации:
о Рентгенография: заднепередняя, косая, боковая
о МРТ: переломы без смещения; ассоциированные разрывы треугольного фиброзно-хрящевого комплекса (ТФХК)
(Слева) На рисунке показан перелом шиловидного отростка дистального эпиметафиза локтевой кости без смещения в месте прикрепления треугольного фиброзно-хрящевого комплекса. Этот краевой перелом может быть результатом сдавливания смежными костями запястья или в результате отрыва комплекса локтевой коллатеральной связки.
(Справа) На фронтальной МРТ Т1ВИ, полученной у пациента 39 лет с опухолью запястья, но в остальном нормальными рентгеновскими снимками, определяется перелом лучевой кости в типичном месте без смещения с переломом кончика шиловидного отростка локтевой кости без смещения, вероятно, в результате прямого давления на смежные кости запястья. Треугольный фиброзно-хрящевой комплекс, вероятно, разорван. (Слева) На заднепередней рентгенограмме определяется перелом широкого основания шиловидного отростка локтевой кости со смещением 2 мм. Имеется сопутствующий оскольчатый перелом луча в типичном месте. Обратите внимание на расширение дистального лучелоктевого сустава, свидетельствующее о возможной потере стабильности сустава.
(Справа) На фронтальной МРТ Т1ВИ определяется несросшийся перелом шиловидного отростка локтевой кости. Отломок перелома имеет выраженный кортикальный слой, как и донорский участок. Прикрепление треугольного фибрознохрящевого комплекса к локтевой кости остается интактным вместе с латеральным краем отломка.
б) Патология:
• Падение на вытянутую руку с пронированной кистью
• Перелом кончика шиловидного отростка:
о Вдавление: шиловидный отросток по отношению к костям запястья
о Отрыв: локтевой коллатеральный связочный комплекс
о Обычно стабильный перелом
• Перелом основания шиловидного отростка:
о Отрыв прикрепления ТФХК к локтевой кости ± разрыв ТФХК
о Перелом дистального эпиметафиза лучевой кости с нестабильностью дистального лучелоктевого сустава + переломом основания шиловидного отростка локтевой кости
о Нестабильный при повреждении дистального лучелоктевого сустава или ТФХК
в) Клинические особенности:
• Переломы дистального эпиметафиза лучевой кости составляют 74% от переломов предплечья:
о Сопутствующий перелом шиловидного отростка локтевой кости в 45-65% случаях
• Перелом кончика шиловидного отростка: стабильный
• Перелом основания шиловидного отростка: потенциально нестабильный
• Частота несрастания перелома шиловидного отростка = 26%
• Перелом шиловидного отростка часто встречается у женщин (60-80 лет)
• Разрыв ТФХК (локтевого) часто встречаются у молодых пациентов
г) Диагностическая памятка:
• В случае перелом основания шиловидного отростка оценивают целостность дистального лучелоктевого сустава и ТФХК
Переломы костей предплечья у детей
Переломы предплечья у детей возникают достаточно часто и могут существенно различаться по тяжести и последствиям в зависимости от уровня и характера повреждения. Причиной травмы чаще становится падение на руку. О наличии перелома свидетельствует отек, резкая боль и нарушение движений. Возможны кровоизлияния, нередко наблюдается крепитация и подвижность фрагментов. Следует учитывать, что неполные переломы, переломы без смещения и повреждения по типу «сломанной зеленой ветки» по своим симптомам могут напоминать ушиб предплечья, лучезапястного или локтевого сустава. Основным дополнительным исследованием, используемым для подтверждения диагноза, является рентгенография. Лечение обычно консервативное: гипсовая повязка с последующим физиолечением. Операции требуются при значительном смещении фрагментов, повреждении нервов и сосудов.
Общие сведения
Переломы предплечья у детей являются самыми распространенными переломами костей конечностей. Повреждаться может как одна, так и обе кости предплечья. Иногда перелом одной кости сочетается с вывихом другой. Нарушение целостности кости может возникнуть в любом отделе: в верхней трети, в области диафиза или в нижней трети. Чаще всего возникают повреждения нижней трети предплечья чуть выше лучезапястного сустава.
При бытовой травме переломы предплечья у детей обычно изолированные. При падениях с высоты и автодорожной травме возможно сочетание с ЧМТ, переломами других костей конечностей, переломами таза, повреждениями грудной клетки, переломами позвоночника, спинномозговой травмой и тупой травмой живота.
Переломы верхней трети предплечья у детей
Перелом локтевого отростка локтевой кости может возникнуть при падении на локоть. Сустав отечен, его контуры сглажены. На коже видны кровоизлияния, в суставе может определяться гемартроз. Движения резко ограничены. При ощупывании выявляется локальная резкая болезненность по задней поверхности сустава. В ряде случаев обнаруживается патологическая подвижность и хруст. На рентгенографии локтевого сустава определяется перелом или эпифизеолиз. При повреждениях без смещения необходимо провести сравнительные снимки локтевых суставов и сравнить расположение ядер окостенений. В диагностически трудных случаях показаны КТ или МРТ локтевого сустава.
Если смещение отсутствует, накладывают гипс на 10-12 дней. При смещении более 4-5 мм проводят закрытую репозицию. Неудачное двукратное закрытое вправление является показанием к операции – открытой репозиции. Во время хирургического вмешательства отломок репонируют и подшивают кетгутовыми нитями к надкостнице локтевой кости. Затем накладывают гипс на 2 нед., после чего назначают ЛФК. Следует учитывать, что при околосуставных и внутрисуставных повреждениях костей предплечья массаж противопоказан, поскольку может спровоцировать рост избыточной костной мозоли с последующим частичным окостенением суставной сумки.
Перелом венечного отростка локтевой кости по клиническим проявлениям похож на ушиб локтевого сустава. Отек обычно не выражен. Возникает умеренная боль, объем движений уменьшен незначительно. Для дифференциальной диагностики с ушибом назначается рентгенография. Из-за малого размера венечного отростка и наслоения теней других костей рентгеновское исследование тоже не всегда дает возможность получить достоверные данные, поэтому детей с подозрением на такую травму в ряде случаев направляют на МРТ или КТ локтевого сустава. Лечение заключается наложении гипса на 10-12 дней. Потом ребенку назначают ЛФК.
Перелом Мальгеня (перелом локтевого отростка с вывихом костей предплечья) сопровождается яркой клинической картиной. Рука полусогнута и развернута ладонью вперед. Сустав увеличен в переднезаднем направлении, сзади выявляется деформация в виде уступа, спереди локтевой сгиб сглажен из-за припухлости, которую создают сместившиеся кости предплечья. Движения невозможны.
Для подтверждения диагноза выполняются рентгеновские снимки. При переломе Мальгеня возможно повреждение нервов, поэтому при первичном осмотре требуется консультация детского невропатолога или нейрохирурга. По показаниям назначают консультацию сосудистого хирурга. Лечение заключается во вправлении вывиха с одновременной репозицией сместившегося отломка. Затем накладывается гипс, и выполняются контрольные снимки. Фиксация проводится 10-12 дней, потом назначается физиотерапия и ЛФК. При неустранимом смещении костного фрагмента на 5 и более мм. показана операция.
Перелом Монтеджа (перелом локтевой кости с вывихом головки луча) у детей наблюдается редко. Рука слегка согнута и свисает вдоль тела, движения невозможны. Положение кисти зависит от типа вывиха, возможен поворот ладони кнутри, кнаружи и нейтральное положение. В средней или верхней части предплечья выявляется отек и деформация. Если перелом расположен поблизости от локтевого сустава, отек на предплечье отсутствует, определяется только отек и деформация сустава. При пальпации локтевой ямки можно прощупать выступающую головку луча.
Решающую роль в постановке диагноза играет рентгенография. Обычно рентгендиагностика не представляет затруднений, однако при переломах Монтеджа у дошкольников распознавание вывиха головки может быть затруднено. В подобных случаях назначается КТ или МРТ. При переломе Монтеджа возможно повреждение локтевого нерва, поэтому обследование включает в себя консультацию невропатолога или детского нейрохирурга.
Лечение обычно консервативное. Под наркозом сначала вправляют вывих, а затем устраняют смещение костных фрагментов. Безуспешное двукратное вправление является показанием к операции. Гипс как при оперативном, так и при консервативном лечении сохраняют от 14 до 28 дней в зависимости от возраста ребенка и уровня перелома. После назначают ЛФК и физиолечение.
Перелом шейки лучевой кости сопровождается отеком и болью в проекции локтевого сустава. Сустав слегка согнут, ладонь повернута кнутри. Ощупывание наружной поверхности сустава болезненно. Разгибание и сгибание возможно, но вращательные движения резко ограничены. Рентгенография позволяет подтвердить диагноз и уточнить характер смещения фрагментов.
Диафизарные переломы предплечья у детей
Диафизарные переломы предплечья у детей относятся к группе самых тяжелых повреждений среди переломов костей предплечья. Возможно повреждение одной кости, однако чаще одновременно ломаются и локтевая, и лучевая кость. Клинически определяется выраженный отек, патологическая подвижность, деформация, костный хруст, значительное ограничение движений и резкая болезненность. Постановка диагноза обычно затруднений не вызывает. Для оценки тяжести травмы и выбора тактики дальнейшего лечения проводится рентгенография костей предплечья.
Лечение ведется в условиях детского травматологического отделения. Методом выбора является закрытая репозиция. Обычно костные фрагменты удается сопоставить, однако сложность анатомических взаимоотношений тканей в этой области не всегда позволяет полностью устранить смещение. Допустимым считается смещение по ширине до 1/3 и угловое смещение до 10 градусов в области диафиза и до 15-20 градусов в нижней трети. Если такого результата не удалось достичь, показано хирургическое лечение.
При диафизарных переломах предплечья у детей фиксация металлоконструкциями обычно не требуется. Отломки прочно сцепляются; если этого не происходит, их внедряют один в другой или сшивают кетгутовой нитью. В отдельных случаях проводят временную чрескожную фиксацию спицей в течение 10-12 дней. Гипс сохраняют до 4-5 нед. Затем назначают парафин, озокерит, ЛФК и массаж.
Переломы нижней трети предплечья у детей
Наиболее распространенными являются эпифизеолизы, складчатые (поднадкостничные) и обычные полные переломы. Реже наблюдается повреждение Галеацци – перелом луча в нижней трети диафиза с вывихом головки локтевой кости.
Повреждение Галеацци возникает при падениях на ладонь. В области предплечья со стороны мизинца появляется отек, деформация, кровоизлияния и резкая болезненность. На внутренней поверхности лучезапястного сустава определяется болезненная припухлость. Диагноз подтверждается при проведении рентгенографии. Проводится репозиция, 3-4 недели осуществляется фиксация гипсом. Потом назначается ЛФК, озокерит или парафин.
Складчатые переломы предплечья у детей обычно локализуются в области дистального метафиза. Причиной становится падение на ладонь. Клиника скудная. Отмечаются небольшие боли и умеренная припухлость чуть выше лучезапястного сустава. Ощупывание и осевая нагрузка болезненны. Рентгенография лучезапястного сустава подтверждает диагноз. В трудных случаях назначают МРТ или КТ лучезапястного сустава. Лечение проводят в травмпункте. На руку накладывают гипс на 2 нед. Потом назначают ЛФК.
Эпифизеолиз дистального отдела лучевой кости – самая распространенная травма в группе переломов предплечья у детей. Эпифизеолиз луча может быть изолированным либо сочетаться с отрывом шиловидного отростка или с эпифизеолизом локтевой кости. Клиническая картина часто недостаточно четкая. В области лучезапястного сустава появляется припухлость и болезненность, которые родители иногда расценивают, как последствия ушиба. При значительном смещении симптомы выражены более ярко – возникает значительный отек, деформация и резкая боль.
Рентгенография лучезапястного сустава позволяет уточнить диагноз. Лечение осуществляется в травмпункте детским травматологом. При необходимости проводят репозицию и накладывают гипс на 3-4 нед. Затем направляют ребенка на ЛФК.
Переломы костей предплечья
Перелом костей предплечья – одно из самых распространенных повреждений скелета. По данным различных зарубежных и отечественных авторов, частота переломов костей предплечья колеблется в пределах 11,3-30,5% от общего числа переломов. Переломы костей предплечья характеризуются отечностью, синюшностью и нарушением формы конечности в месте перелома; крепитацией и резкой болью при попытке движений. Внутрисуставные переломы могут сопровождаться гемартрозом. Основной метод диагностики - рентгенологический, при подозрении на гемартроз показана пункция сустава. Лечение переломов костей предплечья включает открытое или закрытое сопоставление отломков, их фиксацию и наложение гипсовой повязки, реабилитационные мероприятия (лечебную гимнастику в сочетании с массажем).
МКБ-10
Перелом костей предплечья – одно из самых распространенных повреждений скелета. По данным различных зарубежных и отечественных авторов, частота переломов костей предплечья колеблется в пределах 11,3-30,5% от общего числа переломов.
Анатомия
Скелет предплечья образован локтевой (ulna) и лучевой (radius) костями. Лучевая кость располагается со стороны I пальца, локтевая – со стороны мизинца. Расширенная в верхней части локтевая кость сверху соединяется с плечевой костью, образуя локтевой сустав. Тонкая сверху и массивная снизу лучевая кость сочленяется с костями запястья, участвуя в образовании лучезапястного сустава. В верхней и нижней части кости предплечья соединяются посредством сочленений, в средней части – посредством межкостной мембраны.
На верхнем широком конце локтевой кости имеется углубление (полулунная выемка) для сочленения с плечевой костью. Позади выемки расположен локтевой отросток, впереди – венечный отросток локтевой кости. Сбоку от венечного отростка находится небольшая выемка для сочленения с головкой лучевой кости. Нижний узкий конец локтевой кости сочленяется с лучевой костью и в образовании лучезапястного сустава не участвует.
Классификация
В травматологии выделяют следующие переломы костей предплечья (все виды переломов костей предплечья перечисляются от периферии к центру):
- переломы лучевой кости в типичном месте;
- переломы диафиза (средней части) обеих костей предплечья;
- переломы локтевой кости в ее средней части (переломы диафиза);
- переломы лучевой кости в ее средней части (переломы диафиза);
- переломы шейки или головки лучевой кости;
- переломы Монтеджа (переломы локтевой кости в верхней трети, сочетающиеся с вывихом головки луча);
- переломы Галеацци (переломы нижней трети лучевой кости, сочетающиеся с вывихом нижнего конца локтевой кости и разрывом периферического сочленения костей предплечья).
- переломы локтевого отростка;
- переломы венечного отростка.
Частота различных переломов костей предплечья у людей разных возрастов неодинакова. В верхних отделах переломы костей предплечья у детей наблюдаются реже, чем у взрослых пациентов.
Перелом локтевого отростка
Следствие падения на локоть, удара в область локтя или резкого сокращения трицепса (мышцы, разгибающей предплечье). Область локтевого сустава синюшна, отечна, деформирована. Выпрямленная рука больного свисает. При попытке движений возникает резкая боль. При смещении осколков пациент не может самостоятельно разогнуть предплечье.
При переломе локтевого отростка без смещения на согнутый под углом 90 градусов локтевой сустав накладывают гипс. Срок иммобилизации – 3-4 недели. При переломе локтевого отростка со смещением костных фрагментов более, чем на 5 мм проводится остеосинтез.
Перелом венечного отростка
Повреждение является следствием падения на согнутый локоть. При обследовании выявляется гематома и отек в области локтевой ямки. Сгибание предплечья ограничено. При прощупывании определяется боль в области локтевой ямки. При переломах без смещения на согнутый под углом 90 градусов локтевой сустав накладывают лонгету на 3-4 недели. При вклинении фрагмента отростка в локтевой сустав проводят операцию по его удалению.
Перелом шейки и головки лучевой кости
Причиной становится падение на прямую руку. Выявляется отек и боль чуть ниже локтевого сустава. Сгибание предплечья ограничено. Возникают резкие боли при вращении предплечья кнаружи. При переломах без смещения на область согнутого локтевого сустава накладывают лонгету на 3 недели. При смещении показан остеосинтез, при раздроблении – удаление головки луча.
Диафизарный перелом локтевой кости
Механизм повреждения – прямой удар по предплечью. При обследовании пациента с переломом локтевой кости выявляется отек, деформация, резкие боли при прощупывании, осевой нагрузке и сдавлении предплечья с боков. Движения ограничены. При переломе локтевой кости без смещения травматолог фиксирует согнутое предплечье на 4-6 недели. Лонгетой обязательно захватывается два соседних сустава – лучезапястный и локтевой. При переломе локтевой кости со смещением предварительно выполняют репозицию.
Диафизарный перелом лучевой кости
Развивается при прямом ударе по предплечью. При осмотре больного с переломом лучевой кости выявляют деформацию, отек, подвижность отломков, резкие боли при прощупывании места повреждения и осевой нагрузке. Активное вращение предплечья невозможно. При переломах лучевой кости без смещения накладывают гипсовую лонгету, захватывающую два соседних сустава (лучезапястный и локтевой) на согнутое предплечье. Иммобилизация на срок 4-5 недель. При переломах лучевой кости со смещением предварительно выполняют репозицию. Срок иммобилизации в этом случае составляет 5-6 недель.
Диафизарный перелом обеих костей предплечья
Распространенное повреждение. Возникает при непрямой (падение на руку) или прямой (удар по предплечью) травме. Практически всегда сопровождается смещением отломков. Из-за сокращения расположенной между костями мембраны фрагменты лучевой и локтевой костей обычно сближаются между собой. Предплечье деформировано, укорочено. Больной придерживает конечность здоровой рукой. Выявляется подвижность отломков, резкая боль при прощупывании места повреждения, осевой нагрузке и боковом сжатии предплечья вдали от места перелома костей предплечья.
При переломах костей предплечья без смещения на согнутую руку накладывают лонгету, захватывающую два соседних сустава, сроком до 8 недель. При переломах костей предплечья со смещением предварительно выполняется репозиция. При невозможности сопоставить и/или удержать отломки проводится остеосинтез с использованием накостных, внутрикостных или наружных металлоконструкций. Остеосинтез абсолютно показан в случае углового или вторичного смещения, интерпозиции мягких тканей, а также смещения фрагментов на половину и более диаметра костей. После операции при переломах костей предплечья гипс накладывают на 10-12 недель.
Перелом Монтеджа
Комбинированное повреждение, включающее в себя перелом локтевой кости, сочетающийся с вывихом головки лучевой кости, а нередко – и с повреждением ветви локтевого нерва. Возникает при падении на руку или отражении удара поднятым и согнутым предплечьем. В зависимости от смещения осколков выделяют сгибательный (фрагменты локтевой кости смещаются кзади, головка лучевой кости – кпереди; в результате образуется открытый кпереди угол) и разгибательный (фрагменты локтевой кости смещаются кпереди, головка лучевой кости – кнаружи и кзади; в результате образуется открытый кзади угол) переломы Монтеджа.
Выявляется укорочение поврежденного предплечья, выпячивание со стороны лучевой кости и западение – со стороны локтевой, пружинящее сопротивление при попытке пассивного сгибания. Для подтверждения перелома Монтеджа выполняется рентгенография с захватом области повреждения и локтевого сустава. При сгибательных переломах Монтеджа травматолог выполняет репозицию и вправление вывиха. Затем конечность фиксируют в разогнутом положении с развернутой кверху ладонью на 6-8 недель. При разгибательных переломах Монтеджа после репозиции и вправления вывиха руку фиксируют на 4-5 недель в положении ладонью кверху, а затем переводят ладонь в среднее положение и накладывают лонгету еще на 4-6 недель. Операция проводится при невозможности одномоментной репозиции, при интерпозиции мягких тканей и разрыве кольцевидной связки.
Перелом Галеацци
Комбинированное повреждение, включающее в себя перелом луча в нижней трети, сочетающийся с вывихом головки локтевой кости. Возникает при ударе по предплечью или падении на прямую руку. При этом фрагменты луча смещаются кпереди, а головка локтевой кости – в сторону ладони или тыла.
Перелом лучевой кости в типичном месте
Широко распространенное повреждение. Чаще страдают пожилые женщины. Причиной травмы становится падение на прямую руку с упором на ладонь, реже – на тыльную сторону кисти. Целостность кости нарушается на 2-3 см выше лучезапястного сустава.
Встречаются сгибательные и разгибательные переломы лучевой кости в типичном месте. Чаще возникают разгибательные переломы лучевой кости в типичном месте, характеризующиеся смещением дистального (расположенного дальше от туловища) фрагмента в лучевую сторону и к тылу и некоторым его разворотом кнаружи. Проксимальный (расположенный ближе к туловищу) фрагмент смещается в локтевую и ладонную сторону. При сгибательном переломе лучевой кости в типичном месте периферический фрагмент смещается в сторону ладони и немного разворачивается кнутри, а центральный – смещается к тылу и немного разворачивается кнаружи.
Предплечье над лучезапястным суставом отечно, синюшно, деформировано, резко болезненно при прощупывании и осевой нагрузке. При сопутствующем повреждении ветвей срединного и лучевого нерва выявляются нарушения чувствительности, ограничение движений четвертого пальца. При переломах лучевой кости без смещения на руку накладывают лонгету сроком на 3-4 недели. При переломах со смещением предварительно выполняется репозиция (обычно – ручная, реже – аппаратная), после чего накладывается гипс сроком на 4-5 недель. При повреждениях нервов пациентам назначают тиреокальцитонин, анаболические гормоны, неостигмин и витамины группы В.
2. Лечение диафизарных переломов костей предплечья/ Пусева М.Э. и др.// Паллиативная медицина и реабилитация.- 2005 - №2
3. Лечение диафизарных переломов костей предплечья и их последствий: автореферат диссертации/ Гольдман.Б.Л. - 1981
Читайте также:
