Лучевая диагностика воспалительной псевдоопухоли мочевого пузыря
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Карцинома мочевого пузыря – что это такое и сколько проживёт человек? Карцинома является разновидностью рака мочевого пузыря. У мужчин рак злокачественная опухоль возникает чаще, чем у женщин. Преимущественно карцинома встречается в возрасте от 40 до 60 лет. Для лечения больных карциномой созданы все условия в Юсуповской больнице:
- Палаты любого типа и степени комфортности;
- Диагностическая аппаратура ведущих фирм США и западноевропейских стран;
- Высокая квалификация врачей;
- Профессионализм и внимательное отношение персонала к пожеланиям пациентов;
- Диетическое питание, которое по качеству не отличается от домашней кухни.
Пациенты Юсуповской больницы имеют возможность проходить сложные диагностические и лечебные процедуры в клиниках-партнёрах и на кафедрах медицинских институтов. Благодаря программам исследований, которые проводятся на базе Юсуповской больницы, пациенты могут получать лекарственные препараты, которые отсутствуют в других онкологических клиниках.
Прогноз пятилетней выживаемости улучшается при ранней диагностике заболевания. К неблагоприятным факторам прогноза инвазивных карцином относят множественность поражения, размеры опухоли более трёх сантиметров, наличие фоновых изменений в виде карциномы ин ситу мочевого пузыря, что повышает риск развития рецидива. Урогенитальный рак мочевого пузыря характеризуется инфильтративным ростом уже на стадии выявления заболевания. В таком случае прогноз особенно неблагоприятный.

Причины
Карцинома мочевого пузыря возникает под воздействием следующих повреждающих факторов:
- Канцерогенов (никотина, бензола или анилиновых красителей);
- Отягощённой наследственностью;
- Онкогенными вирусами.
У женщин происходит инфицирование мочевого пузыря вследствие короткой уретры, вследствие чего развивается урогенитальная карцинома мочевого пузыря.
Стадии и виды
Различают 4 стадии карциномы мочевого пузыря. О нулевой стадии онкологи говорят в том случае, когда в мочевом пузыре обнаруживаются раковые клетки, которые не фиксировались в слизистой оболочке органа. На первой стадии опухоль проникает в глубину слоёв стенки органа, но не затрагивает мышечный слой. При второй стадии новообразование поражает мышечный слой, но не прорастает в него. Третья стадия заболевания характеризуется прорастанием стенки мочевого пузыря. На четвёртой стадии карциномы опухоль прорастает все слои стенки мочевого пузыря, распространяется в окружающую орган жировую клетчатку, метастазирует в лимфатические узлы и внутренние органы.
Различают 3 степени карциномы мочевого пузыря:
- Уротелиальная карцинома мочевого пузыря g1 (прогноз оптимистичный) характеризируется тем, что клетки опухоли почти ничем не отличаются от здоровых. клеток, и именно поэтому она является уротелиальной карциномой мочевого пузыря. Опухоль низкой степени злокачественности. Она обладает небольшим уровнем роста и не имеет тенденции к распространению;
- Инвазивная уротелиальная карцинома мочевого пузыря g2 – клетки опухоли отличаются от здоровых, опухоль быстро растёт и распространяется по организму;
- Уротелиальная карцинома мочевого пузыря g3 является наиболее опасным видом злокачественной опухоли, быстро прогрессирует и даёт метастазы.
Папиллярная уротелиальная карцинома мочевого пузыря образуется из доброкачественных опухолей с высоким потенциалом малигнизации. Плоскоклеточная метаплазия часто встречается в карциномах высокой степени анаплазии. При веретеноклеточном варианте онкологи нередко выявляют регионарные и отдаленные метастазы. В случае превалирования лимфоэпителиомоподобного варианта прогноз относительно благоприятен. Такие варианты уротелиальной карциномы, как микропапиллярная, саркомоподобная, с железистой дифференцировкой, имеют худший прогноз.
Переходно-клеточная карцинома – наиболее часто встречающийся вид рака мочевого пузыря. Опухоль развивается из клеток переходного эпителия. Агрессивным клиническим течением отличаются мелкоклеточная, перстневидноклеточная, плоскоклеточная карциномы. Инвазивная уротелиальная карцинома мочевого пузыря буквально прорастает стенку органа.
Оценку степени распространённости опухоли онкологи Юсуповской больницы проводят в соответствии с классификацией по системе TNM. Чаще всего предварительную клиническую стадию устанавливают по данным цистоскопии, ультразвукового и гистологического исследования биопсийного материала.
При неинвазивных поражениях слизистой мочевого пузыря базальный слой уротелия сохраняет ровный чёткий контур. Под ним находится непрерывная базальная мембрана. В участках инвазии контур утрачивается. В области последней отмечаются явления фиброза и воспалительная инфильтрация.
Злокачественная опухоль, инфильтрирующая строму «широким фронтом», менее агрессивна, чем та, которая имеет «щупальцеобразный» рост. Выделяют и другие других формы инвазивного роста злокачественного новообразования:
- Микропапиллярный;
- Микрокистозный;
- Гнёздный.
Уротелиальная карцинома мочевого пузыря принципиально отличается от прогрессирующих поверхностных карцином по своим молекулярно-патогенетическим механизмам развития.
Симптомы и диагностика
Длительное время карцинома мочевого пузыря протекает бессимптомно. Типичными признаками рака мочевого пузыря являются появление крови в моче и боль при мочеиспускании. Если опухоль препятствует прохождению мочи из почек в мочевой пузырь, развивается дисфункция почек. Она выражается болью в поясничной области. Если новообразование блокирует уретру, процесс мочеиспускания становится весьма затруднительным.
Гематурия (появление крови в моче) бывает первой жалобой у 90% пациентов. Гематурия характеризуется наличием эритроцитов в моче. Микрогематурию обнаруживают только при проведении микроскопического исследования. Макрогематурию можно увидеть, поскольку моча приобретает красный или ржавый цвет.
Учащённое, болезненное мочеиспускание, затруднённое начало, неприятные ощущения после мочеиспускания встречаются у 25% пациентов. Отёк наружных половых органов, ног возникает при сдавливании вен лимфатических сосудов. Боль в тазу и животе наблюдается при запущенной опухоли.
Симптомы карциномы мочевого пузыря неспецифичные и встречаются при других болезнях мочевыводящих путей. Только опытный специалист определит настоящую причину присутствия крови в моче и назначит адекватное лечение. Юсуповская больница оснащена современной аппаратурой для проведения качественной диагностики. Чем раньше обнаружена болезнь, тем эффективнее будет лечение карциномы мочевого пузыря и тем лучше прогноз.
При подозрении на карциному мочевого пузыря онкологи проводят комплексное обследование пациента с помощью следующих методов:
- Цитологического исследования мочи;
- Компьютерной томографии брюшной полости;
- Ультразвукового исследования.
Для оценки распространения заболевания проводят дополнительные диагностические процедуры: остеосцинтиграфию, рентгенологическое исследование органов грудной клетки. В Юсуповской больнице существует возможность проведения всех диагностических исследований для достоверного выявления патологии мочевого пузыря с помощью новейшей аппаратуры с высокой разрешающей способностью.
Лечение
Онкологи Юсуповской больницы проводят комплексное лечение карциномы мочевого пузыря. Оно включает хирургические, медикаментозные и лучевые методы. Лечебную тактику определяют на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Основным оперативным вмешательством является трансуретральная резекция мочевого пузыря. Его выполняют на ранней стадии заболевания. В последующем проводят иммунотерапию или лучевое лечение.
Если опухоль прорастает в большую часть стенки мочевого пузыря, хирурги выполняют радикальную цистэктомию (удаление мочевого пузыря) с последующей пластикой (формированием искусственного мочевого пузыря из толстой или тонкой кишки). Пластическая операция позволяет восстановить мочеиспускание естественным путем. Лучевое и химиотерапевтическое лечение используют дополнительно к оперативному вмешательству для предотвращения возврата заболевания.
Внутрипузырная химиотерапия снижает риск возникновения местных рецидивов. Химиотерапевты назначают пациентам цитостатические препараты до и после оперативного вмешательства, что увеличивает безрецидивный период и является наиболее эффективным методом лечения распространённой карциномы мочевого пузыря. Стандартный индукционный курс БЦЖ состоит из 6 еженедельных инстилляций. У 40-60 % больных возникает необходимость в проведении повторного курса
Лучевая терапия помогает уменьшить размеры опухоли. Это облегчает оперативное вмешательство. Облучение опухоли выполняют при кровотечении. Радиотерапия заметно снижает боль при метастазах в костях.
По окончании лечения пациенты находятся под наблюдением онколога Юсуповской больницы. Это позволяет своевременного выявить возможный рецидив заболевания. После осмотра пациента онколог назначает общий анализ и цитологическое исследование мочи, анализ крови. При наличии показаний выполняет цистоскопию и применяет рентгенологические методы диагностики.
Профилактика
Профилактика рака мочевого пузыря включает:
- Устранение профессиональных вредностей;
- Защиту от промышленных канцерогенов (ношение защитной одежды, исключение непосредственного контакта с химикатами);
- Радикальное лечение всех доброкачественных папиллом мочевого пузыря;
- Адекватная терапия цистита;
- Отказ от курения;
- Употребление достаточного количества жидкости;
Получить ответы на вопросы, касающиеся диагностики и лечения карциномы мочевого пузыря, уточнить стоимость операции вы можете по телефону. Контакт центр Юсуповской больницы работает круглосуточно 7 дней в неделю.
Лучевая диагностика воспалительной псевдоопухоли мочевого пузыря
КТ при воспалительной псевдоопухоли мочевого пузыря
а) Терминология:
• Полипоидное образование мочевого пузыря, вызванное неопухолевой пролиферацией миофибробластов и воспалительных клеток
• В зависимости от преобладающего типа воспалительных клеток в образовании, оно имеет различные наименования
б) Визуализация воспалительной псевдоопухоли мочевого пузыря:
• Полипоидное образование в просвете мочевого пузыря
• Чаще возникает в дне мочевого пузыря и на его задней стенке:
о Имеется тенденция к сохранению треугольника мочевого пузыря
• Наблюдается кольцевидное контрастирование и кальцификация поверхности образования
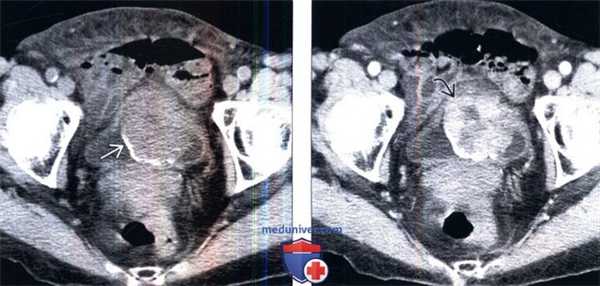
(Слева) КТ без контрастирования, аксиальный срез: у женщины 76 лет с макрогематурией и болью в малом тазу определяется крупное образование мочевого пузыря с частично кальцинированной поверхностью.
(Справа) КТ с контрастированием, аксиальный срез: у этого же пациента определяется прерывистое контрастирование объемною образования. Околопузырная жировая клетчатка, прилегающая к образованию, не имеет четких границ, что позволяет предположить пристеночное распространение этого процесса. (Слева) КТ с контрастированием, более каудальный аксиальный срез: у этого же пациента определяется прерывистое контрастирование объемного образования с зоной центрального некроза.
(Справа) КТ с контрастированием в отсроченную фазу: у этого же пациента определяется полипоидное образование в виде дефекта наполнения в констрастируемой моче. Отмечается наличие широкого основания, которым образование прикрепляется к стенке мочевого пузыря. При хирургическом вмешательстве эту опухоль было очень трудно удалить. По данным исследования замороженного среза была предположена саркома, однако окончательным диагнозом стала воспалительная псевдоопухоль мочевою пузыря.
в) Дифференциальная диагностика:
• Уротелиальный рак мочевого пузыря
• Рабдомиосаркома мочевого пузыря
• Миксоидная лейомиосаркома мочевого пузыря
г) Патология:
• Этиология неизвестна:
о Может возникать вследствие воспаления при инфицировании, незначительной травме, оперативном вмешательстве или злокачественном новообразовании
о Существенную роль может играть иммунологический механизм
д) Клинические особенности:
• Симптомы заболевания: безболевая гематурия, дизурия, учащенное мочеиспускание, боль внизу живота
• Наиболее часто заболевают взрослые; средний возраст: 39 лет
• Местно-агрессивная опухоль; может прорастать стенку мочевого пузыря:
о После резекции местный рецидив опухоли является редкостью (< 5% случаев)
• Лечение:
о Хирургическая резекция (трансуретральная резекция опухоли мочевого пузыря [ТУР] или резекция мочевого пузыря)
о Медикаментозная терапия длительными курсами антибиотиков и/или противовоспалительных препаратов (стероидных и нестероидных)
е) Диагностическая памятка:
• Для установки диагноза требуется биопсия ткани
а) Терминология:
1. Синонимы:
• Воспалительная миофибробластическая опухоль
• Псевдосаркоматозная фибромиксоидная опухоль
• Плазмоклеточная гранулема
2. Определение:
• Полипоидное образование мочевого пузыря, вызванное неопухолевой пролиферацией миофибробластов и воспалительных клеток
• В зависимости от преобладающего типа воспалительных клеток в образовании, оно имеет различные наименования
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Контрастируемое полипоидное образование, прорастающее в просвет мочевого пузыря
• Локализация:
о Наиболее часто возникает в куполе мочевого пузыря и на его задней стенке; имеется тенденция к сохранению треугольника мочевого пузыря
о Может прорастать стенку мочевого пузыря
• Размер:
о Средний размер: 4,5см
• Морфология:
о Экзофитное или полипоидное; может изъязвляться
о Могут возникать солидные и кистозные варианты
2. КТ при воспалительной псевдоопухоли мочевого пузыря:
• Полипоидное образование, прорастающее в просвет мочевого пузыря
• Гетерогенная плотность и контрастирование: может наблюдаться кольцевидное контрастирование
• Может иметь кальцинированную поверхность
3. МРТ при воспалительной псевдоопухоли мочевого пузыря:
• Т1-ВИ:
о Гетерогенная интенсивность сигнала, от изо- до гипоинтенсивного
• Т2-ВИ:
о Центральный гиперинтенсивный компонент, соответствующий областям центрального некроза
о Периферический гипоинтенсивный компонент
• Постконтрастные Т1-ВИ в режиме подавления сигнала от жира:
о Гетерогенное контрастирование; может наблюдаться контрастирование периферии
(Слева) КТ без контрастирования, аксиальный срез: у женщины 76 лет с макрогематурией и болью в малом тазу определяется крупное образование мочевого пузыря с частично кальцинированной поверхностью.
(Справа) КТ с контрастированием, аксиальный срез: у этого же пациента определяется прерывистое контрастирование объемною образования. Околопузырная жировая клетчатка, прилегающая к образованию, не имеет четких границ, что позволяет предположить пристеночное распространение этого процесса.
в) Дифференциальная диагностика воспалительной псевдоопухоли мочевого пузыря:
1. Уротелиальный рак мочевого пузыря:
• Невозможно отличить от псевдоопухоли, основываясь на данных визуализации
2. Рабдомиосаркома мочевого пузыря:
• Невозможно отличить от псевдоопухоли, основываясь на данных визуализации
• Обычно обнаруживают у детей
3. Миксоидная лейомиосаркома мочевого пузыря:
• Невозможно отличить от псевдоопухоли, основываясь на данных визуализации
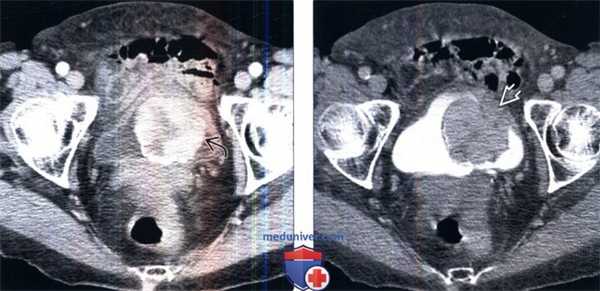
(Слева) КТ с контрастированием, более каудальный аксиальный срез: у этого же пациента определяется прерывистое контрастирование объемного образования с зоной центрального некроза.
(Справа) КТ с контрастированием в отсроченную фазу: у этого же пациента определяется полипоидное образование в виде дефекта наполнения в констрастируемой моче. Отмечается наличие широкого основания, которым образование прикрепляется к стенке мочевого пузыря. При хирургическом вмешательстве эту опухоль было очень трудно удалить. По данным исследования замороженного среза была предположена саркома, однако окончательным диагнозом стала воспалительная псевдоопухоль мочевою пузыря.
г) Патология:
1. Общая характеристика:
• Этиология:
о Неизвестна
о Может возникать вследствие воспаления при инфицировании, незначительной травме, оперативном вмешательстве или злокачественном новообразовании
о Иммунологический механизм может играть существенную роль:
- Медиаторы воспаления (например, ИЛ-1) — пролиферация фибробластов/миофибробластов
2. Макроскопические и хирургические особенности:
• Полипоидное образование на широкой ножке с отечной и изъязвленной поверхностью
• Может наблюдаться тромб внутри просвета, окружающий поверхность образования
3. Микроскопия:
• Клетки острого и хронического воспаления с фиброзной основой (виментин-позитивные веретенообразные клетки):
о Могут содержать преимущественно миксоидные, сосудистые, компактные веретеновидноклеточные, фиброзные гипоцеллюлярные или смешанные компоненты
д) Клинические особенности:
1. Клиническая картина:
• Наиболее частые признаки/симптомы:
о Безболезненная гематурия
о Дизурия, частое мочеиспускание
о Боль внизу живота
2. Демография:
• Возраст:
о Чаще болеют взрослые (средний возраст: 39 лет)
• Пол:
о Отсутствие половой предрасположенности
3. Течение и прогноз:
• Местно-агрессивная опухоль:
о Может прорастать через стенку мочевого пузыря
• После резекции местный рецидив опухоли редок (< 5% случаев)
4. Лечение воспалительной псевдоопухоли мочевого пузыря:
• Хирургическая резекция:
о Трансуретральная резекция опухоли мочевого пузыря (ТУР)
о Частичная цистэктомия
• Медикаментозная терапия длительными курсами антибиотиков и/или противовоспалительных препаратов (стероидных и нестероидных)
е) Диагностическая памятка. Следует учесть:
• Обратите внимание на то, что данное новообразование невозможно отличить от рака мочевого пузыря, основываясь на данных визуализации
• Для установки диагноза требуется биопсия ткани
ж) Список использованной литературы:
1. Priyadarshi V et al: Plasma cell granuloma of the urinary bladder: A pseudotumor-A clinical dilemma. Urol Ann. 6(4):387-90, 2014
2. Teoh JY et al: Inflammatory myofibroblastic tumors of the urinary bladder: a systematic review. Urology. 84(3):503—8, 2014
3. Wong-You-Cheong JJ et al: From the archives of the AFIP: Inflammatory and nonneoplastic bladder masses: radiologic-pathologic correlation. Radiographics. 26(6)4 847-68, 2006
4. Narla LD et al: Inflammatory pseudotumor. Radiographics. 23(3):719—29, 2003
Полипоидный цистит
Полипоидный цистит является реакцией на травму слизистой оболочки, цистоскопически и гистологически симулирует различные уротелиальные неоплазии. Цистоскопическая картина полипоидного цистита характеризуется образованием полипоидных и папиллярных выростов, располагающихся на широком или узком основании, буллезных полипов, трабекулярности, диффузной гиперемии, отека слизистой мочевого пузыря. Патоморфологическая картина полипоидного цистита характеризуется наличием нормального или гиперплазированного уротелия, наличием признаков острого и хронического воспаления, реактивной уротелиальной атипией, отеком собственной пластинки слизистой с фиброзом и полнокровными сосудами. За счет выраженного отека собственной пластинки формируются характерные полипоидные выпячивания. При патоморфологическом исследовании у всех пациентов обнаруживают эозинофильные инфильтраты, как вторичную реакцию на токсические или аллергические эффекты уретрального катетера.
Проанализированы случаи полипоидного цистита у пациентов, не имеющих анамнез катетеризации мочевого пузыря. Оценены возраст, пол, анамнез, клинические проявления, данные лабораторно-инструментальных методов исследования, данные патогистологического исследования. Биопсия мочевого пузыря взята путем трансуретральной резекции.
Диагноз «полипоидный цистит» был установлен 4 пациентам, 2 женщинам и 2 мужчинам. Ни у одного их пациентов не было анамнеза катетеризации мочевого пузыря. Показатели общих и биохимических анализов крови в пределах нормы. В 3 случаях заболевание проявилось наличием макрогематурии и дизурии, в 1 - протекало бессимптомно и было случайной находкой при цистоскопическом исследовании.
По данным ультрасонографии ретенционные изменения верхних мочевых путей с обеих сторон были выявлены у пациентки О., 35 лет, (чашечки и лоханка справа 16 и 32 мм, слева – 15 и 35 мм соответственно, у остальных пиелокаликоэктазии не было. Больным была выполнена цистоскопия, по данным которой в 3 случаях определялось стелящееся солидное образование в диаметре около 8 см (пациентка О., 35 лет), 5,6 (пациент М., 43 лет) и 2,8 см (пациент С., 56 лет) с явлениями буллезного отека, распада, кровоизлияний и инкрустацией мочевыми солями Образования предположительно характеризовались инфильтративным характером роста.
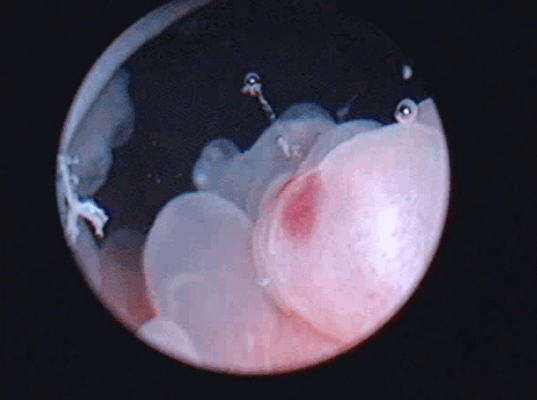
Цистоскопическое обследование пациентки О.
Цистоскопическая картина солидного образования
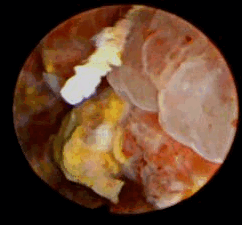
Цистоскопическое обследование пациента М.
Цистоскопическая картина солидного образования, вдающегося в полость мочевого пузыря в виде массивных бугристых масс, покрытых отечной слизистой оболочкой с очагами кровоизлияний, с явлениями распада и инкрустации солями
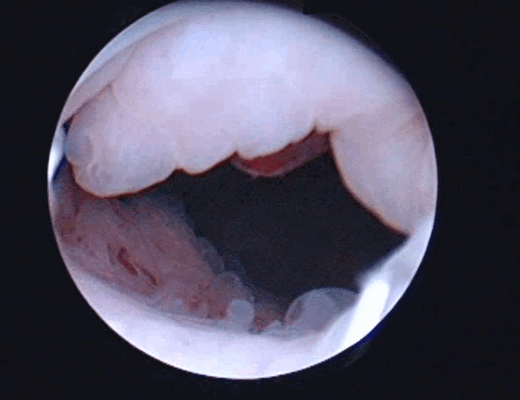
Цистоскопическое обследование пациента С.
Цистоскопическая картина солидного образования, вдающегося в полость мочевого пузыря в виде массивных бугристых масс, покрытых отечной слизистой оболочкой
У 1 пациентки К., 36 лет, по данным эндоскопического исследования выявлено папиллярное образование на тонком основании размером 1 см в диаметре.
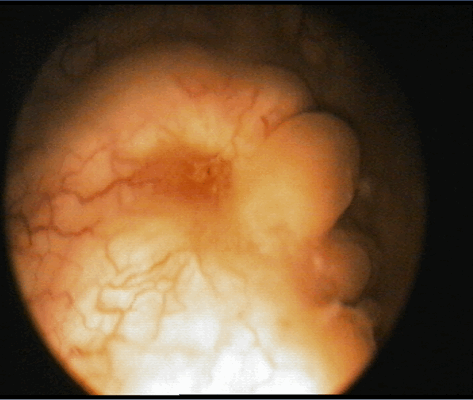
Цистоскопическое обследование пациентки К.
Цистоскопическая картина солидного образования, вдающегося в полость мочевого пузыря
Больному М. выполнена мультиспиральная компьютерная томографии органов брюшной полости и забрюшинного пространства: передняя стенка мочевого пузыря (область верхушки и проекция урахуса) неравномерно утолщена до 25 мм на протяжении около 70 мм с переходом на левую боковую стенку и область устья левого мочеточника. В интерстициальную фазу контрастирования определялось интенсивное накопление контрастного препарата тканью образования мочевого пузыря. Поступление контрастного вещества в мочевой пузырь по левому мочеточнику было замедленное. Определялась инфильтрация паравезикальной клетчатки. Пациентке О. выполнена диагностическая лапароскопия, которая исключила патологический процесс со стороны брюшной полости и репродуктивной системы. Однако заболевание мочевого пузыря подтверждало наличие локальной бугристости брюшины с втяжением в центре на участке 3 – 4 см в области передней стенки, что также не исключало наличия инфильтративной опухоли мочевого пузыря.
Учитывая данные анамнеза, клинические проявления заболевания и данные инструментальных методов исследования, пациентам был поставлен предварительный диагноз – опухоль мочевого пузыря.
Согласно рекомендациям руководства Европейской ассоциации урологов по лечению рака мочевого пузыря, пациентам выполнены трансуретральная резекция мочевого пузыря и патоморфологическое исследование.
Данные патоморфологического исследования биоптатов мочевого пузыря свидетельствовали о наличии полипоидного цистита.
Патоморфологическая картина продемонстрирована на рисунке ниже.
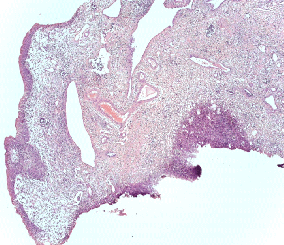
Патоморфологическое исследование пациентка О.
Морфологическая картина полипоидного цистита с наличием гиперплазированного уротелия, признаков острого и хронического воспаления, реактивной уротелиальной атипии с множественными митозами, отеком собственной пластинки слизистой с фиброзом и полнокровными сосудами и полипоидными выпячиваниями. Окраска гематоксилин-эозином, х5
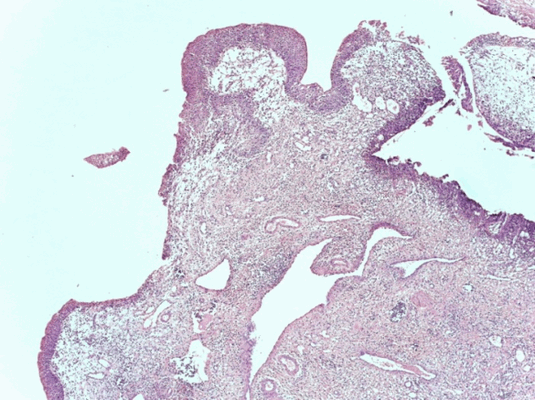
Патоморфологическое исследование пациента М.
Морфологическая картина полипоидного цистита. Окраска гематоксилин-эозином, х5
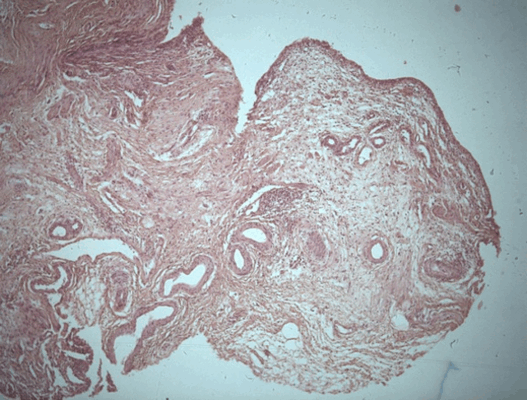
Патоморфологическое исследование пациента С.
Морфологическая картина полипоидного цистита. Окраска гематоксилин-эозином, х5
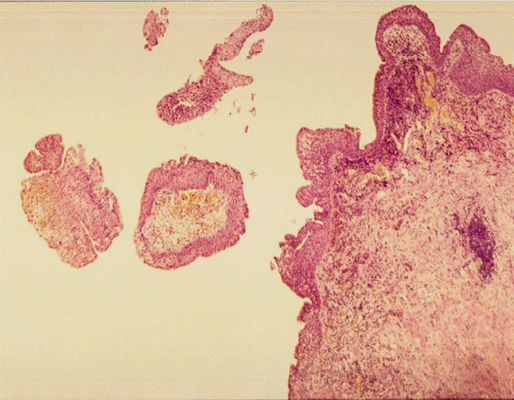
Патоморфологическое исследование пациентки К.
Морфологическая картина полипоидного цистита. Окраска гематоксилин-эозином, х5
Таким образом, очевидно, что данные клинического и лабораторно-инструментального обследования даже не позволяли предположить наличие воспалительного процесса. По данным нашего исследования, частота встречаемости полипоидного цистита составляет 4 %
Полипоидный цистит – редко встречающееся заболевание, которое цистоскопически и гистологически может симулировать уротелиальные неоплазии. В мировой литературе описываются единичные случаи. Частота встречаемости полипоидного цистита, по данным мировой литературы составляет 0,38 %, среди пациентов, перенесших катетеризацию мочевого пузыря, – 6 %.
Инструментальные методы диагностики не позволяют определиться в отношении дифференциального диагноза.
В дифференциальной диагностике между полипоидным циститом и опухолью мочевого пузыря не рекомендуется ориентироваться только на цистоскопическую картину. Однако, при опухоли мочевого пузыря ворсины слизистой в большей степени ветвятся и бывают более нежными, чем при воспалительном процессе. Зачастую трудно отличить полипоидный цистит от рака из-за экзофитной природы заболевания, особенно если нет анамнестических данных о повреждении слизистой мочевого пузыря. Если стоит вопрос о дифференциальной диагностике, следует помнить, что ворсины полипоидного цистита обычно более широкие и грубые, чем при уротелиальной неоплазии.
Полипоидный цистит, прежде всего, связан со стромальными реакциями, являющимися следствием воспаления и отека собственной пластинки слизистой оболочки, приводящими к формированию папиллярных или полипоидных структур, выстланных нормальным или гиперплазированным уротелием.
Гиперплазия уротелия при полипоидном цистите не столь выражена, как при карциноме. Для уротелиальной неоплазии нехарактерно наличие воспаления и выраженного отека собственной пластинки слизистой. О наличии карциномы свидетельствует ядерный полиморфизм. Необходимо помнить о возможной реактивной атипии как реакции на выраженное воспаление.
Следует отметить, что не существует корреляции между выраженностью воспалительных изменений слизистой мочевого пузыря и наличием или отсутствием бактериурии.
Патологу необходимо помнить, что в случае, если диагноз уротелиальной неоплазии является сомнительным и заподозрен полипоидный цистит, нужно обратить внимание на анамнез заболевания, предположить наличие реактивного процесса как реакции на химическое, механическое или лучевое повреждения слизистой мочевого пузыря. Так, Z. Lane и J.I. Epstein провели анализ 41 случая, где ошибочно была диагностирована уротелиальная неоплазия.
У обследованных пациентов не было типичного для полипоидного цистита анамнеза, т.е. заподозрить наличие воспалительного процесса не представлялось возможным. В отличие от данных литературы, у пациентов не было ни катетеризации мочевого пузыря, ни других известных провоцирующих воспаление факторов. Следует отметить, что 2 пациента злоупотребляли алкоголем. Заболевание мочевого пузыря было заподозрено путем лабораторно-инструментальных методов исследования. Таким образом, проявления полипоидного цистита могут вызвать алиментарные факторы, в том числе и злоупотребление алкоголем.
Полипоидный цистит – это доброкачественное образование без всякого риска развития злокачественного процесса.
Для верификации диагноза заболевания мочевого пузыря обязательно выполнение патоморфологического исследования. Несмотря на очевидность симптомов проявления болезни и диагностических манипуляций, не следует судить о предварительном диагнозе и прогнозе исхода заболевания. Данные клинические случаи довольно редки, однако имеют клиническую ценность и представляют интерес для урологов, патологов и онкологов.
Склероз шейки мочевого пузыря
Склероз шейки мочевого пузыря - рубцовый процесс соединительной ткани шейки мочевого пузыря. Данное состояние не является отдельным заболеванием: это патоморфологический признак, который может развиваться в связи с воспалением и вовлечением в процесс стенки органа. Любые симптомы патологии мочевого пузыря требуют своевременного обращения к урологу. Врачи Юсуповской больницы рекомендуют обращаться на консультацию как можно раньше. Это позволит вовремя определить причину недомогания, верифицировать диагноз и начать своевременно лечение. Данная тактика позволяет полностью вылечить патологию без негативных последствий. Специалисты Юсуповской больницы проводят комплексную диагностику для своевременного выявления патологий, которые могут стать причиной склероза шейки мочевого пузыря.

Причины образования склероза шейки мочевого пузыря у мужчин
Причиной формирования такого состояния, как склероз стенки мочевого пузыря, могут быть следующие патологические процессы у мужчин:
- длительно текущие воспалительные процессы мочевыводящих путей и простаты;
- склероз стенки мочевого пузыря может развиться как осложнение после оперативных вмешательств аденомы простаты;
- возможна врожденная контрактура стенки мочевого пузыря (болезнь Мариона).
В процессе развития болезни со склерозом стенки мочевого пузыря возможно частичное сужение (стриктура) либо полное перекрытие (облитерация) шейки мочевого пузыря. В этом случае необходимо хирургическое лечение склероза мочевого пузыря.
Симптомы, указывающие на возможное развитие склероза
Заподозрить наличие склероза мочевого пузыря можно при наличии следующих симптомов:
- затрудненное мочеиспускание или вовсе невозможность помочиться;
- признаки воспалительного процесса – боль при мочеиспускании, возможен подъем температуры;
- ощущение неполного опорожнения мочевого пузыря.
Диагностика
В Юсуповской больнице для выявления данной патологии проводятся следующие диагностические методы:
- общие показатели анализа крови и мочи с обязательным бактериальным посевом мочи на стерильность (для исключения воспалительного процесса);
- УЗИ органов мочевыделительной системы;
- восходящая контрастная цистоуретрография – рентгенография с введением через катетер контрастного вещества в мочевой пузырь (оценивается состояние уретры, шейки и внутренней оболочки мочевого пузыря);
- КТ органов малого таза (послойные снимки всего исследуемого органа);
- эндоскопическое исследование с биопсией и гистологическим анализом взятого материала.
Склероз шейки мочевого пузыря у мужчин: лечение
Основной целью лечения данной патологии является восстановление просвета пузырно-уретрального отдела. В первую очередь необходимо устранить причину, которая привела к склерозированию. Из медикаментозного лечения назначаются антибактериальные и противовоспалительные препараты.
Хирургическое лечение – трансуретральная электрорезекция (ТУР) пораженного участка шейки мочевого пузыря. Такая операция является самой эффективной на сегодняшний день.
В случае, если цистостома была установлена ранее, производят замену дренажа и обработку мочевого пузыря антисептическими растворами.
На участок с сужением на шейке мочевого пузыря ставят проводник. Иногда приходится производить перфорацию рубца, так как просвет протока может быть перекрыт полностью.
Практически на любом этапе болезни урологи Юсуповской больницы помогут устранить поражение шейки мочевого пузыря и подобрать оптимальный метод лечения, назначат медикаментозную терапию и при необходимости проведут качественную хирургическую коррекцию.
В Юсуповской больнице проводят диагностику и лечение патологий мочевыделительной системы, в том числе и заболеваний, сопровождающихся склерозом шейки мочевого пузыря. Обратившись в клинику, вы получить качественное обслуживание, достоверную диагностику и эффективное лечение. Для записи к специалисту позвоните по телефону.
Читайте также:
- Посттравматический некроз ладьевидной кости: атлас фотографий
- Классификация дефектов слуховых косточек Остина и Вульштейна
- Псевдообструкция тонкой кишки (функциональная непроходимость) - диагностика
- Морфология лабиринтита. Изменения лабиринта при воспалении
- Как проводить диагностическое промывание брюшины
