Лучевые признаки атрезии влагалища
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Атрезия заднего прохода и прямой кишки — отсутствие естественного канала прямой кишки и/или заднепроходного отверстия; аномалия развития.
Частота. 1:500–1:5000 живорождённых. Преобладающий пол — мужской (2:1).
Генетические аспекты. Существуют наследственные формы атрезий • Синдромы VATER и VACTERL (192350): атрезия заднего прохода, пищевода, двенадцатиперстной и прямой кишок, трахеопищеводный свищ, гипоплазия лёгких, дисплазия лучевой кости, шестипалость, гипоплазия бедренной кости, аномальное расположение большого пальца кисти, ДМЖП, агенезия почек, атрезия мочеиспускательного канала и гидронефроз, дефекты позвонков (полупозвонки) • Синдром VACTERL и гидроцефалия (314390, À или r ). Сочетание синдрома VAСTERL и гидроцефалии • Дизостоз позвонково-рёберный с атрезией заднего прохода и урогенитальными аномалиями (271520, r ): атрезия заднего прохода, мочеполовые аномалии, единственная пупочная артерия, выраженная дисплазия рёбер и позвонков, необычная форма грудной клетки.
Классификация • Атрезии •• Клоакальная форма (у девочек)* ••• пузырная ••• вагинальная •• Со свищами ••• в мочевую систему у мальчиков (в мочевой пузырь и мочеиспускательный канал)* ••• в половую систему у девочек (матку*, влагалище*, преддверие влагалища) ••• на промежность у мальчиков и девочек (у мальчиков также на мошонку и половой член) •• Без свищей ••• атрезия заднего прохода и прямой кишки* ••• атрезия заднепроходного канала ••• прикрытое заднепроходное отверстие ••• атрезия прямой кишки при нормально развитом заднем проходе • Примечание. Звёздочкой (*) отмечены высокие формы атрезии (надлеваторные, слепой мешок прямой кишки расположен выше 2–2,5 см от кожи). Все остальные относят к низким (подлеваторные).
Клиническая картина
• Обычно выявляют при первичном осмотре новорождённого в родильном доме.
• Если осмотр ребёнка после рождения по каким-либо причинам не был произведён, то к концу суток новорождённый начинает беспокоиться, появляются обильное срыгивание, рвота содержимым желудка, затем — жёлчью, а в поздние сроки — меконием, постепенное вздутие живота. Меконий и газы не отходят. Развивается картина низкой кишечной непроходимости.
• Физикальное исследование в первые часы после рождения устанавливает вид атрезии и её высоту •• Прикрытое анальное отверстие — наиболее лёгкая форма низкой атрезии. На месте заднепроходного отверстия выявляют полупрозрачную мембрану, через которую просвечивает заполненная меконием прямая кишка •• Атрезия анального канала: также относят к разряду низких. На месте заднепроходного отверстия обнаруживают незначительное вдавление пигментированного участка кожи. При надавливании на него ощущают баллотирование (низкое расположение прямой кишки) •• Атрезия анального канала и прямой кишки: относят к высоким формам атрезий. Промежность обычно уменьшена в размерах, недоразвита. Нередко недоразвит или отсутствует копчик, иногда — крестец. На месте заднепроходного отверстия кожа чаще всего гладкая •• Атрезия прямой кишки (изолированная) может быть высокой и низкой. Заднепроходное отверстие с хорошо сформированным наружным сфинктером расположено на обычном месте. Для установления диагноза достаточно ввести катетер через заднепроходное отверстие или провести пальцевое исследование •• Свищ в половую систему бывает исключительно у девочек. Основной признак — выделение мекония, а затем кала и газов через половую щель •• Свищ в мочевую систему (мочевой пузырь, мочеиспускательный канал) возникает почти исключительно у мальчиков. Основной признак — отхождение мекония и газов через наружное отверстие мочеиспускательного канала. При расположении свища выше сфинктера мочевого пузыря меконий отходит только во время мочеиспускания (моча, окрашенная меконием) •• Клоакальная форма атрезии — наиболее сложный аноректальный порок развития. Во время осмотра обнаруживают отсутствие заднепроходного отверстия. На месте, где должны быть наружные отверстия мочеиспускательного канала или влагалища, находится одно отверстие — выход клоаки, в которую открываются мочеиспускательный канал, влагалище и прямая кишка. Анатомические формы клоаки многообразны, поэтому необходимо детальное обследование •• Свищ на промежность возникает у мальчиков и девочек. Диагностика основана на наружном осмотре — отхождение мекония и газов из «нетипичного места» •• Сочетанные пороки развития в разнообразных комбинациях (аплазия почки, мегауретер, гипоспадия, удвоение почки и мочеточника и др.) часто возникают при атрезиях заднего прохода и прямой кишки.
Методы исследования • Тщательный осмотр промежности • Зондирование прямой кишки • УЗИ • Рентгенография по Вангенстину проводят через 12–18 часов (после заполнения прямой кишки воздухом). Место естественного расположения заднепроходного отверстия маркируют рентгеноконтрастным предметом (дробинка, небольшое количество сульфата бария и т.п.). Ребёнка заворачивают в пелёнки, оставляя ноги открытыми, помещают под рентгеновский экран и опускают вниз головой. По расстоянию между слепым концом кишки (газовый пузырь) и меткой судят о высоте атрезии • Катетеризация мочеиспускательного канала — диагностика свища в его мембранозной части • Уретроцистография облегчает диагностику свища в мочевую систему • Лапароскопия показана для уточнения состояния внутренних половых органов.
ЛЕЧЕНИЕ
Методы хирургических вмешательств • Одномоментная радикальная операция по методике Пена • При противопоказаниях к одномоментной радикальной операции или при невозможности её выполнения накладывают колостому.
Противопоказания к одномоментной радикальной операции • Тяжёлые сочетанные пороки развития • Сопутствующие заболевания • Высокая атрезия прямой кишки у ребёнка с недоношенностью II–IV степени.
Послеоперационное ведение • Ребёнка помещают в обогреваемый кювез в положении на спине. Ноги разводят, сгибают в коленных суставах и подтягивают к животу, фиксируя повязкой в положении разведения. Такое положение сохраняют в течение 5–10 дней • Туалет промежности проводят несколько раз в день, после каждого физиологического отправления • Катетер из мочевого пузыря удаляют на 2 день, а если у ребёнка была уретральная фистула, катетер оставляют на 3–5 дней • Швы в области созданного заднего прохода снимают на 10–12 дни • Кормление ребёнка после промежностной проктопластики назначают с первого дня по обычной возрастной схеме, а после брюшно-промежностной проктопластики назначают парентеральное питание; к 8 сут больной начинает получать обычное для его возраста питание • Назначение антибиотиков, физиотерапии • Для профилактики сужения заднего прохода или его устранения проводят бужирование (начинают с 15–20 дня, продолжают в течение 3–4 мес, а при необходимости и дольше).
Прогноз. Без оперативного вмешательства больной погибает спустя 4–6 дней после рождения.
МКБ-10 • Q42 Врождённые отсутствие, атрезия и стеноз толстого кишечника • Q43 Другие врождённые аномалии [пороки развития] кишечника
Примечания: VATER — Vertebral defects, Anal atresia, Tracheoesophageal fistula, Esophageal atresia, Radial dysplasy; VACTERL — Vertebral anomalies, Anal atresia, Cardiac malformations, Tracheoesophageal fistula, Esophageal atresia, Renal anomalies, Limb anomalies
Код вставки на сайт
Атрезия заднего прохода и прямой кишки
Атрезия заднего прохода и прямой кишки — отсутствие естественного канала прямой кишки и/или заднепроходного отверстия; аномалия развития.
Частота. 1:500–1:5000 живорождённых. Преобладающий пол — мужской (2:1).
Генетические аспекты. Существуют наследственные формы атрезий • Синдромы VATER и VACTERL (192350): атрезия заднего прохода, пищевода, двенадцатиперстной и прямой кишок, трахеопищеводный свищ, гипоплазия лёгких, дисплазия лучевой кости, шестипалость, гипоплазия бедренной кости, аномальное расположение большого пальца кисти, ДМЖП, агенезия почек, атрезия мочеиспускательного канала и гидронефроз, дефекты позвонков (полупозвонки) • Синдром VACTERL и гидроцефалия (314390, À или r ). Сочетание синдрома VAСTERL и гидроцефалии • Дизостоз позвонково-рёберный с атрезией заднего прохода и урогенитальными аномалиями (271520, r ): атрезия заднего прохода, мочеполовые аномалии, единственная пупочная артерия, выраженная дисплазия рёбер и позвонков, необычная форма грудной клетки.
Классификация • Атрезии •• Клоакальная форма (у девочек)* ••• пузырная ••• вагинальная •• Со свищами ••• в мочевую систему у мальчиков (в мочевой пузырь и мочеиспускательный канал)* ••• в половую систему у девочек (матку*, влагалище*, преддверие влагалища) ••• на промежность у мальчиков и девочек (у мальчиков также на мошонку и половой член) •• Без свищей ••• атрезия заднего прохода и прямой кишки* ••• атрезия заднепроходного канала ••• прикрытое заднепроходное отверстие ••• атрезия прямой кишки при нормально развитом заднем проходе • Примечание. Звёздочкой (*) отмечены высокие формы атрезии (надлеваторные, слепой мешок прямой кишки расположен выше 2–2,5 см от кожи). Все остальные относят к низким (подлеваторные).
Клиническая картина
• Обычно выявляют при первичном осмотре новорождённого в родильном доме.
• Если осмотр ребёнка после рождения по каким-либо причинам не был произведён, то к концу суток новорождённый начинает беспокоиться, появляются обильное срыгивание, рвота содержимым желудка, затем — жёлчью, а в поздние сроки — меконием, постепенное вздутие живота. Меконий и газы не отходят. Развивается картина низкой кишечной непроходимости.
• Физикальное исследование в первые часы после рождения устанавливает вид атрезии и её высоту •• Прикрытое анальное отверстие — наиболее лёгкая форма низкой атрезии. На месте заднепроходного отверстия выявляют полупрозрачную мембрану, через которую просвечивает заполненная меконием прямая кишка •• Атрезия анального канала: также относят к разряду низких. На месте заднепроходного отверстия обнаруживают незначительное вдавление пигментированного участка кожи. При надавливании на него ощущают баллотирование (низкое расположение прямой кишки) •• Атрезия анального канала и прямой кишки: относят к высоким формам атрезий. Промежность обычно уменьшена в размерах, недоразвита. Нередко недоразвит или отсутствует копчик, иногда — крестец. На месте заднепроходного отверстия кожа чаще всего гладкая •• Атрезия прямой кишки (изолированная) может быть высокой и низкой. Заднепроходное отверстие с хорошо сформированным наружным сфинктером расположено на обычном месте. Для установления диагноза достаточно ввести катетер через заднепроходное отверстие или провести пальцевое исследование •• Свищ в половую систему бывает исключительно у девочек. Основной признак — выделение мекония, а затем кала и газов через половую щель •• Свищ в мочевую систему (мочевой пузырь, мочеиспускательный канал) возникает почти исключительно у мальчиков. Основной признак — отхождение мекония и газов через наружное отверстие мочеиспускательного канала. При расположении свища выше сфинктера мочевого пузыря меконий отходит только во время мочеиспускания (моча, окрашенная меконием) •• Клоакальная форма атрезии — наиболее сложный аноректальный порок развития. Во время осмотра обнаруживают отсутствие заднепроходного отверстия. На месте, где должны быть наружные отверстия мочеиспускательного канала или влагалища, находится одно отверстие — выход клоаки, в которую открываются мочеиспускательный канал, влагалище и прямая кишка. Анатомические формы клоаки многообразны, поэтому необходимо детальное обследование •• Свищ на промежность возникает у мальчиков и девочек. Диагностика основана на наружном осмотре — отхождение мекония и газов из «нетипичного места» •• Сочетанные пороки развития в разнообразных комбинациях (аплазия почки, мегауретер, гипоспадия, удвоение почки и мочеточника и др.) часто возникают при атрезиях заднего прохода и прямой кишки.
Методы исследования • Тщательный осмотр промежности • Зондирование прямой кишки • УЗИ • Рентгенография по Вангенстину проводят через 12–18 часов (после заполнения прямой кишки воздухом). Место естественного расположения заднепроходного отверстия маркируют рентгеноконтрастным предметом (дробинка, небольшое количество сульфата бария и т.п.). Ребёнка заворачивают в пелёнки, оставляя ноги открытыми, помещают под рентгеновский экран и опускают вниз головой. По расстоянию между слепым концом кишки (газовый пузырь) и меткой судят о высоте атрезии • Катетеризация мочеиспускательного канала — диагностика свища в его мембранозной части • Уретроцистография облегчает диагностику свища в мочевую систему • Лапароскопия показана для уточнения состояния внутренних половых органов.
ЛЕЧЕНИЕ
Методы хирургических вмешательств • Одномоментная радикальная операция по методике Пена • При противопоказаниях к одномоментной радикальной операции или при невозможности её выполнения накладывают колостому.
Противопоказания к одномоментной радикальной операции • Тяжёлые сочетанные пороки развития • Сопутствующие заболевания • Высокая атрезия прямой кишки у ребёнка с недоношенностью II–IV степени.
Послеоперационное ведение • Ребёнка помещают в обогреваемый кювез в положении на спине. Ноги разводят, сгибают в коленных суставах и подтягивают к животу, фиксируя повязкой в положении разведения. Такое положение сохраняют в течение 5–10 дней • Туалет промежности проводят несколько раз в день, после каждого физиологического отправления • Катетер из мочевого пузыря удаляют на 2 день, а если у ребёнка была уретральная фистула, катетер оставляют на 3–5 дней • Швы в области созданного заднего прохода снимают на 10–12 дни • Кормление ребёнка после промежностной проктопластики назначают с первого дня по обычной возрастной схеме, а после брюшно-промежностной проктопластики назначают парентеральное питание; к 8 сут больной начинает получать обычное для его возраста питание • Назначение антибиотиков, физиотерапии • Для профилактики сужения заднего прохода или его устранения проводят бужирование (начинают с 15–20 дня, продолжают в течение 3–4 мес, а при необходимости и дольше).
Прогноз. Без оперативного вмешательства больной погибает спустя 4–6 дней после рождения.
МКБ-10 • Q42 Врождённые отсутствие, атрезия и стеноз толстого кишечника • Q43 Другие врождённые аномалии [пороки развития] кишечника
Примечания: VATER — Vertebral defects, Anal atresia, Tracheoesophageal fistula, Esophageal atresia, Radial dysplasy; VACTERL — Vertebral anomalies, Anal atresia, Cardiac malformations, Tracheoesophageal fistula, Esophageal atresia, Renal anomalies, Limb anomalies
Атрезия влагалища

При этом функционирование и структура прочих органов женской репродуктивной системы и наружных половых органов осуществляется без отклонений. Характеризуется атрезия тем, что стенки влагалища зарастают фиброзной тканью, которая закупоривает полость, затрудняя выход менструальной крови и существенно осложняя половую жизнь.
Различаются 2 основных типа атрезии: первичная и вторичная атрезия влагалища. Что касается первичной формы, то она является врожденным отклонением, тогда как вторичная образуется в ходе жизни и обусловлена, в том числе внешними факторами. В зависимости от локализации уплотнения атрезия делится на верхнюю, среднюю и нижнюю. По степени зарастания влагалища атрезия может разделяться на полную или частичную. Свищевая атрезия влагалища обусловлена наличием отверстия в его перегородке. Данное заболевание редкое — им страдают менее 1% женщин.
Клинические проявления
Первичная форма атрезии проявляется после наступления первых менструаций у девочки. Ее появление сопровождается усиливающимися резкими болями в нижней брюшной полости, при этом менструального кровотечения не происходит. Образование атрезии в самом влагалище обусловливает скопление в его полости всех менструальных кровяных выделений, такое клиническое проявление называется гематокольпос. Скопление кровяной массы в полоcти влагалища является причиной постоянных болей в области образовавшейся атрезии.
Очень часто врожденная атрезия может сопровождаться агнезией мочевой системы и полной или же свищевой атрезией анального канала. Так как отсутствует возможность выхода менструальных кровотечений, может возникать ложная аменорея, нередко сопровождающаяся зудом полости влагалища из-за недоступности оттока секретных выделений и развития дисбактериоза.
Развившаяся атрезия делает сексуальный контакт частично или полностью невозможным для женщин репродуктивного возраста в виду того, что половой акт сопровождается острыми болевыми ощущениями. Причем при данной патологии и наступление беременности становится невозможным.
В случае свищевой формы патологии возможно еще появление инфекций, приводящих к развитию циклических гнойных выделений — пиокольпоса. В условиях закупорки выводящего отверстия в перегородке влагалища быстрыми темпами развивается пиометра, пиосальпинкс и гнойный рефлюкс, освобождающийся в брюшную полость.
Атрезия у младенцев
В отдельных случаях атрезия может диагностироваться также у новорожденных, однако только в случае, когда в результате влияния материнских эстрогенов происходит наполнение и слишком сильное растяжение полости влагалища слизистыми выделениями (такая патология у ребенка называется мукокольпос). Часто такое заболевание обнаруживается случайно в результате обследования ребенка при беспокойстве во время мочеиспускания или в случае обнаружения крупного новообразования в полости живота. Чрезмерное растяжение влагалища при мукокольпосе нередко становится причиной деструкции мочевыводящих путей.
Вызываемые осложнения
Осложнениями, связанными с атрезией влагалища, могут быть развивающиеся восходящие инфекции, перитонит, сепсис, слипание и повторное сращивание стенок влагалища.
При инфекционном осложнении может происходить выброс зараженной крови в брюшную полость и вероятно развитие перитонита. В редких случаях, если атрезия влагалища также сочетается с непроходимостью труб, происходит разрыв матки и истечение всего содержимого в брюшную полость.
При завышенной атрезии влагалища в ходе вагинопластики вероятны случайные ранения стенок матки, прямой кишки или мочевого пузыря хирургическими инструментами.
Очень часто осложнение при атрезии влагалища выражается в форме слипания стенок полости и чрезмерного рубцевания слизистой, что приводит к образованию повторной атрезии.
Профилактика атрезии влагалища
Для того чтобы снизить риск образования первичной атрезии влагалища у плода беременной женщины, необходимо обеспечить такую подготовку к беременности и ее протекание под надзором гинеколога и прочих врачей-специалистов, что позволит предупредить и исключить возникновение неблагоприятных внутриутробных факторов и их влияние на развитие плода. В этом случае важно проверить гормональный фон женщины и провести верную гормональную терапию, чтобы снизить риск развития у новорожденного мукокольпоса. Также рекомендуется проверяться у венеролога, чтобы исключить влияние половых инфекций на развитие плода и исключить этот фактор формирования атрезии влагалища.
Средствами профилактики приобретенной (вторичной) атрезии влагалища могут быть различные меры, осуществляемые как со стороны врачей, так и со стороны самой женщины. В первую очередь женщине необходимо периодическое наблюдение у гинеколога и прочих специалистов, что позволит своевременно обнаружить повреждения полости влагалища, инфекции, вылечить кольпиты, язвы.
Немаловажным со стороны врачей является предельная осторожность при гинекологических осмотрах и хирургических вмешательствах, в том числе обеспечение нетравматичного проведения родов или прерывания беременности. Со стороны женщины необходимо отказаться от частых спринцеваний, собственного вмешательства, интенсивных механических и лекарственно-химических воздействий на влагалище. Рекомендуется для девочек, перенесших какие-либо инфекции, обязательное регулярное посещение детского гинеколога.
Причины развития
Причины возникновения и развития атрезии влагалища могут быть очень разными. Они зависят также от формы атрезии.
Причины первичной атрезии
Первичная атрезия обусловлена отклонениями в утробном развитии плода, возникшими в результате разнообразных неблагоприятных факторов (например, половыми инфекциями в материнском организме: герпес, папилломавирусная инфекция, микоплазмоза, уреаплазмоза). В результате у новорожденной девочки будет отсутствовать объединение мюллеровых протоков с мочеполовым синусом.
Почему возникает вторичная атрезия
Вторичная атрезия влагалища чаще всего возникает как результат механических повреждений полости (во время родов, при операциях), воздействия химических веществ в ходе лечения, частых воспалительных процессов. Часто атрезия может развиться после перенесенных детских инфекций (дифтерии, скарлатины, паротита и прочее), осложнения таких заболеваний приводят к образованию воспалительных слипаний в полости влагалища.
Диагностика атрезии влагалища
Чтобы определить наличие атрезии влагалища используются такие методы, как:
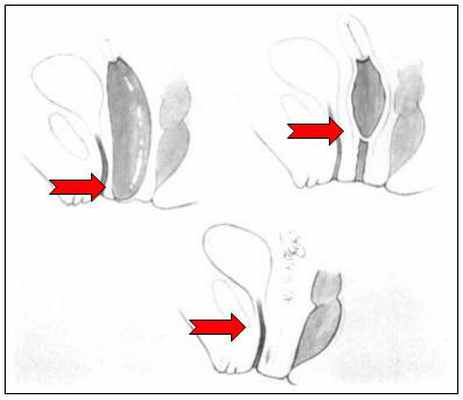
При обследовании на гинекологическом кресле врач может обнаружить гематокольпос, нависшее куполообразное образование, которое выбухает в половую щель. Если высоко расположенная матка увеличена в размерах и болезненна, то ректоабдоминальное исследование помогает обнаружить это, что является характерным признаком атрезии влагалища. Для того, чтобы спланировать ход проведения и параметры вагинопластики, необходимо зондирование, с помощью которого определяется объем влагалища и уровень его зарастания.
Одновременно с этим, чтобы назначить надлежащую антибактериальную терапию, проводится взятие мазка из половых путей и проведение его бактериологического исследования под микроскопом.
В результате проведения УЗИ могут быть выявлены пиометра (гематометра) и пиосальпинкс (гематосальпинкс), их параметры, размеры и локализация. В случае гематокольпоса небольших размеров эффективнее проведение МРТ органов области малого таза. Реже при атрезии влагалища проводят диагностическую лапароскопию и контрастную рентгенографию влагалища выше его закупорки.
Если наблюдается сильная задержка мочи или пиурия при свищевом пиокольпосе, то рекомендуется урологическая консультация и обследование.
Лечение атрезии влагалища
Атрезия влагалища устраняется только хирургическим путем. Производится вагинопластика, хирургическое удаление срастания влагалищной трубки и восстановление ее проходимости.
В ходе операции производится вскрытие влагалищной перегородки, опорожняется через цервикальный канал гематометр или пиокольпос (гематокольпос). Когда влагалище освобождается от накопленных кровяных выделений и после промывания антисептиками, перегородка устраняется ножницами до самых стенок влагалища. По краям получившуюся рану циркулярно ушивают узловатыми швами (кетгутом), чтобы восстановить проходимость, объем и форму влагалища. В восстановленное влагалище помещают стерильный тампон, пропитанный вазелиновым маслом.
В случае скопления кровяной массы в фаллопиевых трубах в первую очередь в ходе операции проводится лапаротомия (брюшностеночное чревосечение) и устранение гематосальпинкса, далее влагалищным путем осуществляется опорожнение гематокольпоса. После операции показана антибактериальная терапия.
После нейтрализации и устранения атрезии влагалища пациентке рекомендовано гинекологическое наблюдение и ведение регулярной половой жизни. Если высоковероятно повторное образование атрезии влагалища, целесообразно периодическое проведение кольпоэлонгации влагалища (бужирования).
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Кожный кольпопоэз при атрезии влагалища после лучевой терапии

Г., 32 лет, поступила 28/III 1969 г. по поводу атрезии влагалища. В 1961 г. ей была произведена простая экстирпация матки с придатками (диагноз: хорионэпителиома матки с метастазом на передней стенке влагалища). В послеоперационном периоде, протекавшем без осложнений, она получила полный курс сочетанной лучевой терапии. Все последующие годы была на амбулаторном наблюдении. В 1963 г., ввиду появившегося в культе влагалища уплотнения, получила курс рентгенотерапии. Начиная с 1968 г. стала чувствовать боли и неудобство при половых сношениях. За последнее время боли при половых сношениях значительно усилились, что и заставило обратиться в клинику.
Ключевые слова
Полный текст
Образование искусственного влагалища при полном заращении его на почве лучевой терапии представляет практический интерес, но почти не освещено в литературе. Поэтому приводим собственное наблюдение.
Г., 32 лет, поступила 28/III 1969 г. по поводу атрезии влагалища. В 1961 г. ей была произведена простая экстирпация матки с придатками (диагноз: хорионэпителиома матки с метастазом на передней стенке влагалища). В послеоперационном периоде, протекавшем без осложнений, она получила полный курс сочетанной лучевой терапии. Все последующие годы была на амбулаторном наблюдении. В 1963 г., ввиду появившегося в культе влагалища уплотнения, получила курс рентгенотерапии. Начиная с 1968 г. стала чувствовать боли и неудобство при половых сношениях. За последнее время боли при половых сношениях значительно усилились, что и заставило обратиться в клинику.
Наружные половые органы без особенностей, вход во влагалище ведет в небольшое (1,5 см) углубление, которое заканчивается слепо и никаких отверстий не содержит. При надавливании пальцем в этой области отмечается резкая болезненность. При исследовании через прямую кишку на месте влагалища и в малом тазу никаких образований не выявлено. В проекции влагалища рубцовых уплотнений нет.
Решено сделать искусственное влагалище по принятой в клинике методике 1 ).
Операция произведена 15/IV 1969 г. под местной инфильтрационной анестезией. Следует отметить, что ткани на месте влагалища довольно легко расслоились, и образовался канал длиной 10 см. В глубине его обнаружилась белесоватая плотная перепонка — рубец культи влагалища. На стенках раневого канала слизистой оболочки влагалища не обнаружено. Таким образом, можно с уверенностью говорить о заращении влагалища, а не о склеивании его стенок. В канал с помощью пластмассового каркаса введены кожные лоскуты толщиной 0,5 мм, снятые дерматомом с наружной поверхности левого бедра.
Послеоперационное течение без осложнений, мочеиспускание самостоятельное, стул на 5-й день с клизмой. Каркас удален на 9-й день, приживление кожных лоскутов полное. В дальнейшем — ежедневный туалет влагалища спринцеванием с риванолом и смазыванием 1% синтомициновой эмульсией; ношение пластмассового пеллота. На донорскую рану на 2-й день была наложена повязка с 1% синтомициновой эмульсией, отошедшая самостоятельно на 10-й день ввиду полной эпителизации раны.
При выписке (на 37-й день) влагалище длиной 10 см, свободно пропускает два пальца, стенки тонкие, податливые, безболезненные. Влагалищные зеркала входят свободно, дефектов на стенках нет, цвет их в верхней части розоватый, а в нижней — белесоватый. Отмечается болезненность малых половых губ.
Разрешены половые сношения. Для предупреждения стриктуры влагалища рекомендовано продолжать планомерное ношение пеллота.
Последующие осмотры — через 2,5—4,5—8 и 12 месяцев со дня операции. Самочувствие хорошее. Половые сношения совершаются нормально. Пеллот пациентка вставляет 1 раз в неделю на ночь. И при половых сношениях, и при введении пеллота ощущает боли в области преддверия влагалища, но менее интенсивные, чем до операции.
Итак, применив кожный кольпопоэз у женщины с атрезией влагалища после лучевой терапии, мы добились хорошего анатомического и функционального эффекта. Каких- либо сужений или рубцовых изменений, о которых так много говорят противники кожного кольпопоэза, даже в условиях облученных тканей не возникло. Однако не была полностью устранена болезненность в области преддверия влагалища. Вначале предполагалось, что она возникает от пространственного несоответствия органов при половом сношении, и создание искусственного влагалища ее устранит. Но, как выяснилось в дальнейшем, эта болезненность сохранилась даже при хорошо функционирующем искусственном влагалище и при отсутствии видимых изменений тканей. Вероятно, причиной ее являются какие-то изменения в тканях, возникшие на почве облучения. В настоящее время применяются анестезирующие мази.
Атрезия влагалища
Атрезия влагалища
МКБ-10 коды
Описание
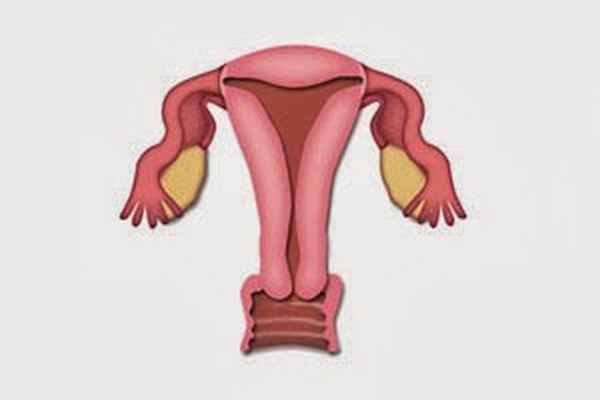
При атрезии влагалища происходит его заращение фиброзной тканью, при этом наружные половые органы, матка (шейка и тело), трубы и яичники сформированы и функционируют правильно. Атрезия влагалища нарушает отток менструальной крови и делает затруднительной половую жизнь.
Атрезия влагалища может носить приобретенный или врожденный характер. По локализации заращения влагалищагинекология выделяет полную и частичную формы атрезии влагалища в его нижнем, среднем или верхнем отделе. При наличии отверстия в перегородке влагалища говорят о свищевой форме атрезии. Популяционная встречаемость атрезии влагалища составляет 2 — 4 случая на 10 000 женщин.
Причины
Этиология атрезии влагалища мультифакторная. Врожденная атрезия влагалища является следствием неправильного внутриутробного формирования мюллеровых протоков, не слившихся с урогенитальным синусом в результате различных неблагоприятных факторов ( ЗППП у матери – микоплазмоза, трихомониаза, генитального герпеса, уреаплазмоза, папилломавирусной инфекции и ).
Вторичные (приобретенные) атрезии могут развиваться после операционных и родовых травм влагалища, частых воспалений (кольпитов), спринцеваний концентрированными дезрастворами, осложненных медицинских манипуляций. Нередко приобретенные атрезии возникают после перенесенных инфекционных заболеваний детского возраста – паротита, скарлатины, дифтерии и , осложняющихся слипчивым воспалением влагалища.
Клиническая картина
При первичной форме атрезии влагалища с приходом менархе у девочки возникают регулярно повторяющиеся резкие боли внизу живота, однако наружного менструального кровотечения не наступает. В зависимости от локализации атрезии кровь может скапливаться и растягивать стенки влагалища (гематокольпос), матки (гематометра), фаллопиевых труб (гематосальпинкс). Для гематокольпоса характерны ноющие боли, а гематометры - спастические, иногда сопровождающиеся потерей сознания.
Реже атрезия влагалища может диагностироваться у младенцев, когда вследствие стимуляции цервикальных и влагалищных желез материнскими эстрогенами развивается мукокольпос – заполнение и перерастяжение влагалища слизистым секретом. Мукокольпос чаще обнаруживается случайно при жалобах на беспокойство ребенка при мочеиспускании или при выявлении объемного образования в брюшной полости. Значительное растяжение влагалища при его атрезии может приводить к гидронефротической трансформации верхних мочевыводящих путей.
Врожденная атрезия влагалища в ряде случаев сочетается со свищевой или полной и атрезией анального отверстия и агенезией мочевой системы.
Кроме ложной аменореи атрезия влагалища может сопровождаться влагалищным зудом, возникающим вследствие отсутствия оттока секрета наружу, развитием дисбактериоза и кольпита.
У женщин, ведущих половую жизнь, в зависимости от уровня атрезии влагалища, сексуальный контакт невозможен или затруднен ввиду дискомфорта либо выраженных болей при сношении. Атрезия влагалища препятствует наступлению беременности и течению физиологического родового акта (если формирование вторичной атрезии произошло на фоне беременности).
Свищевая атрезия влагалища при развитии восходящей инфекции может осложняться пиокольпосом, что проявляется периодически возникающими выделениями гнойного характера. Нередко при ректо-абдоминальном исследовании или в процессе противовоспалительной терапии происходит опорожнение пиокольпоса.
В случае отсутствия дренирующего отверстия в перегородке влагалища наступает быстрое развитие пиометры, пиосальпинкса и рефлюкса гноя в свободную брюшную полость. При этом стремительно нарастают фебрилитет, явления «острого живота», ухудшение самочувствия. Подчас развитие восходящей инфекции происходит столь стремительно, что даже проведение экстренной кольпотомии не предотвращает развитие пельвиоперитонита и перитонита.
Ассоциированные симптомы: Боль в гениталиях у женщин. Боль во влагалище.
Диагностика
Для распознавания атрезии влагалища в гинекологии используется ректо-абдоминальное исследование, УЗИ (МРТ) малого таза, зондирование влагалища (для определения уровня атрезии).
При гинекологическом осмотре на кресле гинеколог может увидеть гематокольпос, выбухающий в половую щель в виде купола. Ректо-абдоминальное исследование при атрезии влагалища позволяет обнаружить высоко расположенную, увеличенную и резко болезненную матку и трубы. Путем зондирования определяется глубина влагалища и уровень атрезии, что важно для планирования пластики влагалища.
Бактериологическое и микроскопическое исследование мазка из половых путей позволяет определиться с адекватной антибактериальной терапией.
С помощью УЗИ выявляются гематометра (пиометра) и гематосальпинкс (пиосальпинкс), их размеры и уровень локализации. При гематокольпосе малых размеров целесообразнее проведение МРТ органов малого таза. Иногда при атрезии влагалища прибегают к диагностической лапароскопии и вагинографии (контрастной рентгенографии влагалища выше его обструкции).
При острой задержке мочи либо пиурии в случае свищевого пиокольпоса показаны консультация уролога и урологическое обследование.
Лечение
При атрезии влагалища требуется хирургическое устранение срастания влагалищной трубки и восстановлении ее проходимости – вагинопластика.
В процессе операции производится вскрытие перегородки влагалища, опорожнение пиокольпоса (гематокольпоса) или гематометры через цервикальный канал. После освобождения влагалища от скопившейся крови и промывания антисептиками перегородку иссекают ножницами до стенок влагалища. Края образовавшейся раны циркулярно ушивают кетгутом, обеспечивая проходимость, емкость и форму влагалища. В сформированное влагалище устанавливают стерильный тампон с вазелиновым маслом.
При скоплении крови в фаллопиевых трубах первым этапом операции проводится брюшностеночное чревосечение и удаление гематосальпинкса, затем влагалищным путем производится опорожнение гематокольпоса. В постоперационном периоде проводится антибактериальная терапия.
После устранения атрезии влагалища женщине показано наблюдение у гинеколога, ведение регулярной половой жизни. При угрозе повторной атрезии влагалища периодически проводится бужирование влагалища (кольпоэлонгация).
Возможные осложнения
При пиогематометре и пиогематосальпинксе может происходить заброс инфицированной крови в брюшную полость с развитием перитонита. В редких случаях при атрезии влагалища, сочетающейся с непроходимостью труб, случается разрыв матки и истечение ее содержимого в брюшную полость.
При высокой атрезии влагалища в ходе пластики влагалища не исключается ранение стенок матки, мочевого пузыря или прямой кишки.
Одним из частых осложнений патологии является чрезмерное рубцевание слизистой с развитием повторной атрезии влагалища.
Профилактика
Предупреждение первичной атрезии влагалища должна включать адекватную подготовку и ведение беременности у женщин, исключение неблагоприятных внутриутробных влияний на эмбриогенез.
Профилактика вторичной атрезии влагалища предусматривает своевременное лечение кольпитов, осторожное проведение гинекологических манипуляций ( прерывание беременности), нетравматичное ведение родов, отказ от частых спринцеваний После перенесенных детских инфекций девочку рекомендуется показать детскому гинекологу.
Аномалии развития половых органов
Внутриутробное формирование половых органов
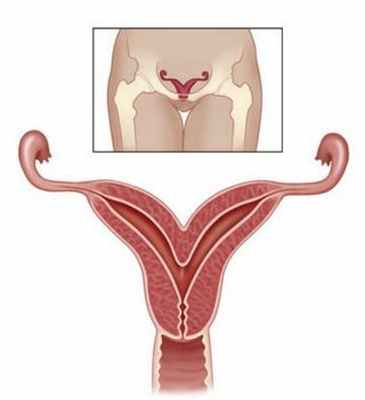
Органы мочеполовой системы формируются из мочеполовой складки, закладывающейся уже на 2 неделе внутриутробного развития. На 4-5 неделе из складки образуются два женских (мюллеровых) протока, которые затем при слиянии на 7-11 неделе образуют шейку матки и влагалище, на 13-14 – матку и маточные трубы.
Полость матки первоначально представлена двумя маточно-влагалищными полостями, разделенными срединной перегородкой. К 16 неделе внутриутробного развития эта перегородка постепенно рассасывается: изначально двурогая матка принимает седловидную форму, а потом – нормальную, грушевидную однополостную. В возрасте от 1 до 7 лет размеры матки значительно не меняются. Шейка матки в этом возрасте четко не дифференцируется.
Двурогая и седловидная матка
В случаях незавершенности процессов формирования матки к моменту рождения она может остаться либо двурогой, либо иметь некоторую степень расщепления: уплощение дна, слабое расхождение дна на два рога. Во всех случаях форма матки в разрезе напоминает седло. Аномалии матки нередко сочетаются с пороками мочевыделительной системы и узким тазом.
Причинами нарушения эмбриогенеза являются различные повреждающие факторы, которые воздействуют во время беременности на плод:
- авитаминоз,
- эндокринная патология (тиреотоксикоз, сахарный диабет) и пороки сердца у мамы,
- инфекционные заболевания (корь, грипп, краснуха, сифилис, токсоплазмоз),
- интоксикации (алкогольная, никотиновая, наркотическая, лекарственная, химическая).
Пороки развития матки выявляется, как правило, случайно. О наличии врожденной патологии женщина может не догадываться. При выраженной деформации дна матки нередко наблюдается первичное бесплодие, которое и заставляет пациентку обратиться к врачу. Стандартное гинекологическое исследование при седловидной и двурогой матке малоинформативно. В диагностике врожденных аномалий матки решающая роль отводится инструментальным исследованиям – УЗИ органов малого таза, гистероскопии, гистеросальпингографии, магнитно-резонансной томографии (МРТ). При обнаружении порока для восстановления нормальной анатомии матки применяется хирургическое лечение. После исправления врожденного дефекта шансы зачать и выносить малыша резко увеличиваются.
Незначительная седловидная деформация не препятствует наступлению зачатия. Но, тем не менее, во время беременности может выявляться: патология плаценты (боковое или низкое расположение, предлежание плаценты, преждевременная отслойка), неправильное положение плода, преждевременные роды, слабость или дискоординация родовой деятельности. Анатомическая и функциональная неполноценность матки может провоцировать послеродовые кровотечения.
Отсутствие влагалища
Вследствие недостаточного развития нижних отделов мюллеровых проходов влагалище может отсутствовать полностью или частично (аплазия) - синдром Майера-Рокитанского-Кюстера-Хаузера. Матка и маточные трубы при этом также имеют неправильное строение. Кроме того, при аплазии влагалища нередко отмечаются нарушения закладки мочевыделительной системы (почек, мочеточников и мочевыделительного канала) и позвоночника.
Несмотря на то, что возникновение данного порока обусловлено генетической предрасположенностью, женщины с такой патологией имеют типичный набор хромосом (46, XX). У них правильно сформированы наружные половые органы, развиты вторичные половые признаки, имеются нормальные яичники. Заболевание характеризуется аменореей, половая жизнь становится невозможной. При осмотре выявляют полное отсутствие или недоразвитие влагалища и нередко матки. Для окончательного установления диагноза применяют УЗИ органов малого таза и почек, которое позволяет выявить изменения в строении органов мочеполовой системы. Для определения вида порока используют МРТ.
Лечение аплазии влагалища проводится хирургическим путем посредством лапароскопии. Влагалище создают искусственно из кожного лоскута, брюшины малого таза, участка сигмовидной или прямой кишки, а также используют аллопластические материалы. Сегодня появились первые данные американских ученых об искусственно выращенном из собственных клеток пациентки и пересаженном влагалище (Raya-Rivera A.M. et al., 2014). В том случае, если у женщины имеется свое рудиментарное влагалище, возможно его бужирование с помощью специального устройства.
Заращение влагалища
Вследствие воспалительного процесса в период внутриутробного развития может возникнуть атрезия влагалища — полное или частичное заращение нормально сформированного влагалища. При этом наружные половые органы, матка, шейка, трубы и яичники развиты и функционируют правильно.
Из-за атрезии влагалища после полового созревания нарушается отток менструальной крови из матки, половая жизнь становится невозможной или затруднительной. У таких пациенток периодически возникают резкие боли внизу живота, однако наружного менструального кровотечения не наступает.
Врожденная атрезия влагалища часто сочетается с заращением анального отверстия и/или недоразвитием органов мочевой системы. Осложнениями данной патологии могут стать: развитие восходящей инфекции, перитонит, сепсис, повторное сращение стенок влагалища. Атрезия влагалища препятствует наступлению беременности и нормальному течению родов.
Данный порок диагностируется при гинекологическом обследовании, зондировании влагалища, УЗИ и МРТ малого таза. Лечение исключительно оперативное – восстановление полноценного влагалища.
Перегородка влагалища
При нарушении внутриутробного слияния мюллеровых протоков может образоваться перегородка во влагалище. Если она расположена продольно, то чаще не препятствует половой жизни и наступлению беременности, однако в редких случаях во время родов может помешать продвижению предлежащей части ребенка.
Поперечные перегородки, наоборот, сужают просвет влагалища, что после полового созревания может стать причиной отсутствия месячных. В результате у девушки скопившаяся выше перегородки кровь растягивает верхнюю часть влагалища, наполняет матку (гематометра), маточные трубы (гематосальпинкс), попадает в малый таз, что провоцирует возникновение резких болей внизу живота.
Наличие перегородки влагалища требует оперативного вмешательства, если она препятствует оттоку менструальной крови или рождению плода. В последнем случае возможно ее рассечение непосредственно в родах.

Атрезия девственной плевы
Атрезией называют полное отсутствие отверстия девственной плевы (гимен). Такой порок проявляется аменореей, так как из-за преграды на уровне гимена кровь не может выйти из влагалища. Она скапливается, растягивая стенки вагины, далее может заполнять полость матки и маточных труб, проникать в малый таз аналогично тому, как это происходит при наличии поперечной перегородки влагалища.
У девушки с атрезией гимена после наступления половой зрелости отсутствуют месячные. При этом периодически возникают тянущие и схваткообразные боли внизу живота, слабость и головокружение, обусловленные скоплением крови во влагалище, матке, маточных трубах и малом тазу.
При осмотре наружных половых органов можно обнаружить выпячивающуюся кнаружи девственную плеву синеватого цвета из-за просвечивающей крови. Окончательный диагноз устанавливается на основании данных УЗИ органов малого таза, которое позволяет обнаружить скопившуюся в полостях гениталий кровь. При атрезии девственной плевы проводится хирургическое лечение - крестообразное рассечение гимена или частичное иссечение.
В настоящее время можно устранить практически любую врожденную аномалию половых органов, восстановить менструальную и репродуктивную функцию женщины. Главное, своевременно обратиться к опытным специалистам
Читайте также:
