Лучевые признаки атрофии эндометрия
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
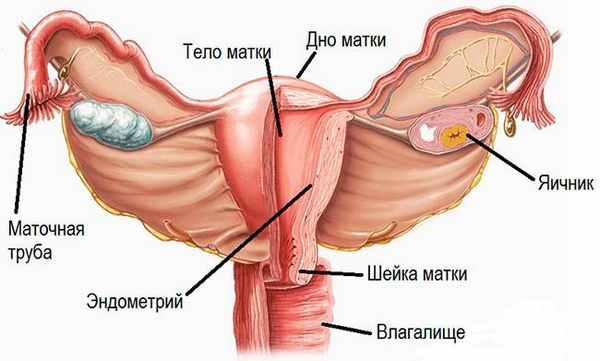
Рак матки – онкологическое заболевание, поражающее важный орган репродуктивной системы женщины. Матка – это женский половой орган, отвечающий за детородную функцию, располагающийся в нижней части живота, и его основная часть прикрыта брюшной оболочкой. Матка может менять свое положение отличительно от оси таза, его подвижность зависит от наполненности рядом прилегающих органов, таких, как прямая кишка и мочевой пузырь.
Внутри структура органа состоит из периметрия, миометрия и эндометрия. В зависимости от наступления беременности или менструации меняется толщина эндометрия, которая отторгает поверхностный слой, а базальный слой отвечает за восстановление. Размножение раковых клеток может происходить именно в структуре матки и образовывать опухоли.
Опухоль – это новообразование, поражающее церебральные ткани и клетки.
Рак матки – это злокачественное образование, представляющее угрозу жизни женщины. Опасность таких опухолей в скрытых течениях заболевания и его распространение по лимфатическим сосудам к другим важным жизненоважным органам.
Рак тела матки – распространенное злокачественное заболевание, поражающее тело матки. Имеет 2 типа патогенеза.
Первый тип характерен для опухолей, возникающих у женщин молодого возраста. Такой тип развития заболевания происходит на фоне гормонального сбоя или увеличения эндометрия.
Второй тип более сложен, так как возникает у пациенток старшего возраста, когда происходят атрофические процессы с тканями органа и выделения гормона эстрогена активно снижается.
Также выделяется саркома матки – это рак матки, образующийся в мышечной и соединительной ткани.
Рак матки - симптомы и признаки
Признаками заболевания является необъяснимые влагалищные кровотечения. Во время постменопаузы при нормальном течении жизни кровянистых выделений быть не должно и их появление является первым признаком тяжелого заболевания. В репродуктивном возрасте нарушение цикла менструации может являться важным симптомом.
Также обильные белые выделения, или бели, которые могут сопровождаться сильными болезненными ощущениями тоже могут являться симптомами, особенно если проявляется гнойный или кровянистый характер, своевременное обращение к врачу помоет диагностировать рак матки.
Также к симптомам относится:
- болезненные и тянущие ощущения внизу живота,
- дискомфорт и сдавленность при мочеиспускании,
- боль во время полового акта.
Такие симптомы могут являться признаками различных заболеваний, но ранняя диагностика поможет найти проблему и лечение без серьезных поражений организма.
Рак матки - стадии
Эффективность лечения онкологии матки зависит от выявленной стадии заболевания. Различают четыре стадии развития опухоли:
- опухоль находится в пределах тела матки;
- рак распространяется на шейку матки;
- опухоль поражает лимфоузлы и соседние органы;
- рак метостазируется в другие жизненоважные органы.
Изначально опухоль находится в матке и не выходит за её пределы. Далее, рак может выходить за область матки, но находиться в области малого таза. На последней стадии новообразование распространяется на прилегающие органы, а также за пределы брюшной полости через лимфатические сосуды и узлы. Рак тела матки может распространяться по лимфатическим и кровеносным сосудам к другим органам и тканям, поражая их.
Рак матки – диагностика
Первичное определение рака матки является консультация и осмотр врача гинеколога. Далее могут назначаться последующие анализы и исследования для определения стадии злокачественного заболевания и методов лечения.
Обследование врача онколога-гинеколога может включать:
- Взятие биопсии;
- УЗИ органов малого таза и брюшной полости;
- Гиистероскопия;
- Колькоскопия;
- МРТ,КТ;
- ПЭТ КТ.
Данные обследования помогают выявить заболевание на ранних стадиях заболевания и оценить возможность его метастазирования в другие органы. Взятие биоматериала для цитологического обследования раскрывает картину заболевания, и помогает подобрать правильное лечение.
В серьезных случаях с дополнением сопутствующих заболеваний или недоступности локализации для составления клинических рекомендаций требуется консультация врачей-генетиков.
Определение стадии раковой опухоли является важным фактором в лечении.
Рак матки – лечение
Если рак матки, возможно, обнаружить на начальных стадиях, то это определенно повысит шанс на положительный исход лечения путем хирургического вмешательства, лучевой терапии, гормонотерапии. Положительный исход возможен при назначении правильного лечения и соблюдения клинических рекомендаций.
Хирургическое вмешательство
Оперативное вмешательство подразумевает отсечение маточных труб, яичников, то есть органа в целом. Рак тела матки лечится только хирургическим вмешательством с использованием лапароскопической хирургии. Такая возможность позволяет избежать проблем с внешним видом разрезов и сохранить эстетический вид с эффективностью лечения.
Лучевая терапия
Лучевая терапия позволяет избежать возникновение метастазов и снизить риск возникновения рецидивов рака тела матки путем облучения раковых клеток. Лучевая терапия применяется врачами онкологами, как основной вид лечения или дополнено для эффективности устранения раковых опухолей после оперативного вмешательства и гармонотерапии.
Химиотерапия
Химиотерапия назначается, как один из этапов комбинированного лечения рака тела матки. При определении степени заболевания назначается терапевтическая программа, в которой назначается химиотерапия и другие этапы воздействия на раковую опухоль. Воздействие противоопухолевых препаратов на делящиеся клетки происходит под контролем состояния крови. В клинике назначается лечение и лабораторные исследования.
Реабилитация после лечения рака матки
Организм, подвергающийся лечению, требует восстановления. Кроме физической составляющей страдает и эмоциональный фон. Страх и отчаяние, как первичный ответ организма на диагноз, может сильно повлиять на состояние женщины. Рак матки лечится в клинике под наблюдением врачей с использованием всевозможных методов лечения и дальнейшем соблюдении клинических рекомендаций. К реабилитации относится лечебная физкультура, физиотерапия, определенные правила питания и создание благоприятной эмоциональной среды.
Диагностика и тактика ведения больных с гиперпластическим процессом в эндометрии в постменопаузальном периоде
Диагностика имеет важное значение. Современные методы визуализации позволяют точно определить характер паталогии и ее расположение в тканях организма. Наиболее точная диагностика рака выполняется с помощью ПЭТ КТ исследования.
В обзоре литературы обобщены данные исследований, свидетельствующих о большой медико-социальной значимости гиперплазии эндометрия. Особое внимание уделено особенностям диагностики и первичной профилактики рака органов репродуктивной системы в постменопаузе.
Проблема ранней диагностики гиперпластических заболеваний и рака эндометрия остается одной из наиболее актуальных в современной медицине, поскольку наблюдается неуклонный рост их числа у женщин в постменопаузе [1, 2, 10, 14, 18].
В настоящее время установлено, что в большинстве случаев рак эндометрия является вторичным и возникает вследствие злокачественной трансформации доброкачественных новообразований эндометрия. Так, Г.М. Савельева и В.Н. Серов [12] наблюдали переход доброкачественных новообразований эндометрия в рак у 79% женщин, Я.В. Бохман [1] - у 73%. Поэтому для его профилактики основное внимание должно быть сосредоточено в первую очередь на диагностике доброкачественных новообразований эндометрия.рак эндометрия.
В постменопаузе наблюдается большой спектр внутриматочной патологии: полипы эндометрия (55,1%), железистая гиперплазия (4,7%), атипическая гиперплазия (4,1%), аденокарцинома эндометрия (15,6%), атрофия эндометрия при кровяных выделениях (11,8%), субмукозная миома матки (6,5%), аденомиоз (1,7%), эндометриальная саркома (0,4%).
Классификация патологических состояний эндометрия [Бохман Я.В., 1985].
- Фоновые процессы: железистая гиперплазия, эндо-метриальные полипы.
- Предраковые заболевания: атипическая гиперплазия эндометрия (АГЭ).
- Рак эндометрия.
Железистая гиперплазия эндометрия
Железистая гиперплазия эндометрия (ЖГЭ) часто определяется у больных с ановуляторными маточными кровотечениями. Железистая и железисто-кистозная гиперплазия - по существу равнозначные процессы. Различие между ними состоит в наличии кистозно-расширен-ных желез при железисто-кистозной форме гиперплазии и отсутствии кист при железистой гиперплазии. Расширение просвета желез (без образования кист) наблюдается и при ЖГЭ. Поэтому считают, что принципиальной разницы между указанными видами гиперплазии не существует.
Важнее разделить ЖГЭ в зависимости от степени пролиферативных процессов. В связи с этим случаи резкого кистозного расширения желез, выстланных атрофи-ческим эпителием, следует относить не к гиперплазии, а к железисто-кистозной атрофии эндометрия. И, наоборот, если железы и строма находятся в состоянии пролиферации, то это истинный гиперпластический процесс, надежный маркер ановуляции и гиперэстрогении.
Эндо-метриальные полипы
Полипы эндометрия развиваются вследствие пролиферации желез базального слоя эндометрия. Полипы имеют ножку, состоящую из фиброзной и гладкомышеч-ной ткани, чаще располагаются в области дна и трубных углов матки. Различают следующие формы полипов эндометрия: железистые, железисто-фиброзные и фиброзные. Если железы полипа выстланы высокопризматическим эпителием пролиферативного типа, то они реагируют на эстрогенную стимуляцию и действие прогестерона подобно нормальному или гиперплазированному эндометрию.
Полипы с фиброзированной стромой, с железами, выстланными низкопризматическим эпителием, чаще гормононезависимы. Если в железах полипа находят ати-пию эпителия, следует ставить диагноз не аденоматозного полипа, а атипической гиперплазии в полипе [1]. Малигнизация эндометриальных полипов составляет 2-5%, но в постменопаузе число случаев малигнизации достигает 10%.
Aтипическая гиперплазия эндометрия
АГЭ может развиваться как в утолщенном (гиперпла-зированном), так и в истонченном (атрофическом) эндометрии и в полипах. Атипия может быть структурной, если она выражена в форме и расположении желез, а также клеточной, если она отмечается в клетках эпителия желез и стромы. АГЭ может быть локальной и диффузной. Микроскопическая картина АГЭ варьирует в зависимости от степени ее выраженности. Постоянно отмечается значительное преобладание железистых элементов над стро-мальными, чего не бывает при ЖГЭ. Но при АГЭ цитогенная строма между атипическими железами всегда сохранена, что отличает ее от высокодифференцированной аденокарциномы.
Выделяют 3 формы АГЭ: слабую, умеренную, тяжелую. Дискуссионным остается вопрос о правомерности диагноза «carcinoma in situ» эндометрия [7, 9, 14]. С точки зрения онкологов, тяжелая АГЭ эквивалентна современным представлениям о преинвазивном раке. Но гистологический диагноз «carcinoma in situ» при исследовании со-скобов проблематичен, так как тяжелую АГЭ трудно отличить от высокодифференцированной аденокарцино-мы. A. Hertig (1974) наблюдал развитие рака в 26,7% случаев слабой и в 81,8% умеренной АГЭ. Во всех случаях тяжелой формы АГЭ, которую он обозначал как carcinoma in situ», отмечено прогрессирование в инвазивный рак. По данным литературы [14, 17, 19], прогрессирование АГЭ в инвазивный рак отмечается в 20-50% наблюдений (в среднем 40%) на протяжении от 1 года до 13 лет, что определяет необходимость ее выявления и безотлагательного лечения.
Диагностика
В постменопаузе гиперпластические процессы в эндометрии (как доброкачественные, так и злокачественные) могут клинически проявляться кровяными выделениями из половых путей, контактными кровотечениями, но нередко протекают бессимптомно. Последнее служит предпосылкой для поздней диагностики предраковых и раковых процессов в эндометрии. При гинекологическом исследовании в начальных стадиях заболевания патологических изменений половых органов не наблюдается. По мере прогрессирования процесса отмечается небольшое увеличение размеров матки и ее более плотная консистенция. В дальнейшем присоединяется увеличение яичников с обеих сторон (кистозное их изменение). Иногда возникают гормонально-активные опухоли яичников. Инструментальная диагностика названных заболеваний достаточно сложна и точность выявления патологии эндометрия колеблется от 52 до 89% [2, 4, 5, 16]. Поэтому нередко имеет место неадекватная терапия и наблюдается высокая частота рецидивов заболеваний. В распоряжении клиницистов нет объективных, высокоинформативных, неин-вазивных методов, позволяющих своевременно диагностировать переход доброкачественного процесса в злокачественный. В связи с этим значительно возросло число больных раком эндометрия, которые ошибочно лечились по поводу гиперпластической патологии эндометрия.
Решающим методом диагностики патологических состояний эндометрия является гистологическое изучение полного его соскоба, позволяющее определить характер морфоструктурных изменений. Тем не менее нередко возникает необходимость в доклинической диагностике гиперпластических процессов и рака эндометрия с использованием относительно простых и неинвазивных методик.
Ультразвукова диагностика
Таким образом, представленные данные свидетельствуют, что ультразвуковая диагностика ранних стадий рака эндометрия на данном этапе развития этого метода представляет значительные трудности. В настоящее время не вызывает сомнений, что гистероскопия представляет наиболее информативный инструментальный метод диагностики состояния эндометрия и полости матки [6, 11, 13]. Возможности современной гистероскопии (видеогистероскопии) широко обсуждались как в отечественной, так и в зарубежной литературе. Г.М. Савельевой [11], А.Н. Стрижаковым и А.И. Давыдовым [13] описаны особенности нормальной гистероскопической картины, однако точность диагностики составляет от 54 до 82%. При сочетании гистероскопии с прицельной биопсией точность методики возрастает до 91%. Наиболее достоверным способом диагностики патологии эндометрия является гистологическое исследование слизистой оболочки матки [6, 8, 9]. Однако для получения исследуемого материала необходимо производить диагностическое выскабливание ткани эндометрия, что далеко не безразлично для организма больной ввиду инвазивности, риска инфи-цированности (в том числе ВИЧ, вирусом гепатита), трав-матичности. Высокая степень пролиферативной активности эндометрия выявлена у 30% больных с железистой ГЭ, у 12,5% - с полипами эндометрия, у 16% - с атрофией эндометрия, сопровождающейся кровяными выделениями [13].
Другие методы диагностики
Кроме того, расхождение мнений патологоанатомов при оценке одних и тех же микропрепаратов (особенно атипической гиперплазии) может достигать 85%. Этот метод также не является достоверным, поскольку нет объективных критериев диагностики. Гистерография - рентгенологический метод исследования с предварительным введением контрастного вещества в полость матки. При гиперплазии эндометрия характерным признаком на рентгенограмме является неровность контуров полости матки. Кроме того, у многих больных могут иметься такие рентгенологические симптомы, как дефекты наложения, неравномерная интенсивность тени в полости матки.
Радиоизотопное исследование с использованием радиоактивного фосфора является весьма ценным диагностическим методом. При попадании в кровь 32 Р вначале происходит равномерное его распределение в организме, а затем накопление в отдельных органах и тканях. Степень накопления зависит от интенсивности обмена веществ, проницаемости клеточных мембран, миотической активности тканей. По данным многих авторов, происходит значительное накопление радиоактивного фосфора в гиперплазированном эндометрии [8, 20]. В норме накопление 32 Р равномерное: в области дна матки менее 300% с постепенным снижением до 100%, при аденоматозе (особенно очаговом) - более 500%. Применение этого метода целесообразно для ориентировочного определения основной локализации патологического процесса и степени пролиферации клеточных элементов. Таким образом, существующие способы диагностики гиперпластических заболеваний и рака эндометрия не дают возможности достоверно диагностировать различную патологию эндометрия, что осложняет разработку адекватной терапии у этих больных. Комплексный анализ многолетних исследований патогенеза, диагностики, методов и эффективности лечения позволил выделить группы риска возможного развития рака эндометрия и показания к оперативному лечению у пациенток с пролиферативными процессами в эндометрии в период постменопаузы [1, 8, 9, 10, 12]. В эти группы включены следующие пациентки:
1) с поздним наступлением менопаузы;
2) с ожирением, сахарным диабетом, гипертонической болезнью;
3) с рецидивирующим дисфункциональным маточным кровотечением и гиперэстрогенией в постменопаузе;
4) с ановуляторными циклами;
5) с диэнцефальным синдромом, протекающим по типу болезни Иценко-Кушинга;
6) с феминизирующими опухолями яичников;
7) с гиперпластическими процессами в эндометрии, особенно рецидивирующими и протекающими на фоне ожирения, гипертонической болезни, нарушения белко-вообразовательной функции печени, щитовидной железы;
8) с атипической гиперплазией эндометрия;
9) с синдромом Штейна-Левенталя.
Оперативное лечение
Гиперпластичеcкий процесс в эндометрии - сложный патологический комплекс, включающий не только повреждения слизистой оболочки тела матки, но и нарушения важнейших функций всего организма. Первоочередной задачей в период постменопаузы является исключение онкологической патологии, гормонпродуцирую-щих опухолей яичников, уточнение этиологии, патогенеза гиперпластических процессов и выявление сопутствующей генитальной и экстрагенитальной патологии. Показанием к оперативному лечению у этой категории больных является наличие рецидивирующих полипов эндометрия, железистой и атипической гиперплазии эндометрия, рецидивирующих кровяных выделений на фоне атрофии эндометрия, отсутствие эффекта от гормональной терапии, новообразования придатков.
Объем оперативного вмешательства при пролиферативных процессах в эндометрии в этот период жизни женщины определяется в пользу гистерэктомии. Однако до последнего времени во всем мире остается дискуccионным вопрос: удалять или не удалять придатки матки у больных с пролиферативными процессами в эндометрии во время гистерэктомии? Анализ результатов гистологического исследования удаленных яичников у больных с рецидивирующими пролиферативными процессами в эндометрии в период постменопаузы [11, 13, 15] показал, что возрастная норма имела место у 9% больных, истинные опухоли отмечены в 42% наблюдений, гиперпластические процессы в строме - у 39%, ретенционные образования - у 20% пациенток. Выявленная высокая частота патологии яичников при пролиферативных процессах в эндометрии в период постменопаузы диктует необходимость удаления яичников при оперативном лечении.
Таким образом, гиперпластические процессы в эндометрии следует рассматривать не как местный процесс, а как реакцию ткани-мишени в ответ на нарушение гормонального гомеостаза. При ведении пациенток с ГЭ в постменопаузе главным моментом является возможность развития рака эндометрия в будущем или его одновременное сосуществование с ГЭ.
Д.м.н., проф., рук. отд. С.Н. БУЯНОВА, м.н.с. Н.В. ПУЧКОВА, асп. Э.М. ГИТИНОВ
Московский областной НИИ акушерства и гинекологии (дир. - член-корр. РАМН проф. В.И. Краснопольский)
ЛИТЕРАТУРА
1. Бохман Я.В. Лекции по онкогинекологии. М: МИА 2007; 264.
2. Вострое А.Н., Трофимова Е.Ю., Новикова Е.Г. и др. Комплексная ультразвуковая диагностика рака эндометрия. Пособие для врачей. М: МНИОИ им. П.А. Герцена 2004; 27.
3. Демидов В.Н., Зыкин Б.И. Ультразвуковая диагностика в гинекологии. М 2001; 124.
4. Демидов В.Н., Гус А.И. Ультразвуковая диагностика гиперпластических и опухолевых процессов эндометрия. Клиническое руководство по ультразвуковой диагностике. Под
ред. В.В. Митькова и М.В. Медведева. М: Видар 1997; 120-
5. Демидов В.Н., Гус А.И., Огай О.Ю. Эхография органов малого таза у женщин. Компьютерная энциклопедия. М 1995-2007. Электронная версия.
6. Кулаков В.И., Адамян Л.В. Эндоскопия в гинекологии М: Медицина 2001; 5-114.
7. Новикова Е.Г., Пронин С.М. Аблация в лечении предрака и начального рака эндометрия: мед. технология. МНИОИ им. П.А. Герцена 2005; 11 - 14.
8. Новикова Е.Г., Чулкова О.В., Пронин С.М. Практическая онкология 2004; 5: 1: 53.
9. Побединский Н.М., Кузнецова И.В., Томилова М.В. Развитие гиперпластических процессов эндометрия при хронической ановуляции. Акуш и гин 2007; 1: 30.
10. Раскуратов Ю.В. Гиперпластические процессы и предраковые состояния эндометрия. Методические рекомендации. Тверь 2000; 3-24.
11. Савельева Г.М., Бреусенко В.Г. Гистероскопия. М: ГЭОТАР МЕД 2001; 156.
12. СеровВ.Н., Прилепская В.Н., Пшеничникова Т.Я. Гинекологическая эндокринология. М: Медицина 2008; 178.
13. Стрижаков А.Н., Давыдов А.И. Гистерорезектоскопия. М: Медицина 1998; 7-105.
14. Харитонова Т.В. Рак тела матки. Онкогинекология 2000; 2: 2:
15. Cavalieri E., Frenkel K., Liehr J.G. et al. Cancer of Endometrium. J Natl Cancer Inst Monogr 2000; 27: 75-93.
16. Doherty J.A., Weiss N.S., Freeman R.J. et al. Cancer of Endometrium: pathogenesis, morphologies, epidimiologies. Cancer Epidemiol Biomarkers Prev 2005; 14: 357-366.
17. Marsden D.E., Hacker N.F. Histeroscopy in practice of gynecologist. Best Practice&Research Clin Obstet Gyn 2001; 15: 3:
18. Mikhailova O.N., Gulyaeva L.F., Prudnikov A.V. et al. Conservative treatment of hyperplasia of endometrium. Pharmacogenom J
19. Modugno F., Weissfeld J.L. Laboratory diagnostics of cancer of endometrium. Clin Cancer Res 2001; 7: 3092-3096.
20. Vadlamuri S.V., Glover D.D., Turner T. et al. Postmenopause physiologies and pathologies. Cancer Lett 1998; 122: 143-150.
21. Zheng W., Xie D., Cerhan J. R. et al. Main Biomarkers of cancer of endometrium. Cancer Epidemiol Biomarkers Prev 2001; 10: 89-
Лучевые признаки атрофии эндометрия
ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии» Минздрава Московской области, Москва, Россия
Московский областной НИИ акушерства и гинекологии
Гиперплазия эндометрия в пери- и постменопаузе
Журнал: Российский вестник акушера-гинеколога. 2020;20(3): 35‑40
ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии» Минздрава Московской области, Москва, Россия
Большая клиническая значимость гиперпластических процессов в эндометрии заключается в том, что они являются одной из самых распространенных причин маточных кровотечений у женщин в возрасте 45—55 лет и их госпитализации в стационар. Гиперплазия эндометрия, особенно с атипией, является значительной клинической проблемой, поскольку может предшествовать раку эндометрия. За последние несколько лет оценка состояния эндометрия изменилась в признании того, что патология эндометрия не всегда носит глобальный характер. Толщина эндометрия не может быть единственным признаком гиперплазии эндометрия.
ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии» Минздрава Московской области, Москва, Россия
Московский областной НИИ акушерства и гинекологии
Введение
Гиперпластические процессы в эндометрии представляют большую медико-биологическую и социально-экономическую проблему и занимают значительное место в структуре гинекологической заболеваемости [1—6]. Высокая распространенность гиперпластических процессов в эндометрии, отсутствие должной эффективности от гормональной терапии, а также вероятность озлокачествления ставят гиперплазию эндометрия (ГЭ) в ряд наиболее актуальных проблем современной медицины. По данным Е.М. Вихляевой, гиперплазией эндометрия страдают почти 50% женщин позднего репродуктивного возраста и в период перименопаузы [7].
Большая клиническая значимость гиперпластических процессов в эндометрии заключается в том, что они являются одной из наиболее частых причин маточных кровотечений у женщин в возрасте 45—55 лет и их госпитализации в стационар [8—12]. Другая причина пристального внимания к ГЭ — это возможность их злокачественной трансформации. По данным статистики РФ, рак эндометрия (РЭ) занимает 3-е место в структуре онкологической заболеваемости женского населения [13, 14]. Малигнизация железистой гиперплазии и полипа эндометрия встречается в 2—5% и достигает 10% в постменопаузе [15—17]. Атипическая гиперплазия прогрессирует в инвазивный рак с частотой до 50% наблюдений [18, 19]. Однако, по данным разных авторов, РЭ по результатам гистологического исследования подтверждается у 1—10% женщин, имеющих кровотечение в постменопаузе. Практически в 60% наблюдений выявляется атрофия эндометрия и примерно с одинаковой частотой — полипы эндометрия, ГЭ и другие доброкачественные изменения эндометрия [20, 21]. Таким образом, в большинстве случаев причиной кровотечений в постменопаузе служат изменения эндометрия доброкачественного характера.
Факторами риска развития РЭ являются пожилой возраст пациенток (старше 50 лет), ожирение, поздняя менопауза, сахарный диабет, длительная эстрогеновая стимуляция, прием тамоксифена [22, 23].
При ожирении и индексе массы тела (ИМТ) более 25 кг/м 2 повышается риск развития РЭ на 200—400% [24]. Так как более 50% женщин в постменопаузе имеют избыточную массу тела, необходима онконастороженность в данной возрастной группе.
Диагностика патологии эндометрия
В скрининговой диагностике патологии эндометрия наиболее информативным неинвазивным методом обследования является лучевой — ультразвуковое исследование (УЗИ) — неинвазивный, легко выполнимый и высокоинформативный метод обследования больных для выявления количественных и качественных характеристик всех слоев эндометрия с оценкой их кровоснабжения, что позволяет современная аппаратура [25, 26]. Методами лучевой диагностики, в отсутствие клинических проявлений заболевания, могут выявляться различные признаки диффузных (гиперплазия) или очаговых (полипы) изменений эндометрия [27, 28].
В настоящее время согласно клиническим рекомендациям Министерства здравоохранения РФ [29] и международным протоколам [30] за верхнюю границу нормы толщины М-эха принимают 4 мм. Если она ниже этой границы, то вероятность РЭ составляет менее 1% [31—34], в таких случаях биопсия эндометрия не требуется. В ряде случаев увеличение толщины эндометрия по данным УЗИ выявляется у женщин в постменопаузе в отсутствие симптомов заболевания. Однако тактика ведения в таких случаях окончательно не определена. Последнее обстоятельство особенно важно, поскольку в настоящее время среди исследователей прочно укоренилось мнение, что толщина эндометрия является ведущим признаком гиперплазии [35]. Однако в литературе появляются данные о необходимости изменения ультразвуковых критериев толщины эндометрия для определения дальнейшей тактики ведения женщин в отсутствие клинических проявлений в постменопаузе, так как выбор метода лечения и его применение порой ограничены из-за сопутствующей соматической патологии больных. Особые трудности возникают при лечении больных с ГЭ старше 60 лет ввиду высокого риска развития осложнений при оперативном вмешательстве и применении анестезиологического пособия. Поэтому необходимо разграничить группы пациенток с утолщенным эндометрием (по УЗИ в отсутствие клинических проявлений), которым обязательно должны проводиться дальнейшая диагностика и лечение, и группы пациенток, которые могут находиться под динамическим наблюдением (без риска развития РЭ) в связи с возрастом, наличием соматической патологии или нежеланием (отказом) пациентки от дальнейшего лечения (диагностического обследования).
Современные данные литературы о дифференциальной диагностике и тактике ведения женщин в пери- и постменопаузе с патологией эндометрия
В исследовании A. Lev-Sagie и соавт. [36] под наблюдением находились 82 женщины в постменопаузе со случайно выявленным при УЗИ утолщением эндометрия, всем выполнена гистероскопия с выскабливанием стенок полости матки. По результатам гистологического исследования, у 67 (82%) пациенток выявлены неактивные полипы, у 7 — субмукозные узлы, у 6 — атрофия эндометрия, у 1 — простая гиперплазия, еще у 1 — полип с простой гиперплазией. Ни одного случая сложной гиперплазии или РЭ не было. При этом частота развития осложнений оперативного вмешательства составила 3,6%: 2 перфорации матки, 1 осложнение интубации.
R. Ozelci и соавт. [37] проанализировали истории болезни 266 женщин в постменопаузе, которым были выполнены гистероскопия и биопсия эндометрия. В исследование были включены пациентки с отсутствим симптомов, у которых, по данным трансвагинального ультразвукового исследования (ТВУИ), толщина эндометрия равна или превышает 6 мм. По результатам гистологического исследования, наиболее часто выявляемыми очаговыми поражениями у пациенток в отсутствие симптоматики были полипы эндометрия, диагностированные в 168 (63,1%) наблюдениях. У 24 (9%) пациенток была диагностирована простая гиперплазия, у 4 (1%) — атипичная гиперплазия и у 8 (3%) — аденокарцинома эндометрия. По мнению авторов обзора, при толщине эндометрия ≥10,5 мм рекомендованы гистероскопия и кюретаж стенок полости матки.
Другие исследователи [38] провели ретроспективный анализ (с января 2006 г. по январь 2017 г.) медицинских карт 488 женщин в постменопаузе, не имевших клинических проявлений, у которых при ТВУИ выявили эндометрий толщиной ≥5 мм и провели гистероскопию с последующей биопсией эндометрия. Наиболее частыми патологическими находками были полипы (51,0%) и нормальный эндометрий (34,2%). У 15 (3,1%) и 10 (2,0%) больных имелась интраэпителиальная неоплазия и карцинома соответственно. Однако пациентки с карциномой обладали более толстым эндометрием, в котором чаще определялся кровоток при цветовом допплеровском картировании (ЦДК). В исследовании отмечено, что при злокачественных новообразованиях толщина эндометрия была ≥12 мм, и при ЦДК определялись локусы кровотока в эндометрии.
J. Alcázar и соавт. [39] изучили результаты исследований, опубликованных в период с января 1990 г. по декабрь 2016 г., и оценили корреляцию между толщиной эндометрия, измеренной с помощью ТВУИ, и гистологическими находками у женщин, не имевших клинических проявлений в постменопаузе. Научные работы, включавшие исследования у пациенток, которые принимали заместительную гормональную терапию, тамоксифен или ингибиторы ароматазы, были исключены. Было выявлено 289 исследований, и оценены данные по 4751 женщине. Распространенность РЭ или ГЭ с атипией составила 2,4%. В результате исследователи пришли к выводу, что риск развития РЭ или ГЭ с атипией был в 2,6 раза выше у женщин с толщиной эндометрия ≥11 мм в отличие от такового у женщин с толщиной эндометрия 5—10 мм, хотя имелись значительные расхождения в разных исследованиях.
A. Ghoubara и соавт. в своем исследовании [40] также пришли к выводу, что использование порога толщины эндометрия ≥10 мм у женщин без клинических симптомов позволяет не упустить ни одного случая атипичной ГЭ или РЭ.
Целью исследования M. Louie и соавт. [41] было уточнение частоты внутриматочной патологии у 462 женщин с бессимтомно протекающей постменопаузой, не имевших клинических ее проявлений, и обеспечение оптимального порога для взятия у них биоптата эндометрия. В исследование включали женщин без симптомов заболевания эндометрия, если при ТВУИ у них была выявлена толщина эндометрия выше 4 мм.
Среди 462 женщин карцинома была выявлена у 9 (1,9%), атипичная гиперплазия — у 7 (1,5%). Толщина эндометрия, равная или превышающая 14 мм, достоверно ассоциировалась с типичной гиперплазией (отношение шансов — ОШ 4,29; 95% доверительный интервал — ДИ 1,30—14,20; p=0,02), с отрицательным прогностическим значением 98,3%. Толщина более 15 мм была ассоциирована с карциномой (ОШ — 4,53; 95% ДИ — 1,20—17,20; p=0,03), с прогностической значимостью отрицательного результата теста 98,5% и риском развития рака 0,06%. Таким образом, исследователи пришли к выводу, что случайно обнаруженное утолщение эндометрия менее 15 мм не может служить основанием для взятия биопсии эндометрия у женщин в постменопаузе, не имеющих вагинального кровотечения.
W. Wolfman и соавт. [42] изучили материалы публикаций, вышедших с 1970 по 2009 г., о результатах обследования женщин в постменопаузе без аномальных маточных кровотечений, у которых при УЗИ обнаружено утолщение эндометрия. При детальной оценке информативности, рисков и стоимости диагностического выскабливания авторы пришли к выводу, что применение инвазивных методов исследования только на основании увеличения показателя М-эхо является излишней (неоправданной) процедурой.
Однако некоторые исследователи придерживаются другой точки зрения. Целью исследования M. Genc и соавт. [43] было уточнение частоты внутриматочной патологии у 283 женщин в постменопаузе, госпитализированных в гинекологическое отделение для проведения гистерэктомии по причинам, не связанным с патологией эндометрия. По результатам гистологического исследования, у 75,6% из 209 пациенток, не имевших кровотечения в постменопаузе, обнаружена патология полости матки, о которой не подозревали на этапе предоперационной подготовки: ГЭ, полипы, миома матки, аденомиоз — в 1 (0,5%) наблюдение, аденокарциномы. У 87,8% из 74 женщин с кровотечением в постменопаузе обнаружена внутриматочная патология, в том числе 13 (17,6%; p=0,0001) наблюдений РЭ. Таким образом, патология полости матки может иметься и у женщин в постменопаузе, не имеющих симптомов заболевания, поэтому авторы настаивают на ежегодном скрининге и консультировании пациенток пожилого и старческого возраста, не дожидаясь у них эпизода кровотечения.
Л.В. Адамян и соавт. [44] в своем исследовании пациенток без клинических проявлений внутриматочных заболеваний в постменопаузе с подозрением на патологию эндометрия по данным ТВУЗ (толщина эндометрия более 4 мм), чаще всего выявляли полипы эндометрия (63,9%), атрофию эндометрия (30,5%), а частота аденокарциномы составила 2,1%. Авторы исследования акцентируют внимание на том, что риск возникновения злокачественных новообразований достаточно высок, что свидетельствует о важности адекватного обследования и своевременного лечения женщин этой возрастной группы, а также о необходимости скринингового обследования с применением УЗИ.
По данным литературы, у пациенток без клинических проявлений заболевания матки в постменопаузе с утолщеным эндометрием (по данным УЗИ) наиболее часто при гистероскопии и гистологическом исследовании выявляются полипы эндометрия. Однако частота РЭ у женщин с полипами эндометрия составляет 0,3—4,8% [45]. Большинство исследователей настаивают на обращении особого внимания на пациенток в постменопаузе с полипами, проявляющимися маточным кровотечением. Так, E. Ricciardi и соавт. [46] изучали распространенность полипов с атипией у пациенток в постменопаузе. В ретроспективном исследовании проанализированы данные 1027 женщин с полипами эндометрия в пери- и постменопаузе. Доброкачественные полипы выявлены в 95,8% случаев, предраковые — в 2,67% и с атипией — в 1,54% случаев. У женщин в постменопаузе (старше 60 лет) и старческом возрасте риск развития РЭ был выше (ОШ 3,05; 95% ДИ 1,54—6,19; pp≤0,003 соответственно). У пациенток с кровотечением в постменопаузе риск развития РЭ повышался более чем в 30 раз (ОШ 31,1; 95% ДИ 10,3—111; p<0,001). По мнению авторов, на пациенток с кровотечением в постменопаузе следует обращать особое внимание, а женщины без симптомов заболевания в постменопаузе относятся к группе промежуточного риска, поэтому к ним необходим индивидуальный подход.
P. Gambadauro и соавт. [47] при анализе данных 1390 пациенток в постменопаузе с подозрением на полип эндометрия (по данным УЗИ) после гистероскопии установили, что все случаи неоплазии отмечены лишь у пациенток с кровотечением. У 40,6% женщин без кровотечения гистологически подтверждена доброкачественная структура полипа эндометрия. Пациентки, у которых диагностирован РЭ, были значительно старше пациенток с доброкачественной патологией, а также имели более высокий индекс массы тела. По мнению авторов, большое число женщин в постменопаузе без симптомов заболевания с подозрением на полип по данным УЗИ направляют на гистероскопию, хотя риск неоплазии в таких случаях крайне невысок.
E. Ferrazzi и соавт. [48] наблюдали 1152 женщины без симптомов заболевания в постменопаузе, у которых по данным УЗИ и соногистерографии выявлены полипы эндометрия, всем женщинам выполнены гистероскопия и кюретаж стенок полости матки. По данным гистологического исследования, выявлен 1 (менее 0,1%) случай РЭ в полипе диаметром более 4 мм, при этом частота неоплазии была в 10 раз ниже, чем у пациенток с кровотечением. Частота атипических гиперпластических полипов составила 1,2% у пациенток без симптомов заболевания и 2,2% — при наличии кровотечения. Выявлены 3 (0,3%) случая РЭ (не в полипе), которые в ходе гистероскопии визуализировались в виде полипоидных изменений. Риск выявления неоплазии у пациенток без клинических проявлений зависел от диаметра полипа (более 18 мм, ОШ 6,9; 95% ДИ 2,2—21,4 мм). При этом среди осложнений было 3 перфорации, 7 разрывов шейки матки, 3 ложных хода.
Заключение
У пациенток в пери- и постменопаузе патологические процессы в эндометрии протекают чаще всего бессимптомно, однако риск возникновения злокачественных новообразований выше общепопуляционных показателей, особенно при наличии кровотечений и рецидивов патологических процессов в эндометрии. Следует отметить, что диагноз может быть установлен на основании ультразвукового скрининга. При отсутствии единого мнения о рацио- нальных диагностике и наблюдении данного контингента женщин эта проблема требует дальнейшего изучения.
Воспаление матки (эндометрит)

Эндометрит — воспаление слизистой оболочки матки. Острое воспаление матки может быть вызвано бактериальной, вирусной и грибковой инфекцией.
Эндометрит по этиологии выделяют туберкулезный, гонорейный, актиномикотический, а также неспецифический. Возбудители эндометрита обычно попадают в матку из влагалища через канал шейки матки, или же инфекция распространяется с током крови. Инфицирование и развитие воспаления матки возможно в случае несоблюдении правил асептики и антисептики при внутриматочных манипуляциях, поэтому чаще всего эндометрит развивается после родов и аборта. Воспаление может распространиться на мышечную оболочку матки - развивается миометрит (эндомиометрит).
Симптомы эндометрита развиваются, как правило, на 3-4 день после инфицирования. Воспаление матки может протекать в острой или хронической форме.
При остром воспалении матки отмечаются:
- общие симптомы острого эндометрита: слабость, повышение температуры тела, в анализе крови лейкоцитоз с нейтрофильным сдвигом влево и повышение СОЭ;
- местные симптомы острого эндометрита: боль внизу живота, жидкие гноевидные выделения (иногда сукровичные), увеличенная и болезненная при пальпации матка плотноватой консистенции.
Острая стадия эндометрита продолжается до 10 дней и при адекватном лечении наступает полное выздоровление. При неправильном или неполноценном лечении возможен переход эндометрита в хроническую форму.
Хронический эндометрит сопровождается патологическими изменениями эндометрия — его атрофией, гипертрофией или образованием мелких кист. Наиболее выраженным признаком хронического эндометрита является нарушение менструального цикла с развитием кровотечений. Зачатию хронический эндометрит не препятствует, однако имплантация плодного яйца в измененный эндометрий крайне затруднительна. Поэтому при хроническом эндометрите может быть бесплодие и привычное невынашивания беременности. Также симптомами хронического эндометрита являются серозно-гнойные выделения, ноющие боли внизу живота. При бимануальном гинекологическом исследовании отмечается небольшое уплотнение и увеличение матки.
Диагностика хронического эндометрита основывается на данных анамнеза, симптомах и гистологическом исследовании соскоба эндометрия.
Женщины, страдающие хроническим эндометритом, не имеющие ярко выраженных симптомов, часто не обращаются к гинекологу за помощью своевременно и у них развиваются осложнения эндометрита. Даже после однократного эпизода воспаления в полости матки остаются его следы – внутриматочные спайки. При этом эндометрий теряет способность функционировать правильно, что приводит к прерыванию беременности на малом сроке или к бесплодию. На фоне хронического эндометрита могут формироваться полипы эндометрия.
Лечение эндометрита
В острой стадии эндометрита необходимо этиотропное лечение — антибактериальные средства с учетом чувствительности к ним возбудителя воспаления матки либо антибиотики широкого спектра действия. Дозы и длительность антибактериального лечения определяются гинекологом в зависимости от тяжести эндометрита. Кроме этого, применяются инфузионная, десенсибилизирующая терапия и общеукрепляющее лечение.
При хроническом эндометрите используют методы лечения, направленные на повышение неспецифической резистентности организма, лечение сопутствующей генитальной и экстрагенитальной патологии, применяют седативные и десенсибилизирующие средства. Значительная роль принадлежит физиотерапии, улучшающей гемодинамику малого таза, нормализующей пониженную функцию яичников и нарушенную функцию рецепторов эндометрия.
Цитологическая диагностика заболеваний шейки матки
Цитологическое исследование мазков из шейки матки позволяет оценить состояние слизистой оболочки, наличие или отсутствие признаков патологических процессов (реактивных, предопухолевых, опухолей). При выявлении другими лабораторными методами инфекционного агента (вирус папилломы человека, бактериальные и паразитарные инфекции), цитологический метод позволяет оценить реакцию организма на инфекционный агент, наличие или отсутствие признаков повреждения, пролиферации, метаплазии или трансформации эпителия. Возможно также при исследовании мазка определить причину изменений эпителия (наличие воспаления с ориентировочным или уверенным определением патогенной микробиоты (микрофлоры), патологических процессов, связанных с гормональным, лекарственным, механическим, лучевым воздействием на организм женщины и шейку матки, состояний, чреватых опасностью возникновения дисплазии и рака шейки матки, а при их развитии установить правильный диагноз. В связи с этим цитологическое исследование применяют как при скрининге (мазки с визуально нормальной шейки матки), так и при наличии видимых при гинекологическом осмотре изменений слизистой оболочки.
Получение материала
Рак шейки матки чаще всего развивается в зоне трансформации, ему предшествуют фоновые процессы и внутриэпителиальные поражения (дисплазия эпителия), которые могут располагаться на небольших участках, поэтому важно, чтобы материал был получен со всей поверхности шейки матки, особенно из зоны стыка плоского и цилиндрического эпителия. Число измененных клеток в мазке бывает различным, и если их мало, то увеличивается вероятность, что патологические изменения могут быть пропущены при просмотре препарата. Для эффективного цитологического исследования необходимо учитывать:
- при профилактических осмотрах цитологические мазки следует брать у женщин независимо от жалоб, наличия или отсутствия изменений слизистой оболочки. Цитологическое исследование следует повторять не реже, чем раз в три года;
- желательно получать мазки не ранее, чем на 5-е сутки менструального цикла и не позднее, чем за 5 суток до предполагаемого начала менструации;
- нельзя брать материал в течение 48 ч после полового контакта, использования любрикантов, раствора уксуса или Люголя, тампонов или спермицидов, спринцевания, введения во влагалище медикаментов, свечей, кремов, в т. ч. кремов для выполнения ультразвукового исследования;
- беременность – не лучшее время для скрининга, так как возможны неправильные результаты, но, если нет уверенности, что женщина придет на обследование после родов, лучше мазки взять;
- при симптомах острой инфекции желательно получать мазки с целью обследования и выявления патологических изменений эпителия, этиологического агента; также необходим цитологический контроль после лечения, но не ранее, чем через 2 мес. после окончания курса.
Материал из шейки матки должен брать врач-гинеколог или (при скрининге, профилактическом осмотре) хорошо обученная медицинская сестра (акушерка).
Важно, чтобы в мазок попадал материал из зоны трансформации, так как около 90% опухолей исходит из зоны стыка плоского и цилиндрического эпителия и зоны трансформации и только 10% из цилиндрического эпителия цервикального канала.
С диагностической целью материал получают раздельно из эктоцервикса (влагалищной порции шейки матки) и эндоцервикса (цервикального канала) с помощью шпателя и специальной щетки (типа Cytobrush). При проведении профилактического осмотра используют Cervex-Brush, различные модификации шпателя Эйра и другие приспособления для получения материала одновременно из влагалищной части шейки матки, зоны стыка (трансформации) и цервикального канала.
Перед получением материала шейку матки обнажают в “зеркалах”, дополнительных манипуляций не проводят (шейку не смазывают, слизь не удаляют; если слизи много – ее аккуратно снимают ватным тампоном, не надавливая на шейку матки.). Щетку (шпатель Эйра) вводят в наружный зев шейки матки, осторожно направляя центральную часть приспособления по оси цервикального канала. Далее ее наконечник поворачивают на 360° (по часовой стрелке), достигая тем самым получения достаточного числа клеток из эктоцервикса и из зоны трансформации. Введение инструмента выполняют очень бережно, стараясь не повредить шейку матки. Затем щетку (шпатель) выводят из канала.
Приготовление препаратов
Перенос образца на предметное стекло (традиционный мазок) должен происходить быстро, без подсушивания и потери прилипших к инструменту слизи и клеток. Обязательно перенести на стекло материал с обеих сторон шпателя или щетки.
Если предполагается приготовление тонкослойного препарата с помощью метода жидкостной цитологии, головку щетки отсоединяют от ручки и помещают в контейнер со стабилизирующим раствором.
Фиксация мазков выполняется в зависимости от предполагаемого метода окрашивания.
Окрашивание по Папаниколау и гематоксилин-эозином наиболее информативны в оценке изменений эпителия шейки матки; любая модификация метода Романовского несколько уступает этим методам, однако при наличии опыта позволяет правильно оценить и характер патологических процессов в эпителии и микрофлору.
Клеточный состав мазков представлен слущенными клетками, находящимися на поверхности эпителиального пласта. При адекватном получении материала с поверхности слизистой оболочки шейки матки и из цервикального канала в мазок попадают клетки влагалищной порции шейки матки (многослойный плоский неороговевающий эпителий), зоны стыка или трансформации (цилиндрический и, при наличии плоскоклеточной метаплазии, метаплазированный эпителий) и клетки цервикального канала (цилиндрический эпителий). Условно клетки многослойного плоского неороговевающего эпителия принято делить на четыре типа: поверхностные, промежуточные, парабазальные, базальные. Чем лучше выражена способность эпителия к созреванию, тем более зрелые клетки попадают в мазок. При атрофических изменениях на поверхности эпителиального пласта расположены менее зрелые клетки.
Интерпретация результатов цитологического исследования
Наиболее распространенная в настоящее время – классификация Bethesda (The Bethesda System), разработанная в США в 1988 г, в которую вносили несколько изменений. Классификация создана для более эффективной передачи информации из лаборатории врачам клинических специальностей и обеспечения стандартизации лечения диагностированных нарушений, а также последующего наблюдения за больными.
В классификации Bethesda выделяют плоскоклеточные интраэпителиальные поражения низкой и высокой степени (squamous intraepithelial lesions of low grade and high grade – LSIL и HSIL) и инвазивный рак. Плоскоклеточные интраэпителиальные поражения низкой степени включают изменения, связанные с папилломавирусной инфекцией и слабой дисплазией (CIN I), высокой степени – умеренную дисплазию (CIN II), тяжелую дисплазию (CIN III) и внутриэпителиальный рак (cr in situ). В этой классификации имеются также указания на специфические инфекционные агенты, вызывающие заболевания, передавае мые половым путем.
Для обозначения клеточных изменений, которые трудно дифференцировать между реактивными состояниями и дисплазией предложен термин ASCUS – atypical squamous cells of undetermined significance (клетки плоского эпителия с атипией неясного значения). Для клинициста этот термин мало информативен, однако он нацеливает врача на то, что данная пациентка нуждается в обследовании и/или в динамическом наблюдении. В классификацию Bethesda в настоящее время введен также термин NILM – no intraepithelial lesion or malignancy, объединяющий норму, доброкачественные изменения, реактивные изменения.
Так как данные классификации используются в практике врача-цитолога, ниже приведены параллели между классификацией Bethesda и классификацией, распространенной в России (Табл. 22). Цитологическое стандартизованное заключениепо материалу из шейки матки (форма № 446/у), утверждено приказом Минздрава России от 24.04.2003 № 174.
Причины получения неполноценного материала различны, поэтому цитолог перечисляет типы клеток, обнаруженные в мазках и по возможности указывает причину, по которой материал признан неполноценным.
Читайте также:
