Лучевые признаки гемангиомы вульвы
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
Новообразования вульвы – опухоли доброкачественной и злокачественной природы в области наружных женских половых органов. Опухоль возникает в том случае, когда нарушается процесс дифференцировки клеток. Здоровая иммунная система выявляет такие клетки и уничтожает. При ослабленном иммунитете они начинают расти и размножаться, не подчиняясь организму.
К вульве относят:
- лобковую зону;
- область клитора;
- наружные и малые половые губы;
- вход во влагалище.
Опухоли вульвы могут распространяться:
- Кзади – на промежность, заднюю спайку половых губ, прямую кишку.
- Кпереди – на отверстие мочеиспускательного канала, мочевой пузырь.
- Вверх на влагалище, шейку матки, матку. Границей между наружными и внутренними половыми органами у девочек является девственная плева.
Функция вульвы – участие в половом акте. При тактильных раздражениях рецепторов вульвы стимулируется выработка секрета, увлажняющего вход во влагалище.
Симптомы при новообразованиях вульвы
Если развивается опухолевый процесс в области наружных половых органов, женщину могут беспокоить такие симптомы:
- боль;
- ощущение инородного тела;
- дискомфорт при движениях, ходьбе, во время половых отношений;
- выделения с примесями крови, гноя;
- нарушения менструального цикла;
- общая слабость, температура;
- увеличение паховых лимфатических узлов;
- расстройства мочеиспускания – частые болезненные позывы, патологические примеси в моче;
- боли в промежности, расстройства дефекации.
Заболевание желательно выявить как можно раньше. Это облегчит процесс лечения, избавит от неприятных симптомов, снизит риск развития осложнений. Поэтому при первых подозрительных ощущениях со стороны половой системы необходимо обратиться к врачу гинекологу.
Среди осложнений, к которым могут привести опухоли вульвы:
- Анемия из-за хронических потерь крови.
- Проблемы с зачатием.
- Отказ от половой жизни из-за болей при контакте с тканями наружных женских половых органов.
- Перерождение доброкачественной опухоли в злокачественную.
- Сдавление соседних органов – уретры, мочевого пузыря, прямой кишки.
Диагностика
Женщину осматривает врач на гинекологическом кресле. Оценивает размеры, форму, симметричность, цвет наружных половых органов, далее переходит к обследованию влагалища, шейки матки. Опухоли маленьких размеров в глубине тканей могут быть не видны при осмотре. Если они от 1–2 см, заметно выпирание тканей в этом месте. Цвет кожи может быть красноватый, синюшный, обычный.
Для прицельного осмотра используют кольпоскоп. Нанесение на кожу наружных половых органов раствора уксусной кислоты или толуидинового синего делает участки с новообразованиями более заметными на фоне здоровых тканей.
Кондиломы имеют вид остроконечных пирамидок темного цвета, они безболезненные, мягкие на ощупь, располагаются по одной или группами.
При пальпации врач уточняет консистенцию опухоли (мягкая, плотная), границы, спаян ли очаг с окружающими тканями, болезненность. Также обязательно проверяет региональные лимфатические узлы. Они могут быть увеличены, болезненны, плотные.
Берут мазки на цитологию, это позволит изучить ткани под микроскопом и поставить точный диагноз. Иногда из подозрительного участка отщипывают кусочек ткани для гистологического исследования.
Для оценки состояния внутренних половых органов проводят влагалищное исследование, кольпоскопию, трансвагинальное УЗИ.
При необходимости назначают дополнительные методы исследования:
- МРТ, КТ, рентген органов малого таза.
- Общий анализ крови, мочи, биохимическое исследование.
Ввиду того, что женские половые органы расположены рядом с прямой кишкой и мочевым пузырем, при опухолях вульвы процесс часто распространяется и на соседние органы. Могут возникнуть расстройства мочеиспускания, дефекации, ложные и болезненные позывы, боли в промежности. Для обследования мочевого пузыря назначают:
- общий и специальные анализы мочи;
- УЗИ;
- рентген с контрастом;
- эндоскопическое исследование мочевого пузыря.
Чтобы детально обследовать кишку, женщине назначают:
- Ректороманоскопию – осмотр слизистой оболочки при помощи оптического инструмента.
- Консультацию проктолога, пальцевое исследование.
- Рентген с контрастом.
Лимфатические узлы оценивают по УЗИ, снимкам МРТ, КТ, методом пальпации. Метод ПЭТ-сканирования хорошо выявляет метастазы. Чтобы обнаружить метастазы в груди, достаточно сделать контрастную маммографию.
Виды доброкачественных заболеваний вульвы
К доброкачественным опухолям относят новообразования, которые не агрессивны по отношению к соседним клеткам и тканям. Они растут, отодвигая здоровые ткани, а не вторгаясь в них. Они не дают метастазов, не поражают лимфатическую систему и другие органы, не распространяются по организму. Клетки, из которых состоит доброкачественная опухоль, не сильно отличаются от нормальных.
Однако это не значит, что их можно игнорировать и что они совсем не опасны. Опухоли могут сдавливать соседние клетки, вызывать ишемию, воспаление, некроз тканей. Некоторые виды опухолей могут перерождаться в злокачественные, поэтому их нужно своевременно удалять.
Если новообразование не причиняет дискомфорта, случайно обнаружено при осмотре, имеет небольшие размеры, медленно растет, за ним наблюдают. Если начинается активный рост, появляются симптомы, которые мешают женщине, его необходимо удалить хирургическим путем.
В зависимости от того, из каких клеток состоит опухоль, все доброкачественные новообразования вульвы подразделяют:
- На миому – она развивается из мышечной ткани. Если из гладких мышц, ее называют лейомиомой, если из поперечнополосатых – рабдомиомой. Опухоль похожа на подвижный плотный шарик, чаще обнаруживается на поверхности больших половых губ.
- Фиброму – состоит из волокон соединительной ткани. Опухоль эластичная на ощупь, с четкими контурами, может иметь ножку или располагается в глубине тканей. Наиболее частая локализации – большие половые губы, вход во влагалище.
- Кондиломы, папилломы – поверхностные образования из наслоения эпителиальных клеток. Имеют вид бугорка, нередко с сосочковыми выростами на поверхности. В их развитии большую роль играют вирусы папилломатоза человека (ВПЧ). Имеют высокий риск малигнизации, особенно если процесс распространяется во внутренние половые органы женщины. По цвету часто отличаются от окружающих тканей – коричневые или беловатые. У кондиломы широкое основание, у папилломы – узкая ножка, которая соединяет опухоль с органом. Возможны единичные образования, но чаще – множественные. Они располагаются на половых губах, при входе в вагину, на лобковой зоне.
- Аденому – состоит из эпителиальных клеток слизистой оболочки вульвы.
- Ангиому – опухоль из сосудистой ткани. Бывает лимфангиома, она мягкая, имеет синий оттенок, состоит из лимфатических сосудов, заполненных жидкостью. Гемангиома – разрастание мелких кровеносных сосудов. Может с наружных половых органов распространяться во влагалище, на шейку матки. Узелки красноватого или синего цвета выступают над поверхностью вульвы, при травмировании сильно кровоточат.
- Липому , или жировик. Не представляет опасности, мягкая на ощупь, округлая. Обнаруживают на лобке, наружных половых губах.
- Миксому – образование имеет капсулу, внутри заполнено желтоватой жидкостью.
- Опухоли из смешанных тканей – фибролипому, фибромиому (имеет в своем составе видоизмененные клетки соединительной и мышечной ткани).
- Гидроаденому – из потовых желез в области вульвы. Узелки имеют небольшие размеры, множественные, обычно коричневого, розового или желтого оттенков. Встречаются на лобке и в области половых губ, часто расположены симметрично.
- Кисту бартолиновой железы – находится в одной из половых губ, заполнена жидкостью, безболезненна.
Особенности лечения доброкачественных опухолей
Нужно ли удалять доброкачественное образование, решает врач. Это зависит от возраста женщины, скорости роста и типа опухоли, выраженности симптомов. Если нужно удалять образование, это делают в пределах здоровых тканей:
- Если опухоль на ножке, ее перерезают.
- Если в глубине тканей, кожу или слизистую оболочку разрезают, тупым путем вылущивают опухоль, останавливают кровотечение, зашивают ткани.
После операции необходимо наблюдение, смена повязок с антисептическими мазями и растворами. Местно назначают лекарства, которые ускоряют заживление. Иногда внутрь или в инъекциях антибиотики.
Для удаления поверхностных доброкачественных образований применяют не только скальпель, но и более щадящие методы:
- Криодеструкция – под действием азота опухолевые клетки замораживают, они погибают. Операция применяется при кондиломах, не требует обезболивания. Переносится женщинами легко.
- Радиоволновая терапия предполагает разъединение тканей направленным потоком радиоволн низкой частоты. Процедура не вызывает боли, не сопровождается кровотечениями. Ткани заживают практически без рубцов. Реабилитационный период минимальный, как и риск развития осложнений.
- Лазерное удаление новообразований также характеризуется бережным отношением к здоровым тканям. Клетки кондиломы выпариваются из-за высокой температуры, которая создается направленным пучком света.
- Электрокоагуляция – метод более грубый, на опухоль воздействуют электрическим током. Впоследствии в зоне лечения может остаться рубец, деформирующий вульву.
- Плазменная коагуляция – выпаривание опухоли путем воздействия плазменного разряда. Как правило, рубцы небольшие, а болевых ощущений женщина не испытывает.
- Прижигание химически активными веществами, например кислотами, солкодермом. Наиболее часто используется азотная кислота, она вызывает коагуляцию опухолевых клеток. Обезболивать не нужно, ткани хорошо заживают без больших рубцов.
- Склеротерапия применяется при лечении гемангиом – внутрь сосудов вводится вещество, приводящее к склерозированию тканей, склеиванию и опустеванию сосудов.
Все эти методы можно использовать, если в зоне опухолевого роста нет признаков воспаления, малигнизации, у женщины нет герпесвирусной инфекции половых органов, проблемы со свертыванием крови. После удаления ткани отправляют для гистологического изучения. Если при этом будут выявлены злокачественные клетки, лечение дополнят химиотерапией или лучевым воздействием.
Папилломы имеют склонность рецидивировать. Поэтому после оперативного удаления необходимо пройти курс противовирусного лечения.
Виды злокачественных новообразований вульвы
Больше опасности представляют злокачественные заболевания, но и они успешно излечиваются, если выявлены на ранних стадиях. Около 80% всех случаев рака вульвы диагностируют у женщин старше 55 лет. Виды злокачественных опухолей наружных половых органов:
- Плоскоклеточная карцинома (90% из всех случаев рака) – злокачественное образование из эпителиальных клеток. Часто ее обнаруживают в толще больших половых губ. Женщина при этом жалуется на чувство инородного тела, нерегулярные выделения с кровяными примесями. Возможны жжение, зуд, боли. Кожа в области образования меняет цвет на красный или синюшный, бывают язвы, уплотнения. Язвы длительно не заживают, имеют неприятный запах, при контакте возникает кровотечение. Карциноме часто предшествует доброкачественная папиллома, которая растет из клеток потовых или бартолиниевых желез.
- Меланома – состоит из пигментных клеток. Настороженность должна возникнуть, если родинка начала интенсивно расти, изменился ее цвет, форма, вокруг нее появилась краснота, отек кожи, возникли зуд, боли.
- Реже встречаются саркома, рак Педжета, базальноклеточный рак, аденокарцинома .
Как лечить злокачественные опухоли?
Основные методы лечения злокачественных новообразований:
- Хирургический – удаляют очаг и прилежащие ткани, чтобы в организме не осталось опухолевых клеток. Если поражены лимфатические узлы, их тоже удаляют вместе с клетчаткой. При наличии метастазов в другие органы объем операции еще больше увеличивается. Поэтому все заинтересованы, чтобы выявить болезнь на максимально ранних стадиях.
- Химиотерапия – назначают цитостатики, которые тормозят процессы роста и деления клеток в опухолях. Нередко ее назначают до или после операции, что позволяет уменьшить первичный очаг и снизить риск рецидивов.
- Лучевая терапия – облучение зон опухолевого роста тормозит развитие новообразования, облегчает его хирургическое удаление.
В зависимости от гистологического строения опухоли эти методы комбинируют, чтобы добиться наилучшего эффекта.
В развитии злокачественных опухолей наружных женских половых органов условно выделяют 4 стадии. Это необходимо для выбора схемы лечения:
- Предрак – болезнь, которая часто переходит в злокачественную опухоль. К предраковым заболеваниям относят папиллому, остроконечную кондилому (вызывают ВПЧ), лейкоплакию (усиленное ороговение эпидермиса), крауроз вульвы (склероз и деформация, атрофические изменения наружных женских половых органов), внутриэпителиальную неоплазию.
- Первая – очаг до 2 см, находится в пределах одной анатомической зоны.
- Вторая – опухоль захватывает более 2 см, но не выходит за пределы вульвы.
- Третья – характерно распространение на лимфатические узлы, близлежащие органы – анус, уретру, влагалище.
- Четвертая – в опухолевый процесс вовлечены отдаленные органы, например кости, печень, легкие, мозг. О метастазах могут свидетельствовать боли в костях, истощение, быстрая потеря массы тела, нездоровый оттенок кожных покровов.
На ранних стадиях возможно проведение органосохраняющих операций, внешний вид и форма вульвы при этом сохраняется. Если опухоль захватила больше тканей, может потребоваться удаление части или всей вульвы. В таких случаях женщине могут предложить реконструктивную операцию, после которой наружные половые органы будут сформированы из других мягких тканей пациентки. Это позволит вести ей нормальную половую жизнь, не чувствовать психологического дискомфорта.
Если поражены отдаленные органы, операцию не всегда можно провести. В запущенных случаях назначают паллиативное лечение, направленное на облегчение страданий женщины. При болях назначают анальгетики внутрь или в виде инъекций. Если опухоль распространяется на уретру, к операциям привлекают уролога, прямую кишку – проктолога.
Меры профилактики новообразований вульвы
На 100% предотвратить появление образований невозможно. Однако если соблюдать ряд правил, можно уменьшить риск развития опухоли:
- Лечить острые и хронические болезни женской половой системы. Трихомонады, хламидии, возбудитель гонореи, грибы рода Кандида, вирус герпеса вызывают вульвит, вульвовагинит. Несмотря на хроническое течение, жалобы могут практически отсутствовать. Без лечения нарастают фиброзные изменения в органах, нарушается их форма, функция, ослабляется местный иммунитет.
- Вести половую жизнь с одним партнером. При нежелании беременеть нужно использовать методы контрацепции, чтобы не прибегать к абортам.
- Раз в год посещать гинеколога в профилактических целях. Даже при отсутствии симптомов возможно выявление опухоли.
- Подвижный образ жизни, прогулки, зарядки уменьшат застой крови в малом тазу.
- Предотвратить заражение ВПЧ можно при помощи вакцины, контактных методов контрацепции, ограничения количества половых партнеров. ВИЧ ослабляет иммунную защиту организма. На фоне этого заболевания легче происходит заражение ВПЧ. Вирус проникает в ядро клетки, приводит к изменениям в генетическом аппарате, вызывает размножение атипичных мутировавших клеток. Так, ВПЧ приводит к развитию не только рака вульвы, но и рака шейки матки – одной из наиболее частых патологий у женщин.
- Отказ от вредных привычек – переедания, курения, алкоголя, сладкого.
- Гигиена половых органов.
- Следует избегать травм наружных половых органов. Чаще это бывает при стремительных родах, во время занятия спортом, при падениях, во время интимных отношений.
Пройти обследование у гинеколога можно в нашей клинике. Прием осуществляется по записи. На месте можно сдать все необходимые анализы, сделать УЗИ, рентген и применить другие методы визуализации. Чем старше женщина, тем выше риск развития опухолевых болезней.
Вовремя выявить начинающуюся проблему помогут опытные врачи. Персонал внимательно относится к каждой пациентке. Лечение можно получить в полном объеме, включая операцию, при необходимости химиотерапию, облучение. В клинике широко используют щадящие методы лечения. После них восстановление женщины происходит быстрее, не беспокоят боли. По возможности всегда выбирают органосохраняющие операции.
Гемангиома
Гемангиома(hemangioma) – доброкачественная опухоль, сформированная из неправильно развившихся клеток внутренней поверхности кровеносных сосудов. Представляет собой багрово-лиловые новообразования на поверхности, в толще кожи и под ней.
Акции
Полное обследование на онкологические заболевания для мужчин и женщин.
Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.
«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой до 72%!
Консультация врача-хирурга по поводу операции бесплатно!
Содержание статьи:
Гемангиома (hemangioma) – доброкачественная опухоль, сформированная из неправильно развившихся клеток внутренней поверхности кровеносных сосудов. Представляет собой багрово-лиловые новообразования на поверхности, в толще кожи и под ней.
Поражает эндотелий в любой части тела, наиболее часто – в области головы, шеи, позвоночника (нижнегрудного и верхнепоясничного отделов). Чаще диагностируется в младенчестве Источник:
Младенческая гемангиома: классификация, клиническая картина и методы коррекции. Шептий О.В., Круглова Л.С.: Российский журнал кожных и венерических болезней, 2016 г. , реже – у взрослых. Может расти. В 70% случаев подвергается спонтанному обратному развитию и не нуждается в лечении.
Увеличивающиеся гемангиомы на открытых участках тела представляют собой косметический дефект и вызывают психологический дискомфорт разной степени тяжести.В 10% случаев они могут локализоваться возле печени, почек, легких, других жизненно важных структур. В процессе роста сдавливают их, чем представляют серьезную опасность.
Прогноз
Возможные последствия заболевания
Гемангиомы могут становиться причиной некроза(омертвения) тканей, поэтому очаг поражения становится входными воротами для инфекции. Присоединение гнойного процесса может стать причиной сепсиса. При гемангиоме костей возможно их разрушение. Кроме этого, процесс может способствовать нарушению свертываемости крови и образованию тромбов. Возможна малигнизация –перерождение гемангиомы в рак.
При своевременном обращении к врачу новообразование успешно лечится в 100% случаев Источник:
Что нужно знать педиатру о младенческих гемангиомах. Захарова И.Н., Котлукова Н.П., Рогинский В.В., Соколов Ю.Ю., Зайцева О.В., Майкова И.Д., Идрисова Г.Р., Пшеничников И.И.: Медицинский совет, 2016 г. .
Разновидности гемангиом
Существует 2 вида гемангиом – врожденные – сформированные во время внутриутробного развития – и приобретенные; приобретенные в раннем детском возрасте нередко называют младенческими. По структуре различают единичные и множественные гемангиомы (гемангиоматоз), по строению – капиллярные, артериальные и венозные.
По образованию они бывают местными и сегментарными. Местные гемангиомы растут из одной точки, отличаются ровными краями и сравнительно небольшими размерами. Сегментарные – крупные, с «рваным» краем, нередко развиваются в рамках сочетанных патологий грудной клетки, аорты, таза и крестца, пороков сердца и т. д.
По локализации выделяют гемангиомы:
- простую – образована на поверхности кожи;
- кавернозную – растет под кожей;
- комбинированную – в процесс вовлечены поверхностные и глубокие слои дермы;
- смешанную – в процесс вовлечены не только дермальные, но также нервные и мышечные ткани.
Почему появляются гемангиомы
Точных причин возникновения гемангиом выявить пока не удалось; принято считать, что их появление может спровоцировать нарушение внутриутробного развития плода из-за вирусной болезни матери либо кислородного голодания. Дополнительные факторы риска образования врожденной гемангиомы:
- многоплодная и/или поздняя беременность;
- повышенное количество эстрогена у матери;
- ее малоподвижный образ жизни;
- несбалансированный рацион;
- алкогольная или никотиновая интоксикация плода;
- его низкий вес при рождении.
У взрослых причиной новообразования могут стать наследственная предрасположенность, заболевания сердечно-сосудистой системы, избыточное ультрафиолетовое облучение, повышенный уровень женских гормонов эстрогенов.
Признаки гемангиомы и патогенез
Гемангиома представляет собой красное пятно, в центре которого расположена точка, а из неё исходит сеть небольших сосудов. Обычно новообразование гладкое, может выступать на 1-2 см над кожей. При нажатии становится бледным, но быстро возвращается к своему обычному виду. Характерный симптом – неравномерность температуры: при пальпации гемангиома заметно теплее окружающих участков тела. Клинически может никак себя не проявлять и обнаруживаться случайно при осмотре.
Заболевание протекает фазами – рост, стабилизация, опционально – спонтанный регресс. В фазах роста и стабилизации гемангиомы возможны осложнения. Если новообразование растет около функционального органа, его работа может ухудшаться – например, в периорбитальной зоне оно может способствовать снижению зрения, а на слизистой гортани – обструкции дыхания.
Если гемангиома локализована около нервного окончания, при ее росте возможны слабость и онемение конечностей, нарушение работы мочевого пузыря и ЖКТ. Крупные гемангиомы позвоночника могут вызывать боль и повышать риск компрессионных переломов. Новообразования легко травмируются, поэтому могут вызывать кровотечения.
Диагностика гемангиом
Первичный диагноз врач-дерматолог ставит по результатам визуального осмотра и пальпации. Для дифференциальной диагностики(выявления глубины и особенностей структуры новообразования) применяют:
- ангиографию – контрастную рентгенографию;
- УЗИ с доплерографией;
- МРТ;
- КТ.
Как лечат гемангиомы
Основной способ лечения – хирургический. Помимо косметических для этого существуют медицинские показания:
- быстрый рост и угроза озлокачествления опухоли;
- нарушение нормальной работы органов – например, если новообразование на веке или языке;
- нарушение циркуляции крови – если опухоль на крупном сосуде;
- инфицирование и кровотечение – например, при нахождении на гениталиях.
В приоритете – щадящие малоинвазивные методики удаления гемангиомы или методы сосудистой хирургии для уменьшения кровотока в ней. Иссеченные ткани отправляют на гистологический анализ.
Если новообразование малых размеров, возможно применение электрокоагуляции, радиоволновой или лазерной хирургии, криодеструкции жидким азотом. При некоторых формах гемангиом эффективна склеротерапия – «склеивание» поврежденных капилляров путем инъекционного введения специальных растворов Источник:
Гемангиомы и сосудистые мальформации. Современные теории и лечебная тактика. Гончарова Я.А.: Здоровье ребенка, 2013 г. .
При медленнорастущих опухолях с низким риском озлокачествлениявозможнаконсервативная медикаментозная терапия препаратами из группы блокаторов бета-адренорецепторов Источник:
Wong A., Hardy K., Kitajewsky A. Propranolol causes functional changes in hemangioma stem cells and hemangioma endothelial cells // Abstract book. ISSVA the 19th International Workshop on Vascular Anomalies. - 2012. – p. 245. . В отдельных случаях (если новообразование не растет, не беспокоит или есть тенденции к его обратному развитию) прибегают к выжидательной тактике.
Чтобы убедиться в эффективности лечения, после его окончания назначают контрольное исследование – УЗИ, томографию либо дерматоскопию. Чтобы проконсультироваться у профильного специалиста в СПб, заполните онлайн-форму.
Источники:
- Что нужно знать педиатру о младенческих гемангиомах. Захарова И.Н., Котлукова Н.П., Рогинский В.В., Соколов Ю.Ю., Зайцева О.В., Майкова И.Д., Идрисова Г.Р., Пшеничников И.И.: Медицинский совет, 2016 г.
- Младенческая гемангиома: классификация, клиническая картина и методы коррекции. Шептий О.В., Круглова Л.С.: Российский журнал кожных и венерических болезней, 2016 г.
- Гемангиомы и сосудистые мальформации. Современные теории и лечебная тактика. Гончарова Я.А.: Здоровье ребенка, 2013 г.
- Sires В. Systemic corticosteroid use in orbital lymphangioma /В. Sires, C. Goins, R. Anderson // Ophthal. Plast.Reconstr.Surg. - 2001. Mar. - Vol. 17(2). - P. 85 - 90.
- Wong A., Hardy K., Kitajewsky A. Propranolol causes functional changes in hemangioma stem cells and hemangioma endothelial cells // Abstract book. ISSVA the 19th International Workshop on Vascular Anomalies. - 2012. – p. 245.
Михайлов Алексей Геннадьевич оперирующий онколог, врач высшей квалификационной категории, к.м.н. стаж: 21 год
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Гемангиома

Гемангиома – доброкачественное сосудистое образование, появляющееся из-за эмбрионального нарушения развития кровеносных сосудов. Опухоль появляется на любом участке кожного покрова, имеет вид красного, багрового или синюшного пятна, возвышающегося над поверхностью кожи. Чаще всего выявляется при рождении или образуется в течение первых недель жизни. Лечение – хирургическое и консервативное.
Общие сведения о болезни
Гемангиома появляется у детей как родимое пятно. Такое изменение является результатом порока развития сосудов. Частота обнаружения гемангиом у новорожденных достигает 3%. В 10% проблему выявляют на первом году жизни ребенка. Данные статистики подтверждают, что это самая распространенная доброкачественная опухоль мягких тканей в педиатрии. Частота обнаружения достигает 50% случаев. Проблема в 3-5 раза чаще выявляется у девочек. Гемангиома у взрослых проявляется в исключительных случаях при неполноценном лечении в детском возрасте.
Доброкачественная опухоль быстро прогрессирует. Она стремительно разрастается на поверхности кожи и в глубину. По мере роста, дефект способен разругать окружающие ткани, приводить к нарушению функций зрения, слуха, дыхания. При травмировании гемангиомы возникает риск инфицирования и образования язвенных деформаций на поверхности.
Причины гемангиомы окончательно не изучены. Установлено, что патология является следствием изменения формирования сосудистой системы на эмбриональном этапе. Повлиять на этот процесс могут такие факторы:
- прием беременной женщиной лекарственных препаратов определенных групп;
- перенесенные вирусные заболевания;
- неблагоприятные экологические условия.
Поскольку гемангиому на коже чаще выявляют у девочек, присутствует связь опухоли с гормональной регуляцией, но она не является основным фактором.
Основные разновидности заболевания и его симптомы
В зависимости от морфологических признаков различают следующие виды гемангиом:
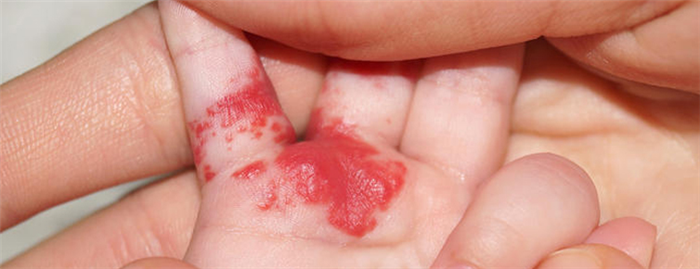
- простая (капиллярная). Имеет четкие границы, красный или багрово-синий цвет. Бледнеет при надавливании, а потом восстанавливает оттенок;
- кавернозная (пещеристая). Бугристое, узловое образование, находящееся подкожно. Характерна мягкая эластичная консистенция, объясняющаяся структурой – внутри находятся каверны, заполненные кровью;
- комбинированная. Имеет кожную и подкожную часть. Клинические проявления характерны для капиллярного и пещеристого типа;
- смешанная. Опухоль со сложным строением, содержащая элементы сосудистых, нервных, соединительных и лимфоидных тканей. Цвет, консистенция и вид различаются, зависят от входящих в состав тканей.
Опухоли имеют единичный и множественный характер, бывают мелкими и крупными. В 95% случаев в педиатрии диагностируют простые формы. Симптомы гемангиомы проявляются только внешне, редко пациент жалуется на зуд и дискомфорт в пораженной зоне.
Лечение и обследование ребенка с гемангиомой обеспечивает:
Дополнительно показана консультация офтальмолога, отоларинголога, уролога, стоматолога и детского гинеколога. С целью определения глубины распространения и оценивания структуры проводится УЗИ пораженной области. В комплексе оценивается скорость кровотока в самой опухоли и снабжающих ее сосудах.
Прогноз для пациентов – благоприятный. Опухоль может регрессировать самостоятельно. Опухоль мягких тканей, не имеющую показаний к оперативному удалению, устранять не обязательно. Решение о схеме воздействия или методике динамического контроля всегда принимает врач.
Информация о лечении
Раньше при обнаружении гемангиомы в детском возрасте принималась выжидательная тактика, медики рассчитывали на то, что опухоль рассосется самостоятельно до достижения пубертатного периода. Со временем данное утверждение стало неактуальным из-за невысокой частоты обратного развития. Всего в 5% случаев гемангиома у детей сходит с кожи без последствий, в 2% случаев это происходит до 5-летнего возраста.
Сегодня лечение гемангиомы проводят следующими методами:
- физическое удаление;
- хирургическая резекция;
- медикаментозная терапия.
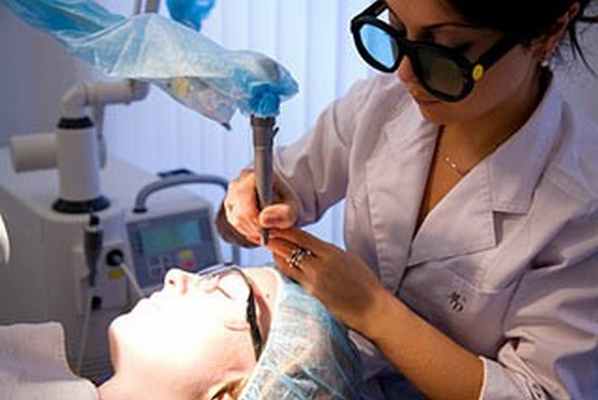
К перечню популярных методов физического удаления относят криодеструкцию, лазерное облучение, склеротерапию и электрокоагуляцию. Описанные способы позволяют безболезненно убрать опухоль мягких тканей. Полное исчезновение занимает от нескольких месяцев до нескольких лет. На коже могут оставаться рубцы.
Хирургический метод редко применяют в современной практике. Его используют при небольших гемангиомах у взрослых пациентов. Чаще всего иссекают опухоли, расположенные на невидимых участках тела. Косметический эффект – сомнительный, на поверхности кожного покрова остаются шрамы.
Медикаментозная терапия основывается на использовании гормональных и противоопухолевых препаратов. Часто применяется на подготовительном этапе с целью уменьшить область гемангиомы. Полное рассасывание вследствие медикаментозной терапии происходит редко, не более чем в 2% случаев.
Подобрать эффективный метод воздействия и избавиться от гемангиомы на коже помогут специалисты нашей клиники. Врачи проведут обследование и определят максимально эффективную схему воздействия, установят прогноз возможности самостоятельного устранения. Обследование на новом оборудовании – залог успешной терапии. Опыт врачей позволит выбрать лучшую схему устранения гемангиомы, позволяющую не опасаться возможных последствий.
Ответы на частые вопросы
Как выглядит гемангиома?
Внешне опухоль представляет собой красное или синюшное пятно, сливающееся с кожей или возвышающееся над ее поверхностью. Размер пятна в диаметре от 1-2 см до 10-20 см. Опухоль имеет разные формы. У детей проявляется температурная асимметрия, дефект на ощупь всегда теплый.
Нужно ли удалять гемангиому?
Гемангиома кожи подлежит обязательному удалению, если она провоцирует дискомфорт, зудит или кровоточит. Удалять опухоль надо, если она находится в сложных местах, которые постоянно растираются одеждой.
Может ли опухоль мягких тканей исчезнуть самостоятельно?
Удалять гемангиому оперативным путем не всегда нужно. Опухоль способна регрессировать самостоятельно. В процессе исчезновения выделяют несколько стадий. Он начинается с образования бледного пятна в центре опухоли, далее оттенок меняется и становится нормальным по направлению к периферии. Процесс исчезновения – длительный, до нескольких лет.
Чем опасна гемангиома?
При неправильном и несвоевременном лечении могут проявляться осложнения, представляющие угрозу для жизни и здоровья человека:
Гемангиома головного мозга
В отделении нейрохирургии государственного медицинского центра Рамбам проводится квалифицированное лечение наследственных и спорадических гемангиом с применением современных методов хирургии и радиационной терапии.
Гемангиома головного мозга, которая также может носить название внутричерепная гемангиома или ангиома центральной нервной системы, представляет собой порок развития кровеносных сосудов. Кроме головного мозга сосудистые новообразования могут развиваться в таких органах как почки, печень, легкие, кожа и слизистая носа. Гемангиомы головного мозга диагностируются преимущественно у лиц старше сорокалетнего возраста.
Существует два типа гемангиом – наследственные и спорадические. Наследственные гемангиомы возникают вследствие генетических мутаций, передавшихся от одного из родителей. Спорадические сосудистые новообразования не зависят от наследственности и возникают спонтанно.
До сих пор точные факторы, увеличивающие риск развития гемангиомы мозга, неизвестны. Однако ученые считают, что люди, прошедшие лучевую терапию области головы, могут быть более склонны к возникновению данной патологии.
Симптомами гемангиомы головного мозга могут быть головные боли, частичная потеря контроля над мышцами и нарушение чувствительности. Осложнения включают в себя кровотечение из новообразования, вторичные инфекции и неврологические проблемы.
Около 25% гемангиом протекают бессимптомно, однако, внезапное кровотечение может потребовать безотлагательного лечения.
Хирургическое удаление – это приоритетный метод лечение гемангиом мозга. В некоторых случаях также применяется лучевая терапия.
К сожалению, в настоящее время методов профилактики гемангиомы головного мозга не существует.
В медицинском центре Рамбам проводится квалифицированное лечение наследственных и спорадических гемангиом с применением современных методов хирургии и радиационной терапии.
Кто подвержен риску развития гемангиомы мозга?
Гемангиома относится к редким доброкачественным новообразованиям, которые возникают примерно 0,4% людей. Гемангиомы могут развиться в любом возрасте, но чаще всего они диагностируются у людей 40 лет и старше. Эти сосудистые патологии выявляются у людей любой расы, этнической принадлежности и пола, однако, результаты исследований доказывают, что чаще всего они встречаются у женщин.
Факторы риска развития гемангиомы головного мозга
Хотя точные факторы риска не известны, ученые предполагают, что вероятность возникновения гемангиомы увеличены у следующих групп лиц:
- Лица, перенесшие облучение головы в детстве.
- Лица, ранее имевшие случаи внутримозгового кровоизлияния.
- Лица с семейной историей гемангиомы головного мозга.
В большинстве случаев гемангиома носит спорадический характер и не зависит от вышеперечисленных условий.
Важно понимать, что наличие факторов риска отнюдь не указывает на то, что у человека обязательно разовьется гемангиома. В то же время, эти сосудистые новообразования могут возникать у людей, не входящих в группу риска.
Причины развития гемангиомы мозга
Причины возникновения гемангиомы мозга зависят от ее формы – наследственной или спорадической. Развитие наследственных гемангиом обусловлено, по крайней мере, тремя генетическими мутациями – в генах KRIT1 (CCM1), CCM2 и генов PDCD10. До 85-95% случаев гемангиом связаны с мутациями в этих трех генах. Другие наследственные формы внутричерепных гемангиом вызваны мутациями в неизвестных генах. Причины спорадических гемангиом до сих пор точно не известны.
Признаки и симптомы внутричерепной гемангиомы
Симптомы гемангиомы, обусловленные тромбозом аномальных сосудов, зависят от локализации новообразования. Общими признаками являются:
- головные боли;
- тошнота и рвота;
- нарушение походки;
- нарушение контроля над мышцами и координацией движений;
- затруднения при глотании;
- судороги;
- кровоизлияние из опухоли (беременные женщины подвергаются более высокому риску внутримозгового кровоизлияния).
Диагностика гемангиомы головного мозга
Диагностика внутричерепной гемангиомы в МЦ Рамбам проводится на высоком качественном уровне с использованием инновационных лабораторных и аппаратных методов исследования. Диагностика начинается с оценки жалоб и сбора анамнеза. При подозрении на гемангиому мозга проводятся дополнительные тесты:
- МРТ головного мозга – выполняется для выявления новообразования, характерной формы, похожей на попкорн.
- КТ с контрастным веществом – выполняется с целью уточнения характеристик гемангиомы, таких как размер, форма, близость к жизненно-важным структурам мозга и др.
Некоторые патологии имеют схожие с гемангиомой симптомы и признаки. Специалисты МЦ Рамбам могут порекомендовать дополнительные диагностические исследования для того, чтобы исключить другие заболевания и поставить окончательный диагноз.
Возможные осложнения гемангиомы мозга
Осложнения внутричерепной гемангиомы в основном связаны с кровотечением из опухоли. Скопление крови в гемангиоме может стать причиной судорожных припадков. Чаще всего их можно контролировать с помощью медикаментозной терапии, однако, для полного излечения необходимо хирургическое удаление гемангиомы. Кровотечение из сосудов гемангиомы может привести к летальному исходу, если новообразование локализуется вблизи ствола головного мозга. Также внутримозговое кровотечение может стать причиной инсульта из-за недостаточного снабжения кровью других областей мозга.
Лечение гемангиомы головного мозга в Рамбам
Хирургическая резекция является приоритетным методом лечения внутричерепных гемангиом. В большинстве случаев гемангиому удается удалить микрохирургическим методом – через небольшое отверстие в черепе. Опухоли, локализующиеся в труднодоступных местах, в том числе вокруг ствола головного мозга, устраняют с помощью сфокусированного радиоактивного излучения методом стереотаксической радиохирургии.
Методы профилактики гемангиомы головного мозга
В настоящее время не существует каких-либо конкретных методов предупреждения развития внутричерепной гемангиомы. Заболевание может быть обусловлено генетическими факторами. При наличии семейной истории внутричерепной гемангиомы генетическое консультирование поможет оценить риски перед планированием беременности. Замена лучевой терапии головы другими методами противоопухолевого лечения, по мнению некоторых специалистов, помогает снизить вероятность возникновения гемангиомы. В настоящее время израильские ученые проводят активные исследования, направленные на поиск и внедрение эффективных методов профилактики и лечения наследственных и спорадических гемангиом головного мозга.
Прогноз
Прогноз при гемангиоме головного мозга зависит от тяжести проявлений заболевания. В большинстве случаев гемангиомы протекают бессимптомно либо сопровождаясь незначительными проявлениями, поддающимися терапевтическому контролю. Несмотря на то, что гемангиомы увеличиваются в размерах со временем, некоторые из них полностью останавливаются в росте. Если гемангиома вызывает судорожные приступы или несет в себе риск повторного кровотечения, израильские специалисты рекомендуют хирургическое лечение.
Гемангиома
Гемангиома – это кровяная опухоль или доброкачественное образование, происходящее из сосудов. Лечит гемангиому детский хирург, дерматолог при необходимости нужна консультация других профильных специалистов.
Гемангиома зачастую причиняет косметический дефект, чем представляет собой медицинскую проблему. Однако есть и опасные гемангиомы. Это те, которые прорастают в ткани и расположены на лице или внутренних органах. Современные способы лечения позволяют избавиться от сосудистой опухоли без следа.
Гемангиома формируется в процессе внутриутробного развития. В норме внутри сосудов находится эндотелий или внутренняя выстилка. Под действием неблагоприятных факторов (ОРВИ или другие инфекции матери, прием лекарств, резус-конфликт, высокое артериальное давление) клетки эндотелия во время закладки органов попадают не на свое место. Эндотелиальные клетки в дальнейшем служат источником формирования сосудистой опухоли.
Классификация
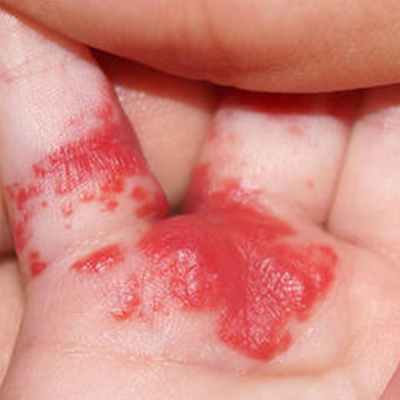
Существует несколько классификаций гемангиом. Для практических целей чаще используют деление с учетом морфологических признаков:
- капиллярная или простая – находится поверх кожи, четко отграничена от окружающих тканей, цвет от розового до синюшного, поверхность бугристая, при надавливании бледнеет;
- кавернозная (пещеристая) – находится под кожей, выглядит как бугристый узел, на ощупь мягкая, состоит из небольших полостей, которые наливаются кровью при физическом напряжении. Кожа, покрывающая опухоль, бывает синюшной, если сильно надавить, спадается и бледнеет, но затем быстро восстанавливается;
- комбинированная – есть подкожная и наружная части;
- смешанная – кроме сосудов, содержит и другие ткани, это ангионевромы (с нервной тканью), ангиофибромы (с соединительной) и другие.
Количество гемангиом бывает разным: от одной до нескольких, размер тоже неодинаковый – от точечных до занимающих целую анатомическую область.
Для прогноза важна также скорость роста: различают растущие быстро, медленно растущие и нерастущие совсем.
В подавляющем большинстве случаев (95%) обнаруживаются простые капиллярные гемангиомы, девочки болеют втрое чаще мальчиков. Сами по себе кровяные опухоли риска для жизни не представляют, но они могут прорастать в соседние органы – глаза, нос, уши, трахею. Кроме того, поверхность их легко повреждается даже одеждой, отчего бывают нагноения и язвочки, кровотечение. Это крайне неприятный косметический дефект.
Симптомы гемангиомы
Гемангиому видно у новорожденного сразу либо она проступает в течение первых 3-х месяцев жизни. Кровяная опухоль бурно растет до 6-ти месяцев, позднее рост ее замедляется. Чаще всего поражается волосистая часть головы, лицо, особенно веки, нос и щеки, спина, половые органы, реже конечности. Крайне редко в патологический процесс вовлекаются внутренние органы и кости.
Поверхностные гемангиомы могут прекращать рост самопроизвольно и регрессировать. Обратное развитие опухоли начинается с того, что в центре появляется бледный участок, размер которого постепенно увеличивается, пока гемангиома не исчезнет совсем. Некоторые опухоли проходят к концу первого года жизни, другие – к концу подросткового периода.
Причины гемангиомы
Точная причина возникновения неизвестна до сих пор. Предполагается, что нарушают онтогенез различные неблагоприятные факторы, в том числе плохая экология, вредные привычки, употребление химических лекарств. Исследователи также связывают развитие кровяных опухолей с гормональным статусом, поскольку девочки страдают намного чаще.
Диагностика
В диагностике участвуют несколько специалистов: педиатр, детский хирург и дерматолог. Если опухоль повреждает какой-либо орган, привлекается профильный специалист – детский ЛОР, окулист, уролог, гинеколог и другие.
Для уточнения характера и локализации применяются дополнительные лабораторные и инструментальные методы обследования:
Читайте также:
