Мальформация Денди-Уокера и атрезия мозжечкового отверстия - клиника, диагностика
Добавил пользователь Владимир З. Обновлено: 24.01.2026
Мальформация Денди-Уокера и атрезия мозжечкового отверстия - клиника, диагностика
Главным признаком классической мальформации Денди-Уокера является полная или частичная агенезия червя и крупная кистозная мальформация в задней ямке, соответствующая дивертикулярному расширению крайне увеличенного четвертого желудочка. Гидроцефалия часто отсутствует у новорожденных и детей раннего возраста и иногда до позднего периода полового созревания. Обычно имеется заметное расширение задней ямки и возвышение места слияния синусов и боковых синусов, проходящих по теменным костям вместо чешуи затылочной кости.
Различные определения синдрома Денди-Уокера включают в себя спектр аномалий задней ямки, различных по клиническим и визуализационным особенностям и исходам. В эти аномалии входит вариант синдрома Денди-Уокера (Sarnat и Alcala, 1980), при котором присутствует часть червя мозжечка и задняя ямка не расширена, случаи, связанные с другими мальформациями периферической или центральной нервной системы. Некоторые авторы (Klein et al., 2003; Parisi et al., 2003) указывают более строгие критерии:
1) крупные средние размеры кисты задней ямки, широко сообщающейся с четвертым желудочком;
2) маленький повернутый, приподнятый червь мозжечка с патологическими бороздами;
3) смещенный кверху Тенториум;
4) расширенная задняя ямка;
5) смещенные кпереди и латерально, но предположительно нормальные, полушария;
6) нормальный ствол мозга.
В соотвествии с недавним определением, используемым и в статьях на сайте, сочетанные соматические мальформации не характерны. Сопутствующие пороки развития ЦНС включают патологическую миграцию в нижней оливе, агенезию мозолистого тела у 7-15% пациентов (Hirschetal, 1984, Murray et al., 1985) и затылочные цефалоцелеу 17% (Hirsch et al., 1984). Периферические мальформации присутствуют в широко изменяющейся доле случаев, в зависимости от используемых диагностических критериев и от происхождения случаев. В ряде диагностированных пренатально случаев, частота сопровождающих мальформаций может быть высокой. Сюда входят периферические мальформации, такие как расщелина губы и неба, пороки развития сердца, аномалии мочевыделительного тракта и малый лицевой дисморфизм (Has et al., 2004).

Мальформация Денди-Уокера.
Пренатальная диагностика методом ультразвукового сканирования на 33 неделе беременности.
Хорошо видно отсутствие червя мозжечка и выраженное расширение задней черепной ямки (левая часть рисунка).
Основным клиническим проявлением синдрома Денди-Уокера является гидроцефалия. Поскольку гидроцефалия обычно становится заметной к концу первого года жизни, в 75% случаев диагноз ставится в возрасте после трех месяцев и редко в первый день рождения. Голова может быть вытянутой в переднезаднем направлении с выступающим затылком, что может натолкнуть на мысль о возможном наличии аномалии. Примечательно, что отсутствуют мозжечковые симптомы или нарушения позы. Некоторая степень задержки умственного развития отмечается в 30-50% случаев, что является показанием для проведения нейровизуализации.
Визуализация имеет характерную картину. Во всех случаях присутствуют огромные скопления, которые в половине случаев распространяются через тенториальное отверстие в тригеминальную цистерну и/или вниз через большое затылочное отверстие. Это проявляется значительным расширением четвертого желудочка. Полушария маленькие, но нормальные. Червь мозжечка часто уменьшен и смещен, прижат к намету. Сагиттальные срезы позволяют лучше увидеть остатки червя, которые смещены вверх к намету мозжечка и повернуты кпереди. По мнению Klein et al. (2003), у большинства пациентов имеется только две щели червя и три доли; такие пациенты не имеют сочетающихся мальформаций и их уровень развития почти всегда остается в пределах нормы. В наименьшей группе червь развит неправильно и имеет только одну щель или ни одной. В этих случаях всегда присутствуют сопутствующие аномалии и большая или меньшая задержка умственного развития.
Дифференциальная диагностика мальформации проста в типичных случаях. В мегацистерне большой ретроцеребеллярный карман (соответствующий карману Блейка) сообщается с четвертым желудочком, но червь мозжечка полный. Дифференцировка варианта синдрома Денди-Уокера от увеличенной цистерны магна или ретроцеребеллярной арахноидальной кисты представляет некоторые трудности (Tortori-Donati et al., 1996, Boltshauser et al, 2002). В вариантных формах червь может быть атрофичным, но содержит все дольки и сдавлен стволом. В случаях с мегацистерной червь по сути нормальный, и четвертый желудочек отличается от кисты. В случаях Денди-Уокера червь может быть аномальным, атрофированным, неполным или вообще отсутствовать, четвертый желудочек трудно отличить от кисты и переднее положение сосудистого сплетения смещено к верхней стенке кисты, что является значимым диагностическим признаком (Nelson et al., 2004). Намет мозжечка смещен вверх, его вырезка видна на теменной, а не на затылочной кости, приводя к значительному расширению задней ямки.
Исход для пациентов, страдающих синдромом Денди-Уокера, относительно неблагоприятный при использовании обычных критериев. Уровень смертности в 144 случаях, рассмотренных Hirsch et al. (1984), составил 27% и только около половины выживших имели нормальный IQ. Напротив, исход благоприятный при применении строгих параметров Klein et al. (2003), если оперативное вмешательство по поводу гидроцефалии выполнено рано (Parisi и Dobyns, 2003). Генетический прогноз хороший, с рецидивами в 1-5% случаев. Это контрастирует с более тяжелым прогнозом атипичных и/или ассоциированных форм. Хотя увеличенная цистерна магна обычно рассматривается как доброкачественное изменение, Bodensteiner et al. (1988) обнаружили, что у 62% пациентов с мегацистерной магна была неврологическая патология, полагая, что это может быть частью комплексной мальформации. Случаи Денди-Уокера-подобного синдрома задней ямки, связанные с лицевыми или другими гемангиомами и сердечными и сосудистыми аномалиями, представляют различные формы (PHACE/PHACES синдромы или синдром Паскаля-Кастровьеджо II) (Metry et al., 2001).
Лечение заключается в шунтировании гидроцефалии, а не в открытии кистозного четвертого желудочка. Некоторые хирурги советуют устанавливать шунт в четвертый желудочек, но это мнение не единодушное. После шунтирования боковых желудочков может потребоваться дополнительное шунтирование четвертого желудочка. Хорошие результаты может дать эндоскопическая хирургия (Mohanty et al., 2006).
Механизмом синдрома Денди-Уокера ранее предполагалась атрезия отверстий Мажанди и Люшки. Тем не менее, эта атрезия не является ни постоянным, ни характерным признаком. В настоящее время этот синдром связывают с остановкой развития среднего мозга с сохранением переднего мембранозного участка четвертого желудочка плода. Эта структура в норме исчезает до момента открытия отверстия. Аномалия, по всей видимости, появляется до третьего месяца беременности (Friede, 1989). Полная атрезия отверстия четвертого желудочка редко наблюдается вне комплекса Денди-Уокера (Amacher и Page, 1971). Это вызывает формирование гидроцефалии, которая у одного из моих пациентов началась и была более заметна в четвертом желудочке, чем в остальных частях желудочковой системы. Микроскопическое исследование оболочки, покрывающей четвертый желудочек, выявило глиальную ткань, выстланную по внутренней стороне эпендимой (Friede, 1989). Эта глиальная оболочка позволяет отличить атрезию отверстия от фиброза базальной цистерны с последующей гидроцефалией. Происхождение мембраны неизвестно.
Аномалия Киари ( Синдром Арнольда-Киари )
Аномалия Киари (синдром Арнольда-Киари) — заболевание, при котором структуры головного мозга, расположенные в задней черепной ямке, опущены в каудальном направлении и выходят через большое затылочное отверстие. В зависимости от типа аномалия Киари может проявляться головной болью в затылке, болью в шейном отделе, головокружением, нистагмом, обмороками, дизартрией, мозжечковой атаксией, парезом гортани, снижением слуха и ушным шумом, нарушением зрения, дисфагией, дыхательными апноэ, стридором, расстройствами чувствительности, гипотрофией мышц и тетрапарезом. Аномалия Киари диагностируется путем проведения МРТ головного мозга, шейного и грудного отделов позвоночника. Аномалия Киари, сопровождающаяся стойким болевым синдромом или неврологическим дефицитом, подлежит хирургическому лечению (декомпрессия задней черепной ямки или шунтирующие операции).
МКБ-10
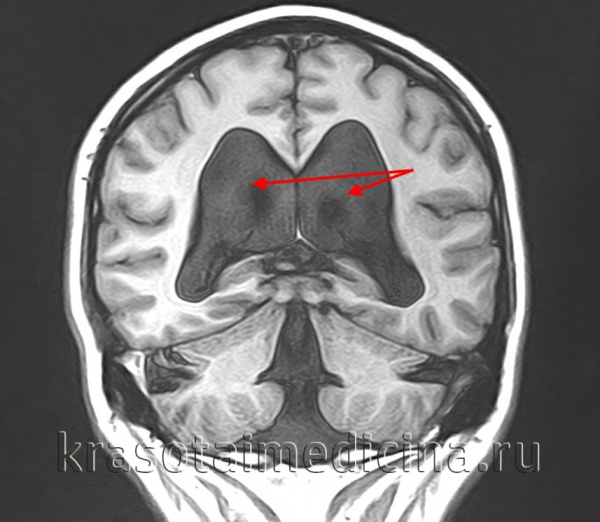
Общие сведения
В области соединения черепа с позвоночным столбом находится большое затылочное отверстие, на уровне которого ствол головного мозга переходит в спинной мозг. Выше этого отверстия локализуется задняя черепная ямка. В ней расположен мост, продолговатый мозг и мозжечок. Аномалия Киари связана с выходом части анатомических структур задней черепной ямки в просвет большого затылочного отверстия. При этом происходит сдавление находящихся в этой области структур продолговатого и спинного мозга, а также нарушение оттока цереброспинальной жидкости из головного мозга, приводящее к гидроцефалии. Вместе с платибазией, ассимиляцией атланта и др. аномалия Киари относится к врожденным порокам развития краниовертебрального перехода.
Аномалия Киари встречается по различным данным у 3-8 человек на 100 тысяч населения. В зависимости от типа аномалия Киари может диагностироваться в первые дни после рождения ребенка или стать неожиданной находкой у взрослого пациента. В 80% случаев аномалия Киари сочетается с сирингомиелией.

Причины
До сих пор аномалия Киари остается заболеванием, об этиологии которого в неврологии нет единого мнения. Ряд авторов считает, что аномалия Киари связана с уменьшенным размером задней черепной ямки, приводящим к тому, что по мере роста расположенных в ней структур они начинают выходить через затылочное отверстие. Другие исследователи предполагают, что аномалия Киари развивается в результате увеличенных размеров головного мозга, который при этом как бы выталкивает содержимое задней черепной ямки через затылочное отверстие.
Спровоцировать переход незначительно выраженной аномалии в выраженную клиническую форму может гидроцефалия, при которой за счет увеличения желудочков увеличивается общий объем мозга. Поскольку аномалия Киари наряду с дисплазией костных структур краниовертебрального перехода сопровождается недоразвитием связочного аппарата этой области, любая черепно-мозговая травма может приводить к усугублению вклинения миндалин мозжечка в затылочное отверстие с манифестацией клинической картины заболевания.
Классификация
Аномалия Киари подразделяется на 4 типа:
- Аномалия Киари I характеризуется опущением миндалин мозжечка ниже большого затылочного отверстия. Обычно она проявляется у подростков или во взрослом возрасте. Зачастую сопровождается гидромиелией — скоплением цереброспинальной жидкости в центральном канале спинного мозга.
- Аномалия Киари II проявляется в первые дни после рождения. Кроме миндалин мозжечка при этой патологии через большое затылочное отверстие выходят также червь мозжечка, продолговатый мозг и IV желудочек. Аномалия Киари II типа намного чаще сочетается с гидромиелией, чем первый тип, и в подавляющем большинстве случаев связана с миеломенингоцеле — врожденной спинномозговой грыжей.
- Аномалия Киари III отличается тем, что опустившиеся через большое затылочное отверстие мозжечок и продолговатый мозг, располагаются в менингоцеле шейно-затылочной области.
- Аномалия Киари IV заключается в гипоплазии (недоразвитии) мозжечка и не сопровождается его смещением в каудальном направлении. Некоторые авторы относят эту аномалию к синдрому Денди-Уокера, при котором гипоплазия мозжечка сочетается с наличием врожденных кист задней черепной ямки и гидроцефалией.
Аномалия Киари II и Киари III часто наблюдается в комбинации с другими дисплазиями нервной системы: гетеротопией коры головного мозга, полимикрогирией, аномалиями мозолистого тела, кистами отверстия Можанди, перегибом сильвиевого водопровода, гипоплазией подкорковых структур, намета и серпа мозжечка.
Симптомы аномалии Киари
Наиболее часто в клинической практике встречается аномалия Киари I типа. Она проявляется ликворногипертензионным, церебеллобульбарным и сирингомиелическим синдромами, а также поражением черепно-мозговых нервов. Обычно аномалия Киари I манифестирует в период полового созревания или уже во взрослом возрасте.
Для ликворногипертензионного синдрома, которым сопровождается аномалия Киари I, характерна головная боль в затылке и шейной области, усиливающаяся во время чихания, кашля, натуживания или напряжения мышц шеи. Может наблюдаться рвота, не зависящая от приема пищи и ее характера. При осмотре пациентов с аномалией Киари выявляется повышенный тонус мышц шеи. Среди мозжечковых нарушений наблюдаются нарушение речи (дизартрия), нистагм, мозжечковая атаксия.
Поражение ствола мозга, расположенных в нем ядер черепно-мозговых нервов и их корешков проявляются снижением остроты зрения, диплопией, расстройством глотания, снижением слуха по типу кохлеарного неврита, системным головокружением с иллюзией вращения окружающих предметов, ушным шумом, синдромом сонных апноэ, повторяющимися кратковременными потерями сознания, ортостатическим коллапсом. Пациенты, у которых имеется аномалия Киари, отмечают усиление головокружения и ушного шума при поворотах головой. Поворот головы у таких больных может спровоцировать обморок. Может отмечаться атрофические изменения половины языка и парез гортани, сопровождающийся осиплостью голоса и затруднением дыхания. Возможен тетрапарез с большим снижением мышечной силы в верхних конечностях, чем в нижних.
В случаях, когда аномалия Киари I сочетается с сирингомиелией, наблюдается сирингомиелический синдром: нарушения чувствительности по диссоциированному типу, онемения, мышечные гипотрофии, тазовые нарушения, нейроартропатии, исчезновение брюшных рефлексов. При этом некоторые авторы указывают на несоответствие размера и местонахождения сирингомиелической кисты распространенности расстройств чувствительности, степени выраженности парезов и мышечной гипотрофии.
Аномалия Киари II и Киари III имеют сходные клинические проявления, которые становятся заметны с первых минут жизни ребенка. Аномалия Киари II сопровождается шумным дыханием (врожденный стридор), периодами кратковременной остановки дыхания, двусторонним нейропатическим парезом гортани, нарушением глотания с забросом жидкой пищи в нос. У новорожденных аномалия Киари II проявляется также нистагмом, повышением мышечного тонуса в верхних конечностях, цианозом кожных покровов, возникающим во время кормления. Двигательные расстройства могут быть выражены в различной степени и прогрессировать вплоть до тетраплегии. Аномалия Киари III имеет более тяжелое течение и зачастую является не совместимым с жизнью нарушением развития плода.
Диагностика
Неврологический осмотр и стандартный перечень неврологических обследований (ЭЭГ, Эхо-ЭГ, РЭГ) не дают специфических данных, позволяющих установить диагноз «аномалия Киари». Как правило, они выявляют лишь признаки значительного повышения внутричерепного давления, т. е. гидроцефалию. Рентгенография черепа выявляет только костные аномалии, которыми может сопровождаться аномалия Киари. Поэтому до внедрения в неврологическую практику томографических методов исследования диагностика этого заболевания представляла для невролога большие затруднения. Теперь врачи имеют возможность поставить таким пациентам точный диагноз.
Следует отметить, что МСКТ и КТ головного мозга при хорошей визуализации костных структур краниовертебрального перехода не позволяют достаточно точно судить о мягкотканных образованиях задней черепной ямки. Поэтому единственным достоверным методом диагностики аномалии Киари на сегодняшний день является магнитно-резонансная томография. Ее проведение требует обездвиженности пациента, поэтому у маленьких детей она проводится в состоянии медикаментозного сна. Кроме МРТ головного мозга для выявления менингоцеле и сирингомиелических кист необходимо также проведение МРТ позвоночника, особенно его шейного и грудного отделов. При этом проведение МРТ исследований должно быть направлено не только на диагностику аномалии Киари, но и на поиск других аномалий развития нервной системы, которые часто с ней сочетаются.
Лечение аномалии Киари
Бессимптомно протекающая аномалия Киари не нуждается в лечении. В случаях, когда аномалия Киари проявляется лишь наличием болей в шее и затылочной области, проводят консервативную терапию, включающую анальгетические, противовоспалительные и миорелаксирующие препараты. Если аномалия Киари сопровождается неврологическими нарушениями (парезы, расстройства чувствительности и мышечного тонуса, нарушения со стороны черепно-мозговых нервов и пр.) или не поддающимся консервативной терапии болевым синдромом, то показано ее хирургическое лечение.
Наиболее часто в лечении аномалии Киари применяется краниовертебральная декомпрессия. Операция включает расширение затылочного отверстия за счет удаления части затылочной кости; ликвидацию сдавления ствола и спинного мозга за счет резекции миндалин мозжечка и задних половин двух первых шейных позвонков; нормализацию циркуляции цереброспинальной жидкости путем подшивания в твердую мозговую оболочку заплаты из искусственных материалов или аллотрансплантата. В некоторых случаях аномалия Киари лечится при помощи шунтирующих операций, направленных на дренирование цереброспинальной жидкости из расширенного центрального канала спинного мозга. Цереброспинальная жидкость может отводиться в грудную или брюшную полость (люмбоперитонеальное дренирование).
Прогноз
Важное прогностическое значение имеет тип, к которому относится аномалия Киари. В некоторых случаях аномалия Киари I может на протяжении всей жизни пациента сохранять бессимптомное течение. Аномалия Киари III в большинстве случаев приводит к летальному исходу. При появлении неврологических симптомов аномалии Киари I, а также при аномалии Киари II большое значение имеет своевременное проведение хирургического лечения, поскольку возникший неврологический дефицит плохо восстанавливается даже после успешно проведенной операции. По различным данным эффективность хирургической краниовертебральной декомпрессии составляет 50-85%.
Диагностика аномалии Денди-Уокера по МРТ, КТ
а) Терминология:
1. Сокращения:
• Спектр Денди-Уокера (ДУ) (СДУ), комплекс ДУ (КДУ), «классическая» мальформация ДУ (МДУ)
• Гипоплазия червя мозжечка с ротацией (ГЧР), ранее вариант ДУ (ВДУ)
• Персистирующая киста кармана Блейка (ККБ), мегацистерна магна (МЦМ)
2. Определения:
• Синдром Денди-Уокера (СДУ) отражает широкий спектр кистозных мальформаций задней черепной ямки (ЗЧЯ)
б) Визуализация:
1. Общие характеристики аномалии Денди-Уокера:
• Лучший диагностический критерий:
о Мальформация Денди-Уокера (МДУ): увеличенная задняя черепная ямка (ЗЧЯ) и малые размеры червя мозжечка, ротированного против часовой стрелки (ПЧС)
о Гипоплазия червя мозжечка с ротацией (ГЧР), киста кармана Блейка (ККБ): нарушение «закрытия» IV желудочка
• Локализация:
о Задняя черепная ямка
• Размер:
о Вариабельный:
• Морфология:
о Синдром Денди-Уокера (СДУ) (от наиболее тяжелых к менее тяжелым)
- Вентрикулоцеле IV желудочка (10-15% случаев):
Мальформация Денди-Уокера (МДУ) с крупным IV желудочком эродируют затылочную кость => «энцефалоцеле»
- «Классическая» мальформация Денди-Уокера (МДУ):
Кистозная дилатация IV желудочка -* увеличенная ЗЧЯ, краниальная ротация гипоплазированного червя мозжечка
Стоко-ламбдовидная инверсия: киста механически препятствует нормальному процессу каудальной миграции стока синусов у плода
- Гипоплазия червя мозжечка с ротацией (ГЧР) (ранее вариант ДУ):
Непостоянная гипоплазия червя мозжечка, киста небольших размеров или отсутствует, ЗЧЯ/ствол мозга нормальных размеров, валлекула мозжечка по типу «замочной скважины»
- Персистирующая киста кармана Блейка (ККБ):
«Открытый» IV желудочек сообщается с кистой, расположенной под червем, выемка шатра и первичная борозда мозжечка в норме
- Мегацистерна магна (МЦМ):
Увеличенная ретроцеребеллярная цистерна сообщается с большим затылочным отверстием и базальными субарахноидальными пространствами
Пересечение цистерны серпом мозжечка, крошечными венами
Червь мозжечка/IV желудочек в норме

(а) МРТ, Т2-ВИ, сагиттальный срез: у пациента с МДУ определяются гидроцефалия, крупные размеры задней черепной ямки, краниальная ротация незаконче-но лобулированного червя мозжечка малых размеров, достаточно неглубокая складка шатра мозжечка , а также очень тонкая стенка кисты.
(б) МРТ, Т2-ВИ, сагиттальный срез: у пациента с ГЧР определяются вентрикуломегалия, открытый водопровод с выраженными участками потери сигнала за счет эффекта потока, а также крупная задняя черепная ямка. Стоко-ламбдовидная инверсия не отмечается.
2. Рентгенологические признаки аномалии Денди-Уокера:
• Рентгенография:
о Увеличенные размеры свода черепа, особенно, задней черепной ямки
о Мальформация Денди-Уокера (МДУ): ламбдовидно-стоковая инверсия (возвышение борозд поперечного синуса над лямбдой)
- У плода синусы изначально располагаются выше лямбды; киста механически препятствует их опущению
3. КТ при аномалии Денди-Уокера:
• Бесконтрастная КТ:
о Мальформация Денди-Уокера (МДУ): задняя черепная ямка больших размеров
- Киста вариабельных размеров сообщается с IV желудочком
- Стоко-ламбдовидная инверсия (сток синусов располагается выше ламбдовидного шва)
о На изображениях затылочная кость может быть фестончатой/ ремоделированной при всех типах СДУ, включая МЦМ
(а) МРТ, последовательность bSSFP (сбалансированная стационарная свободная прецессия), сагиттальный срез: у пациента с открытым книзу IV желудочком определяется вентрикуломегалия. Ниже визуализируется стенка кисты. Смещение кзади сосудистого сплетения характерно для кисты кармана Блейка. Углубление шатра мозжечка, первичная борозда и дольчатость червя мозжечка сохранены.
(б) МРТ, последовательность bSSFP, сагиттальный срез: определяются закрытый снизу IV желудочек, а также приобретенная аномалия Киари I типа. Первичная борозда и червь компримированы стенкой ретроцеребеллярной кисты. (а) МРТ, Т2-ВИ, аксиальный срез: у пациента с МДУ определяются относительная гипоплазия полушарий мозжечка и отсутствие червя мозжечка в его обычной локализации. Кроме того, определяется фокальный дефект свода черепа в участке бывшего затылочного энцефалоцеле.
(б) МРТ, поверхностная 3D реконструкция головного мозга на основе Т1 градиент-эхо последовательности (вид от задненижней стороны): определяются типичное высокое расположение намета мозжечка, а также разделение полушарий мозжечка без затрагивания его червя.
5. УЗИ при аномалии Денди-Уокера:
• Идентичны МРТ признакам; возможна диагностика у плода
6. Несосудистые вмешательства:
• Цистернография обеспечивается визуализацию стенки кисты
7. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ-наилучший метод для диагностики степени тяжести, ассоциированных аномалий
• Рекомендации по протоколу исследования:
о Рутинная МРТ (ключевым является получение тонких сагиттальных срезов)
в) Дифференциальная диагностика аномалии Денди-Уокера:
1. Спектр Денди-Уокера:
• Часто встречаются «промежуточные» состояния
2. Арахноидальная киста (АК) задней черепной ямки:
• Локализация: ретроцеребеллярная, над червем мозжечка или в области мостомозжечкового угла
• Некоторыми авторами включается в спектр ДУ
• Компрессия или смещение нормального IV желудочка
• Арахноидальная киста (АК) не пересекается серпом мозжечка, крошечными венами
• Арахноидальная киста (АК) выстланы арахноидальными клетками/коллагеном
3. Деформация «коренного зуба» (синдром Жубера):
• Прототип = аномалия Жубера
• Эпизодическое гиперпноэ, глазодвигательная апраксия, дистрофия сетчатки глаза, ± кисты почек, фиброз печени
• Расщепление червя мозжечка, IV желудочек по типу крыла летучей мыши, средний мозг в форме коренного зуба
4. Изолированные IV желудочек:
• Нижний отдел IV желудочка на сагиттальном срезе «закрыт», в отличие от МДУ/ВДУ, при которых он «открыт»
г) Патология:
2. Стадирование и классификация:
• Спектр: МДУ с вентрикулоцеле IV желудочка (наиболее тяжелая форма) -» классическая МДУ => ГЧР => ККБ => МЦМ (легкая форма)
3. Макроскопические и хирургические особенности:
• Мальформация Денди-Уокера (МДУ): крупных размеров ЗЧЯ с большой ликворосодержащей кистой:
о Нижний край остатка червя мозжечка переходит в стенку кисты
о Отсутствие или смещение в латеральные карманы сосудистого сплетения IV желудочка
4. Микроскопия:
• Мальформация Денди-Уокера (МДУ): наружный слой стенки кисты продолжается в лептоменинкс:
о Промежуточный растянутый нейроглиальный слой переходит в червь мозжечка
о Внутренний слой глиальной ткани выстлан эпендимой/эпендимными гнездами
о ± аномалии нижних оливных ядер/перекреста кортикоспинального тракта
д) Клиническая картина аномалии Денди-Уокера:
1. Проявления:
• Наиболее частые признаки/симптомы:
о МДУ: макроцефалия, выпячивание родничка и т.д.
о МЦМ: случайная находка
• Клинический профиль:
о Выраженная гетерогенность генетических, клинических данных
2. Демография:
• Возраст:
О МДУ: 80% диагностируются на первом году жизни
• Пол:
о МОК
• Эпидемиология:
о 1:25000-100000 рождений о Составляет 1-4% от всех случаев гидроцефалии
3. Течение и прогноз:
• Классическая МДУ: очень вариабельное течение
• Когнитивные последствия зависят от сопутствующих синдромов или супратенториальных аномалий развития/гидроцефалии и завершенности остатка червя мозжечка:
о Нормальный уровень интеллекта отмечается у 35-50% пациентов с классической МДУ:
- Малых размеров остаток червя без борозд или шатра:
Судорожные приступы
Задержка когнитивного развития
Недостаточная моторика/баланс
- Больших размеров остаток червя, нормальные дольчатость и шатер, нормальная расположенная супратенториально ткань мозга:
Познавательная способность выражена лучше
Моторика/баланс выражены лучше
4. Лечение аномалии Денди-Уокера:
• Ликвородренаж при гидроцефалии: вентрикулоперитонеальный шунт ± шунтирование кисты/марсупиализация
е) Диагностическая памятка:
1. Обратите внимание:
• Существует множество сопутствующих синдромов, имитирующих состояний
2. Советы по интерпретации изображений:
• Наличие дольчатости шатра/червя являются предикторами когнитивных последствий
• Тонкие сагиттальные срезы играют ключевую роль в визуализации и диагностике
3. Советы по отчетности:
• Является ли дольчатость шатра/червя нормальной?
Гидроцефалия
Гидроцефалия — повышенное скопление цереброспинальной жидкости в ликворной системе головного мозга. Гидроцефалия сопровождает многие врожденные и приобретенные неврологические заболевания. Клинически она проявляется признаками повышенного внутричерепного давления (головная боль, тошнота, давление на глаза), симптомами сдавления мозговых структур (вестибулярная атаксия, нарушения зрения, психические расстройства, эпи-приступы) и симптомами, характерными для вызвавшего ее заболевания. Диагностика гидроцефалии включает рентгенографию черепа, офтальмологические исследования, Эхо-ЭГ (у грудных детей — нейросонографию), МРТ или КТ головного мозга. Хирургическое лечение гидроцефалии позволяет скорректировать врожденные аномалии ликворной системы, провести удаление нарушающих ликвороциркуляцию внутричерепных образований, наладить отток ликвора из полости черепа.
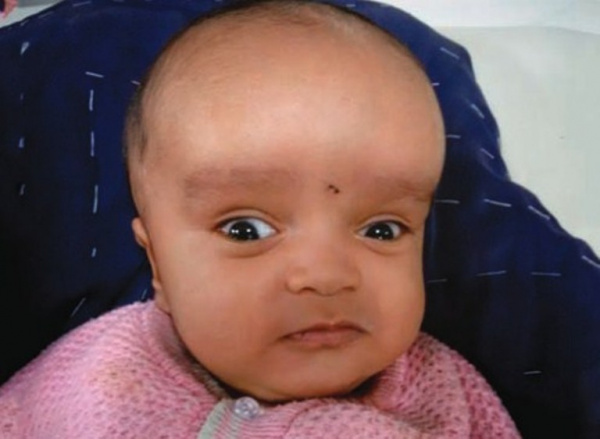

Гидроцефалия в дословном переводе означает «водянка головы». В современной неврологии это часто встречающийся клинический синдром, который может отмечаться при многих заболеваниях, врожденных аномалиях или посттравматических состояниях головного мозга. Возникновение гидроцефалии связано с в теми или иными нарушениями в ликворной системе мозга. Появлению гидроцефалии подвержены люди любого возраста. Гидроцефалия может возникать у новорожденных, иметь врожденный характер, развиваться у детей и у взрослых, сопровождать атрофические процессы, происходящие в головном мозге у стариков. Однако наиболее часто она встречается в педиатрической практике.
К накоплению избыточного количества ликвора в ликворной системе головного мозга приводят 3 патологических механизма: выработка избыточного количества цереброспинальной жидкости, нарушение ее всасывания или расстройство ликвороциркуляции. В основе гидроцефалии может лежать один из указанных механизмов или их сочетание. Причины, вызывающие нарушения в работе ликворной системы, могут действовать в период внутриутробного развития и обуславливать врожденную гидроцефалию или влиять на мозг после рождения и вызывать появление так называемой приобретенной гидроцефалии. К причинам гидроцефалии относятся:
1. Врожденная гидроцефалия:
- пороки развития ликворной системы (атрезия отверстий Мажанди и Лушки
- дефекты в строении подпаутинного пространства
- стеноз сильвиевого водопровода, синдром Денди-Уокера и пр.)
- краниовертебральные аномалии (аномалия Киари, врожденная базилярная импрессия)
- внутриутробные инфекции (токсоплазмоз, врожденный сифилис, цитомегалия, краснуха), родовая травма.
2. Приобретенная гидроцефалия:
- воспалительные процессы в головном мозге и его оболочках (энцефалит, арахноидит, менингит)
- сосудистые нарушения (кровоизлияния в желудочки, геморрагический инсульт или внутримозговые гематомы с прорывом крови в желудочки).
- прорастание желудочков и сдавление ликворных путей на фоне коллоидной кисты III желудочка и внутримозговых опухолей (астроцитомы, герминомы, ганглионевромы и др.). При этом нарушается нормальная циркуляция ликвора и его отток из полости черепа.
Отдельно выделяют атрофическую (заместительную) форму гидроцефалии, которая возникает вследствие посттравматической гибели или возрастной атрофии тканей головного мозга. При этом цереброспинальная жидкость заполняет пространство, которое образуется внутри черепной коробки в результате уменьшения объема головного мозга. Атрофическая гидроцефалия в пожилом возрасте может развиваться на фоне нарушения кровоснабжения головного мозга при атеросклерозе мозговых сосудов, гипертонической болезни, диабетической макроангиопатии.
Патогенез
В норме ликвор (цереброспинальная жидкость) вырабатывается сосудистыми сплетениями сообщающихся между собой желудочков головного мозга. Наибольшее его количество образуется в боковых желудочках, откуда ликвор поступает в III желудочек, а из него по сильвиевому водопроводу в IV желудочек. Затем ликвор попадает в субарахноидальное (подпаутинное) пространство, которое простирается над всей поверхностью головного мозга, а в каудальном направлении проходит область краниовертебрального перехода и дальше окружает спинной мозг на всем его протяжении. Находящаяся в субарахноидальном пространстве цереброспинальная жидкость постоянно всасывается арахноидальной (паутинной) оболочкой спинного и головного мозга и попадает в кровь. Указанные выше этиологические факторы, нарушающие выработку, движение и всасывание ликвора, приводят к ее избыточному накоплению и возникновению гидроцефалии.
По этиологическому принципу выделяется врожденная и приобретенная гидроцефалия. По механизму возникновения гидроцефалия классифицируется на открытую и закрытую форму.
- Открытая гидроцефалия связана с гиперпродукцией ликвора или нарушением его всасывания при нормальной ликвороциркуляции.
- Закрытая гидроцефалия вызвана нарушением оттока цереброспинальной жидкости из-за сдавления, частичной или полной обтурации какого-либо участка ликворной системы головного мозга.
В зависимости от того, где происходит избыточное накопление ликвора различают внутреннюю и наружную гидроцефалию. Внутренняя гидроцефалия сопровождается скоплением ликвора в желудочках мозга. Наружная гидроцефалия характеризуется избытком ликвора в субарахноидальном и субдуральном пространстве.
По особенностям течения гидроцефалию классифицируют как острую, подострую и хроническую. Острая гидроцефалия отличается быстрым развитием, при котором через несколько суток после возникновения первых признаков заболевания наступает декомпенсация. Подострая гидроцефалия развивается в течение месяца, а хроническая — более полугода.
Большое клиническое значение имеет разделение гидроцефалии на стабилизировавшуюся (компенсированную) и прогрессирующую (нарастающую).
- Стабилизировавшаяся гидроцефалия не нарастает и обычно протекает с нормальным давлением ликвора.
- Прогрессирующая гидроцефалия отличается усугублением симптоматики, сопровождается повышением ликворного давления, плохо поддается консервативной терапии и приводит к атрофии тканей головного мозга.
Симптомы гидроцефалии
Гидроцефалия у взрослых
Накопление избыточного количества цереброспинальной жидкости в ограниченном пространстве черепной коробки приводит к повышению внутричерепного давления, что и обуславливает наиболее типичные симптомы гидроцефалии. У взрослых и детей старшего возраста к ним относятся: не снимающаяся анальгетиками интенсивная головная боль, тошнота, рвота, чувство давления на глазные яблоки. Указанные симптомы могут возникнуть остро или нарастать постепенно, имея в начале заболевания преходящий характер. Атрофическая гидроцефалия зачастую протекает без признаков повышения внутричерепного давления и выявляется лишь при дополнительном обследовании пациента.
В большинстве случаев гидроцефалия сопровождается неврологической симптоматикой, которая обусловлена как сдавлением мозговых структур расширенными ликворными пространствами, так и основным заболеванием, являющимся причиной развития гидроцефалии. Наиболее часто при гидроцефалии отмечаются вестибулярные и зрительные нарушения. К первым относится вестибулярная атаксия, проявляющаяся головокружением, неустойчивостью походки, шумом в ушах и голове, нистагмом. Со стороны зрения может наблюдаться значительное снижение остроты зрения, выпадение определенных участков полей зрения, застойные диски зрительных нервов; при длительном течении гидроцефалии может развиться атрофия зрительных нервов.
Гидроцефалия может протекать с нарушениями двигательной и чувствительной сферы: парезами и параличами, повышением сухожильных рефлексов и мышечного тонуса, понижением или полным выпадением всех видов чувствительности, образованием спастических контрактур конечностей. Окклюзионная гидроцефалия, обусловленная нарушением циркуляции ликвора в области задней черепной ямки, характеризуется симптомами мозжечковой атаксии: нарушением координации и походки, крупноразмашистыми несоразмерными движениями, изменением почерка и пр.
В некоторых случаях гидроцефалия сопровождается психическими расстройствами, которые у взрослых чаще проявляются нарушениями эмоционально-волевой сферы: эмоциональной неустойчивостью, неврастенией, беспричинной эйфорией с быстрым переходом к состоянию безразличия и апатии. При резком увеличении внутричерепного давления, возможно агрессивное поведение.
Гидроцефалия у детей
У детей из-за большой податливости костей черепа не наблюдается повышения внутричерепного давления, гидроцефалия у них сопровождается увеличением размеров черепа. У новорожденных и детей раннего возраста гидроцефалия характеризуется слишком большим размером головы, выбуханием вен скальпа, напряжением и отсутствием пульсации большого родничка, отеком дисков зрительных нервов.
Часто отмечается симптом «заходящего солнца» - ограничение движений глазных яблок кверху. Может наблюдаться расхождение швов черепа. Постукивание по черепу сопровождается характерным звуком (симптом «треснутого горшка»). У детей первого года жизни гидроцефалия приводит к отставанию в развитии. Они позже начинают держать голову, переворачиваться, сидеть и ходить.
Дети, у которых имеется выраженная гидроцефалия, отличаются шарообразной формой головы, ее слишком большим размером, глубоко посаженными глазами, оттопыренными ушами, истончением кожи головы. Может отмечаться снижение зрения, повышение мышечного тонуса в нижних конечностях, нарушения со стороны черепных нервов. В отличие от взрослых, в детском возрасте гидроцефалия чаще сопровождается не эмоционально-волевыми расстройствами, а интеллектуальной недостаточностью.
Дети с гидроцефалией обычно малоподвижны и страдают ожирением. Они апатичны, безынициативны, не имеют свойственной их сверстникам привязанности к родственникам. Снижение степени гидроцефалии зачастую приводит к повышению интеллектуальных способностей и активности ребенка.
В подростковом возрасте гидроцефалия зачастую возникает остро на фоне инфекционного заболевания, психической или физической травмы. При этом она сопровождается интенсивной головной болью, многократной рвотой, брадикардией. Возможны приступы потери сознания, иногда судорожные приступы. В отдельных случаях наблюдаются эпизодические психозы с галлюцинаторным или бредовым синдромом.
Клинические симптомы гидроцефалии обычно настолько характерны, что позволяют неврологу заподозрить ее наличие при первом же осмотре пациента. Для определения степени и формы гидроцефалии, а также для выявления лежащего в ее основе заболевания проводятся дополнительные обследования:

Лечение гидроцефалии
Выбор метода лечения гидроцефалии зависит от ее этиологии. Консервативная терапия часто проводится при приобретенной гидроцефалии, обусловленной воспалительными заболеваниями, перенесенной ЧМТ, кровоизлиянием в желудочки. Осуществляется лечение основного заболевания, а для уменьшения степени гидроцефалии и повышенного внутричерепного давления назначаются мочегонные препараты (ацетазоламид, фуросемид).
Врожденная гидроцефалия обычно требует хирургического вмешательства, направленного на коррекцию лежащего в ее основе порока развития. Если гидроцефалия обусловлена наличием объемного процесса в головном мозге, то она также лечится хирургическим методом. По показаниям производится удаление внутричерепной гематомы, операции по удалению опухолей, вскрытие или тотальное иссечение абсцесса головного мозга, разъединение спаек при арахноидите и др.
В случаях, когда устранить причину гидроцефалии не представляется возможным применяются шунтирующие операции:
Они направленны на создание дополнительных путей оттока цереброспинальной жидкости из полости черепа. Шунтирующие операции могут проводиться как дополнение к хирургическому лечению основного заболевания, если в ходе операции не удается восстановить нормальную циркуляцию ликвора.
Синдром Денди-Уокера
Синдром Денди-Уокера – это врожденная патология нервной системы, для которой характерна триада признаков: гидроцефалия, гипоплазия или аплазия мозжечка, кисты задней черепной ямки. Болезнь имеет полиэтиологическую природу, среди провоцирующих факторов выделяют генетические аномалии, тератогенные влияния. Клиническая симптоматика включает классические признаки гидроцефалии, многообразные неврологические нарушения. Диагностика порока требует проведения нейросонографии, МРТ, эхокардиографии, также возможна пренатальная постановка диагноза при УЗИ-скрининге. Лечение заключается в консервативных и хирургических методах коррекции гидроцефалии.

Пороки ЦНС занимают второе место в группе врожденных болезней, уступая только сердечно-сосудистым аномалиям. До 80% всех патологий сопровождаются гидроцефалией, как при синдроме Денди-Уокера. Данное заболевание было описано американским нейрохирургом В. Денди в 1914 году, спустя 28 лет канадско-американский нейрохирург А. Уокер с коллегами предложил оперативный способ лечения порока. Патология встречается с частотой 1:25000-1:35000, девочки болеют чаще. Среди младенцев с врожденной гидроцефалией патология регистрируется в 3,5-12% случаев.
Этиологические факторы синдрома Денди-Уокера до сих пор точно не выяснены. По современным данным, патология имеет мультифакториальную природу, ее развитию способствуют как внутренние причины (хромосомные и генные мутации), так и воздействие экзогенных тератогенов. Провоцирующими факторами заболевания могут выступать:
- вирусные инфекции (цитомегаловирус, краснуха);
- гестационный диабет;
- употребление алкоголя матерью во время беременности.
Новейшие исследования показывают четкую связь изолированной формы аномалии Денди-Уокера с мутациями генов ZIC1 и ZIC4. Риск развития заболевания повышается у младенцев с врожденными нарушениями обмена веществ. Чаще всего синдром ассоциирован с одной из форм 3-метилглутаконовой ацидурии, которая проявляется ретинопатией, почечной дисфункцией, метаболическим ацидозом и повышением активности печеночных ферментов.
Выделяют три основные гипотезы структурных поражений головного мозга при болезни Денди-Уокера. Согласно первой из них, пороки ЦНС вызваны замедлением эмбрионального развития на раннем этапе при закладке ромбовидного мозга. Такая ситуация наблюдается под действием тератогенных факторов либо на фоне генетических мутаций. Вторая гипотеза указывает на заращение выходного отверстия 4 желудочка мозга и позднее открытие апертуры Мажанди.
Новые экспериментальные данные подтверждают вероятность третьей гипотезы: типичные анатомические изменения развиваются при возникновении сосудистого сплетения на тонкой крыше ромбовидного мозга. Патология сопровождается внутриутробной гидроцефалией, вызывает серьезные неврологические нарушения. На фоне этого развивается большая киста в задних отделах черепа, которая препятствует формированию мозолистого тела и червя мозжечка.

Специалисты выделяют открытую и закрытую формы синдрома. В первом случае наблюдается окклюзия отверстий Люшка и Мажанди, что сопровождается серьезными нарушениями ликвородинамики. Второй вариант не имеет таких патологий, поэтому протекает в более благоприятной форме. В нейрохирургии важное значение имеет анатомическая классификация порока, согласно которой выделяют 2 формы синдрома Денди-Уокера:
- Полная. Характеризуется отсутствием червя мозжечка, наличием связи между полостью четвертого желудочка и мозжечково-мозговой цистерной.
- Неполная. Проявляется частичным недоразвитием мозжечкового червя в его нижней части, за счет чего коммуникация с большой цистерной реализуется не на всем протяжении.
В 1989 г. американским педиатром и нейрорадиологом Джеймсом Барковичем была предложена альтернативная классификация, базирующаяся на результатах МР-диагностики. Выделена группа заболеваний, названная «комплексом Денди-Уокера», который включает 4 клинических формы: классическую аномалию (полная форма), вариант Денди-Уокера (менее грубые нарушения), кисту кармана Блейка и mega cisterna magna.
Симптомы
Основное проявление синдрома Денди-Уокера – гидроцефалия, возникающая в первые месяцы жизни ребенка. Степень выраженности симптоматики зависит от варианта синдрома, скорости прогрессирования нарушений, общего состояния новорожденного. К ранним признакам относят беспокойное поведение, монотонный крик, нарушение питания и частые срыгивания. Внешне обнаруживается выбухание родничков, расширение черепных швов, быстрое увеличение окружности головы.
Характерный признак гидроцефалии при синдроме Денди-Уокера – симптом заходящего солнца: при взгляде вниз радужка частично скрывается нижним веком, над ней появляется белая полоска склеры. Неврологические симптомы также представлены нистагмом, экзофтальмом, косоглазием. Нередко у новорожденных отмечается судорожный синдром, парезы и параличи конечностей. При прогрессировании болезни характерно отставание в психомоторном развитии.
Осложнения
В 65-68% случаев синдром Денди-Уокера сопровождается другими структурными неврологическими аномалиями. Чаще всего диагностируется агенезия мозолистого тела, стеноз Сильвиева водопровода, гетеротопия извилин коры мозжечка. При тяжелых формах заболевания определяется недоразвитие ствола головного мозга, что сопряжено с глубоким угнетением витальных функций и высоким риском младенческой летальности.
До 55% детей имеют сопутствующие врожденные синдромы: Уокера-Варбурга, PHACE, Ritscher-Schinzel. Характерны различные формы хромосомных аберраций: делеции, дупликации, трисомии и триплоидии. Поражение кардиоваскулярной системы проявляется септальными дефектами и нарушениями постнатальной гемодинамики. Реже определяются офтальмологические пороки: ретинальная дисплазия, микрофтальмия.
Первичное обследование ребенка с неврологическими нарушениями проводится врачом-педиатром или неонатологом. При гидроцефалии и подозрении на синдром Денди-Уокера к диагностике подключается детский невролог, нейрохирург. Физикальный осмотр выявляет неспецифические признаки внутричерепной гипертензии, нарушения моторного развития, сопутствующие аномалии. Для постановки окончательного диагноза проводится:
- Нейросонография. При ультразвуковом сканировании головного мозга определяется крупное кистозное образование в задней части черепной коробки. На УЗИ мозжечковый червь не визуализируется, недоразвитые полушария мозжечка раздвинуты, желудочковая система мозга расширена и деформирована.
- МРТ головного мозга. Магнитно-резонансная томография в сагиттальной и аксиллярной проекции демонстрирует расширение четвертого желудочка, грубые нарушения развития мозжечка, другие структурные аномалии.
- Эхокардиография. УЗИ сердца рекомендовано всем детям с синдромом Денди-Уокера, поскольку он нередко ассоциирован с врожденной кардиальной патологией. По результатам ЭхоКГ можно определить аномалии развития клапанного аппарата, дефекты внутрисердечной перегородки, патологии расположения крупных сосудов.
- Кариотипирование. При комбинированных врожденных пороках развития необходима консультация генетика и тщательное изучение генетического материала ребенка. Углубленное исследование направлено на диагностику хромосомных аберраций.
- Пренатальная диагностика. При проведении УЗИ плода удается предположить аномалию на сроке 15-16 недель, более четкая визуализация структур IV желудочка возможна после 22 недели гестации. При сочетании патологии с расщелинами лица эхосонография может быть недостаточно информативна.
Дифференциальная диагностика
При постановке диагноза необходимо дифференцировать синдром с гипоплазией мозжечка другой этиологии, ретроцеребральными кистами и расширениями большой мозговой цистерны. Патогномоничным признаком синдрома Денди-Уокера считается дефект червя мозжечка, который не возникает при других вариантах пороков ЦНС. Проводится дифференциальная диагностика с арахноидальными кистами, которая требует дополнительных инструментальных методов исследования.

Лечение синдрома Денди-Уокера
Консервативная терапия
Наибольшую опасность для жизни и здоровья младенца представляет гидроцефалия, для коррекции которой показано лечение в отделении интенсивной терапии. Назначается массивная дегидратационная терапия, которая включает разные типы диуретиков, гипертонические инфузионные растворы. Усилия врачей направлены на уменьшение ликворопродукции и нормализацию внутричерепного давления, чтобы предупредить отек мозга и компрессию церебральных структур.
Хирургическое лечение
При неэффективности консервативных методов и неуклонном прогрессировании гидроцефалии требуется помощь детских нейрохирургов. Основным методом коррекции при синдроме Денди-Уокера являются шунтирующие операции с имплантацией дренажных трубок или клапанных регулируемых систем. Существует несколько типов шунтирования: вентрикуло-перитонеальное, вентрикуло-атриальное, вентрикулоцистерностомия.
Для коррекции окклюзии ликворных путей применяются методы эндоскопической вентрикулостомии, которые восстанавливают нормальный отток цереброспинальной жидкости, устраняют острую неврологическую симптоматику. При гипертензионно-гидроцефальном кризе показана вентрикулярная разгрузочная пункция, которая относится к вариантам экстренного временного дренирования.
Прогноз и профилактика
Исход заболевания зависит от глубины поражения ЦНС, скорости нарастания гидроцефалии, наличия сочетанной патологии. Нарастающая гипертензия и грубые неврологические пороки в 90% случаев становятся причиной смерти пациента в первые годы жизни, для выживших детей с неполным вариантом аномалии прогноз более благоприятный. Вследствие недостаточной изученности этиопатогенеза болезни эффективные меры профилактика пока не разработаны.
1. Случая мальформации Денди-Уокера с доношенной беременностью и родами / Е.В. Беляева, Л.В. Лапшина, Е.В. Шапошникова, А.А. Молгачев // Журнал неврологии и психиатрии. – 2018. – №2.
2. Аномалия Денди-Уокера – редкая причина сирингомиелии у взрослых /Г.Ю. Евзиков// Неврология, нейропсихиатрия, психосоматика. – 2017. – №9.
3. Синдром Денди-Уокера у новорожденных/ Л.А. Петрова, А.В. Розанов, Ю.И. Барашнев, В.О. Панов// Российский вестник перинатологии и педиатрии. – 2010. – №1.
Читайте также:
