Меланоцитарные невусы. Распространенность, классификация меланоцитарных невусов.
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
Проведен ретроспективный анализ ультразвуковых исследований меланоцитарных образований кожи у 100 пациентов в предоперационном периоде. Комплексные УЗИ выполнялись на аппаратах экспертного класса «LogicE9», «IU 22 PHILIPS», с режимами Соно-СТ, Х-RES, Zoom, цветового и энергетического допплера (ЦДК, ЭДК), гармонических изображений, линейными мультичастотными датчиками (5-17МГц). УЗИ проводились по оригинальному протоколу, результаты сопоставлены с морфологической верификацией. У 55 % были доброкачественные невусы, у 12 % диспастические и пограничные невусы, у 33 % меланомы кожи. Изучение эхо-семиотики доброкачественных, диспластических и пограничных невусов, поверхностной и узловой меланомы кожи способствовало повышению точности неинвазивной дифференциальной диагностики меланоцитарных образований кожи, предоставляя клиницистам важную дополнительную информацию. Точность УЗИ в дифференциальной диагностике меланоцитарных образований кожи составила 90,0 %, специфичность 85,0 %, чувствительность 90,2 %.
1. Гельфонд М.Л. Дифференциальная диагностика опухолей кожи в практике дерматологов и косметологов // Практическая онкология. – 2012. – № 1. – Т.13. – С. 69-79.
2. Имянитов Е.Н. Эпидемиология и биология опухолей кожи // Практическая онкология. – 2012. – № 2. – Т.13. – С.61-67.
3. Курышова М.И. Сонографические характеристики меланоцитарных образований кожи. // Фундаментальные исследования в онкологии. Всероссийская конференция молодых ученых: сб. тез. Материалы конференции молодых ученых. ФГБУ «Ростовский научно-исследовательский онкологический институт» Минздрава России. Ростов-на-Дону, 2015. С.32-34.
4. Михнин А.Е., Тарков С.А., Фролова О.С. Меланома кожи головы и шеи – современное состояние проблемы // Вопросы онкологии. – 2012. – Т. 58, № 1. – С.19-25.
5. Насникова И.Ю. Маркина Н.Ю., Кудрина М.И, Макаренко Л.И., Каллистов В.Е. Возможности ультразвукового исследования в диагностике новообразований кожи // Кремлевская медицина. – 2009. – № 4. – С.11-15.
6. Позднякова В.В. Неоадьювантная химиотерапия в комплексном лечении больных меланомой кожи 1-3стадий: автореф. дис. … д-ра мед. наук. – Ростов-на-Дону, 2006. – 48 с.
7. Пржедецкий Ю.В., Максимова Н.А., Позднякова В.В., Хохлова О.В. Некоторые аспекты применения современных технологий ультразвуковой диагностики в реконструктивной онкохирургии молочной железы и кожи // Вопросы онкологии. Материалы 8 Всероссийского съезда онкологов. – СПб., 2013. – С. 321.
8. Jasaitiene D., Valiukeviciene S., Linkeviciute G, Raisutis R, Jasiuniene E., Kazys R. Principles of high-frequency ultrasonography for investigation of skin pathology // J Eur Acad Dermatol Venereol. – 2011. – Vol. 25, № 4. – P. 375-382.
9. Hayashi K., Koga H., Uhara H., Saida T. High-frequency 30-MHz sonography in preoperative assessment of tumor thickness of primary melanoma: usefulness in determination of surgical margin and indication for sentinel lymph node biopsy // Int. J. Clin. Oncol. – 2009; Vol. 14, № 5. – P. 426-430.
10. Ulrich J., van Akkooi A.J., Eggermont A.M., Voit C. New developments in melanoma: utility of ultrasound imaging (initial staging, follow-up and pre-SLNB) // Expert Rev Anticancer Ther. – 2011. –Vol. 11, №11. – P. 1693-701.
Меланома кожи – неэпителиальная злокачественная опухоль, состоящая из меланоцитов и невусных клеток, отличается непредсказуемым и агрессивным течением. Меланома кожи составляет не более 4 % всех новообразований кожи, но на ее долю приходится примерно 80 % случаев летальных исходов в онкодерматологии [6]. Заболеваемость меланомой характеризуется тенденцией к росту. Так, по Ростовской области заболеваемость меланомой кожи с 2000 по 2010 гг. имела прирост с 4,2 до 6,5 чел. на 100 тыс. населения. Распространенность (численность контингента больных на 100 тыс. населения) меланомой кожи среди злокачественных новообразований в России возросла с 32,7 в 2002 году до 50,1 в 2012 году [2].
В ряде случаев диагностика меланомы сложна, несмотря на применение комплекса современных предоперационных исследований – тестовые системы, дерматоскопия, УЗИ, цитологическое исследование, эксцизионная биопсия [4]. Ранние стадии поверхностно-распространяющейся формы меланомы кожи, а также лентиго-меланомы, узловые меланомы, имеющие фазу горизонтального роста способны маскироваться под меланоцитарный невус или другие доброкачественные образования кожи [1].
В отечественной и зарубежной литературе имеются данные о применении УЗИ в не инвазивной диагностике меланомы кожи. Большинство публикаций по УЗИ посвящены диагностике гематогенных и лимфогенных метастазов меланомы. Работы по изучению сонографической визуализации доброкачественных пигментных образований и меланомы кожи немногочисленны и результаты исследований противоречивы [5,10]. Разрешающая способность сонографии по визуализации меланоцитарных образований существенно возросла с применением высокочастотных датчиков с диапазоном сканирования от 9 до 20 МГЦ, что способствовало улучшению визуализации как первичного очага, так и определения точности инвазии по Бреслоу. В публикациях отмечена ценность сосудистых режимов допплерографии – цветового и энергетического картирования кровотока при меланомах [3,8]. В работе «Высокочастотная сонография 30 МГц в предоперационном измерении толщины первичной меланомы: применение для определения хирургического края и показаний для биопсии сигнальных лимфоузлов» [9] применяется высокочастотное УЗИ для предоперационной оценки первичной злокачественной меланомы. Чтобы рассмотреть возможность применения УЗИ для определения хирургического края и показаний для биопсии сигнального лимфоузла, в данной работе была исследована корреляция между ультразвуковой и гистометрической толщиной опухоли. 74 первичных меланомы пациентов, наблюдавшихся в дерматологической клинике Shinshu University Hospital, были исследованы с использованием оборудования для высокочастотного УЗИ с двумя датчиками (15 и 30 МГц), толщина опухоли измерялась электронным калипером до проведения операции. Все первичные опухоли были удалены, толщина по Бреслоу измерена гистологически. В 68 случаях (т.е. кроме 2-х меланом insitu и 4-х с неудовлетворительным сонографическим изображением) сонографическая и гистологическая толщина коррелировали между собой (r = 0,887). В частности, в 26 меланомах на подошвах ног корреляция между сонографической и гистологической толщиной была очень высока (r = 0,945). По классификации TNM, где от Т1 до Т4 – меланомы 1, 2 и 4 мм толщиной, категории, определенные сонометрически, соотносились с категориями, определенными гистологически, в особенности это касалось более тонких первичных опухолей толщиной около 1 мм. Оперировали почти все такие меланомы, опираясь на сонометрическое определение хирургического края. 22 пациентам с сонометрической толщиной опухоли более 1 мм была проведена биопсия сигнальных лимфоузлов и/или радикальная лимфаденэктомия. Авторы приходят к выводу, что высокочастотная сонография (30 МГц) является очень полезной при предоперационном определении толщины опухоли, особенно при тонких первичных опухолях, позволяя определить хирургический край и показания для биопсии сигнальных лимфоузлов.
Цель исследования – уточнение дифференциально-диагностических сонографических параметров меланоцитарных образований кожи.
Материалы и методы
Проведен ретроспективный анализ ультразвуковых исследований (УЗИ) меланоцитарных образований кожи у 100 пациентов в предоперационном периоде. У 55 % были доброкачественные невусы, у 12 % диспастические и пограничные невусы, у 33 % меланомы кожи. УЗИ выполнялись на аппаратах экспертного класса «LogicE9», «IU 22 PHILIPS», с режимами Соно-СТ, Х-RES, Zoom, цветового и энергетического допплера (ЦДК, ЭДК), гармонических изображений линейными мультичастотными датчиками (5-17МГц). УЗИ проводились по оригинальному протоколу, разработанному нами. Комплексные УЗИ (серошкальная эхография, ЦДК, ЭДК, допплерометрия, размеры и топометрия неизмененной кожи, образований, состояние периферической зоны) архивировались в компьютерную базу УЗИ с последующей постобработкой и анализом результатов послеоперационных морфологических, иммуногистохимических данных.
Результаты исследования и их обсуждение
Меланомы кожи у 33 пациентов были пониженной эхогенности (100 %), однородной структуры при поверхностно-распространяющихся у 5 (15 %) и неоднородной – при узловых формах у 28 больных (85 %). УЗИ первичного очага меланомы кожи позволили определить на дооперационном этапе степень распространенности опухоли и глубины инвазии по Breslow с точностью, достигающей 90,2 %.
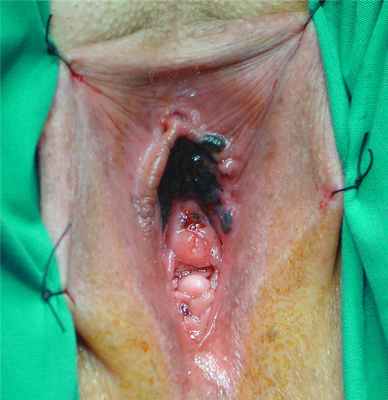
Узловые формы меланом (у 28 чел.) кожи в 100 % наблюдений характеризовались округлой формой, пониженной эхогенностью, неоднородной структурой, инвазивным ростом, наличием патологического артерио-артериального кровотока различной степени интенсивности (низкой 5 %, средней 14 %, высокой 81 %) с диапазонами максимальных артериальных скоростей (МАС) на уровне от 9,23 до 75,2 см/с, индексом периферического сосудистого сопротивления 0,2–0,6 (рис.1, 2).
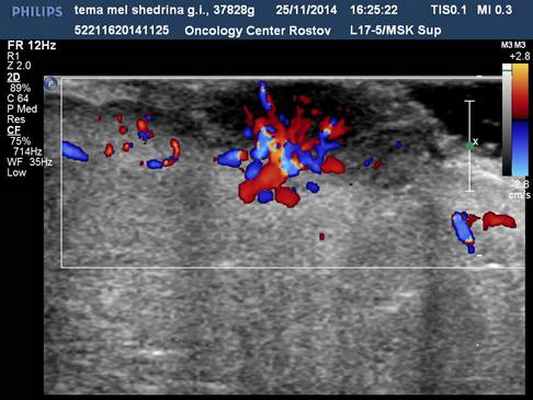
Рис. 1. Узловая меланома кожи, ЦДК. Патологическая неоангиоархитектоника в образовании и в периферической зоне
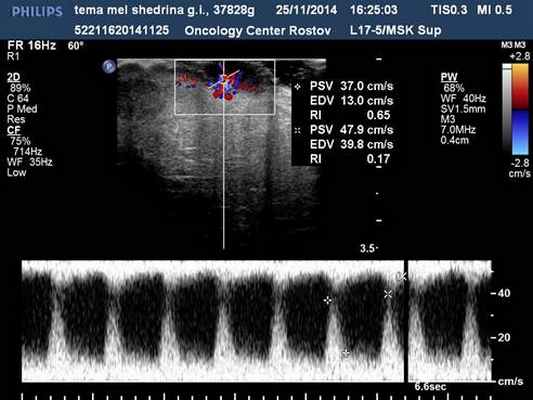
Рис. 2. Узловая меланома кожи. Допплерометрия в сосудах опухоли. Патологические артерио-артериальные анастамозы с параметрами пиковых систолических скоростей 37,0-47,9см/с (ИР 0,17–0,65)
Данные доплеровские признаки, с нашей точки зрения, могут быть использованы в качестве надежных диагностических критериев узловой меланомы кожи. Следует отметить, что при узловых меланомах всегда идентифицировалась патологическая ангиоархитектоника в прилежащих латеральных зонах кожи. Выявления особенностей гемодинамики узловых меланом имеет особое значение в планировании характера и объема операции в онкодерматологии [8,10].
Для доброкачественных невусов (55) были характерны изоэхогенная и умеренно пониженная эхогенность, ровные контуры, однородная структура, аваскулярная у 50 (91 %) и гиповаскулярнаяу 5(9 %) картина в режимах ЦДК, ЭДК. Патологическая ангиоархитектоника в прилежащих к образованиям областях не определялась.
Пограничные идиспластические невусы (12) были гипоэхогенными у 7 (58 %) или изоэхогенными с гипоэхогенными зонами у 5 (42 %), кровоток низкий у 5 (42 %) и средней интенсивности в 7 (58 %) наблюдениях. Патологическая ангиоархитектоника в прилежащих к образованию периферических отделах кожи определялась у большинства – 10 пациентов (83 %). Таким образом, наличие кровотока в пигментном образовании (100 %) и в периферической области (83 %) отмечено у большинства больных с диспластическими или пограничными невусами.
Заключение
Изучение сонографической эхо-семиотики меланоцитарных образований кожи способствует повышению точности не инвазивной дифференциальной диагностики. УЗИ позволяют оценить размеры, форму, структуру, васкуляризацию, отсутствие или наличие инвазивного роста, оценить глубину инвазии меланоцинарных образований кожи и состояние прилежащих кожных покровов. Выявлены определенные сонографические отличия между доброкачественными и диспластическими (пограничными) невусами по результатам допплерографии. Наибольшая ценность сонографии установлена при узловых формах меланомы кожи, параметры внутриопухолевой гемодинамики могут быть использованы для планирования тактики и объема операции, прогнозирования потенциала метастазирования. Точность УЗИ в дифференциальной диагностике меланоцитарных образований кожи составила 90,0 %, специфичность 85,0 %, чувствительность 90,2 %.
Рецензенты:
Ващенко Л.Н., д.м.н., профессор, заведующая отделением опухолей кожи, костей, мягких тканей, молочной железы № 1 ФГБУ «РНИОИ» Минздрава России, г. Ростов-на-Дону;
Касьяненко В.Н., д.м.н., профессор, врач-хирург отделения опухолей кожи, костей, мягких тканей, молочной железы № 1 ФГБУ «РНИОИ» Минздрава России, г. Ростов-на-Дону.
Невус
Невус (пигментное пятно, пигментный невус, меланоцитарный невус) – доброкачественное новообразование, которое в большинстве случаев является врожденным пороком развития кожи.
На ограниченном участке образуется скопление особых клеток – невоцитов, которые содержат большое количество пигмента меланина.
Невоциты являются патологически измененными меланоцитами – клетками, которые в норме синтезируют меланин и придают окраску коже. Невоклеточный невус – синоним пигментного невуса. Родинка и невус – также идентичные понятия (сам термин происходит от латинского слова naevus – "родинка").
Лечением и профилактикой невусов занимается врач-дерматолог.
Виды невусов:
Меланоцитарные невусы отличаются большим разнообразием форм, цветов и размеров. До настоящего времени среди врачей нет однозначного мнения по поводу того, какие образования следует обозначать словом "невус".
Поэтому иногда невусами называют доброкачественные кожные опухоли, в которых не содержится пигмент меланин: Гемангиомы – сосудистые опухоли.
Особенно распространено понятие "клубничный невус" - гемангиома красного цвета, которая имеется у большинства новорожденных детей, и проходит в течение первого года жизни.
Также многие врачи оперируют таким понятием, как сосудистый невус.
Невусы сальных желез – в большинстве случаев расположены на голове, также не содержат меланина. Такое новообразование известно как сальный невус.
Иногда врожденными невусами у детей также называют тератомы (гамартомы), которые, по сути, являются врожденными опухолями, состоящими не только из кожи, но и из всех остальных тканей.
Анемичный невус – разновидность сосудистого невуса. Это участок кожи, на котором недоразвиты сосуды, поэтому он имеет более светлую окраску.
Настоящий меланоформный невус – это образование, которое происходит из измененных клеток-меланоцитов – невоцитов.
Различают следующие виды невусов:
Невоклеточный пограничный невус – простое пятно, которое не возвышается на коже, или слегка выступает над ее поверхностью. Пограничный невус имеет четкие контуры и коричневую окраску. Он может иметь различные размеры и располагаться на разных частях тела. При данном виде меланоформного невуса скопление клеток с пигментом находится между верхним (эпидермис) и средним (дерма) слоем коже – такое расположение обозначается как внутриэпидермальный невус.
Интрадермальный невус – наиболее распространенная разновидность меланоформного невуса. Он так называется, потому что скопление пигментных клеток находится в толще среднего слоя кожи – дерме.
Пигментный сложный невус кожи. Такой невус имеет вид родинки: он возвышается на кожей и может иметь различную окраску, от светло-коричневой до практически черной. Часто на нем растут жесткие волосы. Смешанный невус имеет гладкую поверхность, и может находиться на любой части тела.
Внутридермальный невус. Также выступает над поверхностью кожи, но, в отличие от сложного невуса, имеет неровную, бугристую поверхность. Практически всегда расположен на голове или на шее, очень редко – на туловище. В большинстве случаев внутриэпидермальный невус появляется в возрасте 10 – 30 лет.
Со временем он как бы отделяется от кожи, и располагается на тонкой ножке. Часто затем он превращается в папилломатозный невус (бородавчатый невус). В нем образуется большое количество неровностей, складок и щелей, в которых скапливаются отмершие клетки верхнего слоя. Здесь могут скапливаться болезнетворные организмы, которые затем приводят к инфекционным процессам.
Голубой невус имеет характерную окраску, так как он связан с отложениями меланина под кожей. Голубые невусы характерны в основном для азиатских национальностей. Они немного возвышаются над кожей, плотные на ощупь, их поверхность всегда гладкая, на ней никогда не растут волосы. Голубой невус имеет небольшую величину, чаще всего не более пяти миллиметров.
Базальный невус также имеет вид родинки, но чаще всего он обладает обычным телесным цветом. Это – беспигментный невус.
Невус сетона (невус сеттона, невус саттона, гало невус) – особая разновидность дермального невуса, когда вокруг пигментного пятна находится участок кожи, полностью лишенный пигмента. Происхождение таких невусов пока до конца не изучено. Они часто сочетаются с витилиго (потерей кожей пигментов), меланомами. Чаще всего в области гало невуса имеется небольшое воспаление в коже.
Невус Ота. Располагается на лице, с одной стороны, в виде "грязных" пятен.
Невус Ита напоминает невус Ота, но он находится под ключицей, на груди, в области лопатки и шеи. Обе этих разновидности встречаются в основном у представителей азиатских народов.
Папилломатозный невус (бородавчатый невус). Похожий на папиллому невус часто имеет большие размеры, находится на голове или сзади на шее, но может располагаться и в иных местах. Он имеет неровную поверхность, как бородавка. Часто на нем растут волосы.
Невус Беккера (волосяной эпидермальный невус) – чаще сего возникает у мальчиков и юношей 10 – 15 лет. Сначала на теле образуется несколько мелких пятен, которые имеют светло-коричневую или коричневую окраску, и находятся рядом. Затем они сливаются и образуют пятна с неровными контурами размерами до 20 см. После этого пятна приобретают неровную бородавчатую поверхность, покрываются волосами. Считается, что к росту невусов Беккера приводит выброс в кровь большого количества мужских половых гормонов – андрогенов.
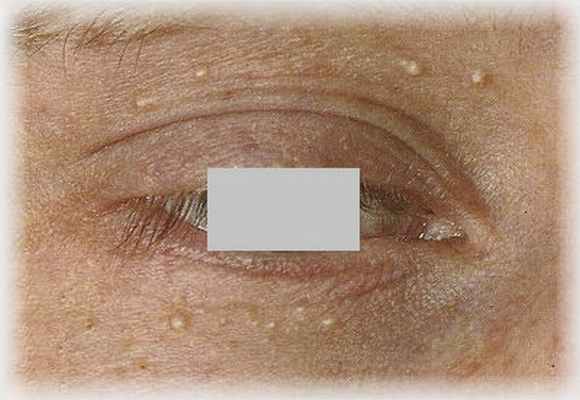
Линейный невус – новообразование, которое появляется с рождения. Представляет собой множество мелких узелков, от светлого до практически черного цвета, которые расположены на коже в виде цепочки. Линейный невус может занимать всего пару сантиметров, а может и всю руку или ногу. Иногда на нем растут волосы.
Невус глаза – пигментный невус, который расположен на радужной оболочке. Он хорошо заметен в виде пятна, которое может иметь разные размеры и форму. Также невус глаза может находиться на сетчатке: в этом случае он выявляется только во время осмотра офтальмологом.
- мелкие невусы, имеющие размеры 0,5 - 1,5 см;
- средние неводермальные невусы - 1,5 - 10 см;
- крупные пигментные невусы имеют размеры более 10 см;
- если невус располагается на целой области тела, занимая ее практически целиком, то он называется гигантским.
Со временем внешний вид пигментных невусов может изменяться. Меняется и их общее количество на теле: Далеко не всегда можно обнаружить невусы на теле новорожденного. Только у 4 – 10% детей грудного возраста можно выявить родинки. Если невусы с рождения имеют большие размеры, то они наиболее опасны в плане озлокачествления (перехода в меланому).
В подростковом возрасте (10–15 лет) дермальные невусы можно встретить у 90% лиц.
В среднем у человека в возрасте 20-25 лет на теле можно насчитать до 40 родинок.
После 30 лет на коже остается только 15 – 20 невусов.
У человека, достигшего 80 – 85 лет практически невозможно обнаружить невусы на теле. Такую динамику связывают с изменением гормонального фона в течение жизни человека.
Причины возникновения:
Многие исследователи склоняются к мысли, что абсолютно все пигментные невусы, даже те, которые появляются с возрастом, являются врожденными пороками развития кожи.
Нарушения, которые приводят к образованию этой доброкачественной опухоли, возникают еще в эмбриональном состоянии организма. До настоящего времени пока не изучены все врожденные причины образования диспластических невусов.
В качестве основных факторов можно выделить:
Колебания уровня половых гормонов в организме беременной женщины:
- прогестинов и эстрогенов.
- Инфекции мочеполовой системы у беременных. Воздействие на организм беременной женщины неблагоприятных факторов: токсичных веществ, излучений.
- Генетические нарушения. Под действием всех этих факторов нарушается развитие меланобластов – клеток, из которых впоследствии образуются меланоциты. В итоге меланобласты скапливаются на определенных участках кожи и трансформируются в клетки-невоциты.
Невоциты отличаются от нормальных меланоцитов двумя особенностями:
- У них нет отростков, по которым пигмент мог бы распространяться в другие клетки кожи;
- Диспластические невусы хуже подчиняются общим регулирующим системам организма, но, в отличие от раковых клеток, утратили эту способность не полностью.
- Гормональные перестройки организма. Это очень ярко проявляется в подростковом возрасте, когда на теле появляется большая часть невусов.
- Действие на кожу ультрафиолетовых лучей. Частые солнечные ванны и солярии способствуют росту пигментных пятен.
- Беременность. Как уже отмечалось выше, это связано с колебанием уровня половых гормонов в организме женщины.
- Менопауза.
- Прием контрацептивов.
- Воспалительные и аллергические заболевания кожи (угри, дерматиты, различные сыпи).
Диагностика невусов:
Перед врачом, который осуществляет диагностику невуса, стоит ряд важных задач:
- установить разновидность невуса и определить возможности его лечения;
- вовремя распознать начало процесса озлокачествления пигментного пятна;
- определить показания к проведению дополнительных методов диагностики.
Обследование пациента начинается классически с беседы и осмотра. Во время расспроса врач устанавливает важные подробности: когда появился неводермальный невус.
Особенно важно, имеется ли он с рождения, или возник с возрастом; как образование вело себя в течение последнего времени:
- увеличивалось ли в размерах,
- изменяло ли цвет, контуры, общий внешний вид;
- проводилась ли ранее диагностика и лечение, каков был результат

Непосредственный контакт с пациентом очень важен. Ни один профессиональный специалист не возьмется ставить диагноз и лечить невус по фото. После расспроса пациента следует осмотр. Доктор должен оценить форму, размер, расположение невуса, наличие на нем волос и иные особенности. После этого уже может быть поставлен точный диагноз и намечены определенные лечебные мероприятия.
При необходимости врачом назначаются дополнительные методы диагностики. Чаще всего применяются мазки с поверхности невуса. Абсолютными показаниями к данному исследованию является мокнутие, кровоточивость, трещины на поверхности пигментного пятна. Во время мазка получают материал, который затем изучают при помощи микроскопа.
Лабораторная диагностика применяется для установления процесса перерождения невуса в меланому. При озлокачествлении пигментного пятна в крови пациента появляются особые вещества – онкомаркеры. Их обнаружение позволяет точно установить диагноз, так как только при меланоме в крови определяются две молекулы, имеющие название TA90 и SU100. При других злокачественных опухолях выявляются другие онкомаркеры.
Для проведения анализа на онкомаркеры необходимы четкие показания: врач должен иметь веские основания подозревать переход невуса в меланому. Кроме того, само удаление дермального невуса может стать диагностической процедурой.
После того, как пигментное пятно удалено, врач отправляет его на гистологическое исследование. Маткриал осматривают под микроскопом и, в случае обнаружения злокачественного перерождения, пациента снова просят явиться в клинику.
Лечение невуса:
В настоящее время существует несколько методов лечения пигментных невусов, как хирургическим путем, так и альтернативными способами.
Показания определяются только лечащим врачом с учетом двух факторов:
Особенности самого пигментного пятна: разновидность, размеры, риск перехода в меланому.
Наличие в больнице необходимого оборудования
Хирургический метод
Удаление пигментного невуса хирургическим путем (при помощи скальпеля) – наиболее распространенная методика, так как она не требует специального оборудования и отличается надежностью.
Криодеструкция
Криодеструкция – метод, предусматривающий лечение невуса при помощи заморозки. После обработки низкими температурами пигментное пятно отмирает и превращается в струп (корочку), под которой растет новая нормальная кожа.Лечение невуса низкой температурой может осуществляться только в том случае, если он имеет небольшие размеры, и расположен поверхностно, но не сильно выступая над кожей.
Электрокоагуляция
Это методика, которая противоположна криокоагуляции. Иссечение невуса осуществляется под действием высокой температуры.Процедура болезненная, поэтому требует применения местной анестезии, а у детей – только общего наркоза.
Лазерная терапия
Удаление невусов лазером – метод лечения, который широко распространен в современных косметологических салонах. Он отлично подходит для того, чтобы удалять небольшие родинки в области лица, шеи и на других частях тела. Лазерное излучение отличается тем, что оно способно проникать в кожу на большую глубину в пределах точно заданной площади. При этом не образуется шрамов, ожогов, рубцов и других осложнений. Процедура безболезненна.
Радиохирургические методы
В последние годы радиохирургия все активнее используется в мировой медицине. Суть этих методик состоит в том, что специальным прибором, - радионожом (сургитроном) генерируется пучок радиоактивного излучения, который концентрируется только в области патологического очага, не нанося вреда здоровым окружающим тканям. Таким образом могут быть удалены практически любые доброкачественные и злокачественные опухоли, в том числе и пигментные невусы.
Некоторые особые показания Если имеется подозрение на злокачественное перерождение невуса, то используется, как правило, только хирургическое иссечение.
При этом удаляются все окружающие ткани, для предотвращения дальнейшего роста опухоли. Некоторые разновидности невусов лечатся только хирургическим путем.
Большинство методов лечения невусов проводится в нашей клинике опытными врачами-дерматологами. Для получения консультации и записи на прием, звоните или записывайтесь через форму.
Врождённый меланоцитарный невус - симптомы и лечение
Что такое врождённый меланоцитарный невус? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вавилова Артема Сергеевича, детского хирурга со стажем в 7 лет.
Над статьей доктора Вавилова Артема Сергеевича работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Врождённый меланоцитарный невус (Congenital melanocytic naevus) — это доброкачественное разрастание невусных клеток на коже. Развивается внутриутробно или в первые месяцы жизни [51] .
Если невус появился позже, но до двухлетнего возраста, его называют поздним врождённым невусом [32] .
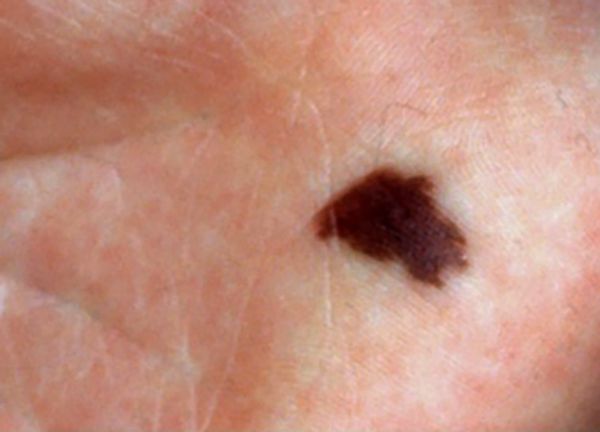
Невусные клетки — это разновидность меланоцитов, которые отличаются от обычных пигментных клеток кожи двумя свойствами:
- клетки невуса группируются, а меланоциты распределяются в коже равномерно;
- у невусных клеток (за исключением синих невусов) нет дендритных отростков, по которым в обычных меланоцитах перемещается меланин — так он распределяется в коже и окрашивает её [36] .
Распространённость
Врождённые меланоцитарные невусы встречаются у 1–3 % детей, крупные или гигантские — примерно у одного из 20–50 тыс. новорождённых [1] [2] [51] .
Причины появления невусов
Причины появления врождённых меланоцитарных невусов до конца не изучены. Предполагается, что они образуются из-за морфологических нарушений в нейроэктодерме — эмбриональном зачатке, из которого развивается нервная трубка. Эти нарушения приводят к бесконтрольному росту меланобластов, которые в дальнейшем преобразуются в невусные клетки [39] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы врождённого меланоцитарного невуса
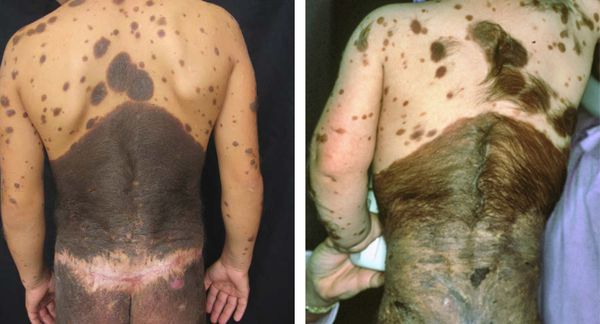
Невусы обычно маленького или среднего размера, но могут достигать и 60 см в диаметре. Их цвет варьирует от жёлто-коричневого до чёрного, границы неоднородные. Для невусов характерен «географический» контур, т. е. их форма напоминает материки на карте.
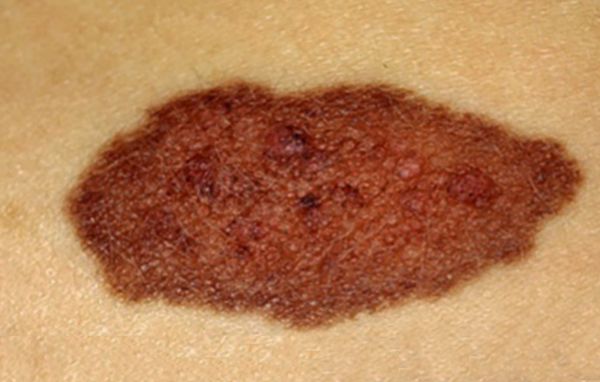
Чаще они единичные, могут возникать на любых участках кожи. На многих врождённых невусах растут густые тёмные и жёсткие волосы.
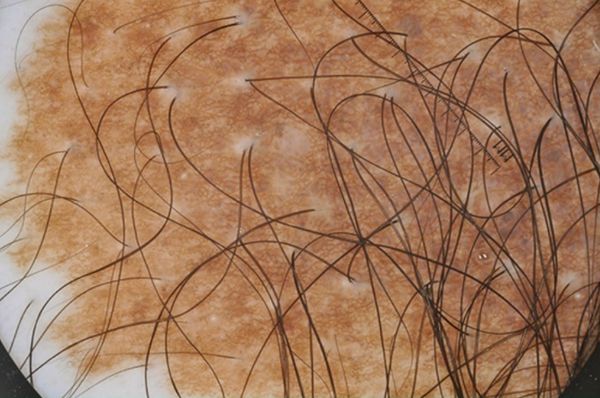
Большие и гигантские образования часто окружены более мелкими — сателлитными невусами, или невусами-спутниками.
Обычно невусы какими-либо симптомами, кроме внешнего дефекта, не проявляются, но иногда может возникать зуд. Предполагается, что он связан с раздражением нервных волокон, по которым импульсы от кожи передаются в центральную нервную систему.
К особенностям меланоцитарных невусов относится пигментная сеть, очаги ослабления окраски и сгущения рисунка, глобулы и/или диффузная коричневая пигментация. Глобулами называют округлые включения с чёткими границами коричневого, серо-коричневого, чёрного и других цветов, за исключением красного.
В отличие от приобретённых, врождённые невусы глубже проникают в дерму и подкожные ткани, что может приводить к серьёзным осложнениям [5] .
Патогенез врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы развиваются между 5-й и 24-й неделями беременности. Считается, что они образуются из-за ускоренного роста меланоцитарных клеток. Чем раньше начинается этот процесс, тем больше и глубже будет невус [40] .
Врождённые невусы растут пропорционально развитию ребёнка, поэтому можно спрогнозировать, какого размера они достигнут к взрослому возрасту.
Рост невусов зависит от их расположения:
- на голове — увеличиваются в 1,7 раза;
- на туловище и руках — в 2,8 раза;
- на ногах — в 3,3 раза [7] .
Быстрее всего невусы растут в первый год жизни ребёнка [8] . Помимо размера, у них меняется цвет и форма: изначально невусы плоские и равномерно окрашенные, но со временем приподнимаются над кожей, их поверхность становится похожа на гальку или приобретает бородавчатую структуру; они могут стать темнее или светлее, пятнистыми или в крапинку [9] .
Невусы часто травмируются, что снижает защитные свойства кожи. Кроме того, при развитии осложнений, например нейрокожного меланоза, может нарушаться работа других органов.
Классификация и стадии развития врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы классифицируют в зависимости от диаметра, которого они могут достигнуть к зрелому возрасту пациента.
Выделяют четыре группы невусов:
Для новорождённых большими считаются невусы от 9 см на голове и больше 6 см на теле.
Также невусы классифицируют по количеству окружающих их мелких образований (satellite — спутник, сателлитных невусов):
Осложнения врождённого меланоцитарного невуса
Врождённые невусы могут осложняться меланомой, нейрокожным меланозом и другими более редкими болезнями.
Меланома
Меланома — это раковая опухоль кожи, которая возникает из меланоцитов. На злокачественное перерождение невуса указывают его быстрый рост, изменение окраски, изъязвление, растрескивание, шелушение, зуд, боль, кровотечение, появление узелков, бляшек и неподвижность тканей, которая возникает из-за прорастания невуса в более глубокие слои кожи.
Меланома чаще возникает у пациентов с гигантскими невусами на спине и многочисленными невусами-спутниками. Реже она развивается при невусах, расположенных на голове, руках и ногах.
К факторам риска развития меланомы относятся:
- наличие множественных атипичных невусов и меланома у членов семьи;
- пигментная ксеродерма (повышенная чувствительность кожи к ультрафиолету);
- большие и гигантские невусы;
- множественные приобретённые пигментные и атипичные невусы;
- сниженный иммунитет [28][29] .
Риск развития рака при малых и средних врождённых невусах составляет менее 1 % в течение всей жизни, при больших и гигантских — 2–5 % [3] [10] [11] .
Американские исследователи изучили, как часто развивается меланома при гигантских врождённых невусах: из 289 пациентов она возникла у 67.
- в 50,7 % — на невусах;
- в 3 % — на нормальных участках кожи;
- в 31,3 % — в центральной нервной системе.
В 15 % меланома была метастазами опухоли из неустановленного первичного очага. Около половины меланом выявили у детей младше 5 лет [41] .
При больших и гигантских невусах меланома может развиваться под эпидермисом (из-за чего её трудно обнаружить на ранних сроках), поэтому важно прощупывать (пальпировать) всю поверхность невуса.
Нейрокожный меланоз
В редких случаях развивается нейрокожный меланоз — заболевание, при котором меланоциты разрастаются в центральной нервной системе. К таким нарушениям может приводить мутация гена BRAF [50] .
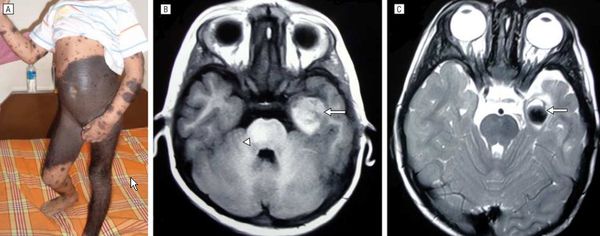
Факторы риска развития нейрокожного меланоза:
- гигантский невус на спине (более 40 см);
- множественные невусы-спутники — чем их больше, тем выше риск;
- более двух средних невусов, особенно если помимо них много других невусов.
Болезнь тяжелее переносят дети младше 10 лет.
В исследовании американских учёных меланоз диагностировали у 26 из 379 пациентов с большими врождёнными невусами [12] . Заболевание может протекать без симптомов и случайно выявляться при МРТ, но в некоторых случаях оно сопровождается неврологическими нарушениями:
- головной болью, вялостью и рвотой;
- отёком диска зрительного нерва;
- параличом черепно-мозговых нервов и судорогами;
- увеличением окружности головы;
- нарушением координации;
- задержкой или недержанием мочи и кала.
Неврологические симптомы могут развиться из-за кровоизлияния в желудочки головного мозга, нарушения циркуляции спинномозговой жидкости, сдавления спинного мозга или злокачественного перерождения меланоцитов [3] [14] .
Симптомы появляются примерно в двухлетнем возрасте. Прогноз чаще неблагоприятный, даже если нет злокачественных новообразований [15] . В одном обзоре были изучены 39 случаев симптоматического нейрокожного меланоза: более половины пациентов погибли в течение трёх лет после появления неврологических нарушений [34] .
Другие осложнения
В очень редких случаях при больших невусах могут развиться рабдомиосаркома, липосаркома и злокачественные опухоли оболочек периферических нервов [20] .
Диагностика врождённого меланоцитарного невуса
Пациентам с малыми и средними невусами нужно раз в год посещать врача. Регулярное наблюдение поможет оценить, насколько изменился размер невуса и его структура. Для этого сравнивают фотографии или данные дерматоскопии.
Невусы чаще перерождаются в злокачественную опухоль после полового созревания, поэтому следует более тщательно наблюдать за кожей в этот период. Пациентам и их родителям нужно обращать внимание на изменение цвета невуса, его границ и структуры, следить за появлением новых образований.
Диагностика среднего, большого или гигантского невуса обычно не вызывает трудностей и основывается на клинических проявлениях и истории болезни. Если анамнез неизвестен, небольшие врождённые невусы легко спутать с приобретёнными.
Отличия можно выявить при биопсии: клетки невуса расположены глубоко в дерме, подкожном жире и сосудисто-нервных структурах, например в стенках кровеносных сосудов, могут проникать между пучками коллагена и встречаться под эпидермисом. Биопсия проводится при подозрении на злокачественное перерождение невуса [5] [37] [38] .
Исследовательский комитет Nevus Outreach разработал диагностическую модель для детей с врождёнными невусами (от 3 см) или невусами-спутниками (от 20 невусов). Методика создана ведущими экспертами в этой области, но она не заменит рекомендаций лечащего врача, так как не учитывает индивидуальные особенности пациента и течение болезни.
План обследования:
- МРТ головного и спинного мозга с контрастированием гадолинием и дальнейшая оценка результатов в экспертном центре.
- Консультации детских врачей:
- офтальмолога — поскольку меланоцитарные поражения могут развиваться на сетчатке;
- невролога — чтобы выявить или исключить симптомы нейрокожного меланоза;
- дерматолога — оценить состояние кожи и её изменения;
- пластического хирурга — определить, нужна ли операция.
- аудиологический скрининг при подозрении на нейрокожный меланоз, так как при болезни нарушается слух;
- консультация детского психолога (даже при бессимптомном течении) [48] .
МРТ головного и спинного мозга с контрастированием гадолинием обязательна для детей с высоким риском меланоза и неврологическими симптомами. В некоторых исследованиях при высоком риске меланоза рекомендовано делать МРТ в первые полгода жизни, даже если нет неврологических симптомов [15] .
Если большой невус расположен вдоль позвоночника или его окружают многочисленные невусы-спутники, МРТ проводят до четырёхмесячного возраста [35] .
Дифференциальная диагностика
Средние и большие врождённые невусы следует отличать от плексиформной нейрофибромы, а малые — от гамартомы гладких мышц и мастоцитомы.
Лечение врождённого меланоцитарного невуса
При врождённых невусах применяется хирургическое и медикаментозное лечение, лазерная терапия и другие методы.
Хирургическое лечение
Большие невусы рекомендуется удалять в раннем детстве — это поможет избежать эмоциональных и поведенческих нарушений у ребёнка. Такие дети из-за внешних отличий могут считать себя хуже других и избегать сверстников. Кроме того, они могут столкнуться с травлей со стороны других детей.
Однако не все невусы можно полностью удалить. Если они занимают большую площадь и дефект нельзя закрыть здоровыми тканями, то операция не проводится, либо участки невуса иссекаются частично.
Объём операции зависит от расположения невуса и глубины поражения. Её необходимость при больших и гигантских невусах считается спорной. Многие специалисты предлагают удалять наиболее неоднородные, толстые или грубые участки невуса, которые затрудняют клиническое наблюдение [45] [46] . Зачастую оптимальный выбор — это тщательно наблюдать за невусом, не проводя операцию.
Единственное абсолютное показание для хирургического лечения — это развитие злокачественной опухоли в очаге поражения. Но даже при полном иссечении больших и гигантских невусов риск онкологии сохраняется, так как меланоциты могут проникать в глубоколежащие ткани: мышцы, кости и нервную систему.
После операции могут возникать следующие осложнения: контрактуры, серомы, гематомы, инфекции мягких тканей, ишемия кожных лоскутов, расхождение швов и образование келоидных рубцов. Гематомы, серомы и ишемия лоскутов появляются сразу после операции, келоидные рубцы формируются позже, в среднем в течение первого года.
Другие методы лечения
Внешний дефект можно уменьшить с помощью кюретажа, дермабразии и лазерной терапии. Методы более эффективны в раннем детстве, поскольку невусные клетки у ребёнка расположены в верхних слоях кожи [21] [22] . После процедур эти клетки остаются в дерме и со временем пигментация частично возвращается. В некоторых случаях на таких участках развивается меланома, но связь с проведённым лечением не доказана [23] [24] [25] [26] [27] .
Противопоказания для данных процедур индивидуальны. Как правило к ним относятся местные нарушения: изъязвление, растрескивание, шелушение, узелки, неподвижность тканей и кровотечение.
Медицинские осмотры после операции
Независимо от проведённого лечения, пациентам с большими врождёнными невусами нужно раз в год проходить медицинский и дерматологический осмотр. Также необходимо проводить пальпацию невуса и рубцов, возникших после его удаления. Если обнаружены узелки или другие подозрительные уплотнения, показано гистологическое исследование, т. е. изучение образцов ткани.
Прогноз. Профилактика
При врождённных невусах может возникать сильная боль и зуд, сухость кожи и недостаточное потоотделение. Косметический дефект может привести к социальной дезадаптации.
Прогноз наиболее благоприятен, если нет факторов риска меланоза: гигантских невусов на спине, многочисленных невусов-спутников, более двух средних невусов.
Если в гигантском врождённом меланоцитарном невусе возникла меланома, то прогноз неблагоприятный [42] . Меланома растёт в дерме, поэтому её трудно обнаружить. Кроме того, клетки опухоли могут распространяться через крупные кровеносные и лимфатические сосуды, из-за чего достаточно быстро появляются метастазы [42] .
Прогноз при нейрокожном меланозе с неврологическими нарушениями тоже неблагоприятный: более половины детей погибают в течение трёх лет после появления симптомов и 70 % — до 10-летнего возраста [18] [34] [43] .
Профилактика врождённого меланоцитарного невуса
Специфической профилактики врождённых невусов не существует. Будущим родителям рекомендуется соблюдать общие правила здорового образа жизни: не курить и не пить алкоголь, полноценно питаться, по возможности не находиться в неблагоприятных экологических зонах.
При планировании и во время беременности женщинам нужно придерживаться рекомендаций Всемирной организации здравоохранения:
- предупреждать возникновение инфекционных заболеваний;
- устранять очаги хронической и острой инфекции до наступления беременности;
- во время беременности не допускать воздействия опасных веществ — солей тяжёлых металлов, пестицидов и др. [47]
Чтобы своевременно выявить злокачественное перерождение невуса, нужно регулярно посещать дерматолога или онколога и проходить дерматоскопическое обследование. Особенно пристально следует наблюдать за большими и гигантскими образованиями. Посещать доктора нужно, даже если невус уже удалён.
Детям с высоким риском развития нейрокожного меланоза необходимо находиться под постоянным наблюдением: им регулярно измеряют окружность головы, проводят неврологическое обследование и оценивают уровень развития [3] [12] [13] .
Меланоцитарные невусы. Распространенность, классификация меланоцитарных невусов.
Невусы (родинка, невоидная опухоль, родимое пятно, англ. nevus, испан. lunar, итал. neo, segno, voglia, нем. muttermal, naevus, франц. envie, tache de vin, лат. naevus – родимое пятно) – генетически обусловленные образования кожи, разделяющиеся на 2 основные группы:
- Ограниченная очаговая дисплазия – порок развития периферических чувствительных нервов, отличается от окружающей кожи цветом и видом поверхности;
- Доброкачественное очаговое разрастание меланинобразующих клеток в коже, возникающее в первые годы жизни (невоидная опухоль).
Невусы относятся к новообразованиям кожи.
Новообразование кожи (бластома, опухоль) – избыточное патологическое разрастание дермальной ткани, патологическая их пролиферация, не координированная с функциями органов и систем и продолжающаяся после прекращения действия этиологических факторов. Новообразования кожи различаются:
- по происхождению: врожденные, приобретенные, пороки развития или опухоли,
- по течению: доброкачественные, злокачественные, предраки;
- по этиологии: генетически обусловленные, вирусные, актинические, посттравматические.
Начальный этап развития невуса – пролиферация меланоцитов (пограничная активность). Дальнейшее развитие невуса определяется их дифференцировкой.
Формы невусов: пигментные (меланоцитарные или невоклеточные, лентиго, «монгольское пятно», голубые, диспластические и др.), бородавчатые, сосудистые, придатков кожи (волосяных фолликулов, сальных желез, апокринных и эккринных желез), систематизированные (линейные, обширные). Могут обнаруживаться в момент рождения – врожденные, или появляться в течение жизни – приобретенные. По этиологии, типу клинического течения и трансформации в меланому невусы подразделяются на 4 группы:
- Невусы эпидермального меланоцитарного происхождения:
- Основные типы: пограничный (интраэпидермальный) невус, смешанный (сложный) невус, внутридермальный (интрадермальный) невус.
- Особые типы: веретеноклеточный или эпителиоидный невус, невус из баллонообразующих клеток, галоневус.
- Невусы дермального меланоцитарного происхождения: монгольское пятно, невус Ота, невус Ито, простой и клеточный голубые невусы.
- Невусы смешанного дермального и эпидермального происхождения: комбинированный невус, врожденный невус.
- Невусы-предшественники меланомы: врожденный, диспластический.
Невусы могут быть пигментные, бородавчатые, сосудистые, придатков кожи. Клинические виды меланоцитарных невусов: плоский, узловатый, папилломатозный, полипозный, пилозный, веррукозный, кератотический и др. Меланоопасные невусы – диспластический, врожденный, голубой невус, невус Ота, гигантский пигментный невус, меланоз Дюбрея. Часто родинки напоминают другие образования – папилломы, кератомы, бородавки. Это вирусные образования, которые распространяются по коже контактным путем. Их необходимо удалять. Поставить диагноз и выбрать правильную тактику лечения может только специалист.
С большинством невусов можно жить всю жизнь, но при этом их категорически нельзя травмировать, натирать, раздражать, подвергать воздействию солнечного излучения. Принимать солнечные ванны следует только до 10 часов утра и после 17 часов. С 12 до 17 часов лучше провести в тени, когда обжигающее излучение особенно сильно. Длительное пребывание на солнце опасно, особенно тем, у кого много невусов. Ультрафиолетовое излучение – это известный провокатор меланомы. Причем бессмысленно закрывать родинки полотенцем или панамой, заклеивать пластырем - меланома не дремлет и под таким прикрытием. Хотите загорать – предварительно удалите невусы. Нужно строго дозировать пребывание на солнце детей. Каждый солнечный ожог, полученный в нежном возрасте, в несколько раз увеличивает риск развития меланомы в зрелости. Американские ученые считают, что излучение в соляриях более опасно, чем естественное солнечное. Загорать в солярии противопоказано при любых новообразованиях на коже. Очень опасны постоянные микротравмы, поэтому родинки, локализованные на местах трения (спина, молочные железы, в области лямок, резинок, на лице), достойны наибольшего внимания. Родинка безобидна до поры до времени. Она - своеобразная атомная бомба, которая в любой момент может «взорваться» и переродиться в меланому. Меланома самая злокачественная опухоль человека, в 95% случаев возникает из невусов, чаще всего из врожденных и диспластических, редко может появиться на гладкой коже спонтанно. Когда говорят «удалил родинку – умер от рака», - это значит, что была уже не родинка, а меланома. Следует обращать внимание на любое изменение родинки – ее окраски, размера, формы, поверхности (исчезновение кожного рисунка или изъязвление), появление зуда, болезненности, кровоточивости, возникновение сателлитов (мелких черных точек вокруг родинки). Эти признаки свидетельствуют об активизации пигментного образования и перерождения его в меланому. При их появлениях нужно срочно обратиться к специалисту.
В целях профилактики перерождения в рак необходимо регулярное наблюдение за родинками, рекомендуется исключить любое их травмирование и массаж. Своевременное удаление родинки – самая надежная профилактика меланомы. Но решить «удалять или не удалять родинку» может только врач дерматоонколог. Есть невусы, которые удаляются по медицинским показаниям, другие – по косметическим, а есть такие, которые нельзя трогать. Ни в коем случае нельзя самостоятельно воздействовать на родинки различными растворами, мазями, прижиганиями, перевязывать нитками, а также удалять их дома, в салонах красоты, поликлиниках и в других не специализированных медицинских учреждениях. Также нельзя, сначала взять кусочек родинки на биопсию, а затем через какое- то время ее удалить. Невус удаляется только специалистами онкологами или дерматоонкологами (специалистами как в дерматологии, так и онкологии) методом резекции или электрорезекции с одновременным взятием всего удаленного образования на гистологическое исследование. При удалении родинок лазером не предоставляется возможным взять материал на гистологию, что не гарантирует дальнейшей безопасности жизни пациента. Ошибочно мнение, что лазер не оставляет рубцов. Оставляет, причем рубцы после лазерного воздействия убрать невозможно.
Удаление родинок на открытых частях тела, тем более на лице, должно быть эстетическим, требующим особого навыка и умения от специалиста, и здесь все зависит не столько от аппарата, а в основном от навыков, рук и знаний врача.
В Центре лечебной косметологии СОКВД специалисты дерматовенерологии-косметологи со специализацией по дерматоонкологии могут квалифицированно проконсультировать по любому новообразованию кожи, избрать и провести правильную тактику лечения. Удаление всех новообразований проводится с обязательным гистологическим исследованием. При этом используются медицинские методы с высоким косметическим эффектом.
Меланома
Меланома возникает из меланоцитов в тканях, содержащих пигмент (например, на коже, слизистых оболочках, глазах или в центральной нервной системе). Метастазирование коррелирует с глубиной проникновения в дерму. При распространенных метастазах прогноз неблагоприятен. Диагноз ставится на основании данных биопсии. Широкое хирургическое иссечение является правилом при удалении операбельных опухолей. Метастатическая болезнь требует проведения системной химиотерапии, но плохо поддается лечению.
Меланомы возникают преимущественно на коже, но также могут развиваться и на слизистых оболочках полости рта, области гениталий и ректальной области и конъюнктиве. Меланомы могут также развиваться в сосудистой оболочке глаза, лептоменинксе (мягкой или паутинной оболочках мозга), и в ногтевом ложе. Меланомы имеют разный размер, форму и цвет (обычно опухоли пигментированы) и разную склонность к инвазивному росту и метастазированию. Метастазы распространяются по лимфатическим и кровеносным сосудам. Локальные метастазы возникают в форме сателлитных папул или узелков, расположенных вблизи опухоли, которые могут быть как пигментированными, так и беспигментными. Могут образовываться метастазы в кожу или внутренние органы, и иногда метастатические узелки или увеличенные лимфатические узлы обнаруживаются до выявления первичного очага.
Общие справочные материалы
1. American Cancer Society: Cancer Facts & Figures 2020. Atlanta, American Cancer Society, 2020.
2. Siegel RL, Miller KD, Jemal A: Cancer statistics, 2020. CA Cancer J Clin 70(1):7–30, 2020. doi: 10.3322/caac.21590
Факторы риска развития меланомы
Факторы риска меланомы включают ( 1 Справочные материалы по факторам риска Меланома возникает из меланоцитов в тканях, содержащих пигмент (например, на коже, слизистых оболочках, глазах или в центральной нервной системе). Метастазирование коррелирует с глубиной проникновения. Прочитайте дополнительные сведенияВоздействие солнечных лучей, особенно приводящее к повторяющимся солнечным ожогам с образованием пузырей;
Повторное загорание с воздействием ультрафиолетовых лучей А (УФA) или лечение с применением псоралена и ультрафиолетовых лучей A (ПУФA)
Немеланомные опухоли кожи
Семейный и личный анамнез меланомы
Светлая кожа, веснушки
Атипичные невусы, особенно > 5
Увеличенное число меланоцитарных невусов
Развитие злокачественного лентиго
Врожденный меланоцитарный невус > 20 см (гигантский врожденный невус)
Синдром атипичного невуса (синдром диспластического невуса)
Семейный синдром атипичного невуса - меланомы
Больные с отягощенным по меланоме анамнезом подвержены повышенному риску развития дополнительных меланом. У лиц с одним или более родственником 1-ой степени родства с меланомой в анамнезе риск развития меланомы превышает таковой у больных без отягощенного семейного анамнеза в 6–8 раз.
Синдром атипичного невуса проявляется большим числом невусов (например, > 50), по меньшей мере один из которых является атипичным и по крайней мере один из которых > 8 мм в диаметре.
Семейный синдром атипичного невуса - меланомы - наличие множественных атипичных невусов и меланомы у 2-х или более родственников 1-й степени родства; риск развития меланомы у таких людей значительно выше (в 25 раз).
Cреди людей с более темной пигментированной кожей меланома встречается реже; при её возникновении более часто поражаются ногтевые ложа, ладони и подошвы стоп.
Около 30% меланом развиваются из пигментных невусов Диагностика Меланома возникает из меланоцитов в тканях, содержащих пигмент (например, на коже, слизистых оболочках, глазах или в центральной нервной системе). Метастазирование коррелирует с глубиной проникновения. Прочитайте дополнительные сведения (диспластические невусы) могут быть предшественниками меланомы. Очень редко наблюдающиеся меланомы у детей почти всегда развиваются из лептоменинкса или гигантских врожденных невусов. Хотя меланомы возникают во время беременности, беременность не повышает риск малигнизации невусов; во время беременности невусы часто единообразно изменяются по размеру и темнеют. Обследованию подлежат пациенты, имеющие невусы с определенными характеристиками, такими как размер, неровные края, недавнее увеличение, потемнение, изъязвление или кровотечение (см. диагноз меланомы [diagnosis of melanoma] Диагностика Меланома возникает из меланоцитов в тканях, содержащих пигмент (например, на коже, слизистых оболочках, глазах или в центральной нервной системе). Метастазирование коррелирует с глубиной проникновения. Прочитайте дополнительные сведенияСправочные материалы по факторам риска
1. Bolognia J, Schaffer J, Cerroni L: Dermatology, ed. 4. China, Elsevier Limited, 2018.
Классификация меланомы
Выделяют 4 основных типа меланомы и несколько подтипов.
Поверхностно распространяющаяся меланома
Этот тип составляет до 70% меланом. Обычно бессимптомная, опухоль возникает чаще всего на коже ног у женщин и на туловище у мужчин. Образование обычно представляет собой возвышающуюся индурированную бляшку с неправильными очертаниями и участками светло-коричневого или коричневого цвета, нередко с красными, белыми, черными или голубыми пятнами на поверхности, либо маленькие, иногда выступающие сине-черные узелки. Иногда выявляются маленькие зубцеобразные выемки по краям вместе с увеличением размера или изменением цвета. Характерным гистологическим признаком являются атипичные меланоциты, проникающие в дерму и эпидермис. Эта форма меланомы часто активируется мутациями V600 в гене BRAF.
Узловая меланома
Этот тип составляет от 15% до 30% меланом. Образование может возникать на любом участке кожного покрова в виде черной выступающей папулы или бляшки, цвет которой варьирует от жемчужного и серого до черного. Иногда образование содержит мало пигмента либо он вовсе отсутствует, или может выглядеть как сосудистая опухоль. Если опухоль не изъязвляется, то она протекает бессимптомно, но пациенты обычно обращаются за помощью, поскольку образование растет быстро.
Злокачественная меланома лентиго (лентиго меланома)
Этот тип составляет до 5% меланом. Чаще развивается у пожилых. Опухоль возникает из злокачественного лентиго (веснушка Хатчинсона или меланома in situ - похожая на веснушку светло-коричневого или коричневого цвета макула [пятно]). Образование обычно появляется на коже лица или других открытых участков тела, которые длительно повергались солнечной инсоляции, в виде бессимптомного плоского пятна или бляшки светло-коричневого или коричневого цвета с неправильными очертаниями и более темными коричневыми или черными пятнами, неравномерно расположенными на поверхности образования. При злокачественном лентиго и нормальные, и злокачественные меланоциты расположены в пределах эпидермиса. Когда злокачественные меланоциты проникают в дерму, образование называют лентиго меланома, и опухоль может метастазировать. Этот тип меланомы чаще имеет мутации в гене C-kit.
Акральная лентигинозная меланома
Этот тип составляет от 2% до 10% меланом. Заболеваемость, вероятно, независима от пигментации кожи, но в связи с тем, что у людей с темным цветом кожи редко развиваются другие формы меланомы, акральная лентигинозная меланома является наиболее распространенной формой меланомы, возникающей у них. Она возникает на коже ладоней, подошв и подногтевой области и имеет характерные гистологические черты, сходные с лентиго меланомой. Этот тип меланомы часто сопровождается мутациями в гене C-kit.
Беспигментная меланома
Беспигментная меланома представляет собой тип меланомы, которая не производит пигмент. Это может быть любая из 4-х основных типов меланом и наиболее часто относится к небольшим категориям образований, таких как спитцоидная меланома, десмопластическая меланома, нейротропная меланома и др.
Встречается в менее 10% от всех случаев меланом. Беспигментная меланома может быть розового, красного или легкого светло-коричневого цвета, может иметь четкие границы. Их можно спутать с доброкачественными образованиями или предположить, что это немеланоцитарный рак кожи, что тем самым приведет к поздней диагностике и, возможно, худшему прогнозу.
Диагностика меланомы
Для дифференциации меланом от доброкачественных поражений может быть полезным проведение поляризованной световой и иммерсионной контактной дермоскопии. Однако в случаях, когда невусы имеют определенные характерные тревожные признаки (известные как АБВГД меланомы) необходимо рассмотреть возможность проведения биопсии и гистологического исследования:
A: Асимметрия - асимметричный внешний вид
Б: Бордюр - неровные границы (то есть не круглые или овальные)
В: Вкрапление - изменение цвета невоидной опухоли, необычные цвета или цвет значительно отличается или темнее, чем цвет других невоидных опухолей пациента
Г: Эволюция - новая невоидная опухоль у пациента > 30 лет или изменения невоидной опухоли
Пациентов из групп риска следует обучить приёмам самообследования кожи для выявления изменений имеющихся родинок и распознавания признаков меланомы.
Другие тревожные симптомы включают
Свежее увеличение или изменение в размерах
Изменение характеристик поверхности образования или консистенции
Признаки воспаления в окружающей коже с возможной кровоточивостью, изъязвлением, зудом или болезненностью
Однако увеличение, потемнение, изъязвление или кровотечение, которые возникли недавно, как правило, уже означают глубокое прорастание кожи меланомой.
Если имеются сомнения, следует провести биопсию на всю глубину дермы и зайти чуть дальше границ образования. Вследствие того, что ранняя диагностика может спасти жизнь, и характеристики меланомы могут быть вариабельными, даже при незначительном подозрении следует проводить биопсию. Более раннее установление диагноза меланомы возможно, если биоптаты получают из образований с неоднородной окраской (например, коричневый или черный с оттенками красного, серого или голубого), с видимыми или пальпируемыми неравномерно возвышающимися участками или очертаниями с угловатыми впадинами или выемками.
При большинстве поражений следует проводить эксцизионную биопсию, кроме образований, расположенных на анатомически чувствительных или косметически важных областях; в этих случаях может быть проведена скарификационная (поверхностная) биопсия. Для более широких поражений, таких как злокачественное лентиго, проведение скарификационной биопсии из нескольких участков кожи может иметь большую диагностическую ценность. При проведении послойного иссечения патоморфолог может определить максимальную толщину меланомы. Однозначно радикальное хирургическое иссечение не должно проводиться до гистологического подтверждения диагноза.
Опухоли, в особенности метастатические, иногда исследуют на мутации. Это проводят, например, в тех случаях, когда предполагается лечение вемурафенибом (BRAF ингибитор), при метастатических меланомах, которые несут V600 мутацию в BRAF гене.
Дифференциальная диагностика включает базальноклеточный рак Базальноклеточная карцинома Базалиома – это поверхностная медленно растущая папула или узелок, возникающий из определенных клеток эпидермиса. Базальноклеточные карциномы возникают из кератиноцитов вблизи базального слоя. Прочитайте дополнительные сведения , себорейный кератоз Себорейные кератомы Себорейные кератомы – это поверхностные, часто пигментированные эпителиальные образования, обычно веррукозные, но могут быть представлены и гладкими папулами. Причина себорейного кератоза неизвестна. Прочитайте дополнительные сведения , голубые невусы, дерматофибромы Дерматофибромы Дерматофибромы – это плотные красно-коричневого цвета папулы или узелки, состоящие из соединительной ткани. Они, как правило, возникают на бедрах или ногах, но могут возникнуть и в любом другом. Прочитайте дополнительные сведения , гематомы (особенно на руках или ногах), венозные расширения, пиогенные гранулемы Пиогенные гранулемы Пиогенные гранулемы – это мясистые сосудистые узелки, обычно алого цвета, с влажной поверхностью или покрытые корками, состоящие из пролиферирующих капилляров, погруженных в отечную строму. Прочитайте дополнительные сведенияСтадирование
Выделение стадий при меланоме основывается на клинических и гистологических критериях и близко соответствует традиционной системе классификации опухоль–лимфоузел–метастаз (TNM). Эта система выделения стадий классифицирует меланомы на основании наличия локального, регионального или отдаленного распространения заболевания:
Стадии I и II: локальная первичная меланома
Стадия III: метастазы в регионарные лимфатические узлы
Стадия IV: отдаленные метастазы
Стадии надежно коррелируют с показателями выживаемости. Техника минимально инвазивного определения стадии, так называется биопсия сторожевого лимфатического узла (БСЛУ), является важным достижением, позволяющим более точно определить стадию злокачественной опухоли. Рекомендуемые методы определения стадии зависят от глубины по Бреслоу (насколько глубоко опухолевые клетки проникли в ткань) и гистологических характеристик меланомы; образование язвы указывает на более высокий риск при меланомах, глубина которых< 0,08 мм по Бреслоу (см. таблицу Определение стадии меланомы по толщине и изъязвлению Определение стадии ограниченной меланомы на основе толщины и изъязвления ). Для определения стадии могут использоваться обследования, включающие биопсию сигнального лимфатического узла, лабораторные исследования (например развернутый анализ крови, лактатдегидрогеназа, печеночные пробы), рентгенографическое исследование органов грудной клетки, компьютерную томографию (КТ) и позитронно-эмиссионную томографию (ПЭТ), которые проводятся согласованной командой специалистов, включающей дерматологов, онкологов, общих хирургов, пластических хирургов и патоморфологов.
Читайте также:
