Менингиома основания черепа - лучевая диагностика
Добавил пользователь Дмитрий К. Обновлено: 30.01.2026
Менингиома - одна из самых распространенных опухолей головного и спинного мозга. Они составляют примерно 20 % всех новообразований, возникающих в голове и 10% – в позвоночнике. Большинство менингиом считаются доброкачественными из-за их медленного роста и низкого потенциала к распространению.
Заболеваемость менингиомами головного мозга составляет примерно 3 случая на 100 тысяч человек. С возрастом риск растет: наибольшее количество диагностированных менингиом приходится на людей в возрасте от 40 до 70 лет.
Что такое менингиома?
Вопреки распространённому убеждению, менингиома не являются опухолью твердой мозговой оболочки. Она образуется из арахноидального эндотелия – клеток паутинной оболочки мозга. Новообразование представляет собой округлый, реже - плоский или подковообразный узел, ограниченный от прилежащих тканей плотной капсулой. Нередко срастается с твердой мозговой оболочкой. По величине опухоли различны: от нескольких миллиметров до 15 сантиметров и более в диаметре. Большие менингиомы сдавливают головной или спинной мозг, существенно ухудшая качество жизни пациента. Обычно новообразования этого типа единичны. Но у 5-15% пациентов обнаруживаются множественные менингиомы.
Виды менингиом
В соответствии с гистологической картиной ВОЗ рекомендует следующую классификацию менингиом:
- 1-я степень злокачественности. К этой группе относятся доброкачественные, медленно растущие новообразования, не проникающие в окружающие ткани. Характеризуются благоприятным прогнозом и низкой частотой рецидивирования. Составляют по разным оценкам от 75% до 95% случаев данного заболевания.
Доброкачественные менингиомы, в свою очередь, делятся на девять подтипов в зависимости от клеточного состава: менинготелиальная, фиброзная, переходная (смешанная), псаммоматозная, ангиоматозная, микрокистозная, секреторная, светлоклеточная, хордоидная, с имфоплазмоцитарными клетками и метапластическая.
Около 15 % рецидивирующих менингиом переходят в более высокую степень. Опухоли 2-й и 3-й степени рецидивируют чаще, чем первой.
Причины и группы риска
На сегодня выявлены следующие факторы, повышающие риск развития менингиом:
- Наследственность. Ученые выявили дефект в 22 хромосоме, ответственный за развитие опухоли. Он встречается у носителей гена нейрофиброматоза (НФ2), с чем и связывают повышенный риск развития менингиомы у пациентов с этим наследственным заболеванием. Дефектный ген является причиной развития менингиом примерно в половине случаев.
- Возраст. Менингиомы обнаруживаются у 3% обследуемых пациентов старше 60 лет. Тогда как у детей данный вид заболевания диагностируется крайне редко.
- Женский пол. Выявлена связь между гормональным фоном женщин и появлением менингиом: опухоли могут начать расти во время беременности, лечения рака молочной железы.
- Неблагоприятное внешнее воздействие на мозг: черепно-мозговая травма, радиоактивное облучение, в том числе – в процессе лечения, отравляющие вещества.
Симптомы
Небольшие менингиомы могут никак себя не проявлять и заболевание будет протекать бессимптомно. Но даже при наличии симптомов диагностировать менингиому только по жалобам больного невозможно - вследствие неспецифичности ее проявлений. Наиболее часто встречаются головная боль, длящаяся от нескольких недель до нескольких месяцев, слабость или паралич, выпадение полей зрения и проблемы с речью.
Конкретные симптомы зависят от локализации опухоли. Рассмотрим несколько примеров:
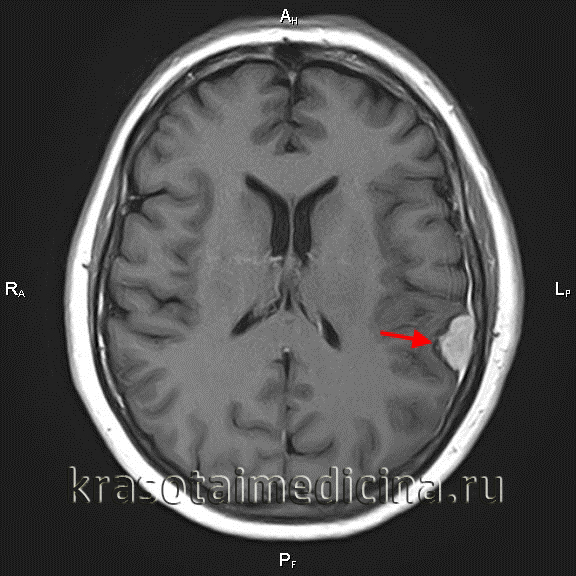
Менингиомы фронтальной доли. Локализация - конвекситально (на поверхности головного, мозга вдали от срединной линии).
Наиболее часто встречающиеся симптомы – эпилептические приступы, головные боли, слабости в конечностях, проблемы с речью, ограничение полей зрения.
Менингиомы фронтальной доли. Локализация – на фальксе (опухоль, возникающая на мозговой оболочке между двумя полусферами мозга).
Наиболее часто встречающиеся симптомы – эпилептические приступы, слабость в нижних конечностях, головная боль, психоэмоциональные расстройства, снижение умственных способностей, повышенная апатия, уплощение аффекта, неустойчивость, тремор.
Локализация – клиновидный гребень
Наиболее часто встречающиеся симптомы – выпячивание глаз, снижение остроты зрения, паралич движения глаз, эпилептические приступы, проблемы с памятью, психоэмоциональные расстройства, головная боль.
Мозжечок. Локализация – задняя черепная ямка (область, где находится мозжечок)
Наиболее часто встречающиеся симптомы – неустойчивость и раскоординация движений, гидроцефалия (повышение давления внутри головного мозга), проблемы с голосом и с глотанием.
Мост головного мозга. Слуховой канал. Мозжечок.
Локализация – мостомозжечковый угол (сбоку от ствола головного мозга)
Наиболее часто встречающиеся симптомы – потеря слуха, слабость лицевых мышц, головокружение, неустойчивость и раскоординация движений, гидроцефалия (повышение давления внутри головного мозга), проблемы с голосом и глотанием.
Передняя доля. Гипофиз. Нос.
Локализация – ольфакторная ямка и турецкое седло (образование в кости черепа, где расположен гипофиз). Наиболее часто встречающиеся симптомы – потеря обоняния (аносмия), небольшие психоэмоциональные расстройства, некоторые проблемы с памятью, состояние эйфории, снижение концентрации внимания, недержание мочи, проблемы со зрением.
Диагностика
Менингиомы диагностируются преимущественно методами лучевой визуализации.
Магнитно-резонансная томография (МРТ) эффективно обнаруживает менингиомы практически любой локации. При проведении исследования в первую очередь оценивается строение вещества головного мозга, наличие патологических образований, участков с нарушенным кровоснабжением, сосудистых образований, изменений оболочек мозга воспалительного и травматического характера.
При необходимости провести дифференциальный диагноз выявленных изменений, для уточнения размеров опухолевого процесса и степени вовлечения окружающих органов и структур врач может назначить МРТ с контрастным усилением. Для менингиом характерен (хотя и не специфичен) так называемый «дуральный хвост» - участок прилежащей к новообразованию твердой мозговой оболочки, накапливающий контрастное вещество, поэтому врачи при подозрении на менингиому чаще всего назначают данный вид МР-исследования.
Компьютерная томография (КТ) позволяет выяснить, задеты ли кости черепа, имеется ли кальцификация опухоли или внутренние кровотечения, что не всегда очевидно при МР-исследовании. По показаниям врача для получения более полной картины компьютерная томография головного мозга может проводиться с болюсным контрастированием - внутривенным введением рентгеноконтрастного вещества при помощи специального автоматического шприца.
Лечение менингиомы
Выбор метода лечения менингиомы зависит от множества факторов, включающих размер и локализацию опухоли, симптомы, интенсивность роста, возраст пациента. В целом существуют три основных варианта действий: наблюдение, удаление хирургическим путем и облучение.
Наблюдение. Менингиомы часто растут медленно, увеличиваясь в размерах только на 1-2 мм в год. Потому в следующих случаях будет целесообразным ограничится ежегодным проведением контрольного МРТ:
- - опухоль небольшая, симптомы выражены слабо, влияние на качество жизни отсутствует;
- - пожилым пациентам с очень медленно прогрессирующими симптомами. Приступы, вызванные этим заболеванием, могут купироваться медикаментозно.
Хирургическое вмешательство. Микрохирургическое удаление менингиомы является традиционным методом лечения, особенно при расположении опухоли на поверхности мозга вне функционально важных зон. Цель хирургической операции - по возможности удалить полностью опухоль, чтобы избежать рецидивов, но при этом сохранить и/или улучшить неврологическую функцию.
Полная резекция новообразования не всегда возможна. Например, если опухоль растет на основании черепа или вросла в венозные синусы, тотальное удаление опасно развитием тяжелых осложнений. Тогда принимается решение о частичной резекции и удаления части опухолевой ткани, чтобы снизить давление на мозг.
Примерно 20% полностью удаленных менингиом рецидивируют в течение 10 лет после операции. В случаях частично удаленных менингиом рецидивирование происходит почти в 100% случаев. Поэтому даже после хирургической операции требуется проведение радиохирургического лечения.
Лучевая терапия. Радиохирургические операции на Гамма-ноже используются для лечения менингиом уже больше 50 лет. Радиохирургическое лечение показано всем пациентам с первичными менингиомами любых локализаций, а также остаточными опухолями после микрохирургического удаления или лучевой терапии, размеры которых не превышают 3 см в наибольшем диаметре. Метод особенно подходит для удаления новообразований, расположенных в глубине мозга и потому недоступных для скальпеля хирурга. Радиохирургия также является хорошим выходом для пациентов, которым по причине возраста или состояния здоровья сложно перенести хирургическую операцию.
Оптимальным способом лечения менингиом основания черепа в настоящее время считается сочетание микрохирургии и радиохирургии. При таком комплексном подходе часть опухоли, удаление которой связано с риском тяжелых осложнений (например, вросшей в кавернозный синус), подвергается воздействию Гамма-ножа.
Целью «хирургии без скальпеля» является остановка роста менингиомы за счет уничтожения опухолевой ДНК и тромбоза питающих сосудов. Отдаленные результаты лечения показывают прекращение роста в 92 – 98% случаев.
К преимуществам лечения на Гамма-ноже относятся:
- точность воздействия на опухоль (до 0,5 мм) без облучения окружающего мозга;
- госпитализация не требуется, лечение проводится за один день;
- отсутствуют разрезы кожи, нет риска инфицирования и кровотечения, а также – осложнений, связанных с проведением общей анестезии;
- не требуется длительный восстановительный период: большинство пациентов возвращаются к своему обычному образу жизни на следующий день после операции.
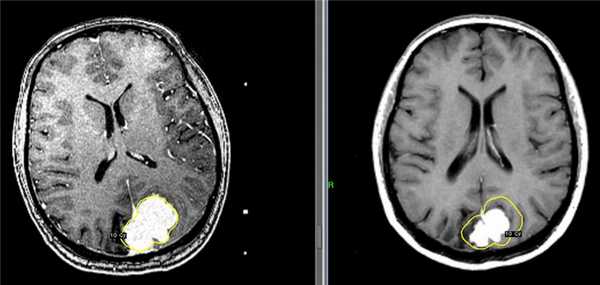
Слева – МРТ пациентки К., 47 лет. Обратилась в Клинику радиохирургии МИБС с диагнозом: рецидив после хирургического удаления парасагиттальной менингиомы верхней трети ВСС и фалькса. Размер опухоли 31 мм х 46 мм х 34 мм, объем 19 см3. Проведен сеанс стереотаксической радиохирургии. Доза по краю опухоли 10 Гр (показана желтым цветом).
Справа – контрольное МРТ пациентки К. через 6 месяцев после радиохирургического лечения на Гамма-ноже в Клинике радиохирургии МИБС. Отмечается выраженное уменьшение опухоли. Размер опухоли 19 мм х 31 мм х 24 мм, объем 7,2 см3. Уменьшение объема на 11,8 см3 (на 62%). Для наглядности желтым цветом приведена доза по краю опухоли на день лечения.
| Наименование услуги | Стоимость, РУБ. |
|---|---|
| Консультации | |
| Консультация нейрохирурга первичная | 2 500 |
| Консультация нейрохирурга повторная (в течение 60 календарных дней после первичной консультации) | 2 100 |
| Консультация нейрохирурга, зав. отделением, к.м.н. Иванова П.И. первичная | 4 000 |
| Консультация нейрохирурга, зав. отделением, к.м.н. Иванова П.И. повторная (в течение 60 календарных дней после первичной консультации) | 3 000 |
| Консультация нейрохирурга, зав. отделением/к.м.н. первичная | 3 100 |
| Консультация нейрохирурга, зав. отделением/к.м.н. повторная (в течение 60 календарных дней после первичной консультации) | 2 600 |
| Консультация нейрохирурга краткая в процессе лечения | 700 |
| Консультация радиотерапевта, зав. отделением/к.м.н. первичная | 3 100 |
| Консультация радиотерапевта повторная (в течение 60 календарных дней после предыдущей консультации) | 2 100 |
| Консультация нейрохирурга по медицинской документации (включает оценку медицинской документации, предоставленной лично, либо третьим лицом, без осмотра пациента, предварительное определение возможности и методов лечения пациента) | 2 500 |
| Консультация по медицинской документации врача-нейрохирурга, зав.отделением/к.м.н.(включает оценку медицинской документации, предоставленной лично, либо третьим лицом, без осмотра пациента, предварительное определение возможности и методов лечения пациента) | 3 600 |
| Врачебный консилиум | 6 000 |
| Установка меток (до 4-х штук) | 50 000 |
| Консультация радиотерапевта, зав. отделением, к.м.н. Воробьева Н.А.. первичная | 4 000 |
| Консультация радиотерапевта, зав. отделением, к.м.н. Воробьева Н.А. повторная (в течение 60 календарных дней после первичной консультации) | 3 000 |
| Радиохирургическое лечение на системе LEKSELL Gamma Knife Perfexion | |
| Радиохирургическая операция на установке LEKSELL Gamma Knife Perfexion (с учетом стоимости подготовки к лечению) | 200 000 |
| Повторная радиохирургическая операция на установке LEKSELL Gamma Knife Perfexion (с учетом стоимости подготовки к лечению) | 100 000 |
| Радиохирургическая операция пациентам с артериовенозными мальформациями на установке LEKSELL Gamma Knife Perfection, включая ангиографию (с учетом стоимости подготовки к лечению) | 255 000 |
| Повторная радиохирургическая операция пациентам с артериовенозными мальформациями на установке LEKSELL Gamma Knife Perfection (с учетом стоимости подготовки к лечению) | 160 000 |
| Комбинированное радиохирургическое лечение внутричерепных новообразований на установках LEKSELL Gamma Knife Perfexion, Truebeam - независимо от количества фракций (с учетом стоимости подготовки к лечению) | 350 000 |
| Лечение на аппарате Гамма-нож в режиме фракционирования (с учетом стоимости подготовки к лечению) | 260 000 |
| Церебральная ангиография для пациентов с артериовенозной мальформацией | 55 000 |
| Радиохирургическая операция на установке LEKSELL Gamma Knife Perfexion в режиме гипофракционирования (с учетом стоимости подготовки к лечению) | 285 000 |

Иванов Павел Игоревич
Заведующий отделением нейрорадиологии.
Нейрохирург высшей категории, кандидат медицинских наук.
Действительный член Всемирного Общества пользователей Гамма-Ножа (LGKS).
Действительный член Европейского Общества функциональной и стереотаксической нейрохирургии (ESSFN).
Действительный член Образовательного комитета Международного Общества Стереотаксической Радиохирургии (ISRS) .
Доцент кафедры нейрохирургии Военно-Медицинской Академии им. С.М. Кирова.
Менингиома основания черепа - лучевая диагностика
КТ, МРТ при менингиоме основания черепа
а) Определение:
• Доброкачественное экстрааксиальное новообразование, развивающееся из верхушечных клеток паутинной оболочки
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Интенсивно контрастируемое экстрааксиальное фиксированное к твердой мозговой оболочке объемное образование с контрастными «хвостами»
• Локализация:
о Передний отдел основания черепа (40% внутричерепных менингиом):
- 50% локализуется в обонятельной борозде и бугорке турецкого седла:
15% менингиом обонятельной борозды прорастают в полость носа и придаточных пазух
Менингиомы бугорка турецкого седла могут прорастать в канал зрительного нерва с одной или обеих сторон
- 50% локализуются в крыле клиновидной кости:
Менингиомы наклоненного отростка (медиальная часть крыла клиновидной кости)
Сфено-орбитальные (латеральная часть крыла клиновидной кости); чаще всего вызывают развитие симптоматики
о Центральный отдел основания черепа:
- Петрокливальные (верхняя часть ската затылочной кости, кавернозный синус, намет и верхушка пирамиды височной кости)
о Задний отдел основания черепа:
- Нижняя часть ската затылочной кости, большое затылочное отверстие:
Встречаются передние, задние и латеральные новообразования большого затылочного отверстия
о Другие локализации менингиом основания черепа: мостомозжечковый угол/внутренний слуховой канал, височная кость, яремное отверстие
• Морфология:
о На широком основании/лентиформная > глобулярная/сферическая
о Иногда имеет плоскую форму:
- Опухоль «ковром» покрывает нижележащий гиперостоз
- Часто встречается среди сфено-орбитальных новообразований (латеральная часть клиновидной кости)
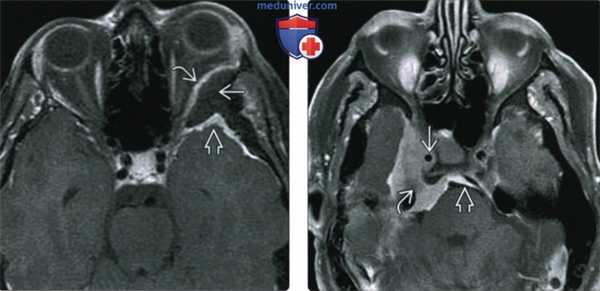
(Слева) При MPT Т1 ВИ FS с КУ в аксиальной проекции у пациента с левосторонним экзофтальмом определяется плоская (en plaque) менингиома левого крыла клиновидной кости: наблюдается выраженный гиперостоз, но виден лишь тонкий контрастный ободок внутри-глазничного и внутричерепного компонентов опухоли.
(Справа) При МРТ Т1 ВИ FS с КУ в ксиальной проекции определяется менингиома среднего отдела основания черепа, окружающая правую внутреннюю сонную артерию и вызывающая сужение последней. Через porus trigeminus опухоль проникает в предмостовую цистерну. С медиальной стороны виден «дуральный хвост».
2. КТ при менингиоме основания черепа:
• КТ без контрастного усиления:
о 75% гиперинтенсивны по сравнению с паренхимой головного мозга
о 25% интрамуральный кальциноз:
- Иногда может полностью обызвествляться
• КТ с КУ:
о В 90% случаев наблюдается интенсивное равномерное контрастирование
• КТ в костном окне:
о Гиперостоз > склеротические изменения прилегающей кости по типу «тронутой молью»
- Иногда развивается инвазия опухоли в гиперостоз кости
- Может наблюдаться «вздутие» клиновидной площадки кверху:
В некоторых случаях отмечается гиперпневматизация прилежащей клиновидной пазухи
3. МРТ при менингиоме основания черепа:
• Т1 ВИ:
о Гипо- или изоинтенсивно по сравнению с серым веществом
- В зонах развитого кальциноза сигнал может быть ослаблен или отсутствовать вовсе
о Изредка в очагах кровоизлияния отмечается усиление сигнала
• Т2ВИ:
о Гипо- или изоинтенсивно по сравнению с серым веществом
о В 25% наблюдаются атипичные изменения: усиление сигнала от участков некроза и кист
о На периферии крупных новообразований наблюдается ликворная/сосудистая щель:
- Узкое пространство между опухолью и головным мозгом, содержащее спинномозговую жидкость и сосуды
о Перитуморальный отек головного мозга коррелирует с наличием кровоснабжения сосудами мягкой мозговой оболочки:
- Повышение частоты операционных осложнений и ранних рецидивов
• Т2 в режиме градиентного эха:
о При выраженном кальцинозе могут наблюдаться очаги ослабления сигнала («Ыоот»)
• Т1 ВИ с КУ:
о Интенсивное контрастирование в 95% случаев:
- Контрастный «дуральный хвост» в 60% случаев
о Менингиома в полости кавернозного синуса, как правило, контрастируется менее интенсивно по сравнению с пораженным синусом
4. Ангиография:
• Сосуды твердой мозговой оболочки снабжают середину опухоли, сосуды мягкой мозговой оболочки - ее периферию
• Расширенные питающие сосуды твердой мозговой оболочки часто формируют рисунок «спиц колеса» или «солнечных лучей»
• В венозную фазу наблюдается длительное «прокрашивание» сосудов
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Обычно наилучшим методом, позволяющим точно оценить границы опухоли, является МРТ с контрастированием и подавлением сигнала от жира
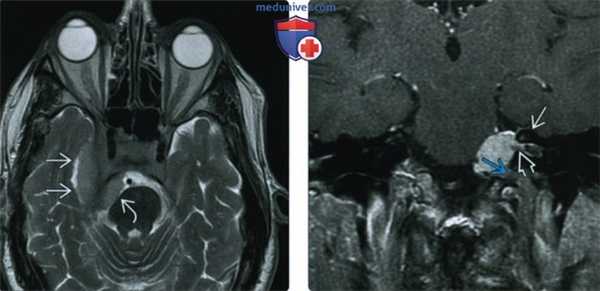
(Слева) При MPT Т2 ВИ в аксиальной проекции у этого же пациента определяется менингиома среднего отдела основания черепа; опухоль примерно изоинтенсивна по сравнению с серым веществом, между опухолью и смещенной височной долей видна ликворная/сосудистая щель. Небольшой компонент опухоли в задней черепной ямке деформирует мост.
(Справа) При корональной МРТ Т1 ВИ FS с КУ на медиальной поверхности пирамиды височной кости определяется экстрааксиальное объемное образование, прорастающее во внутренний слуховой проход и яремное отверстие. Виден гиперостоз верхней стенки внутреннего слухового прохода.
в) Дифференциальная диагностика менингиомы основания черепа:
1. Шваннома тройничного нерва:
• Параселлярное объемное образование, нередко с кистозными компонентами
• Может прорастать через отверстия, содержащие ветви тройничного нерва, или через предмостовую цистерну
2. Гигантская макроаденома гипофиза:
• Крупное инвазивное объемное образование, прорастающее основание черепа
• Нормальной ткани гипофиза не определяется
3. Хордома ската затылочной кости:
• Деструктивное объемное образование средней линии
• Интенсивный Т2-сигнал; неоднородное контрастирование
4. Хондросаркома:
• Эксцентрическое объемное образование, содержащее хондроидный матрикс
• ↑ Т2-сигнал
5. Метастазы в основании черепа:
• Картина вариабельна, зависит от гистологического строения первичной опухоли и от локализации метастаза - в твердой мозговой оболочке или в костном мозге костей основания черепа:
о Множественные контрастные объемные образования, фиксированные к твердой мозговой оболочке
6. Плазмоцитома:
• Литическое деструктивное образование ската затылочной кости
• Бывает солитарной или, на фоне миеломной болезни, множественной
7. Нейросаркоидоз:
• Мультифокальные, фиксированные к твердой мозговой оболочке контрастные очаги
• Следует оценить контрастирование и увеличение размеров ножки гипофиза
8. Болезнь Розаи-Дорфмана:
• Редкое гистиоцитарное заболевание
• Могут выявляться множественные фиксированные к твердой мозговой оболочке Т2-гипоинтенсивные объемные образования
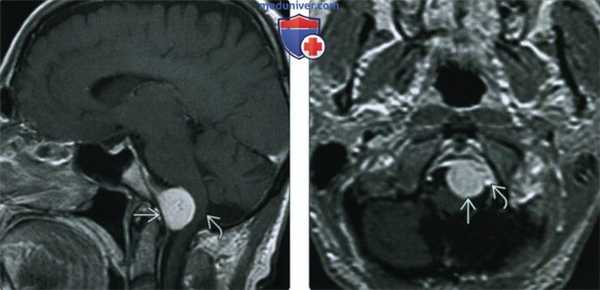
(Слева) При MPT Т1ВИ с КУ в сагиттальной проекции у переднего края большого затылочного отверстия определяется глобулярное объемное образование, смещающее продолговатый мозг кзади. Наличие фиксированного к твердой мозговой оболочке широкого основания свидетельствует в пользу менингиомы, а не какого-либо другого новообразования большого затылочного отверстия, например, шванномы.
(Справа) При МРТ Т1ВИ с КУ в аксиальной проекции определяется менингиома переднего края большого затылочного отверстия, лежащая медиальнее левой позвоночной артерии. Учитывая наличие в основании черепа большого количества критически важных сосудистых и нервных структур, резекция даже небольших новообразований может быть затруднена.
г) Патология:
1. Общая характеристика:
• Этиология:
о Большинство случаев спорадические
о При нейрофиброматозе 2 типа - множественные наследственные шванномы, менингиомы и эпиндимомы
о Увеличение заболеваемости после лучевой терапии:
- Чаще развиваются конвекситальные менингиомы, чем опухоли основания черепа
- Развиваются через 20-35 лет после лучевого воздействия
• Генетика:
о Мутации гена NF2 хромосомы 22 выявляются приблизительно в 60% случаев спорадических менингиом
2. Стадии, классификация менингиомы основания черепа:
• Классификация ВОЗ (2016):
о I степень: доброкачественная (90%), т.е. менинготелиальная
о II степень: атипичная (7%), т.е. светлоклеточная
о III степень: анапластическая/злокачественная (2%), т.е. рабдоидная
• Менингиомы II и III степени чаще локализуются под сводом черепа, чем в его основании
• Слабая корреляция между гистологической степенью злокачественности и рентгенологической картиной
3. Макроскопические и хирургические особенности:
• Полулунная или плоская (еп plaque) > округлая или глобулярная
• Четкие контуры
• Утолщение прилегающей твердой мозговой оболочки («хвост»):
о Неспецифичны для менингиомы; могут наблюдаться при любых поражениях твердой мозговой оболочки
о Обычно выявляются реактивные, а не неопластические изменения
4. Микроскопия:
• Развиваются из менинготелиальных (арахноидальных «верхушечных») клеток:
о Относительно однородные клетки с тенденцией к формированию «водоворотов»
о Выраженность фиброзного компонента коррелирует с гипоинтенсивностью Т2-сигнала
• Псаммоматозные тельца (слоистые кальцинаты)
• Богато васкуляризованы
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Может выявляться как случайная находка:
- 33% выявленных внутричерепных новообразований
о Симптоматика зачастую неспецифична:
- Головные боли, головокружения
- Синкопальные состояния
• Другие признаки/симптомы:
о Передний отдел основания черепа: аносмия, утрата зрения, экзофтальм
о Средний отдел основания черепа: офтальмоплегия
о Задний отдел основания черепа: миелопатия, нейропатия ЧН IX-XII
2. Демография:
• Возраст:
о Пациенты от среднего до пожилого возраста, пик - 60 лет
• Пол:
о М:Ж= 1:3
• Эпидемиология:
о Вторая по частоте первичная внутричерепная опухоль
о Наиболее часто встречающаяся экстракраниальная опухоль
о 15-25% первичных внутричерепных опухолей
о В 10% случаев множественная (нейрофиброматоз 2 типа; множественный менингиоматоз)
3. Течение и прогноз:
• Течение, как правило, медленное
• Менингиомы II/III степеней по классификации ВОЗ характеризуются более агрессивным течением
• Опухоли, сопровождающиеся перитуморальным отеком головного мозга, характеризуются более высокой частотой хирургических осложнений и рецидивов
4. Лечение:
• Чаще излечения удается достичь с помощью хирургического вмешательства, но оно нередко требует комплексного комбинированного доступа и характеризуется высоким риском осложнений:
о С целью уменьшения интраоперационной кровопотери выполняется предоперационная ангиография/эмболизация
о Оценка полноты резекции с помощью классификации Simpson:
- I степень (полное удаление, включая твердую мозговую оболочку и нижележащую кость) → IV степень (субтотальная резекция)
о Прогноз лечения в большей степени зависит от локализации опухоли, чем от степени ее злокачественности
• При неполной резекции в качестве первичного или адъювантного лечения используется лучевая терапия/радиохирургия
е) Диагностическая памятка:
1. Следует учесть:
• Солитарное контрастное фиксированное к твердой мозговой оболочке экстрааксиальное объемное образование = менингиома, особенно у престарелого пациента без упоминания о злокачественной опухоли в анамнезе
2. Рекомендации по отчетности:
• Если менингиома окружает внутреннюю сонную, базилярную или позвоночную артерии, необходимо оценить их калибр:
о Менингиома часто суживает внутреннюю сонную артерию:
- Другие параселлярные новообразования, такие как шваннома, макроаденома и лимфома, как правило, нет
• Необходимо провести исследование на предмет поражения полости Меккеля и канала зрительного нерва
• Всегда следует искать вторую менингиому:
о Множественные менингиомы: в 10% спорадических случаев
• Следует обращать внимание на наличие отека ткани головного мозга, так как у таких пациентов повышается риск операционных осложнений и частота рецидивов
Диагностика менингиомы по КТ, МРТ
а) Терминология:
1. Сокращения:
• Типичная менингиома (ТМ)
• Атипичная менингиома (AM), злокачественная менингиома (ММ)
2. Определение:
• ТМ = менингиома 1 степени злокачественности по классификации ВОЗ
(Слева) КТ с контрастированием, аксиальный срез: у беременной женщины 26 лет с внезапной потерей зрения определяется накапливающее контраст супраселлярное объемное образование.
(Справа) Исходя из опасения о наличии геморрагического новообразования гипофиза была проведена МРТ. На корональных Т2-ВИ определяются нормальный гипофиз в сочетании с расположенным над ним гиперинтенсивным объемным образованием ( четкими контурами, которое развивается из диафрагмы седла. Отчетливо наблюдается отсутствие связи образования с железой. При хирургическом лечении была диагностирована классическая менингиома диафрагмы седла (grade I). (Слева) КТ с контрастированием, аксиальный срез: у пациента с первичной менингиомой оболочки зрительного нерва отмечается интенсивное контрастирование левого зрительного нерва. Данные изменения описаны в литературе как симптом «трамвайной линии».
(Справа) МРТ, постконтрастное Т1-ВИ, аксиальный срез: у другого пациента с вторичной менингиомой оболочки зрительного нерва определяется менингиома, растущая из области клиновидного гребня вокруг переднего наклоненного отростка, сужающая пещеристый сегмент внутренней сонной артерии, распространяющаяся через зрительный канал и инфильтрирующая оболочку зрительного нерва.
(Слева) МРТ, Т2-ВИ, режим подавления сигнала от жира, аксиальный срез: у женщины 66 лет с выраженным экзофтальмом визуализируется массивное утолщение большого крыла клиновидной кости, окруженное слегка гиперинтенсивным мягкотканным объемным образованием, вовлекающим в процесс глазницу, высокое глубокое жевательное пространство и среднюю черепную ямку.
(Справа) МРТ, STIR, корональный срез: хорошо визуализируется гиперостоз крыла клиновидной кости. Отмечается отчетливый дуральный хвост более гиперинтенсивен мягкотканного компонента объемного образования. (Слева) МРТ, постконтрастное Т1-ВИ, режим подавления сигнала от жира, аксиальный срез: у этой же пациентки определяется интенсивное и равномерное контрастное усиление мягкотканного компонента объемного образования. Гиперостотически измененная кость накапливает контрастное вещество слабоинтенсивно.
(Справа) МРТ, постконтрастное Т1-ВИ, корональный срез: накапливающее контраст мягкотканное образование Визуализируется утолщенное и васкуляризированное крыло клиновидной кости. В смежных отделах прослеживается дуральный хвост. При операции была обнаружена менингиома grade I, а также присутствие опухолевых клеток в резецированной клиновидной кости.
4. Ангиография:
• ЦСА:
о «Лучистый» или радиальный характер:
- Центральные отделы образования кровоснабжаются сосудами твердой мозговой оболочки
- Сосуды мягкой мозговой оболочки могутбыть «паразитизи-рованы» и кровоснабжать периферические отделы опухоли
о Длительное сосудистое «пятно»
о Венозная фаза чрезвычайно важна для оценки вовлечения в процесс венозных синусов
5. Радионуклидная диагностика:
• Для определения степени злокачественности опухоли ОФЭКТ сталлием-201 дает лучшие результаты, чем ПЭТ с ФДГ
6. Данные других методов исследования:
• Рентгенологические признаки сложного экстрапиального кливажа:
о Перитомуральный отек при МРТ/КТ → может скрывать инвазию опухоли в мягкую мозговую оболочку
о Выявление васкуляризации опухоли сосудами мягкой мозговой оболочки при ЦСА = инвазия мягкой мозговой оболочки
о Граница между опухолью и корой не является надежным предиктором
7. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с контрастным усилением
• Совет по протоколу исследования:
о Рассмотрите возможность проведения МР-спектроскопии → оцените пик аланина, соотношения глутамин: креатин
в) Дифференциальная диагностика менингиомы:
1. Метастатическое поражение твердой мозговой оболочки:
• Часто наблюдается инфильтрация черепа; мультифокальный характер
• Наиболее частая локализация первичной опухоли - молочная железа
2. Гранулема:
• Саркоидоз
• Туберкулез
3. Идиопатический гипертрофический пахименингит:
• Для подтверждения диагноза необходима биопсия твердой мозговой оболочки
• Часто, IgG4-связанное заболевание
4. Внекостномозговое кроветворение:
• Известное гематологическое заболевание
• Часто мультифокальный характер
5. Гемангиома (твердая мозговая оболочка/венозные синусы):
• Может быть неотличима от ТМ
• Венозный синус (например, пещеристый) → объемное образование, прилежащее широким основанием к твердой мозговой оболочке
(Слева) МРТ, Т2-ВИ, аксиальный срез: в правом мостомозжечковом углу (ММУ) визуализируется объемное образование с четкими контурами, распространяющееся в правый внутренний слуховой проход.
(Справа) МРТ, постконтрастное Т1-ВИ, аксиальный срез: отмечается интенсивное и однородное контрастное усиление менингиомы в ММУ. (Слева) МРТ, Т2-ВИ, корональный срез: в области левой обонятельной луковицы определяется объемное образование изоинтенсивного по отношению к коре головного мозга сигнала с перифокальным отеком.
(Справа) МРТ, постконтрастное Т1 -ВИ, аксиальный срез: интенсивное и однородное контрастное усиление объемного образования, представляющего собой менингиому обонятельной борозды.
1. Общие характеристики менингиомы:
• Этиология:
о Развивается из арахноидальных менинготелиальных клеток
о Делеция 22-й хромосомы (40-60% спорадических менингиом)
о Менингиомы при НФ2:
- Геномная нестабильность
- Наиболее вероятен атипичный характер менингиомы
- Больше полушария, полушария мозжечка, латеральные отделы основания черепа, позвоночник
о Менингиомы, не связанный с НФ2:
- Практически всегда доброкачественные
- Хромосомная стабильность, частые мутации в гене SMO
- Медиальные отделы основания черепа
о При множественных менингиомах часто наблюдаются мутации гена SMARCB1
• Ассоциированные аномалии:
о Нейрофиброматоз 2 типа (НФ2):
- Множественные наследственные шванномы, менингиомы и эпендимомы (синдром MISME)
- У 50-75% пациентов с НФ2 развивается менингиома
- 10% пациентов с множественными менингиомами имеют НФ2
о Метастазирование в менингиому («опухоль в опухоли», иногда именуется «коллизионная опухоль»):
- ПМ-наиболее частая первичная внутричерепная опухоль, в которой обнаруживаются метастазы; первичный очаг в большинстве случаев - в легком или молочной железе
• Медленный рост, доброкачественный характер
2. Макроскопические и хирургические особенности:
• Два основных варианта морфологии:
о Шаровидная = глобулярное новообразование, хорошо отграниченное от окружающих структур, прилегающее широким основанием к твердой мозговой оболочке (дуральный хвост):
- В 60% случаев наблюдается локальная инвазия опухоли в дуральный хвост
о Бляшечная = пластинчатое утолщение, покрывающее твердую мозговую оболочку без инвагинации в мозговую паренхиму
• Однородная красновато-коричневая полупрозрачная бледная поверхность
• Консистенция от мягкой до упругой, иногда «песчаная»
о Зависит от фиброзной ткани, содержания кальцификатов
• ТМ обычно инвагинируют в головной мозг, но не инвазируют в него
3. Микроскопия:
• ТМ (I степень злокачественности по классификации ВОЗ [grade I]) имеет широкий диапазон подтипов:
о Менинготелиальный подтип: единообразные опухолевые клетки, коллагеновые перегородки, псаммоматозные кальцификаты (наиболее часто)
о Фиброзный подтип: переплетение пучков веретеновидных клеток, коллагеновый/ретикулярный матрикс
о Промежуточный (смешанный) подтип: завитки по типу «луковицы», псаммозные тельца
о Псаммоматозный подтип
о Ангиоматозный подтип
о Микроцитарный подтип
о Секреторный подтип
о Богатый лимфоплазмацитами подтип
о Метапластический подтип
(Слева) МРТ, FLAIR, аксиальный срез: визуализируется дольчатое слегка гиперинтенсивное внутрижелудочковое объемное образование, растущее из клубка сосудистого сплетения. Обратите внимание на расширение височного рога левого бокового желудочка с перивентрикулярным интерстициальным скоплением мигрировавшей жидкости.
(Справа) МРТ, постконтрастное Т1-ВИ, аксиальный срез: определяется интенсивно и равномерно накапливающее контрастное вещество объемное образование (внутрижелудочковая менингиома). Около 1 % внутричерепных менингиом имеют внутрижелудочковую локализацию; здесь внутри сосудистого сплетения могут сохраняться остатки паутинной мозговой оболочки. (Слева) Бесконтрастная КТ, аксиальный срез: выраженные гиперостоз и кальцификация бляшечной менингиомы, распространяющейся вдоль внутренней компактной пластинки черепа слева.
(Справа) МРТ, Т1-ВИ, аксиальный срез: у этого же пациента определяется характерный гипоинтенсивный сигнал от зоны кальцификации/оссификации. (Слева) КТ с контрастированием, аксиальный срез: справа визуализируются несколько интенсивно накапливающих контраст в немозговых объемных образований с четкими контурами, которые были умеренно гиперденсны на бесконтрастных КТ-изображениях (не представлены).
(Справа) МРТ, постконтрастное Т1-ВИ, аксиальный срез: определяются интенсивно накапливающие контраст объемные образования. Множественные менингиомы чаще встречаются у женщин и пациентов с НФ2.
д) Клиническая картина:
1. Проявления менингиомы:
• Наиболее частые признаки/симптомы
о Симптоматическими являются < 10% всех менингиом
о Симптомы зависят от локализации опухоли
2. Демография:
• Возраст:
о Средний взрослый
• Пол:
о М: Ж = 1:1.5-3
• Эпидемиология:
о Наиболее частое первичное внутричерепное новообразование у взрослых (20-35%):
- Частота выявления при аутопсии 1-1,5%
3. Течение и прогноз:
• Обычно характерны медленный рост, компрессия смежных структур
• При парасагиттальной локализации часто врастают в сагиттальный синус и окклюзируют его
• Метастазируют редко (0,1 —0,2%): гистология, локализация не коррелируют с метастазами
4. Лечение менингиомы:
• При бессимптомном течении - наблюдение в динамике методами диагностической визуализации
• Хирургическое
• Лучевая терапия для лечения ПМ используется нечасто
е) Диагностическая памятка. Советы по интерпретации изображений:
• До операции определите протяженность всей опухоли
• Может ли иметь место специфический синдром (например, НФ2)
ж) Список литературы:
1. Shibuya М: Pathology and molecular genetics of meningioma: recent advances. Neurol Med Chir (Tokyo). 55(1):14-27, 2015
2. Watanabe К et al: Prediction of hard meningiomas: quantitative evaluation based on the magnetic resonance signal intensity. Acta Radiol. ePub, 2015
3. Lin BJ et al: Correlation between magnetic resonance imaging grading and pathological grading in meningioma. J Neurosurg. 121 (5): 1201-8, 2014
4. Wen M etal: Immunohistochemical profile of the dural tail in intracranial meningiomas. Acta Neurochir (Wien). 1 56(12):2263-73, 2014
Спинальная менингиома
Спинальная менингиома — это неоплазия позвоночного канала, берущая своё начало в спинномозговых оболочках. Клинически проявляется прогрессирующим корешковым синдромом с переходом в симптоматику половинного и полного поражения поперечника спинного мозга на уровне расположения опухоли. Диагностируется спинальная менингиома по данным неврологического статуса, МРТ позвоночника, гистологического анализа интраоперационно полученного материала. Лечение нейрохирургическое: рекомендовано радикальное удаление, по показаниям возможна стереотаксическая операция. При злокачественном характере менингиома требует дополнительной пред- и/или постоперационной лучевой терапии.
МКБ-10
Общие сведения
Спинальная менингиома встречается намного реже аналогичных новообразований головного мозга и занимает 1,2% общего числа менингиом. В структуре первичных опухолей спинного мозга на долю менингиом приходится 15-30%. В большинстве случаев спинальная менингиома является интрадуральной экстрамедуллярной опухолью. По данным клинических наблюдений, специалистами в сфере неврологии и нейрохирургии описаны отдельные экстрадуральные, экстраинтрадуральные менингиомы. В 99% случаев менингиома спинальной локализации представляет собой доброкачественное новообразование. Наиболее частая локализация опухоли (70% случаев) — грудной отдел позвоночника, типично вентролатеральное расположение неоплазии по отношению к длиннику спинного мозга. Больше половины случаев заболевания приходится на пациентов старше 60-летнего возраста. Женщины заболевают в 6-10 раз чаще мужчин.
Причины
Этиофакторы возникновения неоплазии полностью не изучены. Информация о них носит предположительный характер. Наиболее вероятным является мультифакторный механизм развития заболевания. Известные этиологические предпосылки можно разделить на 3 основные группы:
- Экзогенные. Предполагают вредоносное воздействие различных неблагоприятных факторов внешней среды: ионизирующего излучения, потребляемых с пищей нитратов, канцерогенов, содержащихся в пищевых продуктах, вдыхаемом воздухе. Указанные влияния обуславливают «поломки» в генетическом аппарате клетки, приводящие к изменению её свойств.
- Эндогенные. Определённую роль играет снижение противоопухолевой защиты организма, что частично объясняет преимущественно пожилой возраст больных. Дисфункция противоопухолевого механизма, в норме уничтожающего мутировавшие клетки, обуславливает размножение атипичных клеточных элементов мозговой оболочки.
- Наследственные. Повышенный риск возникновения менингиом у пациентов, страдающих нейрофиброматозом, свидетельствует о генетической детерминированности патологии. Локализацию генетического дефекта предполагают в 22-й хромосоме.
Патогенез
Воздействие выше указанных этиофакторов приводит к изменению основных свойств отдельных клеток мягкой мозговой оболочки спинного мозга. Не уничтоженные противоопухолевой защитой изменённые (атипичные) клетки начинают усиленно делиться, формируясь в неоплазию. Опухолевые клетки имеют более низкую дифференцировку, чем нормальные. В подавляющем большинстве случаев менингиома носит доброкачественный характер. Редко она состоит из крайне низкодифференцированных клеточных структур, обуславливающих злокачественные свойства опухоли.
Морфологически спинальная менингиома представляет собой плотный узел, чаще имеет капсулу. Типичен экстрамедуллярный экспансивный рост новообразования, раздвигающий прилежащие ткани. Первичная клиническая симптоматика обусловлена сдавлением спинномозговых корешков. Спинной мозг поражается вследствие ишемии при компрессии опухолью питающих его сосудов и в результате непосредственного сдавления растущей неоплазией. Компрессия проводящих путей обуславливает появление неврологического дефицита ниже уровня локализации опухоли.
Классификация
По локализации спинальная менингиома бывает шейная, грудная, пояснично-крестцовая. Выделяют неоплазии с экспансивным ростом и с мультицентрическим развитием из нескольких опухолевых очагов. По гистологической структуре менингиома классифицируется на фибробластическую, менинготелиоматозную, псаммоматозную, смешанную, светлоклеточную, папиллярную, хориоидную, рабдоидную. В клинической практике наибольшее распространение получила классификация, учитывающая характер роста, степень злокачественности и прогноз. В соответствии с указанными критериями выделяют 3 основных варианта спинальных менингиом:
- I тип. Медленно растущие доброкачественные неоплазии. Дают наименьшее число рецидивов после нейрохирургического удаления. Имеют наиболее благоприятный прогноз. К данной группе относится 94,5% менингиом спинального расположения.
- II тип. Атипичные опухоли, отличающиеся быстрым ростом, большой вероятностью рецидива. В связи с характером роста получили название «агрессивные». Прогностически менее благоприятны, чем неоплазии предыдущей группы. Наблюдаются в 4,7% клинических случаев.
- III тип. Злокачественные менингиомы с агрессивным инвазивным ростом, рецидивированием. Способны образовывать метастазы. Имеют неблагоприятный прогноз, составляют 1%.
Симптомы спинальной менингиомы
Характерно длительное субклиническое течение, обусловленное малыми размерами и медленным увеличением неоплазии. Клинически заболевание дебютирует симптоматикой классического корешкового синдрома. Сперва появляются симптомы раздражения спинномозгового корешка (интенсивная иррадиирующая боль, парестезии). В последующем интенсивность болевого синдрома падает, появляется и нарастает неврологический дефицит (снижение чувствительности, мышечная слабость, гипорефлексия), связанный с выпадением функции сдавленного опухолью корешка. Указанные клинические проявления локализуются в зоне иннервации поражённого корешка.
Спинальная неоплазия грудного отдела способна давать симптоматику, имитирующую поражение соматических органов. При локализации опухоли на уровне нижних грудных сегментов возникают боли в эпигастрии, напоминающие проявления гастрита, опоясывающие боли, характерные для острого панкреатита. При левостороннем расположении образования возникает кардиалгия, требующая дифференцировки от стенокардии. Корешковая стадия опухоли длится от нескольких месяцев до пяти лет.
По мере роста спинальная менингиома вызывает сдавление спинного мозга, манифестирующее синдромом Броун-Секара. Ниже уровня расположения неоплазии в гомолатеральной половине тела наблюдается центральный парез и выпадение глубокой чувствительности, в контрлатеральной — поверхностная гипестезия. Неврологический дефицит быстро нарастает, приобретает симметричный характер с симптомами полного поражения спинального поперечника. Ниже уровня поражения отмечается грубый центральный парез, выраженная тотальная гипестезия, трофические расстройства; нарушается произвольный контроль функции тазовых органов.
Осложнения
С течением времени компрессия спинного мозга приводит к дегенерации и гибели его нейронов, атрофии нервных волокон проводящих путей. Возникший неврологический дефицит приобретает необратимый характер, даже после удаления опухоли больной остаётся инвалидом. На уровне поражения возникают мышечные атрофии, ниже спастическое повышение мышечного тонуса приводит к развитию контрактур суставов. Трофические расстройства в денервированных тканях сопровождаются понижением защитной функции кожных покровов, что сопровождается их лёгким травмированием и затруднённой регенерацией. Указанные изменения благоприятствуют инфицированию с проникновением инфекционных агентов в кровоток, развитием сепсиса. Нарушения тазовых органов требуют постоянной катетеризации мочевого пузыря, что повышает риск инфицирования с возникновением уретрита, цистита, восходящего пиелонефрита. Наиболее опасным осложнением злокачественных менингиом является метастазирование.
Раннее диагностирование затруднительно, поскольку спинальная менингиома дебютирует симптомами радикулита, типичными для проявлений остеохондроза, а возраст большинства пациентов совпадает с периодом манифестации дегенеративных изменений в позвоночнике. Заподозрить новообразование возможно в случае молодого возраста больного, частого рецидивирования болевого синдрома, появления симптомов «выпадения» (неврологического дефицита), низкой эффективности стандартной терапии радикулита. Основными этапами диагностики выступают:
- Осмотр невролога. В неврологическом статусе в зависимости от стадии и локализации процесса определяются корешковые нарушения чувствительности, центральный моно-, геми-, пара- или тетрапарез, диссоциация Броун-Секара, тотальное выпадение чувствительности и т. п. Результаты осмотра невролога позволяют предположить уровень и распространённость поражения.
- Спинальная МРТ. Является основным методом диагностики неоплазии. МРТ позвоночника помогает определить размер, точное расположение, характер роста образования, степень спинальной компрессии. При наличии противопоказаний к магнитно-резонансным исследованиям проводится КТ-миелография.
- Гистологическое исследование. Осуществляется гистология операционного материала, в сомнительных случаях — интраоперационное исследование. Микроскопический и гистохимический анализ делает возможной точную морфологическую верификацию опухоли, позволяет установить окончательный диагноз.
Спинальная опухоль дифференцируется от радикулита, межпозвоночной грыжи, невриномы спинномозгового корешка, гематомы, миелита, сирингомиелии. При расположении в грудном отделе возникает необходимость в исключении гастродуоденита, острого живота, ишемической болезни сердца. В ходе МРТ менингиома требует дифференциации от прочих экстрамедуллярных спинальных опухолей: нейрофибромы, липомы, гемангиомы, хондромы.
Лечение спинальной менингиомы
Наиболее приемлемым способом лечения выступает радикальное удаление опухолевого образования. Выбор лечебной тактики осуществляется нейрохирургом в соответствии с локализацией, характером и распространённостью процесса, общесоматическим состоянием пациента. Выделяют 3 основные методики лечения:
- Открытая операция. Проводится радикальное удаление менингиомы с применением микрохирургической техники. Доступом к опухоли является ламинэктомия. Для предупреждения рецидива важное значение имеет полное удаление опухолевых тканей. С целью повышения радикальности операции предварительно выполняют эмболизацию питающих менингиому сосудов.
- Стереотаксическая хирургия. Менингиома подвергается дистанционному, точно направленному облучению ионизирующим (гамманож) или рентгеновским (кибернож) излучением. Стереотаксическое удаление — наиболее щадящая методика, не требующая разреза, минимизирующая воздействие на окружающие ткани. Ограничивает её применение высокий процент рецидивирования.
- Противоопухолевая терапия. Лучевая терапия назначается послеоперационно или паллиативно при невозможности полного удаления новообразования, злокачественном процессе. Дозиметрическое планирование проводится радиологом в индивидуальном порядке.
Прогноз и профилактика
Спинальная менингиома имеет преимущественно благоприятный прогноз. После радикального хирургического лечения опухолей I типа риск рецидивирования составляет 15%. Поздняя диагностика и лечение усугубляют неблагополучный прогноз, поскольку приводят к формированию необратимых изменений, инвалидизации пациента. Специфическая профилактика не разработана, общие предупредительные меры сводятся к ограничению неблагоприятных онкогенных воздействий. Вторичная профилактика направлена на ранее выявление рецидивов, включает регулярное наблюдение пациента нейрохирургом, проведение контрольных МРТ.
2. Клиника, диагностика и хирургическое лечение спинальных менингиом: Автореферат диссертации/ Фомичев В.Г. – 2005.
3. Результаты хирургического лечения спинальных менингиом/ Евзиков Г.Ю., Новиков В.А., Смирнов А.Ю., Буров С.А.// Нейрохирургия. – 2000. - №3.
4. Менингиома вентральной локализации на уровне краниовертебрального перехода/ Ступак В.В., Рабинович С.С., Митюков А.Е., Пендюрин И.В., Шабанов С.В.// Хирургия позвоночника. – 2014.
Менингиома
Менингиома в большинстве случаев представляет собой доброкачественную опухоль, развивающуюся из клеток арахноэндотелия (твердой мозговой оболочки или реже сплетений сосудов). Симптомами новообразования являются головные боли, нарушение сознания, памяти; мышечная слабость; эпилептические приступы; нарушение работы анализаторов (слухового, зрительного, обонятельного). Диагноз ставится на основании неврологического обследования, МРТ или КТ головного мозга, ПЭТ. Лечение менингиомы хирургическое, с вовлечением лучевой или стереотаксической радиохирургии.
Менингиома представляет собой опухоль, чаще всего доброкачественной природы, произрастающую из арахноэндотелия мозговых оболочек. Обычно опухоль локализуется на поверхности мозга (реже на конвекситальной поверхности либо на основании черепа, редко в желудочках, или в костной ткани). Как и для многих других доброкачественных опухолей, для менингиом характерен медленный рост. Довольно часто не дает о себе знать, вплоть до значительного увеличения новообразования; иногда бывает случайной находкой при компьютерной или магнитно-резонансной томографии.
Причины развития менингиомы
Выявлен генетический дефект в 22 хромосоме, ответственный за развитие опухоли. Он находится недалеко от гена нейрофиброматоза (НФ2), с чем и связывают повышенный риск развития менингиомы у пациентов с НФ2. Отмечена связь развития опухоли с гормональным фоном у женщин, которая и обуславливает большую заболеваемость женского пола менингиомой. Выявлена закономерная связь между развитием рака молочной железы и опухоли мозговых оболочек. Кроме того, менингиома склонна увеличиваться в размерах при беременности.
Также провоцирующими факторами развития опухоли могут быть: черепно-мозговая травма, радиоактивное облучение (любое ионизирующее, рентгенологическое излучение), всевозможные яды. Тип роста опухоли чаще всего экспансивный, то есть менингиома растет единым узлом, раздвигая окружающие ткани. Возможен и мультицентрический рост опухоли из двух и более очагов.
Макроскопически менингиома представляет собой новообразование округлой формы (или реже подковообразной), чаще всего спаянное с твердой мозговой оболочкой. Размер опухоли может составлять от нескольких миллиметров до 15 см и более. Опухоль плотной консистенции, чаще всего имеет капсулу. Цвет на разрезе может варьировать от серых оттенков до желтых с серым. Образование кистозных выростов не характерно.
Классификация менингиомы
По степени злокачественности выделяют три основных типа менингиом. К первому из них относятся типичные опухоли, разделяющиеся на 9 гистологических вариантов. Больше половины из них представлены менинготелиальными опухолями; около четверти составляют менингиомы смешанного типа и чуть более 10% фиброзные новообразования; остальные гистологические формы встречаются крайне редко.
Ко второй степени злокачественности следует отнести атипические опухоли, которые обладают высокой митотической активностью роста. Такие опухоли обладают способностью к инвазивному росту и могут прорастать в вещество головного мозга. Атипичные формы склонны к рецидивированию. И наконец, к третьему типу относят самые злокачественные или анапластические менингиомы (менингосаркомы). Они отличаются не только способностью проникать в вещество мозга, но и возможностью метастазировать в отдаленные органы и часто рецидивировать.
Симптомы менингиомы
Заболевание может протекать бессимптомно и никак не влиять на общее состояние пациента, вплоть до приобретения опухолью значительных размеров. Симптомы менингиомы зависят от той анатомической области головного мозга, к которой она примыкает (область больших полушарий, пирамиды височной кости, парасагиттальный синус, тенториум, мостомозжечковый угол и пр.). Общемозговыми клиническими проявлениями опухоли могут быть: головные боли; тошнота, рвота; эпилептические припадки; нарушения сознания; мышечная слабость, нарушения координации; зрительные нарушения; проблемы со слухом и обонянием.
Очаговая симптоматика зависит от расположения менингиомы. При расположении опухоли на поверхности полушарий может проявляться судорожный синдром. В ряде случаев при такой локализации менингиомы имеется пальпируемый гиперостоз костей черепного свода.
При поражении парасагиттального синуса лобной доли, возникают нарушения, связанные с мыслительной деятельностью и памятью. Если поражается ее средняя часть, то возникает слабость мышц, судороги и онемение в противоположной опухолевому очагу нижней конечности. Продолжающийся опухолевый рост приводит к возникновению гемипареза. Для менингиомы основания лобной доли характерны расстройства обоняния - гипо- и аносмия.
При развитии опухоли в задней черепной ямке могут возникать проблемы слухового восприятия (тугоухость), нарушения координации движений и походки. При расположении в области турецкого седла возникают нарушения со стороны зрительного анализатора, вплоть по полной потери зрительного восприятия.
Диагностика менингиомы
Диагностика опухоли представляет собой трудность, в связи с тем, что долгие годы менингиома может никак себя клинически не проявлять в виду ее медленного роста. Часто пациентам с неспецифическими проявлениями приписываются возрастные признаки старения, поэтому ошибочный диагноз дисциркуляторной энцефалопатии у больных с менингиомой не является редкостью.
При появлении первых клинических симптомов назначается полное неврологическое обследование и офтальмологическая консультация, в ходе которой офтальмолог исследует остроту зрения, определяет размеры полей зрения и проводит офтальмоскопию. Нарушения слуха являются показанием к консультации отоларинголога с проведением пороговой аудиометрии и отоскопии.
Обязательным в диагностике менингиомы является назначение томографических методов исследования. МРТ головного мозга позволяет определить наличие объемного образования, спаянность опухоли с твердой мозговой оболочкой, помогает визуализировать состояние окружающих тканей. При МРТ в Т1 режиме сигнал от опухоли схож с сигналом от мозга, в режиме Т2 выявляется гиперинтенсивный сигнал, а также отек мозга. МРТ может применяться во время операции для контроля удаления всей опухоли и для того, чтобы получить материал для гистологического исследования. МР спектроскопия применяется для определения химического профиля опухоли.
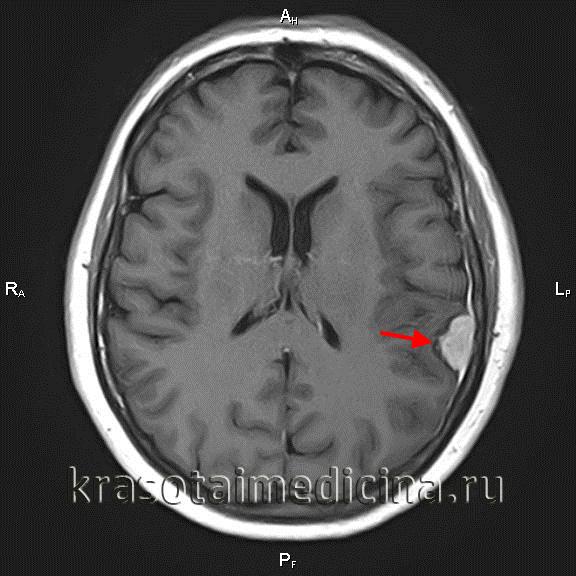
МРТ головного мозга (С+). Объемное образование в теменной области слева, широким основанием прилежащее к мягкой оболочке
КТ головного мозга позволяет выявить опухоль, но в основном применяется для определения задействования костной ткани и опухолевых кальцинатов. Позитронно-эмиссионная томография (ПЭТ головного мозга) применяется с целью определения рецидивирования менингиомы. Окончательный диагноз выставляется неврологом или нейрохирургом, исходя из результатов гистологического исследования биоптата, которое определяет морфологический тип опухоли.
Доброкачественные или типичные формы менингиом подвергаются хирургическому удалению. С этой целью вскрывается черепная коробка и производится полное или частичное удаление менингиомы, ее капсулы, волокон, пораженной костной ткани и примыкающей к опухоли твердой мозговой оболочки. Возможна одномоментная пластика образовавшегося дефекта собственными тканями или искусственными трансплантатами. В предоперационном периоде иногда прибегают к предварительной эмболизации менингиомы.
При атипичных или злокачественных опухолях с инфильтративным типом роста не всегда бывает возможным удалить опухоль полностью. В таких ситуациях удаляют основную часть новообразования, а за остальной наблюдают в динамике посредством неврологического обследования и данных МРТ. Наблюдение также показано для пациентов с отсутствием симптоматики; у пожилых пациентов с медленным ростом опухолевой ткани; в случаях, когда хирургическое лечение грозит осложнениями или не выполнимо, в виду анатомического расположения менингиомы.
При атипичном и злокачественном типе менингиомы применяется лучевая терапия или ее усовершенствованная разновидность − стереотаксическая радиохирургия. Последняя представлена в виде гамма-ножа, системы Новалис, кибер-ножа. Радиохирургические методики воздействия позволяют ликвидировать опухолевые клетки головного мозга, уменьшить размеры новообразования, и при этом не страдают окружающие опухоль ткани и структуры. Радиохирургические методики не требуют анестезии, не вызывают боли и не имеют послеоперационного периода. Больной обычно сразу может отправляться домой. Подобные методики не применяются при внушительных размерах менингиомы. Химиотерапия не показана, так как большинство опухолей твердой мозговой оболочки имеют доброкачественное течение, но в этой области ведутся клинические разработки.
Консервативная медикаментозная терапия направлена на уменьшение отека мозга и имеющихся воспалительных явлений (если они имеют место быть). С этой целью назначаются глюкокортикостероиды. Симптоматическое лечение включает в себя назначение антиконвульсантов (при судорогах); при повышенном внутричерепном давлении возможно проведение оперативных вмешательств, направленных на восстановление циркуляции цереброспинальной жидкости.
Прогноз
Прогноз типичной менингиомы при своевременном выявлении и хирургической ликвидации вполне благоприятный. Такие больные имеют показатель 5-летней выживаемость равный 70-90%. Остальные же типы менингиом склонны к рецидивированию и даже после успешного удаления опухоли могут приводить к летальному исходу. Процент 5-летней выживаемости пациентов с атипичными и злокачественными менингиомами составляет около 30%. Неблагоприятный прогноз наблюдается и при множественных менингиомах, составляющих около 2 % от всех случаев развития данной опухоли.
На прогноз также оказывают влияние сопутствующие заболевания (сахарный диабет, атеросклероз, ИБС - ишемические поражения коронарных сосудов и пр.), возраст пациента (чем моложе больной, тем лучше прогноз); показатели опухоли – расположение, размеры, кровоснабжение, вовлечение соседних структур головного мозга, наличие предыдущих операций на мозге или данных о проведении лучевой терапии в прошлом.
Читайте также:
