Менингоангиоматоз на КТ, МРТ
Добавил пользователь Алексей Ф. Обновлено: 31.01.2026
Менингиомы являются наиболее часто обнаруживаемыми внутричерепными опухолями. Они представляют собой примерно 38% всех внутричерепных опухолей у женщин и 20% — у мужчин. Они чаще встречаются у женщин, чем у мужчин, и обычно диагностируются у лиц старше 30 лет.
Развитие методов визуализации, таких как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) улучшило возможности предварительной оценки успеха операционного лечения, то есть полного удаления опухоли. Методы визуализации позволяют получить информацию о месте прикрепления опухоли к твердой мозговой оболочке, локализации и тяжести отека, смещении жизненно важных нейро-сосудистых структур, что требуется для планирования оперативного лечения, а также определяет исход лечения.
Сделать МРТ головного мозга в Санкт-Петербурге
Всемирная организация здравоохранения (ВОЗ) подразделяет менингиомы на 3 большие категории, включающие 15 подтипов:
Нейрорадиологи и нейрохирурги должны быть готовы к тому, что иногда выглядят на КТ и МРТ нетипичным образом, что может быть связано с различными гистологическими подтипами опухоли.
Атипичные и злокачественные гистологические типы опухолей, а также опухоли с гетерогенным характером контрастирования на КТ отличаются большей вероятностью рецидивирования. Развиваются из паутинной мозговой оболочки, в частности, из менинготелиальных клеток. Большинство растут в сторону мозговой ткани и представляют собой отграниченные образования округлой или дольчатой формы, четкого контура и с основанием на твердой мозговой оболочке. Плоские опухоли, т.н. en plaque , инфильтрируют твердую мозговую оболочку и растут в виде тонкого листа или бляшки на протяжении твердой мозговой оболочки свода черепа, серпа или намета мозжечка. Место прикрепления к твердой мозговой оболочке может выглядеть в виде относительно тонкой ножки или, наоборот, широкого основания. Поскольку мягкая и паутинная мозговые оболочки формируют мембранный барьер между опухолью и тканью головного мозга, некоторые растут в сторону подпаутинного пространства, но инвазивный рост в ткань головного мозга наблюдается нечасто.
Диагностика менингиомы
МРТ считается предпочтительным методом исследования для диагностики менингиом и их последующего наблюдения. МРТ позволяет с большой точностью обнаружить менингиомы типа en plaque или задней черепной ямки, которые легко пропустить при КТ. Исторически у КТ есть ряд ограничений в осуществлении снимков в любых других проекциях, кроме аксиальной. Тем не менее, современная спиральная КТ, или мультидетекторная КТ (МДКТ/МСКТ), позволяют значительно улучшить качество сагиттальных и корональных изображений, получаемых на основании аксиального снимка. По сравнению с МРТ, на КТ труднее различить различные варианты строения мягких тканей.
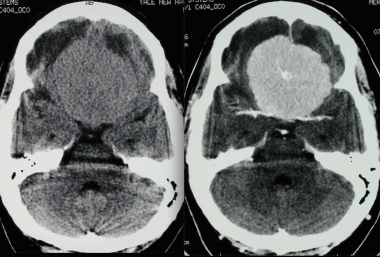
Менингиома лобной доли: КТ-картина. После введения контрастного вещества виден характерный вид «колеса со спицами» в структуре слабо контрастируемой опухоли. Несмотря на то, что данный паттерн чаще наблюдается при ангиографии, он также отмечается на томографических изображениях.
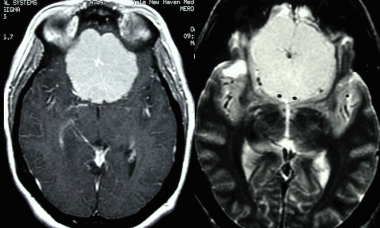
МРТ того же пациента, выполненная после предыдущей КТ: аксиальное Т1-взвешенное изображение после введения гадолиния и аксиальное Т2-взвешенное изображение. Видна крупная менингиома лобной области, расположенная срединно, со специфическим паттерном «колеса со спицами».
Дифференциальный диагноз в случае менингиомы головного мозга проводится с метастазами в твердую мозговую оболочку (чаще всего первичными очагами опухоли являются рак груди или простаты), гемангиоперицитомой, гранулематозными заболеваниями (в т.ч. саркоидозом и туберкулезом), идиопатическим гипертрофическим пахименингитом, экстрамедуллярным гемопоэзом, гемангиомой, а также венозными синусами или синусами твердой мозговой оболочки. Иногда различить указанные состояния сложно, в таких случаях рекомендуется повторный профессиональный анализ КТ или МРТ. При специфической анатомической локализации опухоли во внимание следует принимать и другие возможные диагнозы, включающие вестибулярную шванному для опухолей мозжечково-мостового угла, макроаденому гипофиза и краниофарингиому для опухолей параселлярной области, хордому/хордосаркому для объемных образований в области ската.
Рентгенография при менингиоме
В большинстве случаев обзорная рентгенография черепа не обладает диагностической ценностью, поскольку не позволяет получить никаких данных, которые могли бы указывать на наличие менингиомы. Иногда могут отмечаться кальцифицированные участки или зоны реактивного гиперостоза. В редких случаях могут быть видны участки остеолиза.
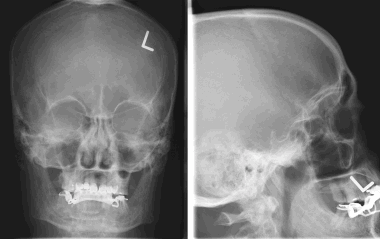
8. На рентгеновском снимке во фронтальной плоскости хорошо заметно кальцифицированное образование в области лобной пазухи. На снимке в латеральной проекции образование визуализируется кверху от решетчатой пластинки. Несмотря на то, что по результатам исследования можно заподозрить, обнаруженные признаки неспецифичны, и поэтому обнаруженное внутричерепное образование требует дообследования при помощи КТ.
Большинство рентгеновских снимков не отображают признаков наличия заболевания. Менингиомы типа en plaque характеризуются диффузным гиперостозом, чаще в области крыла клиновидной кости и птериона. Такие результаты исследования с большой долей вероятности свидетельствуют о наличии
болезни.
Кальцинаты внутри опухоли являются значительно более редким рентгенографическим проявлением менингиомы; это зачастую приводит к ложно-отрицательным результатам. Большинству пациентов не проводится рентгенографическое исследование, поскольку диагноз был подтвержден при помощи КТ или МРТ.
КТ при менингиоме
Компьютерная томография (КТ) часто используется для оценки опухолей мозга. Обычно на изображении без контрастного усиления она представлена в виде четко очерченного внемозгового (экстрааксиального) образования с ровными краями, прилегающего к твердой мозговой оболочке. Примерно 70-75% обладают повышенной плотностью по сравнению с окружающей их паренхимой головного мозга, а около 25% — изоденсивны. Редкая группа опухолей (липобластный подтип) содержат включения жира и, таким образом, характеризуются пониженной рентгеновской плотностью.
Сделать КТ головного мозга в Санкт-Петербурге
Кальцинаты являются другой частой находкой; их обнаруживают в 20-25% случаев. Кальцинаты на КТ могут быть узловыми, точечными или сплошными плотными. Часто наблюдается вазогенный паренхиматозный отек окружающей мозговойо ткани, визуализирующийся на снимке как участок паренхимы пониженной плотности. В некоторых случаях отек настолько выражен, что, ввиду преимущественного поражения белого вещества, может выглядеть в виде пальцевидных зон низкой плотности. Впрочем, отек отсутствует примерно в 50% случаев вследствие медленного роста опухоли.
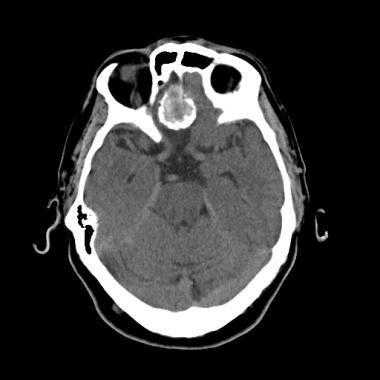
Псаммоматозная менингиома. КТ-исследование кальцифицированного объемного образования, обнаруженного на рентгеновском снимке. На томограмме, полученной на уровне верхней границы орбит, видна опухоль в области решетчатой пластинки (в области ольфакторной ямки).
Преимуществом КТ над МРТ является лучшая визуализация костной ткани. Гиперостоз подлежащей кости отмечается у 15-20% пациентов. Также можно обнаружить бо́льшую выраженность сосудистых борозд и нерегулярность строения компактного вещества коркового слоя кости. Реже в образовании отмечаются кровоизлияния, образование кист и участки некроза. Кисты как компонент менингиомы могут возникать внутри опухоли или между опухолью и подлежащей тканью головного мозга (с препятствием оттоку спинно-мозговой жидкости).
Менингиома теменно-затылочной области: объемная 3D-реконструкция.
Внутривенное введение контраста помогает в оценке менингиомы: в более 90% случаев наблюдается интенсивное равномерное повышение плотности после введения контраста.
Неоднородный характер контрастирования может быть следствием некроза или, реже, кровоизлияния.
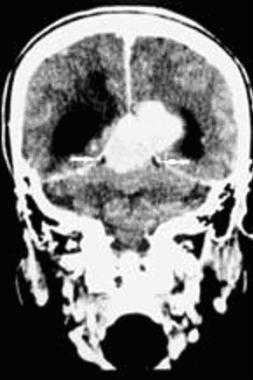
З адняя тенториальная менингиома на корональном КТ-изображении с контрастным усилением. К намету мозжечка прилежит объемное образование повышенной плотности с четкими краями. Визуализируются застой спинно-мозговой жидкости, легкий отек прилежащих тканей, гомогенный характер контрастирования, а также расширение желудочков.
Примерно 90% менингиом видны на КТ-изображениях. Основная роль КТ, по сравнению с МРТ, заключается в отображении изменений в подлежащих костях и наличия кальцинатов в опухоли.
Нетипичная КТ-картина является основной причиной ошибок в предоперационной постановке диагноза. Так, могут быть пропущены менингиомы задней черепной ямки . Кроме этого, КТ не в состоянии отобразить наличие кист во внутричерепных менингиомах. Ложно-отрицательные результаты могут быть получены при наличии кистозных образований в менингиомах головного мозга. К ложно-положительным результатам могут приводить обширные зоны отложения кальция в твердой мозговой оболочке, которые могут имитировать заболевание. Снизить число ошибок, обусловленных человеческим фактором, помогает второе мнение.
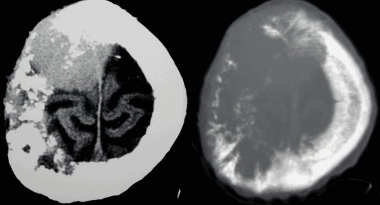
Анапластическая менингиома лобной доли. Н а КТ-изображении в режиме мозгового окна и костного окна Хаунсфильда видна крупная внутрикостная менингиома. Обнаруживаемые КТ-феномены неспецифичны и могут включать различные изменения от остеолиза до остеосклероза. Внутрикостные менингиомы составляют менее 1% опухолей костной ткани.
МРТ при менингиомах
МРТ с использованием гадолиния является наилучшим способом визуальной оценки менингиом. Важными преимуществами МРТ в диагностике менингиом являются хорошая визуализация разных типов мягкой ткани, возможность получения изображений в разных плоскостях, а также реконструкции объемного (3 D ) изображения.
МРТ также хорошо демонстрирует васкуляризацию опухоли, прорастание артерий и инвазию опухоли в венозные синусы, а также взаимное расположение опухоли и подлежащих структур. Особенно полезной МРТ с гадолинием оказывается для отображения структур параселлярного пространства, задней черепной ямки, и, в редких случаях, опухолевых отсевов по путям оттока спинномозговой жидкости. Возможность получения изображений в разных плоскостях позволяет наилучшим образом визуализировать зону контакта менингиомы с мозговыми оболочками, капсулу опухоли, а также выявить особенности контрастирования мозговых оболочек в участках, непосредственно прилежащих к опухоли.
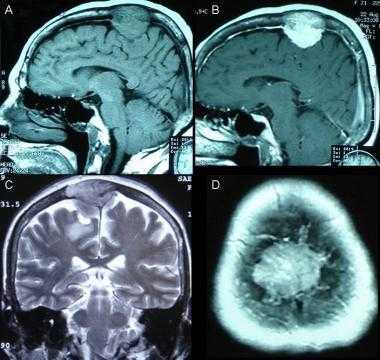
Фалькс-менингиома на МРТ.
А: на Т1-взвешенном МР-изображении отмечается солидное образование, характеризующееся изоинтенсивностью по отношению к твердой мозговой оболочке, инвазией в кость и сдавлением теменных зон коры.
В: На Т1-взвешенном МР-изображении с контрастным усилением видна частично контрастируемая опухоль.
С: На корональном Т2-взвешенном изображении видно изоинтенсивное образование, что соответствует плотной ткани. Такая картина характерна для фибробластных менингиом.
D : На Т1-взвешенном МР-изображении с контрастным усилением визуализируется гиперинтенсивное образование внутри мозгового вещества кости.
На Т2-взвешенных изображениях, полученных без контрастного усиления, интенсивность сигнала в большинстве случаев не отличается от таковой серого вещества коры. Фиброматозные менингиомы могут иметь более гипоинтенсивный сигнал по сравнению с корой головного мозга. Т1-взвешенные изображения могут использоваться для оценки наличия некроза и кист, а также следов кровоизлияний в опухоль. На Т2-взвешенных изображениях интенсивность сигнала варьируется. Т2-взвешенные изображения тоже могут быть использованы для обнаружения последствий кровоизлияний в опухоль и визуализации кистозных образований. Кроме этого, Т2-взвешенная ИП используется для определения наличия кармана между опухолью и паренхимой головного мозга с затеканием СМЖ, что свидетельствует об экстрааксиальном расположении образования.
Гиперинтенсивность сигнала на Т2-взвешенных изображениях указывает на мягкотканую структуру опухоли и ее обильную капиллярную васкуляризацию. Это более характерно для агрессивных ангиобластных или менинготелиальных опухолей. Интенсивность сигнала на Т2-взвешенных изображениях хорошо коррелирует как с гистологическим строением, так и с консистенцией менингиомы. В целом, участки пониженной интенсивности в опухоли соответствуют более плотной, фиброзной, структуре образования (например, в случае фибробластных менингиом), в то время как гиперинтенсивные участки указывают на более мягкотканую структуру опухоли (например, в случае ангиобластной менингиомы).
А: на МР-ангиограмме в латеральной проекции отмечается окклюзия верхнего сагиттального синуса вследствие опухолевой инвазии.
В: МРТ-реконструкция изображения визуализирует окклюзию сагиттального венозного синуса и объемный характер опухоли.
Последовательность FLAIR (режим инверсия-восстановление с подавлением сигнала от воды) удобно использовать для визуализации сопутствующего отека, а также т.н. «дурального хвоста». Дуральный хвост представляет собой линейный участок контрастного усиления, соответствующей непосредственно прилежащей к опухоли твердой мозговой оболочке. Дуральный хвост наблюдается примерно в 65%, а также в 15% случаев при других опухолях. Несмотря на то, что данный признак не является специфичным, при его наличии такой диагноз становится одним из наиболее вероятных.
Как при МРТ, так и при КТ одинаково отвечают на введение контрастного вещества. Интенсивное контрастирование гадолинием наблюдается в более 85% случаев. Кольцевое распределение контраста может соответствовать капсуле образования. Использование гадолиния также улучшает визуализацию плоских менингиом типа en plaque , которые могут быть не видны на изображениях без контрастного усиления.
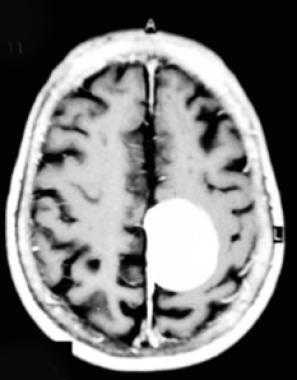
Парасагиттальная менингиома на МРТ с контрастным усилением. Видно гомогенное округлое образование, активно накапливающее контрастное вещество.
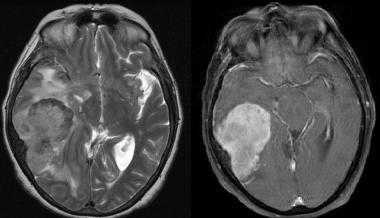
Менингиома височной области. На серии последовательных МР-изображений видно крупное образование правой височной области с паттерном контрастирования по типу «колеса со спицами», местным объемным воздействием, отеком окружающих тканей и гиперостозом подлежащей кости.
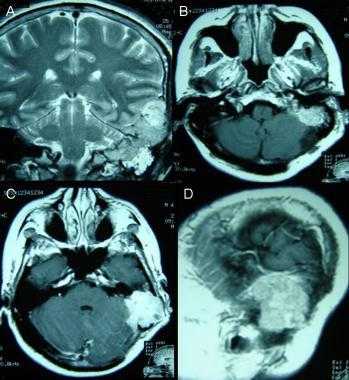
Атипичная с деструкцией пирамиды височной кости. На корональном Т2-взвешенном и контрастированном Т1-взвешенном МР-изображении виден быстрый рост конвекситального объемного образования в сторону намета мозжечка и пирамиды височной кости.
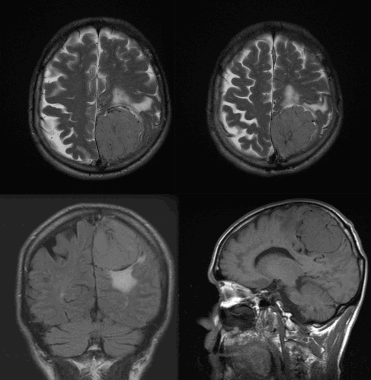
Менингиома теменной области. МР-изображения, полученные с использованием следующих последовательностей: аксиальное Т2-взвешенное, аксиальное Т2-взвешенное, корональное FLAIR -изображение и сагиттальное Т1-изображение. Крупная левосторонняя менингиома выглядит в виде экстрааксиального образования с паттерном «колеса со спицами» и отеком окружающих тканей.
ДОПОЛНИТЕЛЬНЫЕ ТЕХНИКИ КТ И МРТ
Разные гистологические подтипы по-разному выглядят на МРТ, но лишь на основании данных МРТ нельзя поставить морфологический диагноз.
Большинство легко диагностировать при помощи стандартной МРТ. Впрочем, атипичная МР-картина может вызывать сомнения в диагнозе.
Проводились исследования роли МР-спектроскопии и других имитирующих состояний. Исследования показали стабильно повышенные уровни аланина, холина, глутамат-глутаминового комплекса и пониженные уровни N -ацетиласпартата и креатина. В особенности обращало на себя внимание повышение величины химического сдвига: в случае глутамина до 3,8 и аланина до 1,48. Диагностическая ценность уровня липидов и лактата, хоть они и соответствовали таковым при злокачественных глиомах или метастазах, в случае менингиом остается противоречивой. Также было показано, что для менингиом характерен низкий уровень миоинозитола и креатина.
МР-спектроскопия с использованием фосфора-31 демонстрирует характерную щелочную среду и низкие уровни фосфокреатина и фосфодиэстераз.
Были сделаны различные выводы касательно роли диффузионно-взвешенной МРТ. Измеряемый коэффициент диффузии (ИКД) для высокодифференцированных опухолей обычно оказывался ниже по сравнению с окружающей тканью головного мозга. Некоторые исследования показали схожую тенденцию в случае менингиом, но по данным других исследований значения ИКД для 1-й и 2-й степеней злокачественности статистически достоверно не различались.
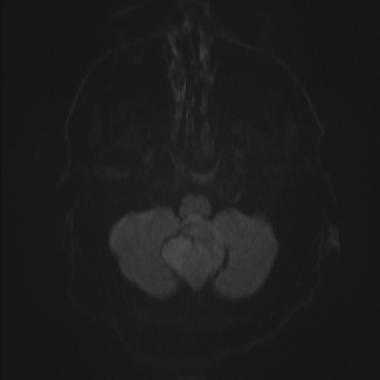
Менингиома задней черепной ямки: диффузионно-взвешенное МР-изображение (DWI). Сигнал умеренно повышен, что соответствует умеренному ограничению диффузии.
По результатам изучения роли перфузионно-взвешенной МРТ также был сделан ряд выводов. Гиперваскуляризированным менингиомам обычно характерен повышенный уровень перфузии. Также была оценено значение перфузионно-взвешенной МРТ в определении подтипа менингиомы и в постоперационном динамическом наблюдении.
Использование контрастных веществ на основе гадолиния сопряжено с развитием нефрогенного системного фиброза (НСФ) или нефрогенной фиброзирующей дермопатии (НФД). Заболевание развивалось у пациентов с хронической болезнью почек в стадиях от умеренной до терминальной после введения контрастного вещества на основе гадолиния для проведения МРТ или МРА.
Было показано, что значение измеряемого коэффициента диффузии (ИКД), равное 0,85, при использовании диффузионно-взвешенной МРТ позволяет отдифференцировать менингиому 1-й степени злокачественности от опухолей 2-й и 3-й степеней злокачественности. В исследовании на 389 пациентах 1-я степень злокачественности по ВОЗ была диагностирована в 271 случае (69,7%), 2-я степень – в 103 случаях (26,5%), 3-я степень – у 15 больных (3,9%).
В целом, чувствительность и специфичность МРТ в случае менингиом довольно высоки. Доказано, что МРТ лучше отображает саму опухоль и ее расположение относительно окружающих структур. Впрочем, использование МРТ не позволяет достоверно определить наличие кальцинатов в опухоли; также затруднительным представляется визуализация свежего кровозлияния.
Также должна учитываться возможность ложно-отрицательных данных о кальцинатах в опухоли. Трудности отображения свежих кровоизлияний в опухоль являются недостатком МРТ и могут привести к ошибочным результатам исследования.
Менингоангиоматоз на КТ, МРТ
Синдром Стерджа-Вебера на МРТ
а) Терминология:
• Синонимы: синдром Стерджа-Вебера-Димитри, энцефалотригеминальный ангиоматоз
б) Визуализаця:
• Визуализационные признаки: пиальная ангиома в сочетании с последствиями хронической венозной ишемии:
о Односторонний (80%) или двусторонний (20%) пиальный ангиоматоз
о Кальцификация, атрофия коры и увеличение ипсилатерального сосудистого сплетения
о Кальцификация коры по типу «трамвайных путей» (не является ангиомой)
• Ранние изменения: преходящая гиперперфузия → «ускоренное» созревание миелина
• Поздние изменения: усиление интенсивности сигнала в области глиоза и его снижение в области кальцификации коры
• Ранние изменения: «серпантинный» характер контрастирования лептоменинкс, пиальный ангиоматоз субарахноидального пространства
• SWI позволяет визуализировать увеличенные извитые медуллярные вены белого вещества (БВ)
(а) На рисунке коронального среза определяются определяется распространенный пиальный ангиоматоз. Изменения окружают пораженные извилины. Визуализируются расширенные глубокие венозные коллатерали, по которым венозная кровь шунтируется в глубокую венозную систему. Кроме того, отмечается увеличение размеров сосудистого сплетения и атрофия правого большого полушария головного мозга.
(б) МРТ, постконтрастное Т1-ВИ, корональный срез: определяются протяженное контрастирование «серпантинного» характера утолщенной мягкой мозговой оболочки (пиальный ангиоматоз) и увеличение субарахноидального пространства над правым большим полушарием головного мозга. Очевидна выраженная правосторонняя гемиатрофия головного мозга. (а) МРТ, постконтрастное Т1-ВИ, аксиальный срез: определяется классический синдром Стерджа-Вебера (ССВ) в виде атрофии правого большого полушария, увеличения размеров ипсилатерального сосудистого сплетения и распространенного пиального ангиоматоза, покрывающего практически всю поверхность полушария.
(б) МРТ, постконтрастное Т1-ВИ, более краниальный аксиальный срез: у того же пациента определяются схожие изменения. На данном изображении в субарахноидальном пространстве визуализируется скопление расширенных сосудов.
в) Патология:
• Соматическая мутация гена GNAQ обусловливает развитие синдрома Стерджа-Вебера (ССВ) и возникновение несиндромальных «винных пятен»
г) Клиническая картина синдрома Стерджа-Вебера:
• «Винные пятна», судороги, гемипарез
• Редко: 1:20000—50000
• Высокая вероятность судорожного синдрома при Т степени долевого поражения и атрофии головного мозга
• Судорожный синдром обусловливает дальнейшее повреждение головного мозга
д) Диагностическая памятка:
• Постконтрастная FLAIR является наиболее чувствительной последовательностью для обнаружения пиальной ангиомы (особенно у детей младенческого возраста)
• Гипоинтенсивный на Т2-ВИ участок в белом веществе, располагающийся под ангиомой - ключевой ранний диагностический признак
• Выявление ангиомы сетчатки глаза имеет решающее значение на ранних стадиях/при стертом течении заболевания
Диагностика менингоангиоматоза на МРТ, КТ
а) Определение:
• Доброкачественное гамартоматозное кортикальное/субкортикальное поражение белого вещества головного мозга (БВ) с лептоменингиальной сосудистой пролиферацией
б) Визуализация:
1. Общие характеристики менингоангиоматоза:
• Лучший диагностический критерий:
о Объемное образование в структуре коры/субкортикального БВ, характеризующееся кальцификацией, контрастированием менинговаскулярного очага пролиферации
• Локализация:
о Вовлечение коры больших полушарий (наиболее часто лобная, височная доли): 50%
о Вовлечение субкортикальнового БВ: - 90%
• Размеры:
о 1-4 см (в среднем - 2,5 см)
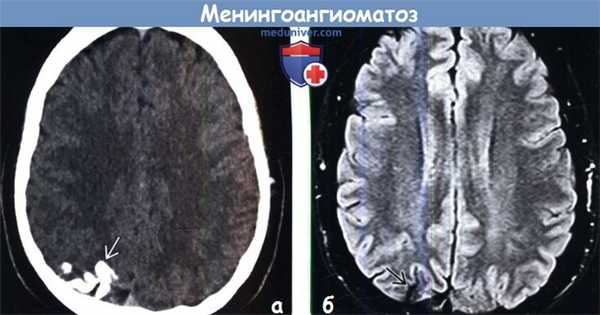
(а) Бесконтрастная КТ, аксиальный срез: у мужчины 33 лет с длительным анамнезом судорожных приступов в верхне-задней части правой теменной доли визуализируется кальцифицированное объемное образование, повторяющее ход извилин.
(б) MPT, FLAIR, аксиальный срез: у того же пациента в структуре коры визуализируется гипоинтенсивное объемное образование.
2. КТ при менингоангиоматозе:
• Бесконтрастная КТ:
о Одиночное гиперденсное, часто кальцифицированное объемное образование:
- Линейный, гиральный или узловой характер Са++
о Обнаруживаются случайно: кровоизлияния и кисты
о Масс-эффект отсутствует или не определяется
• КТ с контрастированием:
о Контрастирование низкоинтенсивное или отсутствует
4. Рекомендации по визуализации:
• Советы по протоколу исследования:
о Используйте бесконтрастную КТ для идентификации кальцификации: используйте МРТ для оценки интенсивности сигнала и характера контрастирования
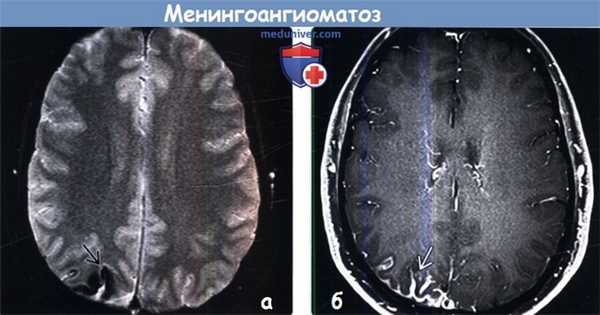
(а) MPT, Т2* GRE, аксиальный срез: определяются участки «выцветания» изображения, соответствующие участкам кальцификации гирального характера.
(б) Постконтратсное Т1-ВИ, режим подавления сигнала от жира, аксиальный срез: определяется контрастное усиление объемного образования серпантинного, гирального характера.
Других областей поражения или кожных аномалий выявлено не было. На данных снимках представлен случай предполагаемого (хирургически не подтвержденного) менингоангиоматоза.
б) Дифференциальная диагностика менингоангиоматоза. Поражения с кальцификацией и кистозным компонентом:
• Менингиома
• Олигодендроглиома
• Гранулематозный менингит:
о Саркоидоз, туберкулез
• Паразитарные заболевания (цистицеркоз)
• Ганглиоглиома
• Болезнь Стерджа-Вебера
• Дизэмбриопластическая нейроэпителиальная опухоль
в) Патология:
1. Общие характеристики менингоангиоматоза:
• Этиология:
о Неясна:
- Гамартома, менингиома с инфильтративным ростом в мозг или сосудистая мальформация
• Ассоциированные аномалии:
о Нейрофиброматоз (НФ) обнаруживается у 1 /2 больных (в частности, нейрофиброматоз 2 типа [НФ2])
о Менингиома (25%)
2. Макроскопические и хирургические признаки:
• Объемное образование, повторяющее ход извилин, с сосудистым компонентом в коре, субкортикальном БВ:
о Над областью патологических изменений располагаются извитые пиальные сосуды
• Кальцификаты псаммоматозного характера или серпантинной формы
3. Микроскопия:
• Пролиферация клеток менинготелия, неравномерное распределение крови как в коре, так и в субкортикальном БВ
• Злокачественное перерождение не происходит
в) Клиническая картина менингоангиоматоза:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Некупируемый судорожный синдром, головные боли О Часто протекает бессимптомно, обнаруживается случайно (особенно при сочетании с НФ)
• Клинический профиль:
о Дети, молодые взрослые ± судорожный синдром
2. Лечение:
• Поражение, как правило, одиночное, характеризуется медленным ростом
• Обширная тотальная резекция головного мозга для лечения судорожного синдрома; благоприятный прогноз при эктомии
г) Диагностическая памятка. Советы по интерпретации изображений:
• Кальцифицированное образование в структуре коры/субкортикального БВ ± гиральный характер контрастирования
а) Терминология:
1. Сокращения:
• Синдром Стерджа-Вебера (ССВ)
2. Синонимы:
• Синдром Стерджа-Вебера-Димитри, энцефалотригеминальный ангиоматоз
3. Определение:
• Обычно спорадическая врожденная (но не наследственная) аномалия развития, связанная с нарушением нормального развития фетальных вен коры головного мозга:
о Визуализационные признаки: последствия прогрессирующей венозной окклюзия и хронической венозной ишемии
1. Общие характеристики синдрома Стерджа-Вебера (ССВ):
• Лучший диагностический критерий:
о Кальцификация, атрофия коры и увеличение ипсилатерального сосудистого сплетения
• Локализация:
о Односторонний (80%) или двусторонний (20%) пиальный ангиоматоз
о Затылочные > теменные > лобные/височныедоли > промежуточный мозг/средний мозг > мозжечок
2. Рентгенологические признаки синдрома Стерджа-Вебера (ССВ):
• Рентгенография:
о Кальцификация по типу «трамвайных путей»
3. КТ при синдроме Стерджа-Вебера (ССВ):
• Бесконтрастная КТ:
о Гиральный характер кальцификация/кальцификация субкортикального белого вещества (БВ):
- Сама лептоменингиальная ангиома не кальцифицируется
- Прогрессирующий характер, обычно в направлении от задних отделов головного мозга к передним
о Поздние изменения:
- Атрофия головного мозга
- Гиперпневматизация придаточных пазух носа
- Утолщение диплоэ
• КТ с контрастированием:
о «Серпантинный» характер контрастирования лептоменинкс
о Часто отмечается увеличение размеров ипсилатерального сосудистого сплетения:
- Хориоидальная борозда при поражении лобной доли
- Сосудистый клубочек в области треугольника бокового желудочка при поражении задних отделов полушария
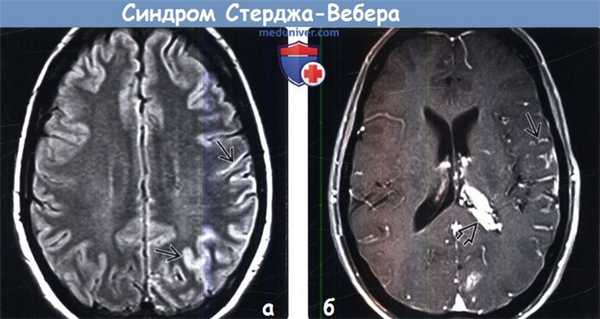
(а) МРТ, FLAIR, аксиальный срез: у женщины 25 лет с «винным пятном» на левой части лица определяются участки повышения сигнала, повторяющие ход извилин левой теменно-затылочной области (симптом «плюща»).
(б) МРТ, постконтрастное Т1 -ВИ, режим подавления сигнала от жира, аксиальный срез: у той же пациентки определяется протяженная пиальная ангиома. Обратите внимание на увеличение размеров ипсилатерального сосудистого сплетения.
5. УЗИ:
• Импульсное допплеровское исследование:
о ↓ скорости кровотока по средней мозговой артерии
6. Ангиография:
• Традиционная:
о Интенсивное контрастирование мягкой мозговой оболочки;
редко: контрастирование артериовенозной мальформации
о Изменения преимущественно со стороны венозных структур: недостаточное количество нормальных кортикальных вен, расширенные протяженные медуллярные и глубокие коллатерали
6. Радионуклидная диагностика:
• ПЭТ:
о Прогрессирующая гипоперфузия, прогрессирующий гипометаболизм глюкозы
• ОФЭКТ: транзиторная гиперперфузия (на начальных этапах), гипоперфузия (на поздних этапах):
о Противоречивый характер изменений: определяемая при ОФЭКТ протяженность изменений может быть меньше или больше по сравнению с их распространенностью по данным КТ/МРТ
7. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с контрастированием
• Советы по протоколу исследования:
о Бесконтрастная КТ для оценки кальцификации (которая может иметь большую распространенность, чем визуализируемая при МРТ)
о МРТ с контрастированием (оценка распространенности, одно-/двусторонности процесса, вовлечения структур глазниц)
- Постконтрастная FLAIR позволяет повысить заметность лептоменингиального ангиоматоза
- Перфузионное исследование может позволить предсказать прогрессирование изменений
(а) МРТ, постконтрастное Т1 -ВИ, режим подавления сигнала от жира, более краниальный аксиальный срез: у той же пациентки определяется контрастирование пиальной ангиомы, заполняющей расширенные борозды. Обратите внимание также на расширенные коллатеральные медуллярные вены, расположенные в белом веществе и осуществляющие венозный отток от пораженной области.
(б) МРТ, постконтрастное Т1-ВИ, режим подавления сигнала от жира, аксиальный срез: у той же пациентки определяется тотальное заполнение интенсивно контрастированной пиальной ангиомой увеличенных извилин конвекситальной поверхности пораженного полушария. (а) МРТ, Т2*SWI, проекция максимальной интенсивности: у той же пациентки определяются расширенные извитые медуллярные вены, расположенные в белом веществе и дренируемые центрально в расширенные субэпендимальные вены.
(б) ЦСА левой внутренней сонной артерии, венозная фаза, боковая проекция: исследование проводилось как часть теста Вада для определения латерализации речи. Определяется недостаточность нормальных кортикальных вен, характеризующихся пролонгированным удержанием контраста вследствие стаза крови в многочисленных расширенных медуллярных венах.
в) Дифференциальная диагностика синдрома Стерджа-Вебера (ССВ):
1. Другие сосудистые факоматозы (нервно-кожные синдромы):
• Синдром базальноклеточного невуса:
о Множественные мелкие кожные венозные мальформации в сочетании с внутричерепными венозными аномалиями развития
• Синдром Уайберна-Мейсона:
о Сосудистый невус лица; артериовенозные мальформации (АВМ) зрительного пути и/или головного мозга
• Синдром Клиппеля-Треноне-Вебера:
о Гипертрофия костных/мягкотканных структур, сосудистые мальформации конечностей
о Может сочетаться с некоторыми особенностями синдрома Стерджа-Вебера (ССВ)
• PHACES:
о Мальформации структур задней черепной ямки, гемангиомы, артериальные аномалии, коарктация аорты, аномалии развития сердца, глаз, грудины)
• Менингиоангиоматоз:
о Кальцификация отмечается часто; вариабельная степень контрастирования лептоменинкс; атрофии мозговой ткани обычно не происходит
о Возможно внутримозговое распространение через периваскулярные пространства Вирхова-Робина
2. Контрастирование лептоменинкс:
• Менингит, лептоменингеальные метастазы, лейкоз; Энцефало-кранио-кожный липоматоз
г) Патология:
1. Общие характеристики синдрома Стерджа-Вебера (ССВ):
• Этиология:
о Соматическая мутация гена GNAQ обусловливает развитие синдрома Стерджа-Вебера (ССВ) и возникновение несиндромальных «винных пятен»
о Персистирующая фетальная сосудистая система → глубокая венозная окклюзия/стаз → аноксия коры
• Генетика:
о Обычно спорадический характер: возможно, соматическая мутация или кожный мозаицизм:
- Фибронектин (обнаруживается при синдроме Стерджа-Вебера (ССВ) в фибробластах, участвующих в формировании «винных пятен» и в образцах мозга, полученных в ходе операции) регулирует ангиогенез и васкулогенез
о Очень редко семейная форма; иногда сочетается с другими сосудистыми факоматозами
• Ассоциированные аномалии:
о У 50% пациентов имеются экстракраниальные «винные пятна» (на туловище или конечностях), необходимо исключение других сосудистых факоматозов
• Пламенеющий невус на верхней части лица ± висцеральный ангиоматоз:
• Эмбриология:
о 4-8 недели: нарушение слияния и развития эмбриональных кортикальных вен → персистирующие зародышевые сосуды
о Зрительная кора расположена рядом с глазным пузырьком и верхним отделом лица плода
2. Стадирование и классификация синдрома Стерджа-Вебера (ССВ):
• Шкала Roach:
о Тип 1: ангиомы лица, сосудистого сплетения + лептоменингиальные ангиомы
о Тип 2: только ангиомы лица ± глаукома
о Тип 3 столько лептоменингиальная ангиома (5% от всех случаев)
3. Микроскопические признаки:
• Пиальная ангиома = множественные тонкостенные сосуды, расположенные в расширенных бороздах
• Атрофия, кальцификация коры
• Иногда кортикальная дисплазия в подлежащей области
д) Клиническая картина синдрома Стерджа-Вебера (ССВ):
1. Проявления:
• Наиболее частые признаки/симптомы:
о Пламенеющий невус на верхней части лица («винное пятно») (98%) ± V2, V3
о Проявления со стороны глаз, особенно при пламенеющем невусе на верхнем и нижнем веке:
- Хориоидальная ангиома (70%) → высокое внутриглазное давление/врожденная глаукома → буфтальм
- Телеангиэктазия сосудов сетчатки, ангиома склеры, гетерохромия радужки
о Ипсилатеральная гемангиома десен часто поражает верхнюю или нижнюю челюсть
о Судороги (75-90%), гемипарез (30-66%)
о Инсультоподобные эпизоды, неврологический дефицит, мигрени
• Клинический профиль:
о «Винное пятно», судороги, гемипарез
2. Демография:
• Возраст:
о Патологические изменения структур лица, проявляющиеся при рождении:
- При отсутствии патологических изменений структур лица и отсутствии судорог (побуждающих провести диагностическую визуализацию) пиальный ангиоматоз может быть не выявлен
о Судорожный синдром развивается на первом году жизни:
- Инфантильные спазмы → тонические/клонические, миоклонические
• Эпидемиология:
о Редко: 1:20000—50000
3. Течение и прогноз:
• Высокая вероятность судорожного синдрома при ↑ степени долевого поражения и атрофии головного мозга
• Судорожный синдром обусловливает дальнейшее повреждение головного мозга
• Прогрессирующий гемипарез (30%), гомонимная гемианопсия (2%)
4. Лечение:
• Агрессивное лечение судорожного синдрома ± резекция пораженных долей (полушария)
• Прием низких доз аспирина может позволит снизить частоту инсультоподобных эпизодов
е) Диагностическая памятка:
1. Обратите внимание:
• У ребенка с пламенеющим невусом на лице, у которого до двухлетнего возраста сохраняется отсутствие неврологических и выявляемых при МРТ нарушений, вероятно, отсутствует поражение головного мозга
2. Советы по интерпретации изображений:
• Постконтрастная FLAIR является наиболее чувствительной последовательностью для обнаружения пиальной ангиомы (особенно у детей младенческого возраста)
МРТ менингиом головного мозга
МРТ головного мозга. Т2-взвешенная аксиальная МРТ. Конвекситальная менингиома, цветовая обработка.
Менингиома – самая частая из неглиальных опухолей головного мозга. Она составляет 15-18% от всех опухолей головного мозга у взрослых. По классификации ВОЗ менингиомы могут быть трёх градаций, причём анапластические менингиомы (градация III) наблюдаются редко. Встречается менингиома чаще у женщин (Ж:М как 2:1) в возрасте 40-70 лет. Пятилетняя выживаемость в целом около 70%. 90% менингиом расположены супратенториально, причем половина из них находится по конвекситальной поверхности и связана с верхним сагиттальным синусом, как правило средней его третью. Реже встречаются другие локализации менингиомы – основание черепа, параселлярная область, сосудистое сплетение желудочка (обычно левого бокового), мосто-мозжечковый угол, орбита, большое затылочное отверстие, свободный край намёта мозжечка.
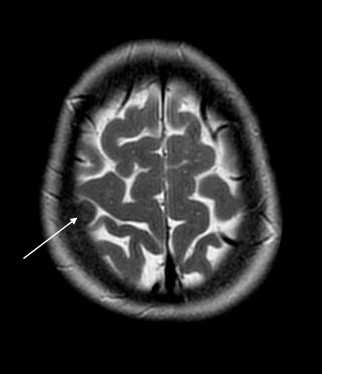
При МРТ головного мозга выявляется образование с широким основанием. Гиперостоз, часто видимый при КТ и на рентгенограммах, при МРТ головного мозга выглядит как утолщение внутренней костной пластинки свода черепа. Кальцинаты, обнаруживаемые при КТ в 20% наблюдений, при МРТ не видны. Опухоль при МРТ довольно однородная по структуре. Прорастание костей свода черепа видно отчетливо как участок повышенного сигнала на МРТ головного мозга любого типа в резко гипоинтенсивной кости. Сигнал от опухолевого узла на Т2-зависимых МРТ зависит от гистологического подтипа: относительно низкой интенсивности (между белым и серым веществом) при фибробластном и высокой при ангиобластном и синтициальном. Отек выражен в различной степени в каждом конкретном случае. Ряд МРТ признаков очень характерен для менингиомы: полоса ликвора между опухолью и тканью мозга, смещение окружающих сосудов. Они отражают неинвазивный характер роста. Смещенную и вовлеченную твердую мозговую оболочку иногда удается визуализировать при МРТ после введения гадолиния, особенно на корональных МРТ срезах. Усиление сигнала при МРТ с контрастированием от оболочки над опухолью с распространением в стороны (симптом “хвоста”) не абсолютно специфично и встречается при МРТ как при менингиоме, так и при лептоменингиальных метастазах. Однако при глиальных опухолях и невриноме при МРТ оно не описано. При обследовании пациентов методом МРТ в СПб с менингиомами серпа (фалькс-менингиомы) и намёта мозжечка рекомендуется делать МР-венографию для определения компрессии синуса и его проходимости. В наших центрах это обязательное исследование перед операцией. На открытом МРТ венография также легко выполнима. Не все центры МРТ СПб придерживаются этой методики.
МРТ головного мозга. Менингиома свода черепа (стрелка). Аксиальная Т2-взвешенная МРТ.
МРТ головного мозга. Менингиома серпа. Аксиальная и корональная Т1-взвешенные МРТ с контрастированием.
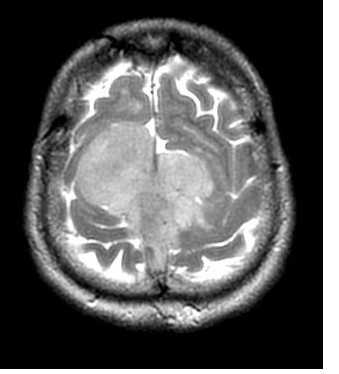
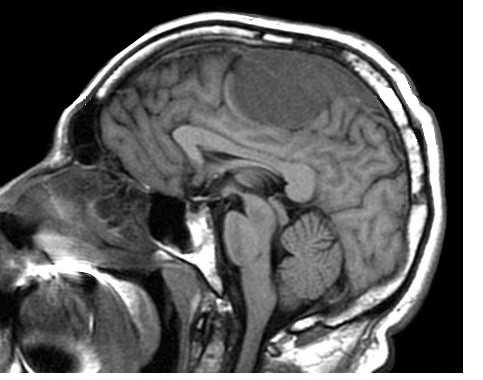
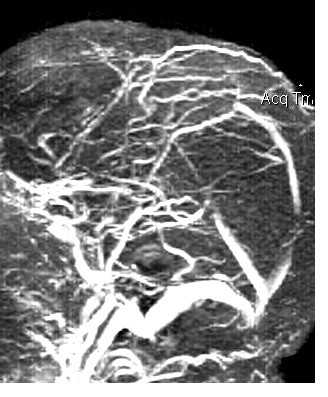
МРТ головного мозга. Менингиома верхнего сагиттального синуса. Аксиальная Т2-взвешенная МРТ и сагиттальная Т1-взвешенная МРТ и сагиттальная МР-венограмма.
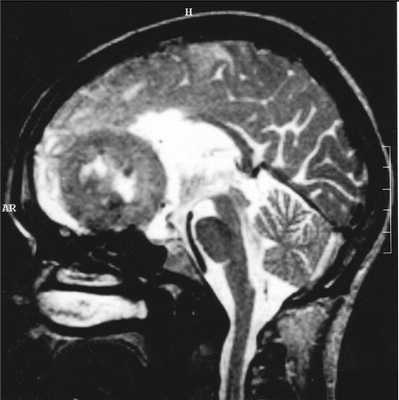
МРТ головного мозга. Субфронтальная менингиома. Сагиттальная Т2-взвешенная МРТ.
Менингиома вторая по частоте опухоль мосто-мозжечкового угла после невриномы VIII пары. Как и при других локализациях менингиома чаще встречается у женщин среднего возраста. Мелкую, расположенную внутри канальца менингиому, при МРТ невозможно отличить от невриномы. Однако, внутриканальцевый компонент больше характерен для неврином. Крупная менингиома при МРТ головного мозга имеет типичное для этих опухолей плоское основание и соответственно форму полукруга, часто распространяется в среднюю черепную ямку. Интенсивность сигнала от менингиомы на Т2-взвешенныъ МРТ обычно ниже, чем от невриномы. Структура опухоли при МРТ может быть как однородной, так и гетерогенной. В пользу менингиомы говорит прорастание верхушки пирамиды, разрушение ее структуры с элементами склероза. Невринома и нейрофиброма продавливают и ампутируют верхушку пирамиды. В дифференциальной диагностике помогают и другие МРТ признаки, типичные для менингиом: симптом “хвоста”, ликворное кольцо и смещение сосудов. Контрастирование МРТ усиливает сигнал от менингиомы также хорошо, как и от невриномы.
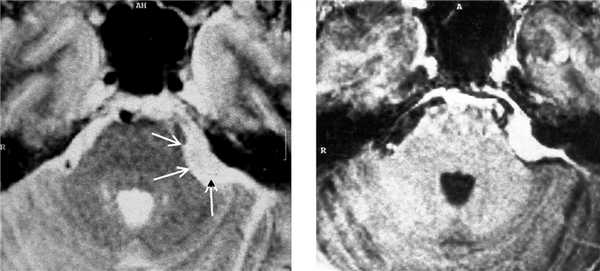
МРТ головного мозга. Менингиома мостомозжечкового угла (стрелки). Аксиальные Т2-зависимая МРТ и Т1-зависимая МРТ с контрастированием.
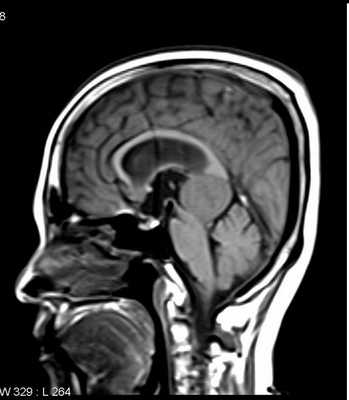
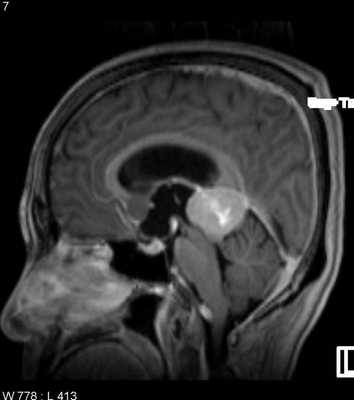
МРТ головного мозга. Менингиома свободного края намета мозжечка (область шишковидной железы). Сагиттальные Т1-зависимые МРТ до и после контрастирования.
Менингиома может развиться из любого участка стенки задней черепной ямки, но чаще из свободного края намета мозжечка и в области большого затылочного отверстия. Эти менингиомы при МРТ головного мозга имеют те же черты, что и характерные для супратенториальных менингиом. Дополнение стандартной МРТ МР-венографией помогает выявить компрессию поперечного синуса.
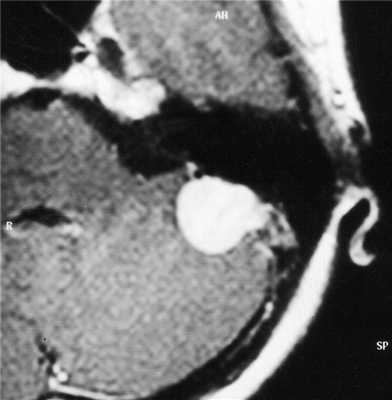
МРТ головного мозга. Менингиома задней черепной ямки. Аксиальная Т1-зависимая МРТ с контрастированием.
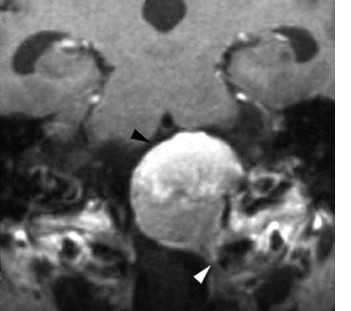
МРТ головного мозга. Менингиома области большого затылочного отверстия с компрессией ствола мозга. Корональная Т1-зависимая МРТ с контрастированием.
Менингиома в детском возрасте составляет всего 1-2% от случаев этой опухоли. Обычно она связана с нейрофиброматозом II типа. Внутрижелудочковые менингиомы у детей встречаются в 20%, в то время как у взрослых в 10 раз реже.
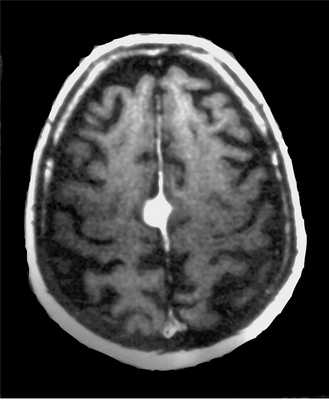
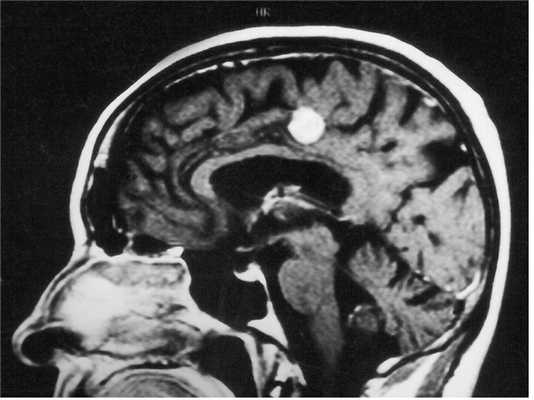
МРТ головного мозга. Нейрофиброматоз тип II. Менингиома нижнего сагиттального синуса. Аксиальная и сагиттальная Т1-зависимые МРТ с контрастированием.
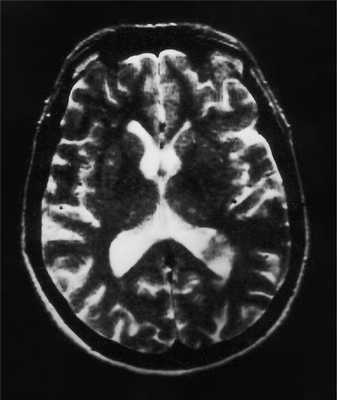
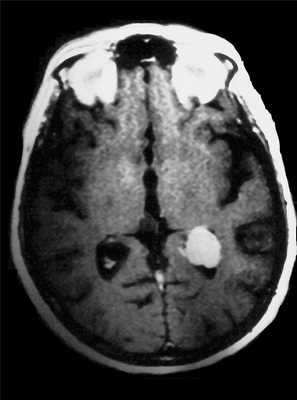
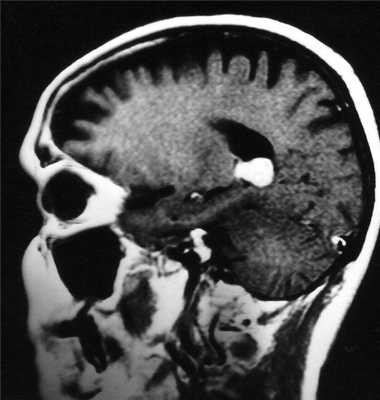
Тот же пациент. Внутрижелудочковая менингиома. Аксиальная Т2-зависимая МРТ, поперечная и сагиттальная Т1-зависимые МРТ с контрастированием.
Читайте также:
- Ревматоидный артрит голеностопного сустава и стопы - лучевая диагностика
- Профилактика интраоперационной аноксемии. Вторичный шок
- Межпальцевая флегмона кисти - диагностика, лечение
- Лимфостаз (лимфедема): причины, симптомы и лечение
- Патологическая анатомия парагонимоза. Поражение органов при парагонимозе
