Методы исследования вестибулярных рефлексов
Добавил пользователь Валентин П. Обновлено: 31.01.2026
Рассмотрены подходы к диагностике истинного (вестибулярного, системного) головокружения. Предложен ряд простых диагностических тестов, не требующих применения дополнительного оборудования, которые помогают достаточно точно определить уровень поражения вес
Approaches to the diagnostics of genuine (vestibular, systemic) giddiness were presented. A number of easy diagnostic tests was suggested which doesn’t require the application of additional equipment. These tests help to identify the level of the vestibular system affection quite precisely.
Головокружение — ощущение неуверенности в определении своего положения в пространстве, кажущееся вращение окружающих предметов или собственного тела, ощущение неустойчивости, потеря равновесия, уход почвы из-под ног.
Истинное (вестибулярное, системное) головокружение связано с раздражением определенных участков вестибулярного анализатора и в зависимости от уровня поражения бывает периферическим и центральным. Периферическое вестибулярное головокружение (vertigo) возникает при поражении сенсорных элементов ампулярного аппарата и преддверия, вестибулярного ганглия и нервных проводников ствола мозга. Центральное вестибулярное головокружение возникает при повреждении связи с вестибулярными ядрами в стволе мозга, нарушении связей с мозжечком, медиальным продольным пучком, с глазодвигательными ядрами и их собственными связями, нарушении вестибулоспинальных и вестибулоретикулярных связей (тракта), а также связей с корой головного мозга [1].
Наиболее часто встречающиеся случаи системного головокружения можно разделить на три группы:
1) головокружение, сопровождающееся тугоухостью;
2) головокружение, не сопровождающееся тугоухостью;
3) головокружение с центральными неврологическими симптомами [2].
Периферическое вестибулярное головокружение — это головокружение приступообразного характера различной интенсивности (от слабых до бурных атак). При остром начале пациенты ощущают движение предметов в сторону больного уха, в эту же сторону направлен и нистагм, в стадии угнетения — в противоположную сторону. Продолжительность приступов может колебаться от минут до нескольких часов, недель, месяцев. Периферическое головокружение всегда сопровождается спонтанным нистагмом — клоническим, горизонтальным или горизонтально-ротаторным, разной интенсивности, степени, ассоциированным с гармоничным отклонением туловища и рук в сторону медленного компонента. Отмечается положительное влияние поворота головы (в сторону медленного компонента нистагма). Как правило, периферическое вестибулярное головокружение — процесс односторонний и сопровождается нарушением слуховой функции на пораженной стороне [1].
Периферическое вестибулярное головокружение обычно интенсивнее, чем центральное, и сопровождается вегетативными проявлениями (тошнотой, рвотой, побледнением, потливостью и др.). При центральном головокружении тошнота и рвота обычно отсутствуют; при изменении позиции глаз вправо или влево — изменяется и направление нистагма, а также отсутствует гармоничное отклонение рук.
Тщательно собранные жалобы и анамнез заболевания играют важную роль в его диагностике. Так, при упоминании пациентом жалобы на головокружение необходимо попросить его описать свои ощущения, не используя слово «головокружение».
Врачу следует акцентировать внимание на описании вращательного головокружения, уточнить направление движения неподвижных предметов видимой обстановки или собственного тела (свидетельствует об истинности головокружения).
Жалобы на «прыгающее» зрение при ходьбе (осциллопсия — иллюзия колебания неподвижных предметов) свидетельствуют о двустороннем угнетении функции периферического отдела вестибулярного анализатора (вестибулярных аппаратов).
Ощущение продолжения движения при торможении или ощущение избыточного заноса при повороте транспортного средства характерны для отолитового синдрома.
Ощущения толчка вперед, назад, в стороны (пропульсия, ретропульсия, латеропульсия) с высокой долей вероятности указывают на поражение ствола мозга.
Диплопия, дизартрия, потеря чувствительности, парезы, сопутствующие головокружению, характерны для повреждения задней черепной ямки (включая ишемию), базилярной мигрени.
Сведения о продолжительности головокружения важны для установки предположительного диагноза и сужения рамок дифференциально диагностического поиска.
На природу головокружения указывают и провоцирующие вестибулярную атаку факторы.
Ряд простых диагностических тестов, не требующих применения дополнительного оборудования, помогают достаточно точно определить уровень поражения вестибулярной системы.
1. Исследование спонтанного нистагма (n. Spontaneus — SpNy) проводят при взоре прямо, вправо, влево. Расстояние от глаз испытуемого равно до предмета, на котором фиксируется взор, 30–50 см, отведение — 30°, направление Ny определяют по его быстрой фазе (качество исследования повышается при использовании очков Френцеля (Френзеля) (Frenzel glasses) (+ 20D), электронистагмогафии/видеонистагмографии). Нистагм оценивают по направлению; по интенсивности: I ст. — при взоре в сторону быстрого компонента, II ст. — при взоре прямо, III ст. — при взоре в сторону медленного компонента, по амплитуде (мелкоразмашистый, среднеразмашистый и крупноразмашистый) и частоте.
При периферическом головокружении спонтанный нистагм горизонтальный или горизонтально-ротаторный, клонический, однонаправленный и соответствующий раздражению или угнетению лабиринта. При центральном — спонтанный нистагм является ассоциированным с гармоничным отклонением туловища и рук в сторону его медленного компонента. Спонтанный нистагм отсутствует либо является множественным — разнонаправленным, меняющимся, клонотоничным, не соответствующим выраженности головокружения.
2. Проведение теста плавного слежения необходимо, поскольку большинство вестибулометрических тестов основываются на оценке движения глаз, важно оценить состояние собственно глазодвигательной функции конкретного обследуемого. Данный тест дает возможность выявить асимметричные движения, «догоняющие» (корригирующие) саккады, указывающие на патологические изменения центральной нервной системы (нарушения глазодвигательной функции, поражение зон коры головного мозга в затылочной и/или теменной долях, в варолиевом мосту или мозжечке). Обследуемый следит взглядом (голова неподвижна) за кончиком карандаша, движущегося в горизонтальной плоскости (вправо-влево) на расстоянии примерно 60 см от его лица. Врач наблюдает за движением глаз пациента, оценивая их плавность и содружественность.
3. Тест саккад — два предмета (например, кончики карандашей) устанавливаются на расстоянии 50–60 см от лица больного, формируя угол 30–40°. Пациенту предлагают переводить взгляд с одного кончика карандаша на другой. Точность исследования повышается при слежении за движущимися стимулами (например, карандашами), перемещающимися по случайному принципу (рандомизированные саккады). Саккады — это быстрые содружественные отклонения глаз (длительностью от 10 мсек до 80 мсек) в быструю фазу вестибулярного и оптомоторного нистагмов, начальная фаза реакции прослеживания, когда скачком глаза «захватывается» движущаяся зрительная цель при зрительном обследовании внешнего мира. Отклонение результатов от принятой нормы может свидетельствовать о наличии ретролабиринтных нарушений.
4. Оптокинетический нистагм исследуют с помощью вращающегося барабана с нанесенными на него черными и белыми полосами. Барабан вращается рукой исследователя или приводится в движение мотором с определенной скоростью. Больной располагается на расстоянии 1 метра от цилиндра. Частота оптокинетического нистагма увеличивается по мере возрастания скорости вращения цилиндра с 1 до 6 об./мин. Для ретролабиринтных нарушенияй характерны дизритмия, полное выпадение реакций или изменение формы нистагменных циклов.
5. Проба Ромберга проводится для выявления статической атаксии. Больной стоит, плотно сдвинув ступни и закрыв глаза, руки у обследуемого подняты вперед, пальцы разведены. При вестибулярной атаксии (при поражении вестибулярного аппарата от рецепторного аппарата до ядер в стволе) покачивание или падение происходит в сторону менее активного лабиринта. При слабо выраженных проявлениях дистаксии, а также с экспертной оценкой пробы Ромберга усложняется (например, пациента просят оторвать одну из ступней от пола).
6. Проба Бабинского–Вейля. Пациента просят с закрытыми глазами повторить несколько раз пять шагов вперед и пять шагов назад по прямой линии. При заболеваниях преддверно-улиткового органа отмечается значительное отклонение от первоначального направления, иногда на 90° и более, в сторону патологического очага. Проба также положительна при некоторых заболеваниях мозжечка. Пациент отклоняется от намеченного направления в сторону поражения, траектория его передвижений образует фигуру звезды.
7. Шаговый тест Унтерберга/Фукуды. На полу рисуют три концентрические окружности с диаметрами 0,5 м, 1 м и 1,5 м. В этих окружностях чертят четыре перпендикулярные линии. Больному предлагают стать в центре и подравняться по одной из линий. Далее ему предлагают сделать 100 шагов на месте с закрытыми глазами [5]. При выполнении пробы учитывают три важнейших параметра: 1) расстояние смещения; 2) угол смещения; 3) вращение (угол поворота). Нормальным является линейное смещение вперед на расстояние в пределах 0,2–1,0 м, на угол до 30° и поворот до 30°. Отсутствие смещения или смещение назад, особенно сочетанное с широким раскачиванием, рассматривают как грубое нарушение. Направление смещения может указывать латерализацию периферического поражения. Примечание: иногда стоит корректировать нормативные данные с учетом роста и длины шага пациента.
8. Проба Циммермана. Больного устанавливают в позу Ромберга с открытыми глазами и предлагают максимально отклониться назад. Применяется для дифференциальной диагностики причины нарушения статического равновесия: обусловлены ли они поражением вестибулярного анализатора или связаны с заболеванием мозжечка. В норме и при поражении вестибулярного аппарата вместе с отклонением туловища назад одновременно наблюдается сгибание ног в коленных суставах. У больных с поражением мозжечка ноги при этом не сгибаются, остаются прямыми. Аналогичная картина отмечается и при выполнении данной пробы с закрытыми глазами (проба должна производиться с помощником, который подстраховывает больного в случае потери им равновесия).
9. Проба «отолитовой» походки. Обследуемому предлагают провести с закрытыми глазами 10 медленных наклонов головы во фронтальной плоскости (к правому и левому плечу) в течение 60 с, что приводит к раздражению нейроэпителиальных клеток сферического мешочка. После выполнения последнего упражнения голова обследуемого остается наклоненной к плечу на 30–40°, глаза по-прежнему закрыты. В таком положении ему предлагают быстро идти вперед. Проба основана на учете влияния рефлексов мешочков преддверия на тонус мышц. Предложена А. X. Миньковским (1974). При поражении лабиринта наблюдается отклонение походки в сторону наклона головы («саккулярная» походка). Через 5 мин исследование повторяют, рекомендуя при тех же условиях выполнить 10 наклонов головы в сагиттальной плоскости (вперед и назад на угол 30–40° от вертикали), что способствует раздражению рецепторов эллиптического мешочка. После этого обследуемый должен быстро идти вперед с наклоненной кпереди головой. В случае поражения вестибулярного аппарата наблюдается «утрикулярная» походка, напоминающая петушиную — высокое поднятие ног, топтание на месте. Согласно данным А. X. Миньковского (1974), «саккулярная» и «утрикулярная» походка четко проявляются при вестибулярных расстройствах и отсутствует у здоровых людей.
10. Head-thrust test (HTT)/Head-impulse test (HIT). Пациент фиксирует взгляд на переносице врача, шея пациента расслаблена. Врач резко поворачивает голову пациента в сторону и наблюдает за движением глаз во время поворота. В норме при резком повороте головы глаза смещаются в противоположную повороту сторону, что позволяет сохранить фокус на цели. При угнетении лабиринта глаза пациента сначала следуют вместе с головой, а после остановки возникает саккада рефиксации взора на цели (переносице врача).
11. Head-shake test (HST). Пациент опускает голову вперед на 30° (горизонтальный полукружный канал в горизонтальной плоскости). Врач поворачивает (встряхивает) голову пациента из стороны в сторону с амплитудой 30° и частотой 2 Гц в течение 20 секунд. Возникающий после встряхивания головы нистагм — симптом нарушения баланса между горизонтальными полукружными каналами (находившимися в плоскости вращения). При поражении периферического отдела вестибулярного анализатора нистагм направлен в сторону более активно работающего лабиринта. При центральном вестибулярном синдроме нистагм длительный, вертикальный (после встряхивания головы в горизонтальной плоскости), движение глаз во время нистагма несопряженное.
12. Тест субъективной вертикали. Попросите пациента закрыть глаза и дайте карандаш, попросив держать его вертикально. Нарушение восприятия вертикали свидетельствует о поражении мешочков преддверия лабиринта. В норме отклонение субъективной вертикали пациента от эталона составляет не более 5°.
13. Тест Дикса–Холпайка для диагностики ДППГ (рис.). Пациента усаживают на кушетку таким образом, чтобы при укладывании голова свободно свисала с края кушетки. Голову пациента поворачивают на 45° в сторону предполагаемого «больного уха». Взгляд испытуемого сфокусирован на переносице врача. Больного резко укладывают на спину, при этом его голова свисает (запрокинута назад на 30°). Проба считается положительной, если после непродолжительного латентного периода (1–5 сек) возникает головокружение и торсионный нистагм, которые длятся в пределах 1 минуты. После стихания головокружения и нистагма больного быстро усаживают в исходное положение — возникает менее интенсивный и продолжительный реверсивный нистагм в сочетании с легким головокружением, что подтверждает предполагавшийся диагноз ДППГ.
Методы исследования вестибулярных рефлексов
Исследование вестибулярной системы включает в себя:
1. Сбор анамнеза.
2. Исследование вестибулярных рефлексов.
3. Исследование спонтанного и спровоцированного нистагма.
4. Исследование вестибулярной и оптокинетической системы.
Ощущение головокружения обычно рассматривают как следствие нарушенного паттерна разрядов нейронов проекционных зон коры головного мозга. Для проведения структурного анализа, необходимого для дифференциальной диагностики перечисленных ниже нарушений функции вестибулярного анализатора, необходимо собрать подробный анамнез:
• головокружение, связанное с поражением периферической части вестибулярного анализатора;
• головокружение, связанное с поражением центральной части вестибулярного анализатора;
• невестибулярное головокружение.
Собирая анамнез, следует выяснить перенесенные ранее заболевания, принимаемые препараты и другие факторы, которые могут отрицательно сказаться на здоровье. Важно уточнить ощущения пациента во время головокружения, длительность и интенсивность головокружения, а также выяснить факторы, которые вызывают его, и сопутствующие симптомы.
Вестибулоспинальные рефлексы
При головокружении, связанном с поражением периферической части вестибулярного анализатора, центр тяжести тела обычно смещается в сторону пораженного лабиринта. При центральном нарушении равновесия неустойчивость походки и направление падений пациента не имеют какой-либо закономерности. При постурографии отмечается раскачивание тела.
а) Проба Ромберга. Пациента просят встать прямо, свести ноги вместе и закрыть глаза и смотрят, нет ли неустойчивости или тенденции к падению.
б) Ходьба с закрытыми глазами и вдоль прямой линии. Диагностическое значение при постановке данной пробы имеют лишь грубые отклонения в походке. Отклонение пациента происходит в том же направлении, что и при пробе Ромберга.
в) Шаговая проба Унтербергера. Пациенту завязывают глаза и просят шагать на месте. При поражении периферической части вестибулярного анализатора тело пациента ротируется вдоль оси в сторону пораженного лабиринта; при центральном нарушении вестибулярной функции отклонение тела происходит без какой-либо закономерности. Диагностическое значение имеет лишь отклонение более чем на 40°.

Шаговая проба Унтербергера.
Пациента просят шагать на месте с закрытыми глазами.
Статические позиционные пробы
а) Спонтанное отклонение вытянутых рук, реакция промахивания. При инициации вестибулоспинальных рефлексов происходит параллельное смещение обеих рук, находящихся в супинированном положении.
б) Спонтанная тоническая реакция рук. Рука на стороне очага поражения в мозжечке опускается в результате снижения мышечного тонуса.
в) Пальценосовая проба. Пациента просят закрыть глаза, вытянуть вперед руки, а затем коснуться носа указательным пальцем. Атаксия и нарушение координации (промахивание) указывает на ипсилатеральное поражение мозжечка или нарушение суставно-мышечного чувства и глубокой чувствительности.
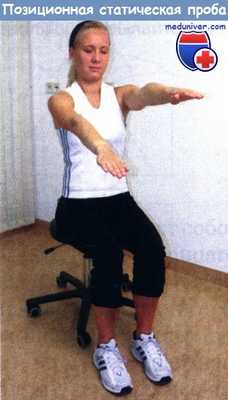
Положение пациента при выполнении позиционной статической пробы.
При положительной пробе у сидящего на стуле пациента отмечаются
реакция спонтанного отклонения и изменение тонуса мышц руки.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Под нистагмом понимают содружественные координированные движения глаз вокруг специфических осей; это альтернирующие движения, состоящие из медленного и быстрого компонентов. Направление нистагма определяют по его быстрому компоненту.
Функциональные пробы при исследовании нистагма
а) Исследование с очками Френзеля и без них. К исследованию с помощью очков прибегают при диагностике спонтанного нистагма. Оно проводится в затемненной комнате с помощью очков, оптическая сила линз которых составляет +15 дптр. Очки с такой преломляющей способностью почти полностью устраняют фиксацию взора, что позволяет выявить нистагм.
Фиксационный нистагм выявляют при прямом взоре с фиксацией и без фиксации. Для подтверждения нистагма направленного взора и паретического нистагма пациента просят проследить взглядом за пальцем, перемещаемым в горизонтальном направлении, а также вверх и вниз.
Направление, частоту и амплитуду движений глазных яблок отражают на схеме Френзеля.
б) Электронистагмография. Глаз представляет собой диполь, в котором роговица заряжена положительно, а сетчатка - отрицательно, поэтому движения глазных яблок сопровождаются изменениями периокулярного электрического поля. Изменение роговично-сетчаточного потенциала пропорционально амплитуде, частоте и быстроте нистагма. Этот потенциал можно зарегистрировать с помощью электродов и затем проанализировать. О направлении движения глазных яблок судят по тому, какой роговично-сетчаточный потенциал регистрируется: положительный или отрицательный.
в) Видеонистагмография. Движения глазных яблок регистрируют бесконтактной видеокамерой. Положение темного зрачка можно зарегистрировать с помощью процессора, который анализирует вращение глазных яблок в горизонтальной и вертикальной плоскости.
Символы, используемые для обозначения различных типов нистагма и головокружения (слева).
Направление нистагма определяют с помощью схемы Френзеля (справа). Очки Френцеля. Сильное оптическое увеличение препятствует фиксации взора на каком-либо объекте (особенно в темной комнате).
Нистагм, возникающий или усиливающийся при использовании очков Френцеля,
как правило, обусловлен периферическим поражением вестибулярного аппарата. Принцип нистагмографии:
а - Взгляд направлен вперед. Назальный и височный электроды положительные, изоэлектрическая линия горизонтальная.
б - Глазное яблоко медленно поворачивается вправо (медленный компонент нистагма). Н
азальный электрод заряжен положительно, височный - отрицательно, а изолиния смещается кверху.
в - Глазное яблоко быстро возвращается в прежнюю позицию, изолиния возвращается в нейтральное положение, и оба электрода заряжаются положительно.
Спонтанный нистагм
Под спонтанным нистагмом понимают движения глазных яблок, происходящие по типу нистагма, которые не индуцируются наружной стимуляцией вестибулярной и зрительной системы. Быстрый компонент обычно направлен в сторону доминирующего вестибулярного центра.
Различают три основных типа нистагма, которые перечислены ниже.
а) Спонтанный вестибулярный нистагм. Этот тип нистагма может быть обусловлен поражением либо периферической части вестибулярного анализатора (быстрый компонент нистагма в этом случае направлен в сторону доминирующего лабиринта), либо его центральной части, в результате чего ингибирующие импульсы, направляющиеся в вестибулярный центр, подавляются. Нистагм в этом случае направлен в сторону поражения.
Нистагм восстановления возникает вследствие либо компенсаторных процессов при поражении вестибулярного аппарата, либо восстановления функции периферической части вестибулярного анализатора. В обоих случаях нистагм направлен в сторону доминирующего вестибулярного центра (в данном случае в сторону пораженного уха).
б) Нистагм направленного взора и паретический нистагм. Этот тип нистагма всегда имеет центральное происхождение. Он часто направлен в обе стороны и прослеживается как в горизонтальной, так и в вертикальной плоскости. Нистагм направленного взора и паретический нистагм появляются лишь при отклонении глазного яблока более чем на 30° в течение менее 30 с.
При отравлении барбитуратами или алкоголем вследствие ослабления центрального угнетающего действия может возникнуть особая форма токсического нистагма направленного взора.
Эта форма нистагма появляется в результате поражения произвольного глазодвигательного центра и в тяжелых случаях приводит к параличу взора. Нистагм направленного взора легко переходит в паретический нистагм. Последний направлен в сторону пареза взора.
Причиной паретического нистагма бывают врожденные аномалии развития и приобретенные заболевания (например, рассеянный склероз), при которых поражается центр взора, расположенный в ретикулярной формации (центр взора в горизонтальной плоскости) и покрышке среднего мозга (центр взора в вертикальной плоскости). Эти центры участвуют в регуляции произвольных движений глазных яблок (в интеграции произвольных двигательных и визуальных и вестибулярных импульсов), координации содружественных движений при участии медиального продольного пучка и ритма нистагма.
Поражение этих отделов головного мозга приводит к серьезным нарушениям взора и изменению параметров нистагма, в частности его ритма и формы, разобщению движений правого и левого глаза, угасанию быстрой фазы нистагма, одно- или двустороннему усилению оптокинетического нистагма, нистагма направленного взора и паретического нистагма и межъядерной офтальмоплегии.
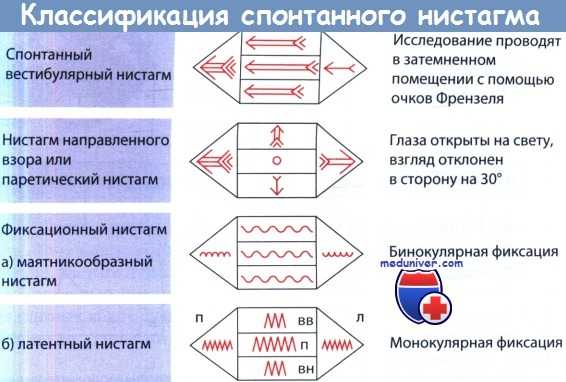
Классификация спонтанного нистагма (вв - вверх, п - прямо, вн - вниз).
в) Фиксационный нистагм. Эта форма нистагма не имеет типичного быстрого и медленного компонентов и представляет собой скорее маятникообразные движения. Фиксационный нистагм почти всегда возникает при бинокулярной фиксации взора, но иногда наблюдается при монокулярной его фиксации и часто является врожденным или даже наследственным. Синонимами фиксационного нистагма являются врожденный, или наследственный, маятникообразный нистагм.
Не следует путать три основные формы спонтанного нистагма со следующими типами нистагма:
• установочный нистагм - кратковременный непатологический быстро угасающий нистагм в крайних положениях взора, т.е. при отклонении глазных яблок более чем на 50°;
• усталостный нистагм, появляющийся при длительном отведении взора в сторону вследствие утомления латеральной прямой мышцы аналогично появлению тремора скелетных мышц и также не являющийся патологическим;
• регулировочный нистагм, возникающий вследствие регулировочных движений нистагмоидного характера при фиксации взора на предмете, расположенном в поле зрения. Этот нистагм имеет быстрый компонент, который быстро угасает из-за утомления глазодвигательных мышц. Регулировочный нистагм также является непатологическим.
Спровоцированный нистагм
В отличие от спонтанного нистагма, спровоцированный нистагм вызывается исключительно при стимуляции вестибулярного аппарата, например в результате изменения положения тела или головы.
Для исследования спровоцированного нистагма используют очки Френзе-ля. Оценка спровоцированного нистагма осуществляется на основании тех же критериев, что и спонтанного, но учитывают также длительность движений. Спровоцированный нистагм может иметь следующие формы:
• транзиторный нистагм, длящийся не более 60 с;
• врожденный персистирующий нистагм;
• нистагм качания головы, т.е. «высвобождение» спонтанного нистагма периферического или центрального происхождения. Нистагм качания головы может быть транзиторным или персистирующим.
Приемы провокации нистагма:
а) Качание головы. Спонтанный нистагм можно спровоцировать путем осторожного пассивного горизонтального качания головы пациента.
б) Позиционная статическая проба. При позиционной статической пробе нистагм вызывают путем медленного изменения положения тела (лежа на спине, на боку и с запрокинутой головой). Это приводит к гравитационной стимуляции вестибулярного аппарата и отолитовых органов.
в) Позиционная динамическая проба. При этой пробе врач быстро укладывает сидящего на кушетке пациента на спину и поворачивает его запрокинутую голову влево, а затем повторяет то же самое, но поворачивает голову вправо (проба Дикса-Холлпайка).
Эта проба позволяет диагностировать доброкачественное пароксизмальное позиционное головокружение. Классическим симптомом этого состояния является горизонтальный или ротационный нистагм, направленный вниз, в сторону пораженного уха с увеличивающейся интенсивностью спустя латентный период, равный 5-10 с. Через 15-30 с нистагм ослабевает и появляется выраженное головокружение. Иногда, после того как пациент принимает сидячее положение, возникает транзиторный нистагм, направленный в противоположную сторону.
Наряду с пароксизмальным позиционным нистагмом могут наблюдаться также персистирующий или транзиторный нистагм направленного взора, который всегда имеет центральное происхождение.
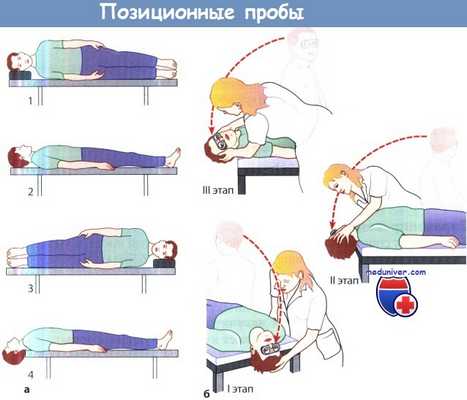
а - Статическая позиционная проба. Исследование начинают в положении пациента лежа на спине,
затем пациента поворачивают на правый бок, снова на спину, затем на левый бок, после чего пациент свешивает голову.
б - Динамическая позиционная проба. Динамическую провокацию нистагма осуществляют следующим образом.
Пациента усаживают, после чего он ложится, свешивая голову, затем вновь быстро садится (I этап).
Затем голову поворачивают влево (или вправо), и в каждом из этих положений пациент свешивает голову за край стола (II и III этапы).
Пробы для оценки вестибулярного аппарата - ротационная, калорическая, фистульная
Экспериментальные пробы для оценки функции вестибулярного аппарата и интерпретацию их результатов проводит специалист.
а) Ротационная проба. Ротационная проба основана на использовании для стимуляции горизонтальных полукружных каналов углового ускорения. Поворот головы вокруг продольной оси стимулирует один или более полукружных каналов на каждой стороне в зависимости от положения головы.
Правый и левый вестибулярный аппарат стимулируют в противоположном направлении. Поворот головы в одном направлении, например вправо, вызывает нистагм, направленный в эту же сторону (ротационный нистагм). После прекращения ротации нистагм меняет направление на противоположное (постротационный нистагм). Пробу проводят в затемненном помещении, усадив пациента во вращающееся кресло.
С помощью ротационной пробы можно определить, нормально ли функционирует вестибулярный аппарат, и выявить нарушение регуляции органа равновесия (качание, заваливание на одну сторону).
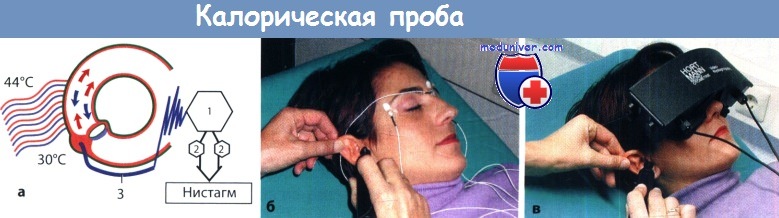
Принцип калорических лабиринтных проб:
а - Изменение температуры капсулы лабиринта вызывает изменение плотности перилимфы,
приводя либо к оттоку ее из ампулы (холодовая стимуляция), либо к притоку в ампулу (тепловая стимуляция).
Колебания купола индуцируют нервные стимулы, которые проводятся по преддверному нерву (3) к вестибулярному ядру (1) и ядру глазодвигательного нерва (2).
б - Исследование с помощью электродов,
в - Исследование с помощью нистагмовидеографии.
б) Калорическая проба. Принцип, который лежит в основе калорической пробы, показан на рисунке ниже. Лежащего на спине пациента укладывают так, чтобы горизонтальный полукружный канал находился в вертикальном положении. Охлаждение или согревание капсулы лабиринта путем орошения водой при температуре 30 или 44°С в течение 30-40 с вызывает конвекционные токи и незначительное изменение объема эндолимфы.
Эндолимфа приходит в движение и отклоняет желатиновый купол. Электрофизиологический эффект такого отклонения аналогичен эффекту при отклонении купола в результате углового ускорения, т.е. оно вызывает нистагм в результате вестибулоокулярного рефлекса.
По степени выраженности калорической реакции (нистагм и ощущение головокружения) можно судить в какой-то степени о функции стимулируемого лабиринта. Сниженная возбудимость является признаком частичной утраты функции, а отсутствие возбудимости - признаком полной утраты функции. Достоинство калорической пробы состоит в том, что она позволяет исследовать каждый лабиринт в отдельности.
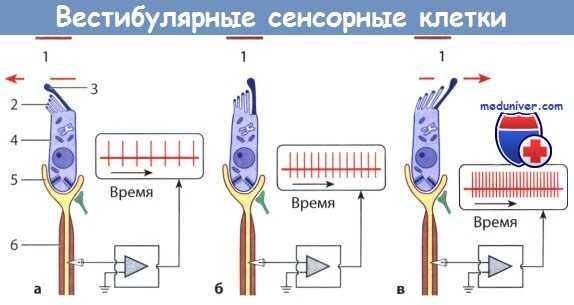
Биоэлектрическая активность вестибулярных сенсорных клеток в покое и при стимуляции.
Отклонение волосковых клеток в сторону от киноцилии (а) вызывает гиперполяризацию и угнетение активности покоя (б).
Отклонение волосковых клеток в противоположном направлении, т.е. в сторону киноцилии (в),
приводит к деполяризации и увеличению частоты разрядов потенциала действия.
1 - желатинозный слой; 2 - микроцилии; 3 - киноцилия;
4 - сенсорная клетка; 5 - синапс афферентного нервного волокна; 6 - волокно афферентного нерва.
в) Фистульная проба. При образовании у пациента свища в горизонтальном полукружном канале или в другом участке капсулы лабиринта вследствие воспалительного остеолитического процесса, например при холестеатоме, внезапное повышение давления в наружном слуховом проходе вызывает у больного головокружение, появление нистагма и латеропульсии. Аналогичные симптомы появляются в случае образования спаек между перепончатым лабиринтом и основанием стремени (симптомы свища лабиринта при отсутствии самого свища).
Методика проведения пробы. В наружный слуховой проход вводят баллон Политцера с оливой, имеющей отверстие на конце. Компрессия вызывает нистагм в направлении пораженного уха, а аспирация воздуха их оливы -нистагм в противоположную сторону.
Симптом псевдофистулы. Нагнетание воздуха и его аспирация у больного с крупным дефектом барабанной перепонки вызывает охлаждение горизонтального полукружного канала, вызывая калорическую лабиринтную реакцию и обусловленный ею нистагм. Однако нистагм как при компрессии, так и при аспирации всегда направлен в сторону здорового уха.
P.S. При хроническом среднем отите с краевой перфорацией барабанной перепонки, особенно когда возникает подозрение на холестеатому среднего уха, всегда следует проверить симптом фистулы.
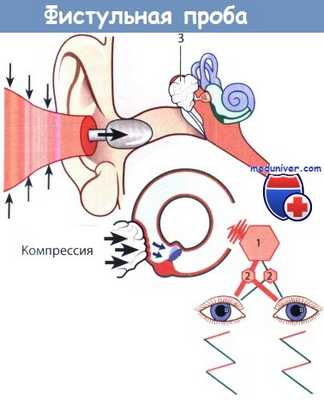
Положительная фистульная проба,
связанная с эрозией правого латерального полукружного канала холестеатомой:
1 - вестибулярное ядро; 2 - ядро глазодвигательного нерва; 3 - холестеатома.
Периферический вестибулярный синдром как причина развития головокружения и расстройства равновесия
В последнее время интерес к проблемам головокружения и расстройства равновесия значительно возрос. Это связано не только с ростом числа пациентов, обращающихся к врачу с подобными жалобами, но и с появлением
В последнее время интерес к проблемам головокружения и расстройства равновесия значительно возрос. Это связано не только с ростом числа пациентов, обращающихся к врачу с подобными жалобами, но и с появлением новых методов диагностики, созданием как специфических фармакологических препаратов, так и методов реабилитационной терапии. Для врача по-прежнему очень важно точно установить причину развития заболевания и его формы с целью дальнейшего назначения адекватной терапии. На основании опыта работы, накопленного в течение пяти лет в специализированном центре по головокружению и расстройствам равновесия, мы сделали вывод, что у более чем у 50% пациентов на момент обращения появление подобных симптомов обусловливается целым комплексом причин. Это объясняется сложным строением системы равновесия и вестибулярной системы.
Для практикующего врача важно детально ознакомиться с жалобами, предъявляемыми пациентом, и анамнезом развития заболевания. Использование дополнительных современных методов диагностики и консультации у специалистов значительно повышают эффективность диагностики. Прежде всего, из дополнительных методов диагностики следует отметить вестибулометрию и постурографию (возможно, стабилометрию). Если первый метод, представляющий собой комплекс тестов с компьютерной обработкой данных, позволяет ответить на вопросы о функциональном состоянии вестибулярной системы, в том числе об изменениях в вестибулярном рецепторе, центральных вестибулярных структурах, стволе мозга, мозжечке; состоянии глазодвигательной системы; шейных рецепторов и др., то постурография дает возможность оценить состояние равновесия (функциональный состав компонентов — зрения, вестибулярной системы, проприорецепторов), в том числе и для индивидуального подбора и проведения реабилитационной терапии. Ультразвуковое дуплексное исследование магистрального кровотока транскраниального и шейного отделов позволяет кроме обычных процедур проводить исследования с функциональными пробами и получать информацию о венозном кровотоке. В сочетании с поворотными столами этот метод дает возможность получить информацию о повышении внутричерепного давления.
В практике мы сталкиваемся с вестибулярной патологией, которая может быть условно разделена на периферический, центральный и смешанный вестибулярные синдромы. Выбор лечащего врача при существующей системе оказания специализированной помощи чаще всего происходит следующим образом. Если у пациента имеется кохлеовестибулярный синдром, то он направляется к врачу сурдологу; вестибулярный синдром без изменений слуха — к неврологу. На наш взгляд, на первом этапе обследования обязательны консультации у невролога и отоневролога (оториноларинголога), так как периферический вестибулярный синдром без аудиологических симптомов может быть причиной развития заболеваний внутреннего уха, на которых следует остановиться подробнее.
Группу заболеваний внутреннего уха без изменений слуха составляют: доброкачественное пароксизмальное позиционное головокружение (отолитиаз), вестибулярный нейронит, фистула лабиринта, вестибулярная форма болезни Меньера и вторичный гидропс лабиринта.
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) — одна из часто встречающихся причин головокружения, связанных с патологией внутреннего уха. У больных с этой патологией развиваются кратковременные приступы головокружения и нистагма (обычно длящиеся менее 30 с) при изменении положения тела и головы: обычно при повороте в кровати, укладывании и вставании с кровати, сгибании и выпрямлении или вытягивании шеи, чтобы посмотреть вверх.
Основные признаки ДППГ и связанного позиционного нистагма были описаны Робертом Барани (Barany, 1921), но такого термина не существовало до 1952 г., когда Дикс и Холлпайк описали провоцирующий позиционный тест и четко определили синдром (Dix и Hallpike, 1952).
Диагноз ДППГ по-прежнему основывается на обнаружении характерного нистагма положения (который называется также как пароксизмальный позиционный нистагм) у больного с типичным анамнезом позиционного головокружения. Нистагм может наблюдаться при визуальном осмотре в пробе Дикса-Холлпайка, однако так как он возникает вследствие патологии вестибулярного рецептора (т. е. является периферическим), то подвержен угнетению при фиксации взора, поэтому диагностика предполагает применение очков Френзеля или видеонистагмографии. В настоящее время нами накоплен опыт терапии более чем 100 пациентов с подобной патологией. Лечение позволяет перемещать частицы из полукружных каналов в преддверие лабиринта и таким образом купировать головокружение. Эффективность процедур, согласно нашим и зарубежным источникам, колеблется в пределах 90—95%.
Острый вестибулярный нейронит
Это заболевание с пока еще неизвестной этиологией. Наиболее популярна гипотеза о вирусной этиологии. Для него характерны приступы вестибулярного головокружения, часто сопровождающиеся вегетативными реакциями (тошнотой и рвотой). Любые движения головой усиливают ощущение головокружения. Длительность заболевания колеблется от нескольких часов до нескольких суток. Важным признаком является отсутствие, как и при всех заболеваниях этой группы, изменений слуха. При проведении обследования можно наблюдать на фоне асимметричного поражения типичный вестибулярный периферический нистагм, который будет сочетаться с соответствующим отклонением рук и позы при выполнении статокинетических проб. Лечение, как правило, симптоматическое с применением вестибулярных супрессантов на первом этапе. Отдельно следует упомянуть токсический нейронит, вызванный воздействием аминогликозидных антибиотиков, особенно если речь идет о гентамицине. Введение гентамицина, одно—двухкратное, через барабанную перепонку, по своей эффективности с успехом заменяет операцию по разрушению лабиринта (если таковую необходимо выполнить при абсолютной неэффективности других методов лечения).
Не меньшие сложности в диагностике может представлять фистула лабиринта. Это заболевание характеризуется появлением сообщающегося отверстия или канала между средним и внутренним ухом, вследствие чего происходит истечение жидкости из внутреннего уха в полость среднего. Нарушается система гидродинамики, а затем и состояние сенсорных клеток. Чаще всего фистула формируется при баротравме (например, при нырянии, кашле, чихании). Характерный признак — это появление головокружения при пробе Вальсальвы (или аналогичных нагрузках — натуживании или поднятии тяжестей). Фистулы имеют тенденцию к самостоятельному закрытию, однако вследствие часто образующегося повышенного внутрилабиринтного давления (гидропса) могут перейти в хроническую форму. Электрофизиологические, рентгенологические и другие методы исследований не могут дать достоверный ответ на вопрос о наличии фистулы. Поэтому после проведения обследования при определенных результатах тестов решается вопрос о диагностической миринготомии (хирургической отсепаровки барабанной перепонки для ревизии барабанной полости). При обнаружении фистулы производится ее пластика.
Вестибулярной форме болезни Меньера посвящены отдельные исследования, проводившиеся в основном за рубежом. Для типичной болезни Меньера характерны следующие признаки. Обычно заболевание начинается в возрасте 25—45 лет, чаще болеют мужчины. Заболевание сопровождается приступами вестибулярного головокружения, длительностью до 6—12 ч, шумом в ушах, флюктуирующем снижением слуха по сенсоневральному типу с тенденцией к прогрессированию степени тугоухости, ощущением дискомфорта, распирания в пораженном ухе.
Обращает внимание существование большого количества пациентов с вторичным гидропсом лабиринта. Термин «вторичный» предполагает, что увеличение внутрилабиринтного давления происходит вследствие причин, имеющих системную распространенность, и происходящее во внутреннем ухе отражает проявление этих изменений. В одном из номеров «Лечащего Врача» (№9, 2000) мы подробно останавливались на особенностях диагностики и лечения этой патологии.
Подобные изменения предполагают проведение соответствующей терапии, включающей по крайней мере два компонента: нормализацию состояния венозного оттока и терапию гидропса лабиринта. На этом этапе работа с пациентом должна также проводиться при непосредственном участии невролога-вертебролога (мануального терапевта) и отоневролога. Индивидуальное сочетание физических и физиотерапевтических методов, а также комбинированная терапия гидропса (дегидратация, вестибулярная супрессия, вазоативное воздействие на регионарный кровоток во внутреннем ухе) позволяют добиваться излечения пациента. Методом этапной оценки состояния давления во внутреннем ухе также остается электрокохлеография.
Последние исследования в области иммунологии внутреннего уха свидетельствуют, что гидропс лабиринта может быть следствием аутоиммунного поражения внутреннего уха. Морфологические изменения характеризуются: дегенерацией клеток спирального ганглия, атрофией органа Корти, артериитом вокруг кохлеарного нерва и сосудистой полоски, развитием эндолимфатического гидропса. Для вестибулярных расстройств головокружение не является постоянным признаком. Если же оно присутствует, то схоже с меньероподобными головокружениями, сочетающимися с атаксией и приступами внезапного падения. При вестибулометрическом исследовании определяется двухсторонняя симметричная периферическая вестибулярная дисфункция. В клинической картине заболевания встречаются как различные сочетания слуховых и вестибулярных симптомов, так и полное их отсутствие на фоне только внезапных падений. Для практикующего врача возможность установить причину развития патологии внутреннего уха служит указанием для назначения кортикостероидной противовоспалительной терапии.
Лечение периферического вестибулярного синдрома можно условно разделить на две стадии — активного проявления заболевания и подострого состояния. На первом этапе важно проведение патогенетической терапии в комплексе с назначением вестибулярных супрессантов и противорвотных препаратов при сочетании головокружений с вегетативными проявлениями.
В лечении головокружений основное место занимают вестибулярные супрессанты. Термин «вестибулярный супрессант» является собирательным: так обычно называют препараты, которые уменьшают нистагм и ощущение головокружения, вестибулярную неустойчивость или купируют болезнь движения (укачивание).
По крайней мере четыре основных нейромедиатора вестибулярной системы вовлечены в формирование вестибулоокулярного рефлекса: глутамат, ацетилхолин, гамма-аминомасляная кислота и глицин, гистамин.
Антихолинергические средства оказывают воздействие на мускариновые рецепторы. Важной особенностью для этой группы препаратов является то, что они не проникают через гематоэнцефалический барьер и поэтому неэффективны в лечении болезни движения. Также, в отличие от антигистаминных средств, антихолинергические препараты неэффективны, если их применять после того, как головокружение уже началось.
Все антихолинергические средства, используемые для купирования головокружения, имеют побочные эффекты: расширенние зрачков и седативный. Наиболее часто из препаратов этой группы применяются скополамин и атропин.
Имеются данные, указывающие на то, что центрально действующие антигистаминные препараты предотвращают болезнь движения и уменьшают выраженность вестибулярных проявлений, даже если симптомы уже появились. Большинство антигистаминных препаратов также обладает блокирующим эффектом кальциевых каналов. Однако седативный эффект, которым обладают антигистаминные препараты, оказывает неблагоприятное влияние на процессы вестибулярной адаптации, поэтому данную группу препаратов не следует рекомендовать пациентам для длительного применения.
Бензодиазепиновые препараты — GABA-модуляторы — действуют центрально для подавления вестибулярных реакций. Данные препараты применяются в малых дозах. Их основные недостатки — это привыкание, ухудшение памяти, повышенный риск падений и отрицательное воздействие на вестибулярную компенсацию.
Удачным сочетанием свойств патогенетического препарата с эффектом подавления ощущения головокружения характеризуется бетасерк (бетагистина дигидрохлорид). При воздействии на две группы Н-рецепторов одновременно происходят увеличение кровотока в лабиринтной артерии и супрессия информации, идущей через вестибулярные ядра. Бетасерк можно рассматривать как препарат выбора. В зависимости от патогенеза заболевания бетасерк может сочетаться с другими терапевтическими средствами (за исключением антигистаминных препаратов, сочетание с которыми приводит к ослаблению терапевтического действия обоих лекарственных средств).
Периферическая вестибулярная патология на фоне не проходящей атаксии в дальнейшем, как правило, компенсируется самостоятельно. Однако в целях скорейшего выздоровления пациента может быть использована вестибулярная реабилитация. Это комплекс упражнений, выполняемых самостоятельно или на специальных установках (постурографах или стабилографах) с биологической обратной связью. Включение вестибулярной реабилитации в комплексную терапию периферического вестибулярного синдрома, по нашему мнению, оправдано и должно выполняться под контролем врача. Рекомендуется подобные упражнения назначать после окончания применения пациентом вестибулярных супрессантов. Возможно, бетасерк является исключением, так как в последнее время в отечественной литературе появились работы, свидетельствующие об эффективности вестибулярной реабилитации при использовании бетасерка. С возрастом происходит ухудшение системы равновесия из-за изменений в структуре сенсорных систем и нервной ткани. Поэтому у пожилых людей, даже при наличии периферического вестибулярного синдрома, рекомендуется применять вестибулярную реабилитацию.
В заключение хочу подчеркнуть, что успех работы с пациентами, страдающими головокружениями и расстройствами равновесия, зависит от диагностических возможностей лечебного учреждения, взаимодействия врачей различных специальностей и использования всех средств, эффективных для лечения и реабилитации пациентов.
О. А. Мельников, кандидат медицинских наук
АНО «ГУТА-Клиник», Москва
Читайте также:
