Методы обследования рака желчного пузыря
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Лучевая диагностика рака желчного пузыря
а) Терминология:
1. Аббревиатура:
• Карцинома желчного пузыря (gallbladder carcinoma - GBC)
2. Определение:
• Наиболее часто встречающееся новообразование желчных путей, характеризуется наихудшим прогнозом
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Объемное образование ямки желчного пузыря с нечеткими контурами
о Прорастает в печень и прилегающие органы
о Метастатическая лимфаденопатия регионарных лимфоузлов
• Морфология:
о Три основных морфологических типа:
- Полипоидное объемное образование в просвете желчного пузыря: > 1 см, утолщенное основание, неровные края
- Диффузное или очаговое утолщение стенки желчного пузыря: асимметричное обширное утолщение неправильной формы
- Крупное мягкотканное объемное образование, инфильтрирующее ямку желчного пузыря/замещающее собой желчный пузырь ± прорастающее печень
2. УЗИ при раке желчного пузыря:
• УЗИ в черно-белом режиме:
о Опухоль обычно гипоэхогенна по сравнению с нормальной тканью печени
о Прорастающая за пределы желчного пузыря опухоль, инфильтрирующая его ямку и распространяющаяся в печень
о Гетерогенное утолщение стенки желчного пузыря неправильной формы:
- Признаки озлокачествления включают в себя толщину > 5 мм, неправильную форму и асимметрию
о Полипоидное образование умеренной эхогенности в просвете желчного пузыря:
- Размеры >1 см-независимый диагностический признак
- Дольчатая поверхность
- Гипоэхогенность глубоких тканей опухоли
о Конкременты ± кальциноз стенки желчного пузыря
о Дополнительные неблагоприятные факторы - признаки местной инвазии, лимфаденопатия и отдаленные метастазы
• Цветовая допплерография:
о Зоны васкуляризации в толще объемного образования
о Наличие у полипа крупнее 1 см васкуляризованной сердцевины
• УЗИ с контрастным усилением:
о Признаки, с большой вероятностью свидетельствующие о злокачественном характере утолщения стенки желчного пузыря:
- Нарушение целостности наружной или внутренней границы стенки
- Очаговое утолщение стенки > 10 мм
о Метод обеспечивает лучшую визуализацию полипа в просвете желчного пузыря
о В раннюю фазу более контрастный по сравнению с печенью, вымывание контраста в течение 35 секунд: позволяет более эффективно обнаружить, точнее охарактеризовать опухоль и оценить ее инвазию
о Извитые сосуды
• Современные методики УЗИ, находящиеся в стадии разработки:
о УЗИ высокого разрешения (high-resolution US-HRUS): комбинация высоко- и низкочастотных излучателей может способствовать более точной оценке размеров полипов в просвете желчного пузыря
3. КТ при раке желчного пузыря:
• КТ может использоваться в качестве дополнительного метода исследования, когда стенка желчного пузыря скрыта конкрементами
• Предоперационная оценка распространенности опухоли, лимфа-денопатии, отдаленных метастазов
4. МРТ при раке желчного пузыря:
• Т1-ВИ:
о Изо- или гипоинтенсивна по сравнению с нормальной тканью печени
• Т2-ВИ:
о Гетерогенна, гиперинтенсивна по сравнению с печенью
• Т1-ВИ с контрастированием
о Контрастирование в раннюю артериальную фазу, нечеткость контуров
о Фиброзные стромальные компоненты опухоли могут удерживать контрастный агент и в более поздние фазы
• МР холангиопанкреатография:
о Обтурация или инвазия протоков ± расширение желчных путей
• Используется в основном для определения стадии опухоли и степени ее инвазии:
о Т1-ВИ с контрастированием в различных режимах (с подавлением жира) -наиболее информативный метод выявления и оценки инвазии опухоли в прилегающие органы и сосудистые структуры (воротная вена, печеночная артерия), отсевов в брюшину
6. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о УЗИ - для первичной диагностики и характеристики, КТ с контрастным усилением или МРТ-при предоперационной диагностике и определении стадии процесса
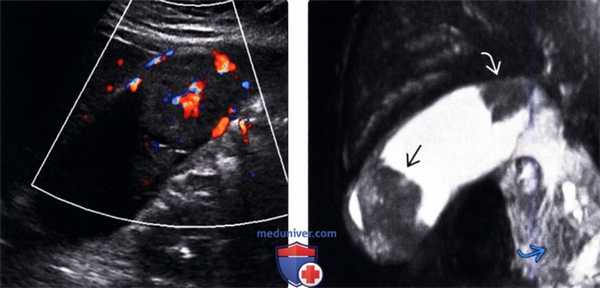
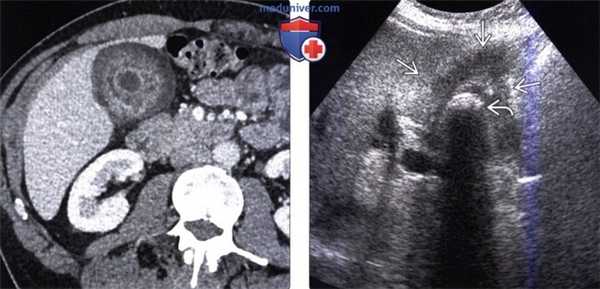
(Левый) У пациентки 67 лет с острым панкреатитом на сагиттальном УЗ срезе определяется крупное полипоидное объемное образование дна желчного пузыря, имеющее собственную сосудистую сеть.
(Правый) При МРТ в просвете желчного пузыря визуализируется дольчатое полипоидное образование, гетерогенное и гиперинтенсивное по сравнению с прилегающей печенью. Обратите внимание на угловатый конкремент в шейке желчного пузыря и отечность поджелудочной железы, вызванную острым интерстициальным отечным панкреатитом.
в) Дифференциальная диагностика рака желчного пузыря:
1. Полип желчного пузыря: гиперпластический или аденоматозный:
• Полипоидное объемное образование слизистой оболочки:
о Умеренно эхогенное не отбрасывающее тени образование
о Неподвижное, фиксированное к стенке желчного пузыря
о При допплерографии сосудистая сеть не определяется
• Как правило, размеры
2. Гиперпластический холецистоз:
• Очаговое или диффузное утолщение стенки желчного пузыря:
о Очаговое утолщение в области дна желчного пузыря
о Фокальное утолщение в средней части желчного пузыря (деформация типа «песочных часов»)
• Интрамуральные кристаллы холестерина в виде мелких эхогенных очагов с артефактами типа «хвоста кометы»:
о «Нитки жемчуга» на МРТ
• Инфильтрация прилегающих тканей и метастатическое поражение лимфоузлов отсутствуют
3. Хронический холецистит:
• Диффузное утолщение стенки желчного пузыря, контур гладкий или неровный
• Сморщенный желчный пузырь (возможна облитерация просвета)
• Конкременты желчного пузыря
4. Ксантогранулематозный холецистит:
• Инфильтративный интрамуральный воспалительный процесс, приводящий к формированию нечетко отграниченного утолщения стенки желчного пузыря
• Конкременты желчного пузыря
• Отличительные признаки:
о Наличие интрамуральных гипоэхогенных/сниженной плотности узлов
о Непрерывность слизистой оболочки
о Поражение лимфоузлов и инвазия в печень или в желчные пути отсутствуют
• До операции дифференцировать от карциномы желчного пузыря почти невозможно
5. Метастатическое поражение ямки желчного пузыря:
• Картина вариабельна (полипоидное, инфильтрация стенки, объемное образование ямки желчного пузыря)
• Метастазы: меланома может метастазировать непосредственно в слизистую желчного пузыря
• Прямая инвазия: первичные опухоли печени по желчным путям прорастают в желчный пузырь
• Симулирует: лимфаденопатия ворот печени:
о Наиболее часто-лимфома и карцинома ЖКТ
• Наличие данных о злокачественной опухоли в анамнезе
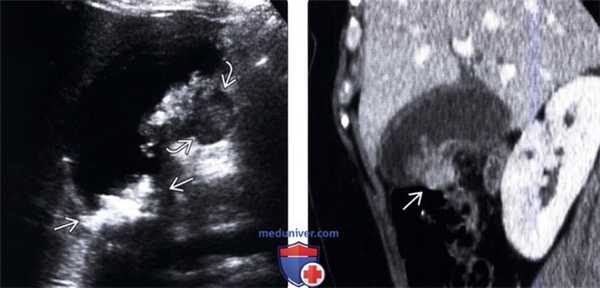
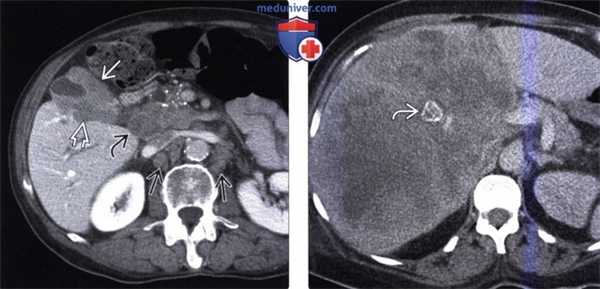
(Левый) У женщины 37 лет с острыми болями в правом верхнем квадранте живота на сагиттальном УЗ срезе желчного пузыря визуализируются отбрасывающие тень конкременты и сладж, а также опухолевидное дольчатое локальное утолщение стенки, прорастающее трансмурально.
(Правый) При КТ с контрастным усилением в режиме мульти планарной реконструкции в той же сагиттальной плоскости определяется полипоидное объемное образование стенки желчного пузыря, накапливающее контраст.
г) Патология:
1. Общая характеристика:
• Этиология:
о Патогенез:
- Чаще всего сопровождается конкрементами желчного пузыря — слущивание/изъязвление слизистой оболочки — регенерация — метаплазия/дисплазия
- Реже развивается в результате малигнизации аденоматозных полипов
• Обычно поражает дно или шейку желчного пузыря
• Тонкий мышечный слой и близость печени, лимфатических узлов и сосудистой сети — раннее местное, лимфогенное и гематогенное распространение:
о Прорастание сквозь серозную оболочку — диссеминация в брюшину (асцит, отсевы в сальник/брюшину)
2. Стадии, степени и классификация рака желчного пузыря:
• Стадия I: ограничена слизистой оболочкой
• Стадия II: поражены слизистая оболочка и мышечный слой
• Стадия III: распространяется на серозную оболочку
• Стадия IV: поражение лимфоузлов:
о Состояние лимфоузлов имеет наибольшее значение для общего прогноза
• Стадия V: распространение непосредственно в печень или отдаленные метастазы
3. Микроскопия:
• Аденокарцинома (80-95%)
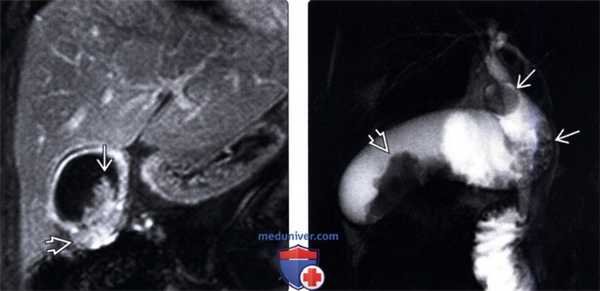
(Левый) При динамической МРТ в постгадолиниевую фазу в корональной плоскости наблюдается отсроченное прогрессирующее накопление контраста дольчатым полипоидным образованием, также виден дефект контрастной стенки желчного пузыря.
(Правый) У этого же пациента при МР холангиопанкреатографии определяются конкременты шейки и тела желчного пузыря и дольчатое полипоидное образование, пролабирующее в просвет желчного пузыря.
д) Клинические особенности:
1. Проявления рака желчного пузыря:
• Наиболее частые жалобы/симптомы:
о Боли в правом верхнем квадранте живота, потеря веса, анорексия, лихорадка
о Желтуха: когда опухоль прорастает общий или правый печеночные или общий желчный протоки
2. Демография:
• Возраст:
о Средний возраст: 65 лет
• Пол:
о Ж:М 3:1; женский пол является независимым фактором риска
3. Эпидемиология:
о Частота 3-7%
• Факторы риска:
о Конкременты желчного пузыря
о Полипы:
- Установлено, что до 88% аденоматозных полипов > 10 мм у пациентов старше 50 лет имеют участки озлокачествления
о Хроническая инфекция:
- Salmonella typhi и S. paratyphi, Helicobacter pylori
о Аномальное слияние панкреатобилиарных протоков (anomalous union of the pancreaticobiliary ducts-AUPBD)
о "Фарфоровый" желчный пузырь: спорно:
- Более вероятно, что «фарфоровый» желчный пузырь является проявлением хронического воспаления,которое само по себе провоцирует развитие карциномы желчного пузыря
о Генетика: выраженная географическая вариабельность наследственной предрасположенности к карциноме желчного пузыря:
- Отягощенный семейный анамнез является значимым фактором риска
о Другие хронические воспалительные состояния, в том числе воспалительные заболевания кишечника (первичный склерозирующий холангит) и семейный аденоматозный полипоз, токсические воздействия (курение сигарет; рабочие, работающие с нефтепродуктами, резиной, на бумажных фабриках)
4. Течение и прогноз:
• Наиболее важными прогностическими факторами являются гистологический тип и стадия на момент постановки диагноза
• Распространяется путем местной инвазии в печень, поражает лимфоузлы ворот печени и парааортальные узлы, гематогенным путем распространяется в печень
5. Лечение рака желчного пузыря:
• На ранних стадиях (Tis или Т1а): традиционная холецистэктомия
• При распространении за пределы мышечного слоя: радикальная холецистэктомия ± частичная гепатэктомия ± диссекция лимфоузлов
• Профилактическое лечение: пациентам старше 50 лет при размерах полипов более 10 мм рекомендуется холецистэктомия
е) Диагностическая памятка:
1. Следует учесть:
• Чаще всего становится случайной диагностической находкой после холецистэктомии по поводу предположительно доброкачественного заболевания
2. Советы по интерпретации изображений:
• Объемное образование, инфильтрирующее ямку желчного пузыря и прорастающее в печень
• Крупное полипоидное образование слизистой желчного пузыря с собственной кровеносной системой
• Сопровождается лимфаденопатией близлежащих лимфоузлов
Методы обследования рака желчного пузыря
а) Терминология:
• КТ- и МР-признаки:
о Существует несколько различных вариантов:
- Объемное образование, полностью замещающее желчный пузырь (в 2/3 случаев)
- Неравномерное, ограниченное или распространенное утолщение стенки желчного пузыря (20-30%)
- Внутрипросветное полиповидное образование желчного пузыря (приблизительно в 20% случаев)
о Опухоль обычно является гиподенсной в венозной фазе и может накапливать контраст по периферии в артериальной фазе
о Часто инвазирует ворота печени
о В т. ч. выраженное увеличение лимфоузлов в области ворот печени
о Чаще всего метастазирует в печень и брюшину
о Может также сочетаться с кальцинированными камнями в желчном пузыре или «фарфоровым» желчным пузырем
• УЗ-признаки:
о Асимметричное утолщение стенок желчного пузыря или дискретное полиповидное образование в стенке, с неоднородной структурой, умеренно эхогенное
о В случае опухолевой инвазии печени стенка желчного пузыря, становится не различимой
о При цветовой допплерографии в образовании обнаруживается кровоток
(Слева) На рисунке показан рак желчного пузыря в виде объемного образования в ограниченном участке его стенки, прорастающего в печень и обусловливающего обструкцию общего печеночного протока. В просвете желчного пузыря видны множественные конкременты.
(Справа) На корональной КТ с контрастным усилением визуализируется мягкотканное объемное образование в стенке желчного пузыря, распространяющееся кверху, прорастающее в печень и вызывающее поражение структур ворот печени. Обратите внимание на множественные камни — известный фактор риска рака желчного пузыря. (Слева) На аксиальной КТ с контрастным усилением в желчном пузыре визуализируется полиповидное образование большого размера, накапливающее контраст (рак желчного пузыря). Такие полиповидные образования составляют около 20% всех вариантов рака желчного пузыря, обнаруживаемого на КТ.
(Справа) На сонограмме визуализируется мягкотканное объемное образование (карцинома), заполняющее дно желчного пузыря. Обратите внимание на интактную эхогенную стенку желчного пузыря? отделяющую опухоль от печени, что позволяет предположить отсутствие инвазии печени.
б) Дифференциальная диагностика:
• Осложненный или хронический холецистит
• Ксантогранулематозный холецистит
• Метастазы в желчном пузыре
• Полип желчного пузыря или аденомиоматоз
в) Патология:
• Главные факторы риска: холелитиаз, хронический холецистит, «фарфоровый» желчный пузырь, полипы желчного пузыря
г) Клинические особенности:
• Чаще всего обнаруживается у пожилых женщин
• У многих пациентов протекает бессимптомно и обнаруживается случайно при патоморфологическом исследовании желчного пузыря, удаленного по поводу желчных камней или холецистита
• Прогноз крайне неблагоприятен: пятилетняя выживаемость - 4%:
о У 75% пациентов на момент установления диагноза имеются метастазы
• Варианты хирургического лечения зависят от стадии Т и могут включать в себя простую или расширенную холецистэктомию, возможно, в сочетании с радикальной резекцией печени.
а) Определение:
• Злокачественное эпителиальное новообразование, возникающее в слизистой оболочке желчного пузыря
1. Общая характеристика:
• Лучший диагностический критерий:
о Объемное образование большого размера, полностью замещающее желчный пузырь и распространяющееся в печень
о Полиповидное образование в просвете желчного пузыря
о Асимметричное утолщение стенки желчного пузыря (диффузное или ограниченное)
2. Рентгенография:
• ЭРХПГ:
о Применимость метода ограничена, поскольку желчный пузырь обычно не визуализируется
о Позволяет обнаружить обструкцию общего печеночного протока и расширение внутрипеченочных протоков
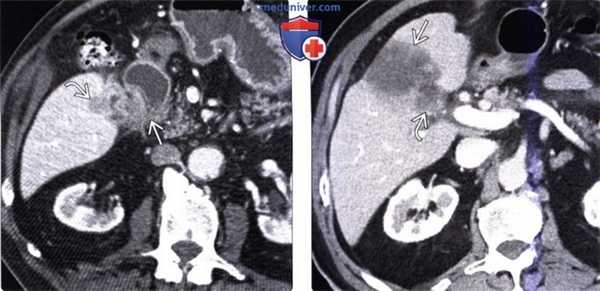
(Слева) На аксиальной КТ с контрастным усилением определяется рак желчного пузыря с инвазией в печень и нисходящую часть двенадцатиперстной кишки. Такие опухоли, если признаются резектабельными, однозначно требуют выполнения расширенной холецистэктомии и радикальной резекции.
(Справа) На аксиальной КТ с контрастным усилением визуализируется объемное образование в ямке желчного пузыря, прорастающее в печень. Во многих случаях, в том числе и в этом, место происхождения опухоли сложно определить.
3. КТ признаки рака желчного пузыря:
• Точность КТ в диагностике рака желчного пузыря колеблется от 84% до 92%
• Внутрипросветное полиповидное образование желчного пузыря (приблизительно в 20% случаев), неправильное (ограниченное или диффузное) утолщение стенки желчного пузыря (20-30% случаев), полное замещение желчного пузыря опухолью (2/3 случаев):
о В случае если образование заполняет желчный пузырь и прорастает в печень, его становится сложно отличить от первичной опухоли печени
о При инвазии ворот печени новообразование желчного пузыря сложно дифференцировать с опухолью Клацкина (холангиокарциномой)
о Если рак желчного пузыря проявляется утолщением стенки, особенно, диффузным, его сложно дифференцировать с хроническим холециститом; необходимо обращать внимание на неравномерное утолщение стенки, наличие метастазов и увеличенных локальных и регионарных лимфоузлов:
- Утолщенная стенка желчного пузыря при контрастировании выглядит «двухслойной»: наружный слой не накапливает контраст и остается гиподенсным, в то время как плотность внутреннего слоя увеличивается (гиперемия)
- Может содержать кальцинаты (возможно, конкременты) и кистозный компонент (что характерно преимущественно для муцинозных опухолей)
• Часто приводит к инвазии печени и поражает структуры в области ее ворот
• Во многих случаях опухоль приводит к массивной лимфадено-патии ворот печени и увеличению парааортальных лимфатических узлов
• Чаще всего метастазирует в печень (контактным путем или по кровеносным сосудам) и брюшину (обычно происходит поражение сальника в верхнем правом квадранте)
• Могут обнаруживаться камни с включениями извести или «фарфоровый» желчный пузырь
4. МРТ признаки рака желчного пузыря:
• МР-признаки, отражающие морфологию опухоли, идентичны таковым при КТ
• Рак желчного пузыря обычно характеризуется гипоинтенсивным сигналом на Т1 ВИ, сигналом от промежуточной до высокой интенсивности на Т2 ВИ, и не накапливает контраст на Т1 ВИ с контрастным усилением
• МРТ имеет значение в определении стадии Т; чувствительность метода в обнаружении инвазии печени на ранних стадиях слегка выше по сравнению с КТ
• В злокачественных опухолях желчного пузыря часто обнаруживается рестрикция диффузии
5. УЗИ признаки рака желчного пузыря:
• Асимметричное утолщение стенки желчного пузыря или дискретное полиповидное образование желчного пузыря средней эхогенности, неоднородной структуры:
о Образование может полностью замещать желчный пузырь, затрудняя определение места происхождения опухоли
о Часто обнаруживается инвазия печени; стенка желчного пузыря, которая в норме является эхогенной и отделяет опухоль от печени, не визуализируется
• Опухоль не должна смещаться при изменении положения пациента
• Сочетается с желчными камнями и «фарфоровым» желчным пузырем
• При цветовой допплерографии в опухоли обнаруживается кровоток:
о Но и отсутствие кровотока не позволяет исключить злокачественный процесс при наличии подозрительного утолщения стенки или объемного образования
6. Радионуклидная диагностика:
• Гепатобилиарная сцинтиграфия: отсутствие заполнения желчного пузыря может имитировать холецистит
• ПЭТ/КТ: в большинстве случаев рак желчного пузыря накапливает ФДГ, но роль этого метода в оценке изменений перед оперативным вмешательством остается не до конца изученной:
о Позволяет выявить скрытые метастазы, что приводит к изменению тактики ведения приблизительно в 20% случаев
7. Рекомендации по визуализации:
• Лучший диагностический метод:
о УЗИ, КТ с контрастным усилением, МРТ
(Слева) На аксиальной КТ с контрастным усилением определяется распространенное круговое утолщение стенки желчного пузыря, которое проспективно было расценено как проявление ксантогранулематозного холецистита. Тем не менее, во время оперативного вмешательства обнаружился рак желчного пузыря.
(Справа) На сонограмме визуализируется объемное образование в ямке желчного пузыря и конкрементдающий акустическую тень. Образование не отделено от прилежащих отделов печени. На КТ (томограммы не продемонстрированы) была обнаружена локальная инвазия рака желчного пузыря в центральные отделы печени.
1. Осложненный или хронический холецистит:
• Сокращенный, гиперемированный желчный пузырь с утолщенной стенкой, в котором часто обнаруживаются конкременты, возможно, в сочетании с перипузырным абсцессом
• Может быть ошибочно принят за рак желчного пузыря при лучевых методах визуализации
2. Ксантогранулематозный холецистит:
• Редкий воспалительный процесс желчного пузыря, характеризующийся накоплением макрофагов, нагруженных липидами, и разрастанием фиброзной ткани
• Для дифференциальной диагностики с карциномой желчного пузыря требуется гистологическое исследование
3. Метастазы в желчном пузыре/ямке желчного пузыря:
• Меланома может напрямую метастазировать в слизистую оболочку желчного пузыря; метастазы меланомы выглядят как внутрипросветное объемное образование или утолщение стенки желчного пузыря на ограниченном участке
• Вторичное поражение (инвазия) желчного пузыря может быть обусловлено гепатоцеллюлярным раком и другими опухолями печени
• Некоторые опухоли, особенно злокачественные новообразования ЖКТ и лимфома, могут метастазировать в лимфатические узлы ворот печени, имитируя тем самым картину метастазов рака желчного пузыря
4. Полип желчного пузыря:
• Фиксированное объемное образование в слизистой оболочке желчного пузыря, умеренно эхогенное, в котором может обнаруживаться кровоток при допплерографии
• Риск злокачественности прямо пропорционален размеру полипа: большинство полипов размером меньше одного сантиметра характеризуются низким риском злокачественности
5. Аденомиоматоз:
• Ограниченное или диффузное утолщение стенки желчного пузыря с артефактом типа «хвоста кометы»
• Редко может выглядеть как дискретное объемное образование в области дна желчного пузыря
(Слева) На аксиальной КТ с контрастным усилением определяется выраженное неравномерное утолщение стенки желчного пузыря, непосредственная инвазия печени, а также перипанкреатическая/портокавальная и забрюшинная лимфаденопатия. Увеличение лимфатических узлов этих групп является типичным проявлением рака желчного пузыря.
(Справа) На аксиальной КТ с контрастным усилением визуализируется большое гиподенсное образование в печени. Это образование может быть опухолью печени, однако желчный камень в его центре и невозможность визуализации желчного пузыря позволяют предположить, что образование представляет собой рак желчного пузыря с инвазией печени.
1. Общая характеристика:
• Этиология:
о Факторы риска связаны в основном с хроническим воспалительным процессом: холелитиаз, хронический холецистит, хроническая сальмонеллезная инфекция, «фарфоровый» желчный пузырь, полипы желчного пузыря, аномалии панкреатобилиарного соустья, наблюдаемые при кистах холедоха, ожирение:
- В 70-90% рак желчного пузыря сочетается с холелитиазом:
Риск рака желчного пузыря ↑ с увеличением размеров конкрементов (при конкрементах > 3 см риск развития рака 10 х) и длительности желчнокаменной болезни
- Выраженность связи между «фарфоровым» желчным пузырем и раком желчного пузыря является спорной; риск рака выше, если стенка желчного пузыря содержит отдельные кальцинаты неправильной формы
- Полипы размером > 2 см ассоциированы с наибольшим риском рака желчного пузыря
- Аномалии панкреатобилиарного соустья (впадение ППЖ непосредственно в ОЖП) увеличивают риск развития рака желчного пузыря даже при отсутствии кист холедоха:
Самый высокий риск развития рака желчного пузыря выявлен среди населения стран Азии
• Генетические нарушения:
о Последовательность «аденома-карцинома» при раке желчного пузыря прослеживается хуже, чем при раке толстой кишки
- В развитии опухоли могут также играть роль мутации генов KRAS и CTNNB1, возможна семейная предрасположенность
• Сопутствующие патологические изменения:
о Язвенный колит, редко - болезнь Крона
о Первичный склерозирующий холангит
о Семейный полипоз толстой кишки
2. Стадирование, градации и классификация рака желчного пузыря:
• Стадирование по Невину (Nevin):
о Стадия I: рак, ограниченной слизистой оболочкой
о Стадия II: поражение слизистой и мышечной оболочки
о Стадия III: поражение серозной оболочки
о Стадия IV: поражение всех слоев стенки и лимфоузлов пузырного протока
о Стадия V: инвазия печени, метастазы в отдаленных органах, лимфоузлах
• Стадирование по TNM:
о Предпочтительная система стадирования: точнее соотносится с прогнозом, особенно стадия Т (лучшая корреляция с прогнозом и лечением)
о Имеет место выраженная взаимосвязь между стадией Т и метастазами в отдаленные органы и лимфатические узлы
о Опухоли на стадии Т1 ограничены собственной пластинкой или мышечным слоем стенки желчного пузыря
о Т2: распространение опухоли в околомышечную соединительную ткань (но не в серозную оболочку)
о Т3: выход опухоли за пределы стенки желчного пузыря и распространение в серозную оболочку, печень и другие органы, расположенные поблизости
о Т4: инвазия главного ствола воротной вены, печеночной артерии или двух органов (структур) за пределами печени
3. Микроскопия:
• В 90% случаев опухоль желчного пузыря - аденокарцинома
• Реже встречаются плоскоклеточный рак, аденосквамозный рак, мелкоклеточный рак, лимфома, саркома
1. Проявления:
• Наиболее частые признаки/симптомы:
о У большинства пациентов какой-либо симптоматики не возникает, а опухоль обнаруживается случайно при патоморфологическом исследовании после холецистэктомии, выполненной по поводу желчнокаменной болезни или холецистита
- До 50% рака желчного пузыря выявлено случайно
о Могут отмечаться следующие симптомы: боль в правом подреберье, отсутствие аппетита, тошнота, рвота, снижение веса тела, желтуха
• Клинический профиль:
о Повышение уровня ракового эмбрионального антигена и СА 19-9 (недостаточно чувствительный и специфичный признак)
о Повышение уровня билирубина и щелочной фосфатазы при билиарной обструкции
2. Демография:
• Возраст:
о Обычно наблюдается у пожилых (средний возраст 65 лет)
• Пол:
о М:Ж= 1:3
• Эпидемиология:
о Распространенность рака желчного пузыря варьирует в широких пределах в зависимости от местности (страны, континента) и соответствует распространенности холелитиаза и инфекций билиарного тракта:
- Самая высокая заболеваемость в Южной Америке и Азии
о Является наиболее часто встречающейся злокачественной опухолью билиарного тракта и шестой по распространенности раковой опухолью желудочно-кишечного тракта:
- Заболеваемость: 1-2 случая на сто тысяч человек
- 6500 летальных исходов в год (в США)
- Встречается в девять раз чаще по сравнению с холангио-карциномой внепеченочных желчных протоков
3. Течение и прогноз:
• Контактное метастазирование в печень, метастазирование в лимфоузлы ворот печени и парааортальные лимфоузлы, гематогенное распространение в печень и брюшину
• Прогноз крайне неблагоприятен: пятилетняя выживаемость - 4%:
о У 75% пациентов на момент установления диагноза имеются метастазы
о Средняя выживаемость на стадиях I-III составляет 12 месяцев
о Средняя выживаемость на стадии IV- б месяцев
4. Лечение:
• Опухоль на стадии I или II (Т1-Т2, N0, М0) можно удалить хирургически и тем самым добиться излечения, опухоль на стадии III (Т3 или Т1-Т2, N1) обычно (но не всегда) нерезектабельна; опухоли на стадии IV (Т4 или N2 или М1) практически всегда нерезектабельны
• Стадия Т является определяющей в выборе операции:
о Т1: простая холецистэктомия
о Т2: расширенная холецистэктомия (удаление желчного пузыря и участков печени вокруг ямки желчного пузыря)
- Если опухоль выявляется случайно, необходима повторная операция для оценки остаточной опухоли (Т2 и Т3)
о Т3 и Т4: расширенная холецистэктомия ± последующая резекция (печени, толстой кишки и др.) при местной инвазии
• При местной инвазии/метастазах опухоль считается нерезектабельной, лечение заключается в стентировании (при папиллярной или билиарной обструкции) и системной химиотерапии
е) Диагностическая памятка. Следует учесть:
• При крупном образовании, замещающем желчный пузырь и прорастающим печень, следует заподозрить рак желчного пузыря
• Увеличение лимфоузлов ворот печени и парааортальных лимфатических узлов или канцероматоз, особенно в правом верхнем квадранте, также позволяют предположить рак желчного пузыря
Рак желчного пузыря
Рак желчного пузыря – злокачественная опухоль (чаще аденокарцинома или плоскоклеточный рак) тканей желчного пузыря. Рак желчного пузыря протекает с болями в правом подреберье, тошнотой, рвотой, потерей массы тела, желтухой. При диагностике рака желчного пузыря учитываются данные УЗИ, пункции желчного пузыря, холецистографии, КТ, МРТ, РХПГ, диагностической лапароскопии. С целью радикального лечения рака желчного пузыря необходимо проведение холецистэктомии, резекции правой доли печени, иногда – панкреатодуоденэктомии.
Общие сведения
Рак желчного пузыря встречается в 2-8% наблюдений. В гастроэнтерологии, среди злокачественных новообразований органов ЖКТ, рак желчного пузыря занимает пятое место. Опухолевый процесс в желчном пузыре выявляется преимущественно у женщин старше 50 лет. По морфологическому типу первичный рак желчного пузыря в 70-80% представлен аденокарциномой различной дифференцировки, в остальных – плоскоклеточным или папиллярным раком.
Опухолевый рост обычно начинается в области дна пузыря или его шейки; в дальнейшем распространяется на холедох и пузырный проток, печень, прилежащие анатомические структуры (желудок, двенадцатиперстную кишку, толстый кишечник). Рак желчного пузыря часто сочетается с раком внепеченочных желчных путей. Метастазирование рака желчного пузыря чаще всего происходит в регионарные лимфоузлы, печень, брюшину, сальник, яичники, плевру.
Причины
Две трети случаев рака желчного пузыря развивается на фоне длительного предшествующего течения желчнокаменной болезни или хронического холецистита. Наиболее часто опухоль возникает в кальцифицированном желчном пузыре. Считается, что канцерогенезу способствует травмирование слизистого слоя пузыря перемещающимися желчными камнями.
К фоновым заболеваниям, предрасполагающим к возникновению рака желчного пузыря, относят полипы и кисты желчного пузыря, кальциноз, сальмонеллез, хеликобактерную инфекцию. В группу повышенного риска по развитию рака желчного пузыря входят курильщики, люди, страдающие ожирением, злоупотребляющие алкоголем, контактирующие с химическими канцерогенами, питающиеся преимущественно жирной и жареной пищей.
Классификация
Клиническая классификация по системе TNM выделяет следующие стадии рака желчного пузыря.
- Tis – преинвазивный рак желчного пузыря
- Т1 – прорастание опухолью слизистого (Т1а) или мышечного слоя (T1b) стенки желчного пузыря
- Т2 – инвазия стенки желчного пузыря вплоть до серозного слоя; инфильтрация в печень отсутствует
- ТЗ – прорастание опухолью серозной оболочки с распространением на висцеральную брюшину или печень (глубина инвазии до 2 см)
- Т4 – инвазия в печень на глубину более 2 см либо прорастание в другие органы (желудок, 12-перстную кишку, ободочную кишку, сальник, поджелудочную железу, внепеченочные желчные пути).
- N0 - метастатическое поражение регионарных лимфоузлов не определяется
- N1 – имеется поражение лимфатических узлов общего и околопузырного желчного протока либо ворот печени
- N2 – метастазы в лимфоузлы 12-перстной кишки, головки поджелудочной железы, воротной вены, верхней мезентериальной или чревной артерий.
- М0 - отдаленные метастазы не выявляются
- M1 - определяются отдаленные метастазы рака желчного пузыря.
Симптомы рака желчного пузыря
На ранних этапах рак желчного пузыря развивается бессимптомно. Чаще всего местнораспространенный рак желчного пузыря является случайной гистологической находкой при холецистэктомии по поводу калькулезного холецистита.
По мере увеличения образования появляются малоспецифические проявления: слабость, снижение аппетита, периодически возникающая тупая боль в правом подреберье и эпигастрии, похудание, повышение температуры тела до субфебрильных значений. В дальнейшем присоединяется желтуха, тошнота, рвота, кожный зуд, изменяется окраска кала (светлеет) и мочи (темнеет). При закупорке опухолью желчных протоков возникает водянка или эмпиема желчного пузыря, холангит, вторичный билиарный цирроз печени.
Вовлечение печени в опухолевый процесс сопровождается нарастанием признаков печеночной недостаточности - вялости, адинамии, замедления психических реакций. В поздних стадиях рака желчного пузыря у пациентов выявляется канцероматоз брюшины, асцит, кахексия. В редких случаях клиника рака желчного пузыря разворачивается молниеносно и протекает с явлениями тяжелейшей интоксикации, сепсиса.
Диагностика
Ввиду длительной бессимптомности рака желчного пузыря и малоспецифичности его проявлений до 70% случаев заболевания диагностируются уже в поздних неоперабельных стадиях. При пальпации живота определяется гепатомегалия, увеличенный желчный пузырь, спленомегалия, иногда - инфильтрат в брюшной полости. Характерными изменениями биохимических проб служат повышение значений билирубина крови, трансаминаз, уровня щелочной фосфатазы. Специфическим лабораторным тестом на рак желчного пузыря является определение в крови маркера - ракового антигена 19-9 (СА 19-9).
УЗИ печени и желчного пузыря выявляет увеличение размеров органов, утолщение и неравномерную плотность стенок пузыря, дополнительные эхо-сигналы в его просвете и т. д. При первичном раке желчного пузыря в печени могут определяться метастазы. В сомнительных случаях прибегают к прицельной чрескожной биопсии желчного пузыря или биопсии печени с последующей морфологической верификацией материала. Для выяснения заинтересованности других органов выполняется расширенное УЗИ брюшной полости.
С целью уточняющей инструментальной диагностики может применяться холецистография, чрескожная чреспеченочная холангиография, ретроградная холангиопанкреатография, КТ и МРТ, холесцинтиграфия. С целью определения операбельности рака желчного пузыря в ряде случаев показано проведение диагностической лапароскопии.
Лечение рака желчного пузыря
Радикальное лечение рака желчного пузыря предполагает раннее хирургическое вмешательство. При местнораспространенном раке желчного пузыря (Т1-Т2) адекватным объемом может служить простая или расширенная холецистэктомия. При необходимости удаления желчных протоков производится наложение гепатикоеюноанастамоза. При стадии Т3 объем оперативного вмешательства будет включать холецистэктомию, резекцию правой доли печени, по показаниям - панкреатодуоденэктомию.
В случае неоперабельного рака желчного пузыря проводятся паллиативные вмешательства, направленные на уменьшение желтухи. Они могут включать реканализацию протоков (эндоскопическое стентирование), наложение холецистодигестивных анастомозов, наложение наружного желчного свища путем чреспеченочной пункции и др. После хирургических вмешательств, а также при нерезектабельном раке желчного пузыря применяется лучевая и химиотерапия.
Прогноз и профилактика рака желчного пузыря
Отдаленный прогноз при раке желчного пузыря в целом неблагоприятен, поскольку заболевание в большинстве случаев диагностируется довольно поздно. Неблагоприятный исход наблюдается при выявлении отдаленных метастазов, невозможности радикального удаления опухоли. Результаты выживаемости после радикальных вмешательств противоречивы: имеются данные о 5-летней выживаемости 12-40% пациентов.
Профилактикой рака желчного пузыря является устранение и ослабление действия факторов риска: своевременное лечение ЖКБ, отказ от нездоровых привычек и питания, достаточная физическая активность, поддержание оптимального веса и др.
Дренирование желчного пузыря и желчных протоков
Сдавление желчевыводящих путей злокачественными новообразованиями приводит к развитию механической желтухи. У пациентов повышается уровень билирубина, развивается интоксикация. Онкологи выполняют дренирование желчных протоков при механической желтухе. В Юсуповской больнице работают профессора и врачи высшей категории. Дренирование желчных путей выполняют ведущие онкологи. Все сложные случаи заболевания обсуждают на заседании экспертного совета.
Дренирование желчевыводящих протоков выполняется с целью создания анастомоза между желчными протоками и тонкой кишкой. Оперативное вмешательство позволяет продлить жизнь пациентов, страдающих раком желчного пузыря или печени. Онкологи выполняют дренирование желчного пузыря у пациентов с новообразованиями пузыря и желчных протоков, опухолями в области большого дуоденального сосочка, раком головки поджелудочной железы.
Различают следующие виды дренирования желчных протоков:
- наружное – отток желчи происходит по специально установленному внешнему приёмнику;
- наружно-внутреннее – большая часть желчи попадает в кишку, протекая по ближнему каналу, а меньшая собирается в расположенном снаружи приёмнике;
- внутреннее дренирование – требует эндопротезирования (билиарный дренаж применяют в качестве паллиативного метода лечения неоперабельного рака).
Онкологи Юсуповской больницы индивидуально подходят к выбору метода дренирования желчных протоков при механической желтухе.
Методы дренирования желчных путей
Онкологи предпочитают выполнять у пациентов с механической желтухой опухолевого происхождения наружновнутреннее или, при наличии технических возможностей, наружное дренирование желчных протоков. Оба метода достаточно эффективны при предоперационной подготовке к радикальному оперативному вмешательству или в качестве окончательного метода лечения. Их преимуществом является:
- постоянный контроль поступления желчи;
- возможность активного удаления из желчных протоков крови, гноя, сгустков;
- промывание протоков асептическими растворами;
- динамическое рентгенологическое наблюдение за нахождением дренажной трубки.
В отличие от наружновнутреннего дренирования, по наружному дренажу желчного пузыря желчь полностью поступает наружу. Недостатком наружного дренирования желчных протоков по сравнению с наружновнутренним является полное поступление желчи по дренажу наружу. Для компенсации жизненно важных веществ, которые содержатся в желчи, пациенты вынуждены пить собственную желчь или медицинский персонал вводит её через назогастральный дренаж. При наружновнутреннем дренаже отдалённый конец трубки находится дальше места сужения и большая часть желчи поступает непосредственно в кишку. Сохраняется возможность контролировать проходимость и промывать дренаж, заменить внутренним транспапиллярным эндопротезом.
Внутреннее эндопротезирование желчных протоков выполняют после ликвидации желтухи. Это завершающий этап лечения неоперабельных пациентов. Для успешного выполнения наружной или наружновнутренней холангиостомии онкологи используют набор специальных инструментов: проволочные проводники, специальные пункционные иглы, бужи и катетеры.
Под местным обезболиванием с помощью иглы Шиба хирург туго заполняет контрастным веществом желчные протоки. Длинной иглой диаметром 1,5-1,7 мм осуществляет пункцию одного из сегментарных протоков. Затем по ней проводит проволочный проводник. Конец проводника проводят дальше сужения, по нему выполняют расширение суженного места бужами и устанавливают дренажную трубку. Её фиксируют к коже и промывают желчные протоки стерильными растворами.
Этот метод дренирования имеет недостатки: существует угроза подтекания желчи и крови в брюшную полость в момент извлечения иглы, при проведении проводника или бужировании канала. Кроме того, с этим осложнением можно столкнуться, если наружный диаметр иглы больше наружного диаметра проводника. Для того чтобы уменьшить число осложнений, связанных с пункцией печени, онкологи используют методику установки холангиостомы с помощью стилет-катетера.
Эндоскопический метод
При помощи эндоскопа врачи выполняют назобилиарное дренирование желчевыводящих путей. Показания к эндоскопическому дренированию желчных путей являются:
- механическая желтуха, вызванная злокачественными и доброкачественными новообразованиями;
- острый гнойный холангит;
- наружные желчные свищи;
- повреждение стенок внепеченочных протоков, ретродуоденальные прободения;
- острый холецистит.
Противопоказания к эндоскопическому дренированию отсутствуют за исключением тех случаев, когда трубку для дренирования желчных путей невозможно провести через область опухолевого сужения. Эндоскопический набор для дренирования желчных путей через нос включает:
- проволочный проводник;
- дренажи разнообразной формы;
- соединительную трубку для собирания желчи и промывания дренажа;
- носовую трубку, зажим и шпатель.
Операция эндоскопического дренирования желчных путей включает следующие этапы:
- холангиографию для определения уровня и места установки дренажа;
- введение дренажа с металлическим направителем-проводником;
- извлечение проводника и эндоскопа;
- контрольную холангиографию;
- оценку позиции дренажа;
- перевод дренажа изо рта в нос и фиксацию на голове.
После использования эндоскопического метода дренирования желчных протоков осложнения не развиваются. Они могут возникнуть по причине прогрессирования болезни.
Дренаж после удаления желчного пузыря
После холецистэктомии хирурги часто устанавливают дренаж желчного пузыря. Показаниями к холецистэктомии являются:
- желчекаменная болезнь;
- острый холецистит;
- карцинома желчного пузыря.
Операцию выполняют лапаротомным или лапароскопическим методом. Дренажи из брюшной полости после открытой холецистэктомии удаляют на восьмой день, а у ослабленных и онкологических больных – на двенадцатый день. Для того чтобы не воспалилась кожа вокруг дренажа, желчь отводят в специальный сосуд. Кожные покровы в окружности раны смазывают цинковой мазью или пастой Лассара. Меняют дренажи не ранее двенадцатого послеоперационного дня. При этом проводят фистулографию через дренаж для того чтобы убедиться в свободной проходимости желчных протоков. Удаление дренажей после холецистэктомии производят не четырнадцатого дня, а при дренировании желчных протоков – не ранее двадцать первого дня после удаления желчного пузыря.
Запишитесь на приём, позвонив по телефону. Врачи Юсуповской больницы применяют различные методики дренирования желчных протоков при механической желтухе. Медицинский персонал осуществляет уход за дренажом желчного пузыря и желчных путей.
Читайте также:
- Перелом суставной ямки лопатки. Диагностика и лечение
- Лечение отравлений растениями
- Проводка и изготовление срезов лимфатических узлов. Окрашивание срезов лимфатических узлов.
- Верапамил и дилтиазем в лечении гипертензии. Эффективность антагонистов кальция
- Особенности возбудителя туберкулеза. Изменчивость палочки Коха
