Методы обследования тромбоза почечной артерии трансплантата почки
Добавил пользователь Валентин П. Обновлено: 22.01.2026
Методы обследования тромбоза почечной артерии трансплантата почки
а) Терминология:
1. Аббревиатура:
• Тромбоз почечной артерии трансплантата (ТПАТ)
2. Определения:
• Окклюзия почечной артерии трансплантата в результате тромбоза
б) Визуализация:
1. Общая характеристика:
• Важнейшие диагностические критерии:
о Отсутствие кровотока в почечной артерии
о Отсутствие цветового потока в трансплантате почки
• Локализация:
о Главная артерия или дистальная ветвь
о Возможно поражение добавочной почечной артерии с развитием сегментарной ишемии
о Важно знать хирургическую анатомию сосудов:
- Одна или несколько почечных артерий
- Чаще выполняется анастомозирование конца артерии трансплантата в бок наружной подвздошной артерии
- Участок донорской аорты (с одной или несколькими почечными артериями) в бок наружной подвздошной артерии
- Промежуточный венозный трансплантат (кондуит)
- Конец артерии трансплантата в конец внутренней подвздошной артерии, общей подвздошной артерии или аорты; встречается реже
2. УЗИ при тромбозе почечной артерии трансплантата почки:
• Серошкальное ультразвуковое исследование:
о Увеличенный гипоэхогенный трансплантат
о Периферические клиновидные гипоэхогенные очаги
• Цветовая допплерография:
о Отсутствие визуализации всей почечной артерии и вены трансплантата:
- Полное отсутствие перфузии паренхимы при цветовой или энергетической допплерографии
- Периферические сегментарные клиновидные очаги сниженного цветового тока при окклюзии добавочных или дистальных артерий
о Тромбоз дистального отдела артерии с проходимыми проксимальными отделов (прогрессирование до распространенного тромбоза)
• Спектральная допплерография:
о Отсутствие допплерографического сигнала при полной окклюзии
о Сниженные спектрограммы в участках ишемии (коллатеральный кровоток)
о Отсутствие венозного кровотока
3. Рекомендации по визуализации:
• Важнейшие методы визуализации:
о УЗИ - метод выбора визуализации осложнений трансплантации почек
• Рекомендации по исследованию:
о Оптимизируйте настройки при цветовой и спектральной допплерографии для медленного потока
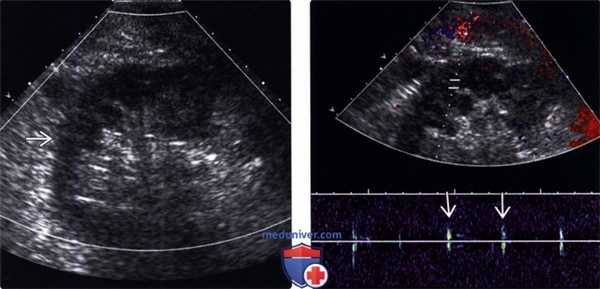
(Левый) На продольном УЗ срезе с цветовой допплерографией в первые сутки после трансплантации почки не визуализируется цветовой поток в трансплантате вследствие раннего тромбоза у пациента с гиперкоагуляцией.
(Правый) На продольном УЗ срезе с импульсно-волновой допплерографией у этого же пациента отсутствует артериальный поток в трансплантате. Шумы проводились к почке.
в) Дифференциальная диагностика тромбоза почечной артерии трансплантата почки:
1. Тромбоз почечной вены трансплантата:
• Многие черты совпадают, однако диастолическая артериальная регургитация наблюдается уже на ранних стадиях тромбоза почечной вены
2. Острое отторжение/острый тубулярный некроз:
• Значительное снижение кровотока в почечной паренхиме с высоким индексом резистентности или реверсивным диастолическим потоком
3. Сверхострое отторжение:
• Обычно возникает во время операции или в раннем периоде, и сопровождается тромбозом трансплантата
г) Патология:
1. Общая характеристика:
• Этиология:
о Ранний послеоперационный период:
- Хирургическая техника: кинкинг, перекрут или расслоение почечной артерии, повреждение подвздошной артерии, тромбоэмболия
- Гиперкоагуляционные состояния, гипотензия
- Преднамеренное или непреднамеренное лигирование мелких добавочных артерий
- Поворот трансплантата
о Поздние: тяжелое отторжение
2. Макроскопические и хирургические особенности:
• Инфаркт почки
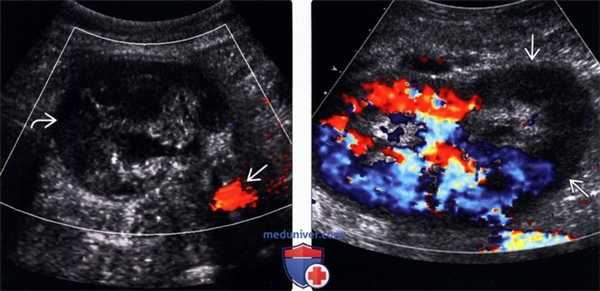
(Левый) На поперечном УЗ срезе с цветовой допплерографией тромбированного трансплантата почки после недавней операции визуализируется отекшая почка с отсутствием внутреннего цветового потока. Подвздошная артерия проходима.
(Правый) На продольном УЗ срезе с цветовой допплерографией визуализируется трансплантат почки с сегментарной ишемией нижнего полюса вследствие тромбоза добавочной почечной артерии. В нижней половине трансплантата отсутствует цветовой ток.
д) Клинические особенности:
1. Проявления тромбоза почечной артерии трансплантата почки:
• Основные симптомы:
о Острое начало олигурии, снижение функции, боль и отек трансплантата
2. Эпидемиология:
о Редко (<1%)
3. Течение и прогноз:
• Прогноз неблагоприятный, при тромбировании главной почечной артерии обычно происходит потеря трансплантата
• Тромбоз добавочной или сегментарной почечной артерии: ишемия с последующей атрофией
4. Лечение тромбоза почечной артерии трансплантата почки:
• Нефрэктомия трансплантата
• Тромбэктомия или тромболизис эффективны редко и только при ранней диагностике
е) Диагностическая памятка:
1. Следует учесть:
• Тяжелое острое отторжение или тубулярный некроз могут вызывать распространенный тромбоз мелких сосудов, приводящий к инфаркту и имитирующий ТПАТ
2. Советы по интерпретации изображений:
• Экстренная диагностика требует быстрого междисциплинарного взаимодействия
ж) Список использованной литературы:
1. Rodgers SK et al: Ultrasonographic evaluation of the renal transplant. Radiol Clin North Am. 52(6):1307-24, 2014
2. Low G et al: Imaging of vascular complications and their consequences following transplantation in the abdomen. Radiographics. 33(3):633-52, 2013
3. Eufrasio Pet al: Surgical complications in 2000 renal transplants. Transplant Proc. 43(1):142-4, 2011
Отторжение почечного трансплантата ( Отторжение пересаженной почки )
Отторжение почечного трансплантата — это иммунная реакция организма реципиента на чужеродные антигены донорской почки. При остром течении проявляется гриппоподобным синдромом, олигоанурией, уплотнением и болезненностью пересаженного органа, артериальной гипертензией. Хроническое отторжение до появления ХПН обычно определяется только лабораторно. Патология диагностируется при помощи лабораторных анализов, УЗИ, УЗДГ, пункционной биопсии трансплантата. В ходе лечения применяют пульс-курсы кортикостероидов, противотимоцитарные глобулины, плазмаферез, плазмообмен. В тяжелых случаях требуется нефротрансплантатэктомия, ЗПТ, повторная трансплантация почки.
МКБ-10
Общие сведения
Пересадка почки — самая распространенная трансплантологическая операция, в проведении которой нуждается не менее 40 пациентов с ХПН на 1 млн. населения, однако дефицит донорских органов не позволяет удовлетворить эту потребность. Ситуация усугубляется риском потери пересаженного органа из-за различия антигенных структур реципиента и донора.
Причины
В основе патологического процесса лежит иммунный ответ организма на антигены донорского органа. Поскольку абсолютная антигенная совместимость тканей существует только у однояйцевых близнецов, во всех остальных случаях аллотрансплантации наблюдается повреждение элементов пересаженной почки факторами иммунитета. В современной урологии, нефрологии, трансплантологии определены следующие причины отторжения нефротрансплантата:
- Несовместимость тканей донора и реципиента. Еще до проведения трансплантации в организме реципиента могут присутствовать антитела к тканям донора. Индикаторами риска отторжения являются AB0-несовместимость, тканевая несовместимость, определяемая методом HLA-типирования, пресенсибилизация реципиента: титр предсуществующих антител (PRA) выше 30, наличие донор-специфических антител (DSA), повторная трансплантация.
- Повышенная иммуногенность трансплантата. Вероятность отторжения увеличивается при наличии изменений из-за неправильной консервации или длительной транспортировки донорской почки, полученной от трупа. Фактором риска считается период холодовой ишемии дольше 24 часов. Повышение иммуногенности связано с деструкцией тканей и высвобождением антигенов. Зачастую в таких случаях отмечается отсроченная реакция пересаженного органа.
- Некорректная иммуносупрессорная терапия. Важным условием приживления трансплантированной почки является превентивная иммуносупрессия при выявлении несовместимости тканей и прием иммунодепрессивных препаратов после операции. Кризы отторжения чаще возникают при ведении пациента без назначения индукционного агента, использовании циклоспорин-азатиопринового протокола (вместо такролимус-мофетилового) или протокола без стероидов.
Факторами риска считаются пожилой возраст донора почки, молодой возраст реципиента и его принадлежность к этническим афроамериканцам, отсроченное функционирование почечного трансплантата. Возникновение первого эпизода отторжения повышает вероятность повторных кризисов. Предпосылками к гиперергическому иммунному эффекту являются наличие аутоиммунной и атопической патологии, склонность к аллергическим реакциям.
Патогенез
Механизм отторжения почечного трансплантата основан на развитии реакций гуморального и клеточного иммунитета. При сверхострых и ускоренных кризах чужеродные антигенные структуры подвергаются атаке уже существующих антител, которые путем комплимент-зависимого лизиса повреждают капиллярный эндотелий нефронов пересаженной почки. Возможно быстрое развитие иммунокомплексного воспаления с осаждением в тканях почечного трансплантата комплексов антиген-антитело и активацией системы комплимента. Результатом ответа становятся гемокоагуляционные нарушения с тромбированием сосудов почечного аллотрансплантата, прекращением кровотока и отмиранием тканей вследствие ишемии.
Ключевую роль в развитии острой трансплантационной иммунной реакции играет Т-клеточный ответ. После распознавания донорских HLA-антигенов лимфоцитами реципиента возникает прямой быстрый эффект в виде созревания специфических Т-киллеров, разрушающих чужеродные клетки, и более поздняя дифференциация B-лимфоцитов в плазматические клетки, секретирующие иммуноглобулины. Вначале происходит очаговая клеточная инфильтрация почечного трансплантата лимфоцитами и плазмоцитами, в последующем пересаженный орган тотально инфильтрируется зрелыми лимфоцитарными клетками, на завершающем этапе отторжения в воспалительном процессе участвуют сегментоядерные клетки и макрофаги.
Патогенез хронического отторжения представлен гуморальной иммунной реакцией, при которой циркулирующие антитела реципиента связываются с HLA-антигенами донорских тканей. В воспалительный процесс вовлекаются преимущественно артерии, артериолы, капилляры клубочков и канальцев трансплантата, эндотелий которых подвергается альтерации с последующей постепенной облитерацией просвета. Возникающая ишемия приводит к отмиранию функциональной ткани почки, ее замещению соединительнотканными фиброзными волокнами, прогрессированию почечной недостаточности.
Классификация
Критериями для систематизации вариантов отторжения почки-трансплантата служат сроки возникновения и патогенетические особенности иммунного ответа. По скорости развития отторжение бывает сверхострым (происходящим на операционном столе или в первые часы после пересадки), ускоренным (спустя 12-72 часа после начала кровотока в пересаженном органе), острым (от 3 дней до 3 месяцев после операции), хроническим (развившимся по окончании острого периода). В международной морфологической классификации Banff-2007 нормальное приживление трансплантата определяется как реакция I типа, выделяются следующие сомнительные и патологические состояния:
- ТипII — антитело-опосредованные изменения. При отсутствии признаков активного отторжения сопровождается отложением Т-хелперов, наличием в сыворотке DSA. Иммунный ответ может проявляться острым канальцевым некрозом, поражением гломерулярных и перитубулярных капилляров, артериитом и фибриноидным некрозом.
- ТипIII— пограничные изменения. Служат маркером возможной Т-клеточной реакции отторжения. В биоптате почки отсутствуют признаки сосудистого поражения. У 7% пациентов выявляется тубулит без воспалительных изменений в интерстиции либо интерстициальное воспаление без значительного повреждения канальцев.
- ТипIV— Т-клеточно-опосредованное отторжение. Умеренное (1А) или тяжелое (1Б) тубулоинтерстициальное воспаление определяется у 51-52% реципиентов с отторжением трансплантата. В 10-11% случаев обнаруживается слабый, умеренный (2А) или тяжелый (2Б) артериит, в 1-2% — трансмуральный артериит, фибриноидный некроз.
II-IV типы реакций соответствуют сверхострым и острым расстройствам. Хроническое отторжение с атрофией канальцев и интерстициальным фиброзом отнесено к типу V. Тип VI включает другие изменения, возникающие при кризах отторжения почечного аллотрансплантата. Использование классификации Banff позволяет подобрать эффективную патогенетическую терапию иммунной реакции.
Симптомы
Клиника зависит от времени возникновения криза. При ускоренных и острых формах отторжения общее состояние ухудшается резко: нарастает слабость, общее недомогание, нарушается сон, возникают мышечные и суставные боли, при тяжелом течении обнаруживается кашель, тошнота, рвота, кожный зуд. Температура повышается до 38° С и более, отмечаются ознобы. Существенно, вплоть до полного прекращения мочевыделения, сокращается диурез.
В области почечного трансплантата определяется болезненное припухание или уплотнение. Повышается артериальное давление. Реакция позднего отторжения длительное время протекает бессимптомно и устанавливается преимущественно лабораторно. При значительном склерозировании паренхимы трансплантата могут наблюдаться быстрая утомляемость, снижение работоспособности, появление утренних отеков на лице, артериальная гипертензия, уменьшение объема суточной мочи.
Осложнения
Острая воспалительная деструкция или постепенное склерозирование паренхимы завершаются развитием почечной недостаточности и нарастанием признаков уремии. Интоксикация организма продуктами разрушения тканей трансплантата в сочетании с нарушением ренин-ангиотензиновой регуляции давления и коагулопатическими расстройствами может спровоцировать возникновение интоксикационного шока, ДВС-синдрома, тромбозов крупных сосудов (тромбоэмболии легочной артерии и др.), сердечной недостаточности с отеком легких, асцитом.
На фоне проводимой иммуносупрессорной терапии возможно усугубление иммунной реакции инфекционно-воспалительным процессом. Основными последствиями позднего синдрома отторжения являются стойкая артериальная гипертензия, анемия, остеопороз.
Диагностика
Диагностический поиск у пациентов с подозрением на отторжение почечного трансплантата направлен на верификацию иммуновоспалительного процесса. Проще диагностируются острые варианты трансплантологического кризиса, возникающие сразу либо в первые месяцы после операции. При хроническом синдроме отторжения в связи с отсутствием выраженной симптоматики требуется высокая диагностическая настороженность при оценке динамики лабораторных показателей. Рекомендованными методами обследования являются:
- Биохимический анализ крови. Признаками синдрома отторжения служат нарастание уровня креатинина, высокие концентрации мочевины, калия. Обычно увеличивается содержание лактатдегидрогеназы, С-реактивного белка. В пробе Реберга выявляется снижение скорости клубочковой фильтрации. Результаты исследования крови дополняют данными нефрологического комплекса.
- УЗИ трансплантата. При остром процессе пересаженная почка увеличена в размерах, чашечно-лоханочная система и мочеточник расширены. В паранефрии определяется выпот. Паренхима гипоэхогенна, характерен симптом «выделяющихся пирамид». Хроническое отторжение проявляется уменьшением размера почечного аллотрансплантата, гиперэхогенностью вследствие склероза.
- УЗДГ почечных сосудов. У пациента с острой реакцией снижается линейная скорость кровотока или обнаруживается его полное отсутствие. Индекс сопротивления превышает 0,7, выявляются аваскулярные зоны размерами более 0,3 см. Артериальный диастолический кровоток существенно уменьшен или отсутствует. При тяжелом отторжении возможен реверсивный кровоток в диастоле.
- Расширенное комплексное иммунологическое исследование. Позволяет определить отдельные субпопуляции лимфоцитов, их активность, содержание циркулирующих иммунных комплексов, иммуноглобулинов. Дополняется исследованием уровня комплемента и общим анализом крови, в котором отмечается лейкоцитоз (реже — лейкопения), эозинофилия, тромбоцитопения, ускорение СОЭ.
- Пункционная биопсия почечного трансплантата. Наиболее достоверный метод диагностики кризиса отторжения - биопсия почки. В полученном материале при остром воспалении обнаруживается инфильтрация лимфоцитами, плазматическими клетками, признаки поражения интимы сосудов. При позднем процессе выявляется тубулоинтерстициальный нефрит, фибропролиферативный эндартериит, гломерулосклероз.
Дополнительное проведение нефросцинтиграфии почечного трансплантата позволяет оценить функциональный резерв органа. Начавшийся эпизод ускоренного или острого отторжения дифференцируют с сохраняющейся отстроченной функцией нефротрансплантата, тромботической микроангиопатией, мочевым затеком, острым тубулонекрозом, другими хирургическими, сосудистыми, урологическими причинами дисфункции пересаженной почки. После исключения других видов почечной патологии проводят дифференциацию между острыми гуморальным и клеточным отторжениями.
При хроническом течении исключают возвратный гломерулонефрит, волчаночную нефропатию, пиелонефрит, полиомавирусное поражение почек, нефротоксичное действие ингибиторов кальциневрина. По назначению трансплантолога, врача-нефролога или уролога пациента консультирует анестезиолог-реаниматолог, гематолог, инфекционист, иммунолог, ревматолог.
Лечение отторжения почечного трансплантата
Врачебная тактика определяется клинико-морфологической формой трансплантационного криза. Диагноз сверхострого отторжения является основанием для проведения нефротрансплантатэктомии. При подозрении на ускоренную либо острую реакцию обеспечивается динамический мониторинг жизненных показателей, кислотно-щелочного состояния, водно-электролитного баланса, функциональной состоятельности почек. С учетом патогенеза патологического процесса назначают:
- При ускоренном отторжении. Требуется экстренная многокомпонентная антикризовая терапия. Для подавления иммунной реакции применяются кортикостероиды, антитимоцитарный глобулин, осуществляется плазмаферез. При отсутствии эффекта пораженный почечный трансплантат удаляется.
- При остром клеточном отторжении. Рекомендовано усиление или конверсия базовых иммуносупрессорных препаратов, пульс-терапия кортикостероидами, проведение 1-3 процедур плазмафереза или плазмообмена. При стероидной резистентности вводятся антитимоцитарные глобулины.
- При остром гуморальном отторжении. Назначается до 3-5 процедур плазмообмена или плазмафереза. После укороченной стероидной пульс-терапии и при гормональной резистентности показаны повторные курсы истощающих моноклональных и поликлональных антилимфоцитарных антител.
- При хроническом отторжении. Корректируется дозировка иммунодепрессивных средств, применяется пульс-терапия глюкокортикостероидами коротким курсом. Для снижения повышенного АД используются гипотензивные препараты. При нарастании ХПН возобновляется ЗПТ, возможна повторная трансплантация.
Прогноз и профилактика
Исход зависит от своевременности и адекватности терапии. Прогноз всегда считается серьезным. С помощью высокодозной пульс-терапии ГКС удается купировать до 75-80% эпизодов отторжения. Эффективное применение противотимоцитарных антител возможно при 5 и более первых трансплантационных кризах. Проведение повторных курсов истощающих антител обеспечивает сохранение почечного трансплантата у 40-50% реципиентов с острым гуморальным отторжением.
Для профилактики необходимо тщательное обследование реципиента на гистосовместимость с донором, выполнение предоперационной десенсибилизации при выявлении AB0-несовместимости, соблюдение правил забора органа, выбор подходящего режима индукционной и поддерживающей иммуносупрессорной терапии с периодическим биопсийным контролем состояния почечного трансплантата.
1. Причины дисфункции почечного трансплантата по данным нефробиопсии/ Дмитриев М.М.// 70-я Международная научно-практическая конференция студентов и молодых ученых «Актуальные проблемы современной медицины и фармации – 2016».
2. Подходы к лечению позднего острого и активного хронического отторжения почечного трансплантата: Диссертация/ Артюхина Л.Ю. – 2016.
4. Диагностика острой реакции отторжения почечного трансплантата на фоне отсутствия начальной функции: Автореферат диссертации/ Арзуманов С.В. – 2005.
Методы обследования тромбоза почечной вены трансплантата почки
а) Терминология:
1. Аббревиатура:
• Тромбоз почечной вены трансплантата (ТПВТ)
2. Определения:
• Окклюзия почечной вены трансплантата тромбом
1. Общая характеристика:
• Важнейшие диагностические критерии:
о Отсутствие кровотока в почечной вене
о Измененная спектрограмма почечной артерии с обратным диастолическим током
• Локализация:
о Весь сосуд
о Сегментарный тромб (редко диагностируется вовремя)
2. УЗИ при тромбозе почечной вены трансплантата почки:
• Серошкальное ультразвуковое исследование
о Увеличенная, отечная, гипоэхогенная почка вследствие обструкции венозного оттока
о Почечная вена растянута гипоэхогенным тромбом
о Разрыв вены с кровоизлиянием на поздних стадиях
• Цветовая допплерография:
о Отсутствие или снижение цветового потока в почечной вене в области ворот:
- Почечная артерия на ранних стадиях проходима, затем также тромбируется
- Отсутствие или значительное снижение цветового потока от паренхимы
• Спектральная допплерография:
о Отсутствие венозных спектрограмм в воротах и паренхиме почки
о Высокие систолические артериальные пики с реверсией потока в диастолу
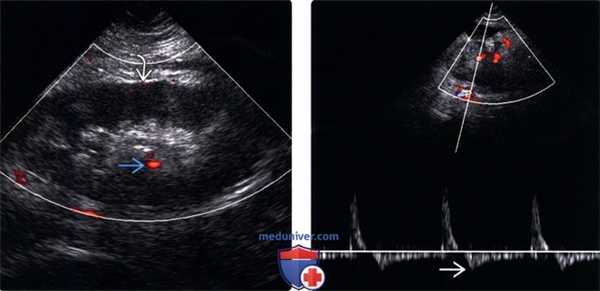
(Левый) Продольный УЗ срез с энергетической допплерографией трансплантата почки у пациента с жалобами на боль и анурию. Визуализируется минимальный цветовой поток в отечном трансплантате.
(Правый) На продольном УЗ срезе с допплерографией у того же пациента визуализируется измененная спектрограмма сегментарной артерии с узкими систолическими пиками и реверсией кровотока в диастолу. Почечная вена тромбирована.
3. Рекомендации по визуализации:
• Важнейшие методы визуализации:
о Цветовая, энергетическая, спектральная УЗ допплерография -методы выбора визуализации осложнений трансплантации почки
• Рекомендации по исследованию:
о Оптимизируйте настройки при цветовой и спектральной допплерографии для медленного потока
в) Дифференциальная диагностика тромбоза почечной вены трансплантата почки:
1. Острое тяжелое отторжение или отсроченная функция трансплантата:
• Значительное повышение резистентности сосудов в паренхиме почки:
о Отсутствие, снижение или реверсия артериального тока в воротах почки/внутрилочечных артериях
о Почечная вена проходима
2. Тромбоз подвздошной вены или сдавливание вены:
• Тромбоз ипсилатеральной подвздошной или бедренной вены
• Сдавливание скоплением жидкости или гематомой снаружи
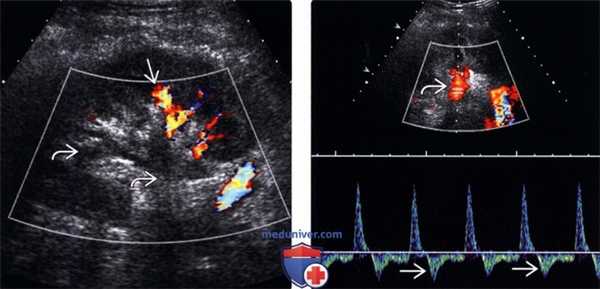
(Левый) На продольном УЗ срезе с цветовой допплерографией визуализируется тромбоз почечной вены трансплантата. Визуализируется тромб в главной почечной вене с распространением на сегментарные вены. Сохранен артериальный кровоток в нижнем полюсе почки.
(Правый) Продольный УЗ срез с цветовой допплерографией у того же пациента. Основная почечная артерия проходима, однако на спектрограмме визуализируется обратный диастолический ток.
1. Общая характеристика:
• Этиология:
о Хирургическое повреждение или технические сложности:
- Кинкинг, перегиб или повреждение вены
о Сдавливание жидкостным скоплением (гематома, лимфоцеле): встречается реже
- Может привести к развитию синдрома длительного сдавливания
о Гиповолемия, гиперкоагуляционное состояние
о Рост тромба из общей бедренной/наружной подвздошной вены
о Отторжение
• Сопутствующие нарушения:
о Выраженный застой крови/отек трансплантата
о Окружающие скопления жидкости
2. Макроскопические и хирургические особенности:
• Тромб крупной вены распространяется на более мелкие вены
3. Микроскопия:
• Геморрагический некроз
г) Клинические особенности:
1. Проявления тромбоза почечной вены трансплантата почки:
• Основные симптомы:
о Резкое появление болезненности и отека трансплантата, снижение функции:
- Гематурия, олигурия, протеинурия
о Обычно в течение первой недели, чаще всего в первые 48 часов после трансплантации
2. Эпидемиология:
о
3. Течение и прогноз:
• Неблагоприятный прогноз даже при своевременной диагностике и тромбэктомии/хирургической ревизии
• Возможно прогрессирование до разрыва с кровотечением и гиповолемией
4. Лечение тромбоза почечной вены трансплантата почки:
• Тромбэктомия, хирургическая ревизия
д) Диагностическая памятка:
1. Следует учесть:
• Тромбоз почечной вены при резком снижении объема мочи в раннем послеоперационном периоде
2. Советы по интерпретации изображений:
• Реверсия артериального кровотока в диастолу и отсутствие венозного тока подтверждают диагноз
• Дополнительная визуализация приводит к ненужной задержке
е) Список использованной литературы:
1. Rodgers SK et al: Ultrasonographic evaluation of the renal transplant. Radiol Clin North Am. 52(6):1307-24, 2014
2. Low G et al: Imaging of vascular complications and their consequences following transplantation in the abdomen. Radiographics. 33(3):633-52, 2013
3. Eufrasio P et al: Surgical complications in 2000 renal transplants. Transplant Proc. 43(1):142-4, 201 1
4. Kobayashi К et al: Interventional radiologic management of renal transplant dysfunction: indications, limitations, and technical considerations. Radiographics. 27(4): 1109-30, 2007
Тромбоз почечных вен
Тромбоз почечных вен — это острая или хроническая окклюзия венозной сети почек. Проявляется болью в животе и пояснице, макрогематурией, олигоанурией, интоксикационным синдромом. При хроническом течении может протекать моносимптомно со стойким повышением АД. Диагностируется с помощью магнитно-резонансной, компьютерной, селективной почечной флебографии, дуплексного сканирования почечных вен. Консервативная терапия предполагает длительное введение прямых и непрямых антикоагулянтов. При угрозе ТЭЛА интракавально устанавливается сетчатый фильтр. По показаниям выполняется регионарный тромболизис, чрескожная или открытая тромбэктомия, нефрэктомия.
Закупорка ренальных вен традиционно рассматривается как казуистически редкое патологическое состояние, которое обычно развивается у больных с нефротическим синдромом, реже — с другими сопутствующими заболеваниями. По мнению современных урологов, информация о низкой (до 5%) частоте венозного ренального тромбоза при нефрологической патологии не соответствует действительности.
По данным последних исследований, хроническая окклюзия почечных вен обнаруживается у трети пациентов, длительное время страдающих протеинурией. Тромбоз чаще бывает односторонним, реже поражает обе почечные вены. Актуальность своевременной диагностики заболевания обусловлена его частым осложнением острой или хронической почечной недостаточностью.
Венозная окклюзия сосудов почек является полиэтиологической патологией, возникающей при нарушении целостности сосудистого эндотелия, замедлении кровотока, коагуляционном дисбалансе. По наблюдениям специалистов в сфере практической урологии, нефрологии и ангиологии, основными причинами тромботической закупорки одной или обеих почечных вен являются:
- Гиперкоагуляция при нефротическом синдроме. В группу повышенного риска входят пациенты с мембранозной нефропатией, у которых риск тромбирования венозных сосудов достигает 50%, мембранозно-пролиферативным гломерулонефритом, амилоидозом почек, липоидным нефрозом. Тромбозом могут осложняться диабетическая нефропатия, поражения почек при серповидно-клеточной анемии, системной красной волчанке.
- Другие расстройства коагуляции. Вероятность венозного тромбоза почек возрастает при врожденном дефиците противокоагуляционных факторов (антитромбина III, протеинов S и C), мутациях протромбина, лейденовского фактора V. Вторичная гиперкоагуляция с окклюзией вен почек возможна при приеме эстрогенов, оральных контрацептивов, гестозах, ДВС-синдроме, трансплантации почек, обезвоживании.
- Неопластический процесс. Нарушение кровотока в почечных сосудах с последующим тромбозом может наблюдаться при прорастании злокачественных опухолей (преимущественно почечно-клеточной карциномы), внешнем сдавлении нижней полой и ренальных вен увеличенным лимфоузлами, объемными новообразованиями, расположенными в забрюшинном пространстве. Усугубляющим фактором при неоплазиях является гиперкоагуляция.
- Сосудистая патология. В основе тромбообразования лежит повреждение эндотелия при почечных васкулитах, травмах. У некоторых больных тромботический процесс распространяется на ренальные сосуды из яичниковой, нижней полой вены, возникает при сдавлении аневризмой аорты. Иногда тромбоз становится следствием мигрирующего тромбофлебита при миеломе, лимфогранулематозе, аллергии и др.
Пусковым моментом тромбоза почечных вен обычно является увеличение активности коагулирующих факторов в сочетании с угнетением ингибиторов свертывания и фибринолитических агентов. Усилению свертываемости способствуют характерные для нефротического синдрома гипоальбуминемия (критический уровень — менее 25-30 г/л), диспротеинемия, повышение уровня фибриногена, протромбина, тромбоцитов. Отдельными звеньями патогенеза ренального венозного тромбоза становятся замедление почечного кровотока при прорастании сосудов опухолями или сдавлении объемными новообразованиями, повреждение сосудистой стенки вследствие воспалительных процессов, во время травм, операций.
Частичная или полная обтурация просвета вены тромбом вызывает ишемию с обратимой или необратимой деструкцией почечной паренхимы. При благоприятном исходе флеботромбоза наблюдается фибринолиз, асептический аутолиз сгустка, организация тромба с его обызвествлением, петрификацией. При медленном развитии тромботического процесса и постепенном прекращении кровотока зачастую происходит разрастание компенсационных коллатералей.
При одномоментной окклюзии одной или двух почечных вен выявляется клиническая картина острого повреждения почек, характеризующаяся такими признаками, как резкая боль в области поясницы и боковых отделах живота, появление крови при мочеиспускании, уменьшение объема мочи вплоть до анурии. Вследствие накопления в организме продуктов азотистого обмена развиваются симптомы интоксикации — тошнота и рвота, слабость, сонливость, головокружение. Может повышаться температура тела.
При наличии системной гиперкоагуляции наблюдаются проявления тромбоза глубоких вен: боли, отечность и пастозность нижних конечностей, видимое расширение венозных коллатералей. У пожилых пациентов болезнь зачастую протекает в стертой форме, единственным симптомом является стойкая артериальная гипертензия, устойчивая к гипотензивным препаратам.
Выраженный венозный стаз в результате тромбоза может привести к инфаркту и разрыву почки. При повышении концентрации азотистых соединений в крови вследствие интоксикационного поражения головного мозга возникают нарушения психической деятельности: чередование периодов возбуждения и заторможенности, дезориентация, спутанность сознания, бред, галлюцинации. Накопление ионов калия при острой почечной недостаточности провоцирует вялые парезы мышц, брадикардию.
Частым осложнением тромбоза является угнетение иммунитета, сопровождающееся присоединением тяжелых бактериальных и вирусных инфекций со склонностью к генерализации. Задержка мочи и электролитов ведет к внеклеточной гипергидратации, асциту, отеку мозга. В редких случаях отмечаются профузные кровотечения из образовавшихся язв желудочно-кишечного тракта. Нестабильные тромбы могут стать причиной тромбоэмболии легочной артерии.
Постановка диагноза при тромбозе почечных вен зачастую затруднена вследствие полиморфности клинической картины. Подозревать венозную окклюзию необходимо у всех пациентов со стойким ухудшением функций почек невыясненной этиологии, тяжелой степенью нефротического синдрома. Наиболее информативными в диагностическом плане являются следующие исследования:
- УЗИ. УЗДС НПВ и ее ветвей часто используется как стартовый способ диагностики заболевания, при помощи которого можно обнаружить тромбоз вен. При дуплексном сканировании существует риск получения ложноположительных и ложноотрицательных результатов. Во время ультразвукового исследования выявляется изменение контуров мочеточников — характерный признак, который возникает при чрезмерном развитии венозных коллатералей.
- Магнитно-резонансная флебография. МРТ является неинвазивным безопасным методом диагностики, позволяющим получить детальные послойные изображения с достаточным для верификации диагноза увеличением. Проведение магнитно-резонансного исследования показано, если скорость клубочковой фильтрации составляет не менее 30 мл/мин. Преимуществом МРТ является выполнение без введения в организм контрастных веществ.
- КТ флебография. Важные преимущества методики — быстрота проведения, обеспечение хорошей детализации анатомических структур, высокая специфичность, чувствительность, безболезненность. Исследование хорошо выявляет точное место тромбоза. Однако при окклюзии почечных вен КТ флебография применяется с осторожностью из-за нефротоксичности рентгеноконтрастных препаратов, которые необходимы для исследования.
- Селективная почечная флебография. Метод считается наиболее информативным для подтверждения тромбоза. Исследование проводится путем направленного введения рентгеновского контраста через нижнюю полую вену, в результате чего врач получает достаточное заполнение основного ствола и дополнительных ветвей венозных сосудов почек. При катетеризации ренальных вен существует риск развития тромбоэмболии.
Дополнительно проводится клинический анализ мочи, в котором обнаруживают признаки нарушения работы почек — протеинурию, умеренную лейкоцитурию, цилиндрурию, снижение удельного веса, гематурию. В биохимическом анализе крови наблюдается повышение уровней креатинина, мочевины, снижение концентрации ионов калия, натрия, анемия. Для комплексной оценки состояния мочеполовой системы выполняют экскреторную урографию, КТ брюшной полости.
Дифференциальную диагностику проводят с аневризмой почечной вены, опухолью почки, острым и злокачественным гломерулонефритом, хроническим пиелонефритом, нефропатиями при аутоиммунных заболеваниях, системных васкулитах, подагре, остром канальцевым, медуллярным, кортикальным некрозом, артериальным тромбозом, гемолитико-уремическим синдромом, кровоизлияниями в ткани надпочечников. Кроме осмотра врача-нефролога пациенту рекомендованы консультации сосудистого хирурга, гематолога, онколога, онкогематолога, инфекциониста.
Лечение тромбоза почечных вен
Основными врачебными задачами являются терапия основного заболевания, вызвавшего образование тромба, устранение окклюзии, коррекция существующих клинических проявлений. Лечение патологии, осложнившейся тромбозом, проводится по стандартным протоколам для соответствующей нозологической единицы. Для восстановления кровотока в тромбированной почечной вене используются:
- Антикоагулянтные средства. Предпочтительным методом терапии тромбоза является консервативное ведение пациента с применением противосвертывающих препаратов в течение 6-12 месяцев, а при наличии гиперкоагуляционных расстройств — пожизненно. Наиболее эффективны низкомолекулярные гепарины, непрямые антикоагулянты из группы полусинтетических производных кумарина. Фармакотерапия позволяет предотвратить дальнейшее тромбообразование, реканализировать тромбированные венозные сосуды, улучшить функциональные способности почек.
- Операции на почечных сосудах и почках. При остром двухстороннем тромбозе ренальных вен возможно проведение регионарного тромболизиса через ангиографический катетер. Если противокоагулянтная терапия оказывается неэффективной, тромб не удается растворить фибринолитическими средствами, существует угроза тромбоэмболических осложнений, рекомендована супраренальная установка кава-фильтра, чрескожная катетерная либо открытая тромбэктомия. Массивный венозный инфаркт с поражением всей почки служит показанием для нефрэктомии.
Поскольку острое нарушение тока крови в почечных венах зачастую сопровождается развитием почечной недостаточности, с учетом тяжести состояния пациента показана инфузионная терапия для коррекции метаболических расстройств, устранения гемодинамических нарушений. При выраженной ОПН возможно назначение заместительной почечной терапии (гемодиализа, перитонеального диализа, гемофильтрации, гемодиафильтрации). Больным с почечной артериальной гипертензией рекомендованы гипотензивные средства.
Вероятность полного выздоровления зависит от тяжести основной патологии, послужившей причиной закупорки почечных вен. Прогноз благоприятный для молодых пациентов, у которых нет необратимых изменений в почках. Длительное течение болезни у людей с интеркуррентными патологиями приводит к стойкому снижению скорости клубочковой фильтрации.
Специфическая профилактика не разработана. Для предотвращения тромбоза вен необходимо проводить своевременную комплексную терапию состояний, которые закономерно осложняются гиперкоагуляцией. Больным нефротическим синдромом профилактическая антикоагулянтная терапия назначается при снижении концентрации альбумина меньше 30,0 г/л.
1. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений (ВТЭО) - 2015.
2. Диагностика тромбозов почечных вен и НПВ у новорожденных/ Ольхова Е. Б., Полякова Е. В., Эмирова Х.М., Румянцева И., Попа А.В., Жукова И.А., Мстиславская С.А.// Радиология - Практика. - 2001 - №3.
3. Опухолевый тромбоз почечных вен и нижней полой вены при нефробластоме у детей: клиника, диагностика, лечение: Автореферат диссертации/ Сухарев А.В. - 2008.
Стеноз почечных артерий
Стеноз почечных артерий – это сужение диаметра одной или обеих почечных артерий либо их ветвей, сопровождающееся снижением перфузии почки. Проявляется развитием реноваскулярной артериальной гипертензии (до 200/140-170 мм рт ст.) и ишемической нефропатии. Диагностика основывается на проведении лабораторных исследований, УЗДГ сосудов почек, экскреторной урографии, почечной ангиографии, сцинтиграфии. В лечении применяется медикаментозная терапия, ангиопластика и стентирование почечных артерий, шунтирование, эндартерэктомия.
Стеноз почечных артерий является одной из наиболее значимых проблем в современной урологии. Патология развивается вследствие врожденных и приобретенных изменений артериальных сосудов, приводящих к снижению почечного кровотока и развитию нефрогенной гипертензии. В отличие от паренхиматозной гипертензии, обусловленной первичным заболеваниями почек (гломерулонефритом, пиелонефритом, нефролитиазом, гидронефрозом, поликистозом, опухолями, кистой, туберкулезом почки и пр.), при стенозе почечных артерий формируется вторичная симптоматическая вазоренальная артериальная гипертензия, не связанная с поражением почечной паренхимы.
Гипертония, вызванная окклюзирующими и стенозирующими поражениями почечных артерий, регистрируется у 10-15% пациентов с эссенциальной и у 30% с нефрогенной гипертензией. Заболевание может сопровождаться жизнеугрожающими осложнениями: сердечно-сосудистой недостаточностью, инсультом, инфарктом миокарда, хронической почечной недостаточностью.
Наиболее частыми причинами стеноза почечных артерий выступают атеросклероз (65-70%) и фибромускулярная дисплазия (25-30%). Атеросклеротический стеноз встречается у мужчин старше 50 лет в 2 раза чаще, чем у женщин. При этом атероматозные бляшки могут локализоваться в проксимальных сегментах почечных артерий близ аорты (в 74%), средних сегментах почечных артерий (в 16%), в зоне бифуркации артерий (в 5%) или в дистальных ветвях почечных артерий (в 5% случаев). Атеросклеротическое поражение почечных артерий особенно часто развивается на фоне сахарного диабета, предшествующей артериальной гипертонии, ИБС.
Патология, обусловленная врожденной сегментарной фибромускулярной дисплазией (фиброзным или мышечным утолщением оболочек артерий), в 5 раз чаще регистрируется у женщин старше 30-40 лет. В большинстве случаев стенозирующее поражение локализуется в среднем сегменте почечной артерии. В соответствии с особенностями морфологических и артериографических характеристик различают интимальную, медиальную и перимедиальную фибромышечную дисплазию. Стеноз почечных артерий при фибромускулярной гиперплазии часто имеет двустороннюю локализацию.
Примерно в 5% наблюдений болезнь вызывается прочими причинами, в числе которых выделяют артериальные аневризмы, артериовенозные шунты, васкулиты, болезнь Такаясу, тромбозы или эмболии почечной артерии, сдавление сосудов почки извне инородным телом или опухолью, нефроптоз, коарктацию аорты и пр. Сужение почечных сосудов активирует сложный механизм ренин-ангиотензин-альдостероновой системы, что сопровождается устойчивой почечной гипертензией.
Стеноз почечных артерий характеризуется двумя типичными синдромами: артериальной гипертензией и ишемической нефропатией. Резкое развитие стойкой гипертонии в возрасте младше 50 лет, как правило, заставляет думать о фибромышечной дисплазии, у пациентов старше 50 лет – об атеросклеротическом стенозе. Артериальная гипертензия при данной патологии устойчива к гипотензивной терапии и отличается высокими показателями диастолического АД, достигающими 140-170 мм рт. ст. Гипертонические кризы при вазоренальной гипертонии редки.
Развитие артериальной гипертензии часто сопровождается церебральными симптомами – головной болью, приливами, тяжестью в голове, болями в глазных яблоках, шумом в ушах, мельканием «мушек» перед глазами, ухудшением памяти, расстройством сна, раздражительностью. Перегрузка левых отделов сердца способствует возникновению сердечной недостаточности, что проявляется сердцебиением, болями в сердце, чувством стеснения за грудиной, одышкой. При тяжелом стенозе может развиваться рецидивирующий отек легких.
Вазоренальная гипертензия развивается поэтапно. В стадии компенсации наблюдается нормотензия или умеренная степень артериальной гипертензии, корригируемая медикаментами; функция почек остается не нарушенной. Стадия относительной компенсации характеризуется стабильной артериальной гипертензией; умеренным снижением функции почек и небольшим уменьшением их размеров.
В стадии декомпенсации артериальная гипертензия приобретает тяжелый, рефрактерный к гипотензивной терапии характер; функции почек значительно снижены, размеры почек уменьшены до 4-х см. Артериальная гипертензия может носить злокачественный характер (быстрое начало и молниеносное прогрессирование), со значительным угнетением почечных функций и уменьшением размеров почек на 5 и более см.
Нефропатия проявляется симптомами ишемии почки – чувством тяжести или тупыми болями в пояснице; при инфаркте почки – гематурией. Нередко развивается вторичный гиперальдостеронизм, характеризующийся мышечной слабостью, полиурией, полидипсией, никтурией, парестезиями, приступами тетании.
Сочетание стеноза почечных артерий с поражением других сосудистых бассейнов (при атеросклерозе, неспецифическом аортоартериите) может сопровождаться симптомами ишемии нижних или верхних конечностей, органов ЖКТ. Прогрессирующее течение патологии приводит к опасным сосудистым и почечным осложнениям – ангиопатии сетчатки, острому нарушению мозгового кровообращения, инфаркту миокарда, почечной недостаточности.
Типичным диагностическим признаком стеноза почечных артерий является выслушивание шумов в верхних квадрантах живота. При перкуссии определяется расширение границ сердца влево, при аускультации – усиление верхушечного сердечного толчка, акцент II тона на аорте. В процессе офтальмоскопии выявляются признаки гипертонической ретинопатии.
Биохимическое исследование крови характеризуется повышением уровня мочевины и креатинина; общий анализ мочи – протеинурией, эритроцитурией. УЗИ почек выявляет типичное для стеноза почечных артерий равномерное уменьшение ишемизированной почки в размерах. С целью оценки степени стеноза и скорости почечного кровотока используется УЗДГ и дуплексное сканирование почечных артерий.
Данные экскреторной урографии характеризуются снижением интенсивности и задержкой появления контрастного препарата в пораженной почке, уменьшением размеров соответствующего органа. Проведение радиоизотопной ренографии дает информацию форме, размерах, положении и функциональном состоянии почек, а также об эффективности почечного кровотока.
Эталонным методом диагностики стеноза почечных артерий служит селективная почечная артериография. По полученным ангиограммах выявляется локализация и протяженность стеноза, определяются его причины и гемодинамическая значимость. Дифференциальная диагностика проводится с первичным альдостеронизмом, феохромоцитомой, синдромом Кушинга, заболеваниями паренхимы почек.
Лечение стеноза почечных артерий
Медикаментозная терапия является вспомогательной, поскольку не ликвидирует первопричины артериальной гипертензии и ишемии почки. Симптоматические антигипертензивные препараты и блокаторы АПФ (каптоприл) назначают при пожилом возрасте или системном поражении артериального русла. Ангиографически подтвержденный стеноз служит показанием к различным видам хирургического лечения. Наиболее распространенным типом вмешательства при фиброзномышечной дисплазии является эндоваскулярная баллонная дилатация и стентирование почечных артерий.
При атеросклеротическом стенозе методами выбора служат шунтирование (чревнопочечное, брыжеечнопочечное, аортопочечное) и эндартерэктомия из почечной артерии. В некоторых случаях показано проведение резекции стенозированного участка почечной артерии с реимплантацией в аорту, наложением анастомоза «конец в конец» либо протезированием почечной артерии сосудистым аутотрансплантатом или синтетическим протезом. Патология, обусловленная нефроптозом, требует выполнения нефропексии. При невозможности проведения реконструктивных операций прибегают к нефрэктомии.
Хирургическое лечение стеноза почечных артерий позволяет добиться нормализации АД у 70-80% пациентов с фибромускулярной дисплазией и 50-60% с атеросклерозом. Период послеоперационной нормализации артериального давления может занимать до 6 месяцев. Для устранения остаточной артериальной гипертензии назначаются гипотензивные препараты. Больным рекомендуется диспансерное наблюдение врача-нефролога и кардиолога. Профилактика включает своевременную диагностику и лечение заболеваний, приводящих к развитию стеноза.
Читайте также:
